Molekularne markery nowotworowe
Dr Marta Żebrowska
Pracownia Diagnostyki Molekularnej i Farmakogenomiki,
Zakład Biochemii Farmaceutycznej i Diagnostyki Molekularnej
Źródło ryc: http://www.utmb.edu/scccb/; http://www.bioflawonoidy.com.pl/wolne_rodniki.php; glejak-mozgu-rak-mozgu-300x181.com
Etapy kancerogenezy
- nadekspresja onkogenów
- zahamowanie ekspresji genów supresorowych
- zahamowane ekspresji genów mutatorowych
-aktywacja telomerazy
-zmiany epigenetyczne
-zahamowanie apoptozy
Tor mutacyjny raka jelita grubego
Źródło Ryc.: Żelazowski M i wsp. „Molekularne modele nowotworzenia w raku jelita i odbytnicy.” Współczesna onkologia 2010; 14(3); 181-188
Dążenie do rozpoznawania nowotworu na jak
najwcześniejszym (bezobjawowo stadium choroby)
etapie rozwoju jest bodźcem dla rozwoju diagnostyki
onkologicznej w tym także diagnostyki molekularnej
Marker genetyczny / molekularnym
• zmiana w strukturze, sekwencji lub
ekspresji materiału genetycznego
diagnostyka molekularna daje
narzędzia, które pozwalają na
wykrycie zmian w DNA, RNA,
białku już w pojedynczej komórce
techniki molekularne pozwalają
na wykrywanie mutacji
charakterystycznych dla danego
typu nowotworu
Źródło:http://pixers.pl/obrazy-i-plakaty/helisa-dna-pod-lupa-w-centrum-uwagi-44108803
Markery molekularne znalazły zastosowanie w:
-w badaniach predyspozycji
-diagnozowaniu
-prognozowaniu przebiegu choroby
-wyborze terapii
Źródło: http://pl.123rf.com/photo_4335910_izolowanego-dna-pochodzace-z-testtube-wypelnione-niebieskim-plynu-na-bialymtle.html;http://pl.wikipedia.org/wiki/Reakcja_%C5%82a%C5%84cuchowa_polimerazy;http://nt.interia.pl/raport-medycyna-przyszlosci/medycyna/news-zaprojektuj-sobie-dziecko-narodziny-syntetycznejgenetyki,nId,935128;: httpblog.ebdna.plindex.phpjedno-z-najwiekszych-zagrozen-ludzkosci-wciaz-niepokonane
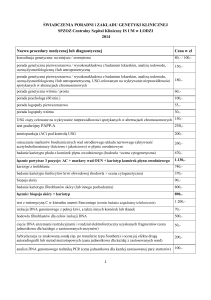
Typy markerów molekularnych w diagnostyce chorób nowotworowych:
1. Markery genowe
2. Markery klonalności
3. Markery prognostyczne
4. Markery tkankowo specyficznej ekspresji
Markery genowe
umożliwiają rozpoznawanie zmian w genach, które tworzą tory mutacyjne
pozwalają na identyfikacje zmian charakterystycznych w komórce nowotworowej
w genomie komórki nowotworowej występuje więcej niż pojedyncza zmiana
pojedyncza zmiana w genie może służyć jako molekularny marker nowotworowy
należy pamiętać, że obecność pojedynczej zmiany nie zawsze musi wskazywać na komórkę nowotworową
Markery genowe
skomplikowany i złożony mechanizm kancerogenezy nie pozwala na znalezienie wielu
jednoznacznych korelacji między określoną zmianą mutacyjną genotypu a typem nowotworu
dotychczas tylko w przypadku kilku jednostek chorobowych znaleziono związek pomiędzy
mutacjami w określonym genie lub określonej pozycji danego genu a ich rozwojem i agresywnością
przebiegu
obecna diagnostyka jest głównie nastawiona na jak najwcześniejsze odróżnienie komórki
nowotworowej od komórki prawidłowej
Przykłady korelacji pomiędzy defektem molekularnym a chorobową nowotworową
MUTACJA
RODZAJ NOWOTWORU
Mutacja w kodonie 12 protonoogenu KiRAS
- zmiana charakterystyczna dla 85-95%
pierwotnych gruczolakoraków trzustki
- mutacja nie jest praktycznie obserwowana
w zmianach nienowotworowych (przewlekłe
zapalenie trzustki) czy w tkance prawidłowej
Mutacje w protoonkogenie RET
- zmiana związana z dziedzicznym
rdzeniastym rakiem tarczycy
- zespół MEN-2A (mnoga gruczolakowatość
-mutacja w kodonach 630 i 634
-mutacje w kodonach 609,611,618 oraz
768,790,791 i 804
wewnątrzwydzielnicza typu II A)
- zespół MEN-2B (mnoga gruczolakowatość
wewnątrzwydzielnicza typu II A)
- zespół FMTC (rodzinny rdzeniasty rak
tarczycy)
Mutacje w genach KIT (głównie eksony 11 i 9)
lub PDGFR (głównie eksony: 11 i 18)
- GIST (mięsaki podścieliska przewodu
pokarmowego)
Gen fuzyjny BCR-ABL (po translokacji 9;22
-chromosom Philadelfia)
- 95% przewlekłych białaczek szpikowych
(PBS;CML)
-mutacja w kodonach 883 i 918
Markery klonalności
Pozwalają rozpoznać czy dany rozrost nowotworowy ma charakter klonalny
Guz – rozrost oligoklonalny
Nowotwory wywodzące się z układu hematopoetycznego (chłoniaki, białaczki) –
rozrost mono- bi-klonalny
Markery klonalności wykorzystywane są w diagnostyce chłoniaków i białaczek
Markerami klonalności mogą być:
- geny immunoglobulinowe
- geny receptorów limfocytów T
- sekwencje mikrosatelitarne
- geny fuzyjne
Markery prognostyczne
Rozpoznawanie w genomie charakterystycznych zmian, które pozwolą na
przewidywanie przebiegu choroby nowotworowej
Markery te mogą być wykorzystane jako wskaźniki:
- prognozujące przebieg choroby
- czasu do wznowy choroby nowotworowej
- pięcio- i dzieśiecioletniego przeżycia bez wznowy choroby
Markery prognostyczne
Przykłady:
Zwielokrotnienie liczby kopii onkogenu prowadzące do stymulacji proliferacji
-amplifikacja N-MYC w neuroblastoma świadczy o agresywności procesu
nowotworowego oraz wskazówką do prowadzenia intensywnej terapii
-nadekspresja białka receptorowego HER2 będąca konsekwencją amplifikacji genu cERB-B2 jest związana ze złym rokowaniem
Pomiar ekspresji genów tworzących aktywną cząsteczkę telomerazy
-telomeraza jest nieaktywna w większości komórek prawidłowych; zostaje natomiast
zaktywowana w komórkach nowotworowych, przeciwdziała skracaniu telomerów
Markery tkankowo specyficzne
Rozpoznanie transkryptu genów, które ulegają ekspresji jedynie w
określonym typie komórek
Umożliwiają rozpoznanie danego typu komórek w otoczeniu nawet kilku
milionów komórek innego typu np.: krew obwodowa
Ocena zdolności przerzutowania danego nowotworu
Przykład:
Wykrywania krążących we krwi obwodowej komórek czerniaka:
- ocena ekspresji genu tyrozynazy
- we krwi obwodowej jedynymi komórkami które wykazują ekspresję tego genu
są komórki czerniaka
- test jest wysoce specyficzny i czuły – pozwala na wykrycie pojedynczej komórki
czerniaka w 5 ml krwi obwodowej
Sygnatura nowotworowa
•Jest najczęściej obrazem zmian w kilkunastu do kilkudziesięciu genach, które
wydają się być najlepszymi markerami danej jednostki chorobowej
•Pozwala na tworzenie nowej molekularnej klasyfikacji nowotworów
Klasyfikacja nowotworów na podstawie profilowania ekspresji genów
ZALETY
WADY
Analiza całego transkryptomu w jednym
badaniu
Brak standaryzacji metodologii oraz
analizy danych (znaczna liczba wyników
fałszywie dodatnich i fałszywie
ujemnych
Alternatywa dla konwencjonalnej
diagnostyki
Zbyt dużo danych utrudniających
stosowanie w rutynowej diagnostyce
Krótki czas analizy
Zbyt mała liczba przebadanych grup
nowotworów przez niezależne
laboratoria
Duża dokładność, swoistość, czułość
Konieczność potwierdzania uzyskanych
wyników tradycyjnymi technikami
genetycznymi
Możliwość diagnostyki w obrębie
heterogennych typów nowotworów
Możliwość diagnostyki nowotworów
trudnych do odróżnienia w badaniu
histopatologicznym (subklasyfikacja
nowotworów o zbliżonej budowie)
Korelacja z rokowaniem, odpowiedzią
na leczenie oraz długością przeżycia
Źródło: Tabelę stworzono na podstawie: Szczepanek i wsp. „Postępy w kierunku molekularnej klasyfikacji nowotworów u dzieci” Postepy
Hig Med Dosw, 2008; 62; 222-240
Wybrane geny jako molekularne markery nowotworowe
Gen K-ras (protoonkogen)-biorący udział w przekazywaniu sygnałów mitogennych
•mutacje:
- prowadzą do nadmiernej proliferacji komórek
- gorsze rokowanie, szybsza progresja choroby
- oporność na terapie anty-EGFR (co jest wiązane z uniezależnieniem komórek od
przekaźnictwa sygnałowego pochodzącego z receptorów błonowych)
np.. rak płuca, głowy i szyi, jelita grubego
Wybrane geny jako molekularne markery nowotworowe
Receptor HER2 kodowny przez onkogen ErbB2; poprzez tworzenie dimerów z innymi
członkami rodziny HER dochodzi do fosforylacji wewnątrzkomórkowej domeny
receptora. Fosforylacja prowadzi do aktywacji szlaków sygnałowych inicjujących
proliferację oraz hamujących apoptozę
- czynnik predykcyjny – nadmierna aktywacja szlaku sygnałowego wiąże się z
opornością na terapie hormonalną
Wybrane geny jako molekularne markery nowotworowe
Gen EGFR – zaburzenia ekspresji wiążą się z nadmierną proliferacją i upośledzeniem
apoptozy
•czynnik predykcyjny
- pacjenci z mutacjami (19 delecji w eksonie 19; substytucja L858R w eksonie 21
substytucja w G719X eksonie 18) odznaczali się znacznie wyższym odsetkiem
odpowiedzi na leczenie erlotynibem i gefitynibem niż pacjenci z dzikim typem genu
(70-80% vs 1-7%)
-mutacja T790M w eksonie 20 oraz liczne insercje w tym eksonie są wiązane z
występowaniem wtórnej oporności na leczenie
Geny podatności
Obecność mutacji danego genu we wszystkich komórkach organizmu dowodzi, iż mają
one charakter mutacji germinalnej (odziedziczonej)
Występują one w przypadku dziedzicznych predyspozycji do rozwoju nowotworu
Najczęściej zalicza się do nich:
- geny supresorowe (np. APC; RB1; BRCA1; BRCA2)
- geny stabilizujące-uczestniczące w naprawie uszkodzeń DNA (np. hMSH2;
hMLH1)
Nieliczne zespołu dziedzicznych predyspozycji do rozwoju nowotworu są wiązane z
aktywacją protoonkogenów (np. RET, KIT)
Dziedziczna predyspozycja do rozwoju nowotworu:
- u nosicieli danej mutacji ryzyko rozwoju nowotworu jest większe niż ryzyko populacyjne
-młody wiek zachorowania
-liczne zachorowania u krewnych
-współwystępowanie ognisk nowotworowych w narządach parzystych
-mnogie ogniska nowotworowe u jednego pacjenta lub też występowanie u tego samego
pacjenta dwóch lub więcej różnego rodzaju nowotworów
-osoby posiadające taką mutację powinny zostać objęte programem wczesnej profilaktyki,
badań kontrolnych oraz nie standardowym leczeniem
Zespół BRCA1
- konstytucyjna mutacja genu BRCA1
- u nosicielek ryzyko rozwoju: raka piersi wynosi 60% a raka jajnika 40%
-ryzyko zależy od rodzaju mutacji, jej lokalizacji w genie oraz czynników środowiska
- średni wiek zachorowania ok. 40 r. ż.; obustronność; szybkie tempo rozrastania
się guzów ; gorsze rokowanie
- w Polsce 90% mutacji BRCA1 to: 5382insC; 61C>G; 4153delA
- marker istotny w procesie rozpoznawania, prognozowania przebiegu choroby oraz
wyboru terapii
- wysoka ekspresja BRCA1 – niekorzystny czynnik predykcyjny w leczeniu
cisplatyną oraz karboplatyną
Zespół CHEK2:
-mutacje konstytucyjne genu CHEK2
-wysokie ryzyko rozwoju raka piersi (30-40%) i prostaty (ok. 40%)
- W polskiej populacji występują z częstością 1% mutacje skracające białko
IVS2+1G>A; del5395; 1100delC
- rozpoznanie tych mutacji jest niezwykle istotne dla wprowadzenia odpowiedniego
schematu badań kontrolnych
Zespół Lyncha
-zespół dziedzicznego niezwiązanego z polipowatością raka jelita grubego
-ok. 5% wszystkich raków jelita grubego
-powstaje w wyniku mutacji jednego z kilku genów (MSH2; MLH1; MSH6; PMS1; PMS2)
-nosicielstwo mutacji w genach MMR jest wiązane z 40-60% ryzykiem zachorowania
na raka jelita grubego
Zespół Lyncha II
-jedna z postaci dziedzicznego niepolipowatego raka jelita grubego
-współwystępowanie raka jelita grubego oraz gruczolakoraków innych narządów
-w przypadku nosicielstwa mutacji w genie MSH2 ryzyko zachorowania wynosi 10%
-przypadku nosicielstwa mutacji w genie MLH1 ryzyko zachorowania wynosi 3,5%
Zespół Li-Fraumeni
-uwarunkowany genetycznie zespół predyspozycji do rozwoju nowotworu
-spowodowany mutacjami w genie TP53
-mutacje w genie TP53 są rozrzucone w obrębie sekwencji kodującej
-u pacjentów z zespołem Li-Fraumeni występuję zwiększone ryzyko rozwoju na:
- nowotwory tkanek miękkich
- nowotwory mózgu
- nowotwory kości
- raka kory nadnerczy
- białaczkę
-zachorowanie przed 45 r.ż.
Wybór terapii
Zmiany w genomie komórek mogą być wykorzystywane przy wyborze terapii
Przykładowo:
w nowotworach w których gen TP53 uległ mutacji lub delecji i nie spełnia swojej funkcji
należy rozważyć zastosowanie chemioterapii której celem nie jest apoptoza
indukowana przez p53
w mięskach podścieliska przewodu pokarmowego pacjenci z mutacjami w eksonie 11
genu KIT reagują na leczenie mniejszą dawką imatynibu niż pacjenci z mutacjami w
eksonie 9 KIT oraz obu eksonach genu PDGFR, a pacjenci bez mutacji w tych genach
rzadko reagują na leczenie imatynibem
Pacjenci z nadekspresją genu kodującego receptor HER2 reagują na leczenie
przeciwciałem monoklonalnym trastuzumab
Znaczenie kliniczne badań genetycznych
Molekularne markery nowotworowe mogą stać się przydatnym narzędziem, który
pozwoli na rozpoznawanie określonego typu nowotworu (precyzyjne powiązanie
zmiany genetycznej z jednostką chorobową), ułatwi prognozowanie jej przebiegu
oraz pomoże wskazać najskuteczniejszą terapię.
Ze względu na swoisty „podpis molekularny” danego nowotworu każdy z nich będzie
wymagał odrębnego opracowania
Zakres badań molekularnych w diagnostyce nowotworowej
1. Testy na obecność komórek nowotworowych:
-wykrywanie mutacji w genach torów mutacyjnych oraz w sekwencjach mikrosatelitarnych
-wykrywanie aktywności telomerazy
-wykrywanie zmian epigenetycznych w promotorach niektórych genów
2.Testy podatności – wykrywanie mutacji w genach
-BRCA1 i/lub BRCA2, NSB1; RER
-polimorfizmy w genach detoksykacji, naprawy DNA
3. Testy umożliwiające podjęcie decyzji terapeutycznej
-wykrywanie mutacji w genie TP53- niecelwość terapii opartej na TP53-zależnej apoptozie
-obecność amplifikacji genu HER2 – stosowanie p-ciała monoklonalnego anty-HER2
Źródło: Na postawie tabeli: „Zakres badań molekularnych w diagnostyce chorób nowotworowych.” Bal J. (red). „Biologia molekularna w medycynie.”PWN 2008 str.396
Dziękuję
Źródło: http://laboratoria.net/pl/artykul/Metody%20sekwencjonowania%20DNA;12972.html