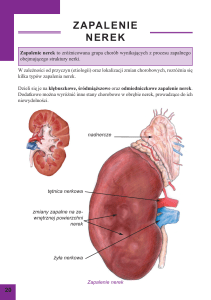
ŚRÓDMIĄŻSZOWE
ZAPALENIA NEREK
Grupa
chorób
o
różnorodnej
etiologii
charakteryzującej się występowaniem zmian
morfologicznych, które wyjściowo obecne są
wyłącznie w tkance śródmiąższowej
OBJAWY USZKODZENIA
TK. ŚRÓDMIĄŻSZOWEJ:
Kora:
cewka bliższa - glukozuria, aminoacyduria, β 2 mikroglobulinuria, fosfaturia, urykozuria, kwasica
cewkowa proksymalna.
cewka dalsza
sodu
- kwasica cewkowa dystalna, utrata
Rdzeń nerki: upośledzenie zagęszczania moczu
(wielomocz, nerkowa moczówka) oraz reabsorbcji sodu
I. Ostre
I. Infekcyjne
II. Przewlekłe
II. Nieinfekcyjne
proces zapalny obejmuje tkankę
śródmiąższową i cewki (obrzęk, nacieki
komórkowe);
kłębuszki nerkowe oraz naczynia nie są
typowo zajęte
najczęściej proces odwracalny
może towarzyszyć gwałtowne pogorszenie
funkcji nerek
1.
Leki:
(antybiotyki β-laktamowe, NSLPZ, diuretyki
tiazydowe, furosemid, allopurynol, sulfonamidy, omeprazol,
fenytoina, azatiopryna, cyklosporyna, metyldopa, klofibrat,
streptokinaza, zioła chińskie)
2.
Zakażenia: (ostre odmiedniczkowe zapalenie nerek)
3.
Pośredni wpływ zakażeń układowych
bakteryjnych (paciorkowce β- hemolizujące, Legionella,
Mycoplasma, TreponemA)
riketsjowych (gorączka Gór Skalistych)
wirusowych (Epstein-Barr, HIV, CMV, różyczka)
pasożytniczych (Toxoplasmosa gondi, Leishmania donovani)
grzybiczych (Histoplasma capsulatum)
4. Choroby o podłożu immunologicznym: toczeń
rumieniowaty układowy, zespół Sjögrena,
krioglobulinemia, ostre odrzucanie przeszczepu)
5.
Idiopatyczne
10 – 20%
ad. INFEKCYJNE CŚZN:
ZAKAŻENIE UKŁADU MOCZOWEGO (ZUM)
Definicja: obecność patogenu powyżej zwieracza
pęcherza moczowego
A. Patologiczne:
•
zastój moczu: wady układu moczowego, kamica
moczowa, przerost gruczołu krokowego,Choroby
rozrostowe zmniejszające światło dróg moczowych
•
pęcherz neurogenny
•
refluks pęcherzowo- moczowodowy,
•
instrumentacja dróg moczowych,
•
leczenie immunosupresyjne,
•
cukrzyca, dna moczanowa, nadczynność przytarczyc,
•
nadużywanie NLPZ
B. Fizjologiczne:
starzenie się
ciąża
C. Czynniki zjadliwości bakterii:
Fimbrie
wytwarzanie enzymów
inne
budowa cewki moczowej
perystaltyka moczowodów
czyn. zastawek pęcherzowo-moczowodowych
mech. działanie strumienia moczu
wł. biofizyczne moczu (pH, c. właściwy)
fizjologiczna flora bakteryjna pochwy
właściwości wydz. gruczołu krokowego
mech. przeciwadhezyjne dróg moczowych
obecność przeciwciał w moczu
fizjologiczna flora bakteryjna
białko Tomma Horswalla
mukopolisacharydy i oligopolisacharydy śluzówki
pęcherza moczowego
ETIOLOGIA ZUM:
Bakterie Gram (-)
Escherichia coli 80-85%
Inne: Proteus, Klebsiella, Enterobacter,
Pseudomonas
Bakterie Gram (+)
Staphylococcus
Chlamydie i mykoplazmy
Rzadko grzyby (candida) i wirusy (adenowirusy)
Definicja:
Obecność ponad 105 (100 000) bakterii w 1 ml moczu ze
środkowego strumienia
Kryteria rozpoznania znamiennego bakteriomoczu:
Pacjenci bez objawów klinicznych:
>= 105/ml moczu
Kobiety z objawami klinicznymi ZUM:
a. >= 102 E. coli /ml (+leukocytura)
b. >= 105 innych drobnoustrojów/ml
Mężczyźni bez objawów klinicznych ZUM: >= 103 /ml
Obecność bakterii w moczu uzyskanym z nadłonowego
nakłucia pęcherza moczowego
Definicja:
patologiczna leukocyturia z bakteriomoczem do 10²/ml
zwykle bez objawów dysurii, z tzw. jałowym moczem.
Najczęstsze przyczyny jałowej leukocyturii:
niebakteryjne schorzenia nerek: cewkowo-śródmiąższowe
lub kłębuszkowe zapalenia nerek, gruźlica, chlamydioza,
popromienne lub polekowe uszkodzenia pęcherza
moczowego,
zespół Reitera (zapalenie cewki moczowej z zapaleniem
spojówek i zapaleniem stawów),
przyczyny pierwotnie pozanerkowe: wysiłek fizyczny,
znacznie odwodnienie, zmiany zapalne narządów
sąsiadujących z układem moczowym.
• Występowanie znamiennego bakteriomoczu u
chorego nie wykazującego innych objawów ZUM
(klinicznych i laboratoryjnych)
• Nie powinna być leczona, jeśli nie towarzyszą
jej ropomocz lub nieprawidłowe wyniki badań
laboratoryjnych
• ciąża
• immunosupresja
• zespoły obniżonej odporności
• po przeszczepieniu narządów
• przed planowanymi zabiegami na drogach
moczowych
I. W zależności od objawów klinicznych:
A. Bezobjawowa bakteriuria
B. Objawowe:
- Niepowikłane
- Powikłane
II. W zależności od lokalizacji:
A. Górnych odc dr mocz
B. Dolnych dr mocz
ad. OBJAWOWE ZUM
NIEPOWIKŁANE:
młode zdrowe kobiety
POWIKŁANE:
Mężczyźni
ZUM u chorych z czynnościowymi i
strukturalnymi zaburzeniami dróg
moczowych
•
Można leczyć empirycznie – posiew moczu, gdy brak
efektu
•
W przypadku jałowych posiewów moczu badanie w
kierunku: Chlamydia trachomatis, Ureaplasma
urealyticum, Trichomonas vaginalis, Candida albicans,
Neisseria gonorrhoeae
•
czas leczenia:
3 dni - chinolony, trimetoprim/sulf.
5 dni – betalaktamy
7 dni – nitrofurantoina
OSTRE ZAP. PĘCHERZA MOCZOWEGO:
Objawy kliniczne
Nagły początek i różnorodność dolegliwości: dysuria, częstomocz,
pollakisuria, tkliwość w okolicy nadłonowej, temperatura ciała do
37 C.
Bad.dodatkowe:
Bad. ogólne moczu: leukocyturia, erytrocyturia, komórki z
nabłonka przejściowego dróg moczowych
prawie zawsze posiew moczu 10³ lub powyżej 105 bakterii
(najczęściej E.coli lub Staphylococcus saprophiticus).
Uważa się, że leczenie przeciwbakteryjne ostrego
zapalenia pęcherza moczowego powinno trwać 3 dni.
ZAPALENIE CEWKI MOCZOWEJ*:
A. Pierwotne (gł. przenoszone drogą płciową):
Rzeżączkowe (Neiserria gonorrhoae): coraz rzadziej
Nierzeżączkowe: Chlamydia trachomatis, Mycoplasma genitalium,
rzadko Mycoplasma hominis, Ureaplasma urealyticum
B. Wtórne: powikłane (cewnik, zwężenie cewki moczowej):
pałeczki G (-), Staphylococci
C. Ostry zespół cewkowy:
ostre zapalenie dolnego odcinka dróg moczowych przy jałowych
posiewach moczu
*często wywołane przez: Chlamydia trachomatis, Candida albicans,
Trichomonas vaginalis, wirus opryszczki, Neisseria gonorrhoeae,
śródmiąższowe zapalenie nerek związane z
zakażeniem układu moczowego;
Definicja:
Ostre, nieswoiste, bakteryjne zapalenie
tkanki śródmiąższowej nerek i układu
kielichowo-miedniczkowego
OBRAZ KLINICZNY OOZN:
Wywiad:
Gorączka do 40 0 C
Dreszcze, złe samopoczucie
Ból jedno- bądź obustronny w okolicy lędźwiowej
Bóle brzucha z nudnościami i wymiotami
Objawy dyzuryczne
Bad. przedmiotowe : dodatni (+) objaw Goldflama
DIAGNOSTYKA OOZN
Badanie ogólne moczu:
Ropomocz
Wałeczki leukocytarne
Białkomocz (zwykle poniżej 1 g/d)
Niekiedy krwinkomocz
Badanie krwi:
Leukocytoza
wzrost OB, CRP, prokalcytoniny
Wzrost kreatyninemii
Badanie obrazowe: USG nerek:
nerki obrzęknięte
POWIKŁANIA:
1.
Ostra niewydolność nerek
2.
Martwica brodawek nerkowych
3.
Posocznica
RÓZNICOWANIE:
1.
Zawał nerki
2.
Zakrzepica żył nerkowych
3.
Ostre kłębuszkowe zapalenie nerek
4.
Zapalenie płuc, ropień płuc
5.
Stany „ostrego brzucha”
LECZENIE OOZN:
Etap I
Leczenie objawowe: l. p/bólowe, rozkurczowe,
p/gorączkowe;
ew. płynoterapia
Leczenie przyczynowe: antybiotykoterapia
Przed włączeniem antybiotykoterapii należy
pobrać mocz na posiew (optym2x)!
14 dni antybiotykoterapia lekiem o szerokim spektrum
działania,
po uzyskaniu wyniku posiewu moczu z antybiogramem
ewentualna zmiana leczenia na celowane
początkowo podawane parenteralnie, następnie
doustnie
rekomendowane grupy: cefalosporyny II i III
generacji, aminoglikozydy, fluorochinolony
w przypadku ciężkiego przebiegu leki w skojarzeniu
dawkowanie leku uzależnione od stopnia wydolności
nerek !!!
cd. LECZENIE OOZN:
Etap II:
Leczenie podtrzymujące - mające
wyjałowienie układu moczowego
na
celu
przez
4
tygodnie
podaje
się
lek
p/bakteryjny w dawce ½ - ¼ dawki/d na
noc,
np.:
nitrofurantoina,
furagina,
kotrymoksazol,
trimetoprym,
ciprofloksacyna
w uzasadnionych przypadkach leczenie może
być wydłużone
Po zakończeniu leczenia (2-4 tygodnie od
zakończenia) wskazane jest ponowne badanie
ogólne moczu oraz posiew moczu
U chorych z niepowodzeniem terapeutycznym
należy przeprowadzić konsultację urologiczną, a
u kobiet również ginekologiczną
Definicja: dwukrotne zakażenia dróg moczowych
w okresie pół roku lub 3 epizody/rok
Wznowa:
20%
nawrót objawów
zakażenia tym samym
patogenenem:
•anomalie dróg moczowych,
•niedostateczne leczenie,
•obecność bakterii w
miąższu
•gruczołu krokowego lub
80%
•nadkażenie
•ponowne zakażenie
jednorazowe przyjęcie
leku po stosunku:
trimetoprim/sulfametoksazol (240480mg)
trimetoprim/sulfametoksazol (240 mg)
nitrofurantoina (50-100 mg),
ciprofloksacyna (125 mg)
profilaktyka ciągła:
trimetoprim (100 mg)
ciprofloksacyna (125 mg)
nitrofurantoina (50-100 mg)
*profilaktyka przew. 6-12
m-cy
doraźne przyjęcie leku:
natychmiast po wystąpieniu objawów
leczenie jedną dawką lub trzydniowe
NIEFARMAKOLOGICZNE MET. ZAPOBIEGANIA
NAWRACAJĄCYM ZUM
•
•
•
•
•
Wypijanie przynajmniej 2 litrów płynów dziennie
(zapewnienie dużej diurezy)
Częste opróżnianie pęcherza, konieczna mikcja przed
snem
Wypijanie szklanki płynu przed stosunkiem oraz
opróżnienie pęcherza po stosunku płciowym
Właściwa higiena (unikanie kąpieli w wannie,
„bąbelkowych”, z dodatkiem środków chemicznych,
przeciwwskazane intymne dezodoranty)
Unikanie zaparć
OSTRE NIEINFEKCYJNE SZN
(OSZN)
OBRAZ KLINICZNY:
Brak typowych objawów!
1.
Gorączka (60-100%)
– występująca od kliku dni do
tygodni po podaniu leku (średnio 14 dni), często po
przejściowej poprawie i ustąpieniu podwyższonej
temperatury ciała
związanej z zakażeniem
2.
Zmiany skórne
– wysypka plamisto-grudkowa (30-
50%)
3.
Eozynofilia (>700 / mm 3 w rozmazie) i
eozynofiluria (>5% w osadzie)
4. Bóle stawowe
5. Poliuria i nykturia
6. Krwiomocz, białkomocz (1-2 g/d)
7. Bóle okolicy lędźwiowej
8. Upośledzenie funkcji nerek do ostrej
niewydolności włącznie ze skąpomoczem
9. Inne:
małopłytkowość i niedokrwistość
hemolityczna np. po rifampicynie
POLEKOWE OSZN
Powinno być brane pod uwagę u każdego chorego
z zakażeniem i/lub przyjmującego leki
(zwłaszcza od niedawna), u którego
wystąpiło nagłe pogorszenie czynności nerek .
1.
Objawy nadwrażliwości humoralnej i komórkowej
2.
Poprawa po odstawieniu leku
3.
Powiększone bądź prawidłowej wielkości nerki z
podwyższoną echogenicznością
3.
Scyntygrafia przy użyciu 67 Galu (wychwytywany
przez komórki nacieku zapalnego)
4.
Biopsja nerki – O. Ś. Z. N. stanowi od 3% do 14%
przyczyn ostrej niewydolności nerek.
cd. POLEKOWE OSZN
po NLPZ
1.
Zespół nerczycowy (80%) (ze zmianami
minimalnymi)
2.
Ostra niewydolność nerek (hamowanie
syntezy prostaglandyn i spadek przepływu
nerkowego)
3.
Brak objawów nadwrażliwości
RÓŻNICOWANIE OSZN
W przypadku gwałtownego pogorszenia czynności
wydalniczej nerek O. Ś. Z. N. należy
różnicować z:
1.
Ostrą martwicą cewek nerkowych (ATN- acute
tubular necrosis)
2.
Gwałtownie postępującym kłębuszkowym
zapaleniem nerek
3.
Zapaleniem naczyń
4.
Zatorowością naczyń nerkowych
LECZENIE I ROKOWANIE OSZN
W 90% OŚZN po odstawieniu leku wywołującego
i/lub ustąpieniu zakażenia obserwuje się
szybkie wycofanie objawów i powrót
prawidłowej czynności nerek
Ważnym czynnikiem jest niezwłoczne
odstawienie podejrzanego leku
(nieodwracalne zmiany włókniste mogą
rozwinąć się już po 7-10 dniach)
Farmakoterapia – glikokortykosteroidy:
Metyloprednizolon podawany w pulsach
(dawka 0,5 – 1,0 g/20kg m.c. podawanych co 2 dzień)
Prednizon (dawka 0,5 – 1,0 mg/kg m.c./d) z szybką
redukcją dawki i odstawieniem leku w ciągu około 6 tygodni
W przypadku chorych dobrze reagujących na leczenie
poprawę obserwuje się już po 2 tygodniach leczenia
Leczenie nerkozastępcze (hemodializa) w przypadku
zawansowanej ostrej niewydolności nerek
jednostki chorobowe o różnej etiologii i
odmiennym mechanizmie rozwoju uszkodzenia
nerek
przewlekły proces zapalny w obrębie tkanki
śródmiąższowej nerek
prowadzący do zaniku cewek, włóknienia
nabłonka>> defekty cewkowe
zwykle wolna progresja do niewydolności nerek
PRZYCZYNY PSZN
1.
Leki i inne czynniki zewnętrzne :
Nefropatia poanalgetyczna
Cyklosporyna, takrolimus
Cisplatyna
Pochodne nitrozomocznika
Lit
Metale ciężkie (kadm, ołów; rzadko miedź,
arsen, bizmut)
Promieniowanie jonizujące
2.
Zaburzenia metaboliczne:
Hiperkalcemia, hiperkalciuria
Hipokaliemia
Szczawianice
Hiperurikemia
Cystynoza
cd. PRZYCZYNY PSZN
3. Choroby krwi:
Szpiczak mnogi, choroba lekkich łańcuchów
Białaczki, chłoniaki
Napadowa nocna hemoglobinuria
Niedokrwistość sierpowatokrwinkowa
4. Utrudnienie odpływu moczu
Nefropatia zaporowa
Wsteczny odpływ pęcherzowo-moczowodowy (refluks)
5. Zakażenia
Przewlekłe odmiedniczkowe zapalenie nerek
6.
Inne
Sarkoidoza
Choroby autoimmunologiczne
Nefropatia bałkańska
Przejście ostrego śródmiąższowego zapalenia nerek w
proces przewlekły
OBRAZ KLINICZNY PSZN
Przebieg kliniczny może być przez dłuższy czas
bezobjawowy!
U 75% chorych w chwili rozpoznania stwierdza się
już niewydolność nerek
z filtracją kłębuszkową <50 ml/min
Objawy
Zaburzenia cewkowe (niewspółmierne do ubytku filtracji kłębuszkowej)
upośledzenie zdolności zagęszczania z wielomoczem i nykturią
Nadmierna utrata sodu z moczem (salt losing nephritis)
Kwasica metaboliczna
Nadciśnienie tętnicze
hamowanie syntezy prostaglandyn>>upośledzenie ukrwienia
brodawek nerkowych>>martwica brodawek nerkowych
Niedokrwistość
Białkomocz – nieprzekraczający 2 g/d (upośledzona reabsorbcja
małocząsteczkowych białek w cewce bliższej)
Jałowy ropomocz (nierzadko współistnieje ZUM
Krwinkomocz
PRZEWLEKŁE ODMIEDNICZKOWE
ZAPALENIE NEREK (POZN)
Definicja:
Przewlekła nefropatia śródmiąższowa
wywołana nieswoistym zakażeniem
bakteryjnym, którego dalszy rozwój jest
niezależny
od obecności drobnoustrojów w nerkach
• Przebieg podstępny, skąpoobjawowy aż do
•
•
•
•
•
•
•
przewlekłej niewydolności nerek
Wielomocz + nykturia (zab. zagęszczania
moczu)
Nadciśnienie tętnicze
Okresowo leukocyturia lub ropomocz
Białkomocz
Znamienna bakteriuria (zab. odpływu moczu)
Defekty cewkowe (zespół utraty sodu, potasu;
kwasice cewkowe)
Niedokrwistość
cd. POZN:
BADANIA OBRAZOWE (USG, urografia):
Niesymetryczne zmniejszenie nerek
Nieregularność zarysu nerek
(pozaciągane obrysy)
Zniekształcenia kielichów, miedniczek
Blizny w obrębie miąższu nerki
LECZENIE POZN:
W stanach zaostrzenia leczenie jak w
przypadku ostrego odmiedniczkowego
zapalenia nerek
Leczenie podtrzymujące należy przedłużyć
do minimum 3 miesięcy
Leczenie nadciśnienia tętniczego
Zapobieganie wystąpienia przewlekłej
niewydolności nerek
cd. OBRAZU KLINICZNEGO PSZN
Rodzaj zaburzeń cewkowych może zależeć od
czynnika etiologicznego:
1.
Nefropatia kadmowa, szpiczakowa uszkodzenie cewek bliższych
2.
Nefropatia zaporowa - uszkodzenie cewek
dalszych
3.
Nefropatia poanalgetyczna - uszkodzenie
rdzenia nerek
PSZN:
NEFROPATIA ANALGETYCZNA
Przyczyna: przewlekłe przyjmowanie NSLPZ
sumaryczna dawka 2 kg/3lata w przeliczeniu
na paracetamol lub kwas acetylosalicylowy
Mechanizm
•
w czasie metabolizmu leków powstają wolne
rodniki
•
hamowanie syntezy prostaglandyn
Predyspozycje genetyczne
Odwodnienie
Skryty przebieg, przyczyna w 2% schyłkowej
niewydolności nerek
Wczesny objaw NYKTURIA (wynika z zaburzenia
zagęszczania moczu)
Białkomocz, jałowy ropomocz, krwinkomocz
Nadciśnienie tętnicze (w 50-70%)
Niedokrwistość hemolityczna
Chorzy z nefropatią analgetyczną są narażeni na
rozwój raka z nabłonka dróg moczowych
NEFROPATIA OŁOWICZA
Narażenie: produkcja farb, akumulatorów,
petrochemie, huty)
Objawy
Nadciśnienie tętnicze
Hiperurikemia (nadmierne wchłaniane)
Nawracające ostre napady dny; mogą wystąpić wiele lat od
narażenia na ołów (gromadzi się w układzie kostnym)
Histologicznie oprócz zmian w śródmiąższu
stwierdza się także stwardnienie tętniczek
NARAŻENIE: produkcja metali niezależnych, huty)
• Kadm gromadzi się w wątrobie i nerkach
• Uszkadza cewkę bliższą – obserwuje się
zaburzenia jak w zespole Fanconiego
(glikozuria, fosfaturia>>zab. kostne,
aminoacyduria)
• Kamica
• Zmiany miażdżycowe
NEFROPATIA HIPERKALCEMICZNA
Hiperkalcemia
Skurcz naczyń nerkowych
Spadek filtracji kłębuszkowej
Hiperkalciuria
Odkładanie wapnia w rdzeniu nerek (kwaśne
środowisko)
Odczynowa reakcja zapalna
Niedobór potasu może prowadzić do zaburzenia
zagęszczania moczu (nerkowe lub żołądkowojelitowe wydalanie potasu):
Odwodnienie,
zaburzenia mięśniowe
SZCZAWIANICE
Wytrącania się szczawianów wapnia w cewkach
nerkowych:
Nadmierne wytwarzanie kwasu szczawiowego (wady
metaboliczne)
Nadmierne wchłanianie z przewodu pokarmowego
(chorzy po resekcji jelita cienkiego lub zespoleniach
omijających, ch. Leśniewskiego-Crohna, Colitis
ulcerosa)
Zatrucie glikolem etylenowym, kwasem askorbinowym,
ksylitolem
Zaczopowanie cewek nerkowych prowadzi do
ostrej niewydolności nerek
Postać endemiczna (Bułgaria, Rumunia, dawna
Jugosławia), o wolnym przebiegu
Czynnik etiologiczny nieznany (podłoże genetyczne,
narażenie na ołów, mykotoksyny, wirusy?)
Prowadzi do schyłkowej niewydolności nerek
Zwiększona skłonność do nowotworów z nabłonka
dróg moczowych