Moszczyński Paulin
Brzesko
1
Pęcherz
CHOROBY PĘCHERZA MOCZOWEGO I NEREK
- przyczyny i profilaktyka
Nerki wykształcają się do 36 tygodnia życia płodowego człowieka. Ich zadaniem jest
wydalanie produktów przemiany materii i substancji toksycznych z ustroju. Odtruwanie
ustroju polega na filtrowaniu krwi w specjalnych mikrostrukturach nerkowych nazywanych
kłębuszkami. Nie jest to jedyna funkcja nerek, które ponadto mają za zadanie utrzymywanie
stałej objętości wody w ustroju i właściwego stężenia elektrolitów np. sodu i potasu w
organizmie oraz produkują substancję krwiotwórczą (erytropoetynę). Kłębuszki nerkowe
wytwarzają w ciągu doby 160 l tzw. pramoczu, który następnie jest 50-krotnie zagęszczany w
kanalikach nerkowych. Ostatecznie człowiek wydala w ciągu doby około 2 litry moczu.
Badanie moczu jest podstawowym badaniem określającym sprawność układu moczowopłciowego. Niski ciężar właściwy moczu wskazuje na upośledzenie jego zagęszczania w
kanalikach nerkowych. Niepokojącym objawem jest obecność białka lub krwi w moczu.
BIAŁKOMOCZ
Białkomoczem określa się obecność białka w moczu. Nie zawsze jest to zjawisko groźne
dla zdrowia ponieważ zdarzają się „białkomocze łagodne”, kiedy ilość białka w moczu jest
niewielka i kiedy białkomocz samoistnie ustępuje. Przykładem takiego białkomoczu jest
białkomocz pojawiający się zwykle w drugim i trzecim trymestrze ciąży. Śladowe utraty
białka z moczem są prawidłowością ciąży fizjologicznej. Dopiero większa zawartość białka
może być sygnałem zwiastującym wystąpienie groźnej choroby - rzucawki. Masywny
białkomocz połączony z nadciśnieniem tętniczym jest poważnym powikłaniem ciąży. Innym
przykładem białkomoczu łagodnego jest białkomocz ortostatyczny związany z pozycją ciała.
Występuje po dłuższym staniu i prawdopodobnie jest on wywołany skrzywieniem kręgosłupa.
Przyczyną przemijającego białkomoczu może być wysiłek fizyczny przekraczający normalne
przygotowanie sprawnościowe człowieka oraz silny stres psychiczny. Białkomocz częściej
jednak odzwierciedla chorobę, niekiedy poważną, powodując odbiałczenie organizmu i
obrzęki ciała. Zwykle towarzyszy on procesowi zapalnemu nerek. Obok stanów zapalnych
również toksyczne uszkodzenie nerek przebiega z obecnością białka w moczu. Białkomocz
powodują zatrucia metalami ciężkimi np. kadmem, rtęcią, bizmutem jak również może on
wystąpić po stosowaniu niektórych leków (antybiotyki, preparaty złota, sulfonamidy).
Toksyczne działanie na nerki posiadają niektóre niesterydowe leki przeciwzapalne,
powszechnie stosowane do zwalczania różnego rodzaju bólów mięśniowych, kostnych,
stawowych. Ukąszenie przez jadowite owady czy gady wymienia się jako jedną z przyczyn
alergicznego uszkodzenia nerek przebiegającego z utratą białka.
Istnieje również szereg chorób ogólnoustrojowych takich jak choroby zakaźne,
neurologiczne czy nowotwory, które mogą także powodować białkomocz.
2
W stosunkowo krótkim czasie, po około 6 latach od chwili rozpoznania stałego
białkomoczu cukrzycowego, rozwija się niewydolność nerek wymagająca stosowania
„sztucznej nerki” (dializ).
W swojej praktyce lekarskiej spotykam się nieraz z białkomoczem pozornym.
Obecność białka w moczu może być skutkiem złej techniki pobrania moczu do badania.
Fałszywe wyniki powodują zanieczyszczenia próbki moczu plemnikami, krwią menstruacyjną
czy wydzieliną zapalną z dróg rodnych, nie wspominając już o brudnym naczyniu do którego
oddajemy mocz do badania. W przypadku „złego” wyniku badania moczu zalecam badanie
kontrolne przed podjęciem leczenia.
MIKROALBUMINURIA
Mikroalbuminuria wskazuje na obecność białka nazywanego albuminą w moczu.
Zdrowy człowiek wydala z moczem minimalne ilości albumin wzrastające po wysiłkach
fizycznych lub nadmiernym spożyciu płynów.
W pewnych sytuacjach ilość albumin
obecnych w moczu przekracza 300 mg na dobę
i wówczas zjawisko to staje się
niebezpieczne, zagrażające zdrowiu człowieka. Albuminuria pojawia się u części chorych z
nadciśnieniem tętniczym krwi i cukrzycą.
Wystąpienie mikroalbuminurii u pacjentów z nadciśnieniem tętniczym sygnalizuje
zagrożenie chorobą niedokrwienną serca.
Ostatnie badania ujawniły albuminurię u 5-10% osób nie chorujących na cukrzycę czy
nadciśnienie tętnicze krwi. Niekiedy miały one podwyższone tylko rozkurczowe ciśnienie
krwi.W takich okolicznościach, mikroalbuminuria zwiastuje rozwój miażdżycy oraz
wystąpienie powkłań sercowo-naczyniowych. Według statystyk amerykańskich, osoby z
albuminurią 4 razy częściej zapadają na zawał serca. Z innych danych wynika, że
współczynnik ryzyka choroby niedokrwiennej serca w mikroalbuminurii wynosił dla
mężczyzn 2,13 a dla kobiet 1,85.
KRWIOMOCZ
Na wstępie chciałbym zaznaczyć, że czerwony mocz nie zawsze zawiera erytrocyty. Taki
kolor moczu może być następstwem spożycia produktów zawierających sztuczne lub
naturalne barwniki ( buraki, papryka) lub zażywania pewnych leków.
Krwinki czerwone obecne w moczu nie zawsze pochodzą z układu moczowego. Mocz
może zanieczyścić krew pochodząca z dróg rodnych czy z odbytu (krwawiące żylaki odbytu).
Zdrowy człowiek wydala z moczem w ciągu doby do 1,5 miliona erytrocytów. Większe ilości
tych komórek świadczą o chorobie układu moczowo-płciowego. W zależności od ilości
erytrocytów używa się terminu krwinkomocz (wykrywany za pomocą mikroskopu) oraz
krwiomocz (widoczny gołym okiem).
Przyczyny krwiomoczu i ich częstość
1. Kamica moczowa
20%
2. Nowotwory
15%
3. Zapalenia cewki moczowej i pęcherza
15-25%
4. Ostre zapalenie dróg moczowych
10%
5. Choroby kłębków nerkowych
10%
6. Przerost stercza
10%
7. Inne
10-20%
3
LEUKOCYTURIA
Obecność leukocytów w osadzie moczu w ilości większej niż 5 komórek w polu widzenia
należy do klasycznych objawów stanu zapalnego układu moczowo-płciowego.
BAKTERIE
Prawidłowy mocz jest jałowy co oznacza, że nie ma w nim bakterii. W pewnych jednak
okolicznościach drobnoustroje przedostają się do cewki moczowej a następnie do wyższych
odcinków dróg moczowych i nerek. Zawyczaj są to bakterie takie same jakie znajdują się w
kale danej osoby. Do zakażenia częściej dochodzi u kobiet, których cewka moczowa jest
znacznie krótsza a jej ujście znajduje się bliżej odbytu niż u mężczyzn. Sama obecność
bakterii w moczu nie musi wywoływać chorobę i dlatego stan taki nazywa się bezobjawową
bakteriurią. Obecność drobnoustrojów w moczu stwarza niebezpieczeństwo dopiero
wówczas kiedy ich ilość przekracza 100 000 bakterii w 1 mililitrze moczu ale i wówczas nie
zawsze wywołują one chorobę. Bakteriurię bezobjawową obserwuje się u 2% dziewczynek w
wieku szkolnym, u 5% kobiet młodych i wieku średnim oraz u 20% kobiet i 10% mężczyzn w
wieku podeszłym. Występowanie drobnoustrojów w moczu jest dość częstym zjawiskiem w
cukrzycy oraz w ciąży. Bezobjawowa bakteriuria z reguły ustępuje samoistnie, bez leczenia.
ZAKAŻENIE DRÓG MOCZOWYCH
Drogi moczowe posiadają zdolność samowyjałowiania się przez mechaniczne
wypłukiwanie bakterii oraz na skutek bakteriobójczego działania substancji wytwarzanych
przez błonę śluzową pęcherza moczowego i przez prostatę u mężczyzn.W pewnych jednak
przypadkach bakterie pokonują mechanizmy obronne organizmu, zagnieżdżają się w pęcherzu
moczowym, a następnie przez moczowody dostają się do nerek.
Zakażenia układu moczowego występują w ciągu całego życia i należą do najczęstszych
chorób, z jakimi spotyka się lekarz w podstawowej praktyce ambulatoryjnej. U 10-20% kobiet
w różnym okresie życia stwierdza się bakteriomocz, a 40-50% z nich miało objawy zakażenia
układu moczowego.
U kobiet w ciąży częstość występowania bakteriomoczu waha się od 2 do 5%, a objawy
zakażenia układu moczowego są znacznie częstsze niż u kobiet nie będących w ciąży. W
czasie ciąży bezobjawowy bakteriomocz jest szczególnie niebezpieczny, ponieważ grozi
przedwczesnym porodem. Zakażenia układu moczowego występują częściej u kobiet
chorych na cukrzycę.
Do czynników zwiększających ryzyko nawrotu zakażenia układu moczowego u kobiet
należą: zaburzenia anatomiczne i czynnościowe oraz stosunki płciowe.
Najważniejszymi czynnikami ryzyka zakażenia układu moczowego u mężczyzn jest
niedrożność dróg moczowych i przewlekłe zapalenie gruczołu krokowego.
Inną przyczyną zakażenia dróg moczowych jest cewnikowanie pęcherza moczowego.
Zakażenia układu moczowego:
dolnych dróg moczowych
4
górnych dróg moczowych
ostre
przewlekłe
niepowikłane
powikłane
Bakterie chorobotwórcze najczęściej wywołujące zakażenia dolnego odcinka układu
moczowego u pacjentów ambulatoryjnych (Schleupner Ch.J.: Med. po Dypl. 1998, 7(1),
18.
Rodzaj bakterii
Częstość występowania
(%)
Escherichia coli
50-90
Staphylococcus saprophyticus
1-11
Klebsiella sp.
3-9
Enterokoki
2-10
Proteus sp.
2-4
Inne Gram-ujemne
2,9
Inne Gram-dodatnie
1-4
Candida sp.
<1-5
Czynniki ryzyka rozwoju zakażenia układu moczowego (Forland M.: Med. po Dypl.
1993, 2(3), 42).
Dzieci, młodzież
Nieprawidłowości wrodzone
Refluks pęcherzowo-moczowodowy
Dorosłe kobiety
Niektóre sposoby oddawania moczu
Stosowanie kapturków naszyjkowych i środków plemnikobójczych
(zmieniają pH i florę bakteryjną pochwy)
Stosunek płciowy
Chorzy w podeszłym wieku
Nabyte zaburzenia anatomiczne
Kamienie
Zaburzenia ginekologiczne
Zwężenie dróg moczowych spowodowane chorobami gruczołu krokowego
Unieruchomienie w łóżku
5
Zabiegi na drogach moczowych
ZAPALENIE PĘCHERZA MOCZOWEGO
Zapalenie pęcherza moczowego wywołują bakterie (zwykle pałeczka okrężnicy lub
pałeczka odmieńca) ale możliwe jest również alergiczne lub toksyczne zapalenie np. po
wypiciu większej ilości alkoholu lub po chemioterapii.
Ostre zapalenie pęcharza moczowego przebiega z gorączką, parciem na mocz,
krwiomoczem oraz bólem w okolicy łonowej i w trakcie oddawania moczu.
Przewlekłe zapalenie pęcherza moczowego ma przebieg bezobjawowy lub z nieznacznymi
dolegliwościami pod postacią parcia na mocz i pieczenia przy oddawaniu moczu.
Budowa anatomiczna dróg moczowych powoduje, że zapalenie pęcherza moczowego
występuje częściej u kobiet w porównaniu z mężczyznami.
Z jakimi jednostkami chorobowymi należy różnicować ostre zapalenie pęcherza
moczowego u kobiety?
Zapalenie pochwy grzybicze wywołane przez Candida lub Trichomonas sp.
Zapalenie cewki moczowej wywołane przez Chlamydia trachomatis lub Neisseria
gonorrhoeae
Opryszczka narządów płciowych
Reakcje alergiczne lub podrażnienie mechaniczne
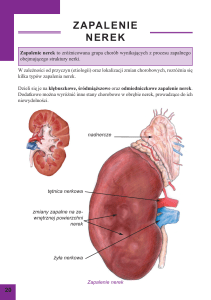
ODMIEDNICZKOWE ZAPALENIE NEREK
Odmiedniczkowe zapalenie nerek jest najczęściej wynikiem bakteryjnego zakażenia
miąższu i miedniczek 85 do 90% przypadków odmiedniczkowego zapalenia nerek wywołane
bakteriami Escherichia coli. O wiele rzadziej stwierdza się zakażenie wywołane innymi
pałeczkami z grupy Enterobacteriaceae, takimi jak Proteus czy Klebsiella.
Odmiedniczkowe zapalenie nerek często rozwija się po zabiegach przeprowadzanych na
drogach moczowych (np. cewnikowaniu). Do czynników predysponujących należą: cukrzyca,
ciąża oraz choroby neurologiczne powodujące zaburzenia w odpływie moczu (np. pęcherz
neurogenny).
Różnice pomiędzy ostrym odmiedniczkowym zapaleniem nerek i zapaleniem
pęcherza moczowego
Ostre odmiedniczkowe zapalenie nerek
Ostre zapalenie pęcherza moczowego
Gorączka
Częste oddawanie moczu
Leukocytoza
Bolesne oddawanie moczu
Ból w okolicy lędźwiowej, tkliwość
Ból w okolicy nadłonowej
Nudności, wymioty
ZAPALENIE NEREK
6
Zapalenie nerek jest chorobą kłębuszków nerkowych cechującą się nagłym pojawieniem
się białkomoczu i krwiomoczu, obrzęków - zwykle na twarzy, bólów okolicy lędźwiowej,
nudności oraz nadciśnienia tętniczego.
Schorzenie często poprzedza zapalenie migdałków podniebiennych lub infekcja górnych
dróg oddechowych.
U 50% pacjentów dorosłych i u 20% chorych dzieci ostre zapalenie nerek przechodzi w
stan przewlekły, który ciągnie się latami i powoduje coraz większe uszkodzenie nerek. Część
chorych wymaga później leczenia za pomocą hemodializy i przeszczepienia nerki.
Rozpoczęcie leczenia zapalenia nerek powinna poprzedzić biopsja cienkoigłowa nerki,
która ustali typ uszkodzenia kłębuszków pod względem immunologicznym i pozwoli wybrać
optymalny sposób leczenia.
WŁÓKIENKOWE ZAPALENIE KŁĘBUSZKÓW NERKOWYCH NOWA CHOROBA NEREK
Choroba ta początkowo przebiega bezobjawowo aby w końcu doprowadzić do
nieodwracalnej niewydolności nerek i mocznicy. Wczesnymi objawami tego schorzenia jest
upośledzone zagęszczanie moczu powodujące nocne oddawanie moczu oraz białkomocz i
krwiomocz. U części pacjentów stwierdza się podwyższone ciśnienie tętnicze krwi i obrzęki
twarzy. Włókienkowe zapalenie kłębuszków nerkowych rozwija się na skutek ciągłego
używania środków przeciwbólowych. Decydujące znaczenie ma wielkość całkowitej dawki
przyjętych leków, która w przypadku paracetamolu ma prawdopodobnie wynosić 2 kg.
Nefropatia poanalgetyczna bo tak nazywa się równnież ta choroba stanowi obecnie
przyczynę około 2-12% wszystkich nieodwracalnych niewydolności nerek. W związku z
coraz częstszą reklamą w mass mediach przeróżnych środków przeciwbólowych, nefropatia
poanalgetyczna będzie w przyszłości poważnym problemem medycznym i społecznym.
Należy również podkreślić, że osoby cierpiące na nefropatię poanalgetyczną częściej chorują
na nowotwory pochodzące z nabłonka dróg moczowych. Między początkiem używania
leków przeciwbólowych a rozwojem choroby nerek upływa średnio 20 lat.
Ostatnio donoszono o zachorowaniach na nefropatię po stosowaniu ziół chińskich.
Tragiczna w skutkach była kuracja odchudzająca dla ponad 80 kobiet belgijskich. Obecny w
ziołach Fangchi (nazwa chińska) alkaloid kwasu aristolochowego spowodował ciężkie
uszkodzenie nerek. U kilku kobiet konieczne było przeszczepienie nerki.
NEFROPATIA CUKRZYCOWA
Dane szacunkowe wskazują, że każdego roku w Polsce, 150-180 osób wymaga leczenia
dializami z powodu nefropatii cukrzycowej.
Nefropatię cukrzycową rozpoznaje się na podstawie badania moczu. Występuje
wówczas białkomocz, tzw. mikroalbuminuria. Ilość albumin w moczu przekracza 30 mg na
dobę.
Nefropatia cukrzycowa pojawia się po 12-18 latach trwania cukrzycy, ale w przypadkach
istnienia predyspozycji genetycznej może wystąpić znacznie wcześniej.
Zapobieganie nefropatii cukrzycowej polega na optymalnej kontroli metabolicznej
cukrzycy i skutecznym leczeniu nadciśnienia tętniczego krwi, które zwykle występuje w
takich przypadkach. Konieczne jest więc ścisłe przestrzeganie zaleceń dietetycznych oraz
rygorystyczne stosowanie insuliny lub doustnych leków obniżających stężenie glukozy w
krwi. W cukrzycy typu 1 leczeniem z wyboru jest intensywna insulinoterapia. Szczególnie
ważną jest informacja, że każdy chory używający środki doustne powinien po pewnym
7
okresie być leczony insuliną. Takiej zmiany nie można odkładać w nieskończoność m.in. z
uwagi na możliwość uszkodzenia nerek czy siatkówki oka.
ZESPÓŁ NERCZYCOWY
Zespół nerczycowy jest stanem chorobowym wywołanym nadmierną utratą białka z
ustroju będącą wynikiem uszkodzenia błony sączącej kłębuszków nerkowych.
Białkomocz i obrzęki ciała, niskie stężenie białka oraz zwiększona zawartość lipidów w krwi
i ogólne osłabienie to główne objawy zespołu nerczycowego.
Częstość występowania różnych przyczyn zespołu nerczycowego u dorosłych
Przewlekłe zapalenie klębuszków nerkowych
Uszkodzenie kłębuszków nerkowych przez inną
chorobę:
a) skrobiawica
b) cukrzyca
c) zatrucie ciążowe
d) toczeń trzewny
e) szpiczak mnogi
f) stany alergiczne
g) leki
h) metale ciężkie
i) zakrzep żył nerkowych
75-78%
9%
6%
3%
1%
poniżej 1%
poniżej 1%
poniżej 1%
poniżej 1%
poniżej 1%
WADY WRODZONE NEREK
W czasie rozwoju płodowego powstają różne zaburzenia rozwojowe nerek. Nerki mogą
być obniżone, wyżej położone lub przemieszczone na jedną stronę, do tego stopnia, że
człowiek ma dwie nerki lewe lub prawe. Te wady nie wpływają na funkcję nerek, nie
powodują zaburzeń w czynności układu moczowego, a wykrywane są przypadkowo. Do
bardzo rzadkich zaburzeń należy brak obu nerek. Natomiast brak jednej nerki występuje u
jednej na 1500 osób. W tej wadzie również nie stwierdza się żadnych objawów chorobowych
pod warunkiem, że jedyna nerka jest zdrowa.
W związku z masowo wykonywanymi badaniami ultrasonograficznymi jamy brzusznej
coraz częściej wykrywane są torbiele w nerkach. Torbielowatość nerek jest chorobą
dziedziczną, zwykle ujawniającą się około 40 roku życia. Torbiele występują jednocześnie w
obu nerkach i są mnogie. U połowy chorych jednocześnie stwierdza się torbiele w wątrobie.
Rzadko współistnieją torbiele w trzustce, płucach i śledzionie. Powiększające się cysty
niszczą miąższ nerkowy i mogą doprowadzić do niewydolności nerek. Objawami
torbielowatości nerek są bóle w okolicy lędźwiowo-krzyżowej oraz krwiomocz. U części
pacjentów występuje nadciśnienie tętnicze. Ostatnio na łamach fachowej prasy medycznej
opisałem rodzinne występowanie torbieli nerek u 34 osób trzypokoleniowej rodziny. Tylko u
trzech osób stwierdziłem objawy uszkodzenia nerek.
W nerkach może powstać pojedyncza torbiel, której rozmiary dochodzą niekiedy do
rozmiarów głowy dziecka. Nie jest to choroba dziedziczna jak w przypadku torbielowatości.
8
PROFILAKTYKA
Styl życia i zapobieganie
Stosunki płciowe są ważnym czynnikiem ryzyka zakażeń układu moczowego,
zwłaszcza przy stosowaniu plemnikobójczych środków antykoncepcyjnych.
Niektóre pacjentki muszą wybrać inne metody zapobiegania ciąży, jeśli można
przypuszczać, że to środki plemnikobójcze sprzyjają zakażeniom. W celu
zapobiegania zakażeniom układu moczowego i ich nawrotom zaleca się
oddawanie moczu zaraz po zakończeniu stosunku płciowego.
W nawracających ostrych zapaleniach pęcherza moczowego można stosować
profilaktyczne leczenie małymi dawkami leków przeciwbakteryjnych
podawanymi codziennie, trzy razy w tygodniu lub po stosunku płciowym.
Wykazano, że u kobiet po menopauzie miejscowe leczenie estrogenami
zmniejsza częstość nawrotów zakażeń dróg moczowych.
Inne metody leczenia
Wśród naturalnych sposobów leczenia godny polecenia jako lekarstwo na
zakażenia układu moczowego i w celu zapobiegania im jest sok z żurawin.
Spożywanie tego soku zmniejsza częstość bezobjawowej bakteriurii oraz jest
skuteczne w zapobieganiu zakażeniom układu moczowego.
Nowe metody leczenia
Większość nowych metod postępowania w zakażeniach układu moczowego
skupia się na zapobieganiu.
W trakcie badań są probiotyki dopochwowe zawierające pałeczki kwasu
mlekowego, które mają odbudowywać prawidłową florę bakteryjną pochwy w
przypadku jej pierwotnego braku albo zaburzeń wskutek antybiotykoterapii czy
wygasania czynności hormonalnej (np. w okresie pomenopauzalnym przy
niestosowaniu miejscowej ani ogólnej hormonalnej terapii zastępczej).
ZALECANE ZIOŁA
Podstawowe właściwości, których oczekujemy od leków ziołowych zlecanych w
przypadkach zakażenia dróg moczowych, to działanie:
antyseptyczne - m.in. liść mącznicy (Fol. Uvae ursi), szałwii (Fol. Salviae) i borówki
brusznicy (Fol. Vitis idaeae), ziele tymianku (Herba Thymi), macierzanki (H. Serpylli),
polonicznika (H. Herniariae), kwiat wrzosu (Fl.Callunae), owoc jałowca (Fr. Juniperi);
moczopędne - m.in. ziele skrzypu (H. Equiseti) i nawłoci (H. Solidaginis), liść brzozy
(Fol. Betulae), borówki brusznicy, porzeczki czarnej (Fol. Ribis nigri), pokrzywy (Fol.
Urticae) i poziomki (Fol. Fragariae), kwiat bławatka (Fl. Cyani), stokrotki (Fl. Bellidis),
akacji (Fl. Pseudoacaciae), tarniny (Fl. Pruni spinosae) i jarzębiny (Fr. Sorbi), kłącze perzu
(Rhiz. Agropyri), korzeń wilżyny (Rad. Ononidis), lubczyka (Rad. Levistici), cykorii (Rad.
Cichorii), pokrzywy (Rad. Urticae) i mniszka lekarskiego (Rad. Taraxaci), owoc pietruszki
(Fr. Petroselini), naowocnia fasoli (Pericarpium Phaseoli), pączki topoli (Gemmae Populi);
rozkurczowe - m.in. ziele glistnika (H. Chelidonii), dziurawca (H. Hyperici),
połonicznika, kłącze marzanny (Rhiz. Rubiae tinctoriae), owoc pietruszki, kolendry (Fr.
Coriandri) i aminka egipskiego (Fr. Ammi visnagae), korzeń lukrecji (Rad. Glycyrrhizae);
PREPARATY NATURALNE
9
Preparaty naturalne dezynfekujące drogi moczowe o działaniu moczopędnym,
przeciwzapalnym, rozkurczającym
Ginjal, złożony preparat ziołowy w tabletkach
Nefrol, złożony preparat ziołowy w płynie
Nefrosept, złożony preparat ziołowy w płynie
Urogran, granulat ziołowy
Uroprost, złożony preparat ziołowy w płynie
Urosept, złożony preparat ziołowy w tabletkach
Vitabutin, suszony sok żurawinowy, 2 kapsułki = 300 ml soku,
3x dziennie po posiłkach
Żurawina
Żurawina rośnie na kwaśnych glebach piaszczystych w klimacie umiarkowanym. W
Polsce spotykana jest dziko rosnąca żurawina błotna (Vaccinium oxycoccus). Gatunkiem
uprawnym jest żurawina wielkoowocowa (Vaccinium macrocarpon). Oba te gatunki mają
czerwone owoce, o charakterystycznym kwaśnym smaku, jednak owoc żurawiny błotnej jest
wielkości czerwonej porzeczki, natomiast żurawiny wielkoowocowej - agrestu.
Żurawina zawiera około 88% wody oraz różne związki chemiczne i witaminy m.in.
kwasy: cytrynowy, chinowy, jabłkowy, benzoesowy i elagowy; cukry: fruktoza, glukoza;
witaminy C, A, B1, B2; flawonoidy: kwercytyna, kemferol; antocyjany, flawonole, taniny i
glikozydy flawonoidowe.
Zastosowanie medyczne
zakażenie dróg moczowych
profilaktyka miażdżycy i jej skutków
pobudzanie układu odpornościowego
choroby przyzębia
Sok żurawinowy zaleca się osobom sparaliżowanym z założonym na stałe cewnikiem do
pęcherza moczowego.
W sezonie jesiennym dostępna jest świeża żurawina z bieżących zbiorów. Mrożenie
owoców nie powoduje utraty ich korzystnych właściwości.
Owoce żurawiny, ze względu na dużą zawartość kwasów i katechin są bardzo kwaśne i
cierpkie w smaku, dlatego też spożywanie ich w postaci nieprzerobionej jest utrudnione.
Piśmiennictwo
10
5.
6.
7.
8.
Forland M.: Zakażenie układu moczowego. Med. po Dypl. 1993, 2(3), 39-46.
Moszczyński P.: Choroby układu moczowo-płciowego - zapobieganie i leczenie. Zdrowa Żywność Zdrowy Styl Życia 1999, 2(44).
Moszczyński P.: Choroby układu moczowo-płciowego. Cz.I. Schorzenia nerek i dróg moczowych. Wiadomości Zielarskie 2000, 7(8).
Olędzka-Oręziak M., Życińska K., Wardyn K.: Zakażenia układu moczowego - diagnostyka i leczenie. Nowa Klinika 2002, 9(9-10),
909-917.
Rogowski R.: Hematuria. Nowa Klinika - Nefrologia i Urologia 2000, 5(2), 203-208.
Salzer W., Gates R.H.: Zakażenia układu moczowego. Zakażenia 1999, 1-2, 17-21.
Stapleton A.: Izolowane zakażenia układu moczowego u kobiet. Med. po Dypl. 2003, 12(5), 131-139.
Schleupner Ch.J.: Zakażenia układu moczowego. Med. po Dypl. 1998, 7(1), 116-126.
9.
Tenner A.M., Yadven M.W., Kimmel P.L.: Ostre odmiedniczkowe zapalenie nerek. Med. po Dypl. 1993, 2(2), 101-107.
1.
2.
3.
4.