WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
CHOROBY UKŁADU KRĄŻENIA.
CHOROBA WIEŃCOWA (CHOROBA NIEDOKRWIENNA SERCA) – choroba naczyń wieńcowych
– schorzenie polega na zwężeniu lub zamknięciu niektórych naczyń wieńcowych i zaburzeniu
ukrwienia serca; jedna z najczęstszych postaci choroby niedokrwiennej serca;
Czynniki ryzyka :
- palenie tytoniu;
- miażdżyca, cukrzyca;
- hiprcholesterolemia – wysoki poziom cholesterolu;
- stres;
- mało aktywny tryb życia – brak regularnego wysiłku fizycznego;
- nadciśnienie tętnicze;
- nadwaga i otyłość;
– choroba wieńcowa polega na zmniejszeniu dopływu do mięśnia sercowego odpowiedniej ilości
krwi potrzebnej do odżywienia serca, co powoduje natychmiastowe zmniejszenie jego sprawności;
niedobór ten jest wynikiem utrudnienia przepływu krwi przez naczynia wieńcowe serca i dlatego
nazywa się niewydolnością wieńcową; zależnie od rozległości zmian chorobowych i od nasilenia się
objawów chorobowych oraz częstości ich występowania, rozróżniamy niewydolność wieńcową:
ostrą, podostrą i przewlekłą;
ZAWAŁ MIĘŚNIA SERCOWEGO – jest jedną z najbardziej znanych postaci choroby wieńcowej,
zwanej też chorobą niedokrwienną serca, charakteryzującej się niedostatecznym ukrwieniem (i co
za tym idzie niedostatecznym zaopatrzeniem w tlen) serca, spowodowanym znaczącym zwężeniem,
a niekiedy – zamknięciem, światła tętnic wieńcowych, odżywiających mięsień serca;
– jest stanem zagrożenia życia polegającym na nieodwracalnym niedokrwieniu, prowadzącym do
martwicy komórek mięśnia sercowego; większość zawałów w sercu powstaje na skutek zamknięcia
światła tętnicy wieńcowej przez zakrzep spowodowany pęknięciem blaszki miażdżycowej
zwężającej tętnicę;
PRZYCZYNY :
-
zmiany zapalne w tętnicach wieńcowych;
kurcz naczyń i tętnic wieńcowych;
zator tętnicy wieńcowej;
wrodzona anomalia tętnic wieńcowych;
wady zastawek serca;
zatrucie tlenkiem węgla;
niedociśnienie tętnicze;
OBJAWY :
-
ostry przebieg choroby wieńcowej od dusznicy bolesnej;
piekący ból za mostkiem promieniujący do kończyn (często lewej), żuchwy, karku,
ból nie następuje po podaniu nitrogliceryny;
bólowi towarzyszy często niepokój;
w zależności od lokalizacji zawału może wystąpić tachykardia lub bradykardia,
hipotonia bądź hipertomia;
ból zlokalizowany jest często w klatce piersiowej; często u osób starszych i
cukrzyków zawał przebiega bezboleśnie;
dolegliwości żołądkowe – ból jamy brzusznej, wymioty – maska brzuszna
zawału;
ogólne pobudzenie oraz zimne, zlewne poty;
mamy również OBJAWY PRZEDMIOTOWE :
-
ból;
nudności i wymioty;
tachykardia lub bradykardia;
spadek ciśnienia tętniczego;
trzeci ton serca (pęknięcie mięśni brodawkowatych);
zastój płucny (obrzęk płuc);
wstrząs kardiogenny;
1
WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
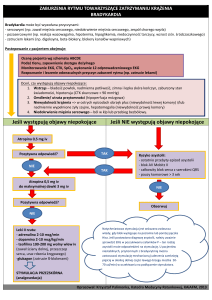
KRYTERIA ROZPOZNANIA ŚWIEŻEGO ZAWAŁU :
dane z wywiadu: czy pacjent leczy lub leczył się na chorobę wieńcową; od kiedy jest ból i
jaki jest to rodzaj bólu – prawidłowe zebranie wywiadu pozwala postawić rozpoznanie u 7080 % pacjentów z zawałem mięśnia sercowego;
obraz elektrokardiograficzny – EKG; rozpoznanie u ok. 60 % pacjentów przy
jednorazowym badaniu; cechy świeżego zawału w zapisie EKG :
łukowate uniesienie odcinka ST o typie fali Parde’go, najmniej 0,15 miliwolta
(powyżej 1 mm) w odprowadzeniach I, III lub w innych;
patologiczny załamek Q o szerokości powyżej 0,04 s (jedna mała kratka);
wystąpienie załamka T wieńcowego – czyli wysokiego o amplitudzie ponad 10 mm
(1cm), które z czasem się odwraca;
zapis EKG podczas zawału zmienia się z godziny na godzinę;
badanie enzymatyczne – pobranie krwi na enzymy sercowe;
-
fosfokinaza kreatynowa (CK) – kreatynofosfokinaza;
izoenzym sercowy – CKMB enzym serca;
troponina T;
aminotransferaza aspargaminowa – AspAT;
LDH – dehydrogenaza kwasu mlekowego (mleczanowa) – jeśli ból trwa 48 godzin;
ENZYM
WZROST AKTYWNOŚCI
SZCZYT AKTYWNOŚCI
NORMALIZACJA
CK
6–8h
12 – 24 h
1 – 4 doby
CKMB
3–4h
12 – 24 h
1 – 3 doby
LDH
8 – 24 h
48 – 96 h
7 – 14 doby
T
2–4h
12 – 18 h
2 – 3 doby
AspAT
6 – 12 h
36 – 48 h
4- 7 doby
tabela. Czas wzrostu aktywności enzymów sercowych (kardiologicznych).
BADANIA DIAGNOSTYCZNE :
badanie EKG dwunastoodprowadzeniowe – najbardziej przydatne we wczesnej
diagnostyce ostrego zawału mięśnia sercowego;
badanie enzymów kardiologicznych – wzrost stężenia tych białek we krwi jest jednym z
trzech głównych wskaźników zawału serca;
morfologia krwi – nierzadkim zjawiskiem w zawale mięśnia sercowego jest leukocytoza
15
nie jest czynnikiem pogłębiającym niedokrwienie mięśnia sercowego;
elektrolity surowicy – sód, potas, magnez; ostremu zawałowi mięśnia sercowego może
towarzyszyć hiperglikemia, szczególnie w przypadku chorych na cukrzycę, u których
istnieje ryzyko powstania cukrzycowej kwasicy ketonowej lub nieketonowej śpiączki
hiperosmolarnej; zbadać stężenia elektrolitów, aby sprawdzić, czy nie pogłębiają one
podrażnienia mięśnia sercowego (hipokaliemia, hipomagnezemia);
odczyn opadania krwinek czerwonych (OB) – odczyn Biernackiego – w pierwszych
24 – 48 godzinach zawału mięśnia sercowego OB jest często podwyższone;
2
WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
gazometria tętnicza – określa ciśnienie parcjalne tlenu i dwutlenku węgla we krwi
(sprawdzamy czy pacjent ma duże niedotlenienie); unikać u pacjentów, u których rozważa
się możliwość leczenia trombolitycznego;
układ krzepnięcia – czas potrombinowy – przed rozpoczęciem leczenia trombolitycznego
ustalić wartości będące punktami odniesienia;
grupa krwi i próba krzyżowa – przygotować preparaty odpowiedniej grupy krwi na
wypadek komplikacji związanych z krwawieniem; jeśli pacjent jest w stanie ciężkim i gdy
mamy dla niego zamówić krew; poprzez próbę krzyżową sprawdzamy czy przywieziona
krew jest zgodna;
RTG klatki piersiowej – ocenić wielkość serca; badanie to pozwala na rozpoznanie
zastoinowej niewydolności krążenia przed pojawieniem się objawów klinicznych;
badanie USG – pomocne w rozpoznawaniu nieprawidłowości w kurczliwości ściany serca i
powikłań ostrego zawału mięśnia sercowego (tamponada serca, wsteczny przepływ krwi
przez zastawkę mitralną, pęknięcie przegrody międzykomorowej);
LECZENIE :
CEL LECZENIA :
-
opanowanie bólu zawałowego;
jak najszybsze przywrócenie i utrzymanie przepływu krwi w zamkniętej tętnicy
wieńcowej;
zwalczanie następstw i powikłań zawału;
– jeśli zawałowi ulegnie 40 % lewej komory – to mamy pewność, że wystąpi wstrząs kardiogenny;
LECZENIE OSRFEJ FAZY ZAWAŁU MIĘŚNIA SERCOWEGO – postępowanie wczesna
(przedszpitalne) :
-
unieruchomienie pacjenta
w przypadku obrzęku płuc – nie kładziemy pacjenta
ocena oddechu, tętna oraz ciśnienia tętniczego
NITROGLICERYNA, DWUNITROSORBITOL – w tabletkach pod język lub w
sprayu; podajemy nawet wtedy, gdy mamy ciśnienie skurczowe powyżej 90
mmHg;
ASPIRYNA – w celu zmniejszenia agregacji płytek krwi (rozrzedza krew) 325 mg
= 1 tabletka
zapewnienie dostępu do żyły
narkotyczne leki przeciwbólowe – MORFINA, FENTANTYL
szybki transport do szpitala karetką z defibrylatorem i monitorem EKG
tlen – 4 litry przez wąsy
ODDZIAŁ INTENSYWNEJ OPIEKI KARDIOLOGICZNEJ (OIOK) :
EKG dwunastoodprowadzeniowe
wywiad i badanie
morfologia krwi
stała ocena ciśnienie i tętna
stały monitoring czynności serca
dalsza walka z bólem (te same leki)
tlen 4 litry / minutę
wyrównanie zaburzeń elektrolitowych (płyny i.v. z potasem i magnezem)
wybór metody terapii w celu udrożnienia tętnicy :
LEK TROMBOLITYCZNY
PTCA – przezskórna transluminarna plastyka naczyń wieńcowych
LEKI ANTYARYTMICZNE, ZAKRZEPOWE
LECZENIE TROMBOLITYCZNE – ma na celu przywrócenie drożności tętnic odpowiedzialnych za
zawał;
wskazania: ból zawałowy, trwający do 12 h, ze zmianami EKG (fala Parde’go, blok odnogi pęczka
Hisa); wiek powyżej 75 lat – chorzy z wysokimi ciśnieniami (175, 11);
przeciwwskazania: przebyty udar krwotoczny mózgu; tętniaki; krwawienie z przewodu
pokarmowego; świeże urazy i świeże operacje;
leki trombolityczne :
3
WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
STREPTOKINAZA
UROKINAZA
TKANKOWY AKTYWATOR PLAZMINOGENNY – Tpa
PTCA – stosowana jako leczenie zasadnicze mające na celu udrożnienie tętnic odpowiedzialnych za
zawał; leczenie z wyboru we wstrząsie kardiogennym, może być tak, że skojarzone z trombolizą
(rozpuszczanie zakrzepu) i może być wykonana w celu zapobieżenia dorzutów zawału (kolejny
zawał);
POWIKŁANIA ZAWAŁU:
1. WSTRZĄS KARDIOGENNY – wstrząs pochodzenia sercowego z zespołem objawów
klinicznych niewydolności krążenia obwodowego; wywoływany jest upośledzeniem
czynności wyrzutowej serca; zespół objawów klinicznych manifestujących się ostrym
niedotlenieniem ważnych dla życia narządów;
WSTRZĄS – zespół objawów klinicznych manifestujący się ostrym niedotlenieniem ważnych dla
życia narządów;
PRZYCZYNY WSTRZĄSU KARDIOGENNEGO:
-
niewydolność napełniania się krwią komór – przyczyną jest tachyarytmia,
tamponada osierdzia, zwężenie zastawek przedsionkowo – komorowych;
niewydolność wyrzutu krwi – ostra niewydolność wieńcowa i zawał mięśnia
sercowego, zapalenie mięśnia sercowego, pęknięcie przegrody międzykomorowej i
przeciek międzykomorowy, leki kardiodepresyjne, choroby zastawek (szczególnie
ujść tętniczych i żylnych), choroby naczyń (zmiany w ścianach naczyń,
zatorowość);
KRYTERIA ROZPOZNANIA WSTRZĄSU KARDIOGENNEGO:
krytyczny spadek skurczowego ciśnienia tętniczego, poniżej 80 mmHg lub spadek o 60
mmHg wartości wyjściowej utrzymujący się dłużej niż 30 minut (może być hipowolemia
względna);
obniżenie wskaźnika pojemności wyrzutowej (skurcz lewej komory nie wyrzuca prawidłowej
ilości krwi);
spadek diurezy godzinowej spowodowany niedokrwieniem nerek (jeżeli ciśnienie skurczowe
spadnie poniżej 70 mmHg, kłębek nie filtruje):
-
diureza – produkcja moczu
oliguria – skąpomocz
anuria – bezmocz
OBJAWY KLINICZNE WSTRZĄSU:
zimny, lepki pot
blada skóra
spadek ciśnienia tętniczego
zaburzenia świadomości (splątanie nieprzytomność)
tachykardia (wzrost adrenaliny)
powrót kapilarny opóźniony (ucisnąć płytkę paznokcia, jeśli powrót zabarwienia jest
powyżej 7 – 8 sekund to źle)
zmniejszenie diurezy
POSTĘPOWANIE PRZY WSTRZĄSIE.
Farmakologia:
zastój w płucach (to znaczy, że lewa komora nie pracuje), charakterystyczna duszność,
rzężenia: podajemy DOPAMINĘ 2-15 µg i.v. ; jeżeli jest podawana powyżej 10 µg / kg
masy ciała to ma to efekt naczyniowo – skurczowy; od 4-10 µg : ma selektywny efekt
izotropowy (zwiększa siłę skurczu); 2-4 µg Dopomina : ma efekt diuretyczny i
wazodyratazyjny;
4
WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
jednocześnie można podawać DOBUTAMINĘ 2-10 µg / kg m. c. / min. - można
podawać przy nikim ciśnieniu, jeżeli jest zastój w płucach, ale nie ma objawów wstrząsu
(można wtedy podać samą Dobutaminę, bez Dopaminy);
jeśli nie ma zastoju w płucach, podajemy DEKSTRAN lub nawadniamy pacjenta solą
fizjologiczną 200-500 ml (1 butelka);
Dekstran - roztwór wielkocząsteczkowego polimeru glukozy, zawierający cząsteczki o
wymiarach 40000 - 80000; używany jako środek krwiozastępczy w zapobieganiu i leczeniu
wstrząsów pourazowych, pokrwotocznych, oparzeniowych (oparzenie) i w stanach znacznego
odwodnienia;
jeśli podana była Dobutamina i ciśnienie tętnicze zostało podniesione do 90 mmHg lub
wyżej to dodajemy lek poszerzający naczynia np. NITROPRUSYDEK SODU 10-200 µg /
kg masy ciała co 1 minutę;
jeśli ciśnienie nadal nie jest wysokie to dodajemy NORADRENALINĘ;
Leczenie z wyboru:
PTCA - przezskórna transluminarna plastyka naczyń wieńcowych : standardem
postępowania ratowniczego jest :
-
sprawdzenie parametrów życiowych
skuteczne udrożnienie dróg oddechowych
tlenoterapia (bierna lub czynna)
wkłucie dożylne
farmakoterapia w zależności od przyczyny wystąpienia wstrząsu
2. OBRZĘK PŁUC:
przyczyny sercowe:
-
przyczyny płucne:
-
nadciśnienie tętnicze
udar mózgu
osoczowe:
-
zapalenie płuc
reakcje alergiczne
oparzenia chemiczne, termiczne i popromienne
choroba wysokościowa
naczyniowe:
-
zaostrzenie przewlekłej niewydolności krążenia
ostra niewydolność wieńcowa i zawał mięśnia sercowego
wady zastawek
zaburzenia rytmu
nadmierna podaż płynów
hipoproteinemia (niedobór białek)
niewydolność nerek
polekowe
OBJAWY KLINICZNE:
duszność
rzężenia grubobańkowe
objawy zawału (ból w klatce piersiowej) - jeśli powikłanie zawału
wydzielina odksztuszana podbarwiona krwią
5
WWW.RatownictwoMedyczne.Friko.p1
Stany Zagrożenia Życia
LECZENIE OBRZĘKU PŁUC W WARUNKACH PRZEDSZPITALNYCH:
pozycja siedząca z opuszczonymi nogami (aby zmniejszyć obciążenie wstępne, odciążyć
serce)
zabezpieczenie dostępu do żyły
tlen
leki - Furosemid:
-
jeśli niewydolność nerek 80-100 µg
jeśli nie to zaczynamy od 40 µg
pomiar ciśnienia tętniczego:
-
prawidłowe: Nitrogliceryna pod język (0,5 µg), Morfina (2-5 mg i.v.) lub
Droperidol (2,5 mg i.v.), Aminofilina (250 mg i.v.) - morfina poszerza łożysko
żylne, zmniejsza obciążenie wstępne (naczynia przed sercem - Nitrogliceryna)
obniżone: trzeba zwiększyć siłę skurczu Dopomina (2-10 µg/kg m.c. ) lub
Digoksin (0,25 mg i.v. )
podwyższone: trzeba zmniejszyć siłę skurczu Nitrogliceryna, Morfina,
Aminofilina, Nitroplusydek sodu (rozszerza naczynia)
6