Epidemiologia chorób nerek
Oktawia Mazanowska
Katedra i Klinika Nefrologii i Medycyny
Transplantacyjnej
Uniwersytet Medyczny we Wrocławiu
1. Choroby nerek jako problem społeczny
2. Przyczyny wzrostu zachorowań na choroby
nerek
3. Definicja przewlekłej choroby nerek i jej
stadia
4. Przydatność oznaczania i wyliczania filtracji
kłębuszkowej GFR
5. Objawy chorób nerek
Choroby nerek jako problem społeczny
– występowanie PChN
• PChN dotyczy 6-15% populacji; ok. 600 mln osób
• Anglia - 5-10% dorosłych umiarkowaną do ciężkiej
PChN (stadia 3-5) [NEOERICA -wczesne lata 2000, publik.
2007) - 10.6% K, 5.8% M, śr 8.5%; Health Survey for
England (2009) - 7% K, 5% M, śr 6%]
• Częstość występowania PChN jest podobna w
krajach z przewagą rasy kaukaskiej
• Wg danych z USA częstość występowania PChN
jest rosnąca.
Choroby nerek jako problem społeczny
•
•
•
•
Przewlekła choroba nerek (PChN) ma charakter
„epidemii” ogólnoświatowej – co roku o 6-8%
wzrasta liczba chorych leczonych nerkozastępczo
dializami.
W ciągu ostatnich 20 lat ponad 5-krotnie wzrosła
liczba osób dializowanych na świecie (ok.1,5
mln/świat, ok. 14 tys./Polska)
Ponad 5-krotnie wzrosły także nakłady pieniężne
na dializoterapię i KTx (USA 32 mld $/w 2004 r).
Koszty RRT w Polsce – ok. 1,5 mld PLN/rok
Trend wzrostowy liczby osób dializowanych jak i
nakładów na dializoterapię nadal się utrzymuje.
Health Survey for England 2009, CKD
prevalence by age group and gender
40
36%
35
31%
30
25
Men
20
Women
15
12%
13%
10
6%
5
1%
2%
2%
0
16-54
55-64
Source: Health Survey for England 2009
65-74
75+
Choroby nerek jako problem społeczny
Stan socjo-ekonomiczny
• Ludzie ubodzy częściej zapadają na PChN, a
przebieg PChN w tej grupie jest szybszy.
Rasa
• Azjaci i A-A mają podobną częstość PChN jak
inne grupy etniczne, ale progresja PChN jest
szybsza i częściej wymagają leczenia
nerkozastepczego (A-A 3,5x większe ryzyko
SNN)
• FSGS, nefropatia cukrzycowa i nadciśnieniowa –
częściej u A-A, IgAN częstsza u Azjatów
Prognozowany wzrost liczby ludzi z PChN -UK
450 000
403 449
Estimated number of people with CKD
400 000
350 000
300 000
265 867
245 491
250 000
200 000
164 650
131 709
150 000
100 000
Wales
80 112
Scotland
50 000
N Ireland
-
2010
2015
2020
2025
Source: modelled estimates HSE 2009, Pop projections ONS
2030
2035
Co jest ważne ?
• PChN jest częstym powodem chorobowości i
śmiertelności
• Przebieg często jest bezobjawowy i może
współistnieć z innymi przyczynami
• PChN ma charakter postępujący do SNN
• Ważne jest wczesne rozpoznanie i wdrożenie
leczenia
• Wiek, płeć, rasa, warunki socjalne mają wpływ
na występowanie PChN.
Choroby nerek jako problem społeczny
Istnieje możliwość spowolnienia progresji PChN poprzez
leczenie nefroprotekcyjne i zmianę stylu życia.
Niedorozpoznanie wczesnych stadiów PChN z powodu:
– Późnego zgłaszania się do nefrologa
– Stratę możliwości poprawy losu pacjentów
•
Przyczyny wzrostu zachorowalności
na choroby nerek
• Epidemia chorób o znaczeniu społecznym: cukrzyca
i nadciśnienie tętnicze
• Nadwaga i otyłość z powikłaniami narządowymi
(choroby sercowo-naczyniowe, zespoły metaboliczne,
miażdżyca, a nawet FSGS
• Starzenie się społeczeństwa (ubytek nefronów)
• Rozwój chirurgii i kardiochirurgii - w tym dużych
zabiegów u chorych wysokiego ryzyka i starszych
• Stosowanie środków kontrastowych w diagnostyce
i kardiologii interwencyjnej (PTCA)
• Leki (NLPZ + inhibitory ACE )
• Pozorny wzrost wykrywalności PChN ? (eGFR?)
PChN (ang. chronic kidney disease CKD) to stan, w którym spełnione jest
> 1 z poniższych kryteriów:
• Uszkodzenie nerek utrzymujące się > 3 mies.,
definiowane jako obecność strukturalnych lub
czynnościowych nieprawidłowości nerek, z
prawidłowym lub zmniejszonym GFR, co objawia
się nieprawidłowościami morfologicznymi lub
markerami uszkodzenia nerek, w tym
nieprawidłowościami w składzie krwi lub moczu,
lub nieprawidłowymi wynikami badań
obrazowych
• Przy GFR<60 ml/min/1,73 m2 przez >3 miesiące, z
uszkodzeniem nerek albo bez uszkodzenia nerek
Stadium 1 i 2 wymagają obecności białkomoczu, albuminurii lub
erytrocyturii lub zmian strukturalnych nerek
Siećwspółpracy
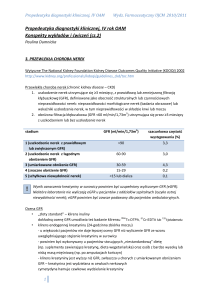
StadiaPChNwoparciu o eGFR
Stadium 3A: eGFR 45-59 i stadium 3B: 30-44 ml/min/1,73m2 (NICE)
eGFR
(mL/min/1.73m2)
Stadium
Opis
1
•prawidłowe lubeGFR
2
•Łagodne eGFR
60 - 89
3
•Umiarkowane eGFR
30 - 59
4
•Bardzo duże eGFR
15 - 29
5
•Niewydolność nerek
•Uszkodzenie nerek*
>90
<15 lub dializa
* Uszkodzenie nerek definiowane jest przezNKF jako
“patologiczneodchylenia lub markeryuszkodzenia, włączając nieprawidłowe
wyniki badań krwi i moczu lub badań obrazowych”
WgNKF K/DOQI Clinical Practice Guidelines 2002: AmJ Kidney Dis2002; 39 (2, Suppl 1): S17-S31
6
Epidemiologia chorób nerek w Polsce
• ok. 4,2 mln ma PChN =10-13% (ekstrapolowanie na
Polskę wyniki badania NHANES III/USA)
• Badanie PolNef 2002: 18,4% badanych
(albuminuria/eGFR)
• ilość chorych i nakłady stale
rosną (5x w ciągu 20 lat)
• dializowani: 16,5 tys.
(343 osoby/1 mln)
• ponad 7 tys. osób żyje
z przeszczepioną nerką;
• ponad 1 tys. przeszczepów rocznie (1113/2013 r. ;
23,6 KTx na 1 mln/rok)
Częstość PChN - badanie „Uwaga nerki”
WARSZAWA (465 osób)
Kobiety
KRAKÓW (712 osób)
Mężczyźni wiek
Mężczyźni
wiek
23 (10%)
33 ± 13
115 (73%) 52 ± 15 338 (69%)
159 (71%)
53 ± 15
57 (18%)
18 (11%)
66± 14
42 (19%)
67± 12
St. IV
3 (1%)
1 (0,6%)
84± 4
1 (0,4%)
81
St. V
-
-
Razem
208
157
St. I
33 (11%)
23 (15%)
St. II
215 (70%)
St. III
33 ± 15
Kobiety
35 (7%)
114 (23%)
52 ± 18
Dane zaokraglone do pełnych liczb
Król E., Rutkowski B., Nephrol Dial Pol 2009; 13: 198
54,5 ± 17
Wskaźniki czynności nerek
• Stężenie kreatyniny w surowicy (sCr) jest łatwe
do zmierzenia, jednak nie informuje o
faktycznym stanie czynności nerek, bo na wynik
wpływ mają także wiek, płeć, rasa, czy masa ciała
• W praktyce oznacza się klirens kreatyniny (ClCr)
-wyrażona w ml objętość osocza zawierająca
kreatyninę w ilości wydalonej z moczem w ciągu
minuty (ml/min)
• Prostą i wygodną metodą oceny wydolności nerek
jest obliczenie stopnia filtracji kłębuszkowej
eGFR (estimated Glomerular Filtration Rate) (w
ml/min/1,73m2)
Stężenie kreatyniny w surowicy nie jest
idealnym markerem funkcji nerek
Czynniki wpływające
na jej przydatność:
Wiek
Płeć
Masa ciała
Rasa
• ClCr -wyrażona w ml objętość osocza zawierająca
kreatyninę w ilości wydalonej z moczem w ciągu
minuty
Przydatność oznaczania i
wyliczania filtracji kłębuszkowej
GFR
• Ocena funkcji kłębuszków nerkowych
• Ocena stopnia zaawansowania przewlekłej choroby
nerek
• Ocena konieczności przygotowania do leczenia
nerkozastępczego lub też wdrożenia RRT
• Ocena konieczności modyfikacji dawek leków oraz
istnienia (bądź ich brak) przeciwskazań do zastosowania
danej substancji leczniczej
• Ocena ryzyka związanego z przeprowadzaniem
obrazowych procedur diagnostycznych
sCr 1,5 mg/dl:
• 45 kg
eGFR 39 ml/min
• 130 kg
≠
eGFR 130 ml/min
Przydatność szacowania filtracji
kłębuszkowej wg C-G
• Przy wzroście sCr klirens kreatyniny wg wzoru C-G
jest zawyżony o około 10% ze względu na
wydzielanie cewkowe kreatyniny
• jest również zawyżony
u osób umięśnionych
sCr 1,5 mg
Masa ciała 130 kg
Klirens kreatyniny:130 ml/min
Inne sposoby oznaczania i/lub
wyliczania filtracji kłębuszkowej
• Klirens kreatyniny(%) =100/sCr(mg/dl)
jest to procent wartości prawidłowej
• Klirens kreatyniny = uCr w moczu (mg/dl – na
podstawie dobowej zbiórki moczu) x diureza minutowa
(ml/min) : sCr w surowicy
Wynik dokładniejszy u wegeterian,
osób ze zmniejszoną masą
mięśniową
Klirens kreatyniny
CCr = UCr x V (ml/min) / PCr
stężenia w (mg/dL)
Filtracja kłębuszkowa
Wzór Cockrofta-Gaulta (C-G) uwzględnia sCr,
wiek, masę ciała i płeć (ml/min)
(140 – wiek [lata] ) x masa ciała [kg]
GFR = --------------------------------------------------------------- x 0,85 [dla kobiet]
72 x st. kreatyniny w surowicy krwi [mg/dl ]
• Wzór MDRD (Modification of Diet in Renal
Disease) w uproszczonej formie (aMDRD) wykorzystuje
sCr, wiek, płeć i rasę
sCr -1.154 x wiek-0.203 x [1.21 jeśli rasa czarna] lub x [0.742 jeśli K]
Wzór Schwartz’a lub C-G– dla dzieci
Filtracja kłębuszkowa
Wzór CKD-EPI (CKD Collaboration) equation
rekomendowany
przez
National
Kidney
Foundation (NKF) – badanie KEEP (Kidney Early
Evaluation Program) uwzględnia sCr, wiek, płeć,
rasę
141 x min (sCr/ĸ, 1)α x max (sCr/ĸ, 1)-1.209 x 0.993wiek
x [1.018 jeśli K] lub x [1.159 jeśli A-A]
sCr – stężenie kreatyniny w surowicy
ĸ – 0,7 dla kobiet, 0,9 dla mężczyzn
α - -0,329 dla kobiet, -0,411 dla mężczyzn
Stadia: > 120, 90-119, 60-89, 45-59, 30-44 i < 30 ml/min/1,73 m2
Wyniki re-klasyfikują osoby o niskim ryzyku PChN i zgonu do wyższej
kategorii eGFR, dając bardziej adekwatną ocenę
Inne metody oceny funkcji filtracyjnej
• Metoda radioizotopowa - johexol (koszt,
uciążliwość)
• Oznaczanie cystatyny C we krwi (norma 0,5 – 0,96
mg/l) produkowana jest przez komórki
jądrzaste, nie wiąże się z białkami, ulega filtracji i
następnie całkowitej resorpcji cewkowej z szybką
biodegradacją (nie dostaje się ponownie do
krążenia); ale zależy od wieku, płci, wzrostu.
• Klirens inuliny, PAH w badaniach naukowych
(drogie)
Inne badania przesiewowe (POZ)
• Badanie ogólne moczu
• Albuminuria (najwcześniejszy wskaźnik
uszkodzenia nerek):
• A) test paskowy (np. Micral II Dipstic Test,
Roche; zmiana barwy przy przekroczeniu 20
mg/dl),
• B) metoda turbidymetryczna
• Morfologia krwi, lipidogram, stęż. albuminy
• USG – ocena wielkości, struktury, patologii
Badania – Poradnia nefrologiczna
• Fosforany, wapń, iPTH, Fosfataza alkaliczna
• Wit D (25-hydroxy Vit.D)
• Elektroforeza białek surowicy i moczu (białko
monoklonalne – szpiczak)
• ANA, p/ciała anty-dsDNA, dopełniacz, c/pANCA,
anty-GBM, WZW t.B, t.C, HIV, VDRL,
• TK – ocena nieprawidlowych struktur (np. npl,
torbiele); MRI (dgn zakrzepicy żył nerkowych, u
osób z p/wsk do kontrastu)
• Pyelografia wstepująca (obturacja dróg mocz.)
Przyczyny PChN
• Większość przewlekłych nefropatii pierwotnych
(KZN) i wtórnych (cukrzycowa, toczniowa, RZS, IZW,
krioglobulinemia,WZW, HIV, narkotyki)
• Tubulopatie (niektóre), nefropatie śródmiążowocewkowe (leki, zakażenia, hiperkalcemia, metale)
• Nefropatia nadciśnieniowa, waskulopatie (zwężenie t.
nerkowej, układowe zapalenia naczyń, zatorowość,
zakrzepica żylna)
• ADPKD, refluks, obturacja dróg moczowych
(prostata), kamica, npl, szpiczak, amyloidoza, leki
• AKI, mikroangiopatia zakrzepowa - HUS
Przyczyny PChN (Polska) – st.V - 2005 r
•
•
•
•
•
•
•
•
•
Cukrzycowa choroba nerek – 27,2%
KZN – 18,6%
Nefropatia nadciśnieniowa – 14,4%
Przyczyny nieznane/nieokreślone – 9,6%
ADPKD – 5,1%
Śródmiąższowe bakteryjne/kamica – 4,9 + 3,4%
Śródmiąższowe niebakteryjne – 3,6%
Npl, szpiczak – 5%
Skrobiawica / inne – 1,6 + 1%
[Król E., Rutkowski B. Forum Nefrolog 2008; 1, 1: 1-6]
Incident Rates by Primary Diagnosis
(per million population, unadjusted)
USRDS, 2000
Czynniki ryzyka rozwoju PChN
• Podeszły wiek
• Cukrzyca (1/3 chorych ma PChN),
PL 7% M i 6% K (ok.2,5 mln), > 65 rż – 16% M i 20% K, w
tym 0,75 mln nie wie o chorobie, zachorowalność
18/100.000, zgony 29 tys/rok
Europa 8,5% (55 mln), wydatki ok. 105 mld USD
Świat 285 mln osób/ wydatki ok. 376 mld USD
• Nadciśnienie tętnicze – 14,4% (1/5 ma PChN)
• Choroby nerek lub sercowo-naczyniowe w
najbliższej rodzinie/w wywiadzie
[Król E., Rutkowski B. Forum Nefrolog 2008; 1, 1: 1-6]
Czynniki ryzyka rozwoju PChN
• Otyłość
• Płeć męska (50% większe ryzyko PChN)
• Palenie papierosów zwiększa ryzyko PChN 1,31,4K i 1,2-1,3 M
[Król E., Rutkowski B. Forum Nefrolog 2008; 1, 1: 1-6]
Ryzyko zgonu w PChN
• Ryzyko progresji do st. 5 - ESRD - 4%/5,5 roku (ale
69% z chorych umiera w trakcie obserwacji, z czego
choroby sercowo-naczyniowe (CVD) „zabijają”
46%); ryzyko zgonu jest 16-40x wyższe niż
osiągnięcie SNN
• Czynnikiem ryzyka zgonu, przy eGFR <
60ml/min/1,73m2, jest index albumina:kreatynina >
10 mg/g)
• Ryzyko zgonu na RRT: wzrost 28,6x dla wieku 3034 lat i 2,7x dla wieku 85+, standaryzowane ryzyko
zgonu 6,9X większe niż w populacji [NHS 2010]
Otyłość – wiek > 16 lat (1993-2009)
30,0
23.0%
Proportion classified as obese %
25,0
20,0
14.9%
15,0
10,0
5,0
0,0
1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009
Source: NHS Information Centre, Health Survey for England
Obesity Trends: UK
Palenie papierosów – dorośli (%)
1993-2009 (HSE)
30
Proportion who are current smokers %
27%
25
22%
20
15
10
5
0
1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009
Source: NHS Information Centre, Health Survey for England
Cukrzyca (typ I i II), Anglia –
prognoza 2010-2030
14
7.5%
8.0%
8.5%
9.0%
9.5%
2010
2015
2020
2025
2030
Projected diabetes prevalence%
12
10
8
6
4
2
0
Source: Diabetes prevalence model YHPHO
1
Liczba pacjentów/1 mln populacji rozpoczynających
RRT (HD i DO) w Polsce w kolejnych latach
Polska/rok
liczba
liczba
1989
22
2003
102
1991
27
2005
120
1993
33
2007
127
1995
38
1997
48
1999
55
2001
84
B. Rutkowskia, Przewodnik Lekarza, 2010; 2: 64
Liczba pacjentów leczonych RRT (Dializa/TX) w
Polsce pod koniec danego roku (pmp)
Polska/rok Liczba
(dializa/Tx)
1989
54/30
Polska/rok
2003
Liczba
(dializa/Tx)
296/135
1991
70/50
2005
343/193
1993
96/48
2007
384/233
1995
125/54
Wiek > 65 rż
48%
1997
158/65
KZN
17,5%
1999
199/77
DM
22,1%
2001
242/112
NT
12,4%
B. Rutkowskia, Przewodnik Lekarza, 2010; 2: 64
PL - Liczba pacjentów rozpoczynających RRT/2006
Łącznie 4650
DM
1376
29,6%
KZN
795
17,1%
W 2003 r:
44% chorych rozpoczynających HD miało > 65 lat
40% chorych rozpoczynających DO maiło > 60 lat
16,5% chorych KTx > 55% lat
Liczba pacjentów/1 mln rozpoczynających RRT
(HD i DO) 2007 r
Kraj
Kraj
Tajwan
415
Francja
138
Japonia
285
Szwecja
129
Szanghaj
282
Polska
127
Niemcy
213
Holandia
118
Czechy
185
110
Korea Pd
184
Australia/Nowa
Zelandia
Wielka Brytania
Hongkong
147
Rosja
90
B. Rutkowskia, Przewodnik Lekarza, 2010; 2: 64
106
Patients Accepted in the UK for Renal
Replacement Therapy
250
0 - 44
200
45 - 64
65+
150
Diabetics
Total
100
Year
97
98
99
2000
2001
0
85
86
87
88
90
91
92
93
94
95
96
50
80
81
82
83
84
Age Specific Rate per Million
300
RRT Modalities
transplant
DOD/0503-04
Haemodialysis
Home haemodialysis
02
20
00
20
98
19
96
19
94
19
92
19
90
19
88
19
86
19
84
36,542
19
19
82
40000
35000
30000
25000
20000
15000
10000
5000
0
Peritoneal dialysis
Impact on health services
Taken from: D O’Donoghue CLAHRC for Greater Manchester slides
http://clahrc-gm.nihr.ac.uk/cms/wp-content/uploads/CLAHRC-Phase-2-Learning-Session-2-Presentation-7-Sept-2011.pdf
6
AKI – ostre uszkodzenie nerek (acute
kidney injury) – dawniej ONN
• Zespół kliniczny charakteryzujący się nagłym (w
ciągu 48 godzin) upośledzeniem funkcji nerek,
spowodowany różnymi przyczynami (spadek
objętości krwi, uszkodzenie nerek na tle RPGN).
• Cechy diagnostyczne:
• Wzrost (netto) sCr > 0,3 mg/dl lub wzrost o > 50%)
(1,5x od sCr baseline) lub spadek diurezy (oliguria)
< 0,5 ml/kg/godz przez ponad 6 godzin
AKI – częstość, przebieg
•
•
•
•
•
•
Anglia: obecnie 486-630 przypadków/ 1 mln (pmp)
Występuje u 5-20% chorych na ICU
4-9% wszystkich przyjęć do ICU wymaga RRT
Powrót do zdrowia (65% chorych, którzy przeżyli)
Progresja do PChN
Zgon – AKI tylko z ONN - 10%, z powikłaniami
(sepsa, niewydolność wielonarządowa) – 50%, jeżeli
konieczność RRT – 80%
• [NHS 2010]
Kłębuszkowe zapalenia nerek – Rejestr nefropatii
IgAN
FSGS
Nefropatia
błoniasta
16%
13%
9%
Układowe zapalenia naczyń z
zajęciem nerek (ANCA associated)
• Ziarniniakowatość z zapaleniem naczyń
(ziarniniakowatość Wegenera) – zapadalność 5-10
przyp/mln/rok, mężczyźni > kobiety, ok. 40 rż
• Mikroskopowe zapalenie naczyń (MPA) –
zapadalność 3-11 (6-8) przyp./1 mln/rok, > 40 rż
• Zespół Churga-Straussa (alergiczne ziarniniakowate
zapalenie naczyń (z astmą), zapadalność 1-3
przyp./mln/rok, mężczyźni > kobiety, 15-70 rż
• [Ryba M: UZN…, Przegl. Lek 2013; 70]
Zwyrodnienie wielotorbielowate nerek
• ADPKD – postać dziedzicząca się autosomalnie
dominująco
• 1:500 – 1:1000 urodzeń, gen PKD1 na chromosomie
16 (80-90%) i gen PKD2 na chromosomie 4
• 8-15% wśród leczonych nerkozastępczo
• Postać dziedziczona autosomalnie recesywnie,
wykrywana u dzieci, 1:10.000 – 1: 40.000 żywych
urodzeń
Zakażenia układu moczowego - ZUM
• Incidence – nowe zachorowania:
• kobiety 1200 przypadków/100.000 osób/rok;
mężczyźni 30 przyp./100.000 osób/rok
• Prevalence – ilość przypadków :
• Kobiety 1.000 – 4.000/100.000 osób
• Mężczyźni < 100/100.000 osób
Cewkowo-śródmiąższowe zapalenie
nerek
• Ostre cewkowo-śródmiąższowe zapalenie nerek ok. 15% przypadków ostrej niewydolności nerek
(ostrego uszkodzenia nerek – AKI)
• Przewlekłe śródmiąższowe zapalenie nerek – 5 –
10% przyczyn PChN st. V
Zakażenia układu moczowego - ZUM
• Bakteriuria znamienna > 105 CFU/ml, jeżeli są
objawy to nawet > 103 CFU/ml
• Stanowią 10-20% (25%) wszystkich zakażeń
pozaszpitalnych i ok. 40-50% zakażeń szpitalnych
• Kobiety chorują 10x częściej niż mężczyźni
• 20-40% kobiet ciężarnych ma min. 1 epizod ZUM
• Bakteriomocz występuje przynajmniej 1 x w życiu u
10% (30-50%) kobiet i 1-2% mężczyzn
• U noworodków i niemowląt bardzo częsta
przyczyna gorączki – wady układu moczowego
Zakażenia układu moczowego - ZUM
•
•
•
•
•
•
Ropień okołonerkowy lub nerkowy
Martwica brodawek nerkowych
Obturacja dróg moczowych
Wstrząs septyczny
Niewydolność nerek
U ciężarnych ryzyko przedwczesnego porodu i
zgonu dziecka
Zakażenia układu moczowego - ZUM
• USA-2003 r – 7 mln wizyt POZ, 1 mln SOR, 100
tys hospitalizacji
• Koszty leczenia 1,5 mld $ USA [Foxman, Dis Mon 2003]
• Czynniki ryzyka:
• Starszy wiek – bezobjawowa bakteriuria u 40%,
DM, ciąża, aktywność seksualna, sclerosis
multiplex, HIV, osoby z uszkodzeniem rdzenia
kręgowego, nieprawidłowa budowa dróg
moczowych, zaleganie moczu w pecherzu, osoby
zacewnikowane przewlekle (> 1 mln przyp/USA)
Kamica układu moczowego
•
•
•
•
•
•
Częstość występowania kamicy dróg moczowych:
Mężczyźni 5-12%
Kobiety 6% [Przegląd urologiczny 2012;6]
Napad kolki nerkowej przynajmniej 1 x w życiu:
Mężczyźni - 10%, kobiety - 5%
Zauważalny jest znaczny wzrost (o około 60-70
proc.) zachorowań na kamicę nerkową w ciągu
ostatnich 35 lat, szczególnie w krajach wysoko
rozwiniętych.
Nowotwory układu moczowego
• Mężczyźni 11%; Kobiety 5%;
• 90% zachorowań po 50 rż, najczęściej 7-8 dekada
życia
• 2010 r – zachorowało 11 tys.: 8 tys. mężczyzn, 3.4
tys. kobiet
• Powodują 8% zgonów mężczyzn i 4% kobiet
• Przeżycie roczne 2003-2005: mężczyźni 76,2%,
kobiety 77%
• Przeżycie 5-letnie: mężczyźni 58,8%, kobiety 63,3%
Nowotwory układu moczowego
• Rak nerki – 2% wszystkich npl, najczęściej > 60 rż
W 2005 r. zachorowało 2,2 tys mężczyzn i 1,5 tys
kobiet, zmarło 1,5 tys mężczyzn i 0,9 tys kobiet
• Rak pęcherza moczowego – 4-ty pod względem
częstości npl u mężczyzn i 8 u kobiet (2,3%);
częściej u palaczy
W 2000 r zachorowało 4,5 tys osób, 80% mężczyźni,
zmarło 2,5 tys chorych (2 tys mężczyzn)
• Rak prostaty (3-cia przyczyna zgonu na npl), guz o
obj. 1 ml powstaje przez ok. 10 lat, komórki można
znaleźć u 30% 50-latków i 80% 80-latków.
Choroby współistniejące z PChN
• Sercowo-naczyniowe (CVD), niewydolność serca
diuretyki, UF
• Mineralno-kostne (Ca/P), ryzyko złamań związki
wiążące P w p.pok.; suplementacja Ca/wit.D
(calcitriol)
• Niedokrwistość EPO
• Niedożywienie
• Depresja, niepokój, pogorszenie samopoczucia
• Zwiększone ryzyko innych chorób – zakażeń i npl
• Kwasica leki alkalizujące