PRZEWLEKŁA
NIEWYDOLNOŚĆ NEREK
ZAPOBIEGANIE I
LECZENIE
ZACHOWAWCZE
Wyodrębnienie grupy ryzyka wystąpienia
przewlekłej choroby nerek
w całej populacji w ramach badań okresowych
-ocena w kierunku zwiększonego ryzyka
rozwoju choroby nerek
u osób z grupy ryzyka- oznaczenie markerów
uszkodzenia nerek oraz GFR
przewlekła choroba nerek- odpowiednie
postępowanie diagnostyczne i lecznicze
brak objawów choroby / prawidłowy GRF
zmniejszenie czynników ryzyka
okresowa ocena
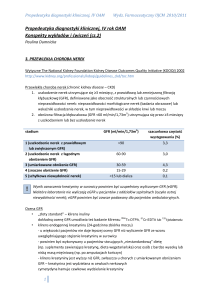
Ocena kliniczna ryzyka
wystąpienia PCHN
Wszyscy pacjenci
pomiar RR
oznaczenie stężenia
kreatyniny w surowicy/
GFR
iloraz ilości białka lub
albuminy i kreatyniny w
pierwszej porannej lub
przygodnej próbce moczu
badanie osadu moczu
Wybrani pacjenci, w
zależności od
czynników ryzyka
USG układu moczowego
oznaczenie stężeń
elektrolitów w surowicy
ocena zdolności
zagęszczania moczu
test zakwaszania moczu
Przewlekła niewydolność
nerek
Klirens kreatyniny -wzór CockroftaGaulta
(140-wiek) x masa ciała (kg)
Stęż kreatyniny w surowicy x 72
Dla kobiet x współczynnik 0.85
Potencjalne czynniki ryzyka
wystąpienia przewlekłej choroby
nerek - kliniczne
cukrzyca
nadciśnienie tętnicze
choroby autoimmunologiczne
zakażenia układowe
zakażenia dróg moczowych
kamica moczowa
przeszkoda w dolnych drogach moczowych
nowotwór
PNN w wywiadach rodzinnych
ONN w wywiadach
leki nefrotoksyczne
mała masa urodzeniowa
mała masa nerek
Potencjalne czynniki ryzyka
wystąpienia choroby nerek:
społeczno-demograficzne
starszy wiek
mniejszości etniczne: Afroamerykanie,
Amerykanie pochodzenia indiańskiego,
latynoskiego, azjatyckiego lub z wysp
Pacyfiku
narażenie na niektóre czynniki
chemiczne, środowiskowe
niski dochód, słabe wykształcenie
CHOROBY WSPÓŁISTNIEJĄCE
choroby będące przyczyną PCHN
cukrzyca
nadciśnienie tętnicze
obturacja dróg moczowych
choroby nie związane z chorobą nerek
POCHP
choroba refluksowa przełyku
choroba zwyrodnieniowa stawów
choroba Alzheimera
nowotwory złośliwe
choroby układu sercowo- naczyniowego
miażdżyca ( CHNS, ch. naczyń mózgowych, ch. tętnic
obwodowych
przerost lewej komory serca
niewydolność serca
szybkość zmniejszania się GFR
zależy od:
typu choroby nerek
szybszy w nefropatii cukrzycowej, KZN,
wielotorbielowatym zwyrodnieniu nerek, ch. nerki
przeszczepionej
wolniejszy w nefropatii nadciśnieniowej, chorobach
cewkowo- śródmiąższowych
czynników poddających się modyfikacji
białkomocz, hipoalbuminemia, wysokie wartości RR,
zła kontrola glikemii, palenie tytoniu- nasilają
nie rozstrzygnięta rola niedokrwistości i dyslipidemii
czynników nie poddających się modyfikacji
rasa czarna, mniejsza wyjściowa wydolność nerek,
płeć męska, starszy wiek
Przyczyny ostrego
zmniejszenia GFR
odwodnienie
kontrasty radiologiczne
antybiotyki: aminoglikozydy,
amfoterycyna B
NLPZ, inhibitory cyklooksygenazy 2
ACE-I, Xartany
cyklosporyna, takrolimus
przeszkoda w drogach moczowych
postępowanie w zależności od stadium
przewlekłej choroby nerek
uszkodzenie nerek z
prawidłowym GFR
uszkodzenie nerek z
niewielkim
zmniejszeniem GFR
(89-60 ml/min)
Rozpoznanie i leczenie,
leczenie chorób
współistniejących,
zwalnianie postępu
uszkodzenia nerek,
zmniejszanie ryzyka
chorób układu sercowonaczyniowego
ocena postępu choroby
Postępowanie kliniczne w zależności
od stadium przewlekłej choroby
nerek -c.d
umiarkowane
zmniejszenie GRF
(59-30 ml/min)
duże zmniejszenie
GFR (15-29
ml/min)
schyłkowa
niewydolność
nerek(GFR < 15
ml/min)
Ocena i leczenie
powikłań
przygotowanie do
leczenia
nerkozastępczego
leczenie
nerkozastępcze
LECZENIE PNN W FAZIE
WYRÓWNANEJ
usunięcie przyczyny PNN:
leczenie nefropatii zaporowej
odstawienie leków nefrotoksycznych
leczenie immunosupresyjne chorób
immunologicznych
zwalczanie czynników nasilających progresję
niewydolności nerek
leczenie dietetyczne
leczenie farmakologiczne objawów
chorobowych
Zwolnienie postępu choroby
nerek
udowodniona skuteczność
ścisła kontrola glikemii w cukrzycy
ścisła kontrola ciśnienia tętniczego
ACE-I, Xartany
skuteczność nie rozstrzygnięta
ograniczenie białka w diecie
leczenie hipolipemizujące
częściowe wyrównanie
niedokrwistości
Monitorowanie przebiegu
choroby
u chorych z PCHN oznaczenia stężenia
kreatyniny celem monitorowania GFR należy
wykonywać co najmniej raz w roku , a częściej
u chorych
z GFR < 60 ml/min
szybkim zmniejszaniem się GFR >4
ml/min/1.73 m2/rok
obciążonych czynnikami ryzyka szybszego
postępu choroby
zagrożonych ostrym zmniejszeniem GFR
otrzymujących leczenie zwalniające
przebieg PCHN
NADCIŚNIENIE TĘTNICZE W
PCHN
nadciśnienie tętnicze jest zarówno
przyczyną jak i powikłaniem PCHN
może być wczesnym powikłaniem
PCHN
niekorzystne następstwa: szybsza
utrata czynności nerek i rozwój
choroby sercowo-naczyniowej
NADCIŚNIENIE TĘTNICZE
W PCHN
docelowe wartości w leczeniu
nadciśnienia u osób z PCHN:
białkomocz < 1g/d - <130/80mmHg
białkomocz > 1g/d - <125/75mmHg
Choroba sercowonaczyniowa w PCHN
częstość występowania większa niż w
populacji ogólnej
główna przyczyna zgonu
PRAWDOPODOBNIEŃSTWO ZGONU Z
PRZYCZYN SERCOWO- NACZYNIOWYCH
WIĘKSZE NIŻ ROZWOJU
NIEWYDOLNOŚCI NEREK
WYMAGAJĄCEJ DIALIZ!
częściej niż w populacji występują
tradycyjne czynniki ryzyka
Choroba sercowonaczyniowa w PCHN
Czynniki ryzyka
związane z PCHN
typ przewlekłej choroby
nerek
zmniejszone GFR
białkomocz
zwiększona aktywność
układu RAA
hiperwolemiaprzewodnienie
zaburzenia gospodarki
wapniowo- fosforanowej
dyslipidemia
niedokrwistość
złe odżywienie
stan zapalny, zakażenia
czynniki prozakrzepowe
stres oksydacyjny
hiperhomocysteinemia
toksyny mocznicowe
Niedokrwistość w PCHN
u chorych z GFR<60ml/min/1.73m2 należy
wykonać badania w celu wykrycia
niedokrwistości w tym stężenie hemoglobiny
niedokrwistość jest związana z gorszym
przebiegiem choroby (częstsze przyjęcia do
szpitala, występowanie choroby sercowonaczyniowej, upośledzenie funkcji
poznawczych, większa śmiertelność
nasilenie niedokrwistości zależy od czasu
trwania choroby i stopnia niewydolności nerek
Niedokrwistość w PCHN
główna przyczyna -niedobór erytropoetyny
inne przyczyny ( mogą współistnieć z
niedoborem EPO)
czynnościowy lub bezwzględny niedobór
żelaza
utrata krwi jawna lub utajona
inhibitory mocznicowe(PTH, spermina)
skrócenie okresu półtrwania erytrocytów
niedobór kwasu foliowego lub witaminy B12
współistniejące choroby hematologiczne
przytarczyce
Gospodarka wapniowa w
warunkach fizjologii
(prawidłowy GFR)
parathormon
kości
Uwalnianie Ca+²
Uwalnianie PO4²
nerka
Jelito
Wchłanianie Ca+²
Wchłanianie PO4²
Reabsorpcja wapnia
Synteza 1,25 OH 2D3
Wchłanianie fosforanów
Stężenie wapnia w surowicy
Zaburzenia gospodarki
wapniowo- fosforanowej
Stadium
PCHN
Fosfor Wapń
mmol/l mmol/l
1-2
GFRml/ PTH
min/
pg/ml
1.73m²
>60
norma
3
30-59
35-70
0.9-1.5 norma
4
15-29
70-150
0.9-1.5 2.1-2.4
5
<15
150-300 1.1-1.8 2.1-2.4
norma
norma
Zaburzenia gospodarki
wapniowo- fosforanowej
korekcja stężenia wapnia względem
albumin:
Wapń całkowity ( skorygowany)=
Wapń całkowity (mg/dl) +0.8 x
(4-stężenie albumin w surowicy
g/dl)
zaburzenia gospodarki wapniowofosforanowej - hiperfosfatemia
Ograniczenie podaży fosforu w diecie
Preparaty wiążące fosforany w
przewodzie pokarmowym:
Wapniowe: węglan, octan
Glinowe: wodorotlenek
Sole lantanu
Nie zawierające soli metali: sewelamer
Kalcymimetyki: cinecalcet ( wybiórczo
pobudza receptor wapniowy na
komórkach przytarczyc)
zaburzenia gospodarki wapniowofosforanowej- leki wiążące fosforany
Hiperfosfatemia >1.78
mmol/l
Zawierające wapń/ nie
zawierające wapnia
Zaawansowane
wapnienie naczyń/
tkanek miękkich
Hiperkaclemia > 2.55
mmol/l
nie zawierające wapnia
nie zawierające wapnia
Intact PTH <150 mmol/l nie zawierające wapnia
Zaburzenia gospodarki
wapniowo- fosforanowej
Ca X P > 55 mg/dl (>4.4 mmol/l)
Jest czynnikiem ryzyka :
zgonu z przyczyn sercowo- naczyniowych
Powstawania zwapnień pozaszkieletowych
Postępowanie:
Zmniejszenie dawki wapniowych preparatów
wiążących fosfor lub/i sewelamer
zmniejszenie dawek preparatów witaminy D
Związek między GRF a
stanem odżywienia
w przebiegu PCHN rozwija się stan
złego odżywienia białkowoenergetycznego. Ważną przyczyną tego
stanu jest małe spożycie białka i kalorii
wykazuje się on skrycie postępującą
utratą tłuszczu ustrojowego oraz
zasobów białek budulcowych,
zmniejszonym stężeniem białka
całkowitego w surowicy oraz
upośledzeniem ogólnej sprawności
Markery złego stanu odżywienia
białkowo- energetycznego
stężenie albuminy w surowicy < 4 g/dl
stężenia innych białek trzewnych
transferyny, prealbuminy
metody antropometryczne:
BMI
ocena tkanki tłuszczowej i
mięśniowej ramienia
subiektywna ocena całościowa
(ankieta)
Przyczyny złego odżywienia
białkowo- energetycznego
zaburzenia metabolizmu białek i
przemian energetycznych
zaburzenia hormonalne
jadłowstręt
nudności i wymioty ( zatrucie
mocznicowe)
choroby współistniejące- cukrzyca,
miażdżyca, zakażenia
Przewlekła niewydolność
nerek-dieta
Celem leczenia dietetycznego pacjentów z
przewlekłą niewydolnością nerek jest:
Osiągnięcie i utrzymanie możliwie dobrego
stanu zdrowia;
Ograniczenie podaży składników
pokarmowych obciążających pracę nerek i
prowadzących do powstania toksycznych
produktów;
Opóźnienie postępu choroby i rozpoczęcia
leczenia nerkozastepczego;
Poprawa jakości życia.
Przewlekła niewydolność
nerek- dieta
Zalecenia żywieniowe:
1. Okres utajony ( 1 stadium PCHN):
Na tym etapie nie zaleca się obecnie
żadnych ograniczeń dietetycznych.
Przewlekła niewydolność
nerek- dieta
2. Okres wyrównany(1-3 stadium
PCHN)
Białko 0.8g/kg/dobę
Ograniczenie spożycia fosforu do 8001000 mg/dobę
Ograniczenie spożycia soli jeśli
występuje nadciśnienie tętnicze
Energia 30-35 kcal/kg/d, pochodzi
głównie z tłuszczów i węglowodanów
Przewlekła niewydolność
nerek- dieta
3. Okres niewyrównany
BIAŁKO
Ograniczenie podaży białka aby ograniczyć
tworzenie mocznika;
Ograniczenie białka powinno być stopniowe w
miarę postępu choroby, jednak nie bardziej niż
0.4 g/kg/dobę.
4 i 5 stadium PCHN ( GFR<25 ml/min) podaż
białka 0.6 g/kg/d
dokładne monitorowanie stanu odżywienia co
1-3 miesiące
Przewlekła niewydolność
nerek- dieta
Białko musi zawierać aminokwasy niezbędne
Przynajmniej połowa zalecanego białka
powinna pochodzić z produktów zwierzęcych.
Można stosować suplementację ketoanalogów aminokwasów niezbędnych
(preparat Ketosteril)
Przewlekła niewydolność
nerek- dieta
FOSFOR
Najlepszą metodą obniżenia fosforu
jest ograniczenie spożycia
produktów bogatych w ten
pierwiastek oraz przyjmowanie
leków obniżających jego
wchłanianie (calcium carbonicum,
Alusal, Renagel)
Przewlekła niewydolność
nerek- dieta
PRODUKTY BOGATE W FOSFOR:
Podroby
Ryby i konserwy rybne
Żółtko jaja
Mleko i produkty mleczne, zwłaszcza sery żółte, kozie,
sery topione;
Wędliny : kabanosy, szynka mielona;
Koncentraty zup i deserów
Napoje typu cola
Indyk, kaczka, pasztety drobiowe
Nasiona roślin strączkowych
Wyroby cukiernicze: kakao, orzechy, czekolada, migdały
Grzyby