Nieswoiste
zapalenie jelit
u dzieci
Iwona Sakowska-Maliszewska
Poradnia Gastrologiczna
czerwiec 2007
Definicja
Nieswoiste zapalenia jelit to idiopatyczne
choroby zapalne przewodu pokarmowego.
Rozległe zaburzenia w zakresie wszystkich
mediatorów procesu zapalnego
Ścisła etiopatogneza pozostaje nadal
nieznana.
genetyka
NZJ
środowisko
immunologia
Patogeneza:
Czynniki genetyczne:
genom zlokalizowany w odpowiednich regionach
chromosomów 2 i 6 CU
chromosomów 3,7,12 CU i ch.L-C
mutacja genu NOD2/CARD15 na
chromosomie 16 ch.L-C (IBD1)
Wspomniane warianty genetyczne zmieniają aktywację czynnika
jądrowego κB w odpowiedzi na lipopolisacharydy i
peptydoglikany bakteryjne
związek między NZJ a allelami antygenów (HLA) na
chromosomie 6
wrzodziejące zapalenie jelita grubego HLA-DR2
chorobę Crohna - allele HLA-DR1 i DQ5.
Patogeneza:
Czynniki środowiskowe:
bakterie
substancje chemiczne
antygeny zawarte w pożywieniu
palenie tytoniu
P
a
t
o
g
e
n
e
z
a
Zmiany w diecie,
stres, urazy,
antybiotyki,
cytostatyki,
inne leki
Zaburzenie składu
mikroflory jelitowej
Umożliwienie dostępu
do nabłonka antygenom
zawartym w świetle jelita
Hamowanie w kolonocytach
oksydacji kwasów
tłuszczowych gł. n-maślanu
Bakterie beztlenowe
wytwarzające
siarkowodór,
redukujące siarczany
Powstają merkaptydy,
kwasy merkaptotłuszczowe,
siarczki i wodorosiarczyny,
siarkowodór
Zaburzenie siarkownia mucyny
Brak substratu energetycznego, odporności, wartości
Patogeneza:
Zaburzenia regulacji procesów immunologicznych:
Aktywacja komórek T pomocniczych o fenotypie
CD4+ wytwarzanie cytokin
ch.L-C przewaga Th1 IL-2, INFγ, TNFα
prozapalne
CU Th1 i Th2 IL-4, IL-10 przeciwzapalne
IL-5,IL-6,IL-18,IL-12 INFγ
pANCA CU 70%, ch.L-C 6%
ASCA ch.L-C 50-60%
Patogeneza:
L-arginina
NOS
syntaza
tlenku azotu
+++
Stany
patologiczne
NO (tlenek azotu)
śródbłonkowy czynnik rozkurczowy
neuroprzekaźnik NANC ukł.nerwowego
niedobór
IBS
ch.Hirschprunga
dysfunkcja zwieracza wewn.odbytu
rzekoma niedrożność jelit
nadmiar
megacolon toxicum (CU)
Patogeneza:
Czynniki prozapalne
bakterie jelitowe
kwasy żółciowe
enzymy trawienne
lipopolisacharydy
peptydoglikany
Cynniki
modyfikujace
homeostazę bł.śluz.
czynniki genetyczne
czynniki środowiskowe
Czynniki
protekcyjne
nieprzepuszczalna
bariera śluzówkowa
śluz jelitowy
immunoglobuliny
sekrecyjne
prostaglandyny i
interleukiny (niektóre)
krótkołańcuchowe
kwasy tłuszczowe
glutamina,
somatostatyna,
kortyzol
Rozpoznanie:
Badania laboratoryjne:
OB., CRP, morfologia, mocz, albuminy, Fe,
próbki świeżego kału w kierunku krwi,
leukocytów lub pasożytów, posiew
bakteriologiczny
Kolonoskopia z biopsją błony śluzowej jelita
grubego i końcowego odcinka jelita krętego
Badanie histologiczne bioptatu błony śluzowej
Badania radiologiczne (wlew kontrastowy,
enteroklyza)
Badanie ultrasonograficzne
Badania immunologiczne (pANCA, ASCA)
Postacie:
Choroba Leśniowskiego-Crohna (ch.L-C)
Wrzodziejące zapalenie jelita grubego (CU)
Mikroskopowe zapalenie jelita grubego
kolagenowe
limfocytarne
Eozynofilowe zapalenie przewodu pokarmowego
Choroba Behceta
Ileitis prestomalis i pouchitis
Wrzód samotny odbytnicy
ch.L-C
CU
Objawy zależą od lokalizacji i rozległości zmian chorobowych
Objawy:
CU
ch. L-C
krwista biegunka
ból brzucha, parcie na
stolec
upośledzone łaknienie
zmniejszenie masy ciała
męczliwość
dreszcze
niewysoka lub
przerywana gorączka
n
objawy upośledzonego
i
wchłaniania
e
biegunka
d
ból brzucha
o
ż
upośledzone łaknienie
y
zmniejszenie masy ciała
w
upośledzenie wzrastania
i
zmiany pozajelitowe
e
postać okołoodbytowa
n
i
zmiany aftowe w jamie ustnej
e
niedokrwistość
leukocytów w krwi obwodowej
OB., CRP
albumin w surowicy
Zwiększone zapotrzebowanie
na składniki odżywcze
Suboptymalne spożycie
substancji odżywczych
Zaburzenia
wchłaniania
Zwiększone straty
drogą przewodu
pokarmowego
NIEDOŻYWIENIE
UPOŚLEDZENIE WZRASTANIA
glikokortykosteroidy
cytokiny
Objawy NZJ spoza przewodu
pokarmowego
Skóra
Rumień guzowaty, piodermia zgorzelinowa,
Wątroba
Stłuszczenie, transaminaz, PZW, PSC, kamica
Kości
Osteopenia, martwica jałowa
Stawy
Bóle i zapalenia stawów, ZZSK, zapalenie stawów
krzyżowo-biodrowych
Narząd wzroku
Zapalenie błony naczyniowej,nadtwardówki, rogówki
Układ moczowy
Kamica, przetoka jelitowo-pęcherzowa, skrobiawica
Układ krwiotwórczy
Niedokrwiśtość (niedobór Fe wit.B12, AH),
nadpłytkowość
Układ naczyniowy
Nadkrzepliwość (zakrzepy)
Trzustka
Zapalenie trzustki
inne
Opóźnienie wzrastania i dojrzewania płciowego,
nowotworzenie gł.w jelicie grubym
Dominujący objaw początkowy
Możliwa przyczyna
ból w prawym dolnym kwadrancie jamy
brzusznej, któremu może towarzyszyć
wyczuwalny guz w tej okolicy
zapalenie wyrostka robaczkowego, zakażenia
(szczególnie Yersinia), chłoniak, wgłobienie,
zapalenie węzłów chłonnych krezkowych,
zapalenia uchyłka Meckla, torbiel jajnika,
endometrioza
przewlekły ból w okolicy pępka lub nadbrzuszu
zespół drażliwego jelita, zaparcie, nietolerancja
laktozy, choroba wrzodowa, ból czynnościowy
krwawienie z dolnego odcinka przewodu
pokarmowego bez biegunki
szczelina odbytu, polip, uchyłek Meckla, wrzód
samotny odbytnicy
krwista biegunka
infekcyjne zapalenie jelita grubego, zespół
hemolityczno-mocznicowy, plamica Schonleina i
Henocha, niedokrwienie jelita, popromienne
zapalenie jelita grubego
wodnista biegunka
zespół drażliwego jelita, nietolerancja laktozy,
zakażenie Giardia lamblia, zakażenie
Cryptosporidium, sorbitol, leki przeczyszczające
zmiany w okolicy odbytowej
szczelina odbytu, żylaki odbytu (rzadko),
zakażenie paciorkowcowe, kłykciny (rzadko)
zahamowanie wzrastania
zaburzenia układu wewnątrzwydzielniczego
upośledzenie łaknienia, zmniejszenie masy ciała
jadłowstręt psychiczny (anorexia nervosa)
zapalenie stawów
kolagenozy, zakażenia
uszkodzenie wątroby
przewlekłe zapalenie wątroby
ch.L-C
RTG
brukowanie, obraz
„kocich łbów”
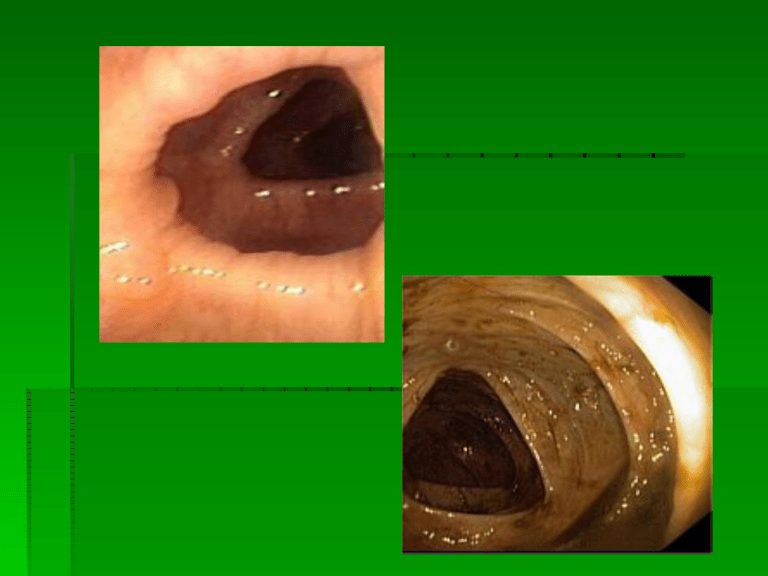
Koloskopia
obrzęk, granulowanie
pseudopolipy
podłużne owrzodzenia,
szczeliny
zniekształcenia jelita,
zwężenia, przetoki
Hist-pat
nacieki zapalne
pełnościenne
ziarniniaki z komórek
nabłonkowych
CU
RTG
Rurowate, rozdęte jelito
Usztywnienie, zwężenie jelita z
zanikiem haustracji, pseudipolipy
Koloskopia
Śluzówka krucha, przekrwiona,
obrzęknięta, o zatartym rysunku
naczyniowym
Zlewne, nieregularne owrzodzenia
pokryte włóknikiem, śluzem, ropą
Polipy rzekome
Zmiany o charakterze ciągłym
Hist-pat
Ograniczenie procesu zapalnego
do błony śluzowej
Mikroropnie w kryptach
CU
Ch.L-C
Skale oceny aktywności
schorzenia
Skala PCDAI
Skala Truelove-Wittsa:
objaw
0 pkt
1 pkt
2 pkt
Stolce biegunkowe
Krew w stolcach
Temperatura
Stężenie Hb
OB.
Wskaźnik Cole’a
do 2
brak
norma
12 g/dl
<10
> 85%
2-6
ślad
do 38 st.C
10-12 g/dl
10-30
80-85%
>6
dużo
38 st C
<10 g/dl
>30
<80%
Wskażnik zmian endoskopowych wg Rachmilewitz’a:
Granulacja bł.śluzowej
Rysunek naczyniowy
Ranliwość bł.śluzowej
Powierzchnia bł.śluzowej
Leczenie:
Wkroplenie na noc do odbytnicy 60-90 cm 3 oliwy
Poprawa pod wpływem podawania atropiny w pełnych
dawkach
Unikanie diety z dużą zawartością resztek…
Znaczne trudności sprawia niekiedy odżywianie takich
chorych dzieci, pod żadnym pozorem nie należy
zapomnieć o możliwości wystąpienia niedokrwiśtości
pokarmowej
W niektórych najcięższych przypadkach konieczne jest
założenie sztucznego odbytu-wykonanie ileo- lub
appendicostomji w celu zapewnienia okrężnicy
spokoju..
Rokowanie u dzieci lepsze niż u dorosłych
Leczenie:
Wkroplenie na noc do odbytnicy 60-90 cm 3 oliwy
Poprawa pod wpływem podawania atropiny w pełnych
dawkach
Unikanie diety z dużą zawartością resztek…
Znaczne trudności sprawia niekiedy odżywianie takich
chorych dzieci, pod żadnym pozorem nie należy
zapomnieć o możliwości wystąpienia niedokrwiśtości
pokarmowej
W niektórych najcięższych przypadkach konieczne jest
założenie sztucznego odbytu-wykonanie ileo- lub
appendicostomji w celu zapewnienia okrężnicy
spokoju..
Rokowanie u dzieci lepsze niż u dorosłych
Choroby niemowląt i dzieci, Emmet Holt , 1935
Leczenie CU :
Leczenie farmakologiczne:
Sulfasalazyna 50-150mg/kg/dobę, w remisji 30-50mg/kg
Pochodne kw.aminosalicylowego 5-ASA (mesalazyna, olsalazyna)
50-100 mg/kg/dobę
Glikokortykoidy:
po Encorton 1-2mg/kg/dobę, max 40-60 mg/dobę, do 6 tyg., potem
redukcja o 5 mg co tydz.
iv Hydrocortisonum 10mg/kg, prednosolon 1-2 mg/kg
pr HC we wlewkach
Budesonid (Entocort, Budenofalk) 3-9 mg/dobę
Azatiopryna (Imuran) 2-4 mg/kg/dobę, dawka podtrzymująca 1-2
mg/kg/dobę
Metronidazol po 15-20 mg/kg/dobę, iv 7,5 mg/kg co 8-12h
Leczenie chirurgiczne:
nagłe (megacolon toxicum)
pilne
wybiórcze (zwężenia, przetoki)
Leczenie ch.L-C. :
Leczenie farmakologiczne
Sulfasalazyna i prep.5-ASA w lżejszych postaciach choroby
Glikokortykoidy – z wyboru we wszystkich postaciach, iv, po w
dawkach dobowych lub pulsach; obecnie budezonid
Leki immunosupresyjne: azatiopryna, 6-merkaptopuryna,
metotreksat
Leki regulujące odpowiedź immunologiczną
(wskazania: postaci oporne i postaci z przetokami) – przeciwciała
monoklonalne przeciw TNFα : Infliksimab (Remicade) 5-10-20
mg/kg w schemacie 0-2-6 tyg. lub 0-4-8 tyg., a potem co 8 tyg. lub
3-4 /rok
Antybiotyki: metronidazol, cyprofloksacyna
Leczenie chirurgiczne – przedziurawienie ściany, krwotok,
niedrożność
hemikolektomia, pankolektomia, proktokolektomia z ileostomią
Leczenie:
Postępowanie żywieniowe:
W zaostrzeniu żywienie parenteralne,
dieta bezresztkowa, hydrolizaty, tłuszcze MCT
W remisji ubogoresztkowa, lekkostrawna, z
ograniczeniem prod.mlecznych
Pre- i probiotyki
Psychoterapia
Dziękuję
za
uwagę