Choroby zakaźne
przewodu
pokarmowego
Katedra i Klinika Chorób
Zakaźnych AM Wrocław
Jednostka
chorobowa
2005
2004
2003
2002
2001
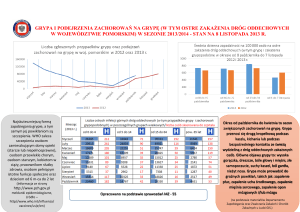
Dur brzuszny
3
2
0
5
5
Dury rzekome
3
3
3
2
1
Salmonellozy
Czerwonka
bakteryjna
Inne
bakteryjne
zakażenia
jelitowe
16007 15958 16612
80
5058
74
3897
75
3915
20401
19629
217
128
4556
4312
Uwagi
lubelskie
podkarpackie
war - mazur.
podlaskie
Campylobacter
Yersinia
enterocolitica
?
Przewód pokarmowy jako wrota
zakażeń - klasyfikacja
Lokalizacja
Drobnoustroje
Pierwotne i wtórne
Samoistne i indukowane
Symptomatologia
Objawy dyspeptyczne
Dolegliwości bólowe j. brzusznej
Stany gorączkowe
Objawy otrzewnowe
Zaburzenia wypróżniania
Nieswoiste (w cukrzycy, neuropatii itp.)
Symptomatologia
objaw
Salmo
nella
Shigella
EHEC
EPEC
EIEC
Campyl
obacter
Cl
difficile
Entamoeba
histolytoica
Cryptos
piridium
Yersinia
Rota
Gorączka
+++
+++
+++
++
-
+++
++
-/+
Ból
brzucha
+++
+++
+++
++
++
+++
++
++
Bolesne
parcie na
solec
-
+++
-
-
-
-
-
-
Wymioty
lub
nudności
++
+++
++
-
-/+
+++
++
++
Krwiste
stolce
++
+++
++
-/+
+++
+
++
-/+
Diagnostyka
Niedokrwistość, leukocytoza, eozynofilia, OB, CRP
Wymazy, badanie kału
np. badanie bezpośrednie kału, analiza kału:
leukocyty, laktoferyna, próba benzydynowa, toksyny
Shiga, C. diffcile (A, B), analiza Rota
Posiewy - typowanie E coli,
Testy EIA, serologia
RTG (przeglądowe, kontrastowe, z podwójnym
kontrastem)
USG brzucha
Endoskopia, ERCP
TK, cholangio NMR
11 chorób zakaźnych o obowiązkowym
nakazie hospitalizacji
Gruźlica prątkująca
Tularemia
Salmonellozy
Dur brzuszny
Cholera
Żółta gorączka i inne gorączki krwotoczne
Błonica
Zapalenie mózgu
Zapalenie opon mózgowo-rdzeniowych
Nagminne porażenia dziecięce i inne ostre
porażenia wiotkie
Dżuma
Zakażenia przewodu pokarmowego postaci kliniczne
Zapalenie jelit (enteritis)
Zapalenie żołądka i jelit (gastroenteritis)
Zapalenie jelita grubego (colitis)
Biegunka (dysenteria)
Zaburzenia trawienia (dyspepsia)
Dur brzuszny i paradury ( typhus abdominalis)
Rzekomobłoniaste zapalenia jelit (enterocolitis
pseudomembranacea)
Zatrucia pokarmowe (intoxicationes alimentariae)
Uszkodzenia narządowe (wątroba, drogi żółciowe,
trzustka)
Ostre zapalenie żołądka i jelit
Najczęstsza zakaźna przyczyna dolegliwości ze
strony przewodu pokarmowego
Nagłe wystąpienie biegunki i bólów brzucha,
często z wymiotami
Badania mikrobiologiczne zwykle nie są wskazane
- czynnik czasu, często ujemne (50%),
Etiologia - Campylobacter 20%, Salmonella 15%,
Shigella 5%, C. difficile 5%, H. pylori
Ostre zapalenie żołądka i jelit (2)
Wywiad: podróże, pokarmy nietypowe,
odgrzewane, ogniska zachorowań
Biegunka może zawierać krew (Shigella,
Campylobacter, EIEC), kurczowe bóle brzucha
(zwłaszcza u młodych, przy zakażeniu
Campylobacter), wymioty (Bacillus cereus),
objawy ogólne (gorączka, bóle głowy, mieśni itp.)
- Shigella, Campylobacter, Y. enterocolica
Objawy często ustępują w ciągu 24-96 godzin
Biegunki zakaźne bakteryjne
Patogeny bakteryjne
Enteroinwazyjne
(toksykoinfekcje)
Salmonella sp.
Campylobacter sp.
E. coli EIEC, EPEC
Giardia
Cryptosporidium
/
Shigella sp.
Staph. aureus
Yersinia enterocolica
Enterotoksyczne
(intoksykacje)
Staph. aureus
C. botulinum
B. cereus
Vibrio cholerae
Salmonella
E. coli ETEC, EHEC
C. difficile, perfringens
Sh. dysenteriae
Biegunki zakaźne - podział kliniczny
(wg American Society of Infectious Diseases 2001)
Biegunka pozaszpitalna lub biegunka podróżnych
Biegunka szpitalna (> 3 dni hospitalizacji)
Biegunka przewlekająca się i przewlekła
(> 2 tygodni)
Biegunki ostre – patomechanizm (1)
Sekrecyjna ( wydzielnicza, niezapalna):
V. cholerae, E. coli ETEC, Norwalk, Rota, Gardia,
Cryptosporidium
Absorpcyjna (osmotyczna, zapalna):
Shigella, Salmonella, Compylobacter, E. coli EPEC,
EHEC, EIEC, C. difficile, Yersinia, Entamoeba
hystolitica
Biegunki ostre - patomechanizm (2)
Enterotoksyny
Receptory enetrocytów dla toksyn→→↑cAMP,
cGMP→→↑Na, H2O→→obfite stolce śluzowe
Enteroinwazje
Bezpośrednie wnikanie do komórek
enterocytów→tworzenie błon rzekomych,
złuszczanie→stolce krwawe
Endotoksyny→ nekroza
Biegunki przewlekłe
Wydzielnicze (sekrecyjne)
Osmotyczne (absorpcyjne)
Wysiękowe - wtórnie, po zapaleniu
np.Yersinia, ch. Leśniowskiego-Crohna
Czynnościowe (niezakaźne): hipertyreoza,
VIP-oma
Biegunki- zarys terapii
Nawadnianie - p.o., i.v. (Saltoral, Gastrolit, PWE, glukoza)
Suplementacja elektrolitowo-odżywcza
Antybiotykoterapia
Empirycznie biegunka podróżnych (E coli)-Bisepotol lub fluorochinolon (skraca
biegunke z 6 do 2 dni)
biegunka z gorączką (empirycznie, ale po uprzednim oddaniu kału do
badań): Bispetol
CelowanaCampylocater (oporność na chinolony):” makrolidy
Leczenie p/bakteryjne niewskazane:
Salmonelloza- tendencja do samooistnego ustępowania (wyjątek- niemowlę
do 6 m.ż, ryzyko uogólnienia),
STEC- możliwość wystąpienia zespołu Gassera, niektóre badania wykazały
nasilenie wytwarzanie Shiga po antybiotykach
Leki hamujące motorykę- ostrożnie, tylko przy dokładnej ocenie czynnika
etiologicznego
STEC- niewskazane leki hamujące motorykę (jak wszystkie biegunki
krwiste!),
Shigella colitis
Enteropatia poinfekcyjna,
tropikalna (sprue)
Choroby przew. pok. wywołane przez różne
drobnoustroje (Giardia, Klebsiella, wirusy)
Częściowy zanik kosmków, rozwoju zespołu złego
wchłaniania
O rozpoznaniu decyduje wywiad: przebyte
infekcje, podróże, antybiotykoterapia
Leczenie: przywrócenie fizjologicznej flory
bakteryjnej (probiotyki)
Zakażenia przewodu pokarmowego w
AIDS - jako choroby wskaźnikowe
Stadium C:
- kandydoza przełyku
- kryptokokoza, kokcydioidomykoza,
kryptospordioza, histoplazmoza pozapłucne,
- mykobakterioza pozapłucna,
- mięsak Kaposiego
- Salmonella sp. - bakteriemia
Etiologia biegunek w AIDS
Biegunka
umiarkowana
Nasilona / zespół
złego wchłaniania
Biegunka krwista
G. Lamblia
Cryptosporidium
HSV
Salmonella
CMV
Chlamydia
trachomatis
Campylobacter
Cyclosporidium
CMV
Mycobacterium
E histolytica
N. Gonorrhoe
Shigella
Enteropatia HIV
Cryptosporidium
Cryptosporidium
Enteropatia HIV
Jako manifestacja ARC - biegunka o
nieustalonej etiologii
Częściowy zanik kosmków jelitowych i
deformacja krypt
Objawy: utrata masy ciała, biegunka
śluzowa, bóle brzucha, gorączka
Badania: wykluczenie aktywnego zakażenia
Leczenie: profilaktyka nadkażeń, leki
zapierające, nawodnienie, dieta
bezlaktozowa przy niedoborze laktazy
(jedyne leczenie swoiste)
Gruźlica przewodu pokarmowego
Zakażony pokarm (mleko) lub połknięta
plwocina (gruźlicza reinfekcja)
Gruźlica krętniczo - kątnicza: jak ch. L-C
(nawracające bóle brzucha, gorączka,
utrata masy ciała, biegunka)
W 40% wyczuwalny guz, często
limfocytoza
Gruźlicze zapalenie otrzewnej: ascites,
utrata masy ciała
Gruźlicze zapalenie węzłów chłonnych
krezki (ostry ból brzucha!)
Gruźlica okoloodbytnicza
Rzekomobłoniaste zapalenie jelit
(colitis pseudomembranacea)
C. difficile - 2 toksyny ciepłochwiejne: A
(enterotoksyna) -hypersekrecja płynu do
jelita (wodnista biegunka), B - nekroza
enterocytów
Przyczyna 4% ostrych zapaleń żołądka i
jelit (najczęściej colitis
pseudomembranacea)
Składnik fitoflory u 30%
hospitalizowanych
Colitis pseudomembranacea (2)
Objawy po 10 dniach od rozpoczęcia
antybiotykoterapii (śluzowo-wodnista
biegunka z obecnością białych
„kożuchów”, bóle brzucha, gorączka,
możliwa obecność krwi)
Badania-sigmoidoskopia z pobraniem
materiału (naloty błon rzekomych
złożonych z fibryny), badania kału
(preparat bezpośredni, izolacja toksyny),
hodowle - nie są rutynowo zalecane
Powikłania: uogólniona reakcja zapalna,
perforacja jelita
Colitis pseudomembranacea (3)
Grupy ryzyka:
starszy wiek, przewlekle chorzy,
immunosupresja, przebyte infekcje jelit,
antybiotykoterapia (klindamycyna,
ampicylina, aminoglikozydy, tetracykliny,
chloramfenikol, cefalosporyny)
Colitis pseudomembranacea (4)
Leczenie:
I rzut - metronidazol, wankomycyna,
bacytracyna, ofloksacyna (Tarivid),
cefalosporyny III gen. - 7-10 dni
Cholestryramina - wiąże toksynę (nie
podawać w czasie leczenia wankomycyną unieczynnienie antybiotyku!),
Probiotyki
Profilaktyka:
Nystatyna, Ketokonazol, Lactobif, Laccid,
Lacidofil, Trilac
Pseudomembranaceal colitis
Pseudomemranaceal colitis