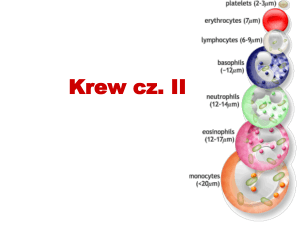
MATERIAŁ DO BADAŃ HEMATOLOGICZNYCH I
ANTYKOAGULANTY
• krew pełna żylna - zalecana !
• krew włośniczkowa (płatek ucha, opuszka palca, pięta, duży paluch)
• szpik kostny (mostek, talerz biodrowy)
Badanie
OB
Morfologia
Antykoagulant
Materiał biologiczny
Cytrynian sodu
3,8%
Krew żylna – 1,6 ml
1 : 5 (1+4)
EDTA K2 lub Na2
wersenian
(1,5 mg / 1ml)
Krew żylna –
1 lub 2 ml
Krew włośniczkowamin 250 ul
Rozmaz krwi
Bezpośrednio lub do 2 h
Oporność
osmotyczna
Heparyna
10-25 j.m.suchej/
1 ml
Krew żylna
2 ml
Fenotyp,
kariotyp
Heparyna
Szpik kostnymin 1 ml
zachowanie proporcji krew i antykoagulant !
ODCZYN BIERNACKIEGO - OB
• szybkość opadania krwinek czerwonych
• najprostszy ale mało precyzyjny test wskazujący na obecność oraz stadium
zaawansowania procesu zapalnego, martwiczego i nowotworowego.
• wykorzystuje zdolność niektórych białek osocza (białek ostrej fazy) do opłaszczania się
na powierzchniowych receptorach erytrocytów, prowadząc do tworzenia aglomeratów
opadających szybciej niż pojedyncze erytrocyty.
Należą do nich : Fibrynogen i monomery fibryny
Haptoglobina ( 2 globulina )
2 makroglobulina (2 globulina )
Ceruloplazmina
Globuliny (IgA,G,M, ), CRP
OB nie jest objawem charakterystycznym dla określonej choroby, przyśpieszone
opadanie krwinek ( z wyjątkiem ciąży i wpływu niektórych leków) zawsze wskazuje na
istnienie choroby organicznej, natomiast prawidłowe OB nie wyklucza istnienia choroby.
Normy:
Kobiety -
3-15 mm ( po 60 r.ż. do 20 mm )
Mężczyźni -
1-10 mm ( po 60 r.ż. do 15 mm)
Noworodki -
1-2 mm
Niemowlaki do 6m.ż.
11-22 mm
OB.
Fizjologiczny nieznaczny wzrost :
•
obfite posiłki, gorąca kąpiel,
•
miesiączka ,
•
ciąża (od 10-12 tyg.), okres okołoporodowy, (normalizacja w ok. 6 tyg. po porodzie)
•
leki (doustne środki antykoncepcyjne, anaboliki, wit A, dekstran, Cuprenil)
Patologiczny wzrost:
•
ostre stany zapalne ( fbg i inne białek ostrej fazy, albumin )
•
przewlekłe stany zapalne ( Ig ) szczególnie:
zakażenia bakteryjne - zap.płuc, wątroby, posocznica
marskość wątroby ( Ig, albumin )
zespół nerczycowy ( albumin )
•
choroby nowotworowe ( fbg, albumin , Ercs)
•
ch. hematologiczne:
nk hemolityczne i aplastyczne ( ercs i nieprawidłowa budowa )
ostre białaczki, gammapatie monoklonalne ( Ig )
•
zmiany martwicze tkanek i urazy- (zawał m. sercowego) ( fbg, albumin)
•
kolagenozy (fbg, Ig )
•
zabiegi operacyjne- po zabiegu OB
w 72 h, temp.-N, CRP- już wtedy spada
Pacjenci ambulatoryjni – wzrost CRP ( wzrost w 6-8 h od zadziałania bodźca a jeszcze
prawidłowe OB.
OB
nadkrwistość pierwotna i objawowa
hipofibrynogenemia
krioglobulinemia
noworodki
leki (GKK, salicylany)
metoda oznaczania – metoda Westergrena, odczyt po 1 godz
- antykoagulant – 3,8 % cytrynian sodu
- stosunek 1: 5 ( 1 obj. antykoagulantu + 4 obj. krwi)
- badanie wykonuje się w ciągu 2-3 godzin od pobrania krwi
( można przechowywać krew w temp. + 4 C przez 6 godzin –24 godz)
ERYTROCYTY - RBC
•
podstawowy składnik morfologiczny krwi
•
nośnik HGB, transporter tlenu do tkanek i CO2 z tkanek do płuc
•
powstaje w szpiku w procesie erytropoezy normoblastycznej (ok. 7-10 dni)
•
czas przeżycia - 100-120 dni
•
liczba RBC zależy od: wieku, płci, sprawności układu krwiotwórczego
• wartości RBC wyrażane są w: mln/ul , x 1012 /l, T/l
kobiety
dorośli
4,2 – 5,4 mln/ul
noworodki – 4,5 – 6,5
1 – 3 m.ż. - 3,7 – 5,5
3 – 6 m.ż. - 3,2 – 4,3
6 – 12 m.ż.- 3,8 – 5,3
1 – 6 r.ż.
- 4,2 – 5,5
6 – 12 r.ż. - 4,5 -4,5
mężczyźni
4,7 – 6,2 mln/ul
RBC
• nadkrwistość pierwotna – czerwienica prawdziwa
• nadkrwistości wtórne:
niedotlenienie tkanek: przewlekłe choroby płuc
wady serca
pobyt na dużych wysokościach w górach
zwiększone wytwarzanie EPO: nowotwory nerek
torbielowatość nerek, wodonercze
działanie GKK : zespół Cushinga,
leczenie sterydami
• nadkrwistości rzekome: zmniejszona obj. osocza w wyniku:
utraty osocza: ch. oparzeniowa, zapalenie otrzewnej
odwodnienia: wymioty, biegunka, moczówka prosta,
wstrząsu
RBC
•
niedokrwistości
•
przewodnienie
•
nagła utrata krwi, późny okres ciąży
HEMATOKRYT – WSKAŹNIK HEMATOKRYTOWY - HT - HCT
• stosunek objętości erytrocytów do objętości osocza
• zależy od: liczby krwinek czerwonych (RBC)
objętości erytrocytów (MCV)
aktualnej obj. krwi krążącej (normowolemia-5-6 l)
wieku i płci
Dorośli: K - 37 – 47 %
lub 0,37 –0,47 l/l
M – 42 – 52 %
0,42 – 0,52 l/l
• w analizatorach hematologicznych HCT jest wartością wtórną, obliczoną wg wzoru:
HCT (%) = MCV (fl) x RBC (mln/ul)
10
• metoda manualna - HCT oznaczamy we krwi pełnej włośniczkowej pobranej do
heparynizowanej kapilary po odwirowaniu w wirówce szybkoobrotowej
erytrocyty
0%
45 %
osocze
kożuszek leukocytów
i płytek
wysokość słupka erytrocytów – określa wartość HCT
100 %
HCT
•
nadkrwistość pierwotna (czerwienica prawdziwa)
•
nadkrwistości wtórne :
przewlekłe choroby płuc
wady serca
pobyt na dużych wysokościach w górach
nowotwory nerek, niedotlenienie (
•
nadkrwistości rzekome:
EPO)
objętości osocza w wyniku:
utraty osocza: ch. oparzeniowa, zapalenie otrzewnej
odwodnienia: wymioty, biegunka, moczówka prosta,
wstrząsu
HCT
•
niedokrwistości
•
przewodnienie ustroju
•
ciąża (III trymestr) -
objętości krążącego osocza
HEMOGLOBINA – Hb – HGB
•
podstawowy składnik erytrocytów, transport tlenu
• zbudowana z globiny ( 4 łańcuchy polipeptydowe ,,,) i hemu (4 pierścienie
pirolowe połączone atomem Fe 2+
• podstawowy marker rozpoznania niedokrwistości
• stęż. zależy od: płci i wieku
kobiety
Dorośli
Noworodek 1dzień- 1 tydz.
1 m-c
12 –16 g/dl
g/dl
13,5 – 16,5
g/dl
10,0 – 13,5
3 m-c
9,5 – 13,0
Dzieci
14 – 18 g/dl
16,0 – 23,0
Niemowlaki 2 m-c
6- 9 m-c
mężczyźni
g/dl
g/dl
10,5 – 13,0 g/dl
1 rok
11,0 – 14,0
g/dl
2-6 r.ż.
10,9 – 14,2
g/dl
7 – 12 r.ż.
12,0 – 15,0
g/dl
od 13 r.ż.
normy wg Bomskiego
11,2 –16,0 g/dl
11,8 – 18,0 g/dl
•
stęż. HGB wyrażane w jednostkach np. 12,0 g/dl; 120 g/l; 7,45 mmol/l
metoda oznaczania Hb- cyjanmethemoglobinową (odcz. Drabkina – met. manualna)
w analizatorach – lizat – pomiar absorbancji cyjanmetHb przy dł. fali 540 nm
HGB
•
odwodnienie: biegunka, wymioty, poty, moczówka prosta
•
nadkrwistości pierwotne (czerwienica prawdziwa)
•
nadkrwistości wtórne : przewlekłe choroby płuc
wady serca
pobyt na dużych wysokościach w górach
nowotwory nerek, niedotlenienie (
HGB
•
przewodnienie
•
niedokrwistości
EPO)
RETIKULOCYTY – RET
• pronormocyt, młoda forma erytrocyta powstająca w szpiku z erytroblasta
kwasochłonnego po utracie jądra
• zawiera pozostałość RNA jądrowego w rybosomach, które barwi się przyżyciowo
barwnikami: błękit brylantowo-krezylowy, błękit metylenowy, błękit siarczanu Nilu
• istnieje 5 klas dojrzewania retikulocytów wg Heilmeyera (0-IV)
szpik - klasa 0 - II
- dojrzewanie przez 2-3 dni - przechodzenie do krwi
krew - klasa III i IV – dojrzewanie w ciągu 24 h do erytrocyta
• liczba Ret we krwi odpowiada w liczbie Ret, które przeszły z puli szpikowej w ciągu
doby
Norma -
5 – 15 %o lub 25 – 75 x 103/ul (x 109/l ) - dorośli ♀ ♂
20 – 60 %o -
- noworodki
- formy przedstawienia wyników:
liczba względna
nie skorygowana
liczba bezwzględna
nie skorygowana
Ret (%o) = Ret/E x 1000
E
E - liczba różnicowanych Ercs-1000
Ret/E – liczba Ret na 1000 Ercs
Ret (x 103/ul) = Ret (%o) x RBC (x106/ul)
1000
RET
• zespoły hemolityczne
• niedokrwistość pokrwotoczna ostra
• ostre niedotlenienie (
EPO – pobudzenie erytropoezy)
• przełomy hemolityczne
• w czasie leczenia ch. A-B – po 5-9 dniach od rozpoczęcia leczenia wit B12
(kilkaset promili)
• w czasie leczenia nk z niedoboru Fe – po 2-3 dniach od rozpoczęcia leczenia
preparatem żelaza
RET
•
niedokrwistość aplastyczna
•
nie leczona ch. Addisona-Biermera
•
w ostrych białaczkach (wypieranie erytropoezy przez masę k. białaczkowych)
•
przełom aplastyczny w niedokrwistościach hemolitycznych
KOREKTA LICZBY RET w NIEDOKRWISTOŚCIACH o wart. HCT
Liczba Ret we krwi = liczba Ret przesuniętych ze szpiku w ciągu doby + Ret przesunięte
wcześniej, które muszą dojrzeć tzw.retikulocytoza akumulacyjna
RI = wskaźnik retikulocytów
norma
RI = Ret (%o) x HCT chorego
RI = 10 %o
45 %
RI
niedokrwistość
10
RPI = wskaźnik wytwarzania retikulocytów
( miara zdolności szpiku do wzmożonej efektywnej erytropoezy)
-
RPI =
Ret (%o) x HCT chorego
norma
RPI – 1,0 – 2,0
czas dojrzewania Ret we krwi x 45 %
RPI
2,0 a zwłaszcza 3,0
Efektywna erytropoeza
RPI
1,0
Nieefektywna erytropoeza
-
niedokrwistości hemolityczne
- niedokrwistości aplastyczne
-
niedokrwistości pokrwotoczne
- niedokrwistości z zaburzenia dojrzewania:
(nk. z niedoboru żelaza, megaloblastyczna)
Krew prawidłowa –
Analizator SYSMEX
Niedokrwistość
autoimmunohemolityczna
Niedokrwistość
aplastyczna
AML
WSKAŹNIKI CZERWONOKRWINKOWE WINTROBA
MCV = SOK
•
średnia objętość pojedynczej krwinki czerwonej
K – 81 – 99 fl
norma
(fl = 10-15 lub um3)
M - 80 - 94 fl
•
sposób analizy: bezpośredni (stopień rozproszenia światła) lub ze wzoru:
MCV (fl)
= HCT (l/l)
x 1000
RBC (x 1012/l)
•
znaczenie: różnicowanie niedokrwistości (nk)
MCV
80 fl
MCV
nk mikrocytowe: nk z niedoboru Fe
100 fl
nk makrocytowe:
talasemie
nk megaloblastyczne
nk syderoblastyczne
ch. wątroby
MCV - N
w alkoholiźmie
nk normocytowe: nk aplastyczne
po chemioterapii
nk hemolityczne
nk pokrwotoczne
nk ch. przewlekłych
przełomy retikulocytowe
MCH = SMH
• średnia masa hemoglobiny w krwince
norma
K - 27 – 31 pg
(pg lub fmol)
M – 27 – 34 pg
(1,8-2,2 fmol)
• obliczany ze wzoru
MCH (pg) = HGB (g/dl) x 10
RBC (x 1012/l)
• znaczenie: różnicowanie niedokrwistości (nk)
MCH
nk nadbarwliwe = hyperchromiczne:
MCH
nk niedobarwliwe = hypochromiczne:
nk megaloblastyczna
nk z niedoboru Fe
nk makrocytowe
nk chorób przewlekłych
alkoholizm
nk syderoblastyczna
po chemioterapii
talasemie
MCHC = SSH
•
średnie stężenie hemoglobiny w krwince
K – 33 – 37 g/dl
norma
20 – 22 mmol/l
M – 33 – 37 g/dl
•
obliczany ze wzoru:
MCHC (g/dl) = HGB (g/dl) x 100
HCT (%)
•
znaczenie: różnicowanie niedokrwistości (nk):
MCHC
nk hyperchromiczne:
nk hemolityczna – sferocytoza
MCHC
nk hypochromiczne:
nk z niedoboru Fe
talasemie
nk syderoblastyczne
RDW – red cell distribution width
•
współczynnik zmienności rozkładu objętości erytrocytów
•
miara anizocytozy, czyli równoczesnego występowania w próbce erytrocytów różnej
wielkości (heterogenność populacji erytrocytów)
RDW (%) = SD x 100 %
norma - 11,5 – 14,5 %
MCV
RDW
•
niedokrwistość z niedoboru żelaza (mikrocyty)
•
niedokrwistość megaloblastyczna (makrocyty)
•
niedokrwistości hemolityczne (sferocyty, retikulocyty)
•
niedokrwistość makrocytowa – ch. wątroby
•
przerzuty nowotworowe
N - RDW
•
niedokrwistość aplastyczna
•
niedokrwistość pokrwotoczna ostra
•
niedokrwistości objawowe (w przebiegu chorób przewlekłych), MDS
POIKILOCYTOZA - zjawisko występowania krwinek różnego kształtu
• sferocyty: sferocytoza wrodzona, niedokrwistości immunohemolityczne
• owalocyty – ok. 10 % występuje w prawidłowej krwi: owalocytoza wrodzona
• lakrymocyty = erytrocyty w kształcie łzy: zwłóknienie szpiku
• drepanocyty = komórki sierpowate: hemoglobinopatie typu S
• komórki tarczowate – poj. u zdrowych
- nk. z niedoboru Fe, talasemie, hemoglobinopatie typu C
- po splenektomii, żółtaczka, marskość wątroby
• akantocyty (5-10 wypustek (5-10) różnej dł. , nierównomiernie rozłożone)
- abetalipoproteinemia
- po splenektomii, ch. wątroby
• echinocyty = k. kolczyste (liczne 10-30 dłuższych wypustek, równomiernie rozłożonych)
- mocznica
• schizocyty
– fragmenty krwinek powstałe w wyniku mechanicznego uszkodzenia in vivo
w krążeniu lub pod wpływem cz. fizykochemicznych)
- DIC, nk hemolityczne mikroangiopatyczne, ostre zatrucia,
- wady serca, oparzenia II i III stopnia, pr. nowotworowe
WTRĘTY CZERWONOKRWINKOWE
1.
Ciałka Howella i Jolly’ego
- pozostałość po jądrach erytroblastów (zawierają DNA)
- kuliste, ciemnofioletowe, leżące przybrzeżnie, pojedynczo lub po 2
- występują: po splenektomii, w nk hemolitycznych, megaloblastycznych
2. Pierścienie Cabota
- resztki po błonach jąder erytroblastów
- nitkowate, czerwone lub fioletowe, o kształcie ósemki lub pierścienia
- występują: w ciężkich nk megaloblastycznych, w białaczkach, zatruciu Pb
3. Nakrapianie zasadochłonne
- agregaty rybosomów
- drobne, ciemnogranatowe ziarnistości, rozmieszczone równomiernie w całej
cytoplaźmie erytrocyta
- występują: zatrucie Pb, nk megaloblastyczna, białaczki
4. Ciałka Pappenheimera
- ziarna Fe pozahemoglobinowego niewykorzystanego do syntezy Hb
- drobne, rozmieszczone nierównomiernie, barwią się błękitem pruskim na fioletowo
- występuja : talasemia, hemoglobinopatie, MDS
WTRĘTY CZERWONOKRWINKOWE
2
1
1.Ciałka Howella i Jolly’ego
2. Pierścienie Cabota
3. Hypochromia - anulocyty
4. Nakrapianie zasadochłonne
3
4
NIEDOKRWISTOŚĆ
• stan, w którym dochodzi do obniżenia całkowitej ilości Hb w całkowitej objętości krwi
krążącej w porównaniu do wartości uznanych za prawidłowe dla danego wieku i płci.
• może istnieć samodzielnie lub towarzyszyć innym schorzeniom
Podział niedokrwistości (nk)
Ze względu na czynniki etiopatogenetyczne:
1. Nadmierna utrata krwi :
* nk pokrwotoczna ostra i przewlekła
* wrodzona postać tzw. przetoki tętniczo-żylne
2. Zmniejszone wytwarzanie erytrocytów w szpiku (nieefektywna erytropoeza):
•
zaburzona proliferacja i różnicowanie k. macierzystych : * anemia aplastyczna
•
zaburzona proliferacja k. ukierunkowanych:
a)
zaburz. dojrzewanie cytoplazmy: * nk z niedoboru Fe
* talasemie
* nk syderoblastyczne
* nk chorób przewlekłych
b) zaburzone dojrzewanie jądra
- * nk megaloblastyczna
3. Nadmierne niszczenie erytrocytów : * nk hemolityczne
Podział oparty o kryteria morfologiczne , dotyczące:
wielkości:
• normocytowe (MCV – 80 – 94 fl): * nk. aplastyczna
* nk. pokrwotoczne ostre
* nk. w przebiegu ch. przewlekłych
* nk hemolityczne
* fizjologiczna nk ciężarnych
• mikrocytowe (MCV poniżej 80 fl): * nk z niedoboru żelaza
* nk syderoblastyczne
* talasemie
• makrocytowe (MCV powyżej 95 fl): * nk megaloblastyczne
* nk makrocytowe – ch. wątroby, MDS
stopnia wysycenia Hb:
•
normobarwliwe = normochromiczne: np. * nk ostra pokrwotoczna
•
niedobarwliwe = hypochromiczne
•
nadbarwliwe = hyperchromiczne
* nk z niedoboru żelaza
-
* nk megaloblastyczne
Podstawowe badania ogólnie charakteryzujące układ
czerwonokrwinkowy i umożliwiające rozpoznanie niedokrwistości:
1. MORFOLOGIA KRWI OBWODOWEJ.
stężenie HGB jako podstawowy marker rozpoznania niedokrwistości
RBC i HCT ( obniżenie istotne po wykluczeniu przewodnienia)
wskaźniki czerwonokrwinkowe Wintroba – do różnicowania nk
MCV, MCHC, MCH
wskaźnik RDW jako obiektywny wskaźnik anizocytozy
wskaźnik HDW jako obiektywny wskaźnik anizochromii
2. WYGLĄD KRWINEK CZERWONYCH W ROZMAZACH KRWI
• wielkość
• wybarwienie
• różnorodność kształtu
• obecności wtrętów czerwonokrwinkowych
Powyższe badania umożliwiają wstępną charakterystykę rodzaju nk. Razem z dobrze
zebranym wywiadem mogą stać się podstawą określenia przyczyny nk i stopnia ciężkości.
1. HGB, HCT
Nadkrwistość
2. Rozmaz krwi
Hypochromia – MCH, MCHC
Normochromia
Hyperchromia
Mikrocytoza - MCV
Normocytoza N
Makrocytoza
Nk. z niedoboru Fe
nk. megaloblastyczna
Talasemie
upośledzone wytwarzanie
4.
ch. wątroby
3. RET
nadmierne niszczenie
WBC i PLT
utrata krwi
Nk wtórna
nk aplastyczna
Zespoły mielo- i limfo
białaczki
5. Testy na hemolizę
( +)
proliferacyjne
6. BTA
7. Elektroforeza Hb
(+)
Hemoglobinopatie
Talasemie
(-)
(-)
nk. pokrwotoczna
(+)
NAIH
(-)
8. Oporność osmotyczna
9. Oznaczanie enzymów ( niedobór G-6PD)
sferocytoza
NIEDOKRWISTOŚĆ Z NIEDOBORU ŻELAZA – SYDEROPENICZNA
• istota choroby -
wytwarzanie erytrocytów
• główna przyczyna: niedobór żelaza
• mechanizm - niedobór żelaza
synteza Hb
zaburzenia dojrzewania
cytoplazmy
zaburzone dojrzewanie komórki macierzystej ukierunkowanej
Przyczyny niedoboru Fe
• zmniejszona podaż – niedobory pokarmowe
- zaburzone wchłanianie z przewodu pokarmowego:
* zespół złego wchłaniania
* resekcja żołądka
* zanikowy nieżyt błony śluzowej żołądka
• zwiększone zapotrzebowanie:
- ciąża (zużycie ok. 1 g Fe –rekonstrukcja przez 2 lata)
- okres wzrostu i dojrzewania
- przetrenowanie
- wegetarianizm
- częste dializy
• zwiększona utrata:
- miesiączki ( utrata 80 ml krwi = 40 mg Fe)
- poród
- przewlekłe oddawanie krwi,
- krwawienia z przewodu pokarmowego ( 6 ml/dobę = 3 mg Fe):
* rak i owrzodzenie żołądka
* rak i wrzodziejące zapalenie jelita grubego
* żylaki odbytu
* owrzodzenie dwunastnicy,
* przewlekłe stosowanie aspiryny
Obraz krwi obwodowej
•
HGB, HCT, RBC N lub
•
MCV, MCH, MCHC
•
RET (przy krwotokach wzrost)
•
RDW, HDW
Obraz szpiku kostnego
% syderoblastów poniżej 10%
-
(
% erytroblastów zasado- i
polichromatofilnych,
% kwasochłonnych)
Rozmaz krwi: anizocytoza (mikrocyty)
hypochromia (anulocyty)
nieefektywna erytropoeza
-
RET
Badania pomocnicze stosowane do wyjaśnienia stanów niedoborowych.
Potwierdzenie rozpoznania nk z niedoboru żelaza
Norma
• stężenie Fe w surowicy -
poniżej 30 ug/dl
K – 60-160
M- 71-175
• Ferrytyna w surowicy
poniżej 15 ug/l
-
K- 15 –150
M -30- 250
• Transferyna
= 0,70 x TIBC (ug/dl)
• Stopień wysycenia transferyny
200-340 mg/dl
poniżej 16 %
30%
Fe/TIBC x 100%
• TIBC = całkowita zdolność wiązania Fe przez transferynę
250-400 ug/dl
TIBC =1,25 x transferyna (mg/dl)
• Receptor dla transferyny
0,57 –2,8 ng/l
• krzywa wchłaniania żelaza po doustnym podaniu Fe
szczyt po 3h
(krzywa płaska)
•
RDW -
•
Protoporfiryna cynkowa
powyżej 15 %
5-10 ug/1 gHb
11,5-14,5 %
poniżej 2 ug/1gHb
NIEDOKRWISTOŚĆ CHORÓB PRZEWLEKŁYCH = ACD
• pojawia się wtórnie w przebiegu chorób przewlekłych (zapalenia, zakażenia,
nowotwory, urazy), stąd obecnie określana także jako niedokrwistość zapalna
• przyczyny: - skrócony czas przeżycia erytrocytów
- niewydolność erytropoezy (hamowana przez IL-1, TNF)
- nieprawidłowe uwolnienie Fe z magazynów ( ferrytyny)
• mechanizm: pr. zapalny
wiązanie Fe
wzrost IL-1
ferrytyna
Obraz krwi obwodowej
•
HGB –7-11 g/dl , HCT –ok. 30 %
•
MCV, MCH, MCHC – N
•
RDW – N
•
RET
Surowica:
Fe, transferyna, TIBC
ferrytyna
wzrost syntezy BOF np. apoferrytyny
Fe
transferyna i TIBC
Obraz szpiku kostnego
- hipoplazja ukł. czerwonokrwinkowego
Parametr
Niedokrwistość z niedoboru
Fe - IDA
Niedokrwistość chorób
przewlekłych - ACD
60 –160 µg/dl
71 – 175 µg/dl
Fe
Ferrytyna
Norma
15 - 150 µg/l
30 – 250 µg/l
15 ug/l
Transferyna
200 – 340 mg/dl
TIBC
250 – 400 µg/dl
1,25 x transferyna
Receptor
transferyny
Wysycenie
transferyny
N
0,57 – 2,8 mg/l
20 %
Max. ok. 30 %
Fe/TIBC x 100
lub
16 %
RDW
N
MCV
N
11,5 – 14,5 %
lub
12 – 16 g/dl
14 – 18 g/dl
HGB
hypochromia
Protoporfiryna Zn
81 – 99 fl
80 – 94 fl
N lub
5 – 10 ug/ 1 g Hb
poniżej 5
poniżej 2,5 %
poniżej 2 ug /1g Hb
NIEDOKRWISTOŚĆ MEGALOBLASTYCZNA
• istota choroby -
wytwarzanie erytrocytów
• główna przyczyna: niedobór witaminy B12 i/lub kwasu foliowego
• mechanizm - niedobór wit. B12 i/lub kw. foliowego
synteza DNA
zaburzenia dojrzewania jądra
zaburzone dojrzewanie komórki macierzystej
ukierunkowanej
Przyczyny niedoboru
witaminy B12
kwasu foliowego
zmniejszona podaż – niedobory pokarmowe
• wegetarianizm
brak surowych świeżych pokarmów roślinnych
zwiększone zapotrzebowanie lub zużycie
• zespoły mieloproliferacyjne
zespoły mieloproliferacyjne
• bruzdogłowiec szeroki
ciąża
• szpiczak mnogi
nadczynność tarczycy
zaburzone wchłanianie
• brak cz. Castla (IF) – A-B (wytw. p/c)
ch. jelita cienkiego (sprue, celiakia)
• stan po resekcji żołądka
ch. alkoholowa
• ch. jelita cienkiego
odżywianie pozajelitowe
Obraz krwi obwodowej
•
HGB, HCT,
Obraz szpiku kostnego !
RBC
• makrocytoza - MCV
-
odnowa megaloblastyczna
-
olbrzymie metamielocyty i pałki
100 fl
• hyperchromia – MCH
-
• MCHC –
-
ciałka Howella i Jolle’ego
-
megakariocyty
•
( w A-B - N)
RDW i HDW
• hypersegmentacja w N (A-B)
-
• ciałka H-J, pierścienie Cabota
100 fl
ocenić RET
RET
- nk hemolityczna
pobudzona erytropoeza z przesunięciem
w lewo
Makrocyty
- nk pokrwotoczna
liczby eozynofili i bazofili
RET
nk megaloblastyczna
oznaczyć wit. B12 i kw. foliowy
norma
- MDS
- ch. wątroby
nk megaloblastyczna
badanie szpiku kostnego !
p/c przeciwko IF, IF+ wit B12, k. okładzinowym
Potwierdzenie rozpoznania nk megaloblastycznej
• stęż. witaminy B12 w surowicy
• stęż. kwasu foliowego w surowicy
100 pmol/l
5 mg/l i ercs
• test Schillinga do różnicowania z ch. A-B
ocena zdolności wchłaniania wit. B12 w przewodzie pokarmowym poprzez pomiar
radioaktywności wydalanej z moczem wit. B12 * Co
norma – po doustnym podaniu na czczo 1 ug wit. B12 * Co oraz domięśniowym
wstrzyknięciu przez kolejne 2 dni po 1000 ug B12 wydala się z moczem ponad 20 %
podanej dawki
5 % - ch. Addisona-Biermera
- ch. żołądka (resekcja, stany zapalne)
korekcja testu – podanie wit. B12 * Co + IF
wydalania
ch. A-B
5 – 10 % - ch. jelita
•
wykrycie p/c przeciwko: * komórkom okładzinowym – antyPC – 90 %
* czynnikowi wewnętrznemu Castla – antyIF – 50 –60 %
* kompleksowi IF + wit. B12
• wzrost stęż. kwasu metylomalonowego w moczu (zaburzenia ukł. nerwowego)
• zgłębnikowanie żołądka (bezkwas histaminooporny – w A-B)
ZESPOŁY HEMOLITYCZNE
• skrócenie czasu przeżycia erytrocytów (poniżej 30 dni) w wyniku nadmiernej
hemolizy wewnatrz- lub pozanaczyniowej
• hemoliza Ercs może przebiegać bez objawów nk w przypadku uruchomienia
procesu kompensacji ( wzmożenie erytropoezy w szpiku)
Objawy kompensacji:
Krew
•
•
•
•
RET
RPI
Erytroblasty we krwi
polichromatofilia
Szpik
hiperplazja układu czerwonokrwinkowego
Objawy hemolizy w przypadku podejrzenia nk hemolitycznej:
• czas przeżycia erytrocytów - skrócony poniżej 30 dni
• Bilirubina szczególnie wolna w surowicy
w moczu
• Sterkobilinogen w kale
• Urobilinogen w moczu
(ciemny)
• Żelazo
• Hb wolna w surowicy (różowa) i w moczu
• Haptoglobina
do 0
• Hemosyderyna w moczu
• LDH 1
•
Śledziona powiększona
•
żółtaczka o różnym nasileniu
( do 3 – 4 mg/dl)
brak
100-120 dni
czynniki wewnątrzkrwinkowe
•
wrodzone - defekt błonowy: * sferocytoza, * eliptocytoza = owalocytoza
- defekt enzymatyczny * niedobór dehydrogenazy glu-6-fosforanowej (G6PD)
* niedobór kinazy pirogronianowej
- hemoglobinopatie – defekt hemu: * porfiria erytropoetyczna
- defekt globiny: jakościowy:* nk sierpowatokrwinkowa
ilościowy:
b)
* talasemie
nabyte - * nocna napadowa hemoglobinuria (NNH)
czynniki zewnątrzkrwinkowe
a)
immunohemolityczne zależne od:
autoprzeciwciał typu ciepłego: * NAIH
typu zimnego: * zespół zimnych aglutynin
alloprzeciwciał: * ch. hemolityczna noworodków
* reakcje poprzetoczeniowe krwi obcej grupowo
KI - polekowe
inne czynniki : mikroangiopatyczne np. zespół hemolityczno-mocznicowy, hipersplenizm
zw.chemiczne (benzen, ołów, leki), zw. biologiczne ( jady węża, owadów, wirusy,pasożyty),
cz. mechaniczne (sztuczne zastawki serca, oparzenia)
Testy potwierdzające niedokrwistości hemolityczne
• auto p/c przeciwko ercs (typu ciepłego i zimnego) – NAIH
• BTA +
• Test Hama (napadowa nocna hemoglobinuria – liza 10-50 % ercs po zakwaszeniu)
• Elektroforeza Hb (hemoglobinopatie – talasemie, HbS, porfirie)
• Porfiryny i ich prekursory w ercs, moczu, kale
• Aktywność enzymów czerwonokrwinkowych (niedobór dehydrogenazy G-6P hemolityczna żółtaczka noworodków, przełom hemolityczny po zjedzeniu bobu = Fawizm
(izouranil i diwicyna w bobie)
• Oporność osmotyczna sferocytów obniżona – 25-150 sek (norma –1800 sek)
NIEDOKRWISTOŚĆ SYDEROBLASTYCZNA
• istota choroby :
wytwarzanie erytrocytów
• główna przyczyna: zaburzenia wykorzystania Fe do syntezy hemu
• mechanizm: zaburzenia dojrzewania cytoplazmy
zaburzone dojrzewanie i
różnicowanie k. ukierunkowanych
nieefektywna erytropoeza
Fe w
surowicy
odkładanie Fe w tkankach (wtórna hemochromatoza)
• wrodzone i nabyte (pierwotne – MDS i
wtórne – polekowe, toksyczne , AML)
Obraz krwi obwodowej
Obraz szpiku kostnego
•
RET
hyperplazja układu czerwonokrwinkowego
•
RPI
syderoblasty patologiczne lub pierścieniowe
•
MCV, MCH, MCHC
•
RDW
syderoblasty w szpiku ( większa liczba ziaren pozaHb Fe (hemosyderyny)
NIEDOKRWISTOŚĆ POKRWOTOCZNA
• istota choroby:
utrata krwi
• nk ujawnia się, gdy utrata krwi:
- przekracza zdolności kompensacyjne układu krwiotwórczego lub
- zachodzi nagle, jeszcze przed włączeniem kompensacji
Najwcześniejsze objawy krwotoku – nk pokrwotoczna ostra :
•
•
PLT nawet do 1 mln/ul
po 2 – 5 h występuje
WBC ( N + LS)
Później
•
po 30 h
HGB, HCT, RBC
pobudzenie erytropoezy w szpiku
• MCV, MCH, MCHC - N
• RET
( szczyt 5 – 6 dzień)
• RDW
Rozmaz:
Makrocyty , polichromatofilia
Erytroblasty poli- i ortochromatyczne przy ciężkich krwotokach
Niedokrwistość pokrwotoczna przewlekła – obraz jak w nk z niedoboru Fe
NIEDOKRWISTOŚĆ APLASTYCZNA = hiporegeneracyjna
=APLAZJA SZPIKU
• istota choroby:
wytwarzanie erytrocytów
• przyczyny aplazji pierwotnej :
- uszkodzenie lub zniszczenie wielopotencjalnych komórek macierzystych
zaburzenie wytwarzania 3 linii
pancytopenia na obwodzie
- uszkodzenie komórek mikrośrodowiska ( brak cz. wzrostu)
- niewrażliwość komórek szpiku na cz. wzrostu (brak receptorów)
- nadmiar inhibitorów cz. wzrostu (inh. osoczowe
inh. tkankowe
inh. nerkowe
hamowanie EPO
blokowanie progenitorów
blok wytwarzania EPO
• przyczyny aplazji wtórnej:
- promienie jonizujące
- związki chemiczne ( leki: chloramfenicol, p/drgawkowe, p/ zapalne niesterydowe
- zakażenia wirusowe np. Parwovirus
- zakażenia bakteryjne : posocznice, salmonelloza
Rozpoznanie nk aplastycznych
Obraz krwi obwodowej
Obraz szpiku kostnego
• Pancytopenia
ubogokomórkowy lub pusty
• Toksyczna ziarnistość w neutrocytach
postać ciężka : PLT poniżej 20 tys/ul
RET
N
• RET
spadek do 0
(L + tk. tłuszczowa)
RET
erytro-, granulo-, trombopoeza
poniżej 500/ul
lub 0
• MCV
N
• RDW
N
trepanobiopsja !
• Fe
•
Ferrytyna
•
EPO
wzrost
• TIBC
spadek
Aplazję szpiku różnicować z MDS ( w MDS pacytopenia na obwodzie, ale szpik
bogatokomórkowy
NADKRWISTOŚCI = POLIGLOBULIE
• istota choroby: zwiększenie masy krążących erytrocytów związane z różnymi
czynnikami
Podział nadkrwistości:
• bezwzględna :
pierwotna = samoistna = czerwienica prawdziwa
wtórna = objawowa
z niedotlenienia: * wrodzone lub nabyte choroby serca
* przewlekłe choroby płuc
* przebywanie na dużych wysokościach
ze wzrostu syntezy EPO: * torbiele nerek
* wodonercze
* nowotwory nerek, wątroby, jajnika, płuc
• względna = rzekoma :
objętość osocza na skutek:
zwiększonej utraty: * oparzenia
* zapalenie otrzewnej
odwodnienia: * biegunki, wymioty, poty, moczówka prosta
obrzęki i wstrząs
CZERWIENICA PRAWDZIWA
• należy do przewlekłych zespołów mieloproliferacyjnych
• istota choroby: wzrost masy erytrocytów
• główna przyczyna: mutacja i niekontrolowany rozrost komórki macierzystej
• mechanizm:
liczba k. pnia
szpik bogatokomórkowy, obecne wszystkie lini
stopniowo: dominacja układy erytrocytarnego
RBC, HGB, HCT
a w fazie końcowej stłumienie układu granulocytarnego
układu płytkotwórczego
leukopenia
małopłytkowość
• choroba dotyczy głównie ludzi po 60 r.ż, częściej mężczyzn, czas przeżycia 10-15 lat
Obraz krwi obwodowej
•
RBC – ponad 5,5 mln/ul -K , 6,5 mln/ul – M
•
HGB -
16 g/dl, 18 g/dl
•
HCT
47 % , 55 %
•
WBC -
•
PLT 450 – 800 tys/ul u 50 % pacjentów
•
RET
12 – 25 tys/ul + LS
Rozmaz: erytroblasty, wzrost bazofili
anizocytoza płytek
Obraz szpiku kostnego
* szpik bogatokomórkowy
Różnicowanie czerwienicy pierwotnej i wtórnej
Cechy
Morfologia
Pierwotna
RBC, HGB, HCT
WBC i PLT
Wtórna
RBC, HGB, HCT
N WBC i PLT
Masa erytrocytarna
Aktywność FAG
N
Śledziona
N
Stęż. EPO
Spontaniczny wzrost
CFU-e
Wady chromosomów
Wysycenie tlenem
do 0
obecny
obecne
prawidłowe
Brak ( k. giną)
brak
Zmniejszone lub N
Morfologia krwi obwodowej pacjenta z rozpoznaną
czerwienicą prawdziwą