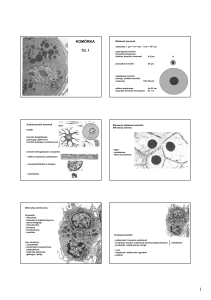
Materiał pochodzi ze strony:
www.ratownictwo.ovh.org
Leki wpływające na układ nerwowy
Układ nerwowy:
Ośrodkowy układ nerwowy
Obwodowy układ nerwowy:
o Somatyczny - zależy od woli, kontroluje funkcje ciała jak ruch, oddychanie
postawa.
Przekaźnikiem - Acetylocholina
o Autonomiczny (wegetatywny) unerwia serce, naczynia krwionośne, narządy
wewnętrzne, gruczoły, mięsnie gładkie.
Przekaźnikami są: Acetylocholina i Noradrenalina.
Działanie układu współczulnego na narządy obwodowe jest przeciwstawne do działania
układu przywspółczulnego.
Układ przywspółczulny
Receptory cholinergiczne:
Nikotynowe (N) w zakończeniach przedzwojowych układu cholinergicznego i
adrenergicznego i w OUN, W zakończeniach neuronów ruchowych mięśni
poprzecznie prążkowanych receptory nikotynowe mięśniowe.
Muskarynowy (M) w zakończeniach pozazwojowych cholinergicznych większości
tkanek i narządów.
Receptory M pobudza endogenna Ach
Cholinomimetyki- pobudzają
Cholinolityki- hamują
Efekty pobudzania cholinergicznego:
Serce
zwolnienie rytmu
hamowanie przewodnictwa przed-kom.
zmniejszenie siły skurczu
Układ krążenia
rozszerzenie naczyń krwionośnych
obniżenie ciśnienia tętniczego krwi
Układ oddechowy
skurcz oskrzeli
wzmożenie wydzielania gruczołów śluzowych
Układ pokarmowy
wzmożenie wydzielania soków trawiennych
przyspieszenie perystaltyki
Układ moczowy
skurcz mięsni ściany pęcherza moczowego
zwiotczenie zwieracza pęcherza
Oko
zwężenie źrenicy
Skóra
wzmożenie wydzielania rzadkiego potu
Cholinomimetyki
Bezpośrednio pobudzające receptory muskarynowe:
Acetylocholina i estry choliny ( metacholina, karbachol, betanechol)
Alkaloidy cholinomimetyczne (pilokarpina, muskaryna, arekolina)
Leki pośrednio pobudzające receptory muskarynowe ( w wyniku zahamowania
acetylocholinesterazy- enzymu rozkładającego Ach).
Inhibitory acetylocholinesterazy IAChE:
Odwracalne ( fizostygmina, neostygmina, pirydostygmina, edrofonium)
Nieodwracalne ( związki fosforoorgiczne, pestycydy, insektycydy, gazy bojowe,
fluostygmina).
Cholinomimetyki –wskazania:
Atonia pooperacyjna przewodu pokarmowego, dróg moczowych (betanachol,
karbachol, neostygmina, pirydostygmina)
Nużliwość mięśni (neostygmina, pirydostygmina)
Jaskra (karbachol, neostygmina, diflupyl)
Zaburzenia rytmu serca (metacholina)
Zanikowy nieżyt błony śluzowej nosa
Zatrucia lekami cholinolitycznymi, p/histaminowymi
Zespoły otępienia
Działanie niepożądane:
Zaburzenia widzenia i trudności w zaadoptowaniu się w ciemności, ślinotok,
wzmożona potliwość, łzawienie, duszność, bradykardia, zaburzenia rytmu serca, bóle
brzucha, biegunki, wymioty, drgawki, drżenia mięśniowe, skurcze mięśni,
rozszerzenie naczyń skórnych.
P/wskazania:
Jaskra z wąskim kątem przesączania, ostre zapalenie tęczówki, uszkodzenie rogówki,
dychawica oskrzelowa, niewydolność krążenia, choroba wrzodowa żołądka i
dwunastnicy, zaparcie spastyczne, mechaniczna niewydolność jelit, choroba
Parkinsona, nadczynność tarczycy, padaczka.
Estry choliny i alkaloidy cholinomimetyczne:
Acetylocholina - działa na receptory N i M, stosowane rzadko ponieważ szybko są
wchłaniane przez AchE.
Estry choliny (działają na receptory Ni M):
o Betanechol - nie przenika do mózgu, słabo działa na układ krążenia
o Karbachol – nie przenika do mózgu, słabo działa na układ krążenia
Alkaloidy cholinomimetyczne:
o Pilokarpina – działa na receptory Ni M, przenika do mózgu, silnie działa na
gruczoły wydzielania zewnętrznego
o Muskaryna – występuje w grzybach: ma znaczenie toksykologiczne nie
lecznicze; w zatruciach stosowna Atropina.
Inhibitory acetylocholinesterazy
Odwracalne:
Fizostygmina
Neostygmina
Pirydostygmina
Edrofonium
Nowe inhibitory – działają wybiórczo w mózgu, z mniejszym wpływem na narządy
obwodowe
Cholinolityki, parasympatykolityki ( hamujące czynność układu przywspółczulnego)
Są kompetycyjnymi antagonistami receptora M
Leki p/histaminowe, trójcykliczne leki, p/depresyjne, neuroleptyki.
Cholinolityki naturalne – atropina, skopolamina i syntetyczne
Atropina
Antagonista receptora M
Wchłania się z przewodu pokarmowego i tkanki podskórnej, łatwo przenika do
mózgu, działa pobudzająco na oun.
Szereg działań z lekami p/bólowymi, spazmolitycznymi, uspokajającymi.
Skopolamina
Antagonista receptora M
Hamuje funkcje oun, wykazuje słabsze działania obwodowe
Cholinolityki – wskazania:
Stany skurczowe mięśni gładkich, biegunki, choroba wrzodowa, stany skurczowe dróg
oddechowych, diagnostyka okulistyczna, choroba lokomocyjna, premedykacja
przedoperacyjna, choroba Parkinsona, zatrucia.
Działania niepożądane:
Zaburzenia widzenia, światłowstręt, suchość skóry, błon śluzowych, zaczerwienie skóry,
hipertermia, zaparcia, tachykardia, pobudzenie psychoruchowe, depresja.
P/wskazania:
Jaskra, choroba niedokrwienna serca, zaburzenia rytmu serca z częstoskurczem, zaparcia,
zwężenie p. pokarmowego, nużliwość mięśni, gorączka.
Zatrucie atropiną
Dawka śmiertelna: 10mg u dzieci; 100 mg u dorosłych
Objawy: „rozpalona jak piec, ślepe jak nietoperz, suche jak pieprz, czerwone jak
burak, niespokojne jak tygrys w klatce”.
Leczenie: fizostygmina, neostygmina.
Układ współczulny
Neuroprzekaźniki: noradrenalina (NA), adrenalina (A), dopamina (DA).
Biosynteza zachodzi w neuronach adrenergicznych oraz w rdzeniu nadnerczy.
Receptory adrenergiczne lokalizacja:
α1
w naczyniach recept. postsynaptycznych
α2
presynaptyczne
β1
m. sercowy
β2
oskrzela
β3
tkanka tłuszczowa
Efekt działania receptorów α- adrenergicznych:
α1
naczynia krwionośne – skurcz
oskrzela – skurcz, hamowanie wydzielania śluzu
serce – wzrost pobudliwości
nerki – hamowanie wydzielania reniny
jelita – skurcz zwieraczy
α2
naczynia krwionośne – rozkurcz
płytki krwi- nasilenie agregacji
trzustka – hamowanie wydzielania insuliny
Efekt działania receptorów β- adrenergicznych:
β1
serce – wzrost kurczliwości przewodnictwa
naczynia krwionośne – rozkurcz
jelita – rozkurcz
nerka – zwiększenie wydzielania reniny
β2
serce – wzrost kurczliwości
naczynia krwionośne – rozkurcz
mięśnie gładkie – rozkurcz
mięśnie szkieletowe – wzrost kurczliwości
Sympatykomimetyki
Aminy katecholowe
Leki α- adrenergiczne
Leki β- adrenergiczne
Aminy katecholowe:
Adrenalina α i β (kurczy mięśnie gładkie naczyń krwionośnych skóry, płuc, nerek,
rozkurcza mięsnie gładkie w mięśniach szkieletowych i gładkich oskrzeli.
Zastosowanie:
Wstrząs anafilaktyczny, anemizacja błon śluzowych, hamowanie drobnych
powierzchownych krwotoków, dodatek do środków miejscowo znieczulających.
Noradrenalina
Działa na receptory α w naczyniach wywołuje ich skurcz, podwyższa ciśnienie krwi,
powoduje spadek przepływu
Dopamina
Receptory dopaminergiczne w mózgu, naczyniach nerkowych i wieńcowych
W małych dawkach pobudza receptory dopaminowe (poprawia perfuzję tego narządu)
Zastosowanie:
Wstrząs, niewydolność krążenia
Izoprenalina – syntetyczna amina katecholowa, pobudza receptory α
Wpływ N i A oraz izoprednaliny na receptory hemodynamiczne
Tętno
RR
Opór
N
↓
↑↑
↑↑↑
A
↑↑
↑
↓
Izoprednalina
↑↑↑
↓
↓↓↓
α – Adrenomimetyki
Działanie:
Skurcz naczyń krwionośnych i zwiększenie oporu obwodowego
Wzrost RR i obkurczenie naczyń obwodowych
o
o
o
o
Fenylefryna
Nafazolina
Tetryzolina
Ksylometazolina
o
Klonidyna – hamuje uwalnianie NA z zakończeń presynaptycznych, działa na
ośrodek naczyniowy w rdzeniu przedłużonym.
β1 i β2 –adrenomimetyki
Izoprenalina, Orcyprenalina, Bametan, Bufenina
Wskazania: zaburzenia przewodnictwa przed-kom., stany spastyczne oskrzeli, stany
skurczowe obwodowych naczyń krwionośnych
β2 –adrenomimetyczne
salbutamol, terbutalina, fenotrol, salmeterol, formoterol
Zastosowanie: dychawica oskrzelowa, stany skurczowe oskrzeli, zapobieganie
przedwczesnym porodom.
Działanie niepożądane: tachykardia, zaburzenia rytmu serca, drżenia mięśniowe, zaburzenia
metaboliczne
Sympatykomimetyki pośrednio pobudzające receptory adrenergiczne
Wpływają na uwalnianie endogennych neuroprzekaźników lub na aktywność enzymów, które
je rozkładają.
Efedryna
Zastosowanie: niedociśnienie, narkolepsja, zespół bezdechu w czasie snu, stany astmatyczne
Działanie niepożądane: gonitwa myśli, euforia, bóle głowy, zawroty głowy, bóle wieńcowe,
kołatanie serca, podwyższone ciśnienie.
Leki hamujące czynność układu współczulnego:
α – adrenolityki i β- adrenolityki
leki sympatykolityczne
α – adrenolityki
α1 i α2 - alkaloidy sporyszu (Ergotamina) oraz leki syntetyczne.
α1 - adrenolityki:
porazosyna, trimazosyna, doksazosyna, terazosyna, urapidil
Zastosowanie: nadciśnienie tętnicze, niewydolność mięsna sercowego
Dz. niepożądane: hipotonia ortostatyczna.
β- adrenolityczne
Blokują receptory α- adrenergiczne i niektóre wywierają działanie pobudzające receptory
adrenergiczne wynikające z wewnętrznej aktywności sympatykomimetycznej.
Podział leków:
Rozpuszczalne w tłuszczach – propranolol, metoprolol
Rozpuszczalne w wodzie – atenolol, sotalol, nadolol
β - Adrenolityki
β1 adrenolityki (kardioselektynwne): atenolol, acebutolol, metoprolol, bisoprolol
β - adrenolitykio działaniu złożonym: labetalol, celiprolol, carvedilol
β1 + β2- adrenolityki (nieselektywne): propranolol, oksprenolol, alprenolol, pindolol, sotalol,
tymolol.
Działanie leków β – adrenolitycznych:
β1: ujemny chronotropizm i dronotropizm, obniżenie RR, ujemny inotropizm, zmniejszenie
uwalniania reniny, działanie uspokajające.
β2: skurcz oskrzeli, skurcz naczyń obwodowych, skurcze macicy, hamowanie glikogenolizy,
uwalnianie insuliny, hamowanie lipolizy.
Zastosowanie:
Profilaktyka wtórnego zawału serca, profilaktyka stanów stresowych, nadciśnienie tętnicze,
choroba niedokrwienna serca, zawał serca, zaburzenia rytmu serca, nadczynność tarczycy,
nerwica lękowa, choroba Parkinsona, migrena, abstynencja alkoholowa.
Dz. niepożądane:
Rzadkoskurcz, zaburzenia przewodnictwa przed-kom, hipotensja, bóle i zawroty głowy,
skurcz naczyń obwodowych, nudności, wymioty, biegunki, drżenia i bóle mięśniowe, uczucie
zmęczenia, senność, impotencja.
P/wskazania:
Bezwzględne:
Rzadkoskurcz, niewydolność krążenia, wstrząs, blok przed-kom. , chromanie przestankowe,
dychawica oskrzelowa, ciężka depresja
Względne:
Leczona niewydolność serca, dusznica Prinzmetala, Zespół Raynauda, Dychawica oskrzelowa
i inne obturacyjne schorzenia płuc, zaburzenia snu, objawy psychotyczne, cukrzyca chwiejna,
ciąż i laktacja, podeszły wiek.
Leki sympatykolityczne blokujące transaminację adrenergiczną:
Metyldopa, guanoksan, guanfacyna
Leki wpływające na zwoje układu autonomicznego
W zwojach zlokalizowane są receptory cholinergiczne; nikotynowe, neuronalne; agonistą
tych receptorów jest Ach.
Leki porażające zwoje ( ganglioplegica)
Leki wpływające na zakończenia ruchowe
Leki porażające zakończenia ruchowe (zwiotczające):
Leki konkurencyjne (niedepolaryzujące) – kuraryny
Właściwości farmakologiczne:
Mięsne oczu ( podwójne widzenie)
Mięśnie twarzy ( twarz maskowata, opadanie powiek)
Mięśnie głowy, szyi, kończyn, grzbietu
Mięśnie oddechowe międzyżebrowe i brzuszne
Porażenie przepony
Działanie kuraryny można znieść przez podanie inhibitorów AChE (prostygmina,
neostygmina, edrofonium).
Zastosowanie:
w chirurgii w zabiegach operacyjnych na jamie brzusznej i klatce piersiowej
intubacja oddechowa
długotrwałe stosowanie oddechu kontrolowanego w niewydolności oddechowej
w psychiatrii
w kardiologii
w zabiegach endoskopowych
Leki zwiotczające II rzędu – pseudokuraryny
Sunkcynylocholina
Zastosowanie i p/wskazania jak dla kuraryn
Leki pobudzające zakończenia ruchowe
Prostygmina, neostygmina
Zastosowanie: nużliwość mięśni.
Leki znieczulające miejscowo:
Blokują przewodzenie impulsów we włóknach nerwowych w miejscu, do którego zosłaty
podane. Znoszą odczuwane doznań czuciowych.
Mech działania:
Blokada kanału sodowego – przewodzenie impulsów wzdłuż włókien nerwowych
Znoszenie odczuwania czucia
Rodzaje znieczulenia:
Znieczulenie powierzchowne – lidokaina
Znieczulenie nasiękowe – wstrzyknięcie pod skórę lub błony śluzowe – lidokaina
Znieczulenie przewodowe- lidokaina, bupiwakaina
Znieczulenie podpajęczynówkowe – lidokaina
Znieczulenie zewnatrzoponowe
Dz. niepożądane:
Niepokój, drgawki, drżenia, reakcje uczuleniowe.
Preparaty:
Lidokaina, bupiwakaina, prokaina
Leki spazmolityczne:
Znoszą stany skurczowe mięsni gładkich:
1. Leki miolityczne - papweryna, drotaweryna
2. Leki cholinolityczne o silnym działaniu miolitycznym: butylobromek hioscyny,
adyfenina
Leki wpływające na ośrodkowy układ nerwowy
Znieczulenie ogólne:
1. Zniesienie świadomości – głęboki sen
2. Zniesienie odczuwania bólu
3. Zniesienie odruchów wegetatywnych
4. Zwiotczenie mięsni
Premedykacja farmakologiczna:
Dzień poprzedzający zabieg- leki uspokajające, p/lękowe
Dzień zabiegu; leki anksjolityczne, leki p/bólowe (dolargan, fortral) nie MFdepresja ośrodka oddechowego i naczynioruchowego, kurczy mięśnie gładkie.
Okresy głębokiego znieczulenia:
I – okres bezbolesności
II – okres podniecenia
III – okres znieczulenia chirurgicznego
IV – okres porażenia oddychania
Leki znieczulające:
Wziewne – wchłaniane z pęcherzyków płucnych
Dożylne – podawane w infuzji lub w bolusie
Wziewne:
Podtlenek azotu (N2O)
Słabe działanie anestetyczne, silne działanie analgetyczne
Halotan (Fluotam)
Silne działanie anestetyczne, słabiej p/bólowe
Dz. niepożądane:
Układ krążenia: zmniejszenie kurczliwości m. Sercowego, zmniejszenie rzutu minutowego,
porażenie układu bodźcoprzewodzącego, zwiększenie wrażliwości mięśnia sercowego,
spadek ciśnienia krwi, ciężkie arytmie, hamuje kurczliwość naczyń krwionośnych)
Metoksyfluran (Pentran)
Silne działanie anestetyczne, i p/bólowe, wykazuje działanie kuraropodobne
Enfluran
Wywołuje pobudzenie oun – mogą pojawić się drgawki w czasie znieczulenia
Izofluran (Foran)
Najbezpieczniejszy i najsilniejszy środek anestetyczny, działa silnie zwiotczająco.
Dożylne
Szybkie i krótkotrwałe znieczulenie. Wykorzystywane w drobnych zabiegach chirurgicznych
i diagnostycznych, wprowadzenie do znieczulenia ogólnego z wykorzystaniem środków
wziewnych.
Podział:
Pochodne kwasu barbiturowego
Związki niebarbiturowe
Pochodne kwasu barbiturowego:
Dz. niepożądane: upośledzenie ośrodka oddechowego, osłabienie siły skurczu m. Sercowego
P/wskazana: porfiria, podeszły wie, zmniejszony rzut serca, astma oskrzelowa, duża utrata
krwi, wyniszczenie, niedożywienie.
o Tiopental
o Metoheksital
Związki niebarbiturowe:
Propanidid (Epontol)- silne działanie anestetyczne i analgetyczne, efekt
działania po 30sek. Trwa 6-8 min.
Etomidat – silne działanie anestetyczne, brak działania analgetycznego
izwiotczającego
Altezyna- słabe działanie analgetyczne
Propofol (Diprivan)- nie wywołuje depresji układu krążenia, nie powoduje
stanu ponarkotycznego.
Ketamina
Leki psychotropowe
Pochodne benzodiazepiny
Działanie:
P/lękowe
P/drgawkowe
Obniżające napięcie mięśniowe
Kojące
Ułatwiające zasypianie
Nasenne
P/agregacyjne
Wywołujące niepamięć wsteczną
Mechanizm działania:
Nasilenie hamującego działania GABA- wpływ na kompleks receptora GABA-A związany z
kanałem chlorowym. Układ GABA-ergiczny: nueroprzekaźnikiem jest kwas gamma –
aminomałowy.
Wskazania: zaburzenia lękowe, p/drgawkowe, miorelaksacyjne, zespoły abstynencyjnepoalkoholowe, premedykacja.
Dz. niepożądane: spowolnienie psychoruchowe, zaburzenia koorydynacji, ospałość,
zaburzenia pamięci i sprawności intelektualnej, utrata apetytu.
Leki p/lękowe- pochodne benzodiazepiny
Interakcje: nasilają depresyjne działanie alkoholu, neuroleptyków, leków p/alergicznych,
barbituranów, morfiny. Zwiększają poziom digoksyny we krwi.
Zatrucia: senność, ataksja, zaburzenia widzenia, śpiączka.
Wywołują zależności psychiczne i fizyczne.
Alprazolam, Klorazepat, Diazepam, Lorazepam, Oksazepam, Prazepam, Flurazepam,
Temazepam, Triazolam, Estazolam, Chlordiazepoksyd.
Leki p/lękowe –inne
Mech działania: Agoniści receptora 5-HTIA: Buspiron, Gepiron, Ipsapiron.
Inhibitory MAO.
Leki neuroleptyczne
Zastosowanie: psychozy, zaburzenia procesów poznawczych, niepokój i zaburzenia
uczuciowości, apatia.
Wskazania:
znoszą objawy psychotyczne. Efekt po 2-3 tygodniach leczenia.
działają aktywizująco,
p/depresyjnie
p/wymiotnie- blokada receptorów dopaminergicznych
hipotermicznie
p/bólowo- potęgują działanie leków opioidowych
drgawkotwórczo
Dz. niepożądane:
Objawy pozapiramidowe – ostre reakcje dystoniczne ( napadowe skurcze toniczne
mięsni barków, twarzy, gałek ocznych, języka), zespół parkinsonowski, akatyzja,
późne dyskinezy, zaburzenia endogenne (zaburzenia miesiączkowania, mlekotok,
spadek libido).
Objawy zatrucia:
Pobudzenie, bóle głowy, nudności, obrzęk błon śluzowych, zmiany pigmentacji skóry,
obniżenie temperatury ciała, tachykardia, hipotonia, drżenia mięśniowe.
Podział leków neuroleptycznych:
Pochodne fenotiazyny
Pochodne butyrofenonu
Pochodne tioksantenu
Pochodne difenylobutylopiprydyny
Pochodne benzamidu
Pochodne dibenzodiazepiny
Pochodne fenotiazyny:
o Chlorpromazyna
o Lewomepromazyna
o Promazyna
o Tiorydazyna
o Flufenazyna
o Tioperazyna
Charakteryzują się w różnym stopniu działaniem p/psychotycznym, uspokajającym,
aktywizującym, p/depresyjnym i pozapiramidowym.
Pochodne butyrofenonu:
o Haloperidol
o Spiperon
o Trifluperidol- działa silnie p/psychotycznie, wywołuje częściej dyskinezę i
akatyzję
Pochodne tioksantenu:
Są bardziej bezpieczne od pochodnych fenotiazyny. Stosowane w majaczeniach
Pochodne difenylobutylopiperydyny:
o Pimozyd
Neuroleptyki atypowe:
o Sulpiryd
o Amisulpiryd
o Klozapina
o Olanzapina
o Kwetiapina
Leki p/depresyjne:
Mechanizm działania:
Hamowanie wychwytywania przez neurony NA i serotoniny- nasilenie przekaźnictwa w
układzie adrenergicznym i serotoninergicznym. Także wpływ na układ neuroprzekaźnikowy
GABA, układ pobudzający aminokwasy. Układy hormonalne- podwzgórze- przysadkanadnercze.
Efekt działania po 2-3 tygodniach.
Podział leków:
Trójpierścieniowe: amitryptylina, amokaspina, dezipramina, imipramina, kloipramina,
nortryptylina
Leki drugiej generacji: fluoksetyna, fluwoksamina, moklobemid
Klasyfikacja kliniczna:
O wyraźnym działaniu p/lękowym, uspokajającym, bez wpływu na napęd (doksepina)
O słabszym działaniu p/lękowym i umiarkowanym wpływie na napęd: (amitryptylina,
fluoksetyna, imipramia, klmipramina, moklobemid)
Działające „odhamowująco” na obniżony napęd psychoruchowy.
Leki p/depresyjne- nieselektywne inhibitory wychwytu monoamin NA, 5-HT, DA
Stanowią TLPD
Wskazania:
Depresje endogenne w przebiegu chorób afektywnych i w innych stanach depresyjnych;
depresje reaktywne, nerwicowe, w zatruciach, w chorobach organicznych oun, w
uzależnieniach.
P/wskazania:
Jaskra, zaburzenia rytmu serca, ostra niewydolność naczyń wieńcowych, nadciśnienie
tętnicze, hipotonia, schorzenia układu krążenia, przerost gruczołu krokowego.
Leki p/depresyjne – selektywne inhibitory wychwytu monoamin NA, 5HT, DA:
Bez wpływu na wychwyt zwrotny 5HT: maprotylina, reboksetyna, bupropion.
Leki p/depresyjne inhibitory monoaminooksydazy IMAO:
Hamowanie oksydatywnej deaminacji monoamin.
Leki p/depresyjne nietypowe:
Mianseryna, Mirtazepina – selektywny inhibitor receptorów presynaptycznych
Leki nasenne i uspokajające
Podział:
Pochodne kwasu barbiturowego
Pochodne nie barbiturowe
Pochodne benzodiazepiny
Podział kliniczny:
Leki ułatwiające zasypianie
Leki pogłębiające i przedłużające sen.
Barbiturany:
Mechanizm działania: Receptory GABA-A
P/wskazania: Choroby nerek, porfiria, ciąża, karmienie piersią
Preparat: Barbital, Cyklobarbital, Fenobabital, Tiopental.
Leki niebrabituranowe:
Hydroksyzyna, Klometiazol, Prometazyna, Zolpidem, Zopiklon.
Pochodne benzodiazepiny:
Diazepam, Dormicum, Triazolam, Flurazepam, Lorazepam, Midazolam, Nitrazepam,
Temazepam.
Inne uspokajające: sole bromu, leki roślinne
Leki p/padaczkowe
Napady padaczkowe są wynikiem zaburzeń równowagi pomiędzy hamującym
neuroprzekaźnictwem GABA- ergicznym a pobudzającym – glutaminianoergicznym.
Fenytoina
Stosowana w zapobieganiu napadom częściowym i uogólnionym tonicznoklonicznym.
Objawy niepożądane: oczopląs, niezborność ruchów, podwójne widzenie, senność,
nudności, przerost dziąseł, hirsutyzm.
Karbamazepina
Pochodne kwasu barbiturowego
Kwas walproinowy
Imidy kwasu bursztynowego
Pochodne benzodiazepiny (Diazepam, Klonazepam)
Inne leki p/padaczkowe (Acetazolamid, Etylofenacemid, Sultiam)
Lei p/padaczkowe II generacji
Zasady stosowania:
Monoterapia
Nie wolno nagle odstawić leków
Stopniowe zwiększanie leku
Stopniowe zmniejszanie dawki
Monitorowanie stężenia leku we krwi