Parasomnie
Anna Justyna Dąbrowska
PARASOMNIE
• Parasomnie, w przeciwieństwie do dyssomnii, nie obejmują
zaburzeń dotyczących generowania stadiów snu oraz czasu
ich trwania lecz charakteryzują się występowaniem pewnych
nieprawidłowych objawów lub zachowań w trakcie snu
• Objawy parasomnii wynikają ze wzajemnego przenikania się
i nakładania na siebie różnych elementów czuwania, snu
NREM i snu REM
• Dochodzi do aktywacji autonomicznego układu nerwowego
i/lub aktywności motorycznej oraz poznawczej w czasie
określonego stadium snu lub podczas przejścia miedzy snem
a czuwaniem
1. Dyssomnie
3. Zaburzenia snu wynikające za schorzeń psychicznych i somatycznych
4. Inne
ICSD-International Classification of Sleep Disorders,1997
Epidemiologia
Upojenie przysenne (upojenie senne, sleep
drunkeness, confusional arousals, z. Elpenora):
• krótkotrwałe zamglenie świadomości po
obudzeniu ze snu
• objawia się chwilową dezorientacją w
przestrzeni i czasie
• głównie u dzieci do 5 r.ż.
• u dorosłych dotkniętych NARKOLEPSJĄ
Lęk nocny (night terror, sleep terror):
Występuje u kilku procent dzieci i zwykle
ustępuje w okresie dojrzewania
Polega na incydentach w pierwszej godzinie snu
w stadium 3. lub 4. fazy NREM
Epizody pokryte są niepamięcią
Lęk nocny ( night terror, sleep terror)
Objawy kliniczne wg. ICD-10:
1. Jeden epizod lub więcej epizodów gwałtownego „zrywania
się” ze snu z głośnym krzykiem, płaczem i towarzyszącymi
objawami silnego lęku- gwałtowne ruchy ciała, objawy
wegetatywne (rozszerzenie źrenic, przyspieszenie tętna i
oddechu, wzrost ciśnienia tętniczego)
2. Takie epizody trwają zwykle od 1 do 10 minut, zwykle
występują w pierwszej części nocy
3. Osoba podczas napadu lęku nie odpowiada na reakcje z
zewnątrz, przy próbach budzenie często może występować
kilkuminutowy okres niepełnej świadomości, dezorientacji
4. Zwykle nie towarzyszą im żadne marzenia czy wspomnienia
(czasem pojedyncze, fragmentaryczne wyobrażenia)
5. Nie ma wyraźnych zaburzeń somatycznych, takich jak guzy
mózgu czy padaczka
Lęk nocny ( night terror, sleep terror) cd:
Różnicowanie:
• padaczka
• somnambulizm
Leczenie:
• małe dawki trójpierścieniowych leków
p/depresyjnych
• benzodwuazepiny (doraźnie)
Jaktacje głowy
(rhytmic movement disorder):
• u niemowląt przed zaśnięciem lub we
wczesnych stadiach snu
• polegają na rytmicznym kołysaniu lub skręcaniu
główki
• przeważnie zanikają samoistnie u dzieci
starszych
• mechanizm tej parasomnii jest nieznany
• leczenie zbędne
Mioklonie przysenne (hipnagogiczne):
(nie mylić z miokloniami nocnymi)
• polegają na krótkotrwałym drgnięciu
(zrywaniu) kończyn
• zdarzają się w momencie zasypiania
• występują u osób zupełnie zdrowych
• nie wymagają leczenia
Mówienie przez sen (sleep talking):
• Występuje u około 30-56 % dzieci w wieku 6-11 lat,
jednakowo u obu płci
• Częściej u dzieci z somnambulizmem lub lękami
nocnymi
Objawy kliniczne:
• niewyraźne mruczenie
• wypowiadanie pełnych zdań
Czynniki nasilające:
• gorączka
• stres
Ustępuje wraz z dorastaniem, nie wymaga leczenia
Koszmary nocne (nighrmares)
kryteria diagnostyczne wg ICD-10:
1. Przebudzenie ze snu nocnego lub drzemki w
dzień, pod wpływem, intensywnego,
koszmarnego snu (zwykle z poczuciem
zagrożenia). Może wystąpić w każdym okresie
snu, ale najczęściej w drugiej połowie nocy
2. Po przebudzeniu z koszmarnego snu osoba
bardzo szybko osiąga stan pełnej świadomości
3. Przykre sny mogą zakłócać przebieg snu oraz
mogą być przyczyną znacznego dyskomfortu
Koszmary nocne (nighrmares) cd:
• głównie koszmary senne pojawiają się
fazie REM, w drugiej połowie nocy, ale
opisano występowanie tego zaburzenia
również w innych okresach snu
• występuje zarówno u dzieci jak i dorosłych
• częstość tej parasomnii określa się na 5-8%
populacji
• koszmary nocne uważa się za reakcję na
konflikty i urazy psychiczne
Koszmary nocne (nighrmares) cd:
• u niektórych osób występuje ona w wyniku
przyjmowania takich leków jak: środki
p/parkinsinowskie, leki B-adrenolityczne
oraz niektóre środki stosowane w leczeniu
nadciśnienia tętniczego
• koszmary nocne mogą się pojawić po
nagłym odstawieniu leków tłumiących fazę
REM (np. benzodwuazepin, barbituranów,
środków przeciwdepresyjnych)
Porażenie przysenne ( sleep paralysis):
• opisane przez Weir-Mitchela w 1870 r.
• występuje najczęściej w NARKOLEPSJI ( jako jeden z
objawów tetrady)
• może też występować samoistnie, wówczas częstość
występowania szacuje się od 5 % do 60%
• objawia się krótkotrwałym wrażeniem u obudzonej
osoby porażeniem jednej kończyny, jej części lub
kilku kończyn
• należy różnicować z dziedziczną neuropatią wywołaną
uciskiem oraz przemijające ataki niedokrwienne (TIA)
• w incydentach występujących sporadycznie nie zaleca
się na ogół żadnego leczenie
• w uporczywych przypadkach można podawać
imipraminę
Zaburzenia zachowania podczas snu REM
(REM sleep behavior disorder- RBD):
• występuje głównie u mężczyzn powyżej 60 r.ż.,
a częstość narasta wraz z wiekiem
• incydenty pojawiają się około 80-90 min, po
zaśnięciu- w czasie pierwszej fazy REM
Dwie postaci:
I. Pierwotna
II. Objawowa
•
•
•
•
•
•
•
•
•
•
•
•
Postać wtórna RBD występuje w takich
chorobach jak:
choroba Parkinsona
choroba Alzheimera i inne zespoły otępienne
zanik wieloukładowy
choroba rozsianych ciał Lewy’ego
zwyrodnienie korowo-podstawne
choroba Stilla-Richardsona- Olszewskiego
zespół Guillaina- Barrego
udary mózgu
krwotok podpajęczynówkowy
uszkodzenia pnia mózgu
w alkoholizmie
w czasie stosowania niektórych leków ( SSRI,
selegilina, środki psychostymulujące)
RBD- obraz klinczny:
• spokojnie dotąd śpiąca osoba zaczyna wykonywać
gwałtowne ruchy ciałem, wypada z łóżka albo
zrywa się i biegnie bez celu, krzycząc
• w czasie takiego epizodu może uszkodzić meble
lub okaleczyć siebie, a także pobić lub okaleczyć
osobę znajdującą się w pobliżu
• epizod trwa od kilkunastu sekund do minuty
• chory nie może się w tym czasie obudzić
• rano nie pamięta, co się zdarzyło, ale obudzony po
incydencie relacjonuje przykry sen
RBD- patogeneza:
Patogeneza zespołu jest niejasna
• zaburzenia transportu dopaminy w jądrach
podkorowych
(Noachtar,2000)
• u około 40% osób, u których wystąpiły epizody
„samoistne” RBD po latach rozwinęła się
choroba Parkinsona
(Schenck,1996)
RBD- różnicowanie:
• koszmary nocne (dzieci, ludzie młodzi)
• padaczka czołowa
• nocne stany pomroczne w przebiegu zespołów
otępiennych i przy przedawkowaniu L-dopy
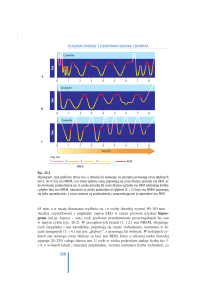
RBD- polisomnografia
Zapis EMG podczas snu REM nie jest
niskonapięciowy lecz pojawiają się w
zapisie napadowo liczne wyładowania
jednostek ruchowych
RBD- leczenie:
• clonazepam w dawce od 0,5-1,0 mg/noc
• karbamazepina
• L-dopa
Bruksizm nocny( sleep bruxism):
• okresowe, stereotypowe zgrzytanie zębami i
ich zaciskanie w czasie snu
• najczęściej u młodzieży (17-20 r.ż.),
stopniowo ustaje do pełnej remisji w wieku
ok. 40 lat
• występuje w 1. i 2. stadium NREM
Roger J. Brouhhton
Katatrenia (jęki nocne)
• Nowo opisana jednostka chorobowa przez
włoskich neurologów
• Występują u dzieci w wieku od 5 – 16 lat, u
których wykluczono neurologiczne i
laryngologiczne podłoże zaburzenia
• Pojawiają się głównie w drugiej połowie nocy
podczas stadium REM i stadium 2