STANDARDOWY SYLABUS PRZEDMIOTU
na rok akademicki 2014/2015
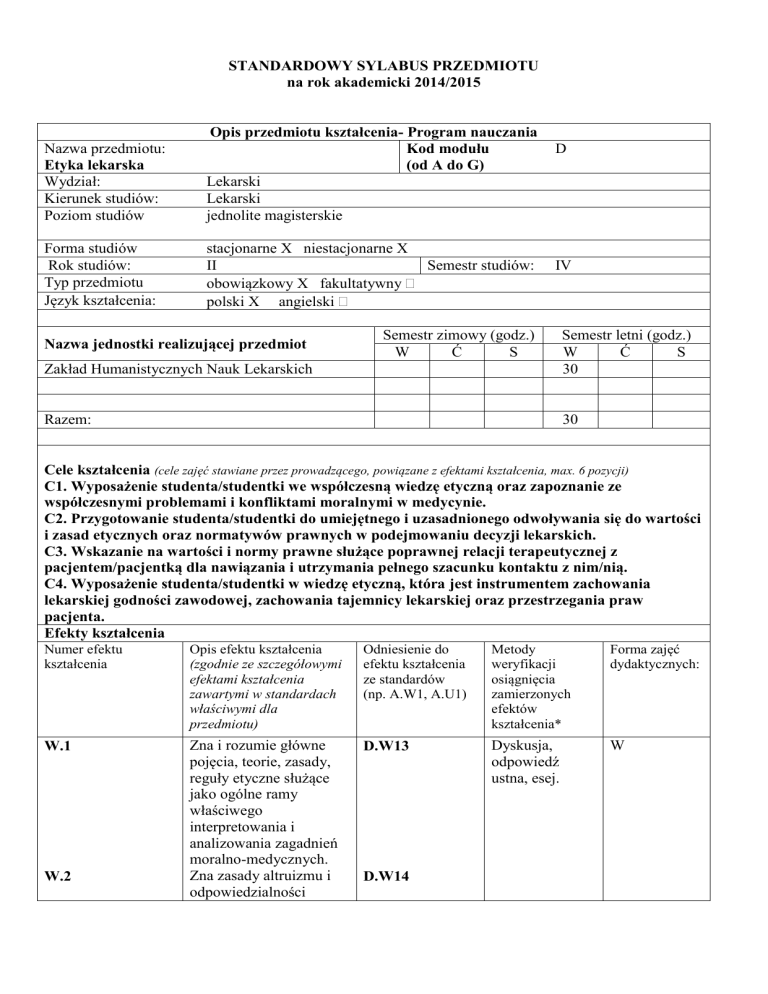
Nazwa przedmiotu:
Etyka lekarska
Wydział:
Kierunek studiów:
Poziom studiów
Opis przedmiotu kształcenia- Program nauczania
Kod modułu
(od A do G)
Lekarski
Lekarski
jednolite magisterskie
Forma studiów
Rok studiów:
Typ przedmiotu
Język kształcenia:
stacjonarne X niestacjonarne X
II
Semestr studiów:
obowiązkowy X fakultatywny
polski X angielski
D
IV
Zakład Humanistycznych Nauk Lekarskich
Semestr letni (godz.)
W
Ć
S
30
Razem:
30
Nazwa jednostki realizującej przedmiot
Semestr zimowy (godz.)
W
Ć
S
Cele kształcenia (cele zajęć stawiane przez prowadzącego, powiązane z efektami kształcenia, max. 6 pozycji)
C1. Wyposażenie studenta/studentki we współczesną wiedzę etyczną oraz zapoznanie ze
współczesnymi problemami i konfliktami moralnymi w medycynie.
C2. Przygotowanie studenta/studentki do umiejętnego i uzasadnionego odwoływania się do wartości
i zasad etycznych oraz normatywów prawnych w podejmowaniu decyzji lekarskich.
C3. Wskazanie na wartości i normy prawne służące poprawnej relacji terapeutycznej z
pacjentem/pacjentką dla nawiązania i utrzymania pełnego szacunku kontaktu z nim/nią.
C4. Wyposażenie studenta/studentki w wiedzę etyczną, która jest instrumentem zachowania
lekarskiej godności zawodowej, zachowania tajemnicy lekarskiej oraz przestrzegania praw
pacjenta.
Efekty kształcenia
Numer efektu
kształcenia
Opis efektu kształcenia
(zgodnie ze szczegółowymi
efektami kształcenia
zawartymi w standardach
właściwymi dla
przedmiotu)
Odniesienie do
efektu kształcenia
ze standardów
(np. A.W1, A.U1)
Metody
weryfikacji
osiągnięcia
zamierzonych
efektów
kształcenia*
Forma zajęć
dydaktycznych:
W.1
Zna i rozumie główne
pojęcia, teorie, zasady,
reguły etyczne służące
jako ogólne ramy
właściwego
interpretowania i
analizowania zagadnień
moralno-medycznych.
Zna zasady altruizmu i
odpowiedzialności
D.W13
Dyskusja,
odpowiedź
ustna, esej.
W
W.2
D.W14
klinicznej i ma
świadomość zasad
funkcjonowania zespołu
terapeutycznego.
Przestrzega wzorców
Dyskusja,
W
U.1
D.U12
etycznych w działaniach
odpowiedź
zawodowych.
ustna.
Posiada zdolność
U.2
D.U13
rozpoznawania
etycznych wymiarów
decyzji medycznych i
odróżniania aspektów
faktualnych od
normatywnych.
Przestrzega praw
U.3
D.U14
pacjenta, w tym: prawa
do ochrony danych
osobowych, prawa do
intymności, prawa do
informacji o stanie
zdrowia, prawa do
wyrażania świadomej
zgody na leczenie lub
odstąpienie od niego oraz
prawa do godnej śmierci.
Wykazuje
U.4
D.U15
odpowiedzialność za
podnoszenie swoich
kwalifikacji i za
przekazywanie wiedzy
innym.
Buduje atmosferę
U.5
D.U4
zaufania podczas całego
procesu leczenia.
Informuje pacjenta o
U.6
D.U6
celu, przebiegu i
ewentualnym ryzyku
proponowanych działań
diagnostycznych i
uzyskuje jego świadomą
zgodę.
Przekazuje pacjentowi i
U.7
D.U7
jego rodzinie informację
o niekorzystnym
rokowaniu.
*np. test, prezentacja, odpowiedź ustna, esej, raport, kolokwium, egzamin ustny, egzamin pisemny;
egzamin praktyczny
** W- wykład; S- seminarium; Ć- ćwiczenia; EL- e-learning;
Nakład pracy studenta (bilans punktów ECTS)
Zajęcia na uczelni ( godz.) 30
Praca własna (godz.) 0
Sumaryczne obciążenie pracą studenta 30
Punkty ECTS przedmiotu 1,5
Treść zajęć: (proszę wpisać tematykę poszczególnych zajęć, pamiętając, aby przekładała się ona na
zamierzone efekty kształcenia)
1. Wprowadzenie do etyki medycznej.
Kompetencje etyczne lekarza. Aksjologiczne aspekty medycyny. Podstawowe kategorie etyki: norma
moralna, ocena moralna, sankcja moralna. Etyka opisowa, normatywna, metaetyka. Moralność.
Twierdzenia etyczne i warunki ich prawdziwości. Dylemat moralny. Rozstrzyganie konfliktów moralnych.
Polska tradycja etyczno-lekarska.
2. Bioetyka, jej powstanie, status i zadania.
Zakres bioetyki a etyki lekarskiej. Sposoby uprawiania etyki medycznej. Zasady pryncypializmu
etycznego. Kazuistyka. Wybrane kazusy bioetyczne. Utylitaryzm. Teoria obowiązku. Etyka cnoty i
charakteru. Liberalny indywidualizm. Etyka wspólnotowa. Etyka opiekuńcza.
3. Etyka zawodowa. Deontologia lekarska.
Wartości autoteliczne zawodu lekarskiego. Przysięga Hipokratesa. Polskie kodeksy deontologiczne.
Kodeks Etyki Lekarskiej. Rola i zadania samorządu lekarskiego. Odpowiedzialność zawodowa lekarza.
Międzynarodowe deklaracje deontologiczne: Genewska, Helsińska, Hawajska, Barcelońska. Raport z
Belmont. Konwencja o prawach człowieka i biomedycynie. Deklaracja Papieskiej Rady ds. duszpasterstwa
w służbie zdrowia. Program przeciwdziałania dyskryminacji rasowej, ksenofobii i związanej z nimi
nietolerancji.
4. Lekarz a reklama. Lekarz a media. Problem krytyki lekarskiej.
Lekarz wobec reklamy, reklamowania się. Opinie w Internecie. Związki lekarza z przemysłem
medycznym. Problem konkurencji między lekarzami. Reguły postępowania lekarza wobec mediów. Udział
lekarza w programach rtv. Krytyka lekarza przez lekarza. Zjawisko korupcji w środowisku medycznym.
5. Życzliwość jako warunek zachowania intymności pacjenta.
Postawa życzliwego traktowania pacjenta. Szacunek dla osoby. Szacunek dla intymności. Obszary
intymności pacjenta. Szacunek dla prywatności pacjenta. Obszary prywatności pacjenta. Wdzięczność
pacjenta. Rodzaje wdzięczności.
6. Etyczne aspekty porozumiewania się i komunikowania się lekarza z pacjentem.
Korzyści płynące z umiejętnego komunikowania się lekarza z pacjentem. Problem braku
podporządkowania się oraz nieprzestrzegania zaleceń lekarskich. Karta praw pacjenta. Tzw. „trudny”
pacjent. Agresja wobec personelu medycznego. Gniew pacjenta. Porozumiewanie się z pacjentem
intensywnie leczonym. Protekcjonalny stosunek do chorego. Jakość komunikowania się polskiego lekarza z
pacjentem.
7. Świadoma zgoda chorego na leczenie.
Prawne i etyczne warunki świadomej zgody. Pojęcie autonomii. Zasada szacunku dla autonomii pacjenta.
Poziomy autonomii. Kompetencja pacjenta. Warunki skuteczności wyrażonej przez pacjenta zgody lub
niezgody: dostęp do pełnej informacji, zdolność do wyrażenia woli. Elementy świadomej zgody. Rodzaje
zgody. Leczenie bez zgody. Autonomia kliniczna lekarza. Sumienie lekarskie.
8. Eksperyment medyczny i etyka badań naukowych.
Dystynkcja: eksperyment medyczny a badania kliniczne. Etyczne zasady prowadzenia eksperymentu
medycznego z udziałem ludzi. Warunki udzielenia świadomej zgody na udział w badaniach klinicznych.
Powinności badacza. Problem dobrowolności.
9. Etyczne aspekty umierania.
Mówienie prawdy o złym rokowaniu. Narracja symboliczna - rozmowa z umierającym. Stan terminalny.
Sedacja paliatywna. Terapia uporczywa. Rekomendacja KM RE w sprawie organizacji opieki paliatywnej.
10. Etyczne problemy śmierci.
Definicja śmierci. Stan śmierci mózgowej i przewlekły stan wegetatywny. Opieka nad pacjentem w stanie
wegetatywnym. Status ciała zmarłego. Eutanazja w świetle prawa i etyki. Nakłanianie do samobójstwa.
Samobójstwo wspomagane.
11. Etyczne problemy prokreacji.
Odpowiedzialność etyczna lekarza w odniesieniu do procesu przekazywania życia. Sztuczne zapłodnienie.
Problem matek zastępczych. Procedura zapłodnienia in vitro – cztery główne problemy. Warunki etyczne
realizacji procedury zapłodnienia in vitro. Status embrionu. Warunki przerwania ciąży. Raz jeszcze kwestia
sumienia lekarskiego. Komercjalizacja procedury zapłodnienia in vitro.
12. Etyczne problemy transplantologii.
Zastrzeżenia moralne wobec transplantologii a jej sukcesy. Zagrożenia związane z komercjalizacją
transplantologii. Dawcy nieżyjący. Zasada rozdziału i zasada martwego dawcy. Dawcy żyjący. Pobrania i
potrzeby w Polsce. Przeszczep części ciała. Problem wszczepów artefaktów technicznych.
13. Etyczne problemy panowania nad dziedzicznością.
Inżynieria genetyczna. Genetyka a tożsamość. Klonowanie.
14. Lekarz wobec odpowiedzialności karnej.
Tajemnica lekarska. Pojęcie błędu medycznego. Rodzaje błędów medycznych. Prawna odpowiedzialność
lekarza.
15. Moralne konflikty związane z przeobrażeniami systemowymi w służbie zdrowia.
Etyczne aspekty zmian systemowych w służbie zdrowia. Zasady organizacyjne, reguły finansowania
świadczeń zdrowotnych a priorytety etyczne w medycynie. Kryterium właściwej opieki medycznej.
Kontraktowanie świadczeń przez NFZ. Struktura kosztów świadczeń zdrowotnych NFZ.
Literatura podstawowa:
1. T.L. Beauchamp, J.F. Childress, Zasady etyki medycznej, Książka i Wiedza, Warszawa 1996;
3. K. Szewczyk, Bioetyka, T.1,2, PWN, Warszawa 2009;
3. A. Steciwko, J. Barański (red.), Relacja lekarz-pacjent. Zrozumienie i współpraca, Elsevier Urban
Partner, Wrocław 2013.
Literatura uzupełniająca:
1. T. Brzeziński, Etyka lekarska, PZWL, Warszawa 2002;
2. J. Barański, E. Waszyński, A. Steciwko (red.), Komunikowanie się lekarza z pacjentem, Astrum,
Wrocław 2000;
3. A. Steciwko, J. Barański (red.), Porozumiewanie się lekarza z pacjentem i jego rodziną, Elsevier Urban
Partner, Wrocław 2012.
Wymagania dotyczące pomocy dydaktycznych (np. laboratorium, rzutnik multimedialny, inne…)
Rzutnik multimedialny
Warunki uzyskania zaliczenia przedmiotu:
Udział w dyskusji, esej.
Nazwa i adres jednostki realizującej przedmiot, kontakt (tel./email):
Zakład Humanistycznych Nauk Lekarskich, ul. Mikulicza-Radeckiego 7, Wrocław,
tel.: 71 784 14 96, 71 784 01 02
faks. 71 784 01 03
e-mail: [email protected]
Osoba odpowiedzialna za przedmiot na danym roku
dr hab. Jarosław Barański
Podpis Kierownika jednostki realizującej zajęcia
.………....…..…
Data sporządzenia sylabusa: 07.07.2014
Podpis Dziekana
……….………..……