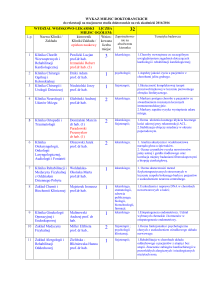
Złamanie Collesa
Klinika Chirurgii Urazowej Paweł Grala
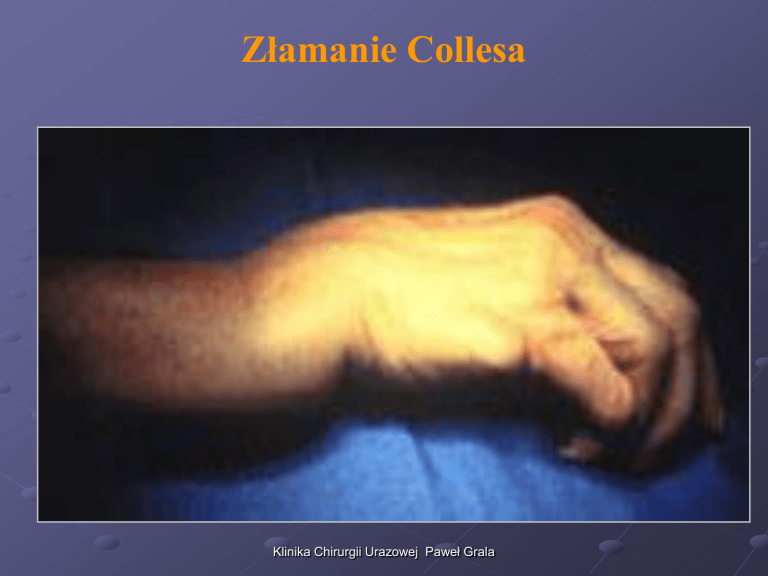
Złamanie Collesa
Klinika Chirurgii Urazowej Paweł Grala
Klinika Chirurgii Urazowej Paweł Grala
Classification of frs.
According to characteristics of causative forces: single force of
signifcant magnitude, or repetitive low magnitude forces over a period
of time
Mechanism of injury (direct or indirect): tension, compression (bone is
strongest), shear (bone is weakest)
Fracture pattern:
Klinika Chirurgii Urazowej Paweł Grala
Classification of frs
Klinika Chirurgii Urazowej Paweł Grala
Eponims used in selected forearm
frs
Nightstick – isolated ulnar midshaft
Monteggia – proximal third of ulnar shaft +
dislocation of radial head
Galeazzi (3xM) – distal third of radial shaft +
dislocation of DRUJ (reverse Monteggia)
Essex-Lopresti – radial head + dislocation of
DRUJ
Colles
Smith
Burton
Klinika Chirurgii Urazowej Paweł Grala
Deforming muscle
forces
A – abductors
B – iliopsoas
C – adductors
D – gastrocnemicus
E - resistance to
medial angulation - FL
Klinika Chirurgii Urazowej Paweł Grala
przemieszczenia
Klinika Chirurgii Urazowej Paweł Grala
Femoral fractures
Structural aspects
Blood supply
Mechanism of injury
Classification
Presentation
Surgical approaches
Treatment
Klinika Chirurgii Urazowej Paweł Grala
Gustilo-Anderson classification of
open fractures (modif.`84)
Type I - have a clean wound less than 1 cm long.
Type II - the laceration is more than 1 cm long but is
without extensive soft tissue damage, skin flaps, or
avulsions.
Type IIIA - extensive soft tissue lacerations or flaps but
maintain adequate soft tissue coverage of bone, or they
result from high-energy trauma regardless of the size of
the wound; includes segmental or severely comminuted
fractures, even those with 1 cm lacerations.
Type IIIB - extensive soft tissue loss with periosteal
stripping and bony exposure; usually massively
contaminated.
Type IIIC - include open fractures with an arterial injury
that requires repair regardless of the size of the soft
tissue wound.
Klinika Chirurgii Urazowej Paweł Grala
Złamanie otwarte II°GA
Klinika Chirurgii Urazowej Paweł Grala
Złamanie otwarte III°A GA
Klinika Chirurgii Urazowej Paweł Grala
Gojenie złamań
regeneracja i proces naprawczy polegający na odtworzeniu
prawidłowej struktury tkanki kostnej bez wytworzenia blizny
Fazy (etapy) zrostu
Rodzaje zrostu kostnego
Czynniki lokalne i ogólnoustrojowe wpływające na
gojenie złamań
Możliwości ingerencji w procesy gojenia kości
Klinika Chirurgii Urazowej Paweł Grala
Etapy gojenia złamań
Reakcji zapalnej (ziarninowania)
powstanie krwiaka
aktywacja komórek śródbłonka uszkodzonych
naczyń i wynaczynionych trombocytów –
wydzielanie czynników wzrostu (gł. cytokiny:
PDGF - pobudza podziały komórek
mezenchymalnych, TGF-B - regulator
metabolizmu kości) i chemotaktycznych dla
komórek reakcji zapalnej
Klinika Chirurgii Urazowej Paweł Grala
Etapy gojenia złamań
Rozplemowa (kostniny niezmineralizowanej)
angiogeneza z zachowanych komórek
śródbłonka
powstawanie tkanki łącznej właściwej
powstawanie tkanki chrzęstnej
Klinika Chirurgii Urazowej Paweł Grala
Etapy gojenia złamań
Dojrzewania kostniny niezmineralizowanej
powstaje kość włóknista (splotowata) o
chaotycznym układzie włókien i niskiej
wytrzymałości mechanicznej
zrost kliniczny
Klinika Chirurgii Urazowej Paweł Grala
Etapy gojenia złamań
Przebudowy
zastępowanie kości włóknistej kością
blaszkowatą przy udziale osteoklastów
resorbującą kość niepełnowartościową i
osteoblastów wydzielających osteoid
Klinika Chirurgii Urazowej Paweł Grala
Rodzaje zrostu kostnego
Pierwotne połączenie korowe
wymaga ścisłego kontaktu odłamów kostnych
bezpośrednia resorpcja kości przez osteoklasty
torujące drogę dla wnikających naczyń z
towarzyszącymi komórkami mezenchymalnymi
osteoblasty osteoid
zespolenie sztywne np. DCP
Klinika Chirurgii Urazowej Paweł Grala
Rodzaje zrostu kostnego
Reakcja odokostnowa (gojenie z wytworzeniem
kostniny zewnętrznej)
pobudzona okostna wytwarza kość na drodze
apozycyjnej, kostnienia na podłożu chrzęstnym
(w najbliższym otoczeniu złamania) i
mezenchymalnym (w odcinkach odleglejszych)
przy zachowaniu pewnej ruchomości odłamów –
unieruchomienie w opatrunku gipsowym,
leczenie czynnościowe
Klinika Chirurgii Urazowej Paweł Grala
Rodzaje zrostu kostnego
Odpowiedź ze strony otaczających
złamanie tkanek miękkich
reakcja zapalna
chemotaksja komórek niezróżnicowanych
osteogeneza
tkanka łączna włóknista
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
Czynniki wzrostu obecne w macierzy (w
zdrowej kości w formie nieaktywnej)
kostnej i receptory dla nich, o zmiennej w
przebiegu gojenia ekspresji
Ukrwienie
Obecność zakażenia
Stabilność odłamów kostnych
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
TGF-B transforming growth factor B
Grupa białek wydzielanych w postaci nieaktywnego
prekursora (największe stężenie w osteoidzie),
aktywowane przez enzymy proteolityczne,wzrost
temperatury i zakwaszenie środowiska
Receptory na wszystkich komórkach organizmu (najwięcej
na osteoblastach i trombocytach)
Powoduje wzrost i proliferację osteoblastów, syntezę i
odkładanie osteoidu, hamowanie aktywności
osteoklastów
Reguluje naturalną odnowę kości i gojenie złamań
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
BMP bone morphogenic proteins
Białka (należące do grupy TGF-B) związane z
kolagenem osteoidu
Jedyne czynniki białkowe stymulujące
różnicowanie komórek mezenchymalnych w
kierunku chondroblastów i osteoblastów
Indukcja komórek okołonaczyniowych tkanki
łącznej do tworzenia kości de novo
Znacząca rola w regulacji wzrostu i dojrzewaniu
np. komórek układu nerwowego
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
PDGF platelet derived growth factor
Silny mitogen komórek mezenchymalnych,
wytwarzany przez komórki śródbłonkowe,
mięśni gładkich, makrofagi
Magazynowany głównie w ziarnistościach
trombocytów
Działanie chemotaktyczne dla komórek
mezenchymalnych
Znacząca rola w gojeniu ran
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
FGF fibroblast growth factor
Występuje w wielu komórkach i tkankach
pobudzając procesy proliferacji i migracji
komórek (gł. śródbłonków)
W otoczeniu uszkodzonej kości
syntetyzowany i uwalniany przez
aktywowane makrofagi
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
IGF insulin like growth factors
Polipeptydy wytwarzane przez wiele komórek
mezenchymalnych (hepatocyty, osteoblasty)
Znajdują się w osteoidzie i w postaci związanej z
białkami w surowicy
Wytwarzanie i uwalnianie IGF z kości regulowane
przez PTH i GH (mediatory działania hormonów
na kość)
Działają najsilniej na chrząstki wzrostowe
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
IL interleukiny
Cytokiny wytwarzane w kości przez
osteoblasty
Stymulują powstawanie osteokastów
Znacząca rola w naturalnej odnowie kości i
osteoporozie (m.in. posterydowej)
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
Zakażenie bakteryjne
Bakteryjny proces zapalny powoduje
niekontrolowane wydzielanie mediatorów (IL,
TNF A i in.) oraz enzymów bakteryjnych
(kolagenaza, elastaza) – zaburzenia
mineralizacji kości
Martwica osteocytów i osteoblastów – nadciśnienie
w kanalikach kostnych
Martwica komórek śródbłonka
Klinika Chirurgii Urazowej Paweł Grala
Czynniki lokalne wpływające na
gojenie złamań
Zaburzenia ukrwienia
Złamania otwarte
Tętnice anatomicznie końcowe (szyjka k. udowej, szyjka k.
skokowej, talia k. łódeczkowatej, granica 1/3 dalszej
trzonu piszczeli, ząb obrotnika)
Choroby ogólnoustrojowe (np. miażdżyca, zapalenie
naczyń)
Zakażenie
Uszkodzenia jatrogenne – śródoperacyjna traumatyzacja
tkanek miękkich
Klinika Chirurgii Urazowej Paweł Grala
Czynniki ogólnoustrojowe
wpływające na gojenie złamań ??
Ca – hydroxyapatyt
Wit. C – powstawanie prokolagenu
Wit. B6 – sieciowanie kolagenu
PTH - resorpcja, kalcytonina - odbudowa
Prostaglandyny
NLPZ
Klinika Chirurgii Urazowej Paweł Grala
Możliwości ingerencji w procesy
gojenia kości
Metody stymulacji miejscowej
Osteogeneza (tworzenie nowej kości przez zróżnicowane
komórki kościotwórcze niezależnie od ich pochodzenia)
– autograft.
Efekt osteoindukcji (różnicowanie uprzednio
wielopotencjalnych komórek tkanki łącznej w
osteoblasty): przeszczep kości gąbczastej, aplikacja
czynników wzrostu (BMP?), fale ultradźwiękowe,
zmienne pole magnetyczne, efekt piezoelektryczny
Efekt osteokondukcji (nieaktywny materiał służy jako
rusztowanie dla kościotworzenia – komórki tkanki łącznej
i naczynia krwionośne tworzą żywą kość przez
stopniową substytucję): zrąb mineralny przeszczepu
kostnego, alloprzeszczep, biokoral
Klinika Chirurgii Urazowej Paweł Grala
Możliwości ingerencji w procesy
gojenia kości
Fale ultradźwiękowe o wysokiej energii i
częstotliwości (ESWT)??
parametry zbliżone do ESWL, anestezja,
największy wpływ na kość gąbczastą:
selektywne uszkodzenie osteocytów,
mikrozłamania beleczek kostnych i nieznaczne
krwawienia w jamie szpikowej rozplem i
wzrost aktywności osteoblastów.
Fale ultradźwiękowe pulsujące o niskiej energii i
wysokiej częstotliwości (LIPU)
podgrzanie tkanek, pobudzenie metabolizmu
komórkowego, wpływ na ekspresję genów i
mikrokrążenie
Klinika Chirurgii Urazowej Paweł Grala
Możliwości ingerencji w procesy
gojenia kości
Stymulacja elektryczna:
Prąd stały, pulsujące pole
elektromagnetyczne (PEMF), prądy
indukcyjne
Fizjologicznie - obciążenia mechaniczne
przepływ płynu przez naładowaną istotę
pozakomórkową potencjały
bioelektryczne sygnały komórkowe dla
przebudowy kostnej
Klinika Chirurgii Urazowej Paweł Grala
Możliwości ingerencji w procesy
gojenia kości
Czynniki biologiczne:
Wyciąg ze szpiku kostnego (z hodowlą in vitro)
BMP – kluczowe w kaskadzie indukcji
osteogenezy: chemotaksja, mitozy,
różnicowanie.
TGFβ – indukcja chondro i osteogenezy
IGF – pobudza proliferację komórkową i syntezę
substancji pozakomórkowej przez osteoblasty i
chondrocyty
Terapia genowa z użyciem nośników wirusowych?
Klinika Chirurgii Urazowej Paweł Grala
Klinika Chirurgii Urazowej Paweł Grala
Klinika Chirurgii Urazowej Paweł Grala
Klinika Chirurgii Urazowej Paweł Grala
Klinika Chirurgii Urazowej Paweł Grala