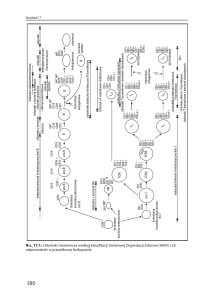
GENERAL CANCER CLASSIFICATION, STAGING, AND GROUPING SYSTEMS
ZŁOŚLIWYCH,
OGÓLNA KLASYFIKACJA NOWOTWORÓW
Ogólna klasyfikacja nowotworów
złośliwych, ocena i podział na
stopnie
zaawansowania
OCENA I PODZIAŁ NA STOPNIE ZAAWANSOWANIA
Stopniowanie nowotworów cyframi rzymskimi I–IV oraz
określenie stanu nawrotu nowotworów złośliwych (inna
nazwa: Podział na grupy według stopnia zaawansowania)
M
Stopniowanie zależy od rodzaju nowotworu złośliwego. Przy
poszczególnych rodzajach nowotworów mogą być używane różne
oznaczenia: w raku gruczołu krokowego lub okrężnicy stopniuje
się raczej w skali A–D niż I–IV.
MX
M0
M1
Przerzuty odległe, obecność lub nieobecność przerzutów do narządów odległych, w tym pozaregionalnych węzłów chłonnych
Nie można ocenić obecności przerzutów odległych
Nie stwierdza się obecności przerzutów odległych
Stwierdza się obecność przerzutów odległych
Stopniowanie kliniczne i patologiczne
I
Niewielki zlokalizowany nowotwór złośliwy, zwykle uleczalny
II
Nowotwór w stadium zaawansowania miejscowego
i (lub) przerzuty do węzłów chłonnych
III
Nowotwór w stadium zaawansowania miejscowego
i (lub) przerzuty do węzłów chłonnych
IV
Nowotwór nieoperacyjny i (lub) w stadium rozsiewu
Inne oznaczenia opisowe
Nawrotowy
Po usunięciu wszystkich uwidocznionych zmian
nowotworowych
Nawrót
miejscowy
W miejscu pierwotnego guza nowotworowego
GX, G1–G4
LX, L0, L1
RX, R0–R2
SX, S0–S2
Nawrót w narzą- Rozsiew (zamiennie ze stopniem IV)
dach odległych
Podgrupy stopni zaawansowania oznacza się za pomocą wielkich
liter (np. IIB, IIIC). Jeżeli przy stosowaniu podziału na stopnie
zaawansowania kombinacja składowych TNM (ang. tumor-node-metastasis – guz nowotworowy-węzły chłonne-przerzuty) nie
pozwala przyporządkować przypadku do żadnego pola w tabeli,
przypadek taki należy opisywać jako niemożliwy do zaklasyfikowania lub rak stopnia 99.
Ocena stopni zaawansowania nowotworów litych
Stosuje się kategorie TNM [ang. tumor-node-metastasis; zwane
również klasyfikacją AJC (American Joint Committee), AJCC
(American Joint Committee on Cancer) i UICC (l’Union Internationale Contre le Cancer)]. Podział na stopnie zaawansowania
nie obejmuje raka utajonego, określanego jako TX N0 M0.
Stopnie TNM
T
Guz pierwotny: wielkość i naciekanie
TX
Guz pierwotny nie może być oceniony
T0
Nie ma cech guza pierwotnego
Tis
Rak przedinwazyjny (in situ; spośród wszystkich
rodzajów nowotworów złośliwych jedynie raki
można klasyfikować jako nowotwory in situ, ponieważ jedynie raki mają błonę podstawną. Z tego
powodu mięsaków nigdy nie klasyfikuje się jako
nowotwory in situ/przedinwazyjne).
T1–T4
Obecność guza nowotworowego. Większe liczby
wskazują na większy rozmiar, późniejsze stadium
zaawansowania i wyższy stopień naciekania. Każdy rodzaj nowotworu ma cechy swoiste, na których
podstawie klasyfikuje się go liczbowo.
N
Regionalne węzły chłonne: obecność lub nieobecność przerzutów; wartość zmienna
NX
Nie można ocenić stanu regionalnych węzłów
chłonnych
N0
Regionalne węzły chłonne bez przerzutów
N1–N3
Przerzuty do regionalnych węzłów chłonnych.
Większa cyfra wskazuje na większe zaawansowania
przerzutów.
a
c
p
r
y
W wyniku sekcji zwłok
Ocena kliniczna
Ocena patologiczna
Nawrót nowotworu
W czasie leczenia skojarzonego lub po nim
VX, V0–V2
Stopień złośliwości histologicznej
Naciekanie naczyń chłonnych
Resztkowy guz nowotworowy
Naciekanie twardówki, stan markerów nowotworowych w surowicy
Naciekanie naczyń żylnych
Cyfry rzymskie / podgrupy TNM (swoiste dla danego
nowotworu, poniżej jedynie przykłady)
Rak płuca
Stopień 0
Stopień IA
Stopień IB
Stopień IIA
Stopień IIB
Stopień IIIA
Stopień IIIB
Rak przedinwazyjny (in situ)
T1 N0 M0
T2 N0 M0
T1 N1 M0
T2 N1 M0; T3 N0 M0
T3 N1 M0; T1 N2 M0; T2 N2 M0; T3 N2 M0
T4 N0 M0; T4 N1 M0; T4 N2 M0; T1 N3 M0;
T2 N3 M0; T3 N3 M0; T4 N3, M0
Stopień IV
Każdy T, każdy N, M1
Zaadaptowano z: Vaporciyan AA, Nesbitt JC, Lee JS i wsp.
Cancer of the Lung. W: Bast RC, Kule DW, Poliock RE et al.,
eds. Cancer Medicine, 5th ed. Hamilton: BC Decker Inc; 2000:
1227–1292.
Poszczególne rodzaje nowotworów, ocena
i klasyfikacja stopni zaawansowania
Klasyfikacja kliniczna nowotworów złośliwych piersi (TNM)
TX
TO
Tis
T1
T1a
T1b
T1c
T2
Nie można ocenić guza pierwotnego
Nie ma cech guza pierwotnego
Rak przedinwazyjny: przewodowy lub zrazikowy,
lub też choroba Pageta w obrębie brodawki
sutkowej bez cech guza (uwaga: choroba Pageta
z towarzyszącym guzem klasyfikowana jest według
wielkości tego guza)
Guz o największym wymiarze # 2 cm
Guz o największym wymiarze # 0,5 cm
Guz o największym wymiarze
0,5 cm,
ale # 1,0 cm
Guz o największym wymiarze
1,0 cm,
ale # 2,0 cm
Guz o największym wymiarze
2,0 cm,
ale # 5,0 cm
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
T3
T4
Guz o największym wymiarze
5,0 cm
Guz niezależnie od wielkości z bezpośrednim
zajęciem ściany klatki piersiowej lub skóry
T4a
Zajęcie ściany klatki piersiowej
T4b
Występuje obrzęk (włącznie z objawem „skórki
pomarańczy”) lub owrzodzenie skóry piersi, lub
też obecne są guzki satelitarne skóry jedynie w tej
samej piersi
T4c
Współwystępują cechy T4a i T4b
T4d
Rak zapalny
Uwaga: ściana klatki piersiowej obejmuje żebra, mięśnie międzyżebrowe
i mięsień zębaty przedni, ale nie mięśnie piersiowe. Rak zapalny piersi
charakteryzuje się rozlanym intensywnym stwardnieniem skóry z brzegiem
przypominającym różę, zwykle bez stwierdzanego w głębi macalnego guza.
Jeżeli wynik biopsji skóry jest ujemny i nie stwierdza się mierzalnego
pierwotnego guza nowotworowego w stadium zaawansowania miejscowego, przyznaje się kategorię patologiczną TX, właściwą dla raka klinicznie
zapalnego (np. T4d). Wciągnięcie skóry i obecność brodawek lub innych
zmian skóry, z wyjątkiem zmian opisywanych jako T4b i T4d, może
występować w kategoriach T1, T2 lub T3 bez wpływu na klasyfikację.
NX
Nie można ocenić stanu węzłów chłonnych
N0
Nie stwierdza się obecności przerzutów w regionalnych węzłach chłonnych
N1
Występują przerzuty w ruchomych węzłach chłonnych pachy po stronie guza piersi
N2
Występują przerzuty w nieruchomych węzłach
chłonnych pachy po stronie guza piersi lub w jawnych klinicznie tożstronnych węzłach chłonnych
piersiowych wewnętrznych. Nie ma klinicznych
cech przerzutów w węzłach chłonnych pachowych.
N3
Występują przerzuty w tożstronnych węzłach
chłonnych podobojczykowych z jednoczesną obecnością przerzutów w węzłach chłonnych pachy
lub bez, bądź przerzuty w klinicznie jawnych
tożstronnych węzłach chłonnych piersiowych wewnętrznych przy obecności klinicznych cech przerzutów w tożstronnych węzłach chłonnych pachy,
lub też przerzuty w tożstronnych węzłach chłonnych nadobojczykowych po stronie guza, z zajęciem albo bez zajęcia węzłów chłonnych piersiowych wewnętrznych lub pachowych
MX
Nie można ocenić przerzutów odległych
M0
Nie stwierdza się obecności przerzutów odległych
M1
Stwierdza się obecność przerzutów odległych
Stopień IIIa
Stopień IIIb
Stopień IV
pT
PN
pNx
pN0
pN1
pN1mi
Stopień 0
pN1a
pN1b
Stopień I
Stopień II
Stopień IIa
Stopień IIb
Stopień III
Przerzuty w węzłach chłonnych nieruchomych
względem siebie lub w stosunku do otaczających
tkanek (np. skóry, mięśni, naczyń krwionośnych)
lub
Rak piersi o jakiejkolwiek średnicy naciekający
skórę, żebra ściany klatki piersiowej lub węzły
chłonne piersiowe wewnętrzne poniżej środkowej
części żeber
Bez obecności przerzutów w narządach wewnętrznych
Bez zajęcia kości poza klatką piersiową
Bez obecności przerzutów w pozaregionalnych
węzłach chłonnych
T0–2, N2, M0 lub T3, N1–2, M0
T4, każdy N, M0; każdy T, N3, M0
Każdy T, każdy N, M1
Guz nowotworowy jakiejkolwiek wielkości z obecnością przerzutów do narządów odległych lub
pozaregionalnych węzłów chłonnych
Stopniowanie patologiczne (pTN) raka piersi
Stopnie zaawansowania raka piersi
Rak przedinwazyjny piersi
[rak przewodowy przedinwazyjny (ang. DCIS –
ductal carcinoma in situ), rak zrazikowy przedinwazyjny (ang. LCIS – lobular carcinoma in situ)]
T1, N0, M0
Guz o średnicy ! 2 cm, nienaciekający skóry ani
mięśni, bez obecności przerzutów w węzłach
chłonnych
Guz o średnicy 2 cm, ale # 5 cm, nienaciekający
skóry, nienaciekający mięśni
lub
Guz o jakiejkolwiek średnicy ! 5 cm, ale z obecnością przerzutów w węzłach chłonnych pachowych
T0–1, N1, M0; T2, N0, M0
T2, N1, M0; T3, N0, M0
Guz o średnicy
5 cm
i (lub)
Aneksy 147
pN1c
pN2
pN3
Guz pierwotny (odpowiada kategoriom T)
Rak pierwotny
Bez makroskopowych cech guza w marginesach
resekcji
Wielkość guza jest mierzona w składowej inwazyjnej, np. przy dużej składowej in situ wynoszącej
4 cm i małej składowej nacieku wynoszącej 0,5 cm
guz opisuje się jako pT1a
Stan regionalnych węzłów chłonnych (odpowiada
kategoriom P)
Rak piersi
Wycięcie z oceną przynajmniej dolnego piętra pachy
zwykle obejmuje sześć lub więcej węzłów chłonnych
Nie można ocenić stanu regionalnych węzłów
chłonnych (nie pobrano ich do badania patologicznego lub usunięto je uprzednio)
Nie stwierdzono obecności przerzutów do regionalnych węzłów chłonnych w badaniu histopatologicznym
Obecne są przerzuty w 1–3 ruchomych węzłach
chłonnych pachy i (lub) węzłach chłonnych piersiowych wewnętrznych z mikroskopowo stwierdzonym zajęciem węzła chłonnego wartowniczego,
ale niejawne klinicznie
Jedynie mikroprzerzuty (o średnicy
0,2 mm,
ale # 2,0 mm)
Przerzuty w 1–3 węzłach chłonnych pachowych
Przerzuty w węzłach chłonnych piersiowych wewnętrznych z mikroskopowo stwierdzonym zajęciem usuniętego węzła chłonnego wartowniczego,
ale niejawne klinicznie
Przerzuty w 1–3 węzłach chłonnych pachowych
i mikroprzerzuty w węzłach chłonnych piersiowych wewnętrznych
Przerzuty w 4–9 węzłach chłonnych pachowych
lub w klinicznie jawnych węzłach chłonnych piersiowych wewnętrznych w przypadku nieobecności
przerzutów w węzłach chłonnych pachy
Przerzuty w 10 lub więcej węzłach chłonnych
pachowych lub podobojczykowych, przerzuty
w klinicznie jawnych węzłach chłonnych piersiowych wewnętrznych w przypadku obecności przynajmniej 1 przerzutowo zmienionego węzła chłonnego pachowego lub przerzutów w więcej niż
Aneksy 148
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
3 węzłach chłonnych pachowych w przypadku
obecności klinicznie niejawnych przerzutów, stwierdzonych mikroskopowo w węzłach chłonnych piersiowych wewnętrznych, bądź też przerzuty w tożstronnych węzłach chłonnych nadobojczykowych
System stopniowania złośliwości histologicznej Scarffa–
Blooma–Richardsona (SBR) w raku piersi
(inne nazwy: System stopniowania złośliwości Blooma–Richardsona (BR), zmodyfikowany BR, Elstona–Ellisa modyfikacja systemu oceny złośliwości histologicznej BR). Schemat oceny stopnia
złośliwości histologicznej BR stanowi półilościową metodę oceny
złośliwości w inwazyjnych rakach piersi (z wyłączeniem typów
specjalnych) w oparciu o trzy cechy morfologiczne: stopień uformowania cewek w nowotworze, aktywność mitotyczną nowotworu
i pleomorfizm jądrowy komórek nowotworowych. Siedem możliwych punktacji pogrupowano tak, że odpowiadają trzem stopniom BR. Trzy stopnie przekładają się na:
Połączone punktacje
Stopień zróżnicowania nowotworu
w skali Blooma–Richardsona
/ Stopień BR
3, 4, 5
Silnie zróżnicowany (niski stopień złośliwości
w skali BR)
6, 7
Średnio zróżnicowany (pośredni stopień BR)
8, 9
Słabo zróżnicowany (wysoki stopień BR)
Głębokość nacieku w skali Breslowa
Ocena patologicznego stopnia zaawansowania opiera się na pomiarze naciekania skóry za pomocą mikrometru na mikroskopie;
pomiary są bardziej powtarzalne niż pomiary poziomu nacieku
w skali Clarka.
Kategorie
Odnotowuje się rzeczywisty pomiar głębokości
nacieku
Przypadki grupuje się w następujący sposób:
# 1,0 mm
Porównywalne z poziomem II w skali Clarka
1,0–2,0 mm Porównywalne z poziomem III w skali Clarka
2,0–4,0 mm Porównywalne z poziomem IV w skali Clarka
4,0 mm
Porównywalne z poziomem V w skali Clarka
Stopnie zaawansowania klinicznego w czerniaku skóry
Informacje o stopniowaniu czerniaka
Mikrostopniowanie czerniaka określa się na podstawie wyników
uzyskanych w badaniu histopatologicznym naciekania pionowego.
Wyniki odpowiadają zmianie w milimetrach (klasyfikacja Breslowa) i (lub) poziomowi anatomicznego naciekania miejscowego
(klasyfikacja Clarka). Grubość nacieku w skali Breslowa jest
bardziej powtarzalna, pozwala na dokładniejsze przewidywanie
przebiegu klinicznego czerniaka w zmianach o grubości 1,5 mm
i zawsze powinna być opisywana w raporcie patologicznym.
Dokładne mikrostopniowanie pierwotnego nowotworu wymaga
dokładnej oceny histologicznej całego preparatu przez doświadczonego patologa. Rokowanie należy szacować w zależności od
płci i umiejscowienia anatomicznego, a także na podstawie oceny
klinicznej i histologicznej.
Stosuje się je do oceny stopnia zaawansowania czerniaka, który
rozprzestrzenił się poza guz pierwotny, lub gdy nie ma wystarczającej ilości tkanki do pełnej oceny histopatologicznej.
Kliniczna ocena stopnia zaawansowania obejmuje wyniki testów
i badań, a także wyniki histopatologiczne. Stopniowanie kliniczne
odpowiada poniższemu podsumowaniu.
Stopień I, II
Nowotwór w stadium zaawansowania miejscowego, bez przerzutów do narządów odległych lub
regionalnych węzłów chłonnych (dozwolone
ogniska nowotworu umiejscowione w odległości
do 5 cm od guza pierwotnego, w obrębie obszaru
pierwotnego spływu chłonnego)
Stopień III
Rozsiew nowotworu w danej okolicy, przerzuty
do regionalnych węzłów chłonnych
Stopień IV
Rozsiew nowotworu do narządów trzewnych lub
pozaregionalnych węzłów chłonnych, lub też mnogie przerzuty skórne
Nie można uznawać oceny stopnia zaawansowania czerniaka skóry
za stopniowanie kliniczne, stopniowanie w skali Clarka lub
stopniowanie w skali Breslowa, jeżeli nieokreślono, którą ocenę
ogniska pierwotnego przeprowadzono.
Na podstawie modułu dotyczącego stopniowania nowotworów
złośliwych: schematy stopniowania czerniaka skóry, SEER’s
Training Web Site. Dostępne na stronie: http://training.seer.
cancer.gov/module–staging–cancer/unit03–sec04–part05–
melanoma.html (zaczerpnięto 23 czerwca 2006 r.).
Poziom nacieku w skali Clarka
Stopnie zaawansowania czerniaka skóry w skali TNM
Klasyfikacja histologiczna opiera się na badaniu zmiany wyciętej
w całości.
Ograniczenia: nie należy uwzględniać przerzutów obecnych
w węzłach chłonnych, a oceniać jedynie guz pierwotny.
Jednorodność oceny stopni w skali Clarka nie zawsze jest
powtarzalna z powodu zmienności głębokości warstw skóry.
Nie można zastosować jej dokładnie do czerniaków na dłoniach
i podeszwach. Zachodzą różnice histologiczne między wzorcem
wzrostu w czerniakach szerzących się powierzchownie (SSM)
i czerniakach guzkowych (NM).
Poziom I
Czerniak jest ograniczony do naskórka (in situ);
nigdy nie daje przerzutów; odsetek wyleczeń
wynosi 100%
Poziom II
Występuje naciekanie do warstwy brodawkowatej
skóry oraz naciekanie za błonę podstawną (zlokalizowane)
Poziom III
Naciek nowotworowy wypełnia warstwę brodawkowatą skóry (jest zlokalizowany) i uciska warstwę
siateczkowatą skóry
Poziom IV
Występuje naciekanie warstwy brodawkowatej
skóry (zlokalizowane)
Poziom V
Występuje naciekanie tkanki podskórnej (bezpośrednio)
Guz pierwotny (T)
TX
Nie można ocenić guza pierwotnego (np. w biopsji
ścinającej lub regresji ogniska pierwotnego czerniaka)
T0
Nie ma cech guza pierwotnego
Tis
Czerniak przedinwazyjny (in situ)
T1
Czerniak o grubości # 1,0 mm, owrzodziały
lub nieowrzodziały
T1a
Czerniak o grubości # 1,0 mm, poziom nacieku
II lub III, nieowrzodziały
T1b
Czerniak o grubości # 1,0 mm, poziom nacieku
IV lub V, lub obecne owrzodzenia
T2
Czerniak o grubości
1,0 mm, ale # 2,0 mm,
owrzodziały lub nieowrzodziały
T2a
Czerniak o grubości
1,0 mm, ale # 2,0 mm,
nieowrzodziały
T2b
Czerniak o grubości
1,0 mm, ale # 2,0 mm,
owrzodziały
T3
Czerniak o grubości
2,0 mm, ale # 4,0 mm,
owrzodziały lub nieowrzodziały
T3a
Czerniak o grubości
2,0 mm, ale # 4,0 mm,
nieowrzodziały
Czerniak
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
T3b
T4
Czerniak o grubości
owrzodziały
2,0 mm, ale # 4,0 mm,
Stopniowanie patologiczne, stopnie patologiczne w skali
American Joint Committee on Cancer
Czerniak o grubości
lub nieowrzodziały
4,0 mm, owrzodziały
Ocena patologiczna stopni zaawansowania obejmuje mikrostopniowanie ogniska pierwotnego czerniaka i dane patologiczne
dotyczące stanu regionalnych węzłów chłonnych po biopsji węzła
chłonnego wartowniczego oraz całkowitym wycięciu węzła chłonnego, jeśli było ono wskazane; nie dotyczy to chorych w stopniu
klinicznym 0 lub ze zmianami w stopniu IA (obciążonych małym
ryzykiem wystąpienia przerzutów do węzłów chłonnych i niewymagających oceny patologicznej regionalnych węzłów chłonnych).
Stopień 0
Tis, N0, M0
Stopień IA
T1a, N0, M0
Stopień IB
T1b, N0, M0; T2a, N0, M0
Stopień IIA
T2b, N0, M0; T3a, N0, M0
Stopień IIB
T3b, N0, M0; T4a, N0, M0
Stopień IIC
T4b, N0, M0
Stopień IIIA T1–4a, N1a, M0; T1–4a, N2a, M0
Stopień IIIB T1–4b, N1a, M0; T1–4b, N2a, M0; T1–4a, N1b,
M0; T1–4a, N2b, M0; T1–4a/b, N2c, M0
Stopień IIIC T1–4b, N1b, M0; T1–4b, N2b, M0; T1–4b, N2c,
M0; każdy T, N3, M0
Stopień IV
Każdy T, każdy N, M1
Zaadaptowano z rozdz.: Melanoma of the skin. W: American Joint
Committee on Cancer, AJCC Cancer Staging Manual, 6th ed. New
York, NY: Springer; 2002: 209–220.
T4a
Czerniak o grubości
4,0 mm, nieowrzodziały
T4b
Czerniak o grubości
4,0 mm, owrzodziały
Stan regionalnych węzłów chłonnych (N) w czerniaku
NX
Nie można ocenić stanu węzłów chłonnych
N0
Nie stwierdza się obecności przerzutów w regionalnych węzłach chłonnych
N1
Przerzut do 1 węzła chłonnego
N1a
Przerzut bezobjawowy klinicznie (mikroprzerzut)
N1b
Przerzut poddający się badaniu klinicznemu
(makroprzerzut)
N2
N2a
Przerzuty do 2 lub 3 regionalnych węzłów chłonnych, lub regionalne przerzuty drogą naczyń
chłonnych bez przerzutów do węzłów chłonnych
Przerzut bezobjawowy klinicznie (mikroprzerzut)
N2b
Przerzut klinicznie badalny
N2c
Satelitoza lub przerzuty in-transit bez przerzutów
w węzłach chłonnych
N3
Aneksy 149
Przerzuty do czterech lub więcej regionalnych
węzłów chłonnych lub pakiet węzłowy, lub przerzuty in-transit / satelitoza z przerzutami
do regionalnych węzłów chłonnych
Uwaga: mikroprzerzuty rozpoznawane są po elektywnej limfadenektomii
lub biopsji węzła wartowniczego; makroprzerzuty definiowane są jako
wykrywalne klinicznie przerzuty do węzłów chłonnych, potwierdzone
za pomocą terapeutycznej limfadenektomii lub gdy stwierdza się naciek
pozatorebkowy przerzutów do węzłów chłonnych.
Przerzuty odległe (M) w czerniaku
MX
Przerzuty odległe nie mogą być ocenione
M0
Nie stwierdza się przerzutów odległych
M1
Obecne są przerzuty odległe
M1a
Przerzuty do skóry, tkanki podskórnej
lub pozaregionalnych węzłów chłonnych.
M1b
Przerzuty do płuc
M1c
Przerzuty do wszystkich innych narządów trzewnych lub przerzuty odległe ze zwiększonym
stężeniem dehydrogenazy mleczanowej (LDH,
ang. lactic dehydrogenase) w surowicy
Klasyfikacja nowotworów złośliwych swoistych
dla układu pokarmowego/moczowo-płciowego
Stopniowanie w raku jelita grubego: stopnie Dukesa
[inne nazwy: klasyfikacja Astlera–Collera, Turnbulla, zmodyfikowana klasyfikacja Astlera–Collera (MAC)]
Początkowo było to stopniowanie jedynie w raku odbytnicy;
najpierw Kirklin, a następnie Astler i Coller dodali okrężnicę;
Turnbull włączył stopień odpowiadający nowotworom nieresekcyjnym oraz przerzutom odległym.
Stopniowanie w skali Dukesa (nazwa oficjalna) opiera się na
badaniu patologicznym i danych uzyskanych przy resekcji guza
nowotworowego; mierzy się głębokość naciekania w błonie śluzowej i ścianie jelita. Nie jest uwzględniany stopień zajęcia węzłów
chłonnych ani stopień złośliwości histologicznej nowotworu.
Stopień 0
Tis, N0, M0
Stopień IA
T1a, N0, M0
Stopień IB
T1b, N0, M0; T2a, N0, M0
Stopień
Kategoria
Stopień Kategoria TNM
Dukesa
Stopień A Nowotwór ograniczoI
T1 lub T2, N0 M0
ny do błony śluzowej
Stopień B Różnie w zależności
II
T3 lub T4, N0 M0
od systemu oceny
Stopień C Przerzuty do węzłów
III
Każdy T, N1 lub N2,
chłonnych
M0
Stopień D Przerzuty do narządów
IV
Każdy T, każdy N,
odległych
M1 (jedynie w systemie Turnbulla)
Zmodyfikowano na podstawie: American Joint Committee
on Cancer, AJCC Cancer Staging Manual, 5th ed. Philadelphia:
Lippincott-Raven; 1998.
Stopień IIA
T2b, N0, M0; T3a, N0, M0
Stopniowanie w raku pęcherza moczowego: stopnie Jewetta
Stopień IIB
T3b, N0, M0; T4a, N0, M0
Stopień IIC
T4b, N0, M0
Stopień III
Każdy T, N1, M0; każdy T, N2, M0; każdy
T, N3, M0
Stopień IV
Każdy T, każdy N, M1
Stopniowanie kliniczne w czerniaku, stopnie kliniczne w skali
American Joint Committee on Cancer
Stopniowanie kliniczne obejmuje mikrostopniowanie pierwotnego
czerniaka oraz kliniczną i (lub) radiologiczną ocenę pod względem
obecności przerzutów. Przyjęto, że należy określić stopień choroby
po radykalnym wycięciu pierwotnego czerniaka oraz dokonać
klinicznej oceny przerzutów do regionalnych węzłów chłonnych
i narządów odległych.
[inne nazwy: system Marshalla, system Jewetta–Marshalla i Amerykański System Urologiczny (AUS)]
Ocena stopnia zaawansowania histologicznego opiera się na
pomiarze głębokości naciekania w ścianie pęcherza. Ocena nie
uwzględnia stopnia złośliwości histologicznej nowotworu, wska-
Aneksy 150
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
źnika nawrotów miejscowych ani wieloogniskowości guza
nowotworowego. Metoda wymaga głębszego wycięcia guza
nowotworowego.
Stopnie Jewetta
Stopień A
Naciekanie warstwy podśluzówkowej, ale bez
zajęcia warstwy mięśniowej
Stopień B
Naciekanie ściany pęcherza lub mięśniówki
Stopień B1 Powierzchownie
Stopień B2 Głęboko
Stopień C
Naciekanie błony surowiczej do tkanki tłuszczowej
okołopęcherzowej (wokół pęcherza moczowego)
Stopień D
Przerzuty do węzłów chłonnych i przerzuty odległe
Stopień D1 Regionalne węzły chłonne
Stopień D2 Przerzuty do węzłów chłonnych pozaregionalnych
i innych narządów odległych
W oznaczaniu guza nowotworowego stopnie T1–T4 w skali AJCC
odpowiadają stopniom A–D w skali Jewetta.
Kategorie N (ang. node – węzły chłonne) i M (ang. metastases –
przerzuty odległe) są częścią stopnia D według Jewetta.
Stopniowanie w raku gruczołu krokowego:
Amerykański System Urologiczny: stopniowanie przekształcono
na system oceny zaawansowania choroby TNM w skali American
Joint Committee.
Stopień A
Można podzielić na podkategorie w zależności
od liczby grup komórek stwierdzanych w badaniu
mikroskopowym
Stopień B
Różnica między stopniami A i B dotyczy tego, czy
stwierdza się palpacyjnie obecność guzka (guzków)
w badaniu klinicznym w obrębie gruczołu krokowego lub czy zmiany te są widoczne
Stopień C
Od stopnia B różni się występowaniem mikroskopowych cech naciekania torebki gruczołu
krokowego.
Stopień D
Decyduje obecność przerzutów stwierdzanych
klinicznie lub mikroskopowo.
Nowotwory złośliwe układu rozrodczego
Stopnie zaawansowania nowotworów układu rozrodczego w skali
Międzynarodowej Federacji Położników i Ginekologów (FIGO,
ang. International Federation of Gynecologists and Obstetricians):
oparte na danych klinicznych, w tym danych z badania ginekologicznego i kolposkopowego.
Stopień IA2 Zmierzona głębokość naciekania podścieliska
3,0 mm i # 5,0 mm, średnica zmiany # 7 mm
Stopień IB Zmiany jawne klinicznie ograniczone do szyjki
macicy lub zmiany przedkliniczne (stwierdzane
w badaniu mikroskopowym), większe od zmian
w stopniu IA
Stopień IB1 Jawna klinicznie zmiana o średnicy # 4,0 cm
Stopień IB2 Jawna klinicznie zmiana o średnicy
4,0 cm
Stopień II
Rak przechodzi poza szyjkę macicy / macicę, ale
nie dochodzi do ścian miednicy, lub rak nacieka
pochwę, ale z wyjątkiem 1/3 jej długości
Stopień IIA Nie ma cech nacieków przymacicz
Stopień IIB Obecne nacieki przymacicz
Stopień III
Rak dochodzi do ścian miednicy; w badaniu
per rectum nie stwierdza się obecności wolnej
przestrzeni między guzem nowotworowym a ścianą miednicy; nowotwór nacieka pochwę w jej
dolnej 1/3 długości. Nowotwór powoduje wodonercze lub unieczynnienie nerki (we wszystkich
przypadkach z wyjątkiem chorych, u których
znane są inne przyczyny tych nieprawidłowości)
Stopień IIIA Nie stwierdza się nacieków dochodzących do ścian
miednicy, ale rak nacieka pochwę w jej dolnej
1/3 długości
Stopień IIIB Nowotwór nacieka ścianę miednicy i (lub)
powoduje wodonercze lub unieczynnienie nerki
Stopień IV
Rak nacieka poza miednicę mniejszą bądź
występują cechy naciekania klinicznego błony
śluzowej pęcherza moczowego lub odbytnicy
Stopień IVA Guz nowotworowy nacieka sąsiadujące narządy
Stopień IVB Obecne są przerzuty w narządach odległych
Stopnie złośliwości histologicznej (G, ang. grade) –
nie dotyczy chorób omówionych odrębnie
Gx
Nie można ocenić stopnia złośliwości histologicznej
G1
Nowotwór o wysokim stopniu zróżnicowania
G2
Nowotwór o pośrednim stopniu zróżnicowania
G3
Nowotwór o niskim stopniu zróżnicowania lub
niezróżnicowany
Zaadaptowano z: Benedet JL, Bender H, Jones H 3rd, Ngan HY,
Pecorelli S. FIGO staging classifications and clinical practice
guidelines in the management of gynecologic cancers. FIGO
Committee on Gynecologic Oncology. Int J Gynaecol Obstet.
2000 Aug; 70(2): 207–312.
Stopnie zaawansowania w skali FIGO (szyjka macicy)
Stopień 0
Rak przedinwazyjny (in situ), rak śródnabłonkowy; przypadków w stopniu 0 nie powinno się
uwzględniać w statystykach terapeutycznych
dotyczących raka inwazyjnego
Stopień I
Rak szyjki macicy ściśle ograniczony do szyjki
macicy (nie powinno się brać pod uwagę naciekania trzonu macicy)
Stopień IA Rak inwazyjny rozpoznany jedynie w badaniu
mikroskopowym (wszystkie zmiany stwierdzane
makroskopowo, nawet w przypadku naciekania
powierzchownego, uznaje się za nowotwory w stopniu IB). Naciekanie ogranicza się do zmierzonego
zajęcia podścieliska na głębokość # 5,0 mm
od błony podstawnej nabłonka, od powierzchni lub
gruczołu, z którego się wywodzi. Zajęcie przestrzeni chłonnych lub naczyń nie ma wpływu na ocenę.
Stopień IA1 Zmierzona głębokość naciekania podścieliska
# 3,0 mm i średnica zmiany # 7,0 mm
Klasyfikacje i kategorie nowotworów układu
chłonnego/krwiotwórczego
Chłoniaki: chłoniak Hodgkina (ziarnica złośliwa) i chłoniaki
złośliwe (nieziarnicze)
Klasyfikacja z Ann Arbor dotycząca stopnia zaawansowania
chłoniaków (początkowo opracowana do oceny chłoniaka Hodgkina, ale obecnie stosowana również do oceny chłoniaków nieziarniczych)
Stopień I
Zajęcie jednej okolicy limfatycznej
Stopień IE Zajęcie jednego narządu lub okolicy pozalimfatycznej
Stopień II
Zajęcie dwóch lub więcej okolic limfatycznych
po tej samej stronie przepony
Stopień II3 Liczbę zajętych okolic anatomicznych chłonnych
powinien wskazywać indeks dolny.
Stopień IIE Zlokalizowane zajęcie pojedynczej okolicy lub
narządu pozalimfatycznego oraz co najmniej
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
jednej okolicy limfatycznej po tej samej stronie
przepony
Stopień III
Zajęcie okolic limfatycznych lub narządów
po obu stronach przepony
Stopień IIIE Zlokalizowane zajęcie okolicy lub narządu pozalimfatycznego
Stopień IIIS Zajęcie śledziony
Stopień IIISE Cechy właściwe dla stopni IIIE i IIIS (inny zapis:
stopień III+SE)
Stopień IV
Rozlane lub rozsiane wieloogniskowe zajęcie
jednego lub więcej narządów pozalimfatycznych
z powiększeniem węzłów chłonnych lub bez
powiększenia
lub
Izolowane zajęcie pozalimfatycznego narządu
z zajęciem odległych (pozaregionalnych) węzłów
chłonnych
Stopień IVE Kategoria stosowana, gdy pozawęzłowe nowotwory
układu chłonnego rozwijają się z tkanek oddzielnych od głównych grup węzłów chłonnych, ale
zlokalizowanych w ich pobliżu
Do określenia zajęcia miejsc pozalimfatycznych należy zastosować
kod literowy oraz znak (+)
N
węzły chłonne
H
wątroba
L
płuca
M
szpik kostny
S
śledziona
P
opłucna
O
kości
D
skóra
Kategorie chłoniaków Hodgkina i chłoniaków nieziarniczych
A
B
Bez określonych objawów ogólnoustrojowych
Z określonymi objawami ogólnymi: niewyjaśnioną
utratą masy ciała
10% w czasie 6 miesięcy
przed rozpoznaniem, niewyjaśnioną gorączką
38oC i zlewnymi potami nocnymi
Poprawiona Europejsko-Amerykańska Klasyfikacja Chłoniaków (REAL, ang. Revised European-American Lymphoma
Classification)
Kategorie chłoniaka Hodgkina według REAL
Znakomite
Średni odsetek 5-letniego przeżycia:
rokowanie
Dobre
Średni odsetek 5-letniego przeżycia:
rokowanie
Średnie
Średni odsetek 5-letniego przeżycia:
rokowanie
Złe rokowanie Średni odsetek 5-letniego przeżycia:
70%
50–70%
30–49%
! 30%
Klasyfikacja chłoniaków Hodgkina (ziarnicy złośliwej)
Chłoniak Hodgkina guzkowy z przewagą limfocytów (ang. NLPHL –
nodular lymphocyte-predominant Hodgkin lymphoma).
Klasyczny chłoniak Hodgkina (ang.CHL – classical Hodgkin
lymphoma): stwardnienie guzkowe (ang. nodular sclerosis), postać
mieszanokomórkowa (ang. mixed cellularity) i postać z zanikiem
limfocytów (ang. lymphocyte depletion).
Nowotwory z komórek B
Białaczka / chłoniak limfoblastyczny z prekursorów B (ostra
białaczka limfoblastyczna z prekursorowych komórek B)
Chłoniaki z dojrzałych (obwodowych) komórek B
Przewlekła białaczka limfocytarna z komórek B / chłoniaki
z małych limfocytów B
Aneksy 151
Białaczka prolimfocytarna z komórek B
Chłoniak limfoplazmocytowy
Chłoniak z komórek płaszcza
Chłoniak grudkowy
Chłoniak strefy brzeżnej z komórek B (typu MALT,
węzłowy i śledzionowy)
Białaczka włochatokomórkowa
Chłoniak rozlany z dużych komórek B
Chłoniak Burkitta / białaczka z komórek Burkitta
Szpiczak plazmocytowy / plazmocytoma
Nowotwory z komórek T i NK
Chłoniaki prekursorowe z komórek T
Chłoniak z dojrzałych (obwodowych) komórek T i NK
(ang. natural killer)
Białaczka prolimfocytarna z komórek T
Białaczka z dużych ziarnistych komórek T
Białaczka z agresywnych komórek NK
Ziarniniak grzybiasty / zespół Sezary’ego
Chłoniak angioimmunoblastyczny z komórek T
Chłoniak z obwodowych komórek T
Chłoniak/białaczka z komórek T u dorosłych (HTLV+)
Chłoniak anaplastyczny z dużych komórek T/null
Pierwotny skórny zespół limfoproliferacyjny z komórek T CD30+
Chłoniak podskórny z komórek T typu zapalenia tkanki poskórnej
Chłoniak jelitowy z komórek T związany z enteropatią
Chłoniak wątrobowo-śledzionowy gamma delta z komórek T
Uwaga: system klasyfikacji chłoniaków REAL opiera się na ocenie
ekspresji markerów immunofenotypowych i zawartości nieprawidłowych
białek wydzielanych przez nowotworowe krwinki białe. System REAL
obejmuje NHL (ang. non-Hodkin lymphoma – chłoniaki nieziarnicze)
i inne nowotwory układu krwiotwórczego wykazujące ekspresję tych
markerów: chłoniaka Hodgkina, szpiczaka plazmocytowego i przewlekłą
białaczkę limfocytarną.
Systematyka według Formuły Roboczej (chłoniaki)
Wysoki stopień złośliwości wiąże się z bardzo szybkim wzrostem
i poważnymi objawami.
Pośredni stopień złośliwości wiąże się ze wzrostem szybszym niż
w chłoniaku o niskim stopniu złośliwości i z poważnymi objawami.
Niski stopień złośliwości wiąże się z powolnym wzrostem i objawami gorączkowymi.
Klasyfikacja białaczki
Kategorie FAB (Francusko-Amerykańsko-Brytyjskie): klasyfikacja
komórek w zależności od rodzajów i podtypów, inna nazwa:
system Bennetta
Ostra białaczka limfatyczna (ang. ALL – acute lymphocytic
leukemia; rozpoznawana głównie u dzieci), trzy podtypy
Ostra białaczka szpikowa (ang. AML – acute myelogenous
leukemia; najczęstszy rodzaj białaczki, rozpoznawana zarówno
u dzieci, jak i u dorosłych), osiem podtypów
Przewlekła białaczka szpikowa (ang. CML – chronic myeloid
leukemia; rozpoznawana głównie u dorosłych)
Przewlekła białaczka limfocytowa (ang. CLL – chronic lymphocytic leukemia; rozpoznawana głównie u dorosłych), stosuje
się różne systemy podziału na podtypy
Ostra białaczka limfatyczna (inna nazwa: ostra białaczka limfoblastyczna), głównie u chorych pediatrycznych
L1
Limfoblasty o dojrzałym wyglądzie (komórki
T lub komórki pre-B), małe z jednorodnym materiałem genetycznym, z jądrami o regularnym
kształcie i z cytoplazmą niewidoczną lub obecną
w znikomej ilości
Aneksy 152
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
L2
Niedojrzałe i pleomorficzne limfoblasty (komórki
T lub komórki pre-B), duże i o różnych kształtach,
ze zróżnicowanym materiałem genetycznym, z jądrami o nieregularnym kształcie, z jednym lub
większą liczbą dużych jąderek i ze zróżnicowaną
ilością cytoplazmy
L3
Limfoblasty (komórki B, komórki Burkitta) duże
i jednorodne, z materiałem genetycznym delikatnie punktowym, z jądrami o kształcie regularnym
(owalnym lub okrągłym), z jednym lub większą
liczbą wyraźnych jąderek, z niewielkim nadmiarem cytoplazmy
Z komórek T: zajęta jest grasica; może prowadzić do wystąpienia
zespołu żyły głównej górnej
M7
Ponadto u chorych niekiedy rozwijają się izolowane guzy z mieloblastów, takie jak izolowany mięsak granulocytarny lub zieleniak
(chloroma). U chorych na zieleniaka często odnotowuje się przejście w postać AML.
Przewlekła białaczka szpikowa (CML); głównie chorzy
w wieku dorosłym
Faza
przewlekła
Zawartość komórek blastycznych i promielocytów
we krwi i szpiku kostnym
5%; przejawia się
nadmiernym wytwarzaniem granulocytów; ogólnie
występują jedynie łagodne objawy. Wykazuje dobrą odpowiedź na konwencjonalne leczenie.
Faza
akceleracji
Zawartość komórek blastycznych
5%, ale
! 30%. Komórki wykazują obecność chromosomu
Philadelphia i inne zaburzenia chromosomalne;
wytwarza się więcej nieprawidłowych komórek.
Chorzy z zauważalnymi objawami (np. gorączka,
słaby apetyt, utrata masy ciała) mogą nie uzyskiwać dobrej odpowiedzi na leczenie.
Ostra białaczka szpikowa (ang. AML – acute myelogenous leukemia), inna nazwa: ostra białaczka nielimfatyczna (ang. ANL –
acute nonlymphocytic leukemia), u dzieci i dorosłych
M0
Ostra białaczka mieloblastyczna bez cech dojrzewania (niezróżnicowana). Komórki szpiku kostnego nie wykazują istotnych cech różnicowania
(umożliwiających dojrzewanie, które pozwala rozróżnić charakterystykę komórek).
M1
Ostra białaczka mieloblastyczna z minimalnymi
cechami dojrzewania lub bez nich. Komórki szpiku kostnego wykazują pewne cechy różnicowania
granulocytarnego.
M2
M3, wariant
M3 (M3V)
M4, wariant
M4 z eozynofilią [M4E]
M5
M6
Ostra białaczka mieloblastyczna z cechami dojrzewania. Dojrzewanie komórek szpiku
kostnego odbywa się w stadium promielocytu
(wczesnego granulocytu); liczba dojrzewających
granulocytów jest zróżnicowana i często związana
z określoną zmianą genetyczną obejmującą translokację między chromosomami 8 i 21.
Ostra białaczka mielocytowa. Większość komórek
stanowią nieprawidłowe wczesne granulocyty między stadieum mieloblastu a stadium mielocytu
(promielocyty); zawierają one wiele małych cząstek. Jądro komórkowe może przyjmować różne
wielkości i kształty. W tej postaci białaczki często
występują krwawienia i problemy z krzepnięciem
krwi (np. rozsiane wykrzepianie wewnątrznaczyniowe, DIC). Uzyskano dobre odpowiedzi po
leczeniu za pomocą retinoidów.
Ostra białaczka monocytowa (mielomonocytowa).
Liczba zróżnicowanych granulocytów i monocytów
w szpiku kostnym i krwi obwodowej jest zmienna.
Monocyty i promonocyty stanowią
20% wszystkich komórek jądrzastych w szpiku kostnym.
Ponadto w wariancie M4E nieprawidłowa jest
zawartość eozynofili w szpiku kostnym.
Ostra białaczka monocytowa/monoblastyczna
(dwie postacie). Pierwsza postać charakteryzuje
się obecnością monoblastów o niskim stopniu
zróżnicowania z materiałem genetycznym
w kształcie łez; druga, zróżnicowana postać charakteryzuje się występowaniem dużej populacji
monoblastów, promonocytów i monocytów; odsetek monocytów we krwi obwodowej może być
większy niż w szpiku kostnym.W M5 może wystąpić naciekanie skóry i dziąseł; w takim przypadku rokowanie jest gorsze.
Ostra erytroleukemia charakteryzuje się obecnością nieprawidłowych prekursorów erytrocytów;
prekursory te stanowią ponad połowę jądrzastych
komórek szpiku kostnego.
Ostra białaczka megakariocytowa/megakarioblastyczna. Komórki blastyczne wyglądają jak niedojrzałe megakariocyty lub limfoblasty; białaczkę M7
wyróżnia obecność obszernych złogów tkanki włóknistej (włóknienie) w szpiku kostnym.
Faza przełomu Zawartość komórek blastycznych we krwi obwoblastycznego dowej 0 lub szpiku kostnym
30%; komórki
blastyczne często naciekają inne tkanki i narządy.
Choroba zmienia się w agresywną ostrą białaczkę
(u 70% chorych ostra białaczka szpikowa, u 30%
ostra białaczka limfatyczna).
Przewlekła białaczka limfocytowa (CLL)
System ASA (American Society of Anesthesiologists) – ocena
przedoperacyjna i stopniowanie (inna nazwa: Dripps-ASA, system
oceny z liczbą składowych zmniejszoną z siedmiu do pięciu)
Stopień ASA
Opis
I
Prawidłowy stan zdrowia
II
Niewielka choroba układowa nieograniczająca aktywności
III
Ciężka choroba układowa ograniczająca aktywność, ale niepowodująca niepełnosprawności
IV
Choroba układowa powodująca ciężkie upośledzenie sprawności i zagrażająca życiu
V
Bezpośrednie zagrożenie zgonem, oczekiwane
przeżycie chorego poniżej 24 godz. niezależnie od
tego, czy zostanie przeprowadzony zabieg chirurgiczny, czy nie
Stan sprawności w skali Eastern Cooperative Oncology
Group (inna nazwa: skala Zubroda; patrz Skala Sprawności
WHO)
Stopień
0
Chory jest w pełni aktywny, zdolny do wykonywania bez ograniczeń wszystkich czynności sprzed
zachorowania
1
Występują ograniczenia w podejmowaniu większego wysiłku fizycznego, ale chory jest chodzący
i zdolny do wykonywania pracy lekkiej lub siedzącej (np. niewielkie prace domowe, praca
w biurze)
2
Chory jest chodzący i zdolny do wykonywania
czynności osobistych, ale niezdolny do pracy;
zdolny do chodzenia przez około 50% dnia lub
więcej
OGÓLNA KLASYFIKACJA NOWOTWORÓW ZŁOŚLIWYCH
3
Chory ma ograniczoną zdolność do wykonywania
czynności osobistych, zachodzi konieczność spędzania w łóżku lub w pozycji siedzącej
50%
dnia
4
Stwierdza się całkowitą niesprawność; chory nie
jest w stanie wykonywać jakichkolwiek czynności
osobistych; zachodzi konieczność spędzania w łóżku lub w pozycji siedzącej całego dnia
5
Zgon
Zaadaptowano z: Owen MM et al. Toxicity and response criteria
of the Eastern Cooperative Oncology Group. Am J Clin Oncol.
1982; 5: 649–655.
Skala sprawności World Health Organization (WHO); inne
nazwy: skala Zubroda, niekiedy skala ECOG)
Określa się w niej poziom niepełnosprawności chorego. Na przykład hospitalizowany chory poddany badaniom metabolicznym
może być w pełni sprawny przy wykonywaniu codziennych czynności, ale pozostaje w łóżku z własnego wyboru. Takiemu choremu
przyznaje się 0 – „prawidłowy”.
0
Prawidłowa aktywność
1
Występują objawy, ale chory jest prawie w pełni
chodzący
2
Przez część czasu chory leży, ale musi spędzać
w łóżku ! 50% czasu w dzień.
3
Chory musi spędzać w łóżku
4
Chory jest niezdolny do opuszczenia łóżka
Aneksy 153
Skala sprawności Karnofsky’ego
Wynik
100%
90%
80%
70%
60%
50%
40%
30%
20%
10%
50% dnia
0
Określenie
Stan prawidłowy, bez dolegliwości; bez objawów
choroby
Chory jest zdolny do prawidłowej aktywności;
występują niewielkie dolegliwości i objawy choroby
Chory jest zdolny do niemal pełnej aktywności
przy pewnym wysiłku; występują niewielkie dolegliwości i objawy choroby; chory jest zdolny do
prawidłowej aktywności i pracy
Chory jest zdolny do wykonywania czynności
osobistych; chory nie jest zdolny do prawidłowej
aktywności ani pracy
Chory wymaga okresowej opieki, ale jest zdolny
do wykonywania większości czynności osobistych
Chory często wymaga opieki oraz interwencji
medycznych
Chory jest niepełnosprawny; zachodzi konieczność
szczególnej opieki i pomocy
Stwierdza się stan ciężkiej niewydolności; występują wskazania do hospitalizacji, mimo że nie
ma zagrożenia życia
Stan ciężkiej choroby; bezwzględna konieczność
hospitalizacji i prowadzenia aktywnego leczenia
wspomagającego
Chory jest umierający; gwałtownie narasta zagrożenie życia
Zgon