Zamojskie Studia i Materiały
ZAMOŚĆ 2011
Rok wyd. XIII, zeszyt 1 (34)
Fizjoterapia
DIAGNOSTYKA POWIĘKSZONYCH
WĘZŁÓW CHŁONNYCH
Krzysztof Warzocha
Instytut Hematologii i Transfuzjologii w Warszawie
Limfadenopatia to stan powiększenia rozmiarów węzła(-ów) chłonnego(-ych) przekraczający
w największym wymiarze 1-1,5 cm. Dzielimy ją na zlokalizowaną (⩽ 3 regionów węzłowych) lub
uogólnioną (> 3 regionów węzłowych). Dochodzi do niej wskutek:
1. zwiększenia liczby limfocytów i makrofagów w odpowiedzi na obce lub własne antygeny;
2. proliferacji in situ nieprawidłowych limfocytów (chłoniaki);
3. naciekania struktur węzłowych przez komórki nowotworowe (przerzuty);
4. nacieku przez makrofagi wypełnionych złogami metabolitów (choroby spichrzeniowe).
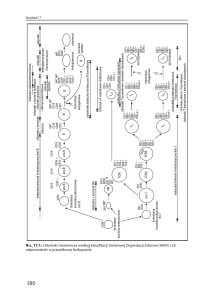
Każdy pacjent z limfadenopatią wymaga przeprowadzenia mniej lub bardziej szczegółowej
diagnostyki. W badaniu należy zwrócić uwagę przede wszystkim na wiek i wywiad chorobowy
pacjenta, a w badaniu przedmiotowym na charakterystykę powiększonych węzłów chłonnych
i ich lokalizację oraz towarzyszące odchylenia w badaniu fizykalnym, w tym przede wszystkim
dotyczące śledziony. Należy pamiętać o tym, że dzieci i młodzi dorośli częściej reagują hiperplazją układu chłonnego, nawet na drobne antygeny. Dlatego powiększone węzły chłonne u pacjentów < 30 r.ż. są w 80% zmianami łagodnymi, a u osób > 50 r.ż. tylko w 40% mają taki charakter.
W wywiadzie należy zwrócić uwagę na występowanie objawów ogólnych (gorączka, nocne
poty, utrata wagi ciała) i/lub innych objawów klinicznych sugerujących infekcję, układową chorobę tkanki łącznej lub chorobę nowotworową. Przeprowadzenie wywiadu lekarskiego u pacjenta
z limfadenopatią powinno mieć charakter negatywno-pozytywny, dlatego obowiązuje w każdym
przypadku zapytanie o wszelkie okoliczności mogące skutkować powiększeniem węzłów chłonnych, w tym o przebyte infekcje, urazy, ukąszenia, szczepienia, a także odbyte podróże i zacho55
Zamojskie Studia i Materiały
wania wysokiego ryzyka. Ważne jest ustalenie, jakie leki przyjmuje chory, gdyż niektóre mogą
prowadzić do limfadenopatii, w tym: allopurinol, atenolol, kaptopril, karbamazepina, preparaty
złota, hydralazyna, penicyliny, fenytoina, chinidyna, biseptol.
W przypadku występowania jedynie objawów ogólnych choroby, należy w pierwszej kolejności wykluczyć zakażenie. Rozpoznanie chłoniaka jest bardzo mało prawdopodobne, jeśli
objawom tym nie towarzyszy limfadenopatia, hepatosplenomegalia i/lub obecność zmian w innych narządach. Za nowotworowym charakterem zmian przemawia zwykle podstępny początek
choroby, obecność węzłów chłonnych o większych rozmiarach, niebolesnych, twardych, o ograniczonej ruchomości z tendencją do zrastania się z podłożem i łączenia w pakiety. Izolowane
powiększenie śledziony, zwłaszcza znacznego stopnia, rzadko ma charakter odczynowy. Po wykluczeniu zaburzeń krążenia w obrębie żył wątrobowych, żyły wrotnej i śledzionowej, z dużym
prawdopodobieństwem należy brać pod uwagę obecność chłoniaka.
Podejmując decyzję o pogłębieniu lub odstąpieniu od dalszej diagnostyki należy mieć na
uwadze to, że:
1. powiększenie węzłów chłonnych utrzymujące się <2 tygodni lub >1 roku o niezmienionych
rozmiarach nie ma zwykle charakteru nowotworowego;
2. izolowane powiększenie szyjnych węzłów chłonnych stwierdza się badaniem przedmiotowym u około 50% młodych dorosłych;
3. izolowane powiększenie węzłów chłonnych pachwinowych jest również częste i jeśli nie
przekracza 1-2 cm zwykle ma charakter odczynowy;
4. limfadenopatia okolicy nadobojczykowej i łokciowej, zwłaszcza przy braku miejscowych
zmian zapalnych, oznacza wyższe ryzyko obecności zmian o charakterze nowotworowym;
5. występowanie limfadenopatii uogólnionej świadczy zwykle o chorobach układowych, w tym
nowotworowych (chłoniaki, białaczki, mięsak Kaposie’go, przerzuty), auto-immunologicznych (toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów, dermatomyositis,
zespół Sjogren’a), infekcyjnych (wirusowe, brucelloza, mykobakteriozy) i innych (sarkoidoza, amyloidoza, choroby spichrzeniowe).
W przypadku stwierdzenia limfadenopatii zlokalizowanej u pacjenta z „niskim ryzykiem”
wystąpienia zmian o charakterze nowotworowym zaleca się jedynie obserwację i ewentualnie
antybiotykoterapię przez okres do 3-4 tygodni. Jeśli brak jest efektu lub istnieje „wysokie ryzyko”
obecności choroby nowotworowej, zaleca się wykonanie biopsji chirurgicznej (nie cienkoigłowej) powiększonego węzła chłonnego. W przypadku limfadenopatii uogólnionej zwykle łatwo
jest ustalić jej przyczynę, a w przypadku wątpliwości i/lub istotnego podejrzenia choroby nowotworowej, zaleca się przeprowadzenie diagnostycznej biopsji chirurgicznej węzła chłonnego.
Ocena histologiczna w zakresie prawidłowości utkania chłonnego, obecności komórek o nieprawidłowej morfologii i charakter ich tkankowego wzrostu, a także charakter odczynu podścieliska stanowią zasadnicze elementy diagnostyki z tak pobranego materiału. W przypadku
podejrzenia nowotworu, ocenę histologiczną należy rozszerzyć o badania immunofenotypowe
z wykorzystaniem przeciwciał monoklonalych, nakładanych na skrawki materiału histopatologicznego metodą immunohistochemiczną i/lub do zawiesiny komórek uzyskanych z materiału
bioptycznego w cytometrii przepływowej.
Badania immunofenotypowe pozwalają na różnicowanie nowotworów od zmian odczynowych, a także nowotworów nabłonkowych (przerzutów) od chłoniaków. Zastosowanie bardziej
specyficznych przeciwciał monoklonalnych pozwala także na ocenę przynależności liniowej danego klonu chłoniakowego, tj. B-komórkowego, T-komórkowego lub z komórek NK. Rzadziej
56
Krzysztof Warzocha DIAGNOSTYKA POWIĘKSZONYCH WĘZŁÓW CHŁONNYCH
diagnostykę uzupełnia się badaniami cytogenetycznymi i molekularnymi, które pozwalają na potwierdzenie klonalności komórek limfoidalnych i/lub identyfikację charakterystycznych zaburzeń
genetycznych dla danego podtypu chłoniaka.
Z całą mocą należy podkreślić, że w przypadku istnienia konieczności wykonania diagnostycznej biopsji chirurgicznej węzła chłonnego i/lub splenektomii zaleca się, ze względu na kompleksowość i specyfikę badań pracownianych na preparatach histologicznych, przeprowadzenie
tego zabiegu w specjalistycznym ośrodku hematologicznym lub onkologicznym.
Piśmiennictwo u Autora
DIAGNOSIS OF ENLARGED LYMPH NODES
Abstract
The article presents practical principles of pathophysiology and medical practice in cases of
enlarged lymph nodes. Lymphadenopathy has many causes. Therefore, the ability of treatment is
extremely important in the work of physicians of various specialities, in a sense for people with
other medical professions such as physiotherapists.
Keywords: lymphadenopathy, lymph nodes, lymphoma, cancer, metabolic diseases.
57