V Patologia układu naczyniowego i serca.doc
(1132 KB) Pobierz
V. PATOLOGIA SERCA I NACZYŃ
V 1. Przerost serca
[kwach]
Przerost serca (hypertrophia cardis) – powiększenie się masy m. Sercowego pod wpływem przeciążenia
pracy. Wskutek zwiększenia się wymiarów włókien mięśnia ściana serca grubieje. Mimo trwałego działania
przyczyny zjawisko to nie postępuje bez końca. Po pewnym czasie mięsień nie jest już w stanie sprostać
przeciążeniu i nie wyrzuca odpowiedniej ilości krwi. Krew zalega w większych ilościach w jamach serca i
rozciąga je. W rozszerzonym sercu zmienia się układ włókien mięśniowych, które pod wpływem parcia krwi
na ścianę tworzą mniej warstw niż w mięśniu prawidłowym, dlatego ściana serca jest cięższa niż w normie,
a narząd staje się bardziej kulisty. Przerost serca bywa następstwem: zniszczenia jego części i zastąpienia
jej przez np.; bliznę, zwiększenia dopływu krwi do jam w wadach nabytych lub wrodzonych, zwiększenia
oporu na jaki natrafia krew wypływająca z danej jamy. W przeroście na tle przeciążenia ciśnieniowego
początkowo dominuje pogrubienie i wydłużenie się włókien, jest to wynikiem syntezy nowych
mikrofilamentów, sarkomerów. Jądra komórkowe powiększają się, zawierają więcej chromatyny. Do
podziałów mitotycznych nie dochodzi.
Przerostowi czasami towarzyszy rozrost, zdarza się, że serce osiąga wtedy 600-700g. Ściana
kom. Lewej grubieje nawet do 2,5cm. Beleczki mięśniowe grubieją i wystają do jamy, mięśnie
brodawkowate grubieją, stają się kopuliste. Na tym etapie mięsień jest wydolny.
V 2. Wady wrodzone serca: a/z sinicą, b/ bez sinicy.
[rudi]
Wady wrodzone serca – pojawiają się w 8 przypadkach na 1000. Mogą być podzielone na 3 grupy:
1. zaburzenia powodujące przeciek z lewej strony na prawą,
2. zaburzenia powodujące przeciek z prawej strony na lewą (choroby sinicze serca),
3. zaburzenia utrudniające przypływ krwi
We wszystkich wadach istnieje zwiększone ryzyko wystąpienia infekcyjnego zap. wsierdzia.
Przeciek z Lewej strony na Prawą:
Najczęstszy typ wrodzonych wad serca. Obejmują ubytek przegrody międzyprzedsionkowej (ASD-atrial
septal defects), ubytek przegrody międzykomorowej (VSD – ventricular septal defects) i przetrwały
przewód tętniczy Botalla (PDA – persistent ductus arteriosus). Wady te mogą być bezobjawowe w
momencie narodzin lub spowodować gwałtowną zastoinową niewydolność krążenia. Sinica nie jest
wczesnym objawem tych wad, aczkolwiek może się pojawić gdy przeciek z lewej na prawą stronę
spowoduje nadciśnienie płucne wystarczające do odwrócenia przepływu krwi przez to połączenie.
Określenie „późna sinica” jest często używane do opisu tego zjawiska.
Ubytek przegrody międzyprzedsionkowej
Ubytek typu ostium secundum to wada zlokalizowana w gładkiej ścianie przegrody
międzyprzedsionkowej w sąsiedztwie otworu owalnego. Może być izolowaną zmianą lub być związana z
innymi zaburzeniami serca. Ubytkom towarzyszą zmiany hemodynamiczne polegające na poszerzeniu
prawego przedsionka i komory, przerost prawej komory i poszerzenie tętnic płucnych, co odzwierciedla
przewlekły wzrost obciążenia objętościowego w prawym sercu i (czasami) nadciśnienie płucne.
Ubytek typu ostium primum dotyczy najniższej części przegrody międzyprzedsionkowej i rozciąga się do
zastawki mitralnej i trójdzielnej. Zazwyczaj obecne są zaburzenia w obrębie zastawek przedsionkowokomorowych, zwłaszcza szpara w przednim płatku zastawki mitralnej lub płatku przegrodowym zastawki
trójdzielnej, odzwierciedlające bliski związek między rozwojem przegrody pierwszej a rozwojem fałdu
wsierdziowego kanału przedsionkowo-komorowego. W ciężkich przypadkach tej wady ubytek w
przegrodzie międzyprzedsionkowej występuje wspólnie z ubytkiem w przegrodzie międzykomorowej oraz
ciężkimi deformacjami w obrębie zastawki mitralnej i trójdzielnej, co łączy się z powstaniem wspólnego
kanału przedsionkowo-komorowego. Ubytek typu zatoki zylnej jest położony wysoko w przegrodzie
międzyprzedsionkowej i często towarzyszy mu nieprawidłowy drenaż żył płucnych do prawego
przedsionka lub nieprawidłowy drenaż żył dorzecza żyły głównej dolnej.
Ubytek przegrody międzykomoroewj
VSD jest najczęstszą wadą wrodzoną diagnozowaną po urodzeniu – wiele małych VSD zamyka się
samoistnie więc całkowita częstość wyst. u dorosłych mniejsza jest od ubytków przedsionkowych.
Podobnie jak w ASD wada może być izolowana (30%), ale zazwyczaj występuje wraz z innymi wadami
budowy serca. Wielkość i miejsce lokalizacji VSD są zmienne, od niewielkich wad w mięśniowej lub
błoniastej części przegrody do dużych wad obejmujących całą przegrodę. W wadach powiązanych ze
znacznym przeciekiem z lewej strony na prawą prawa komora jest przerośnięta i często poszerzona.
Średnica pnia tętnicy płucnej wzrasta z powodu wzrostu objętości wyrzutowej prawej komory. Częste są
również zmiany naczyniowe typowe dla nadciśnienia płucnego. Postępujące nadciśnienie płucne,
powodujące odwrócenie kierunku przecieku i sinicę, pojawia się wcześniej i częściej u pacjentów z VSD
niż u tych z ASD, dlatego w przypadku większych ubytków wskazana jest wczesna interwencja
chirurgiczna. Szczególnie u pacjentów z ubytkiem małego lub średniego stopnia, który prowadzi do zmian
w prawej komorze, nakłada się ryzyko wystapienia infekcyjnego zapalenia wsierdzia.
Przetrwały przewód tętniczy
Przetrwały przewód tętniczy zazwyczaj łączy lewą tętnicę płucną z aortą dystalnie do miejsca odejścia
lewej tętnicy podobojczykowej. Utlenowana krew wypływa z lewej komory i częściowo powraca do płuc
przez przetrwały przewód tętniczy, w następstwie wracając do lewego przedsionka. Z powodu
przeładowania objętościowego lewy przedsionek i komora są poszerzone i mogą przerastać tętnice
płucne są również poszerzone. Wraz z rozwojem nadciśnienia płucnego pojawiają się także zmiany
miażdżycowe w głównych tętnicach płucnych oraz zmiany proliferacyjne w ich dystalnych odcinkach.
Zmianom tym towarzyszy przerost i poszerzenie prawej komory i przedsionka.
Przetrwały PDA powoduje powstanie wysokociśnieniowego przecieku z lewej strony na prawą,
słyszalnego jako, zgrzytliwy, gruby zanikający szmer – nazywany szmerem maszynowym. PDA małego
stopnia przebiega bezobjawowo. Podobnie jak w innych przeciekach z lewej strony na prawą, rozwój
nadciśnienia płucnego objawia się wystąpieniem sinicy i zastoinowej niewydolności krążenia. Może
również wystąpić infekcyjne zapalenie wsierdzia. Wczesna chirurgiczna korekta dużego stopnia PDA
może uratować życie pacjenta.
Przesiek z Prawej strony na Lewą:
Charakteryzują się obecnością sinicy już podczas porodu jak i krótko po narodzeniu. Pojawia się,
ponieważ słabo utlenowana krew z prawej części serca przechodzi bezpośrednio do krążenia tętniczego.
Tetralogia Fallota
Tetralogia Fallota jest najczęstszą wrodzoną siniczą wadą serca (6%). Obejmuje 4 składowe:
4. ubytek przegrody międzykomorowej – VSD
5. odejście aorty znad obu komór –aorta jeździec- jako skutek dekstrapozycji aorty
6. zwężenie ujścia pnia płucnego –zwężenie drogi odpływu z prawej komory
7. przerost prawej komory
Serce jest przerośnięte, często z powodu przerostu prawej komory o kształcie buta. Proksymalny odcinek
aorty jest zazwyczaj większy niż normalnie, a średnica pnia płucnego zmniejszona. Ubytek w przegrodzie
miedzykomorowej znajduje się w błoniastej części przegrody międzykomorowej i może obejmować całą
błoniastą część przegrody lub mniejszy jej odcinek. Płatki zastawki aortalnej leżą tuż ponad ubytkiem w
przegrodzie. Droga odpływu z prawej komory jest zwężona, w niektórych przypadkach może dołączyć się
także zwężenie zastawki pnia płucnego.
Konsekwencjami TF są: przeciek z prawej strony na lewą, spadek przepływu krwi przez płuca i wzrost
przepływu przez aortę. Rozległość przecieku zależy od stopnia zwężenia drogi odpływu z prawej komory.
Jeżeli zwężenie zastawki pnia płucnego jest niewielkie, prezentuje się jako izolowany ubytek w
przegrodzie międzykmorowej, ponieważ wyższe ciśnienie po lewej stronie powoduje przeciek z lewej
strony na prawą bez objawu sinicy. Częściej jednak znaczne zwężenie ujścia płucnego powoduje
wyraźną sinice pojawiającą się w momencie narodzin lub po. –jest jeszcze dużo więcej ale ma być krótko
a to najważniejsze rzeczy.
Przełożenie tętnic głównych
Przełożenie wielkich pni tętniczych jest drugą wiodącą przyczyną wrodzonych siniczych wad serca. Z
powodu zaburzonego podziału pnia tętniczego aorta wychodzi z prawej komory, a pień płucny z lewej. W
pełnej formie krążenie płucne i duże są całkowicie oddzielonie i nie ma przecieku. Jednakże taka sytuacji
była by nie możliwa dla utrzymania życia w życiu pozamacicznym, dlatego musi jeszcze istnieć inna wada
serca związana z przeciekiem (ASD, VSD, PDA), co pozwala utlenowanej krwi płynąć prze aortę.
Zasadniczym zaburzeniem jest nieprawidłowe odejście pnia płucnego i aorty. Czasem obecny jest
pewnego stopnia przerost prawej komory spowodowany wzrostem układowego ciśnienia wpływającego
na tę jamę serca.
Dominującym objawem jest sinica. Rokowanie zależy od stopnia przecieków wewnątrz- i
zewnątrzsercowych oraz stopnia saturacji krwi tętniczej.
V 3. Haemopericardium i ruptura cordis.
[zyzio/siwy]
Ruptura cordis – pęknięcie serca, zdarza się gdy mięsień jest osłabiony (najczęściej zawał, rzadziej ropień).
Worek osierdziowy jest wtedy nienaruszony. Uszkodzona tk mięśniowa wokół pęknięcia nie kurczy się w
czasie skurczu i nie zamyka otworu. Dlatego krew wypływa swobodnie do worka osierdziowego. Podobne
skutki (tamponadę) powoduje pęknięcie serca po tępym urazie KLP (np. Wypadek samochodowy). Innym
przykładem jest uraz ostrym narzędziem (np. Nożem). Po pierwsze następuje rozcięcie worka
osierdziowego. Po drugie zostaje skaleczony mięsień zdrowy, jędrny, kurczący się wokół rany. Dlatego
może być ona zaciskana podczas skurczu, a pewna ilość krwi wydostaje się do worka osierdziowego
podczas rozkurczu. W przypadku punkcikowych wybroczynek mamy do czynienia z plamami Tardieu.
Haemopericardium – krwiak worka osierdziowego. Występuje w przypadku nieprzerwania ciągłości worka
osierdziowego. Intensywne krwawienie do przestrzeni worka osierdziowego, nawet do 500ml powoduje
uciśnięcie naczyń wieńcowych, żyły główne i płucne lub ich ujścia do przedsionków. Utrudnia to dopływ
krwi do serca, które otrzymuje jej coraz mniej. Serce pracuje jako pusta pompa tłocząca. Krew uciska serce.
Na stole sekcyjnym obserwujemy puste komory.
V 4. Zapalenie wysiękowe osierdzia.
[siwy]
Pericarditis exsudativa – może być; surowicze, surowiczo-włóknikowe, ropne, posokowate lub krwotoczne.
Do zapalenia surowiczego dochodzi w przebiegu choroby gośćcowej (p. rheumatica). W przypadku
zapalenia włóknikowego, szarożółtawe masy włókniaka zlepiają osierdzie z nasierdziem. Ilość włóknika w
worku osierdziowym może wynosić od ledwie widocznych nalotów do złogów grubości kilku mm. Złogi te
znajdują się zawsze na nasierdziu w największej ilości u podstawy serca. Zapalenie ropne worka
osierdziowego polega na gromadzeniu się w nim ropy lub posoki. Niekiedy zdarza się ropne zapalenie z
odmą (pneumopyopericarditum) w skutek połączenia się ropnia płuca z workiem osierdziowym, oczywiście
jeśli ten ropień łączy się z oskrzelem.
Zejściem zapalenia są rozległe lub ograniczone zrosty. Śladem rozerwanych zrostów
powrózkowatych bywają plamy mleczne. W pewnych przypadkach organizacja wysięku włóknikowego
powoduje znaczny rozrost tkanki łącznej w worku osierdziowym. Worek taki nie tylko zarasta, ale stanowi
twardą powłokę serca grubości do 1.5 cm. Zmianę taką nazywa się zapaleniem zaciskającym osierdzia
(pericarditis constrictiva). W takich warunkach jest bardzo utrudniony rozkurcz komór, może nastąpić
zaciśnięcie żył głównych do przedsionka prawego.
V 5. Rodzaje martwicy mięśnia sercowego.
[clov]
Martwica mięśnia sercowego najczęściej przybiera postać martwicy skrzepowej i stopniowo nabiera
cechy martwicy rozpływanej, rzadziej jest od początku rozpływna.
Martwica skrzepowa przeważnie zajmuje sporą część mięśnia (gdy średnica przekracza 1 cm →
ZAWAŁ), rzadko występuje w postaci drobnych ognisk średnicy kilku milimetrów (mikrozawał); dotyczy
mięśnia i zrębu, tkanka martwicza wywiera działanie chemotaktyczne na granulocyty. [morfologia: PATRZ
ZAWAŁ pkt. 15, 16, 17]
Postać martwicy skrzepowej z węzłami skurczu zwykle ograniczona do pojedynczych komórek,
ale bywa również rozsiana w całym mięśniu. Jest to następstwo uszkodzenia błony komórkowej i
wniknięcia wapnia do wnętrza komórki. W efekcie następuje silny skurcz, rozerwanie miofibryli,
rozpadnięcia innych organelli, pozostaje jedynie sarkolema. Nie ma neutrofili, pojawiają się natomiast
makrofagi, po fagocytozie – ognisko włóknienia. Występuje w przypadku: niedotlenienia w skutek
miażdżycy wieńcowej, w zapaleniu mięśnia sercowego, w nadciśnieniu tętniczym, w sąsiedztwie
typowego zawału, po operacjach serca, w razie uszkodzenia mózgu, w przypadku guza
chromochłonnego nadnerczy.
Martwica rozpływna (miocytoliza, myocytolysis) dotyczy zwykle pojedynczych komórek, czasem
ich grup, tworzą ogniska średnicy do 1,5 – 2 mm. Zawartość sarkoplazmy rozpuszcza się, komórka sprawia
wrażenie pustej. Przyciąganie makrofagów. Po ostatecznym rozpuszczeniu komórki tworzy się blizna.
Powstaje w efekcie: niedotlenowania, mocznicy, u alkoholików, po wstrząsach insulinowych, w dystrofiach
nerwowo-mięśniowych,
V 6. Kardiomiopatie wtórne i pierwotne.
[kwach]
Kardiomiopatie oznaczają schorzenia m. Sercowego, bez sprecyzowania czy jest zmiana zapalna czy
zwyrodnieniowa. Wynika to z faktu, że klinicznie nie można określić ściśle typu uszkodzenia m. Sercowego.
Kardiomiopatie pierwotne
Kardiomiopatia przerostowa. (cardiomyopathia hypertrophica) – ma dwie postacie morfologiczne. Postać
pierwsza wiąże się ze zwężeniem drogi odpływu komory lewej czyli zwężeniem podstawkowym ujścia
aorty. W 20% przypadków choroba występuje rodzinnie. W jej powstawaniu bierze się pod uwagę
mechanizmy immunizacyjne (wykryto przeciwciała przeciw sercowe). Istotą sprawy jest przerost przegrody
międzykomorowej, najwyraźniejszy w części górnej. Pojawiają się wałowate zgrubienia skierowane do
światła komory lewej, a więc zwężają drogę odpływu i ujścia aorty. Utrudnienie przepływu powoduje
przerost wolnej ściany komory na tle przeciążenia ciśnieniowego. W drugiej postaci nazywa się
kardiomiopatią przerostową bez zwężenia. Zmiana histologiczna jest tego samego typu. Dotyczy całego
mięśnia komory lewej. Również grozi nagłą śmiercią.
Wyróżnia się również kardiomiopatię rozstrzeniową ( ) polega na przeroście niewyrównanym mięśnia
wszystkich jam serca. Przede wszystkim obu komór. Kardiomiopatie zaciskające stanowią grupę chorób
różniących się między sobą. Jednoczesne włóknienie wsierdzia i m. Sercowego. Choroby spotykane w
afryce i ameryce płd.
Kardiomiopatie wtórne. - kardiomiopatie na tle zakażenia lub zarażenia m. Sercowego i prowadzą do jego
zapalenia. Cechuje je uszkodzenie kardiomiocytów, naciek zapalny ropny lub nieropny. Zakażenia
bakteryjne, ricketsiami, wirusami, prowadzą do zapalenia śródmiąższowego serca. Obfitość nacieku bywa
różna i od niej zależą skutki. Niewielkie zmiany morfologiczne i czynnościowe w EKG zdarzają się dość
często w przebiegu chorób wirusowych, mięsień sercowy, bywa terenem zmian w przypadku układowych
chorób tkanki łącznej, zaczynają się one od zwyrodnienia śluzowatego i włóknikowatego, po których
kolejnej fazie tworzą się guzki Aschoffa. Mogą występować w całym sercu. Najwięcej jest ich w zastawkach,
a także w przegrodzie i górnej części ściany tylnej komory lewej. Guzkom towarzyszą nieswoiste nacieki
zapalne z limfocytów, komórek plazmatycznych, histocytów.
Możemy wyróżnić odosobnione zapalenie mięśnia sercowego (miocarditis izolata Fiedler). Jest zapaleniem
o nieznacznym tle i dlatego ściśle biorąc należało by je zaliczyć do kardiomiopatii pierwotnych.
Kardiomiopatia połogowa (niewydolność mięśnia sercowego) pojawiająca się od 2 tygodnia ciąży u kobiet,
częściej u murzynek.
V 7. Zwłóknienie sprężyste
wsierdzia.
[rudi]
Fibroelastoza wsierdzia (fibroelastosis endocardii) jest rzadką chorobą o nieznanej przyczynie (być
może jest to zejście zapalenia wsierdzia w okresie życia płodowego) charakteryzująca się ogniskowym
lub rozlanym zgrubieniem i włóknieniem wsierdzia z wyraźnym pomnożeniem elementów
sprężystych. Występuje zwykle w lewej komorze, najczęściej w pierwszych dwóch latach życia, rzadko u
dorosłych. Charakterystyczna jest dla niej obecność obfitej tkanki włóknisto-sprężystej, która nadaje
powierzchni wsierdzia wygląd porcelany. Zmiany mogą być ograniczone lub obejmować całą
powierzchnie komory. Włókna wnikają od wsierdzia w mięsień sercowy, zaburzona jest kurczliwość
serca; usztywniają wsierdzie, pogrubiają, otaczają naczynia. Może dojść nawet do zawału serca.
Często związana jest z występowaniem wrodzonych wad serca (najczęściej niedrożność zastawki
aortalnej). Fibroelastoza wsierdzia nie jest prawdopodobnie odrębną jednostką chorobową. Sugeruje się
także, że jej przyczyną w niektórych przypadkach może być nieprawidłowa reakcja na poszerzenie
komory podczas życia płodowego. Występowanie w formie ogniskowej może nie powodować zaburzeń
funkcjonalnych. Natomiast w postaci rozlanej szczególnie u dzieci niewydolność serca postępuje szybko,
prowadząc do zejścia śmiertelnego.
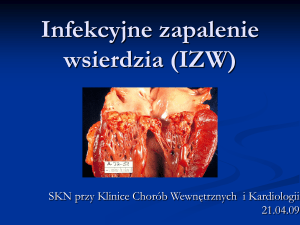
V
8.
Zapalenie
wsierdzia
–
podział
,
etiopatogeneza.
[kimi]
Zapalenie wsierdzia (endocarditis) może dotyczyć zastawek (e. valvuris), strun ścięgnistych (e. chordalis)
oraz wsierdzia ściennego (e. parietalis). Oznaką morfologiczną zapalenia wsierdzia jest tworzenie
brodawkowatych lub polipowatych skrzeplin na jego powierzchni, uszkodzenie zastawki z wytworzeniem w
niej ubytków, wreszcie włóknienie i twardnienie zastawki. Dlatego też jako podstawowe typy
morfologiczne wyróżnia się:
- zapalenie brodawkowate (polipowate, e. verrucosa, polyposa)
- wrzodziejące (e. ulcerosa)
- i włókniste (e. fibrosa).
Zależnie od przyczyny zapalenia skrzepliny mogą być bardzo drobne albo duże, polipowate. Zapalenie
wsierdzia bywa jednym z przejawów choroby gośćcowej, może się także rozwinąć wskutek zakażenia
zastawek.
Zapalenie zastawek w chorobie gośćcowej (e. rheumatica, valvitis rheumatica). Płatki zastawki
stopniowo grubieją, tracą przejrzystość. Na powierzchni zwróconej do prądu krwi tworzą się drobne,
bladoróżowe skrzepliny w postaci brodawek o średnicy nie przekraczającej 2-3 mm. Pojawiają się one w
pobliżu brzegu, wzdłuż linii styku zastawek, a także w strunach ścięgnistych. Brodawki te tworzą
charakterystyczny grzybek.
Zmiana chorobowa zaczyna się w pierścieniu ścięgnistym zastawki i stopniowo obejmuje ją całą. Zastawka
jest obrzmiała, wrastają do niej naczynia włosowate, pojawiają się nacieki z limfocytów i komórek
plazmatycznych. Tuż pod śródbłonkiem zrąb zastawki ulega zwyrodnieniu włóknikowatemu. W tym miejscu
do chodzi do uszkodzenia śródbłonka i powstania skrzeplin. Są one drobne, brodawkowate, szybko ulegają
organizacji, silnie przylegają do zastawki i dlatego rzadko stają się materiałem zatorowym.
Zapalenie wsierdzia na tle zakażenia. Bakterie dostają się do serca wraz z krwią i osiedlają się
na zastawkach. Zapalenie na tym tle może mieć dwie postacie morfologiczne:
* zapalenie polipowato-wrzodziejące (e. polyposo-ulcerosa), klinicznie bardzo ostre, wywoływane przez
gronkowce, paciorkowce, bakterie Gram-ujemne, paciorkowce zapalenia płuc, Candida albicans.
Zakażenie dotyczy zastawek uprzednio nie zmienionych. Skrzepliny na zastawkach (przede wszystkim
dwudzielnej lub aorty) są polipowate, duże i kruche. Niszczenie zastawki prowadzi do jej niedomykalności.
* zapalenie polipowate i włókniste (e. polyposa et fibrosa) o przebiegu znacznie dłuższym niż w zapaleniu
poprzednim. Wywołane jest przez paciorkowca zieleniejącego (Streptococcus viridans). Zakażenie dotyczy
najczęściej zastawek uprzednio zmienionych przez chorobę gośćcową. Na zastawkach tworzą się duże
polipowate skrzepliny.
W obu postaciach zapalenia na tle zakażenia kruche zakażone zakrzepy mogą się łatwo odrywać i stanowić
materiał zatorowy w wielu narządach, najczęściej w mózgu. Drobne zatory bakteryjne są przyczyną
punkcikowych wybroczyn w skórze, spojówkach i dnie oka. Dochodzi też do kłębuszkowego ogniskowego
zapalenia nerek.
Zapalenie brodawkowate wsierdzia w przebiegu liszaja rumieniowatego trzewnego, tzw.
zapalenie Libmana i Sacksa. Polega na tworzeniu się skrzeplin na obu powierzchniach zastawek. Zakrzepy
te są większe niż w przypadkach choroby gośćcowej, ale mniejsze niż w bakteryjnym zapaleniu wsierdzia.
Są płaskie, często dochodzą do podstawy zastawki, zajmują kieszonki zastawek półksiężycowatych
(lokalizacja patognomoniczna) obejmują wsierdzie ścienne i struny ścięgniste. Choroba dotyczy zwykle
kilku zastawek. Skrzepliny rzadko odrywają się i tworzą zatory.
Zapalenie wsierdzia zastawkowego w kile trzeciorzędowej. Może objąć zastawki aorty. Płatki
jej grubieją i nieco sztywnieją, zwiększa się też odstęp między nimi. Na powierzchni nie ma skrzeplin.
Zmiana prowadzi do niedomykalności zastawki aorty.
V 9. Zapalenie mięśnia sercowego w chorobie reumatycznej.
[zyzio/siwy]
Ostra reumatyczna choroba serca charakteryzuje się występowaniem rozsianych ognisk zapalenia
występujących we wszystkich warstwach serca. Ogniska te uformowane są w drobne ziarniaki Aschoffa.
Centrum takiego guzka tworzy ognisko zwyrodnienia włóknikowatego otoczone jest przez naciek
komórkowy, w którym dominują limfocyty T i makrofagi nazywane komórkami Anitschkowa. Komórki te,
swoiste dla zapalenia serca w gorączce reumatycznej, mają obfitą amfochłonną cytoplazmę, centralnie
położone okrągłe lub owalne jądro. Jego chromatyna tworzy cienką sfalowaną wstążkę przypominającą
gąsienicę. W nacieku obecne są także plazmocyty i powstałe z makrofagów komórki wielojądrzaste.
Zmiany zapalne w mięśniu sercowym, w większości w postaci guzków Aschoffa, lokalizują się głównie w
sąsiedztwie naczyń.
W osierdziu guzkom tym towarzyszy wysięk surowiczo-włóknikowy lub włóknikowy, zwykle resorbujący
się.
We wsierdziu ściennym i zastawkowym tworzą się ogniska martwicy włóknikowatej. W obrębie zastawki
mitralnej takie zmiany powstają na powierzchni nitek ścięgnistych i wzdłuż linii zamknięcia płatków.
Powodują one formowanie się drobnych (1-3mm) brodaweczkowatych skrzeplin (zapalenie reumatyczne,
brodaweczkowate wsierdzia, endocardis rheumatica). We wsierdziu ściennym lewego przedsionka tworzą
się plamy macCalluma (zgrubienia), jako skutek zapalnych zmian podwsierdziowych i regularnych
uderzeń fali zwrotnej strumienia krwi.
Zmiany te nie wywołują istotnych zaburzeń w pracy serca.
Przewlekła reumatyczna choroba serca powstaje wskutek procesów gojenia w obrębie stref ostrego
zapalenia i związanych z nimi włóknieniem i waskuaryzacją płatków zastawek. Uszkodzeniu ulegają
przede wszystkim płatki zastawek lewego serca, którego końcowym efektem jest ich zgrubienie i trwałe
zniekształcenie. Zastawka mitralna zajęta jest niemal zawsze. W badaniu makroskopowym widoczne jest
zgrubienie płatków i ich zrosty w części przyspodiłowej. Tworzy to obraz zwężenia, którego
zaawansowany stan określany jest mianem rybiego pyska lub dziurki guzika. Nitki ścięgniste ulegają
zgrubieniu, skróceniu i zrostom. Decyduje to o wystąpieniu niedomykalności. Zwężenie i niedomykalność
zastawki mitralnej często występują razem. Takie same jakościowo zmiany dotyczą także zastawek
prawego serca. Są one jednak rzadsze i zwykle słabiej wyrażone. Przewlekła reumatyczna choroba we
wsierdziu sprzyja rozwojowi jego infekcyjnego zapalenia.
W znacznym zwężeniu mitralnym (ujście żylne lewe), lewy przedsionek ulega postępującemu
poszerzeniu. Często zawiera zakrzepy, zwłaszcza w obrębie uszka. W związku z występowaniem arytmii,
są one źródłem powikłań zatorowych. Utrzymujące się bierne przekrwienie płuc wywołuje zmiany w ich
zrębie, w tym naczyniowe. Prowadzi to do rozwoju nadciśnienia płucnego. W “czystej” stenozie mitralnej
lewa komora pozostaje niezmieniona. Przy niedomykalności rozwija się jej rozstrzeń i przerost wskutek
przeciążenia objętościowego. Stenoza aortalna powoduje również podobne zmiany w lewej komorze, są
one jednak skutkiem przeciążenia ciśnieniowego.
V 10. Nabyte wady serca (postaci morfologiczne).
[clov]
Nabytą wadą serca (vitium cordis acquisitum) nazywa się trwałe zniekształcenie aparatu zastawkowego,
prowadzące do niedomykalności zastawki (insuficientia valvae), zwężenia odpowiedniego ujścia (stenosis
ostii) lub jednoczesnego wystąpienia obu tych zjawisk.
Niedomykalność zastawek powoduje przepływ zwrotny krwi, najczęściej jest następstwem skrócenia
płatków zastawki. Może być efektem: pęknięcia struny ścięgnistej, płatka zastawki lub mięśnia
brodawkowatego w urazie mechanicznym; pęknięcia mięśnia w przypadku zawału, pęknięcia płatka lub
struny w przypadku zapalenia na tle zakażenia; jako powikłanie operacji serca (np. przepływ
okołozastawkowy przy wszczepieniu sztucznej zastawki).
Niedomykalność bezwzględna – zależna od uszkodzenia organicznego zastawki
Niedomykalność względna – następstwo rozciągnięcia pierścienia włóknistego zastawki bez zmian w
samych jej płatkach
Niedomykalność czynnościowa – gdy czynność aparatu zastawkowego w czasie skurczu jest
upośledzona, pierścień i płatki są prawidłowe. Występuje w kardiomiopatii przerostowej.
Zwężenie ujścia stwarza opór dla przepływu krwi, zwężenie ujść przedsionkowo-komorowych →
utrudniony przepływ do komór, zwężenie ujść głównych tętnic → utrudniony odpływ z komór. Najczęściej
powstaje w efekcie choroby naturalnej, ale może być też niepożądanym skutkiem operacji (np. wszycie
wysokoprofilowej zastawki w ujście mitralne).
Wady pozazastwkowe: występują sporadycznie, może to być ubytek przegrody międzykomorowej (w
skutek jej pęknięcia w przebiegu zawału serca lub tępego urazu klatki piersiowej) lub przetoka tętniczożylna (następstwo urazu zdrowej lub samoistnego pęknięcia zmienionej ściany naczynia)
W przebiegu wad występuje przeciążenie ciśnieniowe lub objętościowe (przystosowawczy przerost
mięśnia), następnie niewydolność. Zmiany morfologiczne występują również w naczyniach wieńcowych,
tworzą się zakrzepy w jamach serca → mogą być źródłem zatorów, zmieniona zastawka łatwiej ulega
zakażeniu.
Najczęstsze wady:
Zwężenie ujścia przesionkowo-komorowego prawego (zwężenie trójdzielne, stenosis ostii
atrioventricularis dextri)
Zwężenie ujścia przesionkowo-komorowego lewego (zwężenie mitralne, stenosis ostii atrioventricularis
sinistri, stenosis mirtalis)
Niedomykalność zastawki dwudzielnej (insuficientia valvae bicuspidalis)
...
Plik z chomika:
kasiula264
Inne pliki z tego folderu:
!PATOMORFOLOGIA SKRYPT 2008 UML!.pdf (4662 KB)
I .PRZEDMOWA DO SKRYPTU.doc (18 KB)
I a Patomorfologia ogólnie.doc (86 KB)
I Zmiany wsteczne.doc (127 KB)
II Zaburzenia w krążeniu.doc (117 KB)
Inne foldery tego chomika:
kosci
patologia kości cz.2
patologia piersi
PATOLOGIA Stachura Domagała t.1
patologia węzłów chłonnych i szpiku cz.2
Zgłoś jeśli naruszono regulamin
Strona główna
Aktualności
Kontakt
Dla Mediów
Dział Pomocy
Opinie
Program partnerski
Regulamin serwisu
Polityka prywatności
Ochrona praw autorskich
Platforma wydawców
Copyright © 2012 Chomikuj.pl