Resuscytacja
A.D. 2008
Międzynarodowy Komitet
ds. Resuscytacji (ILCOR)
Wytyczne 2000 i 2005
Resuscitation 1999;2:71-8
Resuscitation 2005;67, S1 - 2
Asystole lub bradykardia
u DZIECI
Przede wszystkim z powodu
niewydolności oddechowej
Brak nagłej śmierci sercowej
4
Warunki powodzenia resuscytacji
Prawidłowy przepływ informacji pozwala
przewidzieć większość stanów
wymagających resuscytacji
Czynniki ryzyka – znane
Szkolenie personelu medycznego
Sprawny i dostępny sprzęt i leki resuscytacyjne
5
Personel medyczny
Szkolenie całego personelu należy powtarzać
przynajmniej raz do roku
W czasie każdego porodu obecna musi być
przynajmniej 1 wyszkolona osoba
6
Trzy podstawowe zasady
1.
Myśl pozytywnie
2.
Działaj spokojnie
3.
Działaj szybko
Pierwsza pomoc
Udrożnienie dróg oddechowych
Zabezpieczenie wymiany gazowej
Ułożenie w pozycji bezpiecznej
Wstępne rozpoznanie
Wezwanie pomocy
Podstawowe zabiegi lecznicze
Udrożnienie dróg
oddechowych
Usunąć protezy, wydzielinę, wymioty
Unieść żuchwę tak, aby dolne zęby
zachodziły za przednie
Upewnić się, czy pacjent oddycha
Zabezpieczenie wymiany gazowej
Oddycha?
Tak
Nie
Poprawić drożność
dróg oddechowych
Założyć rurkę ustnogardłową
Pozycja bezpieczna
Ew sztuczne
oddychanie
Rurka ustno-gardłowa (Geudel, Mayo)
Sztuczne oddychanie
SEKWENCJA RESUSCYTACJI
A - Airway
B - Breathing
C - Circulation
D - Drugs
13
Prawidłowe ułożenie
14
Nieprawidłowe ułożenie
Zalecenia ILCOR dla noworodków
Rozpocząć wentylację płuc, gdy pomimo
stymulacji brak oddechu, lub gdy akcja
serca jest poniżej 100/min
Masaż serca, gdy pomimo wentylacji
(30 sek) akcja serca jest poniżej 60/min
Sztuczne oddychanie
Wentylacja workiem i maską
Podstawowa umiejętność do opanowania
Zwykła ruchomość klatki piersiowej
Możliwe długotrwałe prowadzenie
Korzystne zastosowanie PEEP (?)
20
Jeżeli wentylacja przedłuża się,
należy założyć sondę do żołądka
Maska krtaniowa
Intubacja
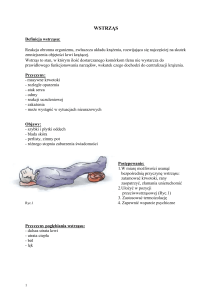
Objawy zatrzymania krążenia:
•
Brak oddechu
•
Brak tętna, ew bradykardia
< 60/min
Zalecenia ILCOR - c.d.
Masaż serca / wentylacja - 1:3 ,
tzn. na 3 uciśnięcia mostka
przypada 1 wdech
Na minutę przypada 30 wdechów
i 90 ucisków na mostek
25
Masaż serca – metoda kciuków
27
Metoda alternatywna
28
Wentylacja + masaż serca
1 oddech
3 uciski
Podanie adrenaliny
Gdy pomimo wentylacji i masażu serca
przez 30 sek. HR < 60/min
Dawka 0.01 - 0.03 mg/kg
Brak reakcji - odma ?, zła wentylacja ?
Dotchawicza podaż adrenaliny
Dawka wyższa – 0,1 mg/kg
Efekt utrzymuje się dłużej
Płyny
Izotoniczne krystaloidy (0,9% NaCl)
Nie - glukoza
Nie - albuminy
Cztery podstawowe badania
1.
Gazometria
2.
Poziom glikemii
3.
Jonogram z Ca
4.
Htk
++
Kiedy NaHCO3 , calcium ?
1. NaHCO3 (4.2%) - gdy brak
efektu drugiej dawki adrenaliny
2. Calcium - przy hipokalcemii ,
hiperkaliemii, hipermagnezemii
34
Skuteczna wentylacja znacznie lepiej
wyrównuje kwasicę niż podanie wodorowęglanu sodu
Podaż leków w CPR
DOŻYLNA
DOTCHAWICZA
ew. DOSZPIKOWA
Żyła szyjna zewnętrzna
Podaż doszpikowa leków
Ellemunter H i wsp. Arch Dis Child 1999;80:F7475
Niewskazane w resuscytacji:
Atropina
Izoprenalina
Steroidy
Glukoza
ILCOR nie zaleca:
Resuscytacji z użyciem 21% tlenu
Podawania dużych dawek adrenaliny
Dylemat
Powietrze czy 100 % tlen ?
Tan A, Schulze A, i wsp. Air versus oxygen for resuscitation
of infants at birth (Cochrane Review). The Cochrane Library,
Issue 3, 2004. Chichester, UK: John Wiley & Sons, Ltd.
Jaka temperatura ?
Hipotermia po resuscytacji
Przez 12-24 godzin u dorosłych
i donoszonych noworodków
(prawdopodobnie także dzieci)
należy stosować hipotermię (34-35o C)
Nie podejmowanie resuscytacji
Wiek płodowy < 23 tygodnie
Masa ciała < 400 g
Stwierdzona trisomia 13 lub 18
Bezmózgowie
Zaprzestanie resuscytacji - po 10 minutach
gdy brak jest krążeni pomimo prawidłowego działania
Resuscytacja dzieci
Pacjent pediatryczny
Noworodek: od urodzenia do 1 miesiąca życia
Niemowlę: od 1 miesiąca życia do 1 roku życia
Dziecko: od 1 roku życia do okresu pokwitania
Nie jest ważne ścisłe określenie wieku dziecka,
jeśli ratownik uważa że poszkodowany jest
dzieckiem, należy użyć algorytmów dla
pacjentów pediatrycznych.
BLS wykonywany przez
ratowników przedmedycznych
Po stwierdzeniu zatrzymania krążenia
należy wykonać 5 oddechów ratowniczych
a następnie rozpocząć resuscytację w
stosunku 30 uciśnięć klatki piersiowej do
2 oddechów ratowniczych.
BLS wykonywany przez
personel medyczny
W przypadku stwierdzenia NZK stosunek
uciśnięć do wentylacji wynosi 15:2.
Samotny ratownik może prowadzić
resuscytację używając stosunku 30:2.
Resuscytacja
dzieci
NIE REAGUJE
Wołaj o pomoc
Udrożnij drogi oddechowe
NIE ODDYCHA PRAWIDŁOWO
5 oddechów ratowniczych
15 uciśnięć klatki piersiowej
2 oddechów ratowniczych
15 uciśnięć klatki piersiowej
Po 1 minucie RKO zadzwoń 112 lub narodowy numer ratunkowy 997 (przyp. tłum.)
Uciski klatki persiowej = masaż serca
Defibrylacja u dzieci
VF/ VT w NZK u dzieci występuje rzadko
(3,8-19%)
Zaleca się stosowanie defibrylacji energią
4J/kg zarówno w przypadku defibrylatorów
jedno- jak i dwufazowych.
Położenie elektrod
Circulation 2000;102:I-60-I-76
Copyright ©2000 American Heart Association
AED (Automated External
Defibrillator)
AED (Automated External
Defibrillator)
Programy wczesnej defibrylacji i publicznego dostępu
do niej zwiększają częstość
podejmowania resuscytacji
i defibrylacji przez świadków
Defibrylator półautomatyczny
Ocena– lek – defibrylacja –
resuscytacja (RKO)
RKO
RKO
RKO
RKO
RKO
VF
Adrenalina
1mg
Amiodaron
300mg
Adrenalina
1mg
Defibrylacja
Jest jedną z kilku interwencji o udowodnionym
naukowo pozytywnym wpływie na przeżywalność
pacjentów z NZK w mechanizmie VF/VT.
RKO przed defibrylacją
Jest sensowne aby personel medyczny
prowadził przed defibrylacją RKO przez
około 2 minuty (5 cykli 30:2) w
przypadkach kiedy pacjent przez długi
czas był nieprzytomny a nikt nie podjął
wcześniej resuscytacji.
1 czy 3 defibrylacje
Zaleca się wykonywanie
pojedynczych defibrylacji w
odstępach 2 minutowych.
Brak dowodów
potwierdzających większą
skuteczność jednego
kształtu fali dwufazowej lub
defibrylatora nad innymi.
Leczenie zadławienia
u dzieci
efektywny kaszel
nieefektywny kaszel
Przytomny
Nieprzytomny
Udrożnij dr. oddechowe
5 oddechów
ratowniczych
Rozpocznij RKO
5 uderzeń w okolicę
międzyłopatkową
5 uciśnięć
(kl piersiowej u niemowląt)
(nadbrzusza u dzieci
>1 roku życia)
Zachęcaj do kaszlu
Kontynuuj ocenę do
momentu pogorszenia
się stanu
poszkodowanego i
wystąpienia
nieefektywnego kaszlu
lub usunięcia ciała
obcego
Dziękuję za uwagę