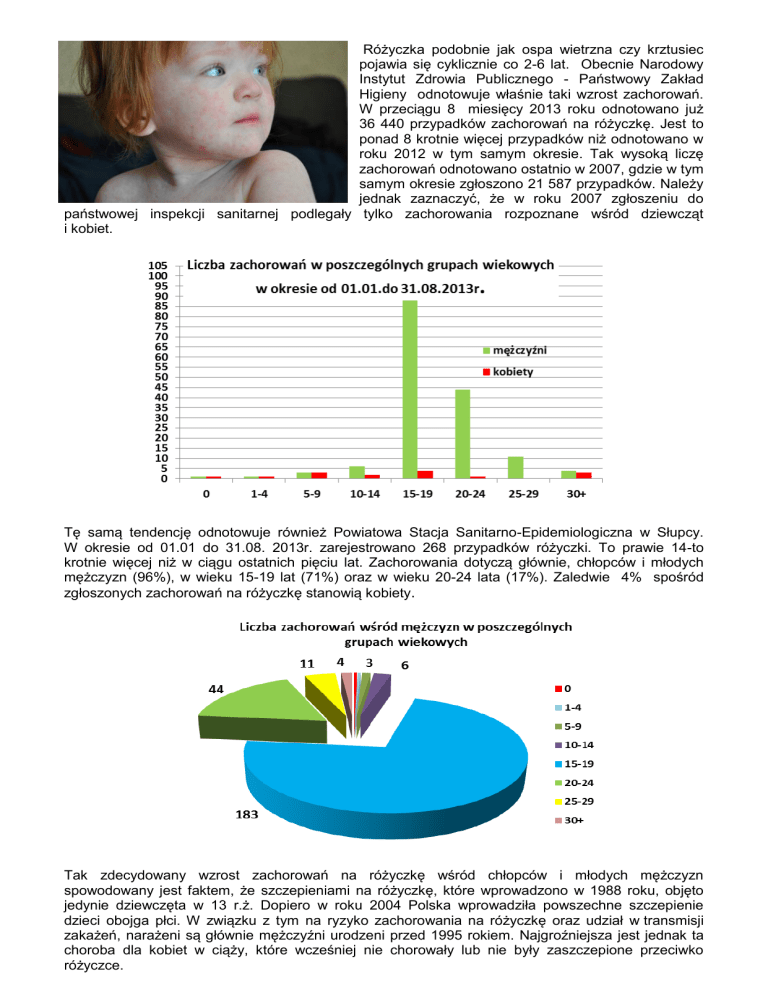
Różyczka podobnie jak ospa wietrzna czy krztusiec
pojawia się cyklicznie co 2-6 lat. Obecnie Narodowy
Instytut Zdrowia Publicznego - Państwowy Zakład
Higieny odnotowuje właśnie taki wzrost zachorowań.
W przeciągu 8 miesięcy 2013 roku odnotowano już
36 440 przypadków zachorowań na różyczkę. Jest to
ponad 8 krotnie więcej przypadków niż odnotowano w
roku 2012 w tym samym okresie. Tak wysoką liczę
zachorowań odnotowano ostatnio w 2007, gdzie w tym
samym okresie zgłoszono 21 587 przypadków. Należy
jednak zaznaczyć, że w roku 2007 zgłoszeniu do
państwowej inspekcji sanitarnej podlegały tylko zachorowania rozpoznane wśród dziewcząt
i kobiet.
Tę samą tendencję odnotowuje również Powiatowa Stacja Sanitarno-Epidemiologiczna w Słupcy.
W okresie od 01.01 do 31.08. 2013r. zarejestrowano 268 przypadków różyczki. To prawie 14-to
krotnie więcej niż w ciągu ostatnich pięciu lat. Zachorowania dotyczą głównie, chłopców i młodych
mężczyzn (96%), w wieku 15-19 lat (71%) oraz w wieku 20-24 lata (17%). Zaledwie 4% spośród
zgłoszonych zachorowań na różyczkę stanowią kobiety.
Tak zdecydowany wzrost zachorowań na różyczkę wśród chłopców i młodych mężczyzn
spowodowany jest faktem, że szczepieniami na różyczkę, które wprowadzono w 1988 roku, objęto
jedynie dziewczęta w 13 r.ż. Dopiero w roku 2004 Polska wprowadziła powszechne szczepienie
dzieci obojga płci. W związku z tym na ryzyko zachorowania na różyczkę oraz udział w transmisji
zakażeń, narażeni są głównie mężczyźni urodzeni przed 1995 rokiem. Najgroźniejsza jest jednak ta
choroba dla kobiet w ciąży, które wcześniej nie chorowały lub nie były zaszczepione przeciwko
różyczce.
Różyczka (rubivirus) to choroba wywoływana przez wirusa różyczki, który przenosi się drogą
kropelkową, przez kontakt z osobą chorą, zakażającą zanim jeszcze wystąpią u niej widoczne
objawy.
W ponad połowie przypadków objawy choroby są łagodne lub nie występują w ogóle. Trudno też na
podstawie samych objawów klinicznych stwierdzić, że mamy do czynienia z różyczką. Podobny obraz
zmian skórnych może być wywołany przez parwowirusy, EBV, wirusa odry, adenowirusy,
enterowirusy lub bakterie takie jak paciorkowce wywołujące płonicę. Również reakcje alergiczne
organizmu i osutki polekowe ( wysypka) mogą dawać podobne objawy.
OBJAWY ZAKAŻENIA
Przebieg różyczki można podzielić na charakterystyczne, występujące po sobie etapy:
objawy zwiastunowe, które przypominają grypę. Wśród nich wymienia się: złe samopoczucie, ból
głowy i mięśni, zapalenie gardła i suchy kaszel, katar, zapalenie spojówek, stan podgorączkowy,
utratę apetytu. Objawy zwiastunowe trwają kilka dni.
replikacja wirusa. Powiększenie i bolesność węzłów chłonnych karkowych, potylicznych,
zausznych i szyjnych spowodowana jest rozmnażaniem się w nich wirusa. Pojawienie się tego
objawu poprzedza wystąpienie wysypki i może utrzymywać się do kilku tygodni.
okres osutkowy (wysypkowy) charakteryzuje się wystąpieniem plamistej lub plamisto-grudkowej
wysypki. Pierwsze różowe plamki pojawiają się na twarzy, najczęściej za uszami, następnie na
tułowiu, a po 1-2 dniach plamki występują na kończynach. Czasem zmianom skórnym towarzyszy
swędzenie. Czerwone plamki mogą występować również na podniebieniu miękkim i błonach
śluzowych jamy ustnej (plamki Forheimera). Wysypka znika po 2-3 dniach bez pozostawienia
przebarwień. Może wystąpić nieznaczne łuszczenie się skóry.
LECZENIE I POWIKŁANIA
W przypadku zachorowania na różyczkę nabytą nie stosuje się żadnego swoistego leczenia.
Standardowo wdraża się leczenie objawowe łagodzące dolegliwości bólowe, obniżające
podwyższoną temperaturę ciała czy łagodzące swędzenie zmian skórnych.
Istotne jest szybkie rozpoczęcie leczenia w przypadku wystąpienia powikłań. W zapaleniu
stawów podaje się pacjentom niesteroidowe leki przeciwzapalne (NLPZ), a w małopłytkowości
(najczęściej dotyczącej dzieci) pochodne kortyzonu. Powikłania mogą również dotyczyć centralnego
układu nerwowego i wywoływać zapalenie mózgu, które może wystąpić po tygodniu od pojawienia
się wysypki. Jest ono poważnym powikłaniem, dlatego leczenie powinno być rozpoczęte jak
najszybciej, a pacjent natychmiast winien być przyjęty do szpitala.
Najgroźniejszym powikłaniem jest embriopatia różyczkowa (różyczka wrodzona) lub CRS
(zespół Gregga, ang. congenital rubella syndrome, CRS - zespół wad wrodzonych), które występuje
w przypadku zakażenia kobiet ciężarnych nieuodpornionych wobec różyczki.
Zarówno
zakażenia przebiegające jawnie, jak i bezobjawowo są bardzo groźne dla dziecka. Namnażające się
w łożysku wirusy są uwalniane do płodu. Do zakażenia łożyska dochodzi 10 dni po wystąpieniu osutki
- wysypki u kobiety, a do zakażenia płodu – w ciągu 20–30 dni.
Badania wskazują, że największe ryzyko zakażenia płodu istnieje w pierwszym trymestrze
ciąży i zmniejsza się do zera po 20-tym tygodniu ciąży. Może wtedy dochodzić do poronień
samoistnych. Jednak najczęstszym następstwem zakażenia wewnątrzmacicznego jest głuchota
(uszkodzenie ucha wewnętrznego), zaburzenia gałki ocznej (zaćma, retinopatia, małoocze, jaskra),
niesinicze wady serca (przetrwały przewód tętniczy, ubytki przegrody międzykomorowej, zwężenie
tętnicy płucnej) oraz małogłowie z upośledzeniem rozwoju umysłowego. Poza wymienionymi
objawami w wyniku przewlekłego zakażenia wirusem różyczki obserwuje się także śródmiąższowe
zapalenie płuc, zapalenie wątroby, zapalenie mięśnia sercowego, zapalenie mięśni, zapalenie nerek
oraz zapalenia opon mózgowo-rdzeniowych i mózgu, a także przewlekłą osutkę i skazę
małopłytkową. Dzieci z zakażeniem wewnątrzpłodowym są zakaźne przez wiele miesięcy, a nawet
lat. Niekiedy powikłania występują także u dzieci zakażonych wewnątrzmacicznie, ale urodzonych
jako zdrowe (śródmiąższowe zapalenia płuc, przewlekłe biegunki, zaburzenia odporności).
U niektórych pacjentów z CRS (zespół wad wrodzonych), po latach stwierdza się postępujące
zapalenie mózgu, różne zaburzenia autoimmunizacyjne, cukrzycę i zapalenie tarczycy.
JAK ZAPOBIEGAĆ
Podstawowym sposobem zapobiegania różyczce jest profilaktyka czynna, czyli uodpornienie poprzez
szczepienia. W krajach, w których szczepienia są prowadzone od wielu lat, liczba zgłaszanych
zachorowań oraz przypadków różyczki wrodzonej zmniejszyła się o ponad 95%, co potwierdzają
dane zebrane przez międzynarodowe stowarzyszenie International Network of Paediatric Surveillance
Units (INoPSU). Wynika z nich, że w krajach, w których wprowadzono powszechne szczepienia
przeciwko różyczce liczba przypadków CRS i zabiegów przerwania ciąży w związku z podejrzeniem
zakażenia ciężarnej wirusem różyczki zmniejszyła się odpowiednio: w latach 1971-1975 z 50 i 750
na 4 i 8 w latach 90. XX wieku, a w roku 2000 odnotowano już tylko 2 przypadki CRS.
W Polsce powszechne szczepienia przeciwko różyczce (13-letnich dziewcząt) rozpoczęto dopiero
ćwierć wieku po ich wprowadzeniu w Stanach Zjednoczonych i kilkanaście lat po innych krajach
europejskich, a dopiero w XXI wieku (2004r.) rozpoczęto szczepienia dzieci obojga płci. Z powodu
tak późnego wprowadzenia tych szczepień Polska wśród krajów europejskich, obok Włoch i Rumuni,
jest krajem, w którym stwierdza się największą liczbę zachorowań na różyczkę.
POMIĘTAJ !
Podczas planowania ciąży wykonaj przesiewowe badania serologiczne jeżeli nie masz
udokumentowanych szczepień ochronnych lub jeżeli od szczepienia podstawowego minęło 10 lat.
Jeśli w badaniu serologicznym nie wykryto odpowiedniego stężenia swoistych IgG, pilnie poddaj się
szczepieniu.