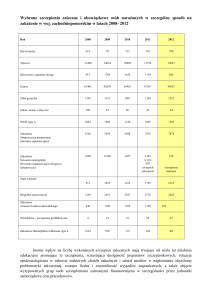
Europejski Tydzień Szczepień
24 kwietnia – 03maj
Szczepionki to preparaty biologiczne stosowane do
uodpornienia czynnego, zawierające antygeny, które powodują
odporność komórkową i humoralną. Szczepionki można
podzielić na szczepionki zawierające żywe drobnoustroje, zabite
drobnoustroje, produkty metabolizmu komórek antybakteryjnych,
rozbite drobnoustroje lub ich fragmenty, a także te otrzymane
metodami inżynierii genetycznej.
W Polsce szczepienia prowadzone są w zakładach opieki zdrowotnej przez lekarzy lub przez
pielęgniarki i położne.
Osoby przebywające na obszarze Rzeczypospolitej Polskiej są obowiązane do poddania się
szczepieniom ochronnym przeciwko chorobom zakaźnym zgodnie z programem, jak również
do poddania się szczepieniom w przypadku ogłoszenia stanu epidemii lub stanu zagrożenia
epidemicznego. W stosunku do osób małoletnich odpowiedzialność za wykonanie obowiązku
poddania się szczepieniom obowiązkowym spoczywa na rodzicach lub opiekunach dziecka.
Program szczepień ochronnych składa się z trzech części zasadniczych.
IA. Szczepienia obowiązkowe – dzieci i młodzieży według wieku;
IB. Szczepienia obowiązkowe osób narażanych w sposób szczególny na zakażenie;
II. Szczepienia zalecane – nie finansowane ze środków znajdujących się w budżecie Ministra
Zdrowia;
III. Informacje uzupełniające
Skuteczność działania szczepionek zależy między innymi od zachowania prawidłowego cyklu
szczepień i odstępów czasu między dawkami różnych typów szczepionek. Niezbędna jest do
tego ścisła współpraca między lekarzem i pielęgniarką oraz stałe uświadomienie rodzicom
celowości prowadzonych szczepień.
Zadaniem lekarza podstawowej opieki zdrowotnej wybranego przez osobę
ubezpieczoną jest:
- powiadomienie osoby ubezpieczonej o obowiązku poddania się
szczepieniom ochronnym;
- poinformowania o szczepieniach zalecanych;
- wpisanie do karty uodpornienia informacji na temat daty wezwania
do stawienia się na obowiązkowe szczepienia ochronne;
- uaktualnianie w karcie uodpornienia adresu zamieszkania.
Zgodnie z aktualnie obowiązującymi przepisami prawa przeprowadzenie szczepienia
ochronnego obejmuje kwalifikacyjne badanie lekarskie i wykonanie szczepienia.
Szczepienia ochronne
Polio = Nagminne Porażenie Dziecięce = Choroba Heinego i Medina
Charakterystyka: Polio jest wywoływana przez poliowirus. Wirusem można zakazić się pijąc
zanieczyszczoną wodę, a także przez bezpośredni kontakt z chorą osobą.
Jeśli zarazki dostana się do rdzenia kręgowego i mózgu, rozwija się ciężka
choroba. Po okresie wylęgania (3-21 dni) pojawiają się objawy nieżytowe
dróg oddechowych i biegunka. Gorączka, objawy zapalenia opon
mózgowo-rdzeniowych i osłabnięcie napięcia mięśni to kolejny etap
choroby. W następnych dniach występuje niesymetryczne porażenie
wiotkie kończyn dolnych. Jeśli porażenie postępuje w górę ciała, dochodzi
do porażenia mięśni wszystkich kończyn, a nawet mięśni oddechowych.
Dramatycznie przebiega porażenie ośrodka oddychania i krążenia. Trwałe
następstwa przebycia poliomyelitis to porażenia i niedowłady (zwłaszcza
mięśni kończyn dolnych) oraz zaniki mięśniowe ze skróceniem porażonej
kończyny.
Jeszcze 50 lat temu poliowirus był głównym zabójcą dzieci, teraz dzięki szczepieniom
jest chorobą niezwykle rzadką.
Źródło: Broszura edukacyjna „Mamo, masz wybór” GSK
Krztusiec = koklusz
Charakterystyka: Krztusiec jest ostrą chorobą dróg oddechowych, głównie wieku
dziecięcego, wywoływaną przez bakterie Bordetella pertussis.
Charakterystycznym objawem choroby jest długotrwale utrzymujący się
napadowy kaszel z wydzieleniem lepkiej plwociny. Jedynym źródłem
zakażenia jest chory człowiek. Zakażenie następuje drogą powietrznokropelkową. Pierwszy okres choroby trwa do 2 tygodni i charakteryzuje się
takimi objawami jak nieżyt nosa, spojówek, gardła i oskrzeli. Ostry nieżyt
dróg oddechowych następuje na skutek wnikania bakterii do komórek błon
śluzowych i ich toksycznego działania. Narastające działanie toksyn
powoduje przejście do kolejnej fazy choroby z charakterystycznym
napadowym kaszlem, objawami duszności, wykrztuszaniem śluzu
i wymiotami. U dzieci poniżej 6 miesiąca życia zamiast napadowego
kaszlu może wystąpić bezdech, utrata przytomności z powodu braku tlenu,
a bez podjęcia skutecznego leczenia może nastąpić zgon. U chorych mogą
wystąpić powikłania np.: ropne zapalenie płuc, zapalenie ucha
środkowego, trwałe uszkodzenie mózgu, utrata wagi ciała. Podanie
odpowiednich antybiotyków zmniejsza ryzyko wystąpienia tych
dolegliwości, zwłaszcza jeśli leczenie rozpocznie się jak najwcześniej od
wystąpienia objawów.
Zwalczanie choroby polega na jej wczesnym rozpoznaniu i wdrożeniu stosownego leczenia.
Dostępne są skuteczne preparaty szczepionkowe przeciwko krztuścowi. Wrażliwość na
zakażenia osób nieuodpornionych za pomocą szczepień ochronnych jest powszechna.
Przebycie krztuśca pozostawia długotrwałą odporność organizmu, ale powtórne zachorowanie
jest możliwe. W Polsce zgodnie z Programem Szczepień Ochronnych szczepienia przeciwko
krztuścowi dzieci są obowiązkowe.
Odra
Charakterystyka: Wirus odry rozprzestrzenia się podczas kaszlu lub kichania, przez bliski lub
bezpośredni kontakt z wydzielinami z nosa i gardła osoby zakażonej. Odra
jest wirusową chorobą zakaźną, która rozpoczyna się gorączką trwającą
kilka dni. Następnie pojawia się kaszel, katar, zapalenie spojówek oraz
wysypka, która rozprzestrzenia się z twarzy i karku na tułów, ramiona i
ręce oraz nogi i stopy. Po około 5 dniach wysypka znika w tej samej
kolejności, w jakiej się pojawiała. Odra nie jest groźną chorobą. Groźne
mogą być powikłania po niej. Około 6 do 20% osób, które zachorowały
na odrę cierpią na zapalenie ucha, biegunkę lub nawet zapalenie płuc. 1 na
1000 osób, chorujących na odrę, cierpi na zapalenie mózgu, a 1 na 1000
umiera.
Zakażenie Haemophilus influenzae typu B (Hib)
Charakterystyka: (Hib) jest bakterią mogącą powodować ciężkie zapalenie płuc, zapalenie
opon mózgowo-rdzeniowych, posocznicę (sepsę), a także inne inwazyjne
choroby, w tym zapalenie nagłośni, zapalenie skóry, stawów. Chorują
głównie dzieci w wieku do 5 lat z uwagi na łatwość przenoszenia się
bakterii
między
nimi.
Okres
wylęgania
choroby
wynosi
najprawdopodobniej około 2-4 dni od momentu kontaktu z wirusem.
Choroba szerzy się drogą kropelkową lub poprzez bezpośredni kontakt
z wydzieliną dróg oddechowych chorego. Źródłem zakażenia są osoby
chore oraz nosiciele tego drobnoustroju (osoby, które pomimo, iż są
zakażone nie chorują, ale stanowią źródło zakażenia dla innych).
Bakterie bytują w nosogardzieli nosiciela, skąd łatwo przenoszą się na inne
osoby w trakcie np. spożywania wspólnych posiłków, używania wspólnych
sztućców, picia napojów z jednej butelki, przebywania przez długi czas
w grupie, w zamkniętych, nie wietrzonych pomieszczeniach.
z
Najskuteczniejszą metodą zapobiegania zakażeniom
wywołanym Hib są szczepienia ochronne. W Polsce, zgodnie
Programem Szczepień Ochronnych, szczepienia ochronne
przeciwko Haemophilus influenzae są obowiązkowe dla dzieci w 1 i 2
roku życia.
Ospa wietrzna i półpasiec
Charakterystyka: Ospa wietrzna i półpasiec są chorobami powodowanymi jest przez ten sam
wirus Varicella-zoster virus. Ospa wietrzna występuje zwykle u dzieci. Na
ogół stwierdza się u nich łagodne objawy kliniczne takie jak brak
łaknienia, ból głowy, osłabienie, niewysoka gorączka. Wysypka pojawia
się stopniowo i przechodzi od fazy plam do pęcherzyków, krost i krótko
utrzymujących się blizn. Wysypka występuje na całym ciele, choć
początkowo pojawia się na tułowiu. Wysypce towarzyszy silny świąd.
Dodatkowo może też wystąpić powiększenie węzłów chłonnych
potylicznych i karkowych. Przebieg ospy wietrznej jest najczęściej łagodny
u dzieci – u młodzieży i dorosłych może charakteryzować się znacznym
nasileniem objawów. Ryzyko wystąpienia powikłań po zachorowaniu
(np. wtórne zakażenia bakteryjne skóry, bakteryjne zapalenie płuc,
zapalenie opon mózgowo-rdzeniowych, zapalenie serca itp.) wzrasta wraz
z wiekiem.
Na skutek uaktywnienia się wirusów, które pozostają po przechorowaniu
w zwojach nerwowych, mogą pojawić się objawy półpaśca. Po kilku
dniach bólu i tkliwości skóry unerwionej przez zajęte nerwy następuje
w tym miejscu wysyp pęcherzyków przypominających pęcherzyki ospy
wietrznej, nieco jednak większych i głębiej umiejscowionych. Wirus
wywołujący ospę wietrzną i półpaśca szerzy się drogą kropelkową, przez
kontakt bezpośredni i pośrednio przez kontakt z przedmiotami świeżo
zanieczyszczonymi wydzieliną z pęcherzyków od chorej osoby. Ospa
wietrzna charakteryzuje się wysoką zaraźliwością. Większość ludzi choruje
w dzieciństwie, a ponieważ zachorowanie pozostawia trwałą odporność,
dorośli są odporni na tę chorobę i powtórne zachorowania na ospę należą
do rzadkości.
Dostępna jest szczepionka przeciw ospie wietrznej. W Polsce, zgodnie z aktualnie
obowiązującym Programem Szczepień Ochronnych szczepienie przeciwko ospie
wietrznej jest obowiązkowe dla osób narażonych w sposób szczególnych na zakażenie.
Ponadto zaleca się je wybranym grupom (osobom, które nie chorowały na ospę wietrzną
i nie zostały wcześniej zaszczepione w ramach szczepień obowiązkowych albo zalecanych
oraz kobietom planującym zajście w ciążę, które nie chorowały wcześniej na ospę wietrzną.
Różyczka
Charakterystyka: Różyczka jest chorobą wirusową. Przenosi się z człowieka na człowieka
drogą kropelkową lub przez kontakt z przedmiotami zanieczyszczonymi
wydzieliną z gardła, krwią, moczem, kałem. Człowiek jest jedynym
rezerwuarem wirusa. Różyczka jest charakterystyczną chorobą wieku
dziecięcego i wówczas przebiega stosunkowo łagodnie. W przypadku,
jednak gdy do zakażenia dojdzie u kobiet w ciąży, może to
doprowadzić do poważnych zaburzeń w rozwoju płodu. Najgroźniejsze
konsekwencje różyczka powoduje u kobiet, gdy do zakażenia dojdzie
w pierwszych 3 miesiącach ciąży. Wirus może atakować wszystkie
narządy rozwijającego się płodu, powodując jego śmierć lub ciężkie
zaburzenia rozwoju.
Różyczka jest chorobą, której można skutecznie zapobiegać poprzez szczepienia.
W Polsce szczepienie przeciwko różyczce, zgodnie z Programem Szczepień Ochronnych, jest
obowiązkowe i wykonuje się je łącznie ze szczepieniem przeciwko śwince i odrze
(1 szczepionka). Pierwsze szczepienie wykonuje się u dzieci w 13-14 miesiącu życia,
natomiast dawkę przypominającą podaje się w 10 roku życia.
Świnka
Charakterystyka: Świnka jest ostrą chorobą wieku dziecięcego, wywoływaną przez wirus
z rodziny Paramyxoviridae. Ludzie są jedynym rezerwuarem wirusa, który
przenosi się z człowieka na człowieka przez bezpośredni kontakt, drogą
kropelkową, czasem przez przedmioty zanieczyszczone śliną osób chorych.
Osoba zakażona może zakażać inne osoby przez okres 3 dni przed
wystąpieniem objawów do około 9 dni po ich ustąpieniu. Okres inkubacji
trwa średnio 16-18 dni. Po nim pojawiają się objawy, w tym głównie
bolesne, jedno lub dwustronne powiększenie ślinianek przyusznych
(znajdujących się na policzku, na wysokości żuchwy, obok ucha). Mogą
wystąpić również objawy ogólne, w tym gorączka, bóle mięśni,
pogorszenie samopoczucia, zmniejszenie apetytu. W 30% przypadków
świnka przebiega bezobjawowo. Śwince mogą towarzyszyć powikłania,
w tym m.in. zapalenie mózgu i opon mózgowo-rdzeniowych, zapalenie
jąder (jedno- lub dwustronne), prowadzące nawet do niepłodności,
zapalenie jajników, zapalenie sutków, głuchota.
W Polsce szczepienie przeciwko śwince, zgodnie z Programem
Szczepień Ochronnych, jest obowiązkowe i wykonuje się je łącznie
ze
szczepieniem
przeciwko
różyczce
i
odrze
(1 szczepionka). Pierwsze szczepienie wykonuje się u dzieci w 1314 miesiącu życia, natomiast dawkę przypominającą podaje się
w 10 roku życia.
Szczepienia przeciwko rotawirusom
Charakterystyka: Rotawirusy to najczęstsza przyczyna hospitalizacji z powodu biegunek
i wymiotów. Wirus przenosi się na drugą osobę przez zakażone
przedmioty, dotyk, drogą kropelkową - trudno się przed nim
zabezpieczyć. Im mniejsze niemowlę tym większe ryzyko hospitalizacji
i śmierci spowodowanej odwodnieniem, dlatego ważne jest, by zakończyć
pełny schemat szczepienia doustną szczepionką przeciw rotawirusom przed
upływem 24 tygodnia życia dziecka. Pierwszą dawkę szczepionki można
podać już w 6 tyg. życia dziecka.
Szczepionka nie jest finansowana z budżetu Ministerstwa Zdrowia.
Źródło: Broszura edukacyjna „Mamo, masz wybór” GSK
Szczepienia podróżnych
Szczepienia podróżnych to szczepienia wykonywane zgodnie z zaleceniami
Międzynarodowych Przepisów Zdrowotnych osobom wyjeżdżającym za granicę,
zwłaszcza do krajów strefy tropikalnej, w celu profilaktyki występujących tam endemicznie
chorób. Przed wjazdem do niektórych krajów konieczne jest okazanie Międzynarodowej
Książeczki Szczepień. Wpisów dokonują tylko jednostki do tego uprawnione.
W województwie zachodniopomorskim punkty szczepień dla podróżujących znajdują się:
- GSSE w Szczecinie, al. Wojska Polskiego 160, 70-481 Szczecin
- GSSE w Świnoujściu, ul. Wybrzeże Władysława IV 7, 72-600 Świnoujście
Szczepienia dla osób podróżujących są odpłatne, jeżeli jednak wyjazd wiąże się
z wykonywanym zawodem, profilaktyka ta finansowana jest zgodnie z zasadami
dotyczącymi wszystkich szczepień pracowniczych.
W zależności od rejonu, do którego planowana jest podróż, wykonywane są następujące
szczepienia przeciw:
- żółtej gorączce;
- błonicy, tężcowi;
- durowi brzusznemu;
- WZW typu A;
- WZW typu B;
- poliomyelitis;
- japońskiemu zapaleniu mózgu;
- kleszczowemu zapaleniu mózgu;
- zakażeniom N.meningitidis – przed wyjazdem do strefy endemicznej;
- wściekliźnie – zalecane tylko u osób narażonych na zakażenie (z uwagi na rodzaj
wykonywanej pracy, podróż w tereny, gdzie nie jest możliwe otrzymanie pomocy medycznej
w ciągu 24 godzin) .
Szczepienie przeciw żółtej gorączce jest obowiązującym w krajach, gdzie ta choroba
występuje (zwłaszcza do niektórych krajów Afryki i Azji Południowej). Szczepienie powinno
być wpisane do Międzynarodowej Książeczki Szczepień przez uprawniony punkt szczepień.
Szczepienie jest ważne przez 10 lat począwszy od 10. dnia po szczepieniu.
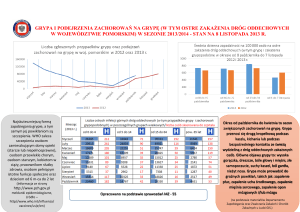
Szczepienia przeciwko grypie (influenza)
Charakterystyka: Grypa jest ostrą, wirusową chorobą zakaźną, która przenosi się drogą
kropelkową. Wiele osób myli ją z przeziębieniem, katarem i bólem gardła.
Stąd też tej poważnej w skutkach chorobie towarzyszy „epidemia
lekceważenia”. Powikłania pogrypowe są często groźniejsze od samej
choroby. Należą do nich: zapalenie płuc, oskrzeli, zatok, ucha; zaostrzenie
chorób przewlekłych, zapalenie mięśnia sercowego lub opon mózgowych
i mózgu, powikłania ciąży i in.
Najskuteczniejszą i najtańszą ochronę przed infekcjami grypowymi dają szczepienia.
Zaleca się szczepić co roku przeciwko grypie:
- wszystkie dzieci w wieku 6 miesięcy do 4 r.ż,
- wszystkie osoby w wieku powyżej 50 r.ż.,
- dzieci i młodzież (od 6 miesięcy do 18 lat) leczone przewlekle aspiryną (zwiększone ryzyko
wystąpienia zespołu Reye’a),
- kobiety, które w czasie najbliższego sezonu epidemicznego grypy będą w ciąży,
- dorosłych i dzieci chorych na przewlekłe choroby układu oddechowego (w tym astmę),
- sercowo-naczyniowego (z wyjątkiem nadciśnienia tętniczego), nerek, wątroby, układu
krwiotwórczego lub choroby metaboliczne (w tym cukrzycę),
- dorosłych i dzieci z upośledzeniem odporności (w tym spowodowanym leczeniem
immunosupresyjnym lub zakażeniem HIV),
- dorosłych i dzieci z chorobami, które mogą upośledzać czynność układu oddechowego lub
usuwanie wydzieliny z dróg oddechowych lub zwiększające ryzyko zachłyśnięcia.
Szczepienia przeciwko wirusowi HPV
Charakterystyka: Zakażenia wirusem brodawczaka ludzkiego (HPV) są główną przyczyną
zachorowań na raka szyjki macicy. Najczęściej do zakażenia wirusem
HPV dochodzi u ludzi bardzo młodych, w wieku 18-28 lat. To zwykle
czas największej aktywności seksualnej, a wirus przenosi się głównie
drogą płciową – najlepiej szczepić młode dziewczyny, zanim ich organizm
zetknie się z wirusem.
Szczepienie przeciwko wirusowi HPV należy do zalecanych w kalendarzu szczepień.
Szczepienie nie jest finansowane przez NFZ. Nawet po zaszczepieniu kobiety powinny
zgłaszać się regularnie na cytologię co 1-3 lata.
Szczepienia przeciwko wirusowym zapaleniom wątroby typu B
(żółtaczce wszczepiennej)
Charakterystyka: W Polsce co roku notuje się blisko 2000 nowych przypadków zakażeń,
u 1/3 z nich nie jest znane źródło zakażenia. Kobiety w ciąży zakażone
tym wirusem mogą zakazić swoje jeszcze nienarodzone dziecko. Do
zakażenia może dojść również w czasie porodu. Wirusem zapalenia
wątroby typu B łatwo można zakazić się od chorego członka rodziny
(przez ślinę, łzy), w szpitalu, u stomatologa, w gabinecie
kosmetycznym. W wyniku zakażenia może dojść do marskości wątroby,
raka wątroby, a nawet zgonu pacjenta. Im młodsze dziecko ulega
zakażeniu, tym poważniejsze powikłania występują po wielu latach. 90%
dzieci zaraża się wirusem zapalenia wątroby w pierwszym roku życia.
Dlatego tak ważne jest, by zaszczepić się przeciwko WZW typu B.
Źródło: Broszura edukacyjna „Mamo, masz wybór” GSK
Szczepienia przeciwko wirusowym zapaleniom wątroby typu A
(żółtaczce pokarmowej)
Charakterystyka: Aż 93% dzieci do 15 roku życia nie ma przeciwciał chroniących przed
tą chorobą, co oznacza, że prawie każde dziecko może na nią
zachorować. Do zakażenia dochodzi drogą pokarmową przez spożycie
zakażonego wirusem pożywienia czy wody. Przebycie WZW typu A
upośledza odporność – dzieci trzy razy częściej zapadają na choroby płuc
i choroby infekcyjne. Mogą zdarzać się bardzo ciężkie dla zdrowia i życia
powikłania np. ostra niewydolność wątroby prowadząca nawet do zgonu.
Szczepienie to jedyny sposób zapewniający szybką i długotrwałą ochronę przed WZW
typu A.
Źródło: Broszura edukacyjna „Mamo, masz wybór” GSK
Szczepienia przeciwko kleszczowemu zapaleniu mózgu
Charakterystyka: Kleszczowe Zapalenie Mózgu (KZM) jest ostrą, wirusową chorobą
zakaźną przenoszoną przez kleszcze, atakującą ośrodkowy układ
nerwowy. Przebieg choroby może mieć charakter od łagodnego po ciężki,
prowadzący do trwałych następstw w postaci niedowładów, zaburzeń
koncentracji lub depresji. W skrajnych przypadkach może nawet nastąpić
zgon chorego. Do zakażenia dochodzi podczas ukłucia przez kleszcza
będącego nosicielem wirusa lub w efekcie spożycia niepasteryzowanych,
zainfekowanych produktów mlecznych pochodzących od zakażonych
krów, owiec lub kóz. Wirus nie przenosi się z człowieka na człowieka.
Kleszcze bytują głównie w trawach i zaroślach, na obrzeżach lasów,
polanach, łąkach nad rzekami i jeziorami, w zagajnikach. Wiosenny wzrost
temperatur powoduje wzmożoną aktywność pasożytów: ma to zwykle
miejsce w kwietniu – maju i trwa do października – listopada. Choroba
przebiega w dwóch etapach. W pierwszym objawy pojawiające się po 7 –
14 dniach od ukąszenia przypominają grypę lub infekcje grypopodobną.
Pacjent uskarża się na bóle głowy, mięśni, stawów, żołądka, temperatura
rośnie do 38 stopni. U większości chorych objawy ulegają samoistnemu
wycofaniu i ten etap kończy się pełnym wyzdrowieniem. U pozostałych,
po trwającym do 14 dni stanie pozornego wyzdrowienia następuje druga
faza choroby kiedy to wirus przedostaje się z krwi do mózgu. Ponownie
wzrasta temperatura i pojawiają się niepokojące objawy: narastające bóle
głowy, sztywność karku, zaburzenia świadomości, stan majaczeniowy,
porażenie nerwów czaszkowych, zaburzenia koordynacji, porażenie
kończyn górnych i dolnych.
Szczepienie ochronne jest jedynym sposobem pozwalającym uniknąć Kleszczowego
Zapalenia Mózgu. Szczepić się może każdy po wcześniejszej konsultacji lekarskiej: dzieci
od 1 roku życia, młodzież i osoby dorosłe. Aby uzyskać ochronę na najbliższy rok należy
przyjąć dwie kolejne dawki szczepionki w odstępstwie co najmniej 1 do 3 miesięcy.
Długotrwałą ochronę zapewnia przyjęcie trzeciej dawki przyjętej po kolejnych 6 do 12
miesiącach. Szczepienie przypominające – utrwalające efekt ochronny można wykonywać co
3 lata.
Tężec
Charakterystyka: Najwięcej przypadków tężca u ludzi występuje na skutek skażenia rany
glebą lub kurzem, zawierającymi spory. Po okresie inkubacji trwającym
około 2 tygodni (czasem dłużej), na skutek działania toksyn
produkowanych przez bakterie w ranie, pojawiają się objawy
niespecyficzne (gorączka, osłabienie) oraz zlokalizowane zaburzenia
w funkcjonowaniu mięśni. Następnie nasilają się uogólnione skurcze
mięśni, często doprowadzając do zgonu z powodu uszkodzenia serca lub
płuc. Charakterystycznym objawem tężca jest szczękościsk, któremu
towarzyszy skurcz mięsni karku, grzbietu, brzucha, kończyn. Choroba
może mieć przebieg lekki (ze szczękościskiem, słabym, krótkotrwałym
porażeniem), bądź też ciężki, charakteryzujący się wystąpieniem
uogólnionych prężeń, zaburzeń połykania, duszności, obfitymi potami,
bezdechem, sinicą, zamroczeniem. Zapobieganie zakażeniu opiera się
głównie na ograniczeniu możliwości zanieczyszczenia rany glebą, czy
też kurzem oraz przestrzeganiu zasad higieny. W przypadku zranienia
np. podczas pracy z ziemią, ściekami, przy nawożeniu, ranę należy
niezwłocznie oczyścić i jak najszybciej skontaktować się z lekarzem,
który podejmie decyzję co do dalszego postępowania.
Dostępna jest skuteczna inaktywowana szczepionka przeciwko tężcowi
Pamiętaj o szczepieniach ochronnych!!!