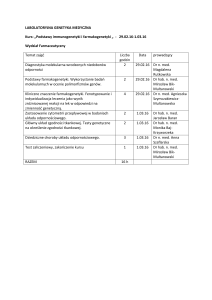
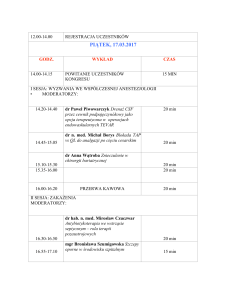
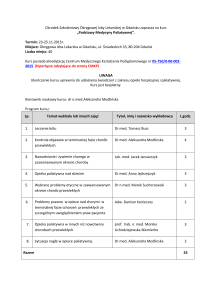
PROGRAM
„ZDROWIE DLA POMORZAN”
Opracowanie grupy roboczej
ds. organizacji opieki zdrowotnej
nad matką i dzieckiem
na lata 2007 - 2012
1
I.
II.
III.
IV.
Opieka ambulatoryjna – lekarz pierwszego
kontaktu, zakres obowiązków, współpraca:
opieka stacjonarna – oddziały
ogólnopediatryczne i wysokospecjalistyczne
(ambulatorium i oddziały szpitalne).
Postępowanie w „nagłych zachorowaniach”
Prezentacja projektów mających na celu
doskonalenie diagnostyki, terapii i postępowania
profilaktycznego w wybranych schorzeniach
dziecięcych.
Perinatologia (kobieta ciężarna – noworodek)
2
PROPONOWANY SCHEMAT
OPIEKI NAD DZIECKIEM
OPIEKA AMBULATORYJNA
Istniejący stan:
Lekarz pierwszego kontaktu: specjalista z dziedziny pediatrii
bądź medycyny rodzinnej.
Opieka podstawowa obejmuje:
Całość profilaktyki:
ocena rozwoju psychofizycznego, realizacja obowiązującego
kalendarza szczepień, profilaktyka i leczenie schorzeń z
niedoboru (niedokrwistość z niedoboru żelaza, niedobory
witaminowe),
Wstępną diagnostykę:
nagłych zachorowań oraz schorzeń przewlekłych wymagających
opieki specjalistycznej.
3
NA TYM ETAPIE KONIECZNE JEST
PODEJMOWANIE DECYZJI CZY:
Pacjent nadal pozostaje pod opieką
lekarza pierwszego kontaktu, który prowadzi
diagnostykę i leczenie istniejącego stanu
chorobowego
Pacjent wymaga diagnostyki i leczenia:
W trybie stacjonarnym na oddziale
ogólnopediatrycznym lub oddziale specjalistycznym
(opieka III st.),
W trybie ambulatoryjnym w poradni specjalistycznej
w trybie pilnym bądź zwykłym
4
Opieka nad pacjentem przewlekle chorym
o określonym i ustalonym postępowaniu
terapeutycznym pozostającego równolegle
pod stałą opieką specjalistyczną:
lekarz
pierwszego kontaktu realizuje część
programu diagnostyczno – terapeutycznego
oraz monitoruje stan ogólny pacjenta (nawrót
ostrych objawów choroby i ustalenie wskazań
do hospitalizacji w ośrodku specjalistycznym
w trybie pilnym).
5
PROPONOWANE ZMIANY:
Dążenie do zapewnienia pacjentowi w wieku od 0 – 18 r.ż.,
a w szczególności od 0 – 14 r.ż. opieki lekarskiej przez
specjalistę z zakresu pediatrii, w przypadku braku
możliwości (mała miejscowość) stworzenie sieci
konsultacyjnej umożliwiającej specjaliście z dziedziny
medycyny rodzinnej, bądź też lekarzowi będącemu w
trakcie specjalizacji możliwość konsultacji pacjenta
stwarzającego trudności diagnostyczno – terapeutyczne
w ramach oddziału pediatrycznego wytypowanego
najbliższego szpitala posiadającego możliwość realizowania
określonej procedury NFZ.
6
PREZENTACJA PORADNI
SPECJALISTYCZNYCH ACK – opieka III st.
Hematologii
Onkologii i chemioterapii guzów litych
Endokrynologii
Diabetologii
Metabolicznych zaburzeń wrodzonych i nabytych
Immunologii dziecięcej
Genetyki i wad wrodzonych
Kardiologii dziecięcej
Nefrologii dziecięcej
Neurologii dziecięcej
7
Okulistyczna
Laryngologiczna
Dermatologiczna
Neurochirurgii
Rehabilitacji
Alergologiczna
obejmujące
poza dorosłymi
także dzieci
8
WOJEWÓDZKI SZPITAL SPECJALISTYCZNY
POMORSKIE CENTRUM TRAUMATOLOGII
Gastroenterologii dziecięcej
Chirurgii dziecięcej i Urologii
Ortopedii
9
SPECJALISTYCZNY ZOZ NAD MATKĄ
I DZIECKIEM GDAŃSK – OLIWA
Alergologiczna
Pulmonologiczna (obejmująca również Tbc)
Leczenia mukowiscydozy
Endokrynologiczna
Kardiologiczna
Nefrologiczna
Neurologiczna
Logopedyczna
Ginekologiczna dla dziewcząt
10
WYTYPOWANIE SZPITALI DO STWORZENIA
ODDZIAŁÓW PEDIATRYCZNYCH
I PORADNI KONSULTACYJNYCH
NA TERENIE WOJEWÓDZTWA POMORSKIEGO
Propozycja:
Chojnice
Kościerzyna
Lębork
Słupsk
Sztum
Starogard Gdański
Tczew
i wszystkie szpitale na terenie Trójmiasta
11
NAGŁE ZACHOROWANIA – KONIECZNOŚĆ
HOSPITALIZACJI W TRYBIE PILNYM:
Rodzice i chore dziecko
Wezwać pogotowie
Możliwość konsultacji
i skierowanie karetki
z lekarzem bądź ratownikiem
Skierowanie karetki z ratownikiem
a.
b.
c.
d.
Zgłosić się do
najbliższego szpitala
a
b
c
przewóz pacjenta do
Skierowanie dziecka na oddział pediatryczny szpitala
Konieczność hospitalizacji na IOM
Konieczność skierowania na oddział specjalistyczny
W przypadku skierowania do pacjenta karetki z lekarzem decyzja
a – b – c lub też udzielenie porady ambulatoryjnej przy łóżku
chorego
12
UWAGA
W przypadku skierowania do pacjenta
karetki z lekarzem decyzję a, b, c lub
też udzielenia porady ambulatoryjnej
podejmuje on przy łóżku chorego
13
ODDZIAŁY DZIECIĘCE IOM
Istniejące:
Pomorskie
Centrum Traumatologii
Specjalistyczny ZOZ nad Matką i Dzieckiem
Woj. Szpital Specjalistyczny w Słupsku
Tworzone:
ACK
– w planach rozbudowy do 2011 roku
Propozycje:
Kościerzyna
Sztum
14
UWAGI DOTYCZĄCE
ODDZIAŁÓW STACJONARNYCH
Stwierdzono wystarczającą liczbę łóżek
ogólnopediatrycznych, niedobory łóżek
specjalistycznych
Niedobory w zakresie:
Profilu IOM spełniającego wymogi WHO,
Całkowity brak łóżek IOM dla pacjenta przewlekle
chorego, wymagającego oddechu kontrolowanego bądź
wspomaganego,
Konieczność rozbudowy oddziałów pediatrycznych
przyszpitalnych konsultacyjnych celem szybkiej
diagnostyki:
Stanów naglących,
Monitorowania i rozpoznawania schorzeń przewlekłych
15
PRZEWIDYWALNY WZROST
ZACHOROWAŃ I/LUB WZROST LICZBY
PACJENTÓW Z POWODU ZWIĘKSZONEJ
PRZEŻYWALNOŚCI NA:
Cukrzycę typu 1 i 2 – wzrost liczby pacjentów
prowadzonych na indywidualnych pompach
insulinowych,
Pacjentów po korekcyjnych zabiegach na wadach
wrodzonych wymagających opieki
wysokospecjalistycznej i okresowych hospitalizacji,
Chorzy z wrodzonymi i nabytymi zaburzeniami
immunologicznymi
16
Zaburzenia metaboliczne i wtórne zaburzenia w
odżywianiu,
Schorzenia o podłożu immunologicznym w
zakresie:
Pacjenci będący w trakcie i po leczeniu choroby
nowotworowej:
Dróg oddechowych
Przewodu pokarmowego
Układu kostno-stawowego
Nowotwory wtórne
Wtórne skutki chemio- i radioterapii
Pacjenci wymagający przewlekle rehabilitacji
psychofizycznej z przyczyn pierwotnych i wtórnych
Konieczność rozbudowy opieki wysokospecjalistycznej
17
Opracowano 8 projektów, których celem
jest doskonalenie postępowania
diagnostyczno – terapeutycznego schorzeń
mających negatywny wpływ na rozwój
psychofizyczny dziecka, bądź stanowiących
bezpośrednie zagrożenie dla życia dziecka.
18
PROFILAKTYKA:
„SZCZEPIENIA OCHRONNE”
Analiza realizacji obowiązkowego kalendarza
szczepień.
Wytypowanie „grup ryzyka” kwalifikującego pacjenta
do indywidualnego schematu szczepień, w tym
poszerzonego kalendarza o szczepienia dodatkowe.
Postępowanie terapeutyczne w przypadkach powikłań
poszczepiennych, rola: Poradni Konsultacyjnej
szczepień oraz opieki stacjonarnej.
Wojewódzki Szpital Zakaźny oddział pediatryczny,
współpraca z Poradnią Immunologii Dziecięcej
ACK/AMG.
Autorzy projektu:
Dr med. Andrzej Turski, Dr med. Ninela Irga
19
Program zapobiegania i leczenia
próchnicy u dzieci i młodzieży.
Oceniono
negatywnie istniejący stan
zapobiegania próchnicy w naszym
województwie – wskaźnik próchnicy WHO w
naszym województwie - 7,2
(średnia krajowa – 4,3 oceniane u 12-latków).
20
Program mający zredukować skalę
próchnicy będzie obejmować:
Zalecenia higieniczne i dietetyczne (ograniczenie
spożywania cukrów prostych), odpowiednie szkolenia
mają być prowadzone na poziomie: szkoły, rodziny,
lokalnych społeczności,
Zapewnienie właściwej opieki dentystycznej
obejmującej także postępowanie profilaktyczne:
choroby próchnicowej, chorób przyzębia oraz wad
zgryzu
Program winien być realizowany przez NFZ oraz
Konsultanta Stomatologii.
Program został opracowany przez:
Dr med. Jolantę Pęgiel-Kamrat
21
Wczesna diagnostyka noworodków i
niemowląt z rodzin tzw. „Ryzyka
kardiologicznego i cukrzycowego”
Jego
celem jest objęcie wczesną diagnostyką
dzieci w pierwszym roku życia z „grup ryzyka
w/w schorzeń polegających na poradzie
konsultacyjnej:
Kardiologa
Diabetologa
i endokrynologa
Nefrologa
Ustalenie
indywidualnych wskazań do:
Zalecanej
diety
Częstości badań kontrolnych
22
Ustalenie
indywidualnych wskazań do:
Zalecanej
diety
Częstości badań kontrolnych
Oraz
szkolenia rodziców co do pozytywnej
zmiany nawyków żywieniowych oraz
gimnastyki rehabilitacyjnej
Program opracowała: Dr med. Jolanta Wierzba
23
Program opieki nad dzieckiem
przedwcześnie urodzonym
obejmujący całość opieki
profilaktycznej i rehabilitacyjnej oraz
zasady postępowania w wybranych
schorzeniach wieku noworodkowego.
Program opracowała:
Dr med. Alicja Bielawska - Sowa
24
DOSKONALENIE POSTĘPOWANIA
DIAGNOSTYCZNO – TERAPEUTYCZNEGO
WYBRANYCH SCHORZEŃ PRZEWLEKŁYCH
Diagnostyka i terapia zaburzeń hemostazy
pierwotnych i nabytych.
Program obejmuje określenie badań I i II
rzutu wraz z wyceną oraz postępowanie
profilaktyczne u chorych z
udokumentowaną skazą krwotoczną.
25
Skalę problemu oddaje:
Ilość
porad diagnostycznych I rzutu w skali
roku – 1500
Pacjentów z udokumentowanymi
zaburzeniami pozostającymi pod opieką
poradni – 900
Oraz 210 przyjęć w ramach oddziału
szpitalnego specjalistycznego.
Ilość ciężkich postaci hemofilii wymagających
stałego leczenia w naszym regionie w wieku
od 0 – 18 r.ż. – około 10 – 15.
Program opracował: Dr med. Marek Wlazłowski
26
WCZESNA DIAGNOSTYKA I LECZENIE
CUKRZYCY TYPU 1 I 2, W TYM PROWADZENIA
PACJENTÓW NA INDYWIDUALNYCH POMPACH
INSULINOWYCH.
Celem programu jest doskonalenie
insulinoterapii, nawyków żywieniowych
oraz wczesna rehabilitacja ruchowa
mająca zapobiegać powikłaniom:
Niedomoga
nerek
Utrata wzroku
Zaburzenia naczyniowe – w tym stopa
cukrzycowa i infekcje oportunistyczne
27
Skalę problemu oddaje:
narastająca
liczba zachorowań w skali roku –
około 95
Ilość pacjentów pozostających pod opieką –
950
Ilość udzielonych porad – 4144 w roku 2006
Ilość hospitalizacji:
462
pacjentów (w 2006 roku przyjętych na
oddział)
420 pacjentów do VIII 2007
(w roku 2006 do VIII przyjęto – 262 pacjentów)
28
Nasze województwo przoduje w prowadzeniu
pacjentów na indywidualnych pompach
insulinowych, posiada dobrze przeszkolony
personel lekarsko – pielęgniarsko – dietetyczno
– psychologiczny.
Natomiast istnieje konieczność poprawy
warunków hospitalizacji, a także warunków
lokalowych przychodni.
Program opracowała:
Dr med. Małgorzata Myśliwiec
29
PROGRAM OPIEKI NAD DZIECKIEM Z
CHOROBĄ NOWOTWOROWĄ PO POMYŚLNIE
ZAKOŃCZONYM LECZENIU PODSTAWOWYM
MAJĄCYM NA CELU:
Zapobieganie i leczenie powikłań chemioi radioterapii oraz powrót chorego do
normalnego środowiska dziecięcego.
Ostatecznym celem programu jest
poprawa komfortu życia wyleczonym
30
Skalę problemu oddaje:
Ilość
udzielonych porad w poradniach:
Onkologicznej
– 4500
(rocznie)
Hematologicznej – 4300 (rocznie)
Konieczność
opieki po zakończonym leczeniu:
Guzy
lite – 5 lat
Onkohematologia – 9 lat
31
Ilość
nowych zachorowań ~90 (rocznie)
Ilość wyleczonych ~80 %
Program opracowały:
Prof. dr hab. Anna Balcerska
Dr med. Ewa Bień
Dr med.Teresa Stachowicz-Stencel
Program narzuca konieczność rozbudowy
oddziałów szybkiej diagnostyki i poradni.
32
POSTĘPOWANIE DIAGNOSTYCZNO –
TERAPEUTYCZNE W PRZEWLEKŁYCH
SCHORZENIACH UKŁADU ODDECHOWEGO:
Dysplazja drzewa oskrzelowo – płucnego
Mukowiscydoza
Zakażenie gruźlicze
Atopowe zapalenie płuc
Astma oskrzelowa
Program opracowany został przez:
Dr med. Tadeusza Podczarskiego,
Dr med.Magdalenę Łaniec
33
PERINATOLOGIA
Opracowanie wykonali:
Dr med. Alicja Bielawska-Sowa
Dr med. Leszek Bolt
34
PODSUMOWANIE
W opracowaniu zawarto:
Wykaz
referencyjności oddziałów położniczych
i noworodkowych obejmujący szczegółowy
opis funkcji poziomu I, II i III oraz kryteria,
jakie winny spełniać oddziały poszczególnych
kategorii.
Analizę porównawczą liczby porodów w latach
2005 – 2006 w 21 szpitalach województwa
pomorskiego, wskaźnik wykorzystania łóżek
na oddziałach położniczych i noworodkowych.
35
Wykazano
liczbę i lokalizację miejsc
intensywnego leczenia noworodka – 38 miejsc na
terenie województwa pomorskiego ora
współpracę ze specjalistami z dziedziny:
Kardiologii
Chirurgii
dziecięcej
Onkologii
Neurologii
Psychiatrii
Kliniki ACK/AMG
a także specjalistyczną diagnostykę okulistyczną
w tym leczenie operacyjne (laseroterapia) – Szpital
Św. Wojciecha Gdańsk-Zaspa.
36
Skriningowe
badanie słuchu noworodków
obowiązane są wykonywać oddziały
neonatologiczne i w razie podejrzenia
niedosłuchu dziecka kierować na konsultację
(Klinika Laryngologii ACK/AMG).
Za idealne rozwiązanie przyjmuje się transport
dziecka „in utero” do ośrodków referencyjności
II st. i III st.
Poradnie patologii ciąży i patologii noworodka
są zorganizowane przy oddziałach II st. i III st.
referencyjności.
37
PROPOZYCJE ZMIAN
I STWIERDZONE NIEDOBORY:
Aktualnie na terenie województwa
pomorskiego spośród 20 oddziałów
położniczych tylko 2 posiadają III stopień
referencyjności:
ACK
/ AMG
Szpital Specj.im. Św.Wojciecha Gdańsk-Zaspa
II stopień referencyjności: 3 szpitale:
Szpital
Specjalistyczny w Kościerzynie
Szpital Morski im. PCK w Gdyni
Woj. Szpital Specj. im. J. Korczaka w Ustce
38
Proponujemy podnieść stopień referencyjności
Pomorskiego Centrum Traumatologii z
ukierunkowaniem na ciążę zagrożoną w wyniku
urazu matki
Dodatkowe argumenty to opieka nad noworodkiem
wymagającym leczenia chirurgicznego (Lokalizacja –
Kliniki Chirurgii Dziecięcej).
Konieczne jest doposażenie wszystkich
oddziałów (głównie II st. i III st.) w sprzęt:
Inkubatory, respiratory, aparaty monitorujące
czynności życiowe, pompy infuzyjne, aparaty KTG, phmetry, aparaty USG.
39
Zorganizowanie bazy rehabilitacji dzieci z
problemami rozwojowymi:
Konieczne
stworzenie ośrodków rehabilitacji
przy oddziałach I stopnia i poradniach POZ
zarówno rehabilitacji ruchowej,
psychologicznej oraz logopedycznej. Zapewni
to większy dostęp do tej formy terapii
pacjentom zamieszkałym na wsiach i w dużej
odległości od większych ośrodków.
Proponujemy stworzenie ośrodków
rehabilitacyjnych przy szpitalach
wytypowanych do porad konsultacyjnych.
40
Uzyskanie wyższego stopnia
referencyjności przez poszczególne
szpitale utrudnione jest z powodu braku
specjalistów z dziedziny neonatologii oraz
niedoborami personelu pielęgniarskiego
(1
pielęgniarka aktualnie w większości
ośrodków ma pod opieką 10 matek i 10
dzieci).
41
Istnieje konieczność stałego szkolenia
lekarzy i pielęgniarek w zakresie patologii
ciąży i opieki nad noworodkiem
stwarzającym problemy w okresie
adaptacyjnym.
Wobec stałego spadku liczby specjalistów
z dziedziny neonatologii dążenie do
umożliwienia równoczesnej realizacji
specjalizacji z dziedziny pediatrii i
neonatologii
42
OPRACOWANIE ZOSTAŁO PRZYGOTOWANE
PRZEZ ZESPÓŁ LEKARSKI:
Prof. dr hab. med. Krzysztof Preis
Dr med. Elżbieta Rucińska-Kulesz
Dr med. Alina Bielawska-Sowa
Dr med. Tadeusz Podczarski
Dr med. Lech Bolt
Dr med. Andrzej Turski
Dr med. Anna Legan
Dr med. Jolanta Kamrat-Pęgiel
Prof. dr hab. med. Anna Balcerska
43