Przyczyny przewlekłego zapalenia trzustki u dzieci do 5. roku życia.
Wstęp: Przewlekłe zapalenie trzustki (PZT) w pediatrii jest chorobą rzadką, szczególnie w najmłodszej
grupie wiekowej. Istotą choroby jest niszczenie miąższu narządu przez postępujący proces zapalny
oraz stopniowe zastępowanie go tkanką łączną, a co za tym idzie sukcesywne upośledzanie funkcji
trzustki (d). Najważniejszym objawem przewlekłego zapalenia trzustki jest ból brzucha, zgłaszany
przez 95% chorych. Ból jest określany jako silny i często towarzyszą mu nudności i wymioty. Dość
często występują również niedrożność jelit, gorączka, żółtaczka, a nawet wstrząs (f, a).
Dolegliwości bólowe nasilają się w okresach zaostrzeń choroby i w początkowej fazie choroby nie jest
możliwe odróżnienie zaostrzenia PZT od epizodu ostrego zapalenia trzustki (o). Wpisuje się to w
teorię o ciągłości chorób trzustki od OZT, poprzez nawracające ostre zapalenia, aż do PZT.
Charakterystyczne jest stopniowe zmniejszanie nasilenia bólu wraz z czasem trwania choroby (g). Do
upośledzenia trawienia składników odżywczych prowadzącego do zespołu złego wchłaniania i
biegunki tłuszczowej dochodzi dopiero, gdy ponad 90% tkanki gruczołowej ulega zniszczeniu, a tak
znaczne uszkodzenie narządu występuje zazwyczaj po wielu latach trwania choroby (5,6 - 13,1 lat).
Funkcja wewnątrzwydzielnicza trzustki jest zachowana zazwyczaj jeszcze dłużej od
zewnątrzwydzielniczej, wobec czego objawy niewydolności narządu w pediatrii obserwowane są
rzadko (a,c).
Tradycyjnie ostre i przewlekłe zapalenie trzustki opisywane były jako oddzielne jednostki chorobowe.
Dziś ostre, nawracające oraz przewlekłe zapalenie trzustki postrzegane są jako kontynuacja procesu
chorobowego(d). Różne czynniki etiologiczne poprzez zróżnicowane szlaki patomechaniczne
prowadzą do jednego obrazu klinicznego oraz histopatologicznego – jak dowiódł już Shrikhande i
wsp., poprzez ocenę histopatologiczną nie możemy dociec etiologii PZT (e). Najczęstsze przyczyny
PZT u dzieci różnią się od tych opisywanych wśród pacjentów dorosłych i do najważniejszych należą
m.in. mutacje genetyczne, wady anatomiczne przewodu trzustkowego, zaburzenia gospodarki
lipidowej i choroby dróg żółciowych(a,b). Mimo dynamicznego rozwoju metod diagnostyki
molekularnej oraz poznawania coraz to nowych mutacji związanych z chorobami trzustki, dostępu do
coraz doskonalszych metod obrazowania nadal aż 30-40 % PZT pozostaje idiopatyczna (c). Rzadsze
przyczyny PZT u dzieci to dysfunkcja zwieracza Oddiego, autoimmunologiczne zapalenie trzustki,
przyjmowane przez pacjenta leki, toksyny, nadczynność przytarczyc, choroby układowe, czy
wrodzone zaburzenia metabolizmu.
Do najważniejszych mutacji związanych z chorobami trzustki należą PRSS1(cationic trypsinogen
/serine protease 1), SPINK1 (serine protease inhibitor, Kazal type 1), CFTR (cystic fibrosis
transmembrane conductance regulator), CTRC (chymotrypsin C), CPA1 (carboxypeptidase A1) (h).
Mutacja w genie PRSS1 jest potwierdzoną przyczyną rozwoju przewlekłego zapalenia trzustki (d,i,k),
w przeciwieństwie do genów SPINK1 i CFTR, których mutacje według piśmiennictwa jedynie
zwiększają ryzyko wystąpienia choroby (j,k).
Wśród wad anatomicznych będących przyczyną PZT najczęstsza jest trzustka dwudzielna (pancreas
divisum). Inne – trzustka obrączkowata, pętla przewodu trzustkowego „ansa pancreatica” , czy długi
wspólny przewód trzustkowo-żółciowy występują znacznie rzadziej, ale również mogą być czynnikiem
etiologicznym PZT (l).
Zaburzenia lipidowe, którym najczęściej przypisuje się związek z przewlekłym zapaleniem trzustki to
hipertriglicerydemia rodzinna i hiperlipidemie typ I, IV i V. Wydaje się, że są to czynniki
predysponujące do PZT i zaistnieć musi dodatkowy czynnik, by rozwinąć chorobę (m).
Choroby dróg żółciowych predysponujące do PZT u dzieci to głównie kamica pęcherzykowa, kamica
przewodowa, błotko żółciowe, torbiele dróg żółciowych, czy również pierwotne stwardniejące
zapalenie dróg żółciowych i rodzinna cholestaza wewnątrzwątrobowa(n).
Celem pracy była analiza przyczyn PZT u najmłodszych dzieci, u których początek choroby wystąpił
przed ukończeniem 5. roku życia.
Metody: Do badania włączono 251 dzieci z PZT hospitalizowanych w Klinice Gastroenterologii,
Hepatologii i Zaburzeń Odżywiania IP CZD w latach 1988 – 2014. Do kryteriów włączenia należały:
wiek poniżej 18 roku życia, cechy przewlekłego zapalenia trzustki uwidocznione w badaniu
obrazowym (MRCP, CT, ECPW lub USG) i/lub w badaniach służących ocenie funkcji
zewnątrzwydzielniczej trzustki (3-dobowa ocena wydalania tłuszczów w kale, test oddechowy z
triglicerydami znakowanymi izotopem węgla C13, stężenie elastazy-1 w kale) oraz przynajmniej
roczny okres obserwacji przebiegu choroby (od momentu pierwszego epizodu choroby).
Dane analizowano pod kątem wieku zachorowania oraz etiologii przewlekłego zapalenia trzustki. Za
początek choroby przyjęto pierwszy udokumentowany epizod ostrego zapalenia trzustki – ponad
trzykrotne przekroczenie górnej granicy normy aktywności amylazy i/lub lipazy w surowicy oraz
aktywności amylazy w moczu.
244 (97,2%) dzieci miało przeprowadzoną genów w kierunku mutacji predysponujących do
zapalenia trzustki (PRSS1, CFTR, SPINK1):
- CFTR (cystic fibrosis transmembrane conductance regulator) (MIM:219700) – mutacje ΔF508, del2,3
i poliT wariant w intronie 8 (IVS8-T), analiza eksonów 9, 10, 11 z zastosowaniem techniki
sekwencjonowania DNA
- PRSS1 (cationic trypsinogen/serine poteaze1) (MIM:276000)- mutacje R122H, R122C, A16V, N29I,
E79K, N29T, K23R, D22G, D19A, analiza eksonów 2 i 3 z zastosowaniem techniki sekwencjonowania
DNA
- SPINK1 (serum protease inhibitor Kazal type 1) (MIM 167790) – mutacje N34S, IVS3+2T>c, analiza
eksonu 3 z zastosowaniem techniki sekwencjonowania DNA
Analiza DNA była wykonana w latach 2002-2010 w Zakładzie Genetyki Medycznej IMiD, Warszawa
oraz w latach 2011-2014 w Zakładzie Genetyki Genomed S.A., Warszawa.
USG jamy brzusznej wykonano u wszystkich pacjentów. 109 (43,4%) dzieci miało wykonane MRCP –
badania wykonano jako standardową diagnostykę u chorych z podejrzeniem PZT. ECPW jako
procedurę diagnostyczno- leczniczą wykonano u 171 (68,1%) dzieci. Badania laboratoryjne, w tym
oznaczenie lipidogramu, wykonano u wszystkich chorych.
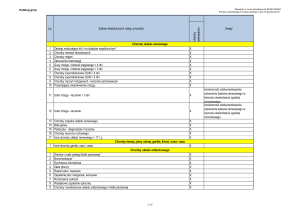
Wyniki: Początek choroby przed 5. rokiem życia wystąpił u 48 pacjentów (19,2%). Mutacje genów
predysponujące do PZT stwierdzono u 25 dzieci (52,1%), jedno dziecko nie miało przeprowadzonej
analizy w tym kierunku. Była to najczęstsza przyczyna choroby w badanej grupie. Najwięcej mutacji
wykryto w genie SPINK1 - u 10 pacjentów. 7 dzieci miało mutację N34S/-, 2 N34S/IVS3+2T>c, u
jednego pacjenta była to IVS3+2T>C/-. Drugą co do częstości mutacją była mutacja genu PRSS1, która
wystąpiła u 7 pacjentów. R122H/- oraz R122C/- okazały się tak samo częste – wystąpiły u 3 dzieci.
Jeden pacjent w badanej grupie chorych miał mutację N29I/-. U 3 chorych odnaleziono mutacje genu
CFTR, u 2 dzieci była to najczęściej występująca delF508/-, u jednego pacjenta rzadsza M952T/-.
Dodatkowo u 8 (16,7%) chorych wykryto wariant IVS8- 5T. U 11 (22,9%) dzieci opisano wadę
anatomiczną przewodu trzustkowego. Najczęściej występowała trzustka dwudzielna (pancreas
divisum) - 6 pacjentów, ale u 3 chorych zdiagnozowano również pętlę przewodu trzustkowego (ansa
pancreatica) oraz w jednym przypadku rzadką przyczynę, jaką jest długi wspólny przewód trzustkowy
i żółciowy. U 4 (8,33%) chorych czynnikiem etiologicznym PZT okazały się patologie dróg żółciowych,
w tym najczęściej torbiele dróg żółciowych (3 dzieci), kamica przewodowa (1 dziecko). U 1 dziecka
wystąpiła żółtaczka cholestatyczna. Zaburzenia lipidowe stwierdzono u 4 (8,33%) pacjentów. U 2
dzieci była to hipertriglicerydemia, z maksymalnym poziomem triglicerydów 243 mg/dl. 1 pacjent
miał rozpoznaną hiperlipoproteinemię typ 4. U 1 dziecka stwierdzono wysoki poziom cholesterolu,
jak i podwyższony poziom triglicerydów (pacjent z żółtaczką cholestatyczną). Jedynie u chorego z
hiperlipoproteinemią nie stwierdzono innego czynnika wywołującego bądź predysponującego do PZT.
U pozostałych pacjentów z zaburzeniami lipidowymi stwierdzono dodatkowo mutacje genetyczne (2
dzieci) lub wady anatomiczne przewodu trzustkowego (1 dziecko). Żadne z dzieci nie przebyło urazu
jamy brzusznej poprzedzającego wystąpienie objawów choroby. Przyczyny PZT nie udało się określić
u 14 (29,2%) chorych.
Dyskusja
Zapalenia trzustki są coraz częściej rozpoznawaną, choć nadal rzadką, chorobą w pediatrii. Podkreślić
należy, że im młodszy wiek chorego (szczególnie < 2 rż), tym objawy mogą być bardziej
niespecyficzne i ból charakterystyczny dla zapaleń trzustki może nie być objawem wiodącym, przez co
diagnoza często znacznie się opóźnia (p). Choć podkreślana jest ciągłość procesu chorobowego od
ostrego zapalenia trzustki, poprzez ostre nawracające do przewlekłego zapalenia trzustki, to
przyczyny na wymienionych etapach choroby nieco się różnią. Jest to jednak zgodne z teorią o
wieloczynnikowej etiologii zapaleń trzustki, które mogą być wywoływane przez czynnik spustowy jak
czynniki środowiskowe , czy nieprawidłowości anatomiczne u jednostek z predyspozycją genetyczną
(j).
W prawidłowych warunkach istnieją mechanizmy chroniące przed przedwczesną aktywacją proteaz
w trzustce. Aktywacja trypsynogenu do aktywnej postaci enzymu jest hamowana przez białko
SPINK1. Utrata tej funkcji spowodowana przez mutację w genie SPINK1 powoduje przedwczesną
aktywację proenzymu w miąższu trzustki i patofizjologiczne tego następstwa. Mutacja w omawianym
genie po raz pierwszy opisana została przez Witta w 2000r (ee). Jest ona uznawana za czynnik
predysponujący do wystąpienia zapalenia trzustki (ff) i do rozwinięcia choroby niezbędne jest
zaistnienie dodatkowego czynnika, jak infekcja czy uraz, czy alkohol. Wśród zdrowej populacji
mutacja SPINK1 występuje z częstością 1-2 %. Wśród chorych z idiopatycznym PZT piśmiennictwo
podaje wartości od 6,5% do niemal 45% (gg). Związek mutacji genu CFTR z zapaleniem trzustki po raz
pierwszy opisano w 1998 roku (ii). Mechanizm patofizjologiczny odpowiedzialny za rozwój PZT w
przypadku mutacji genu CFTR nie jest do końca poznany. Najprawdopodobniej jest to związek
kanałów jonowych kodowanych przez CFTR z produkcją wodorowęglanów soku trzustkowego (jj).
Podobnie jak mutacje w genie SPINK1, jest to czynnik jedynie predysponujący do zapalenia trzustki.
Częstość występowania mutacji w genie CFTR u pacjentów z idiopatycznym przewlekłym zapaleniem
trzustki wynosi od 13 do 37% (kk), przy częstości populacyjnej 3-4% (ll).
Mutacja genu kationowego trypsynogenu PRSS1 jest uznana za bezpośredni czynnik sprawczy
wystąpienia zapalenia trzustki (bb). Mechanizm, w jakim mutacje w genie PRSS1 prowadzą do
zapalenia trzustki, był przedmiotem wielu badań. Wydaje się, że kluczowa jest przedwczesna
aktywacja kationowego trypsynogenu w przewodach wyprowadzających, co prowadzi do
samotrawienia narządu oraz postępującego stanu zapalnego i włóknienia (mm). Mutacja na długim
ramieniu chromosomu 7 została opisana po raz pierwszy w 1996 roku przez Whitcomba i
współpracowników (hh).
Częstość chorych z PZT i mutacjami genów obserwowana wśród naszych chorych (52,1%) pozostaje w
zgodzie z większością dostępnych danych literaturowych (cc,dd). Dodaj porównanie częstości
poszczególnych mutacji z innymi pracami. Podobnie?
U 11 (22,9%) dzieci z badanej grupy przyczyną PZT była wada anatomiczna, przy czym najczęściej
opisywaną była trzustka dwudzielna (pancreas divisum PD)– u 6 pacjentów (12,5%). Wady
anatomiczne utrudniają prawidłowy odpływ soku trzustkowego, a co za tym idzie powodują wzrost
ciśnienia w przewodzie trzustkowym, co przyczynia się do przedwczesnej aktywacji enzymów
trzustkowych. Rola trzustki dwudzielnej w etiologii zapaleń trzustki pozostaje kontrowersyjna.
Według piśmiennictwa PD występuje z częstością 0,8-7,5% populacji (w) i jedynie niewielki odsetek
tej grupy rozwija zapalenie trzustki. Część autorów opowiada się za związkiem trzustki dwudzielnej z
zapaleniem trzustki(), część ten związek neguje (z). Badanie przeprowadzone przez Staritza i wsp w
1988 roku wskazywało na bezpośredni związek trzustki dwudzielnej z wystąpieniem PZT (y), jednak
większość dostępnych danych literaturowych sugeruje, że PD jest czynnikiem predysponującym do
wystąpienia PZT, nie bezpośrednim czynnikiem etiologicznym. Ciągle badany jest związek trzustki
dwudzielnej z mutacjami genetycznymi i ich ewentualne współdziałanie w etiologii zapaleń trzustki
(z, aa). W badanej grupie chorych jedynie u jednego pacjenta wykazaliśmy współwystępowanie PD z
mutacją genetyczną (delF508/-). Wg pracy Spicaka i wsp PD pozostaje bez wpływu na ciężkość
przebiegu przewlekłego zapalenia trzustki (x).
Choroby dróg żółciowych okazały się czwartą co do częstości przyczyną PZT u dzieci z badanej grupy i
zdiagnozowano je u 8,3% chorych. Jest to wynik nieco niższy niż w dostępnych danych
literaturowych, gdzie znaleźć możemy wartości 12-14,4% (b, n). Najczęściej opisywaną patologią jest
kamica dróg żółciowych. Ciekawych danych dostarczyła praca Ma i wsp (s). Przeanalizowano 76 z 271
epizodów OZT u dzieci w wieku 0-20 lat, w których potwierdzono związek zapalenia trzustki z
patologią dróg żółciowych. Podkreślić jednak należy, że Ma i wsp do żółciopochodnych zapaleń
trzustki poza spowodowanymi kamicą żółciową, błotkiem żółciowym, microlithiasis włączyli również
te związane z trzustką dwudzielną, dysfunkcją zwieracza Oddiego. Drugą grupę
„innych/strukturalnych” żółciowych zapaleń trzustki stanowiły te spowodowane torbielą dróg
żółciowych, zwężeniem przewodu trzustkowego przez masy uciskające z zewnątrz czy trzustką
obrączkowatą. Aż w 28% z 271 epizodów zapalenia trzustki stwierdzono przyczynę związaną z
patologią dróg żółciowych (żółciowe oraz inne/strukturalne łącznie). Zdecydowaną większość
stanowiła kamica (55%). Badaną grupę chorych podzielono na dzieci młodsze (0-10 lat) oraz starsze
(11-20 lat) i porównano etiologię OZT między grupami. Młodsza grupa stanowiła 20 % przypadków.
Okazało się, że wśród młodszej grupy aż 6-krotnie częściej występowały przyczyny z grupy
„inne/strukturalne”. Wśród dzieci powyżej 10 rż zdecydowanie częściej przyczyną zapalenia trzustki
była kamica dróg żółciowych oraz błotko żółciowe. W koreańskim badaniu Choi i wsp. (v) w grupie 56
dzieci z ostrym zapaleniem trzustki, u 16 (29%) opisano żółciową etiologię. Średnia wieku wynosiła 5
lat (2-13 lat). U 7 dzieci (44%) stwierdzono torbiel dróg żółciowch – była to najczęstsza przyczyna w
grupie dzieci z żółciopochodnym OZT, podobnie jak w pracy autorów bieżącego artykułu. Jedynie u 1
z 16 chorych opisano kamicę dróg żółciowych. Wydaje się, że w najmłodszej grupie wiekowej
patologie dróg żółciowych stanowią ważny czynnyk etiologiczny, choć w grupie chorób dróg
żółciowych częściej występują nieprawidłowości strukturalne dróg jak torbiele dróg żółciowych,
rzadziej kamica żółciowa, czy błotko żółciowe – najczęściej opisywane patologie w ogólnej populacji
pediatrycznej. Choć cytowane prace dotyczyły epizodów OZT, jednak biorąc pod uwagę podkreślaną
ciągłość procesu chorobowego w zapaleniach trzustki, istotne jest zapobieganie kolejnym epizodom
OZT, przez co opóźnianie/uniemożliwianie rozwinięcia PZT. Szczególnie w tej grupie czynników
etiologicznych jest to ważne, ze względu na często możliwe leczenie przyczynowe zapalenia trzustki
poprzez interwencje endoskopowe bądź chirurgiczne.
Zapalenia trzustki związane z zaburzeniami lipidowymi przybierają postać epizodu ostrego lub
ostrego nawracającego zapalenia trzustki, rzadko PZT (m). Jako że podczas epizodu OZT często mamy
do czynienia z podwyższonym poziomem triglicerydów u chorych, oznaczenia lipidów powinny zatem
być wykonane w czasie zdrowia. Zaburzenia lipidowe związane z chorobami trzustki mogą mieć
charakter pierwotny, jak hipertriglicerydemia rodzinna, hiperlipidemie typ I, IV i V, jak i wtórny do
otyłości czy cukrzycy. Rola zaburzeń lipidowych jako etiologii zapaleń trzustki jest ciągle poddawana
dyskusjom – czy jest to czynnik wywołujący chorobę, czy raczej czynnik ryzyka, który wymaga
zaistnienia dodatkowych okoliczności, by spowodować zapalenie trzustki. Według piśmiennictwa
zaburzenia lipidowe rzadko są przyczyną zapaleń trzustki, kiedy nie towarzyszą im inne czynniki
predysponujące (t). W badaniu Oracza i wsp na 180 pacjentach z PZT – 25 (13.8%) chorych wykryto
zaburzenia lipidowe. U 10 obecny był dodatkowy czynnik predysponujący do zapalenia trzustki i
najczęściej była to mutacja genetyczna lub anomalia anatomiczna. Autorzy porównywali również
przebieg PZT spowodowanego zaburzeniami lipidowymi z PZT o innym czynniku etiologicznym – jak
wynika z badania, przebieg choroby jest porównywalny (q).
Dane literaturowe dotyczące ostrego zapalenia trzustki podają, że jedynie 7% OZT jest związana z
hipertriglicerydemią (r).
W badanej grupie chorych omawiany czynnik etiologiczny opisano u 8,3% dzieci. Wyniki naszej pracy
świadczą raczej o roli zaburzeń lipidowych jako czynnika ryzyka, nie samodzielnym czynniku
etiologicznym – u 3 z 4 dzieci poza hiperlipidemią wykryto dodatkowe zaburzenie i najczęściej były to
mutacje genetyczne (2 na 3). W omawianej wcześniej pracy Oracza i wsp , u mniejszego odsetka
dzieci stwierdzono towarzyszący czynnik ryzyka (10 z 25 pacjentów), jednak podkreślić należy, że
grupa badana obejmowała dzieci starsze, a średni poziom lipidów był znacznie wyższy (średni poziom
triglicerydów 773mg/dl, średni poziom cholesterolu 265mg/dl)(q). Uznaje się, że poziom
triglicerydów powyżej 500 mg/dl znacząco zwiększa ryzyko zapalenia trzustki (d,u).
Wnioski: Podobnie jak w populacji ogólnopediatrycznej, wśród najmłodszych chorych mutacje
genetyczne są najczęstszą przyczyną PZT. Mutacją najczęściej występującą jest mutacja genu SPINK1
N34S/-, podobnie jak u starszych dzieci. INNE MUTACJE. Wśród patologii dróg żółciowych częściej
opisywane są torbiele dróg żółciowych, w odróżnieniu od starszych pacjentów pediatrycznych, gdzie
najczęściej mamy do czynienia z kamicą dróg żółciowych. Ważnym czynnikiem etiologicznym są
również wady anatomiczne przewodu trzustkowego…..!
Zaburzenia lipidowe w grupie najmłodszych dzieci z PZT stwierdza się z podobną częstością? jak w
całej populacji pediatrycznej, jednak rzadziej jest to samodzielny czynnik etiologiczny.
Podkreślić należy, że uzyskane dane wymagają dalszych badań na większych grupach chorych, co
możliwe będzie jedynie w badaniach wieloośrodkowych, jako, że przewlekłe zapalenie trzustki w
najmłodszej grupie wiekowej występuje niezmiernie rzadko.