Piotr Augustyniak
Elektroniczna Aparatura Medyczna, Kraków 2015
Rozdział 33. Sztuczne wspomaganie wentylacji płuc
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
Oddychanie zapewnia właściwą wymianę gazowych składników przemiany
materii (tlenu i dwutlenku węgla). Czynność ta jest konieczna do zapewnienia stałego
kontaktu błony pęcherzyków płucnych ze świeżymi zasobami tlenu i nieograniczonym
odbiornikiem dwutlenku węgla. W przypadku fizjologicznym wentylacja zachodzi
bezwiednie za przyczyną mięśni oddechowych sterowanych z ośrodkowego układu
nerwowego (por. rozdział 17). Celem sztucznego wspomagania oddechu jest
umożliwienie oddychania osobie, która w wyniku chorób nie jest wstanie wykonywać
tej czynności samodzielnie. Pacjentów, którzy potrzebują sztucznego wspomagania
oddechu klasyfikuje się w dwóch głównych kategoriach:
− krótkoterminowych – wentylacja trwa do 7 dni, lub krócej do czasu, gdy
dolegliwości związane z niemożnością oddychania ustaną oraz
− długoterminowych - którzy mają dłuższe zapotrzebowanie na wspomaganie
oddychania z powodu przewlekłych schorzeń.
W przypadku długoterminowej wentylacji istotnymi zagadnieniami stają się: obniżenie
kosztów tego zabiegu, nieinwazyjność, bezpieczeństwo i higiena, możliwość
stosowania przez pacjenta w domu, poprawa jakości jego życia oraz redukcja obciążeń
dla systemu lecznictwa zamkniętego. Konstruktorzy nie ustają w działaniach, aby
urządzenia do sztucznego wspomagania oddechu realizowały te założenia.
Najprostszym sposobem prowadzenia sztucznej wentylacji pod przerywanym
ciśnieniem dodatnim jest oddech metodą usta—usta. W warunkach intensywnej opieki
najprostszym sposobem sztucznej wentylacji, dostępnym także dla personelu
nielekarskiego, jest wspomaganie oddychania ręcznym aparatem AMBU przez maskę.
Metoda ta znajduje zastosowanie głównie jako sposób przejściowego zabezpieczenia
pacjenta do czasu wprowadzenia rurki tchawicznej. Wentylacja ręcznym aparatem
AMBU przez rurkę tchawiczną stanowi podstawowy sposób prowadzenia sztucznego
oddechu w ostrym zagrożeniu oddechowym i poza sytuacjami wyjątkowymi nie nadaje
się do dłuższego stosowania. Elektromechanicznym urządzeniem wspomagającym
oddychanie jest respirator, będący przedmiotrm opisu w tym rozdziale.
33.1. Zasady sztucznego wspomagania oddechu
ma
ter
iał
dy
da
kty
Podstawowym celem stosowania wentylacji mechanicznej jest właściwa kontrola
wymiany gazowej i poprawa jej parametrów przy zmniejszeniu wysiłku oddechowego
pacjenta. W czasie sztucznej wentylacji ruch powietrza w kierunku pęcherzyków
płucnych jest spowodowany wytworzeniem różnicy ciśnień w drogach oddechowych.
Podczas wdechu, który jest procesem aktywnym (w przypadku fizjologicznym
uruchamianym przez przeponę), powietrze przemieszczające się w drzewie
oskrzelowym powoduje wzrost ciśnienia w jamach opłucnych. Najwyższe ciśnienia są
osiągane pod koniec wdechu. Podczas wydechu, który jest procesem biernym (tak jak w
oddychaniu spontanicznym), odbywającym się pod wpływem retrakcji płuc i klatki
piersiowej, ciśnienia w płucach stopniowo się obniżają aż do zrównania z ciśnieniem
atmosferycznym pod koniec wydechu.
Do głównych celów sztucznego wspomagania wentylacji płuc należą: zapewnienie
wentylacji pęcherzykowej odpowiedniej dla efektywnej wymiany gazowej i
wystarczającego utlenowania krwi oraz zapobieganie przeciążeniom mechanicznym
pęcherzyków płucnych (nadmiernemu rozdęciu oraz zapadaniu się). Dodatkowo,
konstruktorzy stawiają sobie za cel takie zaprojektowanie respiratora, aby jego
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ma
ter
iał
dy
da
kty
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
użytkowanie (zwłaszcza w przypadku wentylacji długoterminowej) możliwie
najbardziej przyczyniało się do poprawy jakości życia pacjenta.
Urządzenie do sztucznego wspomagania oddychania spełnia następujące funkcje:
− zapewnienie wystarczającej wentylacji pęcherzykowej,
− zapewnienie wystarczającego utlenowania krwi (prężność tętnicza
PaO2 ≥ 100 mmHg tj. 13 kPa),
− eliminacja dwutlenku węgla (prężność tętnicza PaCO2 ≤ 40 mmHg tj. 5,3 kPa),
− zapobieganie nadmiernego rozdęcia pęcherzyków płucnych,
− zapobieganie zapadania się pęcherzyków płucnych poprzez wytwarzanie
dodatniego ciśnienia końcowo-wydechowego,
− przygotowanie mieszaniny oddechowej o pożądanym stężeniu tlenu FiO2 (w
powietrzu atmosferycznym FiO2 = 0,209, czyli stężenie tlenu wynosi prawie
21%)
− ułatwienie współpracy pacjenta z respiratorem.
Ze względu na to, że do poruszania strugi powietrza potrzebna jest różnica ciśnień
między wnętrzem klatki piersiowej a początkiem układu oddechowego (usta, nos)
wyróżnia się dwie podstawowe metody wspomagania oddechu w przypadku, gdy
organizm pacjenta nie jest w stanie przeprowadzać wystarczającej wymiany gazowej:
− generowanie ciśnienia negatywnego tj. niższego niż atmosferyczne na
zewnątrz płuc przy utrzymaniu normalnego ciśnienia na początku dróg
oddechowych; w tej metodzie powietrze jest zasysane do płuc.
− generowanie ciśnienia pozytywnego tj. wyższego niż atmosferyczne przy
początku układu oddechowego przy utrzymaniu ciśnienia normalnego na
zewnątrz klatki piersiowej; w tej metodzie powietrze jest wtłaczane do płuc.
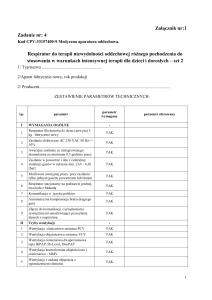
Na rysunku 33.1 została przedstawiona metoda wentylacji przerywanej ciśnieniem
dodatnim (ang. interrupted positive pressure ventilation, IPPV).
Rys. 33.1. Sztuczna wentylacja przerywana ciśnieniem dodatnim IPPV.
rozdział 33, str. 2
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ea
ny
Pm – ciśnienie wytwarzane przez mięśnie,
Pr – ciśnienie wytwarzane przez respirator,
V – objętość układu oddechowego,
C – podatność płuc,
R – oporność dróg oddechowych,
f – przepływ.
tro
gdzie:
(33.1)
m.
ag
h.e
du
.p l
W trybie zastępowania oddechu wdech jest inicjowany przez respirator, a jego
przebieg jest kontrolowany za pomocą jednego z parametrów: ciśnienia, objętości,
przepływu lub czasu trwania wdechu. Faza wydechu jest procesem biernym.
Przełączenie urządzenia na fazę wydechu inicjowane jest po przekroczeniu jednego z
parametrów: objętości, ciśnienia lub czasu fazy wdechu.
Podczas wspomagania oddychania respirator wytwarza dodatkowe ciśnienie
zastępujące lub wspomagające ciśnienie wytwarzane przez mięśnie zgodnie ze wzorem
33.1:
dy
da
kty
czn
yp
ob
ran
yz
es
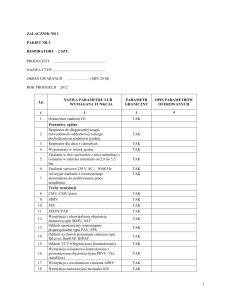
Respirator jest urządzeniem automatycznym składającym się z następujących
podzespołów [1]:
− systemu podłączenia urządzenia do pacjenta,
− źródła zasilania,
− systemu kontrolującego częstotliwość i amplitudę generowanych oddechów,
− czujników badających sprawność urządzenia i stan pacjenta (sprzężenie zwrotne).
ter
iał
Rys. 33.2. Schemat działania typowego współczesnego respiratora. Zawór wydechowy
zamykany przy wdechu, zawór wdechowy zamykany przy wydechu. Pomiar z sensorów
wyświetlany na monitorach, decyduje o ew. włączeniu alarmów.
ma
Sztuczne zastępowanie lub wspomaganie oddechu jest wykorzystywane przede
wszystkim na oddziałach intensywnej opieki medycznej (OIOM) i zapotrzebowanie
pacjentów na nie zwykle mija z czasem. Okolo 5% pacjentów opuszczających OIOM
wymaga kontynuacji regularnego wspomagania oddechu nawet po dłuższym czasie. O
rozdział 33, str. 3
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
h.e
du
.p l
przewlekłym wspomaganiu oddechu mówimy w przypadku pacjentów potrzebujących
go przez okres ponad 21 dni przez dłużej niż 6 godzin na dobę. Przewlekłe
zastępowanie oddechu może prowadzić do upośledzenia naturalnego automatyzmu
oddychania (spłycenie, niemiarowość lub okresy bezdechu). Wówczas odłączenie
respiratora jest możliwe po przeprowadzeniu reedukacji, polegającej na stopniowej
zmianie proporcji oddechów zastępowanych i wspomaganych. Wskazaniami do
stosowania sztucznego wspomagania oddechu mogą być również: chorobliwa otyłość,
zaburzenia geometrii klatki piersiowej, dystrofia mięśniowa i inne.
ag
33.2. Klasyfikacja urządzeń do wspomagania oddechu
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
Klasyfikację urządzeń do wspomagania oddechu można przeprowadzać w oparciu o
rozmaite kryteria. Należą do nich: sposób połączenia z układem oddechowym osoby
wspomaganej i związany z tym stopień inwazyjności, rodzaj ciśnienia powodującego
ruch strugi powietrza, parametr, na którym oparte jest sterowanie wentylacją, tryb pracy
i przeznaczenie.
Podział pod względem inwazyjności połączenia respiratora z drogami
oddechowymi pacjenta wyróżnia:
A) Metody inwazyjne (zapewniające szczelność połączenia za cenę ryzyka powikłań
infekcyjnych), zakładające wytworzenie sztucznej drogi oddechowej za pomocą
(rys. 33.3):
− tracheotomii (nacięcie krtani i wprowadzenie rurki do oddychania) lub
− intubacji (wprowadzenie rurki do oddychania poprzez usta).
kty
Rys 33.3 Sposoby wytworzenia sztucznej drogi oddechowej a) tracheotomia, b)
intubacja
ma
ter
iał
dy
da
B) Metody nieinwazyjne, wykorzystujące naturalne drogi oddechowe:
− respiratory z dodatnim ciśnieniem (ang. noninvasive positive pressure
ventilation),
− respiratory z ujemnym ciśnieniem (ang. negative pressure ventilation),
− wentylacja ustnikowa (ang. mouthpiece ventilation, MPV)
− łóżko ciśnieniowe i pas ciśnieniowy (ang. rocking bed and pneumobelt)
− stymulator nerwów przeponowych (ang. diaphragm parcing)
− oddychanie językowo gardłowe ("żabi oddech", ang. glossopharyngeal
breathing, GPB)
Z uwagi na rodzaj ciśnienia wytwarzanego w drogach oddechowych w czasie
wdechu wyróżniamy respiratory:
rozdział 33, str. 4
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
−
m.
ag
h.e
du
.p l
wytwarzające ujemne ciśnienie dookoła ciała (z wyjątkiem głowy) lub tylko klatki
piersiowej pacjenta, tzw. „żelazne płuca”,
− wytwarzające dodatnie ciśnienie w drogach oddechowych pacjenta.
Wytwarzanie ujemnego ciśnienia za pomocą „żelaznego płuca”, choć bardziej zbliżone
do fizjologicznego oddychania, jest wspomniane ze względów historycznych, choć
stosowane jeszcze czasem w długotrwałej wentylacji domowej. Współczesne
respiratory wspomagają wentylację dodatnim ciśnieniem, które podczas wdechu
wytwarza się wewnątrz organizmu zwiększając tym samym objętość płuc oraz
skuteczność procesu wentylacji. Niezależnie od sposobu napędzania strugi powietrza
podczas wdechu, faza wydechu jest fazą bierną, w czasie której powietrze jest usuwane
siłami sprężystości i mięśni klatki piersiowej.
ma
ter
iał
dy
da
kty
czn
yp
ob
ran
yz
es
tro
ny
ea
Z uwagi na parametr, na którym oparte jest sterowanie wentylacją wyróżniamy
respiratory:
− sterowane ciśnieniem – faza wdechu kończy się, gdy osiągnięta zostaje
zaprogramowana wartość ciśnienia w drogach oddechowych; wadą tego
rodzaju urządzeń jest brak gwarancji zapewnienia pożądanej wentylacji
minutowej,
− sterowane objętością – faza wdechu kończy się, gdy osiągnięta zostaje
zaprogramowana wartość objętości gazów oddechowych w płucach; tego
rodzaju urządzenia posiadają zabezpieczenia przed wystąpieniem zbyt niskiego
lub zbyt wysokiego ciśnienia w drogach oddechowych;
− sterowane czasem – faza wdechu kończy się po upływie zaprogramowanego
interwału czasu odmierzanego przez układ elektroniczny.
Obecnie produkowane respiratory są urządzeniami elektronicznymi i w większości
posiadają możliwość wyboru parametru sterującego przed rozpoczęciem zabiegu. Rys
33.4 przedstawia krzywe objętości, przepływu i ciśnienia w przypadku wspomagania
sterowanego objętością i ciśnieniem.
Rys. 33.4 Krzywe objętości, przepływu i ciśnienia w przypadku wspomagania
sterowanego objętością i ciśnieniem.
rozdział 33, str. 5
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
es
tro
ny
ea
m.
ag
h.e
du
.p l
Urządzenia do wspomagania oddychania mogą pracować w jednym z dwóch trybów:
− wspomagania (ang. assist) i
− zastępowania (ang. control).
Wspomaganie wentylacji ma na celu przejęcie choćby części wysiłku oddechowego
pacjenta, aby zachować aktywność mięśni oddechowych (zapobieganie zaników
mięśniowych, skrócenie czasu odzwyczajania się od respiratora), zmniejszając zarazem
ryzyko wystąpienia niekorzystnych reakcji hemodynamicznych. Praca respiratora jest
sterowana parametrami oddechu pacjenta (trigger, patrz 33.3) mierzonymi na bieżąco
za pomocą sensorów przepływu i ciśnienia. W trybie wspomagania respirator może w
różny sposób uwzględniać parametry oddechowe osoby wspomaganej, co jest analogią
do pracy sprzężenia zwrotnego i bywa nazywane „pracą w zamkniętej pętli”. Respirator
umożliwia synchronizację z oddechem własnym pacjenta, modyfikacje trybów
wentylacji na bieżąco oraz kontrolę różnych wartości granicznych i generowania
alarmów w zależności od bieżących ustawień wentylacji)
W trybie zastępowania wszystkie parametry wentylacji ustalane są przez prowadzącego
terapię, co przyczynia się do całkowitej eliminacji wysiłku oddechowego ze strony
pacjenta. Wykorzystanie tego sposobu jest w pełni zrozumiałe w przypadku, gdy
pacjent nie jest w stanie podjąć własnego oddechu. Praca w tym trybie zwana jest
niekiedy „pracą w otwartej pętli”, przez analogię do braku sprzężenia zwrotnego.
Respirator wykonuje wentylację według zadanego programu, niezależnie od ruchów
oddechowych osoby wspomaganej i dokonuje kontroli wartości alarmowych.
iał
dy
da
kty
czn
yp
ob
ran
yz
Z uwagi na przeznaczenie i docelowe miejsce stosowania można wyróżnić
respiratory przeznaczone dla (por. tab. 33.1):
− oddziałów intensywnej opieki medycznej; są to urządzenia relatywnie duże,
posiadające wiele zaawansowanych ustawień umożliwiających elastyczność
przy programowaniu terapii,
− jednostek transportu medycznego; to niewielkie, proste w obsłudze aparaty, ich
podstawowym zadaniem jest utrzymanie pacjenta przy życiu podczas
transportu do szpitala,
− pacjentów pozaszpitalnych do użytku w domu lub ośrodkach opiekuńczoleczniczych; są to niewielkie (kilka – kilkanaście kilogramów) urządzenia,
bardzo proste w obsłudze – ich codzienna obsługa jest ograniczona do
włączenia i wyłączenia aparatu.
Wymienione kryteria klasyfikacji dotyczą najczęściej stosowanych respiratorów
naśladujących naturalny oddech człowieka. Pracujące one z częstotliwościami do 150
oddechów na minutę, przy czym wartości przeciętne to ok. 12-15 oddechów na minutę
dla osoby dorosłej i 30-40 dla niemowląt [1]. Warto wspomnieć, że istnieją też
respiratory wysokich częstotliwości generujące nawet 900 cykli oddechowych na
minutę. Są one przydatne w sytuacjach, gdy użyteczna objętość płuc jest bardzo mała
(np. są one nie do końca wykształcone) lub przy nieszczelności płuc.
ter
33.3. Sposoby synchronizacji oddechu
ma
Respirator pracujący w trybie wspomagania ma możliwość dostosowania wielu
parametrów do naturalnej czynności oddechowej pacjenta. Jest to korzystne ze względu
na podtrzymanie funkcji automatyzmu oddychania, możliwość dostosowania oddechu
do zmian obciążenia organizmu, a także z powodu lepszego komfortu osoby
rozdział 33, str. 6
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ma
ter
iał
dy
da
kty
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
wspomaganej. Dostosowanie to wymaga zastosowania szeregu sensorów oraz takiego
ich odczytu, aby z dużą wiarygodnością wykryć początek fazy wdechu i wydechu.
Faza wdechu jest zwykle inicjowana przez sygnał sensora, który w zadanym
interwale czasu mierzy jedną z wartości: ciśnienie, objętość lub przepływ. W
momencie, w którym dana wartość osiąga pewną ustaloną wartość – rozpoczyna się
cykl oddechowy. W przypadku, gdy kryterium inicjującym jest czas, częstość wdechów
wymuszanych przez respirator jest ściśle określona. W przypadku prób częstszego
oddechu ze strony pacjenta istnieje duże prawdopodobieństwo desynchronizacji
pomiędzy nim, a respiratorem.
Przy inicjacji na podstawie ciśnienia obie zastawki (wdechowa i wydechowa) są
zamknięte, pacjent musi wytworzyć ujemne ciśnienie w układzie, aby otworzyć
zastawkę wdechową i wyzwolić wdech.
Przy inicjacji na podstawie przepływu zastawki wydechowe są otwarte, następuje
ciągły przepływ gazu w ich kierunku. Tryb przepływowy jest bardziej czuły, przez co
zmniejszony jest wysiłek oddechowy pacjenta.
Faza wydechu, która fizjologicznie jest procesem biernym, może być
inicjalizowana na trzy sposoby:
− objętością – przełączenie następuje po dostarczeniu pacjentowi określonej
objętości oddechowej, po której może nastąpić pauza wdechowa,
− ciśnieniem – przełączenie następuje po osiągnięciu ustalonego ciśnienia w
górnych drogach oddechowych (odpowiadającego założonej wartości ciśnienia
pęcherzykowego), sterowanie takie bierze pod uwagę dodatkowe ciśnienie
ujemne wytwarzane przez przeponę i może zwiększać przepływ wdechowy
przy zwiększonym wysiłku oddechowym pacjenta (lepsza synchronizacja z
respiratorem).
− czasem – faza wdechu ma stały ustalony wcześniej czas trwania, po której
następuje krótka pauza wdechowa.
Jednym ze sposobów sztucznego wspomagania oddechu jest zastosowanie wentylacji
ustnikowej (ang. mouthpiece ventilation, MPV). Tego rodzaju urządzenia, w
odróżnieniu od standardowych wentylatorów sterowanych objętością, mogą pracować
w otwartym obiegu bez alarmowania o zbyt niskim ciśnieniu. Początek wdechu
powoduje wytworzenie ciśnienia wstecznego (200 – 300 Pa) w ograniczniku przepływu
gazu w ustniku, dzięki czemu możliwe jest nieuruchamianie alarmu o wystąpieniu
bezdechu. Gdy urządzenie jest w trybie wspomagania, sterowanie może pozostawać
włączone przy otwartym obwodzie powietrznym przez długi czas. W celu ponownego
uruchomienia mechanizmu wentylacyjnego wystarczy zassać powietrze przez ustnik.
Takie rozwiązanie pozwala na wentylowanie pacjenta, tylko wtedy, gdy faktycznie jest
na to zapotrzebowanie oraz względnie nie przeszkadza mu w codziennym życiu (kaszel,
mowa). W ten sposób pacjent uzyskuje tyle wspomagania oddychania ile potrzebuje.
Pozwala to również na wykonanie wielu oddechów jednocześnie, bez wydychania, co
zwiększa pojemność życiową (ang. vital capacity, por. rozdz. 17). Wykonując odruch
kaszlu osoba wspomagana metodą MPV, której naturalny kaszel jest nieefektywny,
uzyskuje większy przepływ wydechowy, wystarczający do oczyszczenia płuc z
wydzielin.
Dodatkowo, metoda MPV jest możliwa do stosowania w warunkach domowych
do wspomagania wentylacji dla osób z chronicznymi zaburzeniami oddechu. Zwykle
respiratory domowe pracują w trybie wspomagania wdechu sterowanym objętością lub
ciśnieniem. Posiadają one blokadę samoczynnego włączania się przy otwartym
obwodzie powietrznym. Przewaga metody ustnikowej nad metodami inwazyjnymi
rozdział 33, str. 7
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
.p l
(takimi jak tracheotomia) polega także na redukcji ryzyka związanego z infekcjami,
które są bardziej prawdopodobne u osób stosujących zewnętrzne przetoki.
du
33.4. Sensory ciśnienia i przepływu
ran
yz
es
tro
ny
ea
m.
ag
h.e
Ciśnienie i przepływ należą do podstawowych parametrów wentylacji. Ich pomiar
powinien się odbywać jak najbliżej dróg oddechowych pacjenta. Niespełnienie tego
warunku może skutkować zafałszowaniem wyników pomiarów. Najczęściej sensory
znajdują się w samym respiratorze (rys. 33.5), przez co należy wziąć pod uwagę, iż
zmierzone ciśnienie w czasie oddechów kontrolowanych będzie zawyżone, natomiast w
trakcie oddechu własnego zmierzone będzie niedoszacowane. Pomiar przepływu
wskaże wartość większą o objętość gazu znajdującego się w rurach.
ob
Rys. 33.5 Rozmieszczenie sensorów w układzie dostarczania powietrza
wdechowego w respiratorze [14].
ma
ter
iał
dy
da
kty
czn
yp
Do pomiaru ciśnienia w respiratorach stosuje się sensory następujących typów:
− pojemnościowe, przetwarzające ciśnienie na pojemność elektryczną pomiędzy
dwoma okładkami kondensatora, z których jedna jest elastyczną membraną, a
druga jest sztywna. Materiałem membrany najczęściej jest krzem [2]. Pod
wpływem ciśnienia zmienia ona kształt, co jednocześnie zmienia pojemność
kondensatora.
− piezorezystancyjne, przetwarzające naprężenia membrany krzemowej na
zmianę oporności piezorezystorów, która jest wykrywana za pomocą prądu
niezrównoważenia mostka Wheatstone’a (rys. 33.6).
Rys. 33.6 Piezorezystancyjny sensor ciśnienia stosowany w respiratorach.
rozdział 33, str. 8
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
Do pomiaru przepływu w respiratorach stosuje się sensory następujących typów:
− oporowe, ekranowe - pomiar różnicy ciśnień przepływającego gazu przed i za
przeszkodą (kilka elementów oporowych ułożonych w osi przepływu) lub
zwężeniem. Za pomocą równania Bernoulliego można wyznaczyć natężenie
przepływu powietrza w rurce sensora.
− anemometry – (1) pomiar zmiany oporności ogrzanego drucika umieszczonego
w środku przepływu gazu (oziębianie drucika w zależności od szybkości
przepływu); (2) pomiar prądu potrzebnego do ogrzania sensora schładzanego
mierzoną strugą powietrza dla uzyskania stałej różnicy temperatury względem
czujnika referencyjnego (rys. 33.7a).
− pneumotachometry wirowe – (1) pomiar ultradźwiękowy zawirowań
spowodowanych przez przeszkodę na drodze przepływającego gazu (rys.
33.7b); (2) różnicowy pomiar czasu propagacji fal ultradźwiękowych
emitowanych na przemian w kierunkach zgodnym i przeciwnym do kierunku
przepływu. Różnica czasu propagacji sygnału jest proporcjonalna do szybkości
powietrza, która pomnożona przez średnicę rurki pozwala uzyskać natężenie
przepływu.
ob
Rys. 33.7: Wybrane sensory przepływu stosowane w respiratorach: a) anemometr,
b) pneumotachometry wirowy (opracowano na podst. [3])
dy
da
kty
czn
yp
Uzupełnieniem zestawu sensorów respiratora są czujniki składu chemicznego gazów
oddechowych. Do grupy tej należą:
− kapnometry służące do oznaczania pomiaru końcowo-wydechowego ciśnienia
parcjalnego CO2; zasada pomiaru wykorzystuje zjawisko pochłaniania przez
cząsteczki dwutlenku węgla promieniowania podczerwonego o długości fali
4,26 µm, zmierzone wartości EtCO2 (ang. end tidal CO2) podawane są w
procentach objętości lub mmHg.
− tranzystor jonowo-selektywny jest czujnikiem elektrochemicznym mierzącym
prężność PaCO2: niestety analogiczny pomiar PaO2.nie jest obecnie możliwy.
33.5. Zapewnienie bezpieczeństwa osoby wspomaganej
ma
ter
iał
Aspekty medyczne
Podstawowym sposobem wspierania lub zastąpienia nieskutecznego oddechu
spontanicznego jest sztuczna wentylacja pod przerywanym ciśnieniem dodatnim (IPPV,
rys. 33.1). Przy tym sposobie sztucznego oddychania płuca wypełniane są powietrzem,
zwykle wzbogaconym w tlen, w wyniku wytwarzania dodatniego ciśnienia w tchawicy.
Oddychanie wspomagane tą metodą różni się od oddechu fizjologicznego, gdyż
powietrze jest wtłaczane do płuc, a nie zasysane jak podczas oddechu spontanicznego.
Zmiana mechanizmu oddychania pociąga za sobą następstwa krążeniowe (wyjaśnione
rozdział 33, str. 9
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
poniżej), zmienia rozpływ strugi powietrza w gałęziach drzewa oskrzelowego oraz
stosunek wentylacji do przepływu w poszczególnych obszarach płuc.
U człowieka oddychającego spontanicznie ciśnienie ujemne wytwarzane w klatce
piersiowej podczas wdechu wspomaga dopływ żylny do prawego przedsionka serca i
sprzyja zwiększeniu rzutu minutowego. Podczas mechanicznego wtłaczania powietrza
wytworzone w klatce piersiowej ciśnienie dodatnie utrudnia dopływ krwi z dużych żył
do serca. Osoby ze zdrowym krążeniem kompensują ten wpływ mechanicznej
wentylacji wzmożonym napięciem żył, które podnosi centralne ciśnienie żylne i
przywraca gradient ciśnienia krwi, konieczny dla napełnienia komór. Kompensacja taka
może okazać się utrudniona lub niemożliwa u chorych z hipowolemią lub u osób
pozostających pod działaniem leków, które zmniejszają napięcie układu żylnego
(barbiturany, leki blokujące receptory alfa adrenergiczne). Jeżeli wentylacja
mechaniczna powoduje niepokojący spadek rzutu minutowego, kompensację może
ułatwić dodatkowe wypełnienie łożyska naczyniowego płynami.
Rozdział powietrza w płucach podczas wdechu zależy od oporu, jaki wprowadzane powietrze napotyka w poszczególnych częściach płuc. W stanach
chorobowych wymagających wentylacji mechanicznej opór ten jest najczęściej
nierównomierny, co sprzyja nierównomiernemu rozdziałowi strugi wtłaczanego
powietrza i zmniejsza skuteczność wentylacji. Równomierność wentylacji płuc mogą
poprawić: użycie wysokich ciśnień wdechowych i wydłużenie czasu trwania wdechu.
Kolizja tych wskazań ze zaleceniami mającymi na celu zmniejszenie niekorzystnego
wpływu mechanicznej wentylacji na dopływ żylny zmusza do rozwiązań
kompromisowych. U pacjenta z normalnymi płucami stosunek czasów trwania fazy
wdechowej do fazy wydechowej podczas wentylacji mechanicznej wynosi zwykle 1 : 2.
Czas trwania wdechu nie powinien być krótszy niż 1 sek. W niektórych chorobach
związanych ze wzrostem oporu dróg oddechowych pożądany jest raczej oddech rzadki z
możliwie długą fazą wdechu i wydechu. Ciśnienie dodatnie wytwarzane przez respirator
u wlotu dróg oddechowych ulega stopniowej redukcji wzdłuż drogi przepływu
powietrza, tak iż na ścianę pęcherzyków płucnych działa tylko ok. 25% pierwotnej
wartości ciśnienia.
ma
ter
iał
dy
da
kty
Aspekty techniczne
W celu zapewnienia bezpieczeństwa osoby wspomaganej oddechowo respirator jest
wyposażony w rozmaite rozwiązania konstrukcyjne, systemy pomiarowo-kontrolne i
zabezpieczenia. Należą do nich:
− zastawki kierunkowe zabezpieczające przed cofaniem się gazów,
− dodatkowa bateria na wypadek awarii zasilania,
− zawór umożliwiający pacjentowi oddychanie powietrzem atmosferycznym w
przypadku awarii respiratora,
− sygnały świetlne (migające lub o zmienionym kolorze ikony/diody w obszarze
interfejsu) i dźwiękowe powiadamiające o nieprawidłowościach w pracy
respiratora,
− wbudowany kompresor lub ręczny mechanizm wentylacyjny uniezależniający
aparat od dostarczania gazów z zewnątrz,
− blokaaę ustawień (zwłaszcza w przypadku domowych aparatów
wspomagających oddychanie), zabezpieczająca przed przypadkową zmianę
ustawień przez osobę niewykwalifikowaną,
− oprogramowanie automatycznie wzywające pomoc w razie pojawienia się
jakichkolwiek nieprawidłowości.
rozdział 33, str. 10
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
−
iał
dy
da
kty
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
zabezpieczenie mechaniczne przed udławieniem w postaci kołnierza
ochronnego na rurce intubacyjnej.
− zabezpieczenie przed nieprawidłowymi parametrami dostarczanej mieszanki
powietrznej.
Respirator jest urządzeniem automatycznym wyposażonym w mikroprocesor. Naturalne
jest więc takie jego zaprojektowanie, aby urządzenie, każdorazowo po włączeniu,
samoczynnie przeprowadzało testy wybranych podzespołów. Służą one poprawie
bezpieczeństwa osoby wspomaganej i polegają na wykrywaniu ewentualnych
nieszczelności, określaniu podatności obiegu oddechowego respiratora oraz
sprawdzeniu poprawności funkcjonowania sensorów respiratora oraz elektronicznych
układów wykonawczych.
Do przykładowych sekwencji testowych należą:
− Test zastawki bezpieczeństwa sprawdza prawidłowość działania tej zastawki.
Wyświetla ciśnienie wydechowe na pasku ciśnienia. Jeżeli test zastawki
bezpieczeństwa zakończył się niepomyślnie to urządzenie sygnalizuje awarię i
nie może być uruchomione.
− Test ciśnienia końcowo-wydechowego (ciśnienie PEEP, czyli dodatnie
ciśnienie, które respirator utrzymuje pod koniec wydechu pacjenta, zapobiega
zapadaniu się pęcherzyków płucnych) sprawdza czy system PEEP może
generować i utrzymywać wcześniej ustawione poziomy PEEP. Jeżeli test
czujnika PEEP zakończył się niepomyślnie to urządzenie sygnalizuje awarię i
nie może być uruchomione.
− Test czujników: przepływu wydechowego i przepływu tlenu sprawdza
prawidłowość działania tych czujników. Jeżeli test czujnika tlenu zakończył się
niepomyślnie, należy ponownie skalibrować czujnik tlenu. W przypadku
negatywnego wyniku testu czujnika przepływu wydechowego urządzenie
sygnalizuje awarię i nie może być uruchomione.
− Test filtru I/E sprawdza spadek ciśnienia pomiędzy ramieniem wdechowym i
wydechowym całego obiegu oddechowego respiratora poprzez porównanie
wartości ciśnienia na filtrach. Zignorowanie tego testu lub zignorowanie błędu
może mieć wpływ na niewystarczającą ochronę przed bakteriami lub
wystąpienie nadmiernego oporu przy wdechu i wydechu.
W przypadku respiratorów pracujących w pętli sprzężenia zwrotnego systemy
elektroniczne analizują na bieżąco stan pacjenta i mogą zareagować wpływając na
przebieg procesu oddychania. W przypadku nieprawidłowości, respiratory uruchamiają
priorytetowy system alarmów klinicznych (opisany poniżej).
Popularnym rozwiązaniem zabezpieczającym systemy elektroniczne urządzenia
jest wzajemny monitoring mikrokontrolerów, np. jeden kontroluje wentylację, drugi
mikrokontroler zbiera dane na temat procesu wentylacji. Jednocześnie obydwa
mikrokontrolery realizują wzajemne funkcje kontrolne. Respiratory posiadają
zabezpieczenia napięciowe, temperaturowe i nadprądowe.
ma
ter
Aspekty użytkowe
Respirator może stanowić niebezpieczeństwo dla pacjenta, jeśli jest źle użytkowany lub
pozostawiony bez należytej kontroli [4]. Pacjent poddany takiej terapii wciąż wymaga
intensywnej opieki, a dodatkowo forma terapii powoduje zwiększone ryzyko innych
chorób [5]. We współczesnych maszynach wspomagających oddychanie możliwe jest
generowanie bardzo wielu alarmów informujących o aktualnym stanie pacjenta lub
samego urządzenia. Alarmy zorganizowane są zazwyczaj w systemie priorytetowym.
rozdział 33, str. 11
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ny
ea
m.
ag
h.e
du
.p l
Najwyższy priorytet maję najważniejsze zdarzenia związane bezpośrednio z
przebiegiem wentylacji:
− Alarm wysokiego ciśnienia. Najprawdopodobniej zablokowane drogi
oddechowe lub kaszel [6], możliwe zagięcie rurki intubacyjnej.
− Alarm niskiego ciśnienia. Najczęściej przeciek w doprowadzeniu powietrza,
lub odłączenie pacjenta od respiratora.
− Alarm wzmożonego oddechu. Wywoływany przez zmianę stanu pacjenta:
niepokój, przebudzenie, ból. Czasami wywoływany fałszywie przez wilgoć w
rurkach.
− Alarm bezdechu. Sugeruje, że pacjent z jakiegoś powodu przestał oddychać.
Dużo częściej jest to sygnał, że aparatura przypadkowo się odłączyła od
pacjenta.
Alarmy o niższym priorytecie uruchamiane są np. na skutek nieprawidłowej objętości
wydechowej czy zbyt niskiego ciśnienia wdechowego. Uruchomienie alarmu może być
spowodowane np. częściowym zatkaniem filtru powietrza wdychanego lub
wydychanego.
tro
33.6. Szczegóły techniczne przykładowych aparatów
ran
yz
es
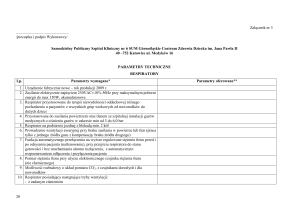
Respiratory są dość rozpowszechnionymi urządzeniami medycznymi i wiele wymagań
technicznych jest wspólnych dla aparatów o różnym przeznaczeniu. Tab. 33.1
przedstawia podstawowe parametry przykładowych urządzeń typu szpitalnego
(Carefusion AVEA [7]), transportowego (Drager Oxylog 3000 Plus [8]) i ratunkowego
(Pneupac VR1 [9])
Carefusion AVEA: Standardowy respirator
szpitalny [7].
− Waga ok. 40kg, wymiary ok 40×40 cm
+ zmienna wysokość (statyw).
− Ciśnienie 0 - 90 cm H2O, (0 – 9,2 kPa)
przepływ 0,4 - 150 l/min.
− Częstotliwość 1-150 /min dla
noworodków, 1-120 dla
dorosłych/dzieci.
− Objętość oddechowa 2ml – 2.5l.
− Trigger przepływu 0.1-20 l/min.
− 1h działania na baterii, 30 min przy
opcji z kompresorem, 4× dłużej przy
zastosowaniu zewnętrznej baterii.
− Tryby działania: A/C, SIMC,
CPAP/PSV, NPPC.
ma
ter
iał
dy
da
kty
czn
yp
ob
Tab. 33.1 Podstawowe parametry przykładowych urządzeń do sztucznego wspomagania
wentylacji płuc
rozdział 33, str. 12
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
Drager Oxylog 3000 Plus [8]: Respirator
przeznaczony do transportu medycznego.
− Waga ok. 5,3 kg bez baterii,
− wymiary 30×18×18 cm.
− Ciśnienie 270 kPa do 600kPa przy
przepływie 100 l/min.
− Częstotliwość oddechu: 2-60 1/min
SIMV, 5-60 1/min CMV, AC.
− Objętość oddechowa od 0,05 do 2l.
− Czułość triggera przepływu: 1-15 l /
min.
− 4 godziny działania na baterii.
− Łatwy w montażu na łóżku lub w
ambulansie dzięki specjalnej
obudowie.
− Obsługa trybów CMV, AC, SIMV,
opcjonalna kapnografia.
Pneupac VR1 [9]: Respirator ratowniczy
odporny na uszkodzenia mechaniczne,
wstrząsy i wibracje.
− wentylacja zastępcza pacjentów
dorosłych i dzieci
− zasilanie pneumatyczne
− 2 poziomy stężenia tlenu: 50% i 100%
(model VR1 Air Mix)
− 3 tryby wentylacji
− zastawka ciśnieniowa bezpieczeństwa
z alarmem akustycznym
− możliwość pracy w rezonansie
magnetycznym MRI
czn
yp
ob
ran
yz
es
tro
ny
ea
m.
ag
h.e
du
.p l
Piotr Augustyniak
ma
ter
iał
dy
da
kty
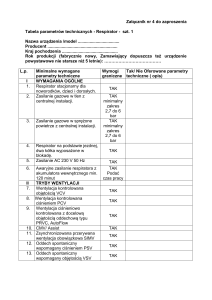
Szczególną grupę respiratorów stanowią urządzenia transportowe. Ich użycie jest
bowiem zawsze tymczasowe, ale związane z trudnymi warunkami typowymi dla
przewozu chorych: możliwością utraty zasilania, koniecznością użycia niezależnego
źródła tlenu i łatwością obsługi. Tab. 33.2 przedstawia parametry przykładowych
respiratorów transportowych [10].
rozdział 33, str. 13
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
butla tlenowa –
czas [min]
h.ewentylacja
dłatwość
u .p
stosowania
l
D, H
N
1
35
N, I
1
52
ag
alarmy
4h
0,21-1,0 90m D, H
m.
10
0,21-1,0
ea
E
A/C,
SIMV
j.w +
CPAP,
PSV
j.w
j.w
czas baterii
4,5
FiO2
zakres
E
Univent Eagle
754
VersaMed iVent
dostępne tryby
waga [kg]
nazwa
zasilanie
Tab. 33.2 Wybrane parametry przykładowych respiratorów transportowych (oprac. na
podst. [10])
46
32
60
30
65
77
czn
yp
ob
ran
yz
es
tro
ny
E 6,8
0,21-1,0 8h D, H N, I
1
Newport HT50
E 6,1
0,21-1,0 75m D, H N
1
Pulmonetic Sys.
LVT 1000
G 2,1
CMV,
1,0
Brak D, H N
1
Oceanic Med.
IMV
Product
Magellan
G 4,1
A/C,
0,5-1,0 Brak Brak N, I
2
Biomed Devices
SIMV
IC2A
CMV,
0,45-1,0 4h D, H N
2
Pneumac Comp G/E 8,5
IMV
200
G 0,7
CMV,
0,5
Brak Brak N, I
3
Percussionare
IMV
TXP
Legenda:
E – prąd elektryczny, G – gaz
D – brak łączności (disconnect), H – wysokie ciśnienie (high pressure)
1 – zrozumiałe oznakowanie i łatwy dostęp, 2 – zrozumiałe oznakowanie i
dostęp, 3 – niezrozumiałe oznakowanie i trudny dostęp
trudny
33.7. Pytania i zagadnienia
Przedstaw cele sztucznego wspomagania wentylacji płuc.
Jakimi metodami można uzyskać napęd strugi powietrza w drogach oddechowych?
Który sposób jest bardziej fizjologiczny i dlaczego?
3. Jakie są fazy oddechu? Jaki jest czynnik napędowy powietrza w każdej z nich?
4. Jaka zależność wiąże ciśnienie wytwarzane przez respirator wraz z ciśnieniem
ruchów oddechowych z wielkością przepływu i parametrami mechanicznymi płuc?
5. Narysuj schemat blokowy respiratora i omów jego główne podzespoły.
6. Przedstaw systematykę respiratorów pod względem inwazyjności połączenia
respiratora z układem oddechowym pacjenta.
7. Wymień rodzaje respiratorów z uwagi na parametr, na którym oparte jest
sterowanie wentylacją.
8. Czym różni się tryb wspomagania od trybu zastępowania oddechu?
9. Przedstaw sposoby synchronizacji wspomagania z oddechem własnym pacjenta.
10. Na czym polega metoda wentylacji ustnikowej? Jakie ma zalety, a jakie wady w
stosunku do metody intubacyjnej?
ma
ter
iał
dy
da
kty
1.
2.
rozdział 33, str. 14
Piotr Augustyniak
Elektroniczna Aparatura Medyczna, rozdz. 33, Kraków 2015
ag
h.e
du
.p l
11. Narysuj schemat rozmieszczenia sensorów w układzie dostarczania powietrza
wdechowego w respiratorze.
12. Wymień sensory używane do pomiaru ciśnienia w respiratorach. Przedstaw zasadę
działania wybranego sensora.
13. Wymień sensory używane do pomiaru przepływu w respiratorach, Przedstaw
zasadę działania wybranego sensora.
14. Wymień systemy pomiarowo-kontrolne i zabezpieczenia stosowane w respiratorach
w celu zapewnienia bezpieczeństwa osoby wspomaganej oddechowo.
15. Na czym polega automatyczny test respiratora? Wymień podstawowe sekwencje
testowe.
m.
33.8. Bibliografia
ma
ter
iał
dy
da
kty
czn
yp
ob
ran
yz
es
tro
ny
ea
[1] Chatburn, Robert L. Fundamentals of mechanical ventilation. Cleveland Heights,
Mandu Press Ltd., 2003.
[2] http://www.zawalny.daminet.pl/cc.htm.
[3] www.hamilton-medical.com
[4] Make, Barry J and al., et. Mechanical ventilation beyond the instensive care unit.
Report of a consensus conference of the American College of Chest Physicians. 5,
1998, Chest, Vol. 113.
[5] Marini, John J. Mechanical ventilation: past lessons and the near future. Critical
Care, 2013, Vol. 17.
[6] Woodruff, D. W. A quick guide to vent essentials. 2005,
www.modernmedicine.com.
[7] http://www.carefusion.com
[8] http://www.draeger.com
[9] http://www.smiths.com
[10] Boitano L.J., Benditt J.O. "An Evaluation of Home Volume Ventilators that
Support Open-Circuit Mouthpiece Ventilation" Respiratory Care 2005 vol. 50 nr
11 str 1457-1461
[11] Chipman D., Caramez M. P., Miyoshi E., Kratohvil J. P., Kacmarek R. M.
"Performance comparison of 15 Transport Ventilators" Respiratory Care 2007vol.
52 nr 6, str. 740-751
[12] Statemernt on Home Care for Patients with Respiratory Disorders, Am. J. Respir.
Crit. Care Med. vol. 171 2005, str. 1443-1464
[13] Szkulmowski Z. Techniki wentylacji, Uniwersytet Mikołaja Kopernika w Toruniu;
http://anestezjologia.bydgoszcz.pl/index.php?option=com_docman&task=doc_do
wnload&gid=83
[14] Szkulmowski Z. Respiratory, Uniwersytet Mikołaja Kopernika w Toruniu;
http://www.anestezjologia.bydgoszcz.pl/index.php?option=com_docman&task=do
c_download&gid=82
[15] White A.C., O'Connor H. H., Kirby K., "Prolonged Mechanical Ventilation:
Review of Care Settings and an Update on Professional Reimbursement", Chest
2008 vol. 133, str. 539-545
Autor dziękuje studentom: Elwirze Borawskiej-Hnatio, Małgorzacie Bulanowskiej,
Stanisławowi Ciesielce, Patrycji Dyrcz, Kai Kasper, Paulinie Michoń, Natalii Milaniak,
Elwirze Nowiszewskiej oraz Urszuli Pawłowskiej za pomoc w przeglądzie literatury, na
której opiera sie ten rozdział.
rozdział 33, str. 15