prof. dr hab. Brygida KNYSZ
Kobiety żyjące z HIV : szczególne wyzwania
• HIV może dotyczyć kobiet na różnych etapach ich życia1
• Sytuacja kobiet często jest różna od mężczyzn i stanowi inne wyzwania2,3
• Coraz więcej danych jest dostępnych ale wciąż jest medyczną potrzebą
lepsze zrozumienie potrzeb kobiet zakażonych HIV4
1. ECDC/WHO. HIV/AIDS Surveillance in Europe, 2010, available online: http://www.ecdc.europa.eu/ [accessed February 2012].
2. Haberl & Reitter. Antivir Ther 2012; in press. 3. Dominguez et al. Antivir Ther 2012; in press. 4. Haberl et al. Antivir Ther 2012; in press.
Proportion of newly diagnosed HIV in Europe1
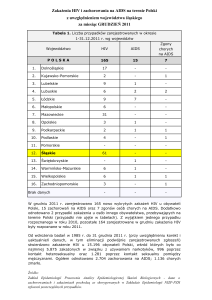
• RUS: 13% w 1995
44% w 2006
• UA: 37%
42%
• PL: ~20%
~30%
1. ECDC/WHO. HIV/AIDS Surveillance in Europe, 2010, available online: http://www.ecdc.europa.eu/. Accessed December 2011.
2. Burruano & Kruglov. Gend Med 2009;6:277–89.
Nowe zakażenia HIV u kobiet w Europie1
i Kanadzie2
EuroHIV. HIV/AIDS surveillance in Europe. End-year report 2006. 2007 no.75. Accessed November 2008. www.eurohiv.org
Public Health Agency of Canada. HIV/AIDS Epi updates. November 2007
Pan American Health Organization. Gender and HIV. Accessed November 2008. www.paho.org
Larkin J et al. HIV in women: recognizing the signs. Medscape General Medicine 1999: 1(1). www.medscape.com
Większość kobiet zakażonych HIV w Europie jest w
wieku prokreacyjnym
Proportion of women with HIV in Europe
according to age1
Opieka medyczna nad
kobietami powinna
uwzględniać antykoncepcję
oraz opiekę nad ciężarną z
właściwym wyborem ART
zmniejszającym ryzyko
transmisji wertykalnej2,3
NA, not available/unknown
1. ECDC/WHO. HIV/AIDS Surveillance in Europe, 2010. Available online at: http://www.ecdc.europa.eu/. Accessed February 2012.
2. Thorne et al. AIDS Care 1996;8:33–42. 3. de Ruiter et al. HIV Med 2008;9:452–502.
Starzenie się populacji HIV
Nowo zdiagnozowane zak HIV u kobiet
40
2004
2010
35,1
33,9
30
Percentage
• Osoby zakażone HIV żyją dłużej co
skutkuje
– Większą liczbą osób
otrzymujących ART
długotrwale1
– Większą liczbą pacjentów z
chorobami współistniejącymi
związanymi z wiekiem2
• Te czynniki mają wpływ na opiekę
nad pacjentami zakażonymi HIV
22,5
20
21,0
17,4
12,6
13,3
12,5
9,4
10
7,5
2,21,8
5,1
3,1
0
< 15 15-19 20-24 25-29 30-39 40-49
50+
grupa wiekowa
1. Mocroft et al. Lancet 1998;352:1725–30. 2. ECDC/WHO. HIV/AIDS Surveillance in Europe, 2010,
available online: http://www.ecdc.europa.eu/. Accessed Feb 2012.
Kobiety wcześniej dowiadują się o zakażeniu HIV
Kobiety systematyczniej niż mężczyźni stosują leki
antyretrowirusowe
Zakażenie dotyczy kobiet w różnym wieku
Młodsze stosują prezerwatywy podczas gdy kobiety w
wieku menopauzalnym uprawiają niezabezpieczony seks
(brak obawy przed niechcianą ciążą)
HIV rozprzestrzenia się często poprzez niezabezpieczone
kontakty seksualne z osobą zakażoną. Również wskutek
stosowania dożylnie środków odurzających i kontakt z krwią.
Dwukrotnie większe ryzyko zakażenia HIV kobiet niż
mężczyzn podczas kontaktów heteroseksualnych
Wpływ zakażenia HIV na układ rozrodczy
*Wzrost ryzyka i inny przebieg zakażeń układu rodnego
* grzybica pochwy i sromu
* bakteryjne zapalenia pochwy
* HPV
* HSV-2
* Trichomonas vaginalis, Chlamydia trachomatis, Haemophilus ducrei
* ryzyko zakażeń narządu rodnego drogą wstępującą
* stany zapalne narządów miednicy (PID)
*Wzrost ryzyka (5X) rozwoju raka szyjki macicy
*Zakażenia układu rodnego zwiększają ryzyko zakażenia
HIV i transmisji drogą seksualną
Office of AIDS Research. Available at: http://www.oar.nih.gov/about/research/women/oarwomen.htm.
Office
of AIDSMarch
Research.
Available at: http://www.oar.nih.gov/about/research/women/oarwomen.htm.
Accessed
1, 2007.
Accessed March 1, 2007.
Zaburzenia miesiączkowania u kobiet
zakażonych HIV
*Częste u kobiet zakażonych HIV
*Potencjalne przyczyny
* zakażenie HIV ?, immunosupresja ?
* wyniszczenie
* przewlekłe schorzenia narządów płciowych
* narkomania
* przedwczesna niewydolność jajników
*Nadmierne krwawienia
* opisano u kobiet stosujących Ritonavir (Nielsen 1999)
* wpływ stężenia HIV RNA na intensywność krwawień niejasny
* wzrost ryzyka niedokrwistości u kobiet z utratą krwi powyżej
80 ml/ cykl miesiączkowy
Przedwczesna niewydolność jajników
• N=78 , oceniono stężenia TSH, LH, estradiolu, testosteronu, Inhibin B, AMH,
oraz metodą usg AFC (antral fiollicular count)
• nie wykazano związku z liczbą CD4, stężeniem HIV RNA oraz terapią ART
Partisani et al. , CROI 2008, Boston abstrakt 669
NIE POPEŁNIJ BŁĘDU W SZTUCE!
Z L E Ć B A D A N I E W K I E R U N K U Z A K A Ż E N I A H I V.
Każde schorzenie o niejasnej etiologii, nietypowym przebiegu, nie poddające się
leczeniu lub nawracające.
Choroby wewnętrzne/Medycyna rodzinna
- Gorączka o niejasnej etiologii
- Utrata masy ciała o niejasnej etiologii
- Trombocytopenia i/lub leukopenia o niejasnej etiologii
- Drożdżyca przełyku i żołądka
- Biegunka przewlekła
- Zapalenie jelit o niejasnej etiologii
- Nawracające bakteryjne zapalenie płuc
- Śródmiąższowe zapalenie płuc
- Limfadenopatie
- Zespół wyniszczenia niejasnego pochodzenia
Onkologia/Hematologia
- Chłoniaki nieziarnicze
- Rak/dysplazja nabłonkowa odbytu/szyjki macicy
- Rak płuc
- Nasieniak (seminoma)
- Ziarnica złośliwa
- Choroba Castelmana
- Lymfopatie niejasnego pochodzenia
- Małopłytkowość, neutropenia, limfopenia
Stomatologia
- Nawracająca drożdżyca jamy ustnej i przełyku
- Zmiany dysplastyczne błony śluzowej jamy ustnej
- Zakażenie HPV
- Opryszczkowe zapalenie jamy ustnej nawracające
- Zakażenia przenoszone drogą płciową
- Chłoniak Burkitta
- Mięsak Kaposiego
- Leukoplakia włochata
Pulmonologia
- Mykobakteriozy płucne lub rozsiane
- Nawracające bakteryjne zapalenia płuc
- Śródmiąższowe zapalenia płuc
- Zapalenie płuc o niejasnej etiologii
- Drożdżyca tchawicy i/lub oskrzeli
- Aspergiloza
Ginekologia/Położnictwo
-Ciąża (w tym partner ciężarnej), w razie braku
badania test należy zaoferować bezpośrednio po
porodzie; jeśli matka nie wyrazi zgody należy
zaproponować wykonanie badania u noworodka
- Nawracająca drożdżyca pochwy
- Zakażenia przenoszone drogą płciową
- Inwazyjny i nieinwazyjny rak szyjki macicy
- Dysplazja szyjki macicy > 2 stopnia
- Zakażenie HPV
Nefrologia
- Nefropatie kłębuszkowe
- Choroby przenoszone drogą płciową
- Brodawczak pęcherza moczowego
- Nasieniak (seminoma)
NIE POPEŁNIJ BŁĘDU W SZTUCE!
ZLEĆ BADANIE W KIERUNKU ZAKAŻENIA HIV
Każde schorzenie o niejasnej etiologii, nietypowym przebiegu, nie poddające się
leczeniu lub nawracające.
Pediatria/Neonatologia
- Wszystkie noworodki urodzone z matek, które nie poddały się badaniu
przed ciążą lub podczas jej trwania
- Zapalenie ślinianek niejasnego pochodzenia
- Nawracająca kandydoza jamy ustnej
- Pneumocystodoza
- Gruźlica
- Zakażenie cytomegalowirusowe
- Śródmiąższowe zapalenie płuc
- Nawracające bakteryjne zapalenie płuc
- Encefalopatia niejasnego pochodzenia
- Upośledzenie rozwoju psycho-ruchowego
- Lymfadenopatie niejasnego pochodzenia
- Zapalenie siatkówki o etiologii zakaźnej
Okulistyka
- Zapalenie błony naczyniowej i siatkówki (CMV, HSV,
toksoplazmozowe i inne)
- Retinopatie niejasnego pochodzenia
- Półpasiec nawracający
Endokrynologia
- Zaburzenia endokrynologiczne o niejasnej
etiologii
Laryngologia
-
Zapalenie ślinianek o niejasnej etiologii
Nowotwory okolicy głowy i szyi
Grzybica jamy ustnej, przełyku lub krtani
Limfadenopatia niejasnego pochodzenia
Neurologia/Neurochirurgia
-
Pojedyncze ropnie mózgu
Neurotoksoplazmoza
Encefalopatia o niejasnej etiologii
PML
Kryptokokowe zapalenie opon mózgowo-rdzeniowych
Postępujące otępienie
Polineuropatia
Chłoniak pierwotny mózgu
Zespół Guillain-Barre
Poprzeczne zapalenie rdzenia kręgowego
Dermatologia
- Zakażenia przenoszone drogą płciową
- Łojotokowe zapalenie skóry
- Nawracająca drożdżyca jamy ustnej
- Półpasiec
- Mięsak Kaposiego
- Nowotwory skóry
NIE POPEŁNIJ BŁĘDU W SZTUCE!
ZLEĆ BADANIE W KIERUNKU ZAKAŻENIA HIV
Każde schorzenie o niejasnej etiologii, nietypowym przebiegu, nie poddające się
leczeniu lub nawracające.
Choroby zakaźne
- Półpasiec zajmujący > 2 dermatomy/nawracający
- Gorączka o niejasnej etiologii
- Zaburzenia hematologiczne
- Drożdżyca układu oddechowego, pokarmowego
- Zespół monukleozopodobny
- Biegunka przewlekła
- Nawracające zapalenie płuc
- Toksoplazmoza ośrodkowego układu nerwowego
- Kryptokokowe zapalenie opon mózgowo-rdzeniowych
- Gruźlica, inne mykobakteriozy
- Wirusowe zapalenie wątroby HCV, HBV, HAV
- Inne choroby z listy chorób wskaźnikowych AIDS
HAART = highly active antiretroviral
therapy
cART = combination antiretroviral
therapy
HIV-1 lifecycle
Current
intracellular
targets
Entry
RNA
Viral protease
RNA
Proteins
Reverse
transcriptase
RT
RNA
RNA
DNA
DNA
DNA
Provirus
Inhibitory integrazy
*Nukleozydowe inhibitory odwrotnej transkryptazy
NRTI
*Nienukleozydowe inhibitory odwrotnej
transkryptazy
NNRTI
*Nukleotydowe inhibitory odwrotnej transkryptazy
NtRTI
*Inhibitory proteazy PI
*Inhibitory integrazy II
*Inhibitory wejścia: Inhibitory fuzji , Inhibitory CCR5
Robert Hogg et al. CROI 2012; abstract 137.
Powikłania terapii (HAART)w zależności od płci
Kobiety
Wyższe ryzyko
zapalenia trzustki
Niższe ryzyko wzrostu TG
Wyższe ryzyko wysypek
Obniżenie BMD
Wyższe ryzyko stłuszczenia wątroby Wyższe ryzyko rozrostu
i
tk. tłuszczowej,
kwasicy mleczanowej
Clark RA, et al. Expert Rev Anti Infect Ther. 2005;3:213-227.
Nukleozydowe inhibitory odwrotnej
transkryptazy (NRTI)
TOKSYCZNOŚĆ MITOCHONDRIALNA
(hamowanie syntezy mitochondrialnej polimerazy DNA)
- miopatia, kardiomiopatia rozstrzeniowa, neuropatie, zapalenie
trzustki,
- wątroba: stłuszczenie drobnokroplowe, steatohepatitis ,
niewydolność wątroby
- kwasica mleczanowa (towarzyszy masywne stłuszczenie wątroby i
niewydolność wątroby)
- hiperlaktatemia (8 - 20%): łagodny, bezobjawowy wzrost stężenia
mleczanów we krwi do wartości 2,0-3,5 mmol/l, stale przez długi
czas, bez potrzeby zmiany terapii
- osteopenia, osteoporoza, osteonekroza
- lipoatrofia i lipodystrofia
Nienukleozydowe inhibitory odwrotnej
transkryptazy (NNRTI)
-zespoły nadwrażliwości,
- hepatotoksyczność,
- hiperlipidemia
Inhibitory proteazy (PI)
-zespół lipodystrofii (w połączeniu z NRTI)
- hepatotoksyczność
-hiperlipidemia
-insulinooporność
-cukrzyca
Zaburzenia dystrybucji tkanki tłuszczowej i (często)
zaburzenia metaboliczne
PI i niektóre NRTI.
Zespół lipodystrofii
Zespół lipodystrofii
Działania niepożądane HAART
Działania niepożądane występują częściej u kobiet co dotyczy wszystkich klas
leków ARV2
W UK kobiety częściej niż mężczyźni przerywają terapię z innych niż VF powodów3
USA - częściej kobiety zmieniają leczenie z powodu AE niż mężczyźni .2,4,5
Wyższe stężenia leków we krwi przy stosowaniu takich samych dawek u kobiet i
mężczyzn 1
NRTI – wyższe ryzyko kwasicy mleczanowej 6
EFV - częściej konieczność odstawienia leku7
NVP – uszkodzenie wątroby 12x wyższe ryzyko u kobiet 8
1. Tedaldi et al. JAIDS 2008;47:441. 2. Ofotokun. Top HIV Infect 2005;13:79. 3. Barber et al. EACS
2009; poster. 4. Lucas et al. Ann Intern Med 1999;131:81. 5. Murri et al. JAIDS 2003;34:184. 6.
Moyle. AIDS Rev 2001;3:150. 7. Spire et al. AIDS Care 2004;16:558. 8 Viramune SmPC 2009
Toksyczność HAART
lipodystrofia
*Wyniki badań nie wykazały związku pomiędzy zaburzeniami
dystrybucji tkanki tłuszczowej a stosowanym zestawem
leków u kobiet
*Lipoatrofia obwodowa
* Częściej u kobiet zakażonych HIV vs HIV (-) (28% versus 4%)
* Brak istotnych różnicy w porównaniu z mężczyznami
*Rozrost tkanki tłuszczowej
* Częściej u kobiet niż u mężczyzn – okolica sutków (20% versus 2%),
obwód brzucha (28.1% versus 15.5%)
Galli M, et al. JAIDS. 2003;34:58-61.
FRAM. JAIDS. 2005;40:121-131.
FRAM. JAIDS. 2006;46:562-571.
Terapia antyretrowirusowa u kobiet w wieku rozrodczym
Skuteczna i bezpieczna dla płodu
– Inhibitory proteazy – słabo penetrują przez łożysko – niskie ryzyko toksycznego
lub teratogennego wpływu
– NNRTI
• Efawirenz
• Kategoria D:
– Przeciwwskazany w pierwszym trymestrze ciąży
– Nie zaleca się u kobiet o dużym potencjale rozrodczym
• Newirapina
• U kobiet z liczbą CD4 >250 /mm3 ryzyko ciężkiego uszkodzenia wątroby
• HLA-DRB 0101 nadwrażliwość na NVP, zwłaszcza przy wysokich poziomach
CD4
• Reakcje nadwrażliwości i uszkodzenia wątroby obserwuje się 5.5-73 razy
częściej niż u mężczyzn
1. DHHS Guidelines. Available at: http://aidsinfo.nih.gov. Accessed March 1, 2007. 2. Martin A. XV International
AIDS Conference; July 11-16, 2004; Bangkok Thailand. Abstract LbOrB13. 3. Bersoff-Matcha SJ, et al. Clin Infect Dis.
2001;32:124-129.
Progresja zakażenia HIV u kobiet leczonych ARV
• postęp zakażenia HIV jest niezależny od płci.
– analizy wielowariantowe wskazują, że odpowiedź na leczenie jest
niezależna od płci
– Jarrin et al: - od 1997 spadek ryzyka progresji zakażenia HIV u kobiet (RR,
0.68; P<0.001)1
• Wyższa śmiertelność i zapadalność na AIDS w przeszłości była
wynikiem gorszego dostępu do opieki lekarskiej – wskazują na to wyniki
niektórych badań.
• W badaniach kohortowych (EuroSIDA, ITAH) wykazano, że kobiety
rozpoczynające leczenie w porównaniu z mężczyznami cechuje:
– Młodszy wiek, niższa wiremia, wyższa liczba limfocytów CD4
– Odpowiedź na leczenie jest podobna dla obu płci3
1. Jarrin I, et al. 14th CROI; 2007; Los Angeles, CA. Poster 776. 2. Moore AL, et al. J Acquir Immune Defic
Syndr. 2003;32:452-461. 3. Nicastri E, et al. AIDS. 2005;19:577-583.
ARV
Wpływ na AUC
etyloestradiolu
Zalecenia
ATV/r
Obniżenie o 19%
Środki antykoncepcyjne o zawarości
≥30μg EE
LPV/r
SQV/r
DRV/r
NVL
FPV/r
NVP
Znaczna redukcja AUC
Nie wystarczająca metoda
antykoncepcyjna, zaleca się
stosowanie metod alternatywnych
lub metody podwójnej
MRV
Brak wpływu
Może być stosowany z EE
RAL
Obniżenie o 2%
Może być stosowany z preperatami
estrogenowymi
EVF
Brak wpływu
Wyłaczenie w połączeniu z metodą
barierową
Podsumowanie: płeć i HAART
Terapia ARW – różnice związane z płcią
ekspozycja
Poczatek
terapii
adherencjae
odpowiedź
Działania
niepożądane
Odpowiedź
kliniczna
W porównaniu z mężczyznami:
Wyższa ekspozycja na leki
Wcześniejszy początek terapii
Niższa adherencja
Niższa wiremia i wyższa liczba limfocytów T CD4
Więcej działań niepożądanych
Wyniki niektórych badań wskazują na wyższe korzyści kliniczne terapii ARW u
kobiet
1. Nicastri et al. JAC 2007;60:724-32.
2. Floridia et al. PharmRes 2008;58:173-82.
Ocena ginekologiczna kobiet zakażonych HIV
w wieku rozrodczym
*Badanie wstępne po rozpoznaniu HIV:
*test ciążowy
*badanie ginekologiczne z oceną cytologiczną
*ocena narządów miednicy (usg)
*Badania cytologiczne:
*2 razy w pierwszym roku wykrycia zakażenia HIV
*następnie 1 raz w roku u kobiet z prawidłową
cytologią
* częściej:
* nieprawidłowa cytologia
* liczba limfocytów T CD4 <200
* po leczeniu dysplazji szyjki macicy
* współistniejące zakażenie HPV
*
*
HIV
40%
HCV
4 - 12%
* HCV RNA <104 c/ml
*
>106 c/ml
*
0%
36%
HBV
* AgHBs+/AgHBe* AgHBs+/AgHBe+
20-30%
90%
Practice Comitte of American Society for Reproductive Medicine Fertility and Sterility 2004, 82, 1754
*
Nie wszystkim kobietom oferuje się wykonanie
badania w kierunku HIV
*
*
nie wszystkie kobiety zgadzają się na badanie
nie wszystkie kobiety objęte są opieką medyczną
kraje UE
śr. 60% zbadanych kobiet w ciąży
- Anglia, Holandia, Francja 98%
- Polska
10%
35
KOBIETY W CIĄŻY ZAKAŻONE HIV
Czynniki zmniejszające ryzyko niepowodzenia
ciążowego:
-
niewykrywalna wiremia HIV
-
wysoka liczba limfocytów T CD4+
-
brak koinfekcji innymi drobnoustrojami
unikanie leków przeciwwskazanych do stosowania
podczas ciąży
Leczenie kobiety w ciąży-aspekty
leczenie ciężarnej wymagającej terapii
antyretrowirusowej
-
zapobieganie odmatczynemu zakażeniu HIV
niższe
wyższe
poród drogą naturalną
karmienie piersią
40%
10-16%
>4h od pęknięcia pęcherza płodowego
chorioamnionitis
traumatyzujący poród,
wcześniactwo
ciąża mnoga (2-krotnie wyższe ryzyko
zakażenia 1. bliźniaka)
70% 30% -
profilaktyka AZT w ciąży i
podczas porodu (od 1994r.)
elektywne cięcie cesarskie
25%
złożone schematy ARV
<1%
w czasie porodu
in utero / 2/3 podczas 14 dni przed rozwiązaniem
8-11%
*
ZAPOBIEGANIE ZAKAŻENIOM
ODMATCZYNYM HIV
Najczęściej do zakażenia dochodzi w ostatnim
okresie ciąży, szczególnie podczas porodu, u kobiet z
dużą wiremią.
Należy zalecać cięcie cesarskie (nie jest znana jego
przydatność u kobiet z niewykrywalnym VL).
Przeciwwskazane karmienie piersią.
Istotne jest, aby w ostatnim trymestrze osiągnąć obniżenie
wiremii poniżej poziomu wykrywalności (HIV RNA<50 kopii/ml)
Podstawę powinny stanowić 2 NRTI dobrze przenikające przez
lożysko (zydowudyna, abakawir, tenofowir, emtrycytabina).
Kobiety zakażone HIV/HBV powinny otrzymać tenofowir+
emtrycytabinę lub lamiwudynę
1. Ciężarna zakażona HIV, która dotychczas nie miała wskazań
do terapii antyretrowirusowej: cART rozpocząć od 14 tygodnia
ciąży
2. Rozpoznanie zakażenia HIV postawiono w I trymestrze
ciąży: cART rozpocząć od 14 tygodnia ciąży
3. Rozpoznanie postawiono później: cART rozpocząć tak szybko, jak to jest
możliwe, nie czekając na wynik lekooporności
W czasie ciąży wiremię HIV oznacza się po 4 tygodniach od włączenia cART,
następnie co miesiąc, ostatni raz w 32-38 tygodniu.
4. Kobieta zakażona HIV leczona antyretrowirusowo przed ciążą:
kontynuacja leczenia ARV
Rozwiązanie ciąży
1.
2.
3.
Poród siłami natury: gdy w 34-36 tygodniu ciąży poziom wiremii jest
poniżej progu detekcji
Elektywne cięcie cesarskie: gdy w 34-36 tygodniu ciąży poziom wiremii
jest >50 kopii/ml, w przypadku koinfekcji HIV/HCV, HIV/HBV
Należy kontrolować dodatkowe zakażenia, zwłaszcza choroby
przenoszone drogą płciową, które zwiększają ryzyko transmisji
wertykalnej
Terapia antyretrowirusowa w ciąży
The 2010 Cochrane Review: analizowano wyniki 3 badań randomizowanych oraz 6
obserwacjnych dotyczacych ART kobiet w ciąży
Wnioski autorów:
Terapia ARW jest bezpieczną I skuteczną metodą supresji replikacji u kobiet w ciąży
i obniża ryzyko transmisji wertykalnej (MTCT)
zwłaszcza, AZT/3TC/NVP, AZT/3TC/LPV-r, oraz AZT/3TC/ABC obniżają MTCT
Istnieje konieczność prowadzenia dalszych badań oceniajacych bezpieczeństwo
oraz skuteczność MTCT
Sturt et al. CochraneDatabaseSystRev 2010;3:CD00844.
Wpływ cART na przebieg ciąży
• Niewiele dowodów wskazujących na znaczenie ARV na
przebieg ciąży
– Poród przedwczesny
• Potencjalny wpływ PI1
– Niska ocena wg skali Apgar
– Śmierć płodu
• Wzrost ryzyka bardzo niskiej masy urodzeniowej
(1500g)
– Stosowanie PI w czasie ciąży2
– Brak AZT w schemacie3
• Późny początek terapii w ciąży wzrost ryzyka cukrzycy
1. Cotter AM, J Infect Dis. 2006;193:1195-1201.
2. Tuomala RE. N Engl J Med. 2002;346:1863-1870.
3. Tuomala RE. J Acquir Immune Defic Syndr. 2005; 38:449-473.
Poronienia samoistne u kobiet stosujących leki ARW
* Badanie retrospekcyjne, obserwacyjne
Poronienia
samoistne (%)
(1996-2006)
* Kobiety w ciąży zakażone HIV objęte
opieką prenatalną (n=969)
* Leki ARW w czasie zapłodnienia
* 0 (n=779)
* 1 lub 2 NRTI (n=47)
* EVF (n=36)
*
Długość ekspozycji: 13 tyg
* Inne zestawy HAART (n=107)
* Wysokie ryzyko poronienia u kobiet
stosujących EVF w I trymestrze ciąży
Joao E, et al. 4th IAS Conference. Sydney, 2007. Abstract TuPeB113.
bez ART
0.4
1 lub 2 NRTI
2.1
EFV
11.1
Inne schematy
4.8
SHE Programme
Treść strony stworzyły seropozytywne kobiety dla innych kobiet żyjących z
HIV:
1. Właśnie zdiagnozowano u mnie zakażenie HIV
Akceptacja diagnozy HIV
Wpływ emocjonalny
2. Zdrowie seksualne i planowanie rodziny
seksualność i HIV
Starania o dziecko
Życie w rodzinie
SHE Programme
3. Poznawanie możliwości leczenia
Leczenie farmakologiczne
Znaczenie utrzymania dobrego stanu zdrowia
Dostęp do świadczeń zdrowotnych
4. Wsparcie grupowe
Dlaczego wsparcie grupowe jest ważne
Jak to działa
Harmonogram realizacji Krajowego Programu Zapobiegania
zakażeniom HIV i Zwalczania AIDS, opracowany na lata 2012-2016
zawiera również zagadnienia dotyczące usprawnienia opieki nad
kobietami w wieku prokreacyjnym i w ciąży oraz zapobiegania
zakażeniom wertykalnym
Rozporządzenie MZ z dn. 20 września 2012 w sprawie standardów
postępowania oraz procedur medycznych przy udzielaniu świadczeń
zdrowotnych z zakresu opieki okołoporodowej sprawowanej nad
kobietą w okresie fizjologicznej ciąży, fizjologicznego porodu, połogu
oraz opieki nad noworodkiem: lekarz ma obowiązek zaproponować
pacjentce w ciąży badanie w kierunku HIV, które powinno zostać
wykonane do 10 tygodnia ciąży oraz pomiędzy 33 a 37 tygodniem
ciąży
Rekomendacje grupy ekspertów powołanych przez Polskie
Towarzystwo Ginekologiczne w zakresie perinatalnej transmisji
HIV zalecają, aby wszystkim kobietom ciężarnym proponować
badanie w kierunku HIV podczas pierwszej wizyty u ginekologapołożnika
W 2014 roku kampania społeczna o charakterze edukacyjnoprofilaktycznym skierowana do kobiet planujących
macierzyństwo oraz do lekarzy ginekologów
„Jeden Test. Dwa Życia. Zrób test na HIV Dla Siebie i Swojego
dziecka”
Celem jest zwiększenie liczby kobiet, które wykonały w ciąży
test w kierunku HIV i spadek liczby zakażeń wertykalnych
1.
2.
Ulotka skierowana do kobiet
Ulotka skierowana do ginekologa, ginekologa-położnika
Zakażenie HIV zwiększa ryzyko zakażeń układu rodnego i raka
szyjki macicy-wszystkie pacjentki, niezależnie od wieku, powinny
pozostawać pod opieką doświadczonego ginekologa.
Antykoncepcja: interakcje z lekami antyretrowirusowymi i jej
niepełna skuteczność przy stosowaniu inhibitorów proteazy
Dobór leków antyretrowirusowych
Osteoporoza postmenopauzalna
Protokół badania
kobiety (%)
publikacja
KLEAN1
LPV/r bid vs FPV/r bid
22
Eron et al. Lancet 2006;368:476
GEMINI2
LPV/r bid vs SQV/r bid
20
Walmsley et al. EACS Spain, 2007,
abstract PS1/4
ACTG A50733
LPV/r bid self-administered (SA)
vs LPV/r qd SA vs LPV/r qd
22
Mildvan et al. CROI, USA, 2007,
abstract 138.
ARTEMIS4
LPV/r bid or qd vs DRV/r qd
30
De Jesus et al. ICAAC, USA, 2007,
abstract LBA H-718b
M05-7305
LPV/r bid vs LPV/r qd
22
Gathe et al. CROI, USA, 4–6 Feb
2008, Abstract 775
CASTLE6
LPV/r bid vs ATV/r qd
31
Molina et al. Lancet 2008;372:646.
zakażenie HIV
ryzyko zakażenia po jednokrotnej ekspozycji
rodzaj ekspozycji
wspólna igła
skóra
stosunek analny/ bierny
ryzyko/10 000
67
30
8-20
stosunek pochwowy/ m
3-9
droga wertykalna
VL
zakażenie
/100 os/rok
<400 c/ml
0
400-3 500 c/ml
4,8
3 500-50 000 c/ml
14
>50 000 c/ml
23
10-30
stosunek pochwowy/ k
stosunek analny/ aktywny
ryzyko zakażenia w parach HIV(+)/HIV (-)
3
40%
N Engl J Med. 2000;342:921
Am J Med. 1999;106:324; Ann Intern Med.
1996;125:497; J Acquir Immune Defic Syndr
1992;5:1116; N Engl J Med. 1997;336:1072
Stężenia leków antyretrowirusowych w
wydzielinie dróg rodnych
AUC w drogach rodnych : AUC surowica (%)
450
400
350
Maraviroc (410%)
3TC (400%)
FTC (375%)
300
250
AZT (235%)
200
150
IDV (200%)
TDF (110%)
100
50
NVP (80%)
ddI (21%)
ABC (8%)
d4T (5%)
Delavirdine (20%)
EFV (0.4%)
APV (50%)
RTV (26%)
ATV(18%)
LPV (8%)
SQV nie oznaczano
0
NRTI
NNRTI
Dumond J, et al. 15th CROI. Boston, 2008. Abstract 135LB.
Min SS, et al. JAIDS. 2004;37:1577-1580.
Dumond JB, et al. JAIDS. 2007;21:1899-1907.
IP
Inhibitory
wejścia
Leczenie ARW w ciąży
* Wybierając leki dla kobiety w ciąży bierze się zarówno pod
uwagę dobro dziecka jak i matki
* Ciąża zmienia farmakokinetykę niektórych PI; wymagane
zmiany dawkowania
* Lekooporność wirusa zarówno u pacjentów z
niepowodzeniami leczenia jak i u nieleczonych
* Obligatoryjne badania lekooporności przed włączeniem leków
* W czasie ciąży adherencja ma szczególne znaczenie (ocena i
likwidacja nieprawidłowości w ciąży i po porodzie)