Dział 3 - Fizjologia układu oddechowego i wydalniczego.doc
(83 KB) Pobierz
Fizjologia układu oddechowego i wydalniczego
1. Mechanizm spokojnego i natężonego wdechu
Wdech spokojny
Powiększa się objętość klatki piersiowej, następuje skurcz mięśni wdechowych – przepony i mięśni
międzyżebrowych zewnętrznych. Powoduje to powiększenie wymiarów wewnętrznych klatki piersiowej:
pionowego, strzałkowego i czołowego. Opłucna płucna wypełnia całą jamę opłucną, powoduje rozciągnięcie tkanki
płucnej i obniżenie się ciśnienia w pęcherzykach. Następuje napływ powietrza do płuc w celu wyrównania ciśnień.
Na szczycie wdechu mięśnie wdechowe rozkurczają się i klatka piersiowa zaczyna zmniejszać swoją objętość.
Wdech natężony
Dodatkowo angażowane są mięśnie wdechowe dodatkowe: mostkowo-obojczykowo-sutkowe, piersiowe mniejsze,
zębate przednie, czworoboczne, dźwigacze łopatki, równoległoboczne większe i mniejsze i pochyłe.
2. Mechanizm spokojnego i natężonego wydechu
Wydech spokojny
Jest aktem biernym, niewymagającym skurczu mięśni
Wydech natężony
Kurczą się mięśnie międzyżebrowe wewnętrzne oraz mięśnie przedniej ściany jamy brzusznej, przede wszystkim m.
proste brzucha
3. Stosunek wentylacja-przepływ w płucach
Prawidłowy stosunek wentylacji pęcherzykowej do przepływu krwi przez naczynia włosowate płuc wynosi od 0,8
do 1,0. Przy tych wartościach wskaźnika objętość powietrza wpływającego do danego obszaru pęcherzyków
płucnych w jednostce czasu jest bardzo zbliżona do objętości krwi przepływającej w tym czasie przez naczynia
włosowate tychże pęcherzyków.
VA/Q w górnych partiach płuc w pozycji stojącej = 3,3 (większa wentylacja niż przepływ).
W dolnych partiach płuc V/Q = 0,55 (większy przepływ niż wentylacja).
Wentylacja w górnych płatach jest mniejsza niż w dolnych, ale nie ma aż takiej różnicy jak różnice w ukrwieniu
dlatego też stosunek wentylacji pęcherzykowej do płucnego przepływu minutowego w górnych płatach jest dużo
większa niż w dolnych.
Rezultat
Pęcherzyki górne nie wykorzystują w pełni swej nadmiernej wentylacji w stosunku do przepływu i powstaje w nich
fizjologiczna przestrzeń nieużyteczna. Oznacza to że krwi przepływa za mało by pobrać z pęcherzyków dostępną
objętość tlenu.
4. Dyfuzja gazów w pęcherzykach płucnych
Dyfuzja odbywa się zgodnie z gradientem prężności cząsteczek gazów. Cząsteczki tlenu dyfundują z pęcherzyków
do krwi, ponieważ w powietrzu pęcherzykowym ciśnienie parcjalne tlenu jest większe niż we krwi. Z kolei
cząsteczki dwutlenku węgla dyfundują z krwi do naczyń włosowatych pęcherzyków, gdyż ich ciśnienie parcjalne jest
większe w krwi niż w powietrzu pęcherzykowym.
Cząsteczki O dyfundując do krwi muszą pokonać ścianę pęcherzyka płucnego i ścianę naczynia włosowatego. Po
przejściu rozpuszczają się w osoczu wypełniającym naczynia włosowate i natychmiast dyfundują do erytrocytów.
2
5. Transport tlenu i dwutlenku węgla we krwi
Tlen
Cząsteczki tlenu rozpuszczone w osoczu dyfundują do erytrocytów i wiążą się z hemoglobiną, tworząc hemoglobinę
utlenowaną – oksyhemoglobinę. Jedna cząsteczka hemoglobiny wiąże się z 4 cząsteczkami tlenu.
Krew z hemoglobiną wysyconą tlenem odpływa z płuc, kieruje się do zbiornika żylnego płucnego, lewego
przedsionka serca, lewej komory, zbiornik tętniczy duży do sieci naczyń włosowatych krążenia dużego. W
naczyniach włosowatych w tkankach prężność tlenu jest mała i z hemoglobiny uwalnia się ok. ¼ transportowanego
tlenu. Krew odpływająca do zbiornika żylnego dużego zawiera hemoglobinę wysyconą w ok. 75% tlenem.
Dwutlenek węgla
Cząsteczki dwutlenku węgla dyfundujące z tkanek do krwi rozpuszczają się w osoczu i przenikają w tej postaci do
erytrocytów. Tam pod wpływem anhydrazy węglanowej dwutlenek węgla wiąże się z wodą i powstaje kwas
węglowy. Dysocjuje on na wolne jony H i HCO . Jony wodorowe wiążą się z hemoglobiną, większość jonów HCO
dyfunduje do osocza.
Dwutlenek węgla rozpuszczony w osoczu i znajdujący się w erytrocytach wiąże się z grupami aminowymi
aminokwasów, tworząc karbaminiany. Większość z nich powstaje w erytrocytach po połączeniu się CO z grupami
aminowymi hemoglobiny.
-
3
-
3
-
2
6. Opory sprężyste i niesprężyste płuc
Opór sprężysty
Opór przy rozciąganiu płuc i ścian klatki piersiowej, zwany oporem sprężystym wyraża stosunek ciśnienia
rozciągającego płuca i ściany klatki piersiowej do wielkości rozciągnięcia, tzn. do przyrostu objętości klatki
piersiowej.
Na opór sprężysty składa się opór, który stawiają elementy sprężyste płuc i klatki piersiowej (duża ilość włókien
kolagenowych i elastycznych) oraz opór wynikający z napięcia powierzchniowego na granicy dwóch faz woda –
powietrze w pęcherzykach płucnych. Przy tej samej wentylacji minutowej opór sprężysty będzie zwiększać się w
miarę pogłębiania oddechów
Opór niesprężysty
Opór niesprężysty pojawia się w drogach oddechowych głównie w wyniku tarcia cząsteczek powietrza w czasie
przepływu powietrza z atmosfery do pęcherzyków płucnych (wdech) i w czasie przepływu powietrza z pęcherzyków
płucnych do atmosfery (wydech). Wielkość oporu niesprężystego determinowana jest promieniem dróg
oddechowych - opór niesprężysty jest tym większy, im mniejszy jest promień dróg oddechowych.
7. Surfaktant i jego znaczenie
Surfaktant – czynnik powierzchniowy, który stanowią cząsteczki lipoprotein wydzielane przez ziarniste
pneumocyty.
W czasie wdechu powierzchnia pęcherzyków zwiększa się, cząsteczki czynnika ulegają rozsunięciu i wzrasta
napięcie powierzchniowe. Zjawisko przeciwne występuje przy wydechu. Proces ten zapobiega zlepianiu się ścian
pęcherzyków na szczycie wydechu.
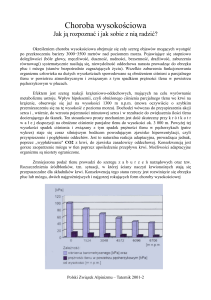
8. Rodzaje hipoksji
Hipoksja – niedobór tlenu w tkankach powstający w wyniku zmniejszonej dyfuzji tlenu w płucach (hipoksja
hipoksemiczna) lub zaburzenia transportu tlenu przez krew do tkanek (hipoksja ischemiczna).
Rodzaje (ze względu na czynnik wywołujący):
- anoksemiczna (hipoksemiczna) – zmniejszenie dyfuzji tlenu w płucach
- anemiczna – powstaje w wyniku zmniejszenia pojemności tkankowej krwi, np. po krwotoku lub zatruciu tlenkiem
węgla
- krążeniowa - inaczej zastoinowa, spowodowana przez spowolniony przepływ krwi przez narządy
- histotoksyczna - spowodowana zahamowaniem procesów utleniania w tkankach, najczęściej w wyniku zatruć (np.
cyjankiem potasu).
- wysokościowa – niedotlenienie tkanek podczas pobytu na znacznych wysokościach nad poziomem morza, gdzie
obniżone jest ciśnienie atmosferyczne, a co za tym idzie obniżenie ciśnienia parcjalnego tlenu w jednostce
objętości, jest znacznie niższa.
9. Regulacja oddychania
a) kompleks oddechowy pnia mózgu
Regulacja oddychania odbywa się za pośrednictwem ośrodka oddechowego w rdzeniu przedłużonym. W jego skład
wchodzą dwa rodzaje neuronów tworzące dwa ośrodki o przeciwnej funkcji. Oba rodzaje należą do tworu
siatkowatego rdzenia przedłużonego.
Są to neurony wdechowe tworzące ośrodek wdechu oraz neurony tworzące ośrodek wydechu. Ośrodek wdechu
wysyła impulsy nerwowe do rdzenia kręgowego neuronów ruchowych unerwiających mięśnie wdechowe, ośrodek
wydechu pobudza zaś neurony ruchowe unerwiające mięśnie wydechowe. Neurony ośrodka wdechu stanowią
rozrusznik dla czynności oddechowej. Pobudzają się ok. 16x na minutę.
b) receptory płucne i ich znaczenie
Rozciągnięcie tkanki płucnej pobudza interoreceptory – mechanoreceptory inflacyjne – znajdujące się pomiędzy
mięśniami gładkimi oskrzeli i wyzwala wydech. Przeciwnie zmniejszenie stopnia rozciągnięcia płuc pobudza
mechanoreceptory deflacyjne i wyzwala wdech.
Wdechowe lub wydechowe ustawienie klatki piersiowej drażni odpowiednie proprioreceptory i wpływa
modulująco na częstość i głębokość oddechów.
Podrażnienie receptorów nad nabłonkiem dróg oddechowych powoduje odruch kaszlu.
Receptory J są wrażliwe na pojawienie się płynu międzykomórkowego. Pobudzenie ich powoduje początkowy
bezdech po którym następują szybkie i płytkie oddechy.
c) chemiczna regulacja oddychania, odruch z chemoreceptorów
Modulatorem aktywności ośrodka wdechu są impulsy aferentne od chemoreceptorów kłębków szyjnych i
aortowych. Bodźcem działającym na chemoreceptory jest nieznaczne zwiększenie ciśnienia parcjalnego dwutlenku
węgla i koncentracji jonów wodoru lub znaczne zmniejszenie ciśnienia parcjalnego tlenu w krwi tętniczej. Impulsy
wysyłane przez podrażnione chemoreceptory pobudzają ośrodek wdechu i oddechy stają się przyspieszone i
pogłębione.
Pod wpływem impulsacji komórki kłębka szyjnego uwalniają dopaminę, zmniejszającą pobudliwość
chemoreceptorów, wskutek czego zmniejsza się impulsacja biegnąca do ośrodka oddechowego w rdzeniu
przedłużonym.
10. Pozaoddechowe funkcje płuc
- wpływają na pH krwi przez zmianę ciśnienia parcjalnego dwutlenku węgla
- odfiltrowują małe skrzepy utworzone w naczyniach krwionośnych
- przemiana angiotensyny I do angiotensyny II za pomocą konwertazy angiotensynowej
- immunoglobulina A jest wydzielana do oskrzeli co chroni przed infekcjami układu oddechowego
- śluz i rzęski zapobiegają przedostawaniu się drobnoustrojów do dolnych partii dróg oddechowych
- zapewniają przepływ powietrza dla wytworzenia dźwięku przez struny głosowe
- ochrona serca
- termoregulacja
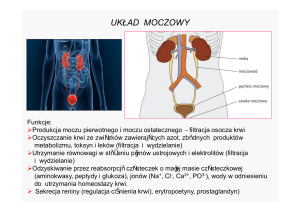
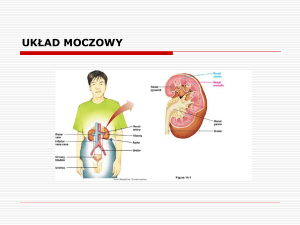
11. Budowa nefronu
Nefron - podstawowa jednostka funkcjonalno-strukturalna nerki. Składa się z dwóch zasadniczych części: ciałko
nerkowe (kłębuszek nerkowy + torebka) oraz kanalika nerkowego. Nerka człowieka składa się z około 1 miliona
nefronów ich liczba jest cechą osobniczą - wahać się może od 1 do 4 mln
Ciałko nerkowe (ciałko Malphighiego)
Ciałko nerkowe zbudowane jest z kłębuszka nerkowego sieci dziwnej oraz otaczającej go torebki (Bowmana).
- Kłębuszek nerkowy – sieć dziwna składa się z dwóch tętnic – doprowadzającej o większym świetle i
odprowadzającej o węższym świetle, co ma duże znaczenie w filtracji krwi, ponieważ wytwarza się ciśnienie.
- Torebka kłębuszka (torebka nefronu) składa się z 2 blaszek.
Blaszka wewnętrzna (trzewna) przylega do kłębuszka nerkowego; zbudowana jest z nabłonka jednowarstwowego
płaskiego i komórek zwanych epicytami, które mają beleczkowate wypustki zwiększające powierzchnię.
Blaszka zewnętrzna (ścienna) zbudowana również z nabłonka jednowarstwowego płaskiego, ale z komórek
wyższych niż epicyty, mających błonę podstawną.
Kanalik nerkowy (kanalik nefronu)
Kanalik na całej swojej długości zbudowany jest z nabłonka jednowarstwowego brukowego. Ten typ nabłonka ma
zdolność do łatwego i intensywnego transportu jonów i związków organicznych. W kanaliku dochodzi do
wytworzenia moczu ostatecznego (co następuje przez proces resorpcji i sekrecji - wchłaniania wody i jonów soli).
Kanalik nerkowy dzieli się na 3 charakterystyczne odcinki.
- Kanalik kręty I rzędu (kanalik proksymalny) – dochodzi tu do resorpcji zwrotnej obowiązkowej oraz sekrecji
kanalikowej. Do krwi powraca woda, jony (np. Na , K , Ca , Mg , Cl ), oraz związki organiczne (glukoza, kwasy
organiczne, aminokwasy), natomiast do światła kanalika wydzielane są niektóre substancje (np. kwas moczowy).
+
+
2+
2+
-
- Pętla nefronu (pętla Henlego) – składa się z ramienia zstępującego i wstępującego. Nabłonek ramienia
zstępującego jest przepuszczalny dla wody, natomiast wstępujący dla jonów soli (czynnie resorbuje jony i biernie
mocznik). W tej części nefronu dochodzi do zagęszczenia moczu.
- Kanalik kręty II rzędu (kanalik dystalny) – jest to ostania część nefronu, w której dochodzi do resorpcji zwrotnej
nadobowiązkowej, w czego wyniku powstaje mocz ostateczny. Kanalik dystalny uchodzi do większego kanału
zbiorczego. Ten dostarcza mocz do miedniczki nerkowej.
12. Mechanizm filtracji kłębuszkowej
Część osocza krwi przepływającej przez naczynia włosowate kłębuszków nerkowych ulega przefiltrowaniu do
światła torebki kłębuszka. W naczyniach włosowatych kłębuszka panuje ciśnienie filtracyjne około 1,4kPa (ciśnienie
hydrostatyczne (6,0kPa) - ciśnienie onkotyczne (3,3kPa) – ciśnienie wewnątrz światła torebki (1,3kPa)) i dzięki temu
ciśnieniu filtracyjnemu 1/5 część osocza przepływająca przez nerki zostaje przefiltrowana.
6,0 – 3,3 – 1,3 = 1,4kPa
13. Losy wody, jonów sodu, potasu oraz glukozy w nefronie
Woda, jony sodu i potasu
- w kłębuszku nerkowym dochodzi do odfiltrowania wody, soli mineralnych oraz glukozy z krwi i powstaje mocz
pierwotny
- w kanaliku krętym I rzędu dochodzi do resorpcji zwrotnej obowiązkowej – do krwi, transportem biernym,
wchłaniane są woda, sole mineralne i glukoza
- pętla nefronu – działanie wzmacniaczy przeciwprądowych – jony sodu wydostają się do przestrzeni
okołokanalikowej w ramieniu wstępującym, natomiast resorpcja wody zachodzi w ramieniu zstępującym. Dochodzi
do zagęszczenia moczu
- w kanaliku krętym II rzędu dochodzi do resorpcji zwrotnej nadobowiązkowej, gdzie woda i sole mineralne są z
powrotem wchłaniane do krwi w ilościach aktualnie potrzebnych organizmowi
14. Pojęcie klirensu
Klirens (współczynnik oczyszczania) - ilość osocza całkowicie oczyszczonego z danej substancji w ciągu danego
okresu. Wyraża sprawność, z jaką osocze zostaje oczyszczone z danej substancji. Najczęściej stosuje się klirens
kreatyniny, klirens inuliny do określenia funkcji nerek.
Klirens kreatyniny – najłatwiej uzyskiwany parametr szacujący filtrację kłębuszkową (GFR). Wykorzystuje się
właściwości endogennego związku, będącego produktem metabolizmu mięśni, który swobodnie przesącza się w
kłębuszkach nerkowych, nie ulega resorpcji i praktycznie nie wydziela się w nefronie. Cała przesączona ilość trafia
do moczu.
Klirens inuliny - inulina jako naturalny wielocukier ma tą właściwość, że w nerkach swobodnie się przesącza, nie
ulega zwrotnemu wchłanianiu i cały przesączony ładunek substancji wydziela się do moczu.
15. Krążenie nerkowe i jego regulacja
podstawowa cechą przepływu jest autoregulacja, dzięki niej RBF nie ulega praktycznie zmianom w zakresie w
szerokim zakresie MAP od 80 do 180 mmHg.
związana z reakcją naczynia doprowadzającego na podwyższone ciśnienie, dużą rolę odgrywają mechanizmy
autoregulacji miogennej (wzrost ciśnienia prowadzi do skurczu naczynia), ale są też inne przyczyny
autoregulacja dotyczy nie tylko przepływu, ale też ciśnienia w kłębuszku nerkowym
przy niskim ciśnieniu krwi – tętniczki doprowadzające rozszerzają się, w warunkach bardzo niskiego ciśnienia,
tętniczka odprowadzająca ma istotną rolę (kurczy się), jej reakcja zależy od działania angiotensyny II, która
wybiórczo wpływu na ten odcinek krążenia nerkowego
neurogenne napięcie naczyń krwionośnych jest niewielkie, stąd niewielka rezerwa przepływu krwi.
Przyjmujemy, że pobudzenie ze strefy presyjnej (np.baroreceptorów) nie ma widocznego wpływu na RBF,
natomiast pobudzenie z mechanoreceptorów obszaru niskociśnieniowego sercowo – płucnego ma większy
wpływ na krążenie w nerce. Tętniczki doprowadzające są dobrze unerwione przez włókna współczulne
nerwów trzewnych, ściany naczyń maja dużo receptorów , jak i , których jest mniej. Są one również
wrażliwe na aminy katecholowe endogenne (np. nadnerczy) jak i egzogenne. Dochodzą tu włókna nerwów
błędnych, ale ich znaczenie nie zostało udokumentowane. Reasumując: fizjologicznie, wpływy nerwowe są
nieznaczne.
1
2
16. Układ renina-angiotensyna-aldosteron
- układ hormonalno-enzymatyczny w skład którego wchodzą: renina, angiotensyna i aldosteron. Układ ten
kontroluje objętość krążącej w ustroju krwi i stężenia jonów sodowych (Na ) i potasowych (K ) w płynach
+
+
ustrojowych.
- renina bierze udział w przekształcaniu angiotensynogenu do angiotensyny I, która pod wpływem enzymu
konwertującego jest rozkładana do angiotensyny II (Ang II)
- Ang II wykazuje bardzo silne działanie wazokonstrykcyjne (obkurczające naczynia krwionośne). Ponadto pobudza
ona wydzielanie aldosteronu przez komórki kory nadnerczy.
- aldosteron pobudza proces resorpcji sodu i wydzielania potasu działając na komórki główne kanalików zbiorczych
nerki. W ten sposób przyczynia się do podwyższenia stężenia jonów sodu w osoczu i wzrostu ciśnienia krwi.
17. Mechanizmy zagęszczania i rozcieńczania moczu, kontrola wydalania wody
Zagęszczenie
Wazopresyna krążąca we krwi aktywuje enzym cyklozę adenylanową w komórkach nabłonka części dalszej
kanalików nerkowych. Pod wpływem tworzącego się w tych komórkach cyklicznego AMP woda zostaje również
resorbowana w części dalszej kanalików nerkowych. W następstwie postępującej resorpcji wody w kanalikach
nerkowych zbiorczych tylko 1% wody przefiltrowanej w kłębuszkach nerkowych podlega ostatecznie wydaleniu z
moczem.
Rozcieńczenie
Po wypiciu dużych ilości płynów hipotonicznych ciśnienie osmotyczne osocza obniża się, uwalnianie wazopresyny z
części nerwowej przysadki zostaje zahamowane i następuje diureza wodna, charakteryzująca się
wydalaniem dużych ilości hipotonicznego moczu.
Wprowadzenie do organizmu związków niewchłaniających się w kanalikach nerkowych powoduje, że więcej wody
jest zatrzymywane w ich świetle. W wyniku tego dochodzi do wydalania zwiększonej objętości moczu, co nosi
nazwę diurezy osmotycznej.
18. Odruch mikcji
Wypełnianie się pęcherza moczowego powoduje rozciąganie jego ścian i podrażnianie receptorów. Na drodze
odruchowej poprzez ośrodek oddawania moczu w części krzyżowej rdzenia kręgowego występuje jednoczesny
skurcz mięśnia gładkiego w ścianie pęcherza moczowego, zwanego mięśniem wypierającym, rozkurcz mięśnia
gładkiego zwieracza wewnętrznego cewki moczowej i rozkurcz mięśnia poprzecznie prążkowanego stanowiącego
zwieracz zewnętrzny cewki moczowej. Na skutek zwiększonego ciśnienia w pęcherzu moczowym i rozkurczu
zwieraczy mocz zostaje wydalony przez cewkę moczową na zewnątrz.
Plik z chomika:
Lollipop_092
Inne pliki z tego folderu:
Dział 2 - Uklad nerwowy.doc (672 KB)
Dział 1 - Homeostaza, pobudliwość, mięśnie, fizjologia krwi.doc (1046 KB)
Fizjologia układu nerwowego i narządów zmysłu.doc (683 KB)
Dział 4 - Układ pokarmowy.doc (96 KB)
Dział 3 - Fizjologia układu oddechowego i wydalniczego.doc (83 KB)
Inne foldery tego chomika:
Anatomia
Biochemia
Działalność gospodarcza
Kliniczny zarys chorób
Metodologia
Zgłoś jeśli naruszono regulamin
Strona główna
Aktualności
Kontakt
Dział Pomocy
Opinie
Regulamin serwisu
Polityka prywatności
Copyright © 2012 Chomikuj.pl