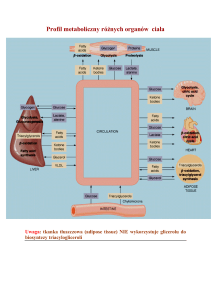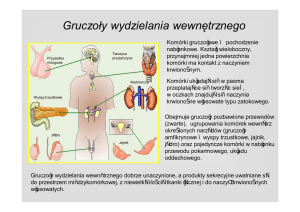
Metabolizmem określamy wszystkie reakcje biochemiczne zachodzące w organizmie. Reakcje
te mogą mieć charakter kataboliczny i anaboliczny. Anabolizm jest to budowanie z małych cząsteczek
większych, bardziej złożonych kompleksów poprzez reakcje enzymatyczne. Energia zmagazynowana
zostaje w połączeniach chemicznych utworzonych w czasie formowania większych kompleksów.
Katabolizm jest enzymatycznym rozkładaniem większych, złożonych kompleksów w mniejsze
cząsteczki. Rozkładanie w reakcjach katabolicznych połączenia chemiczne powodują uwalnianie
energii, którą komórka może użyć do różnych celów, np. syntezy ATP. Duża część energii jest
uwalniana w postaci ciepła. Umożliwia to utrzymanie odpowiedniej temperatury ciała, która jest
niezbędna do zachowania integracji wielu szlaków metabolicznych.
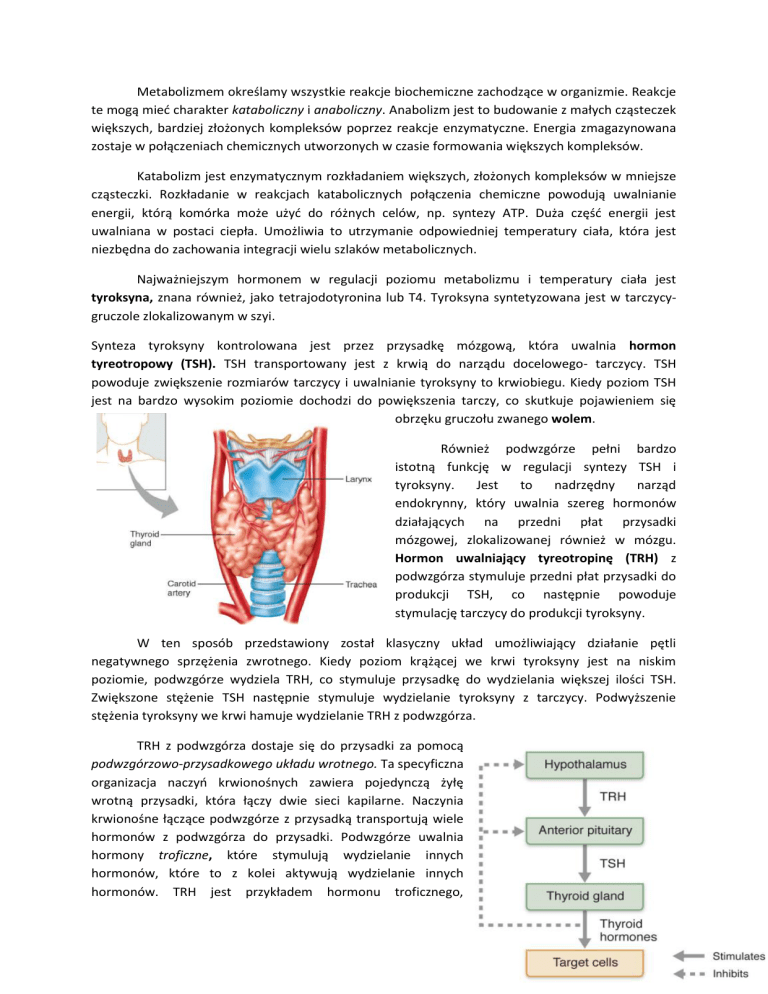
Najważniejszym hormonem w regulacji poziomu metabolizmu i temperatury ciała jest
tyroksyna, znana również, jako tetrajodotyronina lub T4. Tyroksyna syntetyzowana jest w tarczycygruczole zlokalizowanym w szyi.
Synteza tyroksyny kontrolowana jest przez przysadkę mózgową, która uwalnia hormon
tyreotropowy (TSH). TSH transportowany jest z krwią do narządu docelowego- tarczycy. TSH
powoduje zwiększenie rozmiarów tarczycy i uwalnianie tyroksyny to krwiobiegu. Kiedy poziom TSH
jest na bardzo wysokim poziomie dochodzi do powiększenia tarczy, co skutkuje pojawieniem się
obrzęku gruczołu zwanego wolem.
Również podwzgórze pełni bardzo
istotną funkcję w regulacji syntezy TSH i
tyroksyny.
Jest
to
nadrzędny
narząd
endokrynny, który uwalnia szereg hormonów
działających na przedni płat przysadki
mózgowej, zlokalizowanej również w mózgu.
Hormon uwalniający tyreotropinę (TRH) z
podwzgórza stymuluje przedni płat przysadki do
produkcji TSH, co następnie powoduje
stymulację tarczycy do produkcji tyroksyny.
W ten sposób przedstawiony został klasyczny układ umożliwiający działanie pętli
negatywnego sprzężenia zwrotnego. Kiedy poziom krążącej we krwi tyroksyny jest na niskim
poziomie, podwzgórze wydziela TRH, co stymuluje przysadkę do wydzielania większej ilości TSH.
Zwiększone stężenie TSH następnie stymuluje wydzielanie tyroksyny z tarczycy. Podwyższenie
stężenia tyroksyny we krwi hamuje wydzielanie TRH z podwzgórza.
TRH z podwzgórza dostaje się do przysadki za pomocą
podwzgórzowo-przysadkowego układu wrotnego. Ta specyficzna
organizacja naczyń krwionośnych zawiera pojedynczą żyłę
wrotną przysadki, która łączy dwie sieci kapilarne. Naczynia
krwionośne łączące podwzgórze z przysadką transportują wiele
hormonów z podwzgórza do przysadki. Podwzgórze uwalnia
hormony troficzne, które stymulują wydzielanie innych
hormonów, które to z kolei aktywują wydzielanie innych
hormonów. TRH jest przykładem hormonu troficznego,
ponieważ stymuluje wydzielanie TSH z przysadki mózgowej. Sam TSH jest również hormonem
troficznym, ponieważ stymuluje syntezę tyroksyny.
Insulina jest hormonem produkowanym w komórkach B trzustki części wewnątrzwydzielniczej
trzustki. Hormon ten jest niezbędny do regulacji poziomu glukozy we krwi, „cukru”, ponieważ
umożliwia komórkom absorpcję glukozy z krwi. Glukoza ta jest albo używana jako źródło energii, albo
magazynowana w postaci glikogenu,w największym stopniu w wątrobie i mięśniach. Około 75%
glukozy z posiłku magazynowana jest w postaci glikogenu. Produkcja glikogenu zapewnia komórkom
źródło glukozy w czasie między posiłkami.
Ponadto, w organizmie musi być utrzymany poziom glukozy na odpowiednim poziomie, by
była ona dostępna dla komórek nerwowych, ponieważ wykorzystują one wyłącznie glukozę jako
substrat energetyczny.
Kiedy poziom
glukozy we krwi spadnie poniżej pewnego
poziomu, komórki alfa trzustki są
stymulowane do uwalniania glukagonu.
Glukagon
stymuluje
rozkład
zmagazynowanego glikogenu w glukozę,
która powrotem jest uwalniania do krwi.
Kiedy trzustka nie produkuje
wystarczającej ilości insuliny pojawia się
cukrzyca typu pierwszego. Cukrzyca typu
drugiego jest schorzeniem, w którym
insulina
jest
produkowana
na
odpowiednim poziomie, upośledzona jest
jednak odpowiedź komórek na nią. W obu
przypadkach krążąca we krwi glukoza nie
ma możliwości wejścia do komórek, w
których służy jako podstawowe źródło
energii.
Powoduje
to
również
zwiększoną filtrację glukozy w nerkach.
W nerkach znajduje się określona ilość
transporterów glukozy umożliwiających
jej reabsorbcję z moczu pierwotnego z
powrotem
do
krwi.
Dlatego
podwyższony poziom glukozy we krwi
skutkuje obecnością tego cukru w
moczu (stąd nazwa choroby: diabaíneniprzechodzenie, mellitus-miód).
Brak
możliwości
komórek
mięśni do wykorzystywania glukozy jako
źródła energii powoduje, że komórki te
zaczynają rozkładać białka, z których
aminokwasy zużywane są w wątrobie do produkcji glukozy. Wywołuje to negatywny bilans azotowy
związany z niszczeniem białek i degradacją tkanek. Inne problemy to słabe gojenie się ran i niska
odporność na infekcje.
To zadanie jest podzielone na dwie części. W pierwszej wykonana zostanie klasyczna krzywa
cukrowa, która zostanie wyjaśniona w czasie eksperymentu. W drugiej części, przy użyciu krzywej
standardowej dla glukozy, zostanie zmierzony poziom glukozy na czczo (FPG), aby zdiagnozować
cukrzycę u pacjentów. Pacjenci, u których w dwóch badaniach oznaczono FPG powyżej 126 mg/dl
diagnozowani są jako cukrzycy. Pacjenci z FPG 110-126 mg/dl diagnozowani są jako osoby z
uszkodzoną lub na granicy uszkodzenia wchłaniania glukozy przez komórki. Prawidłowy poziom FPG
jest <110 mg/dl.
Hormon folikulotropowy (FSH) jest hormonem peptydowym, wydzielanym z przedniego
płata przysadki, który stymuluje wzrost pęcherzyków jajnikowych. Rozwijające się pęcherzyki
jajnikowe produkują i wydzielają hormony steroidowowe- estrogeny. Estrogeny regulują wiele
procesów fizjologicznych w ciele kobiety m.in. stymulują wzrostu kości i w związku z tym chronią
przed osteoporozą.
Po okresie menopauzy jajniki przestają produkować estrogeny. Jednym ze skutków tego
może być obniżona gęstość kości, która powoduje rozwój osteoporozy i łamliwość kości. Aby
zapobiec temu często stosuje się leczenie polegające na zastosowaniu hormonalnej terapii
zastępczej. Podawane w niej estrogeny zwiększają gęstości kości. Kalcytonina (uwalniana z komórek
C tarczycy) jest kolejnym hormonem peptydowym, który by zapobiec rozwojowi osteoporozy.
Kalcytonina hamuje aktywność osteoklastów i stymuluje pobór wapnia i odkładanie go w kościach
długich.
Kortyzol jest hormonem kory nadnerczy, który stanowi ważnym czynnik w regulacji
odpowiedzi organizmu na różne rodzaje stresów. Kortyzol uwalniany jest pod wpływem hormonu
troficznego przedniego płata przysadki-hormonu adrenokortykotropowego (ACTH). Z kolei
uwalnianie ACTH kontrolowane jest przez hormon troficzny podwzgórza- kortykoliberynę (CRH).
Podwyższenie poziomu kortyzolu poprzez ujemny mechanizm sprzężenia zwrotnego hamuje
uwalnianie ACTH i CRH.
Podwyższenie poziomu kortyzolu we krwi (hiperkortyzolizm) spowodowane nowotworem
nadnercza nazywane jest zespołem Cushinga. Syndrom Cushinga może mieć również podłoże
jatrogeniczne (wywołane fizycznie). Może rozwinąć się po terapii glikokortykoidami, np.
prednizonem, który stosuje się w leczeniu reumatoidalnego zapalenia stawów, astmy i tocznia.
Zespól Cushinga często nazywana jest również cukrzycą steroidową, ponieważ skutkuje
hiperglikemią. Choroba Cushinga jest wywołana hiperkortyzolemią spowodowaną nowotworem
przedniego płata przysadki. Osoby takie wykazują podwyższony poziom zarówno ACTH, jak i
kortyzolu.
Obniżony poziom kortyzolu we krwi, hipokortyzolizm, wywołany może być niedoczynnością
nadnerczy. Prowadzi to do rozwinięcia się choroby Addisona, która objawia się niskim poziomem
kortyzolu i wysokim poziomem ACTH. Hipokortyzolizm może być również spowodowany
niedoczynnością przedniego płata przysadki. W tym przypadku stężenie również ACTH jest na bardzo
niskim poziomie.
W tabeli znajduje się podsumowanie wszystkich chorób endokrynnych, związanych z
nieprawidłowym poziomem kortyzolu i ACTH.