I Krew – c.d.
A. Krzepnięcie krwi
Wynaczyniona krew człowieka po 3—4 min zaczyna krzepnąć i po 5—6 min
zamienia się w galaretowaty skrzep, przybierający kształt naczynia, w którym odbywa się
krzepnięcie. Krzepnięcie krwi polega na przemianie rozpuszczonego we krwi białka —
fibrynogenu w postać nierozpuszczalną — fibrynę, czyli włóknik. Przy krzepnięciu
włóknik wytrąca się w postaci cienkich, splątanych ze sobą nici, które obejmują elementy
upostaciowane, wskutek czego skrzep ma barwę czerwoną.
Osocze, oddzielone od elementów upostaciowanych, krzepnie tak samo, jak pełna krew.
Osocze krwi pozbawione włóknika nazywa się surowicą. Surowica różni się od
osocza tylko brakiem fibrynogenu.
Wewnątrz naczyń krwionośnych w ustroju krew nie krzepnie, jeżeli ściany
naczynia nie są uszkodzone.
Biologiczne znaczenie krzepnięcia polega na tym, że powstający przy przerwaniu
naczynia skrzep tworzy tampon, który zapobiega dalszemu krwawieniu.
W krwawiączce (hemofilii), chorobie polegającej na wrodzonym zaburzeniu
krzepliwości krwi, nawet niewielkie zranienie może doprowadzić do skrwawienia
śmiertelnego.
Mechanizm krzepnięcia krwi jest bardzo złożony i wciąż jeszcze niecałkowicie
wyjaśniony. Istota jego polega na szeregu kaskadowych reakcji, w których bierze udział co
najmniej 30 różnych substancji.
Ważna rola w procesie krzepnięcia przypada także płytkom krwi. Przyczyniają się
one do powstania czopu, który może zahamować krwawienie przez zatkanie przerwanej
ciągłości naczynia.
Jeżeli krzepnięcie krwi w miejscu przerwania ciągłości naczynia jest reakcją korzystną, chroniącą ustrój przed wykrwawieniem, to powstawanie skrzepu wewnątrz naczynia
jest zjawiskiem patologicznym, wysoce niebezpiecznym, prowadzącym niekiedy do groźnych dla życia następstw. Zatkanie przez zakrzep tętnicy prowadzi do martwicy obszaru
przez tę tętnicę zaopatrywanego, co nazywamy zawałem.
Obok mechanizmów krzepnięcia ustrój rozporządza jeszcze mechanizmami, które
stale przeciwstawiają się i zapobiegają powstawaniu skrzepów w naczyniach. Jednym z
takich mechanizmów jest układ fibrynolityczny, który prowadzi do rozpuszczania
powstającego włóknika.
B. Środki przeciwkrzepliwe
Substancje zapobiegające lub utrudniające powstawanie skrzepu noszą nazwę
środków przeciwkrzepliwych. Krzepnięciu krwi in vitro (wewnątrz ustroju) można zapobiec
usuwając z niej jony wapniowe. Używa się w tym celu substancji wiążących wapń, takich
jak szczawian, cytrynian lub wersenian sodowy.
Silnym środkiem przeciwkrzepliwym działającym in vivo i in vitro jest heparyna.
Działanie jej polega na hamowaniu trombiny.
C. Szpik kostny
Szpik kostny wypełniający jamy szpikowe kości jest miejscem powstawania
krwinek czerwonych, granulocytów, płytek krwi oraz w małym stopniu także limfocytów i
monocytów.
Do 20 roku życia szpik jest czynny we wszystkich kościach. Po tym okresie szpik
wypełniający jamy szpikowe kości drugich staje się nieczynny. Wskutek nagromadzenia się
w nim tłuszczu czynny „szpik czerwony" zamienia się na nieczynny „szpik żółty".
Szpik zawiera dwa szeregi komórek — układu białokrwinkowego (75%) i
czerwonokrwinkowego (25%). Komórki te stanowią różne etapy wykształcania się
ostatecznych komórek krwi. Określanie ich wzajemnych proporcji ilościowych ma duże
znaczenie w hematologii.
D. Układ siateczkowo-śródbłonkowy
Wspólną nazwą układu siateczkowo-śródbłonkowego obejmuje się komórki
obdarzone zdolnością fagocytarną (posiadają zdolność rozkładu starych krwinek)
występujące w wątrobie (komórki Kupfera), śledzionie, szpiku kostnym, węzłach
chłonnych.
E. Antygeny
Czynniki wywołujące reakcje obronne (immunologiczne) nazywamy antygenami.
Właściwości antygenowe mają substancje, które różnią się od normalnych składników
danego organizmu innym układem na powierzchni cząsteczki, dzięki czemu ustrój
rozpoznaje je jako obce. Gałąź nauki, która bada te mechanizmy, nazywa się immunologią.
Nie wszystkie substancje obce są antygenami. Jednym z podstawowych czynników
decydujących o „antygenowości" jakiegoś związku lub substancji jest warunek, aby związek
ten był makrocząsteczką lub był z makrocząsteczek zbudowany. Do antygenów należy, więc
większość białek, a także niektóre polisacharydy i kwasy nukleinowe. Małe cząsteczki
mogą stać się antygenem i wywołać reakcje immunologiczne wówczas, gdy połączą się
uprzednio wiązaniem chemicznym z jakąś wielką cząsteczką — może nią być nawet własne
białko.
F. Przeciwciała
Wtargnięcie do ustroju antygenu powoduje wytwarzanie swoistego przeciwciała,
którym jest białko o budowie chemicznej dopasowanej do danego antygenu „jak klucz do
zamka".
Przez długi czas sądzono, że przeciwciała rozwijają swe działanie dopiero wtedy,
kiedy zostaną wydzielone do krwi lub do innych płynów ustrojowych (śliny, wydzieliny
błony śluzowej dróg oddechowych itp.). Przeciwciała te nazwano humoralnymi.
Okazało się, że oprócz odpornościowego mechanizmu humoralnego istnieje jeszcze inny
— odporność komórkowa, polegająca na tym, że przeciwciała pozostają związane z
powierzchnią komórki, która je wytwarza. Antygeny mające postać wolnych białek, a także
wirusy najczęściej wywołują reakcje humoralne, natomiast żywe komórki jako antygeny — a
więc bakterie lub przeszczepione tkanki — wywołują raczej reakcje immunologiczne typu
komórkowego.
Połączenie się antygenu z przeciwciałem humoralnym jest pierwszym etapem
całego łańcucha reakcji skierowanych na zniszczenie i usunięcie z ustroju antygenu. Taki
kompleks antygen — przeciwciało ulega bądź to fagocytozie przez odpowiednie komórki
krwi, bądź enzymatycznemu rozkładowi przez układ tzw. dopełniacza (komplementu), który
składa się z dziewięciu różnych białek obdarzonych właściwościami enzymatycznymi.
Wszystkie przeciwciała są białkami i należą do klasy tzw. immunoglobulin.
W wytwarzaniu immunoglobulin kluczową rolę odgrywają limfocyty małe. Odróżnia się
dwie populacje tych komórek — limfocyty T i B. Pod mikroskopem wyglądają one
identycznie, różnią się jednak pochodzeniem i rodzajem reakcji immunologicznych, w
których biorą udział. Limfocyty T pochodzą z grasicy. Przypuszcza się, że limfocyty B u
ssaków powstają w wątrobie, w okresie płodowym.
Przy pierwszym zetknięciu się z antygenem limfocyty pozostające dotychczas „w
stanie spoczynku" zaczynają intensywnie rosnąć i dzielić się. Część powstających komórek
potomnych wiąże się z antygenem powodując jego zniszczenie.
Reakcja antygen — przeciwciało zachodzi na powierzchni cytotoksycznych limfocytów T.
Proces ten wymaga współudziału innych komórek — tzw. limfocytów wspomagających (Thelper).
Inną grupę komórek potomnych stanowią komórki T-pamięci immunologicznej.
Komórki te mają bardzo długi okres życia, a po pierwszym kontakcie z antygenem
zapamiętują go na wiele lat. Przy ponownym kontakcie z tym samym antygenem (np.
wirusem) dochodzi do bardziej intensywnego niż za pierwszym razem rozrostu komórek
efektorowych T (komórek zabijających). Przed nadmiernym natężeniem takiej reakcji
chronią tzw. komórki T-supresyjne. Jeszcze inne komórki potomne linii T biorą udział w
nadwrażliwości opóźnionej. Powodują one zgrupowanie makrofagów w miejscu
wprowadzenia dużej ilości znanego antygenu. Zgrupowanie makrofagów jest niezbędne do
usunięcia tego antygenu.
Tak więc linia limfocytów T dzieli się na cztery główne podgrupy komórek: 1)
zabijających, 2) wspomagających, 3) supresyjnych i 4) komórek opóźnionej
nadwrażliwości.
Zakażenie wirusem HIV limfocytów T prowadzi do zespołu nabytych niedoborów
immunologicznych — głośnej dziś choroby AIDS.
Odporność humoralna jest związana z limfocytami B. Przy pierwszym kontakcie z
antygenem wrażliwe na niego limfocyty B ulegają rozrostowi — część z nich przekształcą się
w komórki pamięci immunologicznej, inne przekształcają się w komórki plazmatyczne
produkujące i wydzielające do krwi przeciwciała humoralne w postaci immunoglobulin.
Odbywa się to także przy współudziale komórek wspomagających T.
Wielokrotne kontakty z czynnikiem obcym mogą prowadzić do nadmiernych
reakcji immunologicznych (anafilaktycznych), którym towarzyszą takie zjawiska
patologiczne, jak swędzący wyprysk, drobne krwawienia do skóry i błon śluzowych, skurcz
oskrzeli. Zjawiska takie nazywamy uczuleniem (alergią).
Odpornością nazywamy zdolność unieszkodliwiania czynników szkodliwych bez
wywołania zjawisk patologicznych.
Szczepienie polega na kontrolowanym wprowadzeniu do ustroju antygenów lub odpowiednio spreparowanych (zabitych lub osłabionych) drobnoustrojów lub wirusów w celu
wytworzenia przez organizm odpowiednich przeciwciał.
G. Grupy krwi i przetaczanie krwi
Odczyny immunologiczne mające na celu obronę organizmu przed inwazją ciał
obcych, stoją na przeszkodzie w przeszczepianiu tkanek od jednego osobnika do drugiego.
Pierwszą taką tkanką, którą spróbowano przeszczepiać w większej ilości z jednego
organizmu do drugiego, była krew. Powstałe przy tym problemy przyczyniły się do rozwoju
immunologii.
Krwinki czerwone, podobnie jak inne żywe komórki, mają właściwości
antygenowe. O tych właściwościach decydują pewne substancje, które znajdują się na
powierzchni krwinek czerwonych. Obecnie odróżnia się, co najmniej 14 układów
grupowych krwinek czerwonych zdeterminowanych przez te antygeny. Nie wszystkie one
mają znaczenie praktyczne.
W praktyce klinicznej, głównie przy przetaczaniu krwi i przeszczepianiu narządów,
znaczenie mają układy A, B, 0, Rhesus (Rh), Kell, Duffy, Ii i HLA.
Najwcześniej, bo w 1901 roku, został wykryty przez Landsteinera układ grupowy
ABO, który przez długi czas służył za podstawę w praktyce przetaczania krwi.
Jest rzeczą oczywistą, że przeciwciała anty-A nie mogą występować w grupie krwi A i AB, a
przeciwciała anty-B w grupach B i AB, gdyż prowadziłoby to do niszczenia własnych
krwinek. Powstają one wskutek ekspozycji na podobne antygeny w okresie płodowym i
noworodkowym. Na powierzchni krwinek znajduje się ponadto tzw. substancja H, która jest
prekursorem antygenów A i B. Jej ilość jest odwrotnie proporcjonalna do ilości antygenu A i
B; najwięcej jej zawierają krwinki grupy 0, najmniej krwinki grupy AB.
Inny ważny układ antygenowy, wykryty pierwotnie w krwinkach małpy Rhesus i
dlatego określony mianem Rh, jest także złożoną mieszaniną antygenów, wśród których
najważniejszy jest antygen D. Występuje on nie u wszystkich ludzi, w związku, z czym
rozróżnia się grupy Rh+ i Rh-, co jest równoznaczne z obecnością lub brakiem antygenu D
w krwinkach czerwonych.
Jeżeli płód ma krew Rh +, a matka Rh-, to podczas ciąży wskutek przenikania niewielkich
ilości krwinek czerwonych płodu do krwi matki mogą powstać u niej aglutynogeny przeciwko
krwinkom Rh+. Nie wywołuje to zwykle większych powikłań podczas pierwszej ciąży,
ponieważ miano tych aglutynin narasta dość wolno. Natomiast przy ciąży powtórnej kobiety
Rh- i płodu Rh+ aglutyniny matki mogą przedostawać się przez łożysko i powodować
niszczenie krwinek czerwonych płodu. Może to doprowadzić nawet do obumarcia płodu
(konflikt serologiczny).
W celu zahamowania produkcji przeciwciał w organizmie matki ciężarnej Rh- stosuje
się obecnie profilaktyczne podawanie anty-D.
Istotną różnicą między układem ABO i Rh jest to, że aglutyniny ABO pojawiają się we krwi
w pierwszych miesiącach życia, natomiast aglutyniny Rh pojawiają się tylko po uczuleniu,
tj. zetknięciu się osoby Rh- z antygenem Rh.
Współczesna transfuzjologia musi uwzględniać wszystkie ważniejsze właściwości
antygenowe krwinek, aby zapewnić całkowite bezpieczeństwo transfuzji krwi. Obecnie
dąży się do tego, aby przy leczeniu krwią podawać tylko ten składnik, którego brak jest
przyczyną choroby.
Traktowanie osób z grupą krwi 0 jako uniwersalnych dawców, jak to uważano
dawniej, jest niedopuszczalne. Wprawdzie krwinki tej grupy nie zawierają antygenów A i B
wcale lub tylko w znikomych ilościach, to jednak obecne w osoczu aglutyniny alfa i beta przy
przetoczeniu większej ilości takiej krwi mogą spowodować aglutynację krwinek biorcy.
Przed przetoczeniem krwi, poza oznaczeniem odpowiednich układów grupowych, stosuje się
zawsze próbę krzyżową, która polega na zmieszaniu krwinek dawcy z surowicą biorcy i
surowicy dawcy z krwinkami biorcy.
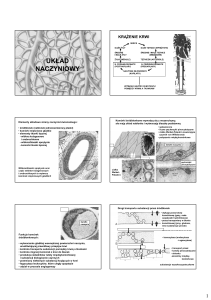
II Układ krwionośny
Krew jest rozprowadzana po całym organizmie systemem rur, naczyń
krwionośnych. Są to tętnice i żyły. Tętnicą nazywa się to naczynie, które prowadzi krew z
serca. Żyłą płynie krew do serca. Między tętnicami i żyłami znajdują się naczynia
włosowate. W naczyniach tętniczych panuje wyższe ciśnienie niż w naczyniach żylnych i
włosowatych.
Rozróżnia się dwa zamknięte układy krążenia: duży i mały.
Krwiobieg duży zaczyna się w lewej komorze serca, a kończy w jego prawym
przedsionku. Z lewej komory wychodzi tętnica główna, czyli aorta, która szeregiem
rozgałęzień dostarcza krew tętniczą do tkanek i narządów, z łożyska kapilar wypływają
drobne żyłki, które przechodzą w coraz większe i ostatecznie do prawego przedsionka
uchodzą dwie żyły główne — górna i dolna.
Krwiobieg mały zaczyna się w prawej komorze serca i kończy w lewym
przedsionku. Z prawej komory wychodzi pień płucny, dzieli się na dwie tętnice płucne,
które wchodzą do płuc i tu rozgałęziają się aż do utworzenia włośniczek otaczających
pęcherzyki płucne. Między pęcherzykami i włośniczkami zachodzi wymiana gazowa,
krew oddaje dwutlenek węgla, a pobiera tlen i żyłami płucnymi wraca do lewego przedsionka.
Krążenie małe nosi też nazwę krążenia płucnego.
W krążeniu dużym serce przyjmuje krew z całego układu żylnego i tłoczy ją do
układu tętniczego. Między obu układami znajduje się sieć naczyń włosowatych. W
naczyniach tętniczych panuje ciśnienie wysokie, zależne od pracy lewej komory serca i
oporu tętniczek obwodowych. Ciśnienie nie jest jednakowe w całym układzie tętniczym,
spada w miarę przepływu krwi do mniejszych tętnic i do łożyska naczyń włosowatych.
W naczyniach żylnych ciśnienie krwi jest niskie, a w dużych żyłach blisko serca ujemne.
III Naczynia krwionośne
Budowa ścian naczyń jest dostosowana do ich zadań i do panującego w nich
ciśnienia. Ściana tętnicy powinna być bardziej wytrzymała niż ściana żyły, ściany naczyń
włosowatych muszą umożliwiać wymianę krwi z otoczeniem, podczas gdy przez tętniczki,
tętnice, żyłki i żyły krew jedynie przepływa.
Wszystkie naczynia krwionośne są zbudowane według pewnego schematu:
ściana składa się z trzech warstw. Idąc od wewnątrz jest błona wewnętrzna, błona
środkowa i błona zewnętrzna.
Błona wewnętrzna składa się z płaskich komórek nabłonkowych wyścielających światło
naczynia i spoczywających na delikatnej błonie łącznotkankowej.
Błona środkowa zawiera włókna mięśniowe gładkie i włókna sprężyste. Błona środkowa jest
najbardziej oporną warstwą ściany naczynia.
Błona zewnętrzna ma wiele włókien kolagenowych. Służy ona do umocowania naczynia do
otoczenia, umożliwia rozciąganie naczynia na długość, ale przeciwdziała nadmiernemu rozciągnięciu.
1. Budowa tętnic
W zależności od budowy ścian, głównie od stosunku elementów mięśniowych i
sprężystych, dzieli się tętnice na typ sprężysty i mięśniowy. Do sprężystego należą tętnice
duże, leżące blisko serca, o wysokim ciśnieniu. Są to: aorta i jej główne rozgałęzienia
zmierzające w kierunku głowy, kończyn górnych i dolnych oraz pień płucny i tętnice płucne.
Do typu mięśniowego należą tętnice średniego kalibru i mniejsze. Tętnica typu sprężystego
przechodzi w tętnicę typu mięśniowego. Tętnice takie znajdują się w narządach
wewnętrznych, w rozgałęzieniach pnia trzewnego i w kończynach, np. tętnica udowa,
promieniowa.
Rozróżnia się tętnice małe, średnie i duże. Przejście między nimi jest stopniowe.
2. Budowa żył
Budowa ścian naczyń żylnych nie różni się w zasadzie od budowy ścian tętnic.
Ogólnie biorąc żyły mają większe światło, ściany cieńsze i bardziej wiotkie. W błonie
środkowej jest mniej włókien mięśniowych, w błonie zewnętrznej jest natomiast więcej
składników sprężystych. Dotyczy to zwłaszcza dużych żył.
Krew płynie w żyłach pod niskim ciśnieniem, a w żyłach głównych, biegnących w klatce
piersiowej jest ono ujemne. Jest to wywołane ujemnym ciśnieniem panującym w klatce
piersiowej. Ze względu na rozciągliwość ścian żył mogą one pomieścić znaczną ilość krwi,
stają się jej zbiornikami obok takich narządów, jak śledziona i wątroba.
W wielu naczyniach żylnych krew płynie w kierunku od dołu ku górze, zmierzając do serca.
Opadaniu krwi ku dołowi przeciwdziałają zastawki żylne. Są to fałdy błony wewnętrznej w
postaci kieszonek o brzegach półksiężycowatych, najczęściej w liczbie dwóch. Znajdują się
one w żyłach tułowia i kończyn, najliczniej zaś w żyłach kończyn dolnych.
W przypadku zwolnionego przepływu krwi i zalegania jej w naczyniach żylnych
ściany ulegają nadmiernemu rozciągnięciu, zastawki stają się nieszczelne, co powoduje
dalsze zaleganie krwi i przez długotrwałe rozciąganie ścian żył dochodzi do tworzenia się
żylaków.
Ściany naczyń krwionośnych są unerwione. Do włókien mięśniowych gładkich
dochodzą włókna nerwowe współczulne. Są to włókna naczynioruchowe. Ściany naczyń
krwionośnych są ukrwione zależnie od grubości.
3. Naczynia włosowate
Naczynia włosowate mają ścianę najcieńszą, zbudowaną ze śródbłonka, błony
podnabłonkowej i perycytów. Naczynia włosowate tworzą w narządach mniej lub bardziej
gęste sieci, co zwiększa znacznie powierzchnię kontaktu naczynia z otoczeniem. Ściana
naczyń włosowatych jest przepuszczalna dla elementów komórkowych krwi, wydostają
się z nich krwinki białe, ponadto przez ich ściany odbywa się dyfuzja, filtracja i resorpcja,
które są podstawą wymiany związków między krwią i otoczeniem.
W naczyniach włosowatych zwalnia się tempo przepływu krwi i spada ciśnienie, co przy
obecności porowatych ścian umożliwia wymianę płynów i komórek.
Przy zaleganiu krwi wydostaje się z nich płyn, który przepaja otaczające tkanki i w ten
sposób powstają obrzęki. Naczynia włosowate zachowują przez całe życie zdolność tworzenia nowych naczyń. Ma to znaczenie przy gojeniu się ran, umożliwia jednak również
powstawanie procesów nowotworowych.
IV Naczynia tętnicze (MATERIAŁ DODATKOWY - NADOBOWIĄZKOWY)
Aorta wychodzi z lewej komory serca, kieruje się ku stronie prawej i ku górze,
tworząc część wstępującą, przechodzi w łuk. Łuk biegnie w lewo i ku tyłowi, dochodzi do
kręgosłupa i jako aorta zstępująca lub aorta piersiowa przechodzi przez klatkę piersiową, a
następnie przez specjalny rozwór w przeponie do jamy brzusznej. Tu zmienia nazwę na aortę
brzuszną, biegnie nadal wzdłuż kręgosłupa do IV kręgu lędźwiowego i dzieli się na dwie
tętnice biodrowe wspólne. Aorta wstępująca unaczynia serce przez dwie tętnice wieńcowe —
prawą i lewą.
Od łuku aorty odchodzą trzy naczynia, idąc od strony prawej ku lewej: pień ramiennogłowowy, dzielący się na tętnicę szyjną wspólną prawą i tętnicę podobojczykową prawą,
następnie tętnica szyjna wspólna lewa i tętnica podobojczykową 1ewa.
Tętnica szyjna wspólna dzieli się obustronnie na tętnicę szyjną zewnętrzną i wewnętrzną.
Tętnice szyjne obejmują zakresem unaczynienia głowę i szyję, tętnica podobojczykową
częściowo szyję, klatkę piersiową i kończynę górną. Aorta piersiowa oddaje gałęzie ścienne,
tj. międzyżebrowe i przeponowe górne oraz drobne tętnice trzewne do narządów, klatki
piersiowej, do płuc, do przełyku, worka osierdziowego, tkanki śródpiersia.
Aorta brzuszna, podobnie jak piersiowa, oddaje gałęzie ścienne i trzewne. Gałęzie ścienne to
tętnice lędźwiowe. Gałęzie trzewne stosownie do narządów jamy brzusznej są parzyste i
nieparzyste. Do parzystych należą tętnice nadnerczowe środkowe, nerkowe i, zależnie od płci,
tętnice jądrowe lub jajnikowe.
Gałęzie nieparzyste są trzy: pień trzewny, tętnica krezkowa górna i dolna. Pień trzewny
unaczynia narządy części górnej jamy brzusznej, tj. wątrobę, trzustkę, śledzionę, żołądek i
część dwunastnicy. Tętnica krezkowa górna swoimi rozgałęzieniami, leżącymi między
blaszkami krezki, dociera do całego jelita cienkiego, oddaje ponadto naczynia do jelita
grubego aż do jego zgięcia śledzionowego. Tętnica krezkowa dolna unaczynia jelito grube po
górny odcinek odbytnicy włącznie.
Tętnica biodrowa wspólna dzieli się na tętnicę biodrową wewnętrzną i zewnętrzną
odpowiednio prawą i lewą. Tętnica biodrowa wewnętrzna oddaje gałęzie ścienne do ścian
miednicy i gałęzie trzewne do narządów miednicy mniejszej odpowiednio męskiej i żeńskiej.
Tętnica biodrowa zewnętrzna obejmuje zakres wolnej kończyny dolnej.
V Naczynia żylne (MATERIAŁ DODATKOWY - NADOBOWIĄZKOWY)
Naczynia żylne dzieli się na głębokie i powierzchowne, czyli skórne. Żyły głębokie
towarzyszą tętnicom, przy czym tętnicom małym i średnim po dwie żyły, z naczyniami
większymi biegną żyły pojedyncze. Żyły powierzchowne biegną niezależnie od tętnic,
zaczynają się gęstymi splotami żylnymi, które w miarę zwiększania się żył stają się coraz
rzadsze. Żyły powierzchowne uchodzą do żył głębokich.
Na kończynie górnej są dwie żyły powierzchowne — odpromieniowa, która uchodzi do żyły
pachowej i żyła odłokciowa, wpadająca do jednej z dwóch żył ramiennych. Na kończynie
dolnej są również tylko dwie żyły powierzchowne — odpiszczelowa, wpadająca do żyły
udowej, i odstrzałkowa, uchodząca do żyły podkolanowej. Żyły powierzchowne tułowia
wpadają do żył głębokich zakresu żyły głównej górnej i żyły głównej dolnej. Granica między
tymi zakresami leży na poziomie pępka.
Żyły głębokie odpowiadają mniej więcej układowi tętnic. Z zakresu głowy i szyi
odprowadza krew żylną żyła szyjna wewnętrzna, która łączy się z żyłą podobojczykową,
prowadzącą krew z kończyny górnej. Z połączenia tych żył powstaje żyła ramienno-głowowa,
z połączenia zaś żył ramienno-głowowych prawej i lewej tworzy się żyła główna górna,
wpadająca do prawego przedsionka serca. Do żyły głównej górnej dochodzą żyły ze ścian i
narządów klatki piersiowej.
Z kończyny dolnej biegnie żyła udowa, przechodzi bezpośrednio w żyłę biodrową
zewnętrzną. Ta łączy się z żyłą biodrową wewnętrzną, zbierającą krew ze ścian oraz
narządów miednicy i powstaje w ten sposób żyła biodrowa wspólna, odpowiednio prawa i
lewa. Zlew tych żył z kolei daje żyłę główną dolną.
Dopływami żyły głównej dolnej są żyły ścian jamy brzusznej i narządów parzystych.
Z nieparzystych narządów jamy brzusznej płynie krew żyłą wrotną do wątroby i po
przejściu przez nią żyłami wątrobowymi dopływa do żyły głównej dolnej. Żyła ta, podobnie
jak górna, uchodzi do prawego przedsionka serca.
VI Serce
Serce jest zbudowane z mięśnia sercowego, wewnątrz wy ścielone wsierdziem.
Składa się, więc z: wsierdzia, mięśnia, i nasierdzia.
Serce osoby dorosłej jest podzielone przegrodami na dwie części, z których każda
zawiera przedsionek i komorę.
Serce prawe jest wypełnione krwią żylną, składa się z prawego przedsionka i z
prawej komory. Przedsionek jest połączony z komorą ujściem przedsionkowo-komorowym,
które jest zaopatrzone w zastawkę trójdzielną.
Do prawego przedsionka spływa krew żylna z całego ciała żyłą główną górną i dolną oraz
ze ściany samego serca zatoką wieńcową. Z prawej komory wychodzi pień płucny, a przy
jego początku znajduje się zastawka.
Serce lewe zawiera krew tętniczą, składa się, podobnie jak prawe, z przedsionka i
komory. Przedsionek łączy się z komorą ujściem przedsionkowo-komorowym, zaopatrzonym
w zastawkę dwudzielną. Do lewego przedsionka spływa krew tętnicza żyłami płucnymi.
Z lewej komory wychodzi aorta (aorta), mająca u swego początku zastawkę.
Zastawki serca regulują kierunek przepływu krwi; zastawki ujść przedsionkowokomorowych z przedsionków do komór, ujść tętniczych z komór do naczyń.
1. Osierdzie
Podobnie jak płuca, serce jest jak gdyby wtłoczone do kulistego worka
osierdziowego. Stąd też powierzchnia serca jest szczelnie okryta blaszką trzewną osierdzia,
która nosi również nazwę nasierdzia.
Blaszka ścienna jest wzmocniona warstwą tkanki łącznej włóknistej, tworzącej osierdzie
włókniste. Dzięki niemu worek osierdziowy stanowi silną osłonkę serca, która nie pozwala
na jego nadmierne rozciąganie się. Znaczne rozszerzenie się serca może spowodować
zmiany w jego strukturze, prowadzące do upośledzenia czynności.
Jama osierdzia zawiera niewielką ilość płynu osierdziowego - około 10 ml. W przypadkach
zapalenia osierdzia ilość płynu osierdziowego może znacznie się zwiększyć.
W jamie osierdzia znajduje się szereg drobnych zachyłków między wpuklającymi się
do niej naczyniami. Tylko w warunkach patologicznych (przy nagromadzeniu się w jamie
osierdzia płynów) mogą się te zachyłki poszerzać.
2. Kształt, wielkość i położenie serca
Serce osoby dorosłej ma kształt zbliżony do stożka spłaszczonego od przodu ku
tyłowi, którego wierzchołek zwrócony jest ku dołowi i w lewo. Kształt ten jednak jest
zmienny w zależności od faz skurczu serca, faz oddychania, położenia i budowy ciała oraz
wieku, wreszcie na kształt i położenie serca mogą wpływać różne sprawy toczące się w jego
sąsiedztwie (np. ucisk).
Przyjmuje się, że długość średnio wypełnionego serca dorosłego mężczyzny,
mierzona wzdłuż serca, wynosi 14—15 cm. Największa szerokość liczy 10—15 cm.
Największy wymiar strzałkowy (grubość serca) wynosi 8—9 cm. Masa serca wynosi około
300 g (u mężczyzny 280—340 g, u kobiety zaś 220—280 g). Pojemność przedsionków jest
mniejsza od pojemności komór. Pojemność komory prawej przewyższa pojemność komory
lewej (prawej wynosi 160—230 cm3, lewej zaś 140—210 cm3).
Oś długa serca biegnie od strony prawej, tyłu i góry ku dołowi, przodowi i stronie lewej. Jest
ona ustawiona pod kątem około 40° w stosunku do płaszczyzny strzałkowej oraz pod takim
samym kątem w stosunku do płaszczyzny czołowej. Większa część serca (2/3) leży po
stronie lewej.
Położenie i wymiary serca ulegają również zmianom w ciągu trwania życia
każdego człowieka. Ponieważ zawiązek tego narządu leży w okolicy szyi, w ciągu życia
płodowego następuje jego obniżenie się i zajęcie swego miejsca w klatce piersiowej. Proces
ten, zwany zstępowaniem serca, przebiega równolegle ze zstępowaniem przepony.
W związku z tym u dziecka w wieku 5—7 lat górną granicę stłumienia bezwzględnego
serca znajdujemy na III żebrze. Proces zstępowania jednak trwa w ciągu całego życia. U
starców zarówno ustawienie przepony, jak i narządów z nią związanych jest niższe niż u ludzi
młodych. Obniżają się nie tylko narządy leżące nad przeponą, jak serce i płuca, ale i narządy
leżące pod nią — wątroba, żołądek i inne.
Masa serca zmienia się w związku z jego czynnością. W życiu płodowym serce musi
pełnić dodatkową pracę dla podtrzymania krążenia łożyskowego. Stąd też masa jego u
noworodka, tuż po ustaniu krążenia płodowego, wynosi 7,6 g na kilogram masy ciała. W
pierwszych tygodniach życia, wobec ustania obciążenia dodatkowego, następuje względne
zmniejszenie masy serca. U oseska 4-tygodniowego masa serca wynosi 5,1 g na kilogram
masy ciała, u dwumiesięcznego — 3,8 g. W tym czasie zwiększa się fizyczna aktywność
dziecka. Dziecko sześciomiesięczne zaczyna siadać, roczne — chodzić. Zwiększona praca
mięśniowa sprawia, że masa serca ponownie wzrasta i u dziecka w wieku 15 miesięcy wynosi
5 g na kg masy ciała.
Różnice płciowe zaznaczają się już w wieku 5 lat, kiedy u chłopców masa serca
powiększa się znaczniej niż u dziewczynek.
Położenie serca jest również związane z typem konstytucyjnym.
U leptosomików o długiej, wąskiej klatce piersiowej i nisko ustawionej przeponie serce
zajmuje położenie bardziej pionowe. U asteników przybiera ono nieraz kształt serca
„kropelkowego". U pykników o krótkiej i szerokiej klatce piersiowej przyjmuje ono kształt
serca „poprzecznego".
3. Powierzchnia serca
Powierzchnia serca jest gładka dzięki pokrywającemu ją nasierdziu, pod którym w
miejscach zagłębień leżą nieduże skupienia tkanki tłuszczowej, wyrównujące powierzchnię
Wnętrze serca jest podzielone na cztery jamy. Podział ten uzewnętrznia się na
powierzchni serca. Przedsionki są oddzielone od komór bruzdą wieńcową, w której
przebiegają naczynia ściany serca. Komory są oddzielone od siebie bruzdą międzykomorową
przednią i tylną. Koniuszek należy do komory lewej.
4. Mięsień sercowy
Mięsień sercowy stanowi właściwą ścianę serca. Grubość warstwy mięśniowej jest
różna w różnych częściach serca. Jest ona znacznie większa w ścianach komór niż
przedsionków. Ściana komory lewej jest prawie trzykrotnie grubsza od prawej.
Tłumaczy się to znacznie większym obciążeniem komory lewej, która tłoczy krew do
krwiobiegu wielkiego pod większym ciśnieniem, podczas kiedy komora prawa przetacza
krew jedynie do płuc.
Cienka ściana mięśniowa przedsionków składa się z pęczków włókien mięśnia
sercowego, ułożonych w dwóch warstwach. Mięsień przedsionków jest w zasadzie
całkowicie oddzielony od mięśnia komór.
Mięśniówka komór, według ogólnie przyjętych opisów, składa się z trzech warstw: skośnej
zewnętrznej, okrężnej środkowej i podłużnej wewnętrznej.
Pracę mięśnia sercowego dość trudno dokładnie przedstawić. Mięśnie przedsionków
przy skurczu przyczyniają się do opróżnienia przedsionków. Natomiast silna mięśniówka
komór, zwłaszcza lewej, tłoczy krew do wielkich pni tętniczych. Włókna biegnące okrężnie
zmniejszają koncentrycznie światło komór. Jednak komory nie mogłyby się opróżnić
całkowicie, gdyby nie skurcz włókien podłużnych wewnętrznych, które kurcząc się grubieją i
w ten sposób wypełniają resztę światła komór.
Dawniej uważano, że serce odgrywa rolę pompy ssąco-tłoczącej. Harvey, który pierwszy
opisał krwiobieg, dowodził, że serce jest jedynie pompą tłoczącą. Obecnie niektórzy autorzy
mówią znowu o działaniu przysysającym serca. Należy jednak pamiętać, że to działanie ssące
jest zarówno wynikiem pracy serca, jak i skutkiem tzw. ciśnienia ujemnego w klatce
piersiowej, tzn. mniejszego od ciśnienia atmosferycznego.
5. Układ przewodzący serca
Swoistej tkanka mięśniowa, odmienna od tkanki poprzecznie prążkowanej mięśnia
sercowego, tworzy układ przewodzący serca, złożony z węzłów i pęczków włókien.
Badania nad czynnością tego układu wykazały, że ma on znamienną właściwość.
Mogą w nim powstawać bodźce, wywołujące skurcze mięśnia sercowego.
Układ przewodzący odgrywa ogromną rolę w pracy serca. W węzłach powstają podniety,
powodujące skurcz mięśnia sercowego. Każdy jednak węzeł ma własny rytm.
6. Jamy serca
Wnętrze serca jest podzielone na cztery przestrzenie. Bliżej podstawy leżą
przedsionki prawy i lewy, oddzielone od siebie przegrodą międzyprzedsionkową. Komory
są oddzielone od siebie przegrodą międzykomorową. Między przedsionkami a komorami
istnieją otwory, zwane ujściami przedsionkowo-komorowymi prawym i lewym.
Jamy serca są wysłane cienką, gładką błoną, zwaną wsierdziem. Przylega ono dokładnie
do powierzchni tych jam i pokrywa znajdujące się w nich twory.
W obu ujściach znajdują się zastawki: w ujściu aorty — zastawka aorty, w ujściu
pnia płucnego— zastawka pnia płucnego.
A. Przedsionek prawy
Przedsionek prawy zbiera krew żylną odtlenioną z całego organizmu. Uchodzą do
niego obie żyły główne, górna i dolna, zbierająca krew ze ściany serca zatoka wieńcowa,
żyły przednie serca i część żył najmniejszych serca.
Na ścianie przedniej już od zewnątrz widzimy wypustkę przedsionka, zwaną uszkiem serca
prawym, która przykrywa początek aorty.
W ścianie tylnej przedsionka prawego leżą ujścia żyły głównej dolnej i zatoki wieńcowej
serca, zaopatrzone zastawkami żyły głównej dolneji zatoki wieńcowej.
Zastawka żyły głównej dolnej jest zastawką szczątkową. Przedstawia się ona jako wąski
półksiężycowaty fałd błoniasty. Zastawka ta odgrywa dużą rolę w okresie życia płodowego,
kierując prąd krwi z żyły do otworu owalnego. Zastawka zatoki wieńcowej również jest
tworem szczątkowym.
B. Komora prawa
Z przedsionka prawego krew przechodzi do komory prawej, która tłoczy krew do
płuc naczyniami krwiobiegu małego. Ze względu na stosunkowo małe opory ciśnienie
wytwarzana przez komorę prawą nie jest wysokie. W związku z tym grubość ściany jest
trzykrotnie mniejsza od grubości ściany komory lewej przegrody między komorowej.
Krew wchodząca do komory kieruje się ku jej wierzchołkowi, leżącemu przy koniuszku
serca. Tutaj prąd krwi zawraca ku górze.
Ściany komory nie są gładkie. Pokrywają ją beleczki mięśniowe, przebiegające w
różnych kierunkach i łączące się ze sobą. Światło komory w czasie jej skurczu wypełniają
m.in. mięśnie brodawkowate.
a. Zastawka przedsionkowo-komorowa prawa
Zastawka ta składa się z trzech części, zwanych płatkami. Stąd też pochodzi druga
jej nazwa — zastawka trójdzielna. Płatki te swym obwodowym zewnętrznym brzegiem są
połączone z pierścieniem włóknistym ujścia prawego. Zastawka trójdzielna rzadko miewa
jedynie trzy płatki. Najczęściej występują w niej płatki dodatkowe, których może być kilka.
Wyjątkowo liczba płatków może być mniejsza od trzech (2).
Płatki zastawki są cienkimi blaszkami tkanki łącznej, pokrytymi po obu stronach wsierdziem.
Czasami przy brzegach przebiegają w nich włókna mięśniowe.
b. Zastawka pnia płucnego
Zastawka pnia płucnego leży przy wierzchołku stożka tętniczego. Składa się ona z
trzech płatków, jednak zbudowana jest na innej zasadzie niż zastawka trójdzielna.
Płatki zastawki trójdzielnej porównywalne są do żagli, umocowanych przy brzegu górnym do
rei, a przytrzymywanych od dołu linami. Noszą one nazwę płatków półksiężycowatych.
Półksiężycowaty ich brzeg skierowany w stronę serca jest umocowany przy ścianie pnia
płucnego.
Zależnie od położenia płatki zastawki pnia płucnego otrzymały nazwy: płatka
półksiężycowatego przedniego, prawego i lewego.
C. Przedsionek lewy
Przedsionek lewy ma ściany nieco grubsze niż prawy. Od przodu jest on przykryty
aortą i pniem płucnym. Od tyłu uchodzą do niego cztery żyły płucne, po dwie z każdej
strony. Żyły te nie mają zastawek. Czasami dwie lewe żyły mają wspólne ujście.
Uszko lewe jest nieco węższe i dłuższe od prawego i ma nieco bardziej „powycinane" brzegi.
D. Komora lewa
Komora lewa jest dłuższa od prawej, okrągła lub owalna na przekroju. Wewnętrzna
jej powierzchnia pokryta jest beleczkami mięśniowymi, gęstszymi i bardziej
„poprzeplatanymi" niż w komorze prawej, zwłaszcza przy koniuszku serca.
Przegroda międzykomorowa jest ustawiona skośnie.
Mięśnie brodawkowate, zazwyczaj dwa: przedni i tylny, leżą przy odpowiednich ścianach
komory.
a. Zastawka przedsionkowo-komorowa lewa
Zastawka przedsionkowo-komorowa lewa nosi również nazwę dwudzielnej.
Łacińska jej nazwa (valva atrioventricularis sinistra s. mitralis) pochodzi od podobieństwa do
mitry, wysokiego nakrycia głowy duchownych, składającego się z dwóch zaostrzonych
płatków, połączonych podstawami.
Na obwodzie przy pierścieniu włóknistym płatki są przeważnie ze sobą połączone. W
ten sposób ujście przedsionkowo-komorowe jest węższe od pierścienia włóknistego.
Budowa wewnętrzna płatków jest podobna do budowy płatków zastawki trójdzielnej.
Gładkie brzegi płatków po przebyciu zapalenia wsierdzia mogą się kurczyć i doprowadzić do wady zastawki dwudzielnej w postaci ujścia przedsionków o-komorowego z
powodu częściowego zrastania się płatków zastawki. Może również dojść do
niedomykalności zastawki dwudzielnej.
W przypadku tej wady część krwi wraca do przedsionka, co zmusza komorę lewą do
dodatkowej pracy. Aby jej podołać, komora musi zwiększyć swą siłę poprzez przerost
mięśnia, a tym samym powiększenia całej komory. W razie zwężenia ujścia powiększa się
przedsionek, natomiast komora wysyła niedostateczną ilość krwi na obwód. W następstwie
tego może dojść do zastoju krwi w krążeniu płucnym oraz niezdolności człowieka do
jakiegokolwiek wysiłku fizycznego z powodu niedotlenienia tkanek. Wada ta obecnie bywa
usuwana przez rozdzielenie zrostu płatków zastawki za pomocą zabiegu chirurgicznego,
poszerzenie lewego ujścia lub wymianę zastawki na sztuczną.
b. Zastawka aorty
Krew spływająca w sercu z przedsionka lewego dochodzi do szczytu komory przy
koniuszku serca i zawracając kieruje się do stożka tętniczego, kończącego się ujściem aorty.
W tym ujściu leży zastawka aorty, zbudowana w sposób podobny jak zastawka pnia
płucnego. I tu występują trzy płatki półksiężycowate.
Aorta rozpoczyna się trzema wypukleniami jej ściany, leżącymi tuż nad odpowiednimi
płatkami półksiężycowatymi, które noszą nazwę zatok aorty.
7. Unaczynienie serca
Mięsień sercowy, pracujący od powstania jego w ciele zarodka aż do śmierci
każdego człowieka, wymaga intensywnego ukrwienia. Serce zaopatrują w krew tętniczą
tętnice wieńcowe, prawa i lewa, odchodzące od początkowego odcinka aorty.
Tętnice wieńcowe odchodzą nad płatkami półksiężycowatymi prawym i lewym, od
rozszerzonego początku aorty, zwanego opuszką.
Tętnica wieńcowa prawa zaopatruje głównie prawą część serca wraz z mięśniami
brodawkowatymi komory prawej, tylną trzecią część przegrody międzykomorowej,
częściowo mięsień brodawkowaty tylny komory lewej, część ściany komory lewej w pobliżu
bruzdy międzykomorowej tylnej na przeponowej powierzchni serca oraz przeważnie główne
części układu przewodzącego. Tętnica wieńcowa lewa zaopatruje większą część lewej
połowy serca wraz z mięśniami brodawkowatymi komory lewej, przednie 2/3 przegrody
międzykomorowej oraz część mięśnia brodawkowatego przedniego komory prawej i odcinek
przedniej ściany komory prawej w sąsiedztwie bruzdy międzykomorowej przedniej.
Wypełnianie tętnic wieńcowych następuje w fazie rozkurczu komór, kiedy to część krwi
tętniczej w aorcie cofa się i zamyka płatki półksiężycowate.
Rozgałęzienia tętnic ściany serca mają liczne zespolenia. Nie są, więc tętnicami
końcowymi z anatomicznego punktu widzenia. Są one jednak fizjologicznie końcowe, co
oznacza, że ich zespolenia nie mogą zapewnić dostatecznego ukrwienia obocznego mięśnia
sercowego, bardzo wrażliwego na niedostateczne zaopatrzenie przede wszystkim w tlen.
W przypadku zaczopowania większej gałęzi tętniczej zwykle następuje nagły zgon. Jeżeli
zamknięcie dotyczy mniejszego naczynia, część mięśnia ulega martwicy i zostaje wygojona
przez powstanie blizny łącznotkankowej. Jest to tzw. zawał mięśnia sercowego. Podobne
blizny powstają stosunkowo często w mięśniach brodawkowatych, które również mają
zespolenia naczyniowe.
Niedomoga tętnic wieńcowych wiąże się jeszcze z innym zjawiskiem. W przeciwieństwie do innych tętnic występuje w ścianach większych gałęzi bujanie błony wewnętrznej. Twory te osiągają swój pełny rozwój dopiero w wieku lat trzydziestu. W miejscach
odejścia mniejszych gałęzi występują też niezwykle wysokie zgrubienia błony wewnętrznej,
które mogą ulegać zmianom wstecznym przez stłuszczenie lub zwapnienie. Z tego powodu
ulega zwężeniu światło tętnicy, co prowadzi do upośledzenia odżywiania serca. W stanach
tych mogą występować napady bólów w okolicy serca, do których mogą się dołączyć stany
lęku.
Naczynia tętnicze serca reagują na adrenalinę w sposób odmienny od wszystkich
innych naczyń. Podczas gdy adrenalina zwęża inne naczynia, tętnice wieńcowe pod jej
wpływem zostają rozszerzone.
Żyły serca uchodzą do zatoki wieńcowej. Jest to szeroki pień żylny, około 3 cm
długości, leżący w części tylnej bruzdy wieńcowej serca. Zatokę pokrywają włókna mięśniowe, biegnące ze ściany przedsionka lewego. Żyły uchodzące do zatoki wieńcowej mają
zastawki ujściowe.
8. Naczynia chłonne serca
Serce ma obfitą sieć naczyń chłonnych, zbierających chłonkę ze ściany serca i z zastawek.
Naczynia chłonne włosowate tworzą sieci pod błoną surowiczą serca. Większe naczynia
chłonne towarzyszą tętnicom serca.
9. Nerwy serca
Serce ma własny układ, kierujący jego pracą, zwany układem przewodzącym.
Jednak praca serca jest regulowana również przez układ autonomiczny, który tworzy u
podstawy serca splot sercowy. Splot ten tworzą nerwy sercowe szyjne. Składnikiem
przywspółczulnym są gałęzie sercowe górne, środkowe i dolne nerwu błędnego.
Od splotu sercowego odchodzą gałązki do mięśnia sercowego. Drogą włókien współczulnych
biegną podniety, przyspieszające rytm serca oraz rozszerzające naczynia wieńcowe.
Natomiast pobudzenie nerwu błędnego wywołuje zwolnienie rytmu serca i zwężenie naczyń
wieńcowych. Zwężenie to wywołują również niektóre związki chemiczne, m.in. nikotyna.