Diagnostyka obrazowa
przewodu
pokarmowego
- część 2
Uniwersytet Medyczny w Łodzi
Zakład Radiologii i Diagnostyki Obrazowej
Choroba
wrzodowa żołądka
i dwunastnicy
Choroba wrzodowa żołądka i
dwunastnicy
Diagnostyka:
• endoskopia
+ czułość 95%
+ możliwość wykonania biopsji i testu na H. pylori
- koszt
- ryzyko perforacji
• badanie jednokontrastowe (czułość 75%)
• badanie dwukontrastowe (czułość 95%)
• badania uzupełniające – CT, MRI, and EUS oceniające
morfologię poza światłem żołądka
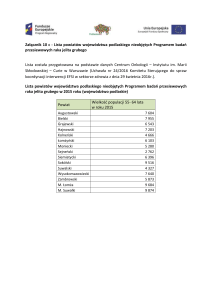
Choroba wrzodowa żołądka
Objawy radiologiczne:
• naddatek cieniowy okrągły lub
owalny (lub linijny w fazie gojenia)
o gładkich, równych zarysach
rzutujący się poza światło żołądka
• lokalizacja:
krzywizna mniejsza 64%
okolica odźwiernika 32%
krzywizna większa 3%
część wpustowa 1%
Choroba wrzodowa żołądka
Objawy radiologiczne:
• w rzucie PA okrągła lub owalna plama zalegającego środka cieniującego
• układ fałdów błony śluzowej zbieżny w kierunku owrzodzenia
Choroba wrzodowa żołądka
Objawy radiologiczne:
• Pierścieniowate przejaśnienie
wokół niszy – obrzęk fałdów błony
śluzowej (faza wczesna)
Choroba wrzodowa żołądka
Objawy radiologiczne:
• linia Hamptona - nawis błony śluzowej na brzegu niszy
• z boku kształt grzyba
Choroba wrzodowa żołądka
•
•
•
•
Wzmożona lub upośledzona czynność ruchowa
żołądka:
zmienne napięcie błony mięśniowej
kurcz odźwiernika
nadmierne wydzielanie
zrosty okołożołądkowe – zmiana położenia narządu i
jego kształtu
Choroba wrzodowa żołądka
Wzmożona lub upośledzona
czynność ruchowa żołądka:
• wciągnięcie krzywizny większej do
światła żołądka na poziomie wrzodu
(objaw „palca wskazującego”)
• skrócenie krzywizny mniejszej
Choroba wrzodowa żołądka
Objawy radiologiczne – okres
gojenia i bliznowacenia:
• zmniejszenie wymiarów kształtu
niszy
• zmiana kształtu z okrągłego na
linijny
• brak obrazu niszy (zwykle po 8
tygodniach leczenia)
Choroba wrzodowa żołądka
Zespół ZollingeraEllisona:
• zwiększone wydzielanie
kwasu solnego
• rzadka przyczyna
choroby wrzodowej
• liczne wrzody w obrębie
żołądka i dwunastnicy
Choroba
wrzodowa
dwunastnicy
Choroba wrzodowa dwunastnicy
Objawy radiologiczne:
• naddatek cieniowy okrągły lub owalny (lub linijny w fazie gojenia) o
gładkich, równych zarysach związany szeroką podstawą ze światłem
dwunastnicy
• lokalizacja:
początkowa część dwunastnicy (głównie opuszka) - 95%
Choroba wrzodowa dwunastnicy
Objawy
radiologiczne:
• zmiana kształtu
opuszki
• powstawanie
zachyłków u
podstawy opuszki
Choroba wrzodowa dwunastnicy
Objawy
radiologiczne:
• zanik opuszki
Choroba wrzodowa dwunastnicy
Zespół ZollingeraEllisona:
• liczne wrzody w
obrębie dwunastnicy
Badanie kontrastowe z uciskiem
Powikłania choroby
wrzodowej
• Krwawienie (20 -30% przypadków choroby wrzodowej)
• Zwężenie odźwiernika (5%)
• Perforacja
• Penetracja wrzodu
Zwężenie odźwiernika
Objawy radiologiczne:
• powiększenie objętości
żołądka
• zwężenie odźwiernika
lub początkowej części
dwunastnicy
• zmniejszeni ilości gazu
w jelitach
Rak żołądka
Rak żołądka
2 przyczyna zgonów z powodu chorób nowotworowych
na świecie - zwykle wykrywany w stadium
zaawansowania uniemożliwiającym radykalne leczenie
Metody badania:
Badanie endoskopowe
Badanie jedno i dwukontrastowe
Tomografia komputerowa
Ultrasonografia konwencjonalana
Ultrasonografia endoskopowa (EUS)
MRI
Rak żołądka – postać
wczesna
Objawy radiologiczne
- postać wczesna:
• Typ I – drobny ubytek
zakontrastowania (mały
guzek)
• Typ II – zmiana rysunku
błony śluzowej (rozsiany
naciek)
• Typ III – plama lub
naddatek cieniowy
(owrzodzenie)
From: http://www.kgan.minami.fukuoka.jp
Rak żołądka – postać
zaawansowana
Objawy radiologiczne:
• duży polimorfizm zmian wynikający z położenia
i stopnia rozwoju guza!
• wyraźne granice zmiany
• nierówny zarys brzegów zmiany
• brak czynności motorycznej w obrębie zmiany
Rak żołądka – postać
zaawansowana
Objawy radiologiczne
• rozległy ubytek
zakontrastowania - postać
poliploidalna
Rak żołądka – postać
zaawansowana
Objawy radiologiczne
• naddatek cieniowy w obrębie
nieregularnego ubytku
zakontrastowania (masy guza)
- postać wrzodziejąca
Rak żołądka – postać
zaawansowana
Objawy radiologiczne
• nieregularne zwężenie
światła żołądka - postać
naciekająca
Rak żołądka
Scirrhous carcinoma
• śródścienny typ wzrostu powodujący zwężenie światła żołądka
Rak żołądka
Scirrhous carcinoma – preferowane badanie radiologiczne
„In conclusion, UGI series is definitely superior to endoscopic examination in
correct tumor localization and diagnosis of scirrhous gastric carcinoma.”
Pogrubienie i nieregularny
zarys fałdów błony śluzowej
Badanie endoskopowe –
negatywny wynik biopsji
From: Radiology 2004;231:421-426. Scirrhous Gastric Carcinoma: Endoscopy versus Upper Gastrointestinal Radiography, Mi-Suk Park, et al.
Rak żołądka
Metody badania - ocena stopnia zaawansowania:
Tomografia komputerowa
Ultrasonografia konwencjonalna
Ultrasonografia endoskopowa (EUS)
MRI
Stopień T4 – naciek
obejmujący odnogi
przepony i przełyk
Diagnostyka
radiologiczna jelita
cienkiego
Metody badania:
Badanie kontrastowe
pasaż przewodu pokarmowego
enterokliza
Tomografia komputerowa (po doustnym i dożylnym
podaniu środka kontrastowego)
Ultrasonografia konwencjonalna
Inne (zdjęcie przeglądowe, badania radioizotopowe, MRI,
badania angiograficzne)
Przygotowanie pacjenta do badania jelita
cienkiego:
jelito opróżnione z resztek pokarmowych
środki płuczące używane przed badaniami endoskopowymi)
na czczo
bez leków (o ile to możliwe)
przed badaniem nie wolno:
palić papierosów, fajki itp.
rzuć gumy, tik-taków itp
(dieta,
Badanie jednokontrastowe jelita cienkiego - pasaż
• Ocena jelita cienkiego na
zdjęciach wykonanych w
określonym czasie
• Czas trwania badania 3 – 6
godzin
Badanie dwukontrastowe jelita cienkiego - enterokliza
• Ocena jelita cienkiego w
czasie rzeczywistym pod
kontrolą fluoroskopii oraz na
wykonanych
• Kontrast – mieszanina barytu i
metylocelulozy
• Badanie wykonywane w
warunkach szpitalnych
Choroby zapalne jelit
Choroby zapalne jelit
Pogrubienie i nieregularny zarys
fałdów błony śluzowej
- Choroba Leśniowskiego-Crohna
Choroby zapalne jelit
Zwężenie światła jelita
Pogrubienie ściany
Wzmocnienie pokontrastowe ściany
- Choroba Leśniowskiego-Crohna
From: Radiology 2003;229:275-281. Assessment of Small Bowel Crohn Disease: Noninvasive Peroral CT Enterography Compared
with Other Imaging Methods and Endoscopy Peter B. Wold, et al.
Choroby zapalne jelit
Enterokliza TK
Diagnostyka
radiologiczna
dolnego odcinka
przewodu
pokarmowego
Metody badania:
Badanie endoskopowe
Badanie jedno- i dwukontrastowe
Tomografia komputerowa
konwencjonalna (po doustnym i dożylnym podaniu środka
kontrastowego)
wirtualna kolonoskopia
Ultrasonografia konwencjonalna (oraz hydrosonografia)
Ultrasonografia endoskopowa
Inne (zdjęcie przeglądowe, badania radioizotopowe, MRI)
Przygotowanie pacjenta do badania jelita
grubego:
jelito opróżnione z resztek pokarmowych
środki płuczące używane przed badaniami endoskopowymi,
lewatywa przed badaniem)
na czczo
bez leków (o ile to możliwe)
(dieta,
Badanie kontrastowe jelita grubego
Badanie jednokontrastowe
jelita grubego
• Ocena ułożenia pętli jelita
grubego, szerokości światła,
haustracji, zarysów ścian i
perystaltyki
Badanie dwukontrastowe
jelita grubego
• Dokładniejsza ocena błony
śluzowej
www.medical.philips.com
Uchyłki jelita
grubego
Uchyłkowatość jelita grubego
• Najczęstsza choroba jelita grubego w krajach
rozwiniętych (30% osób powyżej 50 r.ż i ponad
50% osób powyżej 80 r.ż.)
• Najczęstsza komplikacja - zapalenie uchyłków
(10-20% pacjentów z uchyłkowatością)
• 20% pacjentów z zapaleniem uchyłków wymaga
leczenia chirurgicznego
Uchyłkowatość jelita grubego
Objawy radiologiczne zależą od
umiejscowienia (na ścianie
przedniej, tylnej lub bocznej),
projekcji oraz ilości zawartego
barytu i powietrza:
• najczęściej na ścianie bocznej
esicy pomiędzy taśmą krezkową a
swobodną
• naddatek cieniowy o gładkich
zarysach na zdjęciu profilowym
• silnie wysycony cień o wyraźnych
brzegach na zdjęciu AP
Uchyłkowatość jelita grubego
Zapalenie uchyłków jelita grubego
Metoda z wyboru – tomografia komputerowa jamy
brzusznej i miednicy.
• potwierdzenie rozpoznania
• wykluczenie innych stanów związanych z objawami
„ostrego brzucha”
Zapalenie uchyłków jelita grubego
Przy podejrzeniu zapalenia
uchyłków badaniem
wystarczającym jest
jednokontrastowe badanie jelita
grubego,
badanie dwukontrastowe
zwiększa ryzyko perforacji
Zapalenie uchyłków / rak jelita grubego
Najistotniejszy cel diagnostyki różnicowej – wykluczenie raka
jelita grubego.
Rak jelita grubego. Pogrubienie ściany
wstępnicy bez nacieku otaczającej
tkanki tłuszczowej.
Najczęstszy objaw – naciek w
otaczającej tkance
tłuszczowej
From: „Disproportionate Fat Stranding: A Helpful CT Sign in Patients with Acute Abdominal Pain” J. M. Pereira et al. RadioGraphics 2004;24:703-715
Choroby zapalne
jelita grubego
Choroby zapalne jelita grubego
2 główne typy:
• wrzodziejące zapalenie jelita grubego
• choroba Leśniowskiego-Crohna
Przyczyna:
nieznana – najprawdopodobniej reakcja
autoimmunologiczna
Choroba Leśniowskiego-Crohna (CD)
Cechy charakterystyczne:
• Odcinkowy, niespecyficzny proces zapalny
• Zmiany obejmują wszystkie warstwy ściany jelita
• Odcinki zmienione zapalnie sąsiadują z odcinkami zdrowymi
• W późnym okresie choroby błona śluzowa przyjmuje wygląd
„kamieni brukowych” ze względu na dzielące ją głębokie, linijne
owrzodzenia
Choroba Leśniowskiego-Crohna (CD)
3 główne typy zmian:
1. choroba ograniczona do jelita krętego i kątnicy - 40% przypadków
2. choroba ograniczona do jelita cienkiego - 30% przypadków
3. choroba ograniczona do okrężnicy - 25% przypadków
3 główne objawy morfologiczne:
1. naciek zapalny z pogrubieniem ściany
2. zwężenia
3. przetoki
Wrzodziejące zapalenie jelita grubego (UC)
• Zmiany zapalne są ograniczone do
błony śluzowej i podśluzowej z
tendencją do formowania drobnych
ropni i owrzodzeń.
• Proces zapalny zawsze obejmuje
odbytnicę, szerzy się proksymalnie i
gwałtownie zatrzymuje.
• Istnieje wyraźna granica pomiędzy
zmianami i zdrowa błoną śluzową.
• Nie ma odcinków niezmienionych
pomiędzy zmienionymi zapalnie (jak w
CD)
Choroby zapalne jelita grubego
• Diagnostyka oparta na kryteriach klinicznych, endoskopowych i
histologicznych
• Brak jednego ewidentnego kryterium rozpoznania.
• U 20% pacjentów - nieokreślone zapalenie jelita grubego
Objawy różnicujące CD i UC
Objaw
CD
UC
nieciągłość zmian
często
nigdy
objaw kamieni brukowych
często
rzadko
naciek obejmujący
wszystkie warstwy ściany
często
wyjątkowo
brak zmian w odbytnicy
często
nigdy
naciek przestrzeni
okołoodbytniczej
często
nigdy
przetoki
często
nigdy
zwężenia
często
wyjątkowo
Choroby zapalne jelita grubego
Objawy różnicujące CD i UC
CD
UC
Choroby zapalne jelita grubego
Zgodność rozpoznań pomiędzy badaniem
endoskopowym i radiologicznym - 95%
• Badanie z wyboru – kolonoskopia
• Badanie dwukontrastowe jelita grubego – gdy
kolonoskopia nie jest możliwa lub jako badanie
uzupełniające. Ryzyko powikłań:
perforacja
megacolon toxicum
promieniowanie jonizujace
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
Brak objawów potencjalnie wyklucza aktywne zapalenie
okrężnicy
Podstawowe objawy:
1. brak haustracji – sugeruje przewlekłe zapalenie okrężnicy
2. brak zmian w odbytnicy – sugeruje CD jeżeli zmiany dotyczą
również innych odcinków jelita grubego
3. pogrubienie błony śluzowej – świadczy o obecności nacieku
zapalnego w jej obrębie
4. nieciągłość zmian – sugeruje CD
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
brak haustracji –
objaw „dętki
rowerowej” –
wrzodziejące
zapalenie jelita
grubego
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
brak zmian w odbytnicy –
choroba Leśniowskiego-Crohna
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
Pogrubienie błony śluzowej ("thumbprinting")
– objaw wynikający z obrzęku błony śluzowej i
podśluzowych krwawień
Objaw może byś
widoczny również
na zdjęciu
przeglądowym i w
badaniu TK
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
nieciągłość zmian oraz zwężenie
– choroba Leśniowskiego-Crohna
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
choroba Leśniowskiego
drobne
owrzodzenia
objaw „kamieni
brukowych”
głębokie pęknięcia
ściany i zwężenia światła
Choroby zapalne jelita grubego
Dwukontrastowe badanie jelita grubego
colitis ulcerosa
obraz
prawidłowy
powierzchowne
owrzodzenia
nasilone
owrzodzenie
ziarnistość błony śluzowej
pseudopolipy
zapalne
Choroby zapalne jelita grubego
Megacolon toxicum – utrata czynności nerwowo-mięśniowej ściany
jelita jako powikłanie min. chorób zapalnych jelit
Poszerzenie światła całej okrężnicy
Brak haustracji
Nieregularny zarys jelita
pancolitis
Poszerzenie poprzecznicy ponad 5.5 cm
przy współistnieniu chorób zapalnych
jelita grubego sugeruje megacolon
toxicum oraz ryzyko perforacji
Polipy jelita
grubego
Polipy jelita grubego
Polip - każda wyniosłość błony śluzowej do
światła jelita niezależnie od budowy
histologicznej
Wyróżniamy dwa podstawowe typy polipów:
hiperpastyczne (10-30%)
gruczolakowate (70-90%)
Polipy jelita grubego
• Polipy hiperplastyczne:
okrągłe, o średnicy do 5mm
powierzchnia gładka
wyraźnie odgraniczone od prawidłowej błony śluzowej,
nie ulegają przemianie złośliwej
• Polipy gruczolakowate:
od kilku mm do kilku cm
najczęściej występują w okrężnicy esowatej i odbytnicy
ulegają przemianie złośliwej (najczęściej polipy o nierównej
powierzchni, uszypułowane rzadziej)
Polipy jelita grubego
• Polipy wielkości od 5 do 10 mm określa się jako
małe, polipy >10 mm – jako duże
• Im większy polip tym większe ryzyko przemiany
złośliwej
• Polipy małe (< 5 mm) – ryzyko nieistotne
• Polipy > 2 cm to 50% ryzyko przemiany złośliwej
Cechy złośliwości:
• wciągnięcie zarysów polipa od
strony ściany jelita
• owrzodzenie
• szybki wzrost
Polipy jelita grubego
From: „Fibrovascular polyp of the sigmoid colon” H. Ishigaki et al. J Gastroenterol 1994;29:763-766.
Polipy jelita grubego
Polipy jelita grubego
Cechy złośliwości:
• wciągnięcie zarysów polipa od
strony ściany jelita
Rak jelita
grubego
1
3
2
4
3 najczęstszy
nowotwór na
świecie,
najczęstszy
nowotwór
przewodu
pokarmowego
*
*From: Global Cancer Statistics, 2002 -- Parkin et al_ 55 (2) 74 -- CA A Cancer Journal for Clinicians
Rak jelita grubego
Lokalizacja:
• najczęściej: odbytnica (34%) i
esica (25%).
• w ciągu ostatnich 20 lat wzrasta
34%
liczba nowotworów kątnicy,
zmniejsza się ilość nowotworów
odbytnicy
• nowotwory kątnicy, wstępnicy i
poprzecznicy: 34% - poza
zasięgiem sigmoidoskopu.
25%
34%
Rak jelita grubego
Badanie dwukontrastowe jelita grubego pokazuje
około 90% nowotworów jelita grubego
• Większość nowotworów jelita grubego w chwili
diagnozy jest zaawansowana - mierzy 3-4 średnicy
• Najczęstsze typy morfologiczne w badaniu
dwukontrastowym jelita grubego:
postać pierścieniowata
postać polipowata
postać płytkowa
Rak jelita grubego
Dwukontrastowe badanie jelita grubego
Postać polipowata
From: http://www.kgan.minami.fukuoka.jp
Rak jelita grubego
Dwukontrastowe badanie jelita grubego
Postać pierścieniowata
From: http://www.kgan.minami.fukuoka.jp
Rak jelita grubego
Badanie
jednokontrastowe
Badanie
dwukontrastowe
Rak jelita grubego
Dwukontrastowe badanie jelita grubego
„objaw ogryzka"
Postać pierścieniowata
Rak jelita grubego
Dwukontrastowe badanie jelita grubego
Postać płytkowa
From: http://www.kgan.minami.fukuoka.jp
Rak jelita grubego
Metody badania - ocena stopnia zaawansowania:
Tomografia komputerowa
Ultrasonografia konwencjonalna
Ultrasonografia endoskopowa (EUS)
MRI
PET (PET/CT)
Przedoperacyjne badanie TK
Rak jelita grubego - screening
Metody badania - screening:
Kolonoskopia
Dwukontrastowe badanie jelita grubego
Tomografia komputerowa – wirtualna
kolonoskopia (kolonografia)
Rak jelita grubego - screening
Kolonografia TK / wirtualna kolonoskopia
• Wprowadzona w 1996 roku jako narzędzie w przesiewowym
wykrywaniu polipów i wczesnych postaci raka jelita grubego
• Czułość wyższa od dwukontrastowego badania jelita grubego:
polipy >10 mm – czułość 91%, swoistość 76%
polipy 5 - 10 mm – czułość spada do 81%
Rak jelita grubego - screening
Kolonografia TK / wirtualna kolonoskopia
I to tyle, tak na
wstępie….