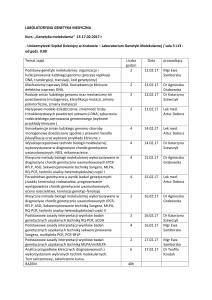
Jak geny wpływają na skuteczność
i bezpieczeństwo farmakoterapii?
Magdalena Hurkacz, Przemysław Niewiński
Katedra i Zakład
Farmakologii Klinicznej
UMed we Wrocławiu
1
2
3
„Większość leków jest skuteczna tylko u 3040% populacji. Tylko aspiryna działa prawie
na wszystkich”
Daniel Cohen ENSET
4
Empiryczna farmakoterapia
• Leczenie chorych z tym samym
rozpoznaniem tym samym lekiem w tej
samej dawce
5
6
Empiryczna farmakoterapia
• Leczenie chorych z tym samym
rozpoznaniem tym samym lekiem w tej
samej dawce
7
Farmakogenetyka
W roku 1959, Friedrich Vogel pierwszy
użył terminu farmakogenetyka jako
„badanie roli genetyki w odpowiedzi na
działanie leku”.
8
Dzięki farmakogenetyce wyjaśniono
szereg zagadkowych, indywidualnych odmienności
w reakcji organizmu na leki:
•
przedłużone działanie zwiotczające
mięśnie po podaniu sukcynylocholiny...
9
Dzięki farmakogenetyce wyjaśniono
szereg zagadkowych, indywidualnych odmienności
w reakcji organizmu na leki:
•
przedłużone działanie zwiotczające
mięśnie po podaniu sukcynylocholiny...
( nie mylić z Corhydronem)
10
Dzięki farmakogenetyce wyjaśniono
szereg zagadkowych, indywidualnych odmienności
w reakcji organizmu na leki:
•
przedłużone działanie zwiotczające
mięśnie po podaniu sukcynylocholiny...
•
omdlenia ortostatyczne po podaniu leku
obniżającego ciśnienie- debryzochiny...
11
Dzięki farmakogenetyce wyjaśniono
szereg zagadkowych, indywidualnych odmienności
w reakcji organizmu na leki:
•
przedłużone działanie zwiotczające
mięśnie po podaniu sukcynylocholiny...
•
omdlenia ortostatyczne po podaniu leku
obniżającego ciśnienie- debryzochiny...
•
obwodowe neuropatie u chorych na
gruźlicę leczonych izoniazydem...
12
Dzięki farmakogenetyce wyjaśniono
szereg zagadkowych, indywidualnych odmienności
w reakcji organizmu na leki:
•
•
•
przedłużone działanie zwiotczające
mięśnie po podaniu sukcynylocholiny...
BCHE
omdlenia ortostatyczne po podaniu leku
obniżającego ciśnienie- debryzochiny...
CYP2D6
obwodowe neuropatie u chorych na
gruźlicę leczonych izoniazydem...
NAT2
13
Najczęstsze działania niepożądane leków (ADRs)
związane z polimorfizmem genetycznym
Leki
Terapia
Enzym
Fluoxetine
antidepressant
Imipramine antidepressant
Isoniazid
antituberculosis
Metoprolol Beta-blocker
Naproxen
NSAID
Phenytoin
Anticonvulsant
Piroxicam
NSAID
S-Ibuprofen NSAID
S-Warfarin Anticoagulant
Theophylline Brochodilator
Częstość
występowania
CYP1A2/CYP2D6 2-6/3-10%
CYP1A2/CYP2D6 12/3-10%
NAT
50-59%
CYP2D6
3-10%
CYP2C9
2-6%
CYP1A2
12%
CYP1A2
12%
CYP1A2
12%
CYP2C9
2-6%
CYP1A2
12%
From Pharmacogenomic:Social, Ethical and Clinical Dimensions, M. Rothstein, ed.
14
Farmakogenetyka a farmakogenomika
Od kilku lat jednak termin
„farmakogenetyka” jest powoli wypierany
przez nowy termin – „farmakogenomika”.
15
Farmakogenetyka a farmakogenomika
• Farmakogenetyka rozpoczynała od
nietypowej reakcji na lek, aby przez badanie
fenotypu dotrzeć do odpowiedzialnej za tę
reakcję mutacji genu.
• Farmakogenomika jest próbą odwrócenia
podejścia do problemu odmienności
osobniczych.
16
Farmakogenomika
Rozpoczyna od odkrytych wielu różnic
genetycznych, takich jak liczne SNP,
aby poprzez analizę DNA,
RNA (transkryptomika)
i powstającego białka (proteomika) dotrzeć
do osobniczych reakcji będących sumą tych
wszystkich czynników.
17
Molekularne mechanizmy polimorfizmu
genetycznego
• mutacje pojedynczego nukleotydu (Single
Nucleotid Polymorphism - SNP)
• mutacje dotyczące
genu
18
Mutacje pojedynczego nukleotydu
(Single Nucleotid Polymorphism - SNP)
• w regionie kodującym
• w regionie niekodującym:
a) w obrębie sekwencji regulacyjnych (nadmierne lub
niedostateczne wytwarzanie białka aktywnego)
b) w obrębie intronu
(niewłaściwe przyłączenie mRNA i powstanie
skróconego produktu białkowego)
19
Mutacje dotyczące genu
• delecje genu,
• zdwojenia/zwielokrotnienia genu,
• genetyczna rekombinacja,
• powtórzenia nukleotydu
20
Badania profilu farmakogenetycznego
Dziedzicznie zdeterminowane osobnicze
różnice w działaniu leków mogą być
rozpoznawane na podstawie:
badania aktualnej
aktywności organizmu
ocena fenotypu
badania zapisanej w DNA
predyspozycji genetycznej
ocena genotypu
21
Badania profilu farmakogenetycznego
- oznaczanie fenotypu
W celu oznaczenia fenotypu stosuje się różne
metody analityczne,
z użyciem substancji modelowych (np. sparteiny,
debrizochiny, dekstrometorfanu, izoniazydu czy
sulfadimidyny).
22
Evans, W. E., Johnson, J. A., Annu. Rev. Genomics Hum. Genet., 2001, 2: 9 - 39. 23
Farmakogenomika
Różnice pomiędzy farmakogenomiką a
farmakogenetyką są kwestią skali i podejścia.
Tam gdzie badania zwane
farmakogenetycznymi dotyczyły pojedynczych
mutacji, w małych grupach, farmakogenomika
zajmuje się przesiewowymi badaniami
dziesiątek lub setek mutacji w całych
populacjach.
24
Świat farmakogenomiki?
GCCCGCCTC
GCCCACCTC
25
From McLeod and Evans, Ann Rev of Pharmacol and Toxicol, 2001: 41,101-121
Modna nazwa:
...-OMIKA
Genomika
Porównawcza genomika
Funkcjonalna genomika
Farmakogenomika
Nutrigenomika
Transkryptomika
Proteomika
Interaktomika
Metabolomika
26
Nutrigenomika
Nutrigenomiką nazwano badanie zależności między
dietą a genomem, celem tych badań ma być określenie
genetycznych predyspozycji do chronicznych lub
związanych z wiekiem chorób wieloczynnikowych (takich
jak nowotwory, osteoporoza, choroby neurologiczne i
choroby układu krążenia), które można łagodzić lub im
zapobiegać za pomocą odpowiedniego odżywiania.
27
Hipoteza głębokiego rozdźwięku
pomiędzy współczesnym stylem
życia a starą, genetycznie
uwarunkowaną naturą biologiczną
człowieka
„W kategoriach genetycznych ludzie
są nadal myśliwymi-zbieraczami,
przeniesionymi w czasie do świata,
który całkowicie różni się od tego, do
jakiego nasz profil genetyczny był
przeznaczony”
S.B. Eaton et al.
Am J Med., 1988, 84, 739
28
29
Farmakogenetyka – mechanizmy
Genetyczny polimorfizm spowodowany
dziedzicznie przekazywanymi mutacjami
w DNA może dotyczyć:
• enzymów metabolizujących leki,
• transporterów przenoszących leki;
• receptorów komórkowych
30
Dna >białko
www.ornl.gov
31
Farmakogenetyka – mechanizmy
Odmienna farmakokinetyka
Odmienna farmakodynamika
poprzez wpływ na:
Wchłanianie
Receptory
Dystrybucję
Metabolizm
Kanały jonowe
Wydalanie
Transportery
32
neuroprzekaźników
Genetycznie uwarunkowane
zaburzenia transportu leków
mogą być następstwem zwiększonej ekspresji
genu ABCB1(MDR1)
(ATP-Binding Cassette, subfamily B, member 1 – ABCB1),
dawniej nazywanego genem oporności wielolekowej MDR1 (Multi
Drug Resistance 1 – MDR1),
odpowiadającego za wytwarzanie
białka P-glikoproteiny (P-gp)
33
P-glikoproteina (P-gp)
• jest członkiem grupy kasetowych transporterów
wiążących ATP, z którego pochodzi energia
umożliwiająca transport przez błonę komórkową.
• jest obecna w błonach komórek nabłonka jelit,
nerek oraz wątroby, wpływa na wchłanianie i
eliminację leków,
• występuje też w błonach komórek śródbłonka
mózgu, gdzie może decydować o transporcie
leków do OUN.
34
P-glikoproteina (P-gp)
na zasadzie transportu aktywnego
wyrzuca leki z komórek, zapobiegając
ich kumulacji.
Odgrywa istotne znaczenie w procesie
wchłaniania leków z jelita,
przenikania leków
przez barierę krew-mózg
eliminacji leków
z moczem i żółcią
35
P-gp
36
Geny ABCB1, ilość P-gp i wchłanianie
digoksyny
3.5
2000
1500
*
1000
500
Digoxin Cmax (mg/L)
Intestinal P-gp Level (OD)
2500
3
2.5
2
1.5
1
0.5
0
0
T/T
C/T
C/C
MDR1 3435 Genotype
Hoffmeyer et al. PNAS 97:3473-3478, 2000
C/C
T/T
MDR1 3435 Genotype
37
Leki będące substratami podlegającymi
transportowi przez P-gp:
leki sercowo-naczyniowe
digoksyna, chinidyna, celiprolol, talinolol,
werapamil
• leki przeciwnowotworowe
aktynomycyna D, doksorubicyna,
daunorubicyna, etopozyd, irynotekan,
paklitaksel, winblastyna
• leki immunosupresyjne
cyklosporyna A, takrolimus
38
Leki będące substratami podlegającymi
transportowi przez P-gp:
• steroidy
aldosteron, hydrokortyzon, deksametazon
• opioidy
morfina, metadon
• leki przeciwgruźlicze
ryfampicyna
• leki różne
cefazolina, kolchicyna, atorwastatyna,
erytromycyna, flufenazyna, lowastyna, perfenazyna,
ondansetron, fenytoina, tamoksyfen, tiorydazyna,
loperamid.
39
Polimorfizm enzymów odpowiadających za
metabolizm leków
40
41
Genetycznie uwarunkowany
polimorfizm butyrylocholinesterazy
(BCHE)
wielokrotnie dłuższe niż normalnie działanie
sukcynylocholiny (suksametonium) stosowanej
w anestezjologii jako środek zwiotczający
mięśnie.
42
Genetycznie uwarunkowany
polimorfizm metylotransferazy
tiopuryny
Substratami enzymu metylotransferazy
tiopuryny (Thiopurine S-Methyltransferase –
TPMT) są chemioterapeutyki
przeciwnowotworowe: merkaptopuryna,
tioguanina, azatiopryna.
43
Genetycznie uwarunkowany
polimorfizm metylotransferazy
tiopuryny (TPMT)
U osób z małą aktywnością TPMT (IM, PM),
leczonych merkaptopuryną, tioguaniną,
azatiopryną, w komórkach gromadzą się
toksyczne metabolity (nukleotydy tioguaniny –
TG) hamujące czynność szpiku kostnego i
powodując mielosupresję.
44
Polimorfizm TPMT – 3 różne genotypy,
któreThiopurine
wymagają
różnych dawek 6MP
Methyltransferase (TMPT)
Genetic Polymorphism and
6MP Dose Requirement
10
wt/wt
8
6
4
wt/m
2
m/m
0
0
5
10
15
20
25
30
TPMT Activity (units/ml pRBC)
500
250
0
m/m
wt/m
wt/wt
TPMT Genotypes
45 2000
Evans et al., SJCRH,
Genetycznie uwarunkowany
polimorfizm dehydrogenazy
dihydropirymidyny (DPD)
Substratem DPD jest fluorouracyl.
U osób z małą aktywnością DPD, leczonych
fluorouracylem, zwiększa się toksyczność leku,
której następstwem jest mielosupresja oraz
toksyczne zaburzenia czynności układu
nerwowego i przewodu pokarmowego.
46
Genetycznie uwarunkowany
polimorfizm glukuronylotransferazy
(UGT1A1)
Substratem UGT1A1 jest irynotekan.
U osób z małą aktywnością UGT1A1,
leczonych irynotekanem, aktywny metabolit
leku ulega kumulacji, czego następstwem może
być ciężka biegunka, leukopenia i
małopłytkowość, jako wyraz działania
toksycznego.
47
Fawizm
• Kiedy po raz pierwszy pojawia się na straganach z
warzywami i owocami, chętnie go kupujemy. Bób –
smaczny i odżywczy.
• I dobrze – pod warunkiem, że nie należymy do
ponad 200 milionowej rzeszy ludzi, u których
jedzenie bobu może wywołać fawizm (od łacińskiej
nazwy bobu - Vicia faba).
• Na fawizm cierpi jeden na tysiąc Polaków.
48
Genetycznie uwarunkowany
polimorfizm dehydrogenazy glukozo6-fosforanowej (fawizm)
U ludzi z dziedzicznie uwarunkowanym niedoborem
dehydrogenazy glukozo-6-fosforanowej ostra
niedokrwistość hemolityczna krwinek czerwonych
występuje po podaniu leków o właściwościach
utleniających takich jak:
• prymachina,
• akrydyna,
• kwas acetylosalicylowy,
• aminofenazon,
49
• tolbutamid,
Genetycznie uwarunkowany
polimorfizm dehydrogenazy
glukozo-6-fosforanowej (fawizm)
•
•
•
•
•
•
•
•
sulfonamidy,
sulfony,
pochodne sulfonylomocznika,
pochodne chinoliny,
pochodne aniliny,
nitrofurantoina,
fenylohydrazyna,
syntetyczne witaminy K.
50
Hipertermia złośliwa
Podczas stosowania środków znieczulenia ogólnego i
zwiotczających u osób z dziedziczną predyspozycją do
złośliwej hipertermii (Malignant Hyperthermia – MH)
gwałtownie wzrasta
• ciepłota ciała (do 43-44°C),
• napięcie mięśni,
• pojawia się przyspieszenie akcji serca, duszność,
sinica, rozwija się kwasica metaboliczna i oddechowa,
• wzrasta stężenie potasu, zmniejsza się stężenie wapnia
we krwi, rozwija rabdomioliza.
51
Hipertermia złośliwa
U osób będących nosicielami zmutowanego genu
kodującego wytwarzanie receptora rianodynowego
(Rianodine Receptor - RYDR), kontrolującego kanał
wapniowy, zachodzi niekontrolowany napływ do
komórki jonów Ca.
Aktywne usuwanie z komórki jonów Ca przez dążący do
homeostazy organizm powoduje wytwarzanie dużej
ilości ciepła.
52
Badania profilu
farmakogenetycznego
Dziedzicznie zdeterminowane osobnicze
różnice w działaniu leków mogą być
rozpoznawane na podstawie:
badania aktualnej
aktywności
organizmu
ocena fenotypu
badania zapisanej w
DNA predyspozycji
genetycznej
ocena genotypu
53
Badania profilu
farmakogenetycznego
- oznaczanie fenotypu
W celu oznaczenia fenotypu stosuje się
różne metody analityczne,
z użyciem substancji modelowych (np.
sparteiny, debrizochiny,
dekstrometorfanu, izoniazydu czy
sulfadimidyny).
54
Badania profilu farmakogenetycznego
- oznaczanie genotypu
Najczęściej wykorzystuje się:
• metodę polimerazowej reakcji łańcuchowej
(Polymerase Chain Reaction - PCR)
w połączeniu z
• metodą analizy polimorfizmu długości
fragmentów restrykcyjnych (Restriction
Fragment Length Polymorphism – RFLP)
55
PCR/RFLP
Polymerase Chain Reaction
/Restricted Fragment Length Polymorphism
http://www.ornl.gov/sci/techresources/Human_Genome/publicat/hgn/v10n3/images/megabaces.jpg
56
Badania profilu farmakogenetycznego
- oznaczanie genotypu
Nowoczesna metoda genotypowania,
za pomocą chipów genowych
(matryc genowych)
pozwala na szybkie określenie:
wielu mutacji
u jednego osobnika
jednej mutacji
u wielu osobników
57
PCR
Polymerase
Chain
Reaction
58
RFLP
Restricted
Fragment
Length
Polymorphism
59
RFLP – odczyt wyniku
60
Mikroczipy
Pierwszy mikroczip
DNA zatwierdzony
przez FDA.
Analizuje Cyp450
2D6 i 2C19
61
Mikroczipy
Platform for GeneChip® Probe Arrays
George Washington
Genomics
Core Facility
62
Skutki genetycznie uwarunkowanego
polimorfizmu enzymów biorących udział w
metabolizmie leków
• istotna klinicznie liczba zdarzeń
niepożądanych,
• nieskuteczność terapii
63
Genetycznie uwarunkowany
polimorfizm dotyczy:
•
•
•
•
•
enzymów cytochromu P-450
N-acetyltransferazy,
dehydrogenazy glucozo-6-fosforanowej,
transferazy S-glitationu,
dehydrogenazy alkoholowej.
64
Genetycznie uwarunkowany polimorfizm
metabolizmu leków- subpopulacje
• ekstensywni metabolizerzy -Extensive drug
metabolism (EM) – dobra odpowiedź na zastosowany
lek,
• słabi metabolizerzy- Poor drug metabolism (PM) –
grupa potencjalnego ryzyka wystąpienia toksyczności i
niepożądanych działań leku
• bardzo ekstensywni metabolizerzy Ultra-extensive
drug metabolism (UEM) – niepowodzenie leczenia,
• pośredni metabolizerzy –Intermediate metabolism
(IM) – osłabione działanie leku
65
Rodzina Cytochromu P450 (CYP)
•
•
•
•
•
57 geny CYP,
33 psudogeny,
18 rodzin,
42 podrodziny,
CYP1, CYP2, CYP3 – głównie
odpowiedzialne za metabolizm leków.
66
Genetycznie uwarunkowany
polimorfizm a utlenianie leków
•
•
•
•
CYP2 D6,
CYP2 C9,
CYP2 C19,
CYP2 B6.
Biorą udział w metabolizmie 40% aktualnie
stosowanych leków
67
CYP2D6 locus - chromosom 22
www.GeneCards.bcgsc.bc.ca
68
CYP2D6 - charakterystyka
• stanowi jedynie 2,6% ogólnej puli
wątrobowej izoenzymów P450,
• bierze udział w metabolizmie około 100
aktualnie stosowanych leków,
• 48 mutacji,
• 53 allele,
• „niezmutowany” allel: CYP2D6 *1, wild
type (prawidłowy).
69
Główne mutacje alleli CYP2D6
• CYP2D6*3, CYP2D6*4, CY2D6*5 brak aktywności
enzymatycznej
• CYP2D6* 10A, CYP2D6* 10B, CYP2D6* 10C –
osłabiona aktywność enzymatyczna,
• CYP2D6* 2X -zwiększona aktywność enzymatyczna.
70
Badania populacyjne CYP2D6
• rasa kaukaska: 5-10% słabych metabolizerów
(PM),
• rasa żółta: 1-2 % słabych metabolizerów
(PM),
• rasa kaukaska: 1-10% ultra szybkich
metabolizerów (UEM)
71
Populacja chorych z tą samą diagnozą:
Spodziewana
dobra odpowiedź
na lek
5.5% spodziewana
słaba lub brak reakcji
na lek (UEM)
Zastosować inny lek
7% -zwiększone ryzyko
toksyczności (PM)
Zmniejszyć dawkę lub
zastosować inny72lek
TRENDS in Genetics, 2003,19, 661
Skutki kliniczne genetycznie
uwarunkowanego metabolizmu z udziałem
cytochromu P450 CYP2D6
20-30 milionów osób należy do
słabych metabolizerów CYP2D6
(PMs)
zbyt wolny metabolizm leku
zbyt duże stężenie w osoczu
przy dawkach standardowych
duże ryzyko ADR
brak odpowiedzi klinicznej
na niektóre leki (np. enkainid)
15-20 milionów osób należy
do ultraszybkich
metabolizerów CYP2D6,
zdwojenie genu (UEMs)
zbyt szybki metabolizm leku
brak odpowiedzi przy
dawkach standardowych leku
(non-responders)
TRENDS in Pharmacological Sciences 2004,7325,195
Sekwencje DNA
występujące w populacji
Typ zmutowany
(mutated type-mut)
Typ dziki
(wild type-wt)
Homozygoty
typu dzikiego
(wt/wt)
Heterozygoty
(wt/mut)
Homozygoty
typu zmutowanego
(mut/mut)
74
Współczynnik metaboliczny (MR)
Wydalona z moczem sparteina
MR =
Suma wydalonych z moczem
metabolitów sparteiny
75
Współczynnik metaboliczny (MR)
MR < 20 - (EM) – ekstensywni (szybcy) utleniacze
MR > 20 - (PM) – słabi (wolni) utleniacze
76
Przykładowe zadania na obliczanie współczynnika
metabolicznego (MR) u pacjentów i podawania
interpretacji klinicznej otrzymanego wyniku.
•
•
•
•
•
Sparteiny
5 – DSP
2 – DSP
Suma DSP
-
16,015
0,0195
0,1213
0,1408
77
Przykładowe zadania na obliczanie współczynnika
metabolicznego (MR) u pacjentów i podawania
interpretacji klinicznej otrzymanego wyniku.
•
•
•
•
•
Sparteiny
5 – DSP
2 – DSP
Suma DSP
-
16,015
0,0195
0,1213
0,1408
• MR = 113,75
78
Skuteczność leku
Dose (mg/kg) 0
1
2
3
4
5
6
7
8
9
Patient 1
Patient 2
Patient 3
Patient 4
Patient 5
Patient 6
Patient 7
Patient 8
Patient 9
Patient 10
79
©2003 Gus Rosania
Toksyczność leku
Dose (mg/kg) 0
1
2
3
4
5
6
7
8
9
Patient 1
Patient 2
Patient 3
Patient 4
Patient 5
Patient 6
Patient 7
Patient 8
Patient 9
Patient 10
80
©2003 Gus Rosania
Wąskie okno terapeutyczne
Dose (mg/kg) 0 1
2
3
4
5 6
7 8
9
Patient 1
Patient 2
Patient 3
Patient 4
Patient 5
Patient 6
©2003 Gus Rosania
Therapeutic window
81
Odnalezienie odpowiedzialnej mutacji
SNP: single nucleotide polymorphism
Patient 1 Good response
No response
Patient 2
No response
Patient 3
Good response
response
Good
Patient 4
No response
Patient 5
No response
Patient 6
Good
Good response
response
Patient 7
Good response
response
Good
Patient 8
Good response
response
Good
Patient 9
Good response
response
Patient 10 Good
Patient 11 No response
Patient 12 No response
©2003 Gus Rosania
ATGCTTCCCTTTTAAA
ATTGTTCCCTTTTAAA
ATTGTTGCCTTTTAAA
ATGGTTGCCTTTTAAA
ATAGTTGCCTTTTAAT
ATAGTTGCCTTTTAAT
ATGATTGCCTTTTAAA
ATGATTGGCTTTTAAA
ATGTTTCGCTTTTAAA
ATGTTTTGCTTTTAAA
ATTTTTTGCTTTTAAA
ATCTTTTGCTTTTAAA82
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16
Zastosowanie genotypowania
- szerokie okno terapeutyczne
Dose (mg/kg) 0
1
2
3
4
5 6
7 8
TI without PG
9
Patient 1
Patient 2
Patient 3
Patient 4
Patient 5
Patient 6
©2003 Gus Rosania
Therapeutic index w/ PG
83
Stężenie INH (mg/mL)
Dostosowanie dawkowania INH
w oparciu o genotyp NAT2
Standardowe
Dostosowane
3.0
max
0.2
min
0
12
24 hr
Dawka
200 mg x 2 /24h
0
RA
IA
SA
12
24 hr
500 mg x 2 /24h
250 mg x 2 /24h
100 mg x 2 /24h 84
Zalecane dawki leków
w zależności od genotypu
Lek
Standardowa
dawka
[mg]
Fenotyp
[zalecany % dawki
standardowej]
Enzym
PM
[%]
IM
[%]
EM
[%]
UM
[%]
S-warfaryna
3
25
-
125
-
CYP2C9
Omeprazol
40
25
-
125
-
CYP2C19
Amitryptylina
150
50
100
125
150
CYP2D6
Nortryptylina
150
50
100
125
200
CYP2D6
Imipramina
150
25
75
133
200
CYP2D6
Tropisetron
10
33
-
133
-
CYP2D6
Propafenon
450
33
-
133
-
CYP2D6
Izoniazyd
200
50
125
250
-
NAT2
250 [mg/m2]
50
300
500
-
85
TPMT
6-merkaptopuryna
86
Nowy świat farmakogenetyki?
Oto moja sekwencja genów...
87
88
Genocentryzm
89
90