1
Diagnostyka nieinwazyjna w kardiologii
Badania EKG
EKG spoczynkowe
Elektrokardiograficzny test wysiłkowy
Holter, odcinek ST, odcinek QT, HRV, HRT
Stymulacja poprzezprzełykowa
Badania obrazowe
Rtg klatki piersiowej
USG serca
• echo trantorakalne
• echo przezprzełykowe
• echokardiograficzne testy obciążeniowe
CT, CT spiralne – ocena aorty, najczęściej tętniak rozwarstwiający aorty
MRI
Scyntygrafia serca (SPET, PET, EBM), ocena hibernacji mięśnia sercowego
Inne
AMBP
Tilt test – test pochyleniowy
6 minutowy test korytarzowy
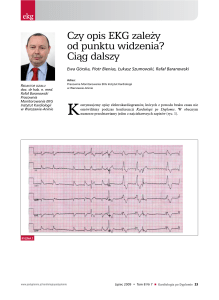
EKG
Przesuw 50mm/s
0,02s
0,10s
Przesuw 25mm/s
0,04s
0,20s
HR = 1. 3000 : RR [mm] dla 50mm/s
2. 600 : x
1. 1500 : RR [mm] dla 25mm/s
2. 300 : x
x → ilość dużych kratek (5x5 mm)
Załamek P : 0,04 – 0,11s → zwykle dodatni; ujemny w aVR
Odcinek PQ : 0,04 – 0,10s → zwykle linia izoelektryczna; jeżeli nie istnieje, to spotyka się zespół WPW
Odstęp PQ : 0,12 – 0,20s → jeżeli wydłużony – zaburzenia przewodnictwa; skrócony – zespół preekscytacji
Zespół QRS : 0,06 – 0,10 (max do 0,12)
Załamek Q → zwykle nieobecny, szczątkowy w I, II, III, V 5, V6. Patologiczny Q → czas trwania 0,04, amplituda > ¼
załamka R w III, malejący na wdechu
Punkt J → punkt odejścia linii izoelektrycznej od załamka S (0,5mm→1mm)
Progresja załamka R i S:
R szczątkowy w V1 → narasta do V5 i V6
S największy w V1 → do zaniku w V5 i V6
Odcinek ST : 0,02 – 0,12s
obniżenie nie > 0,5mm
uniesienie nie > 1mm
Załamek T : 0,12 – 0,16s → około 2x większy niż załamek P, zwykle dodatni lub płaski, ujemny w aVR
Odstęp QT → czas zależy od częstości rytmu serca
Skoordynowany odstęp QT uwzględnia HR:
QTc = [QT(s)]/pierwiastek z RR(s); nie powinien przekraczać 0,40 – 0,44, im dłuższy odstęp, tym wyższe ryzyko
arytmii
Odstęp TP → linia izoelektryzcna, czasem widoczny V
NORMOGRAM
(0º - +90º)
I
III
PRAWOGRAM
(+90º - +180º)
LEWOGRAM
(-90º - 0º)
OŚ NIEZDEFIN.
(-180º - -90º)
2
• Lewogram patologiczny (-90º - -30º) – przerost komory lewej, blok lewej odnogi pęczka Hissa, zawał)
• Prawogram patologiczny (+110º - +180º) – serce płucne, przerost komory prawej
Topografia serca w EKG
Elektrody kończynowe - poprzeczna płaszczyzna ciała
Odprowadzenia – II, III, aVF patrzą na DOLNĄ ŚCIANĘ
I, aVL na BOCZNĄ ŚCIANĘ
Odprowadzenia przedercowe – układ pozorny:
V1 i V2 → PRZEGRODA
V3 i V4 → ŚCIANA PRZEDNIA
V5 i V6 → ŚCIANA BOCZNA
III i aVL → ŚCIANA DOLNA
Układ bodźcoprzewodzący serca:
węzeł S.A. 60 – 100 imp/min
węzeł AV
pęczek Hisa
odnogi
włókno Purkiniego
RYTM ZATOKOWY:
dodatni załamek P w I, II i aVF
ujemny załamek P w aVR
każdy zespół QRS poprzedzony załamkiem P
Opis EKG:
Rodzaj rytmu (zatokowy, węzłowy, inny)
Czy rytm miarowy?
Częstość rytmu serca
Oś elektryczna serca
Ewentualne zaburzenia przewodnictwa, rytmu
Obecność cech zmian mięśniowych
Ewentualna dynamika zmian
Inne odchylenia w zapisie
Zmiany załamka P:
niewidoczny
fala f
fala F
zmieniony kształt
P pulmonale: wysokie, szpiczaste w II, III; aVF > 2,5mm; ujemny w aVL
P mitrale: szerokie, dwugarbne w I, II; dwufazowe w V 1
Zmiany odstępu PQ:
skrócony <0,12s – zespół preekscytacji
wydłużony >0,20s – bloki I i II
zmienny – blok II
Zmiany odcinka ST:
uniesienie wypukłe – zawał
uniesienie wklęsłe – zaburzenia repolaryzacji
obniżenie proste, skośne
obniżenie miseczkowate – pacjent leczony naparstnicą
Zmiany załamka T:
dodatni, wysoki – niedokrwienie, hiperkaliemia
dodatni, niski – hipokaliemia
ujemny – niedokrwienie, przebyty zawał
zmienny – choroba niedokrwienna serca
Zmiany odstępu QT:
skrócony
wydłużony
3
Zaburzenia rytmu serca
Mechanizmy:
Pobudzenia i rytmy zastępcze (bierne)
powstają w ośrodkach pozazatokowych
zdolność tych ośrodków do wytwarzania bodźców ujawnia się gdy częstość pobudzeń powstających w
węźle SA zmniejsza się lub gdy zostanie zablokowane ich przewodzenie do komór
częstość rytmów zastępczych jest mniejsza od prawidłowego
Pobudzenia i rytmy czynne
wzmożony automatyzm ośrodka ektopowego przyspieszone powyżej częstości rytmu zatokowego w
niższych ośrodkach układu b-p prowadzi do powstania czynnego rytmu pozazatokowego
wzmożony automatyzm związany z obecnością wczesnych i późnych potencjałów następczych (wczesne
pod koniec 3 fazy faza repolaryzacji; późne faza 4)
zjawisko re-entry – krążenie impulsu po obwodach zamkniętych (najczęstsze)
Pobudzenia przedwczesne nadkomorowe i komorowe ekstrasystole
zaburzenia najczęstsze
u zdrowych, u chorych z organiczną chorobą serca
Charakterystyka w EKG
nadkomorowe
Załamek P różni się kształtem od P zatokowego, występuje przedwcześnie w stosunku do rytmu
wiodącego
komorowe
Przedwczesny, szeroki, zniekształcony zespół QRS (poszerzony powyżej 0,12s), bez poprzedzającego
załamka P
Przeciwstawny kierunek odcinka ST i załamka T do największego wychylenia zespołu QRS
Najczęściej przerwa wyrównana
Bigeminia komorowa
Pobudzenie komorowe przedwczesne następuje po każdym pobudzeniu rytmu podstawowego; jeżeli występuje
po co drugim pobudzeniu jest to TRIGEMIA KOMOROWA
Para pobudzeń komorowych
2 pobudzenia, kolejne
Salwa pobudzeń komorowych
Kolejnych kilka pobudzeń
Zjawisko R na T
Pobudzenie występuje w okolicy szczytu załamka T poprzedniej ewolucji (faza nadwrażliwości)
Częstoskurcz nadkomorowy napadowy
Kryteria:
częstość rytmu 150-250/min
załamek P o zmienionym kształcie w porównaniu z rytmem zatokowym lub niewidoczny
kształt zespołu QRS przeważnie niezmieniony
nagły początek i nagły koniec częstoskurczu
Pacjent zgłasza:
szybkie kołatanie serca
spadek ciśnienia
mroczki
zawroty głowy
nudności, wymioty
ślinotok
może być dobrze tolerowany
Leczenie:
zabiegi ↑ napięcie n.X: masaż zatoki szyjnej, próba Valsavy, prowokacja odruchu wymiotnego
kardiowersja elektryczna
stymulacja przezprzełykowa
lezcenie farmakologiczne (Verapamil, Cordarone)
najczęściej Adenozyna
Częstoskurcz przedsionkowy z blokiem
Tachycardia artialis con dissociatione
Kryteria:
załamki P o zmienionym kształcie w porównaniu w rytmem zatokowym, rozdzielone linią elektryczną
częstość rytmu przedsionków 110-280/min
blok A-V II lub III
• wspólistnieje z zaburzeniem przewodzenia A-V
• skutek toksycznego działania naparstnicy
• jeżeli nie jest wywołany naparstnicą – podajemy naparstnicę celem przerwania napadu
4
Trzepotanie przedsionków
Kryteria:
fala F pobudzeń przedsionkowych nie jest porozdzielana odcinkami izoelektrycznymi, w niektórych
odprowadzeniach w kształcie zębów piły
częstość wychyleń fali F 250-350/min
rytm komór miarowy, wolniejszy od rytmu przedsionków z powodu bloku A-V
kształt zespołów QRS przeważnie prawidłowy
Może mieć charakter:
napadowy
utrwalony
u pacjentów z:
• nadciśnieniem
• niewydolnością krążenia
• wadami serca
• zawałem mięśnia sercowego
Leczenie:
stymulacja przezprzełykowa celem przerwania trzepotania. Jeśli się nie udaje – przeprowadzamy trzepotanie w
migotanie
kardiowersja elektryczna
leczenie farmakologiczne (leki antyarytmiczne, β-blokery)
Migotanie przedsionków
Kryteria:
rytm komór zupełnie niemiarowy
fala F nieregularna o zmiennej amplitudzie i kształcie
częstość wychyleń fali F 350-600/min
brak załamków P
kształt zespołów QRS przeważnie prawidłowy
Charakter:
napadowy
utrwalony
Leczenie:
leki antyarytmiczne (Amiodarone)
jeżeli napad trwa do 48h – pacjentowi wykonujemy badanie echokardiograficzne (powikłaniem migotania
przedsionków mogą być zatory i musimy sprawdzić czy są skrzepliny – jeśli są, nie możemy wykonać kardiowersji)
najskuteczniejsze jest badanie przezprzełykowe
jeżeli napad trwa ponad 48 godz. – pacjenta należy przygotować do kardiowersji przez ok. 3-4 tyg. podajemy
leki przeciwkrzepliwe (np. z grupy kumaryny) – wykonujemy echo – jeżeli brak skrzeplin – kardiowersja
Częstoskurcz komorowy
Tachycardia ventricularis
Kryteria:
miarowy rytm o częstości 100-250/min
zespoły QRS zniekształcone, poszerzone (>0,12s) z przeciwstawnym kierunkiem odcinka ST i załamka T
często u pacjentów za świeżym zawałem
mogą być obecne pobudzenia złożone i przewiedzione pobudzenia nadkomorowe
jeżeli brak zaburzeń hemodynamicznych, podajemy leki – Xylokaina (wlew szybki + wlew ciągły z pompy
kardiowersja elektryczna !!!
Torsade de pointes
u pacjentów z wydłużonym QT (wrodzony, z nadużywania leków, zaburzenia elektrolitowe)
Kryteria:
• niemiarowy rytm komór 150-250/min
• zmieniający się kształt i kierunek wychyleń zespołu QRS
Leczenie:
β-blokery
leki antyarytmiczne
kardiowersja elektryczna
Trzepotanie komór
Kryteria:
sinusoidalna, regularna fala trzepotania komór
częstość wychyleń 180-250/min
brak możliwości identyfikacji zespołu QRS
5
Migotanie komór
Kryteria:
chaotyczna, nieregularna, o zmiennej amplitudzie fala migotania komór
częstość wychyleń fali migotania 150-500/min
brak możliwości identyfikacji zespołów QRS
Leczenie:
DEFIBRYLACJA !!! (pacjent już nieprzytomny)
Różnica:
w kardiowersji
• impuls musi ominąć fazę ..... jest zsynchronizowany z zapisem EKG
w defibrylacji
• synchronizacja nipotrzebna
Zespół WPW (preekscytacji)
bodziec przemieszcza się dodatkową drogą przewodzenia
Obraz EKG:
skrócenie odstępu PQ (<0,12s)
fala delta na ramieniu wstępującym załamka R
poszerzenie zespołu QRS > 0,11s
Leczenie:
ablacja – zniszczenie drogi przewodzenia
Zaburzenia przewodnictwa
Przyczyny uszkodzeń struktur układu bodźco-przewodzącego:
wrodzone
izolowane
skojarzone – oprócz wady serca są zaburzenia przewodnictwa
nabyte
ostre
• zawał serca – najczęstsza, dławica piersiowa
• ostre stany zapalne mięśnia sercowego
• przyczyny mechaniczne:
po cewnikowanie serca
po zabiegach kardiochirurgicznych
po urazach mechanicznych klatki piersiowej
przewlekłe
• choroba wieńcowa (postacie przewlekłe)
• wady serca nabyte
• długotrwające nadciśnienie tętnicze
• długotrwająca cukrzyca
• przewlekłe stany zapalne
• kardiomiopatie:
przerostowa
restrykcyjna
rozstrzeniowa
• nowotwory (przez naciekanie układu bodźco-przewodzącego)
• choroby pozasercowe (potęgujące zwyrodnienia nerwowo- mięśniowe, dystrofie)
czynnościowe
• zaburzenia elektrolitowe (głównie hiperkaliemia ↑[K+])
• zaburzenia metaboliczne (kwasica)
• polekowe zaburzenia przewodnictwa
leki antyarytmiczne
glikozydy naparstnicy
sympatykolityki
psychtropy – jako leki pozasercowe
• hiperwagotomia (wzmożone napięcie n.X)
Uszkodzenie węzła S-A
zahamowanie zatokowe
blok zatokowo-przedsionkowy
różnicowanie w EKG nie do rozróżnienia
obserwuje się wydłużenie PP
jeżeli odległość wydłużonego PP jest wielokrotnością poprzedniego – możemy podejrzewać blok II
6
Łącze przedsionkowo – komorowe
Bloki P-K:
I - upośledzone przewodnictwo
II - niecałkowite przerwanie przewodnictwa
III - całkowite zahamowanie przewodnictwa
Blok I
odstęp PQ >0,2s
po każdym P jest zespół QRS
Blok II
nie po każdym załamku P jest QRS
• Typ I – periodyka Weckenbacha
stopniowe wydłużanie odtępu PQ, aż po załamku P nie pojawia się QRS i następuje kolejny cykl.
Periodyka 3:2 na 3 załamki P są 2 zespoły QRS.
jest to łagodna odmiana – uszkodzenie dotyczy głównie łącza blok proksymalny.
• Typ 2 – Mobitz
blok dystalny – struktury są uszkodzone poniżej łącza
okresowo dochodzi do wypadnięcia QRS bez stopniowego wydłużania PQ
każdą proporcję > 2:1 nazywamy blokiem przedsionkowo0komorowym zaawansowanym
Blok III
całkowite przerwanie przewodnictwa między przedsionkami i komorami
przedsionki pracują niezależnie od komór; częstość przedsionków > częstości komór
jeżeli częstość przedsionków < częstości komór rozkojarzenie przedsinkowo – komorowe to nie jest
blok!!!
Uszkodzenie pęczka Hisa
blok prawej odnogi
blok lewej odnogi
Kryteria wspólne do rozpoznania:
poszerzony zespół QRS > 0,12s
opóźnienie zwrotu ujemnego
Odnoga prawa - V1 i V2 – odprowadzenia prawokomorowe
obniżony odcinek ST
załamek T ujemny
łopatowate załamki S w odprowadzeniach: I, V5 i V6
zwrot ujemny nad prawą komorą, odległość > 0,05s (mierzymy od początku zespołu QRS do zmiany kierunku
zespołu)
blok niezupełny prawej odnogi QRS od 0,10 do 0,12s
Odnoga lewa
QRS > 0,12s
zmiany w odprowadzeniach I, aVL, V5 i V6
załamki R charakterystyczna, szerokie, monomorficzne
odcinek ST obniżony
załamek T ujemny
V1 i V2 – szerokie, głębokie załamki S
nad lewą komorą możemy mierzyć opóźnienie zwrotu ujemnego > 0,06s
blok niezupełny lewej odnogi QRS od 0,10 do 0,12s
Blok przedniej lub tylnej wiązki lewej odnogi
Lewogram patologiczny
blok przedniej wiązki lewej odnogi
Prawogram patologiczny
blok tylnej wiązki lewej odnogi
różnicuje się go z przeciążeniem prawej komory
Bloki wielowiązkowe
sumowanie kryteriów
• blok 2-wiązkowy
• blok 3-wiązkowy
7
Leczenie zaburzeń przewodnictwa
brak leczenia farmakologicznego!!!
jedynie atropina może być stosowana w przewodnictwie łącza przedsionkowo-komorowego (periodyka
Weckenbacha)
elektroterapia (czasowa) – stymulacja elektryczna serca:
• zewnętrzna – przykładamy elektrody na okolice przedsercowe podłopatkową lewą i prądem wysokiego
napięcia stymulujemy serce
• endokawitalna – nakłuwa się naczynie żylne i wprowadza do koniuszka komory prawej aparat stymulujący
Wskazania:
ostre postacie zaburzeń przewodnictwa
każdy ostry blok przedsionkowo-komorowy III
każdy ostry blok przedsionkowo-komorowy II - typ II
Blok przedsionkowo – komorowy I - tylko leczymy chorobę, nie wymaga dodatkowego postępowania.
Bloki I-wiązkowe – nie wymaga dodatkowego leczenia, obserwacja
Boki wielowiązkowe – blok lewej odnogi (ostry) – traktujemy jako związkowy – założenie elektrody stymulującej pracę
serca
Długość utrzymania czasowej stymulacji: 2-3 tyg., jeżeli się utrzymują bloki – traktujemy zaburzenia za przewlekłe, np.
kwalifikujemy do stałej stymulacji serca.
Przy braku stymulacji (kawitalnej, transtorakalnej) – postępowanie paliatywne:
sympatykomimetyki i.v.
Przyspieszają częstość ośrodka zastępczego,
izoprenalina
orcyprenalina
poprawa hemodynamiki serca, nie likwidują
Stałe przewlekłe zaburzenia, stanowiące kwalifikację do stymulacji (wszczepienie stymulatora pod skórę):
bloku
wszczepienie stymulatora serca (pod skórę)
przewlekły blok III
blok II typu II
periodyka Weckenbacha, gdy powoduje zaburzenia hemodynamiczne
bloki wielowiązkowe jeśli są objawy kliniczne (zasłabnięcie, utrata przytomności)
Inwazyjne metody diagnostyczne w kardiologii
Sprzęt:
prowadniki 0,035 – 0,038 cala
cewniki angiograficzne (typ Judkins, Amplatz) – rozmiary 3,5 – 6 cali
koszulki naczyniowe (z rozszerzaczem)
środki kontrastowe (jodowe) jonowe I niejonowe
Koronarografia:
z dostępu prze t. udową, t. ramieniową lewą lub t. promieniową
znieczulenie miejscowe (Xylokaina) – 1,5cm poniżej więzadła pachwinowego; wyższe nakłucie może spowodować
niekontrolowane krwawienie do jamy otrzewnej; niższe – zmiany miejscowe, przetoki
cewnikowanie i angiografia tt.wieńcowych oraz wentrykulografia LK (standart)
organizacja i obróbka badań w technice cyfrowej
Wskazania do koronarografii
Rozpoznana CHNS lub podejrzenie CHNS
• pacjenci bezobjawowi
• wysokiego ryzyka na podstawie badań nieinwazyjnych (duże zmiany w EKG, upośledzenie perfuzji w badaniu
izotopowym)
• po resuscytacji/SVT
Stabilna dlawica piersiowa
• pacjenci w III i IV klasie wg. CCS leczenie farmakologicznie
• wysokiego ryzyka na podstawie badań nieinwazyjnych, bez względu na klasę CCS
• po resuscytacji/SVT z objawami dławicy piersiowej
Niestabilna dławica piersiowa
• podejrzenie dławicy Prinzmetala
Niedokrwienie po zabiegach rewaskularyzacji
• dejrzenie okluzji lub podostrej zakrzepicy w stencie po PTCA
• wracająca dławica piersiowa lub kryteria wysokiego ryzyka (w badaniu nieinwazyjnym)
Ostry zawał serca
• celem wykonania primary PTCA (do 12h)
• brak cech reperfuzji (rescue PTCA) – uniesienie ST
• nawracające niedokrwienie
8
• nawracające bóle dławicowe w spoczynku lub przy niewielkim wysiłku ze zmianami w EKG
• niestabilność hemodynamiczna
• celem oceny ryzyka po AMI (z + testem wysiłkowym)
Wady zastawkowe serca
• osoby dorosłe z bólami w klatce piersiowej lub niedokrwieniem w badaniach nieinwazyjnych
• cel: ocena rozległości nieplanowanego zabiegu
Zastoinowa niewydolność serca
• przed transplantacją
Przeciwskazania do koronarografii
bezwzględne – brak zgody pacjenta
względne:
ciężka niewydolność krążenia uniemożliwiająca przebywanie w pozycji leżącej
ciężkie nadciśnienie tętnicze
znana alergia na środek kontrastowy
hipokaliemia <3,5mEq/l
zatrucie naparstnicą
gorączka
niewydolność nerek
nadczynność tarczycy
antykoagulacja (wskaźnik protrombinowy<50%) – 3 dni przed zabiegiem należy odstawić acenokumarol
Powikłania:
zgon – 0,11% (większe ryzyko – zwężenie pnia LTW, EF<30%, IV klasa wg. NYHA)
zawał serca – 0,06% (większe ryzyko – dławica niestabilna, zawał cez Q, cukrzyca t. II)
niedokrwienie mózgu - 0,07% - na tle zatorowym
lokalne powikłania naczyniowe – 0,44% (zakrzepica, tętniak rzekomy, krwiak, przetoka tętniczo-żylna)
reakcje wazo-wagalne (nudności, wymioty, ↓RR, ↓HR)
reakcje alergiczne (pokrzywki, rumieńce)
Inwazyjne leczenie choroby wieńcowej
PTCA – Precutaneus Transkuminal Coronary Angioplasty
terapia przeciwpłytkowa
• Aspiryna 150mg/dzień
• Tiklopidyna 2x250mg (przynajmniej na 3 dni przed zabiegiem i po zabiegu przez miesiąć podajemy w tej
samej awce)
• Blokery IIb/IIIa – i.v.
Tirofiben
podawane gdy angioplastyka wieńcowa
Abciximab
Integrelina
jest angioplastyką wysokiego ryzyka
znieczulenie miejscowe (Xylokaina)
cewnik prowadzący
heparynizacja
prowadnik
cewnik balonowy
STENT
DCA – Directional Coronary, Atherectomy
RA – Rotational Atherectomy
Laser
Po zabiegu
obserwacja I kontrolny test wysiłkowy (24h)
Heparynizacja
heparyna niefrakcjonowana w dawce 100 – 150j.m./kg m.c.
przy równoczesnym podaniu blokerów IIb/IIIa 70j.m./kg m.c.
Skuteczna angioplastyka wieńcowa:
wzrost średnicy naczynia o 20%
średnica naczynia w miejscu stenozy <50% (pożądane 20-30%)
bez zgony, zawały serca, pilnego CABG (operacja baypasów)
Wskazania do PTCA:
Pacjenci w I klasie wg. CCS
• udokumentowane, poważne niedokrwienie mięśnia sercowego w badaniach nieinwazyjnych
• pacjenci po resuscytacji
• przed poważnymi zabiegami operacyjnymi (pacjent czekający na resekcję płuca, palący papierosy, mający 65 lat)
Pacjenci w II – IV klasie wg, CCS
9
• cechy niedokrwienia serca w trakcie terapii farmakologicznej
• dławica piersiowa nie reagująca dostatecznie na leczenie tj. ograniczająca aktywność
• nietolerancja terapii farmakologicznej np. ze względu na objawy uboczne (im bardziej pacjent nie stabilny, tym
większe efekty)
Pacjenci z zawałem serca (do 6 godzin od wystąpienia objawów, 6-12 godzin od początku zawału z objawami
niestabilności wieńcowej)
• z ostrym zawałem serca
• we wstrząsie kardiogennym po lub bez uprzedniego leczenia do 12h od początku objawów
Ograniczenie
powikłania krwotoczne
ostre zamknięcie tt.wieńcowych
RESTENOZA – nawrót zwężenia światła naczynia w miejscu skutecznej angioplastyki wieńcowej. Częstość ok. 30%
w ciągu roku. Kliniczna manifestacja: nawrót bólów dławicowych
Czynniki sprzyjające: mężczyźni, cukrzyca, cholesterol, palenie
RESTENOZA
Elastic Recoil
Procesy
proliferacyjne
Remodeling
Stent
Stent
rusztowanie utrzymujące rozszerzony odcinek t. wieńcowej
minimalizują kontakt krwi i trombogennych zmian miażdżycowych naczynia
optymalizują przepływ krwi
wskazania: nagłe zamknięcie lub zagrażające zamknięcie naczynia w czasie angioplastyki
DES – drug emiting stent
CYPHER – stent pokrywany antybiotykiem - rapamycyną (przy jego pomocy ogranizcono restenozę do 5 – 6%)
Zawał serca
Jest to martwica komórek serca spowodowana długotrwałym niedokrwieniem mięśnia sercowego. Niedokrwienie
jest wynikiem zaburzenia równowagi między dostarczeniem krwi a zapotrzebowaniem na krew.
Przyczyny:
choroba wieńcowa
• upośledzony przepływ krwi
• zwężenie >70%, przy ↑ zapotrzebowania na O2 – objawy dusznicy bolesnej
• gwałtowny ↓ przepływu – ostre zespoły wieńcowe, dusznica niestabilna, zawał
Czynniki ryzyka:
hiperlipidemia, ↑ cholesterolu
nadciśnienie tętnicze (30%)
cukrzyca
otyłość (19%)
palenie papierosów (42%)
Uszkadzają one śródbłonek naczyń
Blaszka miażdżycowa
Stabilna
-
+
mały rdzeń lipidowy
otoczka włóknista duża
długa w czasie
progresja zmian miażdżycowych
+
-
Niestabilna
duży rdzeń lipidowy
otoczka włóknista cienka
10
zakrzep w tętnicach rozwijający się na niestabilnej blaszce miażdżycowej
Blaszka niestabilna:
• dużo komórek zapalnych
• nieliczne komórki mięśni gładkich
• śródbłonek zmieniony
• zaktywowane makrofagi
Blaszka stabilna:
• brak komórek zapalnych
• liczne komórki mięśni gładkich
• niezmieniony śródbłonek
Pęknięcie spontaniczne lub wyzwolone
Zakrzep zamykający
światło
Zakrzep nie
zamykający światła
• przebieg niemy
• dusznica niestabilna
• zawał non Q
• nagły zgon
• zawał z Q
• nagły zgon
Czynniki prozakrzepowe
duże pęknięcie blaszki
skurcz naczynia – mały przepływ
↓ aktywności fibrynolitycznej
stan prozakrzepowy
↑ agregacji płytek
zwężenie tętnic wieńcowych ze zwężeniem organicznym i bez zmian miażdżycowych
częściej PTW
częściej u ludzi młodych
czynniki wywołujące
• emocje negatywne
• zimno i wysiłek fizyczny
• hiperwentylacja
• nadużywanie kawy naturalnej, tytoniu, kokainy, amfetaminy
zwolniony przepływ naczyniowy – przyczyna nieznana
inne
zatory tętnic wieńcowych
zapalenie tętnic wieńcowych
zakrzep na niestabilnej blaszce miażdżycowej
ostre przeciążenie komory lewej
rozwarstwienie aorty
nadczynność tarczycy
zatrucie CO
Zakrzep
Nie zamykający światła
W godzinach rannych wzrasta:
RR
czynność serca
kurczliwość serca
napięcie ściany tętnicy wieńcowej
Czynniki wpływające na układ krążenia rano:
↑ kortyzolu – uczula ścianę tętnic na KA
↑ KA
↑ agregacji płytek krwi
Zakrzep zamykający:
• duże pęknięcie
• skurcz naczynia
• spadek aktywności fibrynogenu
11
↓ aktywności fibrynolitycznej
↑ lepkości krwi
↑ hematokrytu
Objawy podmiotowe:
Ból zamostkowy > 30min promieniujący do lewej kończyny górnej, szyi, żuchwy, obejmuje całą przednią część
klatki piersiowej, może pojawiać się w nadbrzuszu. Ból ma charakter pieczenia, dławienia, zaciskania, o dużym
natężeniu. Nie ustępuje po nitro!!!
Okoliczności:
stres
wysiłek
duże wahania temperatury
Może być ponadto zlokalizowany w:
dołku sercowym
w okolicy pępka
w okolicy lewego podżebrza
Duszność
Nudności, wymioty, czkawka
Osłabienie – zawroty głowy
↑ potliwości
Niepokój, strach
Kołatanie serca
U osób z nadciśnieniem, jedynym objawem może być obrzęk
Nagły zgon sercowy – najgorsza postać zawały
Objawy przedmiotowe:
Obfite pocenie się:
• zimny, lepki pot
Blada, poszarzała, zmęczona twarz
Niepokój ruchowy
Oddech ↑
Kończyny zimne, wilgotne (hiperperfuzja obwodowa)
Niemiarowość serca, tony ciche, głuche, trzeci ton w zawale rozległym
Szmer skurczowy na koniuszku
↓ RR
↑ ciepłoty ciała (do 38C)
Objawy zależą czy są powikłania czy nie.
Ocena patomorfologiczna:
zawał ostry (6-7 dni)
gojący się (7-28 dni)
wygojony (powyżej 28 dni)
Badanie EKG
uniesienie odcinka ST
• zawał z zajęciem całej grubości ściany
• zawał con P
• zawał non P
bez uniesienia odcinka ST
• dławica niestabilna
• zawał bez załamka P
Zawał z uniesieniem załamka ST – nowe lub prawdopodobnie nowe uniesienie ST w punkcie J w dwóch lub większej
ilości kolejnych odprowadzeń, przynajmniej 0,2≥mV w V 1, V2, V3 i ≥ 0,1mV w innych.
Pacjent bez uniesienia ST
• obniżenie ST o 0,1mV
• nieprawidłowości w zakresie załamka T → ujemny załamek T
Zmiany w EKG w dokonanym zawale mięśnia sercowego:
patologiczny załamek P w V1, V2, V3 ≥ 30ms lub
nieprawidłowy w I, II, aVL, aVF i V4- V2, V6 w dwóch kolejnych odprowadzeniach przynajmniej 1mm
głebokości.
Pierwsze godziny zawału
nieznaczne uniesienie ST
wysoki symetryczny załamek T
załamek R bez zmian
12
Pierwsza doba
patologiczny załamek Q, głęboki, szeroki ≥ 0,03
rozpoczyna się odwracania załamka T (ujemny)
odcinek ST obniża się
Po kilku dniach
brak załamka R
głęboki, patologiczny załamek Q lub zespół QS
odcinek ST w linii izoelektrycznej
załamek T ujemny
Po kilku tygodniach i miesiącach
patologiczny załamek Q, zespół QS
załamek T odwrócony, mniej głęboki
ponownie może pojawić się załamek R
jeżeli jest tętniak → ST uniesiony
Lokalizacja zawału na postawie EKG:
Przedni → V1 – V4
Przednio – przegrodowy → V1, V2
Przedni rozległy → I, aVL, V1-V6
Boczny → I, aVL, V5-V6
Dolny → II, III, aVF
Tylny → ↑R, ↓ST w V1-V2 lub brak zmian
Koniuszkowy → III, aVF, V1-V6
Blok odnogi prawej lun lewej pęczka Hisa towarzyszący zawałowi serca – uniemożliwia diagnostykę EKG
zawału serca
Zawał prawej komory → ↑ST + Q w V3R-V4R (po prawej stronie KP) – towarzyszy w 40-60% zawałom ściany
dolnej lewej komory
Zawał przedsionka → ↑ odcinek PQ – zaburzenia przewodzenia przedsionkowego
Echokardiografia – ocena kurczliwości ścian serca (hipokineza, akineza, dyskineza)
Diagnostyka radioizotopowa
scyntygrafia perfuzyjna – widać granice pomiędzy obszarem zdrowym a o upośledzonej perfuzji (↓ - brak
nagromadzenia izotopu, ↑ gromadzenia pirofosforanu, sodu znakowanego technetem(?))
emisyjna tomografia komputerowa (SPECT)
Diagnostyka biochemiczna
ocena stężenia troponiny T, troponiny J (przekroczenie górnej granicy w pierwszych 24 godzinach od bólu)
ocena kinazy kreatynowej CK-MB (przekroczenie górnej granicy wartości prawidłowej oznaczonej w dwóch
kolejnych próbach krwi lub gdy 2x przekracza normę w pierwszej próbie oznaczonej w pierwszych godzinach)
• troponina T:
szczyt 12-16 godzina
wzrasta po 3-4 godzinach
malizuje się po 9-10 dniach
leukocytoza
↑ OB.
↑ fibrynogen
↓ K+, Mg2+
↑ glikemia
kwasica metaboliczna
mioglobina - ↑ stężenie (najwcześniejszy marker – szybko osiąga szczyt i ulega obniżeniu)
Markery ostrej fazy:
• białko C reaktywne CRPHS
Powikłania wczesne
zaburzenia rytmu
• pobudzenia przedwczesno-komorowe
• częstoskurcz komorowy, nadkomorowy
• migotanie przedsionków
• bradykardia
zaburzenia przewodzenia
• bloki przedsionkowo – komorowe
nagłe zatrzymanie krążenia
• migotanie komór
13
• asystolia
wstrząs kardiogenny
obrzęk płuc
pęknięcie:
• wolnej ściany lewej komory
• przegrody międzykomorowej
• struny ścięgnistej
• mięśnia brodawkowatego
Powikłania późne
zespół Dresslera (autoimmunologiczny)
zespół ramię – ręka
tętniak pozawałowy
przewlekła niewydolność krążenia
powikłania zakrzepowo – zatorowe
Rozpoznawanie różnicowe
ostre zapalenie osierdzia
zator tętnicy płucnej
tętniak rozwarstwiający aorty
zespół Tretz’a (zapalenie połączeń chrzęstno-kostnych żeber)
ostry wrzód trawienny żołądka
ostre zapalenie pęcherzyka żółciowego
Cel leczenia:
↓ śmiertelności
↓ obszaru zawału
↓ dysfunkcji lewej komory
↑ bilansu tlenowego mięśnia sercowego
zwalczanie następstw zawałów serca
Leczenie zawału
Cel
redukcja śmiertelności
poprawa samopoczucia pacjenta
obszaru zawału i związanej z tym dysfunkcji mięśnia sercowego
Osiągany poprzez
możliwie najszybsze udrożnienie tętnic i całkowite przywrócenie przepływu w tętnicy odpowiedzialnej za zawał
uzyskanie pełnego przepływu przez naczynia mikrokrążenia oraz długotrwałe utrzymanie efektu leczenia
Przy pomocy
farmakoterapii
metod interwencyjnych
Metody interwencyjne:
PTCA primary:
STENT
STENT + inhibitor receptora GP IIb/IIIa
PTCA rescue
JIMI - ułatwiona przezskórna interwencja wieńcowa
CABG – pomosty aortalno-wieńcowe
Rozpoznawanie zawału:
ból
zmiany w EKG
markery biochemiczne
badanie ECHO
Ból i zmiany w EKG upoważniają do rozpoczęcia leczenia – primary PTCA
Ból utrzymuje się po leczeniu, po fibrynolizie, brak skutecznej reperfuzji – rescue PTCA
JIMI – podajemy pół dawki leku fibrynolitycznego (żeby pacjent dojechał do kliniki z niezamkniętym całkowicie
naczyniem). Po GP IIb/IIIa też naczynie do końca nie będzie zamknięte
Okres przedszpitalny
14
unieruchomienie
nitrogliceryna podjęzykowo
aspiryna (300 mg p.o.) BEZWZGLĘDNIE!!!
leki przeciwbólowe (narkotyczne i.v. – [2-3 mg] – Morfina, Fentanyl)
jak najszybszy transport do szpitala (RR)
leczenie fibrynolityczne (określone sytuacje)
unikać wstrzyknięć i.m.
Leczenie szpitalne
pierwotna angioplastyka naczyniowa
Leczenie farmakologiczne
unieruchomienie
tlenoterapia
aspiryna – o ile nie podano wcześniej
dalsza walka z bólem
nitrogliceryna i.v. o ile nie podano wcześniej – wlew ciągły 48-godzinny, pod kontrolą ciśnienia i tętna, dawka
20 μg/min 200 μg/min
leczenie trombolityczne, o ile nie ma przeciwskazań
leki I generacji – niespecyficzne aktywatory plazminogenu:
streptokinaza
urokinaza
anisteplaza
leki II generacji – specyficzne aktywatory plazminogenu:
+-PA 100 mg (bolus i.v. 15 mg, następnie wlew ciągły 90min)
leki III generacji – nowe leki syntetyczne
retaplaza
lanoteplaza
lenekteplaza
Leki III generacji nie spełniły oczekiwań nie śmiertelności
Przeciwwskazania do stosowania nitro
zawał prawej komory
niskie ciśnienie tętnicze
jaskra
uczulenie
zawał ściany bocznej
Przeciwwskazania do fibrynolizy
skazy krwotoczne
krwawienia (colitis ulcerosa)
przebyte zabiegi
choroba nowotworowa
tętniak rozwarstwiający aorty
udar mózgu
ciążą
Fibrynolizę podajemy do 12h zawału
streptokinaza – nie podajemy 2x!!!
drugi raz podajemy tPA, ponieważ streptokinaza powoduje powstawanie przeciwciał przeciw streptokinazie,
utrzymujących się do około 2 lat
+- PA – działa głównie w miejscu zakrzepu; większa skuteczność otwarcia naczyń 80% (50% streptokinaza)
Reokluzja – ponowne zamknięcie naczynia
leczenie przeciwzakrzepowe
heparyna i.v. bolus 50 mg (5000j), następnie wlew ciągły pod kontrolą APTT (wydłużone 2-2,5x) na początek
10 mg/h lub
heparyny drobnocząsteczkowe (Enoxiparine, Fraxiparine) s.c. 1 mg/kg co 12h
β-blokery
metoprolol
w późniejszych godzinach doustnie
ACE-inhibitory
w kolejnych dniach (1-3)
szczególnie korzystne u pacjentów z dysfunkcją komory lewej
przedłużają życie!!!
podawanie – czas nieokreślony
Statyny
efektywność umiarkowana
15
skuteczność w uzyskaniu TIMI 3 – 50-60%
wczesne reokluzje 15%, późne 30%
Powikłania zawału
wczesne:
zgony
zaburzenie rytmu i przewodnictwa (przede wszystkim bloki)
pęknięcie serca
wstrząs kardiogenny
ostra niewydolność serca
obrzęk płuc
późne:
zaburzenia rytmu i przewodnictwa
powikłania zakrzepowo – zatorowe
zespół Dresslera
ból w klatce piersiowej
gorączka
leukocytoza
zespół ramię – ręka
tętniak pozawałowy
Leczenie inwazyjne świeżego zawału
Ostre zespoły wieńcowe
zespoły przebiegające z uniesieniem odcinka ST (klasyczny zawał serca)
zespoły przebiegające bez uniesienia ST (niestabilna dusznica bolesna, zawał serca)
Śmiertelność w okresie 28 dni:
41-45% ♂
32-37% ♀
Śmiertelność szpitalna:
16% ♂
12% ♀
50% zgonów - pierwsze 2h
Cel leczenia
wczesna drożność tętnicy odpowiedzialnej za zawał
pełna reperfuzja
mniejsze uszkodzenie miokardiocytów
lepsza funkcja lewej komory
śmiertelność wczesna i odległa
trwały efekt leczenia
Metody leczenia
fibrynolityczne
interwencyjne (preferowana tam, gdzie można ją zastosować)
Leczenie fibrynolityczne
zalety:
szeroka dostępność
tańsze
mała zależność wyniku leczenia od doświadczenia operatora
szybkie zastosowanie w miejscu wezwania
łatwość stosowania w formie wstrzyknięcia
wady:
krwawienia układowe, śródczaszkowe
skuteczność:
około 50% po 90 min – w TIMI 3
około 50% po 7 dniach
spontaniczna rekanalizacja naczynia (bez leczenia fibrynolitycznego 20-30%)
powikłania:
ryzyko baaaardzo niewielkie
krwawienia nienarządowe 4-5%
udar mózgu około 1%
udar mózgu krwotoczny <1,0%
zgon
16
nefropatia związana z podaniem środka cieniującego
Przeciwwskazania:
udar mózgu
świerze operacje
krwawienia z wrzodów
gdy rok wcześniej podawana była streptokinaza
zapalenie trzustki
ciąża
skazy krwotoczne
Pierwotna angioplastyka – ponad 90% tętnic dozawałowych uzyskuje wczesną drożność obszar zawału lepsze
zabezpieczenia funkcji komory lewej śmiertelności
krwotoków wewnątrzczaszkowych w 6-miesięcznej obserwacji w porównaniu z fibrynolizą
Zalecenia ACC
metoda OK.
jednak nie u wszystkich
nie zawsze
nie każdy
nie wszędzie
U jakich chorych?
wszyscy ze świeżym zawałem serca i uniesieniem odcinka ST
bez ograniczeń wiekowych
u wszystkich, którzy muszą być poddani zabiegowi w ciągu 12h od zawału
powyżej 12h w sytuacji, gdy utrzymują się objawy
Szczególne wskazania:
przeciwwskazania do fibrynolizy
wstrząs kardiogenny
z zawałem serca ściany przedniej, zwłaszcza powikłanym zaburzeniami hemodynamicznymi
Kiedy?
czas od momentu postawienia rozpoznania do rozpoczęcia zabiegu < 90min (+/- 30)
Kto?
osoby wykonujące rocznie > 75 zabiegów PCI (przezskórne zabiegi na tętnicy wieńcowej)
Gdzie?
ośrodki, gdzie wykonuje się rocznie > 200 zabiegów PCI, posiadające
zabezpieczenia kardiochirurgiczne
AMI – interwencyjne metody leczenia
PCI - precutaneus coronary intervention
PTCA:
angioplastyka balonowa
angioplastyka z implantacją stentu
• bezpośrednie
• elektywne
PTCA w zawale mięśnia sercowego
primary PTCA (bezpośrednia)
bez wcześniejszego podania leku fibrynolitycznego
wtórna
rescue PTCA (ratunkowa)
do kilku godzin po nieskutecznej fibrynolizie
wczesna lub odroczona (1-7 dni) po skutecznej fibrynolizie
elektywna – ze wskazań klinicznych > 7 dni po skutecznej fibrynolizie
ułatwiona PTCA
torowana angioplastyka - planowe wykonanie PTCA bezpośrednio po wstępnym leczeniu fibrynolitycznym,
przeciwpłytkowym lub
kombinacji tych leków
torowana
chodzi o bezpieczeństwo w transporcie
Zalety leczenia interwencyjnego
częściej wczesne uzdrowienie
rzadziej pozostałe zwężenie tętnic – nawrót niedokrwienia
rzadziej krwawienia śródczaszkowe
17
zmniejszenie umieralności
wzrost skuteczności we wstrząsie kardiogennym
Wady leczenia interwencyjnego
wynik zależy od umiejętności operatora
ograniczona dostępność
mniej niż 10% szpitali w kraju
dłuższy czas oczekiwania na leczenie
konieczność transportu chorego do odpowiednio wyposażonego ośrodka
przeciwwskazane w leczeniu fibrynolitycznym
Powikłania leczenia interwencyjnego
zgon
udar mózgu
krwawienia z miejsc wkłucia – tętniak rzekomy
nefropatie związane z podaniem środka cieniującego
Farmakoterapia okołozabiegowa
kw. acetylosalicylowy (ACA) 80-325 mg
heparyna niefrakcjonowana (w zależności od masy ciała, pod kontrolą czasu kaolinowo- kefalinowego); po zabiegu
kontynuacja we wlewie ciągłym, ewentualnie heparyny drobnocząsteczkowe
leki przeciwpłytkowe (Tiklopidyna, Klopidogrel)
antagoniści GP IIb/IIIa (Abciximab, ReoPro, tirofiban – Agrastat, eptifibatyt - Integrilin)
β-bloker
nitrogliceryna i.v.
nawodnienie (krystaloidy)
w razie potrzeby KA, leki antyarytmiczne
ACE inhibitory
statyny
PTCA problemy
ostre zamknięcie tętnic
ostra i podstawowa zakrzepica w stencie
zapobieganie:
stenty
leki przeciwpłytkowe (tiklopidyna + ASA,ASA + klopidogrel antagoniści receptora IIb/IIIa)
stosowanie niejonowych środków kontrastowych podczas zabiegu
Restenoza
ponowne zwężenie tętnicy w miejscach skutecznej angioplastyki wieńcowej
występuje u około 10-30% przypadków
odpowiedź ściany naczynia na uraz mechaniczny
3 fazy zapowiedzi:
zapalna
granulacji
proliferacji
RESTENOZA
Elastic Recoil
Procesy
proliferacyjne
Remodeling
Stent
dysencja – pęknięcie blaszki miażdżycowej (np. w trakcie angioplastyki)
w świeżym zawale implantacja stenu:
brachyterapia
śmiertelności
stenty pokryte lekami
liczbę ponownych zawałów
terapia genowa
konieczności rewaskularyzacji
18
Abciximab w zawale mięśnia sercowego:
śmiertelności
liczby ponownych zawałów
konieczności rewaskularyzacji
konieczności implantacji
TIMI 0
brak przepływu
TIMI 1
śladowy przepływ, tętnica nie wypełnia się do końca
TIMI 2
zwolniony przepływ, ale jest na obwodzie
TIMI 3
pełny przepływ tętnicy
u około 25-30% pacjentów dochodzi do mikroembolizacji naczyń wieńcowych upośledzenie napływu do
miokardium zjawisko no-reflow
Nagłe stany kardiologiczne
ALS
pełne objawy NZK
algorytm BLS
uderzenie w okolicę przedsercową
zapis EKG, ocena rytmu serca,
tętna
Nie
migotanie komór, częstoskurcz
komorowy bez tętna
defibrylacja 300-360
dostęp w 100% 02
adrenalina 1 mg i.v.
CPR przez 1 min
defibrylacja 3x360
3x
lidokaina bolus 1 mg/kg następnie 0,5
mg/kg co
8-10 min do łącznej dawki
3 mg/kg
asystolie
dostęp w 100% O2
adrenalina 1 mg i.v.
CPR przez 1 min
atropina 2 mg i.v.
CPR przez 4 min
adrenalina 5 mg i.v.
CPR
nawrót czynności elektrycznej serca
stymulacja wewnętrzna lub
zewnętrzna
TAK
Nagłe zatrzymanie krążenia:
ostra niewydolność oddechowa
zator tętnicy płucnej
utrata dużej ilości krwi z łożyska
ostra tamponada serca
przedawkowanie leków
rozkojarzenie elektromechaniczne
dostęp w 100% O2
adrenalina 1 mg i.v.
CPR przez 1 min
adrenalina 1 mg i.v. 3x
CPR przez 1 min
adrenalina 5 mg i.v.
leki presyjne (dopamina, dobutamina)
dwuwęglan Na 0,5 mEq/Kg
rozpoznane
tamponada serca
zator płucny
odma opłucnowa
hipowolemia
hipotermia
hipoksemia
kwasica
zatrucie lekami
19
Utrata przytomności
sercowo-naczyniowa
zespół wazo-wagalny
ortostatyczna
nadwrażliwość zatoki szyjnej
blok III A-V
niewydolność węzła zatokowego
częstoskurcz komorowy
zwężenie ujścia tętniczego
kardiomiopatie
zatorowość płucna
śluzak i skrzeplina w lewym przedsionku
mózgowa
padaczka
TIA
udar
krwotok podpajęczynówkowy
inne
zespół hiperkinetyczny
hiper- i hipoglikemia
krwotok
Utrata przytomności
badanie podmiotowe
badanie przedmiotowe
badania dodatkowe
Przyczyny neurologiczne
wywiad: drgawki
Przyczyny pozasercowe
Echo
kardiomiopatia
śluzak
tachykardia
Zespól tachy-brady
Badanie elektrofizjologiczne
Zatorowość płucna
skrzepliny w krążeniu żylnym (w prawym sercu, żyłach głębokich)
migotanie usposabia do odrywania skrzeplin
Czynniki ryzyka
świeży zawał
unieruchomienie
nowotwory
odwodnienie, otyłość
ciąża, poród, połóg
leki antykoncepcyjne
zakrzepica żył
po operacjach
po cewnikowaniu serca
Objawy:
duszność ciężka, nagła (ciężki stan ogólny)
zdjęcie RTG
tachykardia
Przyczyny sercowe
Holter
bradykardia
stymulator
20
ból w klatce piersiowej
objawy zakrzepicy żylnej
ostra niewydolność prawej komory
zawał płuca, ból opłucnowy, kaszel
Zator „na jeźdźca”
lokalizacja na rozgałęzieniu tętnicy płucnej
mechaniczne zatrzymanie powoduje odruchowy skurcz innych tętnic
masaż klatki piersiowej powoduje rozwałkowanie zatoru
mniej intensywny zator
wstrząs
ostre serce płucne
zawał płuca
przewlekłe nadciśnienie
cel leczenia
przywrócenie drożności
przeciwdziałanie narastaniu skrzepu leki przeciwkrzepliwe
zapobieganie niewydolności serca
leki przeciwwstrząsowe
profilaktyka przed i pooperacyjna z unieruchomieniem
Nawracająca zatorowość płucna
gdy są przeciwwskazania do leczenia przeciwzakrzepowego
należy wszczepić filtr wewnątrznaczyniowy
Leczenie fibrynolityczne
inny materiał zatorowy:
tłuszcz
powietrze
Różnicowanie zatorowość płucna a zawał:
EKG
P pulmonale II, III, aVF
głębokie S I; Q w III, dekstrogram
tachykardia
enzymy
bilirubiny, LDH,
aminoesterazy w normie
p O2
RTG
prawidłowe
echo
poszerzenie komory prawej
RR w tętnicy płucnej
Heparyna 5000j
ciężki stan
arteriografia płucna
USG przezprzełykowe
CT
masywny zator
Obrzęk płuc
nadmierne gromadzenie się płynu przesiękowego w przestrzeni śródmiąższowej i pęcherzykach płucnych w
wyniku gwałtownego wzrostu ciśnienia hydrostatycznego w łożysku płucnym
cele postępowania:
obciążenia wstępnego
obciążenia następczego
kurczliwości mięśnia sercowego w sytuacji ciśnienia tętniczego
normalizacja rytmu serca
poprawa utlenowania krwi tętnizej
uspokojenie chorego
21
PRZYCZYNY
sercowe
płucne
naczyniowe
osoczowe
polekowe
częste
zaostrzenie IHD
ostra niewydolność wieńcowa
wady zastawkowe ostre i przewlekłe
zaburzenie rytmu
zapalenie płuc
zachłyśnięcie
nadciśnienie tętnicze
nadmierna podaż płynów
niewydolność nerek
odstawienie diuretyku
wieloczynnikowe
rzadkie
oparzenie
reakcje alergiczne
choroba wysokościowa
drenaż ssący opłucnej
udar mózgu
zapalenie naczyń chłonnych
hipoproteinemia
narkotyki
krążenie pozaustrojowe
zatorowość płucna
Tętniak rozwarstwiający aorty
odwarstwienie błony wewnętrznej
czynniki ryzyka:
zespól Marfana i inne kolagenozy (zespól Echlersa-Danlosa)
nadciśnienie tętnicze
2-płatkowa zastawka aorty
III trymestr ciąży
typ A – z zajęciem aorty wstępującej – najczęściej dochodzi do przebicia serca i wpłynięcia krwi do worka
osierdziowego ostra tamponada serca zgon
typ B – bez zajęcia aorty wstępującej
objawy:
silny ból za mostkiem lub w okolicy międzyłopatkowej promieniujący wzdłuż rozwarstwienia
zlewne poty
lęk
wymioty
słabnięcie
omdlenie
wstrząs kardiogenny
różnica ciśnienia
asymetria / brak tętna
szmer rozkurczowy ostrej niedomykalności części zastawek aorty
cechy niedokrwienia serca, mózgu, nerek, narządów, kończyn
śmierć tamponada serca
zapobieganie:
RR
leczenie paliatywne (okienka w błonie wewnętrznej naczyń)
stent w miejscu rozwarstwienia
diagnostyka:
echo
CT
MRI rozszerzenie błony wewnętrznej aorty
leczenie:
OIOM
monitoring oddechu, RR
zachowanie dostępu do żyły
β-bloker - RR
nitraty
TRUDNE RÓŻNICOWANIE Z ZATOREM!!!
Leczenie operacyjne
typ A
powikłany typ B
Leczenie zachowawcze
nieprawidłowy typ B
β-bloker
22
Tamponada serca
wstrząs
ból w klatce piersiowej
poszerzenie tętnic szyjnych „kołnierz”
nierozpoznana prowadzi do zgonu
zasłabnięcie
hepatomegalia
tętno paradoksalne
badania dodatkowe:
ECHO
EKG QRS we wszystkich odprowadzeniach
RTG powiększenie serca
leczenie
szybka perikardiocenteza
obraz kliniczny
narastająca duszność
ból w klatce piersiowej
osłabnięcie (w ostrej tamponadzie - objawy wstrząsu, utrata przytomności)
przepełnienie żył szyjnych
ostre powiększenie wątroby
tętno paradoksalne
redukcja ciśnienia ze zmniejszeniem amplitudy skurczowo – rozkurczowej
zanik wyczuwalnego uprzednio uderzenia koniuszkowego i słyszalnych tonów serca
Tamponada podostra
infekcje zapalne
martwica
białaczki, noworwory
kolagenozy
Tamponada ostra
pęknięcie ściany lewej komory
uraz serca
dowsierdziowe pęknięcie aorty
badanie:
ECHO
• zapadnięcie rozkurczowe prawej komory i/lub prawego przedsionka
• końcoworozkurczowy wymiar prawej komory < 1 cm
• obraz kołyszącego serca
• zaburzenia napływu krwi do prawej komory
EKG
• niski woltaż zespołu QRS we wszystkich odprowadzeniach
• niespecyficzne zmiany ST-T
• naprzemienność elektryczna zespołu QRS oraz załamka P i T
RTG klatki piersiowej
• sylwetki serca
• wyprostowanie lewego zarysu serca
badania dynamiczne
Wstrząs kardiogenny
niewydolność krążenia obwodowego jako wynik małego rzutu seca
przyczyna
rozległy zawał serca
leczenie
kontrpulsacja wewnątrzaortalna
IABP (interaortal baloon pumping) – leczenie paliatywne do czasu leczenia operacyjnego
RR < 80 mmHg, mimo leków
SV < 1,8 l
świeży zawał serca
choroba wieńcowa niestabilna
powikłania mechaniczne, zawały
ciśnienie zaklinowania < 20 mmHg
przeciwwskazania
niedomykalność aortalna
tętniak aorty
23
przyczyny niewydolności wyrzutu:
CHNS – zawał, kardiomiopatie, USP, leki kardiodepresyjne
choroba zastawkowa serca niedomykalność A-V
choroba naczyń zator tętnic płucnych
zaburzenia rytmu, bradykardia
leki zaburzenia rytmu
w 90% nieskuteczne
zastój w płucach
dopamina
RR do 90
tak + nitro
dekstran
nie
Leczenie najbardziej pożądane:
usunięcie przyczyny (zabieg)
Ciągłe monitorowanie:
tętno
EKG
diureza
Kryteria rozpoznania:
RR < 80 mmHg
diurezy godzinowej < 20 ml
zaburzenia świadomości
bladość powłok skórnych
Nadciśnienie tętnicze
populacja dorosła 20-40%
ciśnienie tętnicze:
optymalne 120/80 i
prawidłowe 130/85
wysokie prawidłowe 130-139/85-95
nadciśnienie:
okres 1 140-159/90-99
okres 2 160-169/100-109
okres 3 >170/>110
Kardiologiczne powikłania
przerost mięśnia sercowego choroba niedokrwienna serca:
zawał
dławica piersiowa
niewydolność serca
ostra
przewlekła
prewencja
niewydolność lewej komory
modyfikacja stylu życia
leczenie nadciśnienia
powikłania narządowe:
udar mózgu (niedowłady)
przerost komory lewej, niewydolność serca
stwardnienie nerek
choroba naczyń obwodowych
tętniak rozwarstwiający aorty
terapia:
normalizacja RR
usunąć zaburzenia metaboliczne, hemodynamiczne, neurosekrecyjne
śmiertelności, chorobowości
24
Modyfikacja stylu życia
prewencja pierwotna
ludzie zdrowi bez
nadciśnienia
prewencja wtórna
ludzie z rozpoznaną chorobą
leczenie
redukcja masy ciała min. 4 kg ( RR o 1 mmHg)
ograniczenie spożycia sodu (o 95 mEq/dobę)
ograniczenie spożycia alkoholu z 452 ml do 64 ml/tydzień
aktywności fizycznej – intensywny trening dynamiczny 3x w tygodniu 15-90min
Leki
β-adrenolityki
dobra skuteczność
mała cena
zachorowań i zgonów z powodu układu sercowo-naczyniowego
działanie przeciwdławicowe
METORPOLOL
PROPANOLOL
ACEBUTOLOL
BISOPROLOL
KARWEDILOL
niekorzystny wpływ na metabolizm
bradykardia
depresja
impotencja
inhibitory konwertazy angiotensyny ACE
dobra skuteczność
neutralność metaboliczna
działa nefroprotekcyjnie
regresja przerostu lewej komory
leki z wyboru przy niewydolności krążenia, mikroalbuminurii, jawnym nadciśnieniem z proteinurią
suchy kaszel
zaburzenia smaku
α1-adrenolityki
korzystne w skojarzeniu z β-adrenolitykami
z towarzyszącymi zaburzeniami gospodarki lipidowej
LDL, cholesterolu
u ♂ z przerostem prostaty
hipotonia ortostatyczna po pierwszej dawce
uczucie ciągłego zmęczenia
bóle głowy, nudności wymioty
leki moczopędne (diuretyki tiazydowe)
skuteczne
tanie
Na+, K+, Mg2+
zaburzenia elektrolitowe
antagoniści wapnia
dobra skuteczność
neutralność metaboliczna
działanie przeciwdławicowe
działanie nefroprotekcyjne (Verapamil)
działanie antyarytmiczne
zaczerwienienie
bóle głowy
obrzęki
Idealne skojarzenie
ACE-ihibitory
β-blokery
• diuretyki
• α1-adrenolityki
• β-blokery
• antagoniści Ca2+
• α1-adrenolityki
• blokery Ca2+
Zasada:
w skojarzeniu musi być
lek moczopędny
25
Nadciśnienie tętnicze wtórne
przyczyny naczyniowo-nerkowe
zwężenie tętnicy nerkowej (niedorozwój, uraz dysplazja)
przyczyny nerkowe
OKZN
PZN
OZN
nefropatia cukrzycowa
dna, kolagenozy, skrobiawice
guz chromochłonny (pheochromocytoma)
pierwotny hiperaldosteronizm (gruczolak lub przerost kory nadnerczy)
zespół Cushinga
gruczolak lub rak nadnercza
gruczolak przysadki
ektopowe wydzielanie ACTH
koarktacja aorty
Choroby zapalne serca
zapalenie mięśnia sercowego
zapalenie osierdzia
suche
wysiękowe
infekcyjne zapalenie wsierdzia
inne
Infekcyjne zapalenie wsierdzia IZW
proces proliferacyjno-destrukcyjny (szczególnie dotyczy wsierdzia zastawkowego-90%, rzadko wolnych ścian)
dotyczy osób ze zmienionym wsierdziem
niepewne rokowanie
osoby z ograniczoną wadą serca
osoby ze sztucznymi zastawkami (protezy)
osoby, które przebyły tę chorobę wcześniej
kryteria rozpoznawania duże:
1. dodatnie posiewy krwi
80% paciorkowce Streptococcus
ok. 30% gronkowce Staphylococcus
Enterococcus (E.faecalis, E.fecium)
bakterie G+
• pałeczki jelitowe
• Pseudomonas
• Acinetobacter
HACEK
grzyby:
• Aspergillus
• Candida
2. zajęcie wsierdzia
typowe ECHO
• wegetacje bakteryjne na zastawce
• twór kruchy, wiotki, zwiewny (farfocel) – uszypułowany na zastawce płatki sobie, twór sobie – w
przeciwnych kierunkach
• są to kolonie bakteryjne + elementy morfotyczne krwi, włóknik
• dodatkowa ruchomość
• ropień, przeciek okołozastawkowy
• nowa niedomykalność zastawki (najszybciej zajęta jest aortalna, potem mitralna, trójdzielna i pnia
płucnego)
Pobieranie posiewów krwi:
przed rozpoczęciem antybiotykoterapii
3,4 posiewy z godzinną przerwą
aseptyka!!!
hodowla w warunkach tlenowych i beztlenowych
Jeżeli duże kryterium jest dodatnie szukamy małych kryteriów
26
kryteria rozpoznawania małe:
wywiad – wada serca, choroba predysponująca do IZW, narkomania
czy chory przeszedł zabieg inwazyjny (usuwanie zębów, operacje, biopsje)
gorączka > 38C
objawy naczyniowe:
• zatory tętnic
• septyczna zatorowość płucna
reakcje immunologiczne:
• glomerulonephritis
• guzki Oslera
ECHO sugerujące IZW, ale nie spełniające dużego kryterium
mikrobiologiczne dodatnie wyniki posiewów, ale nie spełniające dużych kryteriów
rozpoznanie
2 duże kryteria
1 duże i 3 małe kryteria
5 małych kryteriów
podział
na zastawce naturalnej / sztucznej
wczesne 60 dni / 12 miesięcy – śmiertelność 60-70% przy leczeniu zachowawczym
późne – śmiertelność 20-40%
IZW u chorych z wcześniejszą wadą serca i bez wcześniejszej wady serca
postać ostra i podostra
• ciężki stan chorego
• wysoka gorączka
• posocznica
• dreszcze
• przywieziony, sam nie przyjedzie
• osłuchiwaniem szukamy nowego szmeru
wysoka leukocytoza
OB.
przesunięcie w lewo w leukogramie
w moczu jako konsekwencja glomerulonephritis, zatoru w nerce krwinkomocz
krwiomocz
białkomocz
mechanizmy zgonu
zatory
wysoki rozwój niewydolności krążenia (nie można się zaadoptować)
leczenie
chemioterapia trwa 6 tygodni
antybiotyki i.v.
dwa na raz
ostatnie dwa tygodnie można podawać p.o. przy dobrym stanie
ropień operacja do 8 tyg.
preferowane są cefalosporyny Cefuroksym, Cefotaksym
Imipenem przy powikłaniach pooperacyjnych + Wankomycyna + Teikoplanina
Wankomycyna + Cefalosporyna
Cefalosporyna + Gentamycyna
zakażenia Candida
Flukonazol 2-4 tyg. i.v.
Amfoterycyna B
leczenie profilaktyczne przeciwgrzybicze w powikłanej postaci IZW niezależnie od pierwotnej etiologii
zakażenia i przy dłuższym podawaniu antybiotyków przeciwbakteryjnych
Wskazania do leczenia operacyjnego
nieskuteczna antybiotykoterapia niewydolność krążenia, nieskuteczność celowanej antybiotykoterapii 3-4
doby
infekcje grzybicze
HACEK
gronkowce
wegetacje na zastawce sztucznej (najniebezpieczniejsze ruchome wegetacje > 1cm)
ropnie pierścienia, mięśnia
ropnie śledziony, nerek, mózgu
pierwszy zator (25% przyczyna zgonu)
blok A-V II lub III świadczy o procesie zapalnym
perforacja przegrody międzykomorowej
27
ropnie pierścienia i okołopierścieniowe nawroty
Profilaktyka
chorzy dużego ryzyka:
wszczepiona sztuczna zastawka
sinicza wada serca, wada serca
przebyte IZW
narażeni są też:
wada zastawkowa (wypadanie płatka zastawki z niedomykalnością mitralną, 2-płatowa zastawka aortalna)
wada wrodzona, bez sinicy poza ASD, przetrwały otwór owalny
kardiomiopatia przerostowa zwężająca (naśladuje stenozę aortalną)
zabiegi wymagające profilaktyki:
wszystkie stomatologiczne
wycięcie migdałków
zabiegi na przełyku, chirurgia brzucha
zabiegi dotyczące pęcherza moczowego, nerek, biopsja, operacja prostaty i dróg moczowych
Profilaktyka minimalna
zabieg pojedynczy
ambulatoryjny
znieczulenie miejscowe
amoksycylina 3g. p.o., 1 godz. przed zabiegiem
uczuleni na amoksycylinę klindamycyna 300-600 mg p.o. 1 godz. przed zabiegiem
Profilaktyka maksymalna
u chorych wysokiego ryzyka
przy zabiegach gastoenterologiczneych i urologicznych
zabiegi wykonane wielokrotnie
znieczulenie ogólne
zawsze u pacjentów hospitalizowanych
Ceftriaxon 1-2 g. i.v. (godzinę przed zabiegiem) lub amoksycylina 2 g i.v. godzinę przed zabiegiem i 1-1,5 g., 6
godzin później.
uczuleni na penicylinę otrzymają Wankomycynę 1,0 g. we wlewie trwającym przynajmniej 1 godz., dawkę
powtarza się po 12 godz.
Wady serca
NABYTE
Wady zastawki mitralnej
1. Insuficientia valvulae mitralis – niedomykalność zastawki mitralnej
przyczyny:
organiczne
czynnościowe (rozciąganie pierścienia mitralnego, zmiana geometrii lewej komory)
organiczne
reumatyczne zapalenie wsierdzia
zmiany miażdżycowe płatków
zwapnienia w pierścieniu zastawkowym, na płatkach
nieprawidłowa funkcja mięśnia brodawkowatego (niedokrwienie, częściowa martwica)
pękanie nici ścięgnistych (wynik procesu zapalnego, urazu serca)
perforacja płatka zastawki mitralnej (wynik zapalenia wsierdzia, urazu serca)
następstwa hemodynamiczne wady:
skurcz objętość zalegająca w komorze wyrzucana na obwód niedomykalność krew cofa się z lewej
komory do lewego przedsionka poszerzenie lewego przedsionka ciśnienia w lewym przedsionku
przerost mięśnia lewego przedsionka
pojemności wyrzutowej serca (część krwi, która powinna być wyrzucona na obwód, cofa się do lewego
przedsionka)
objawy podmiotowe
bezobjawowa
kołatanie serca, duszność (wysiłkowa spoczynkowa)
bóle w klatce piersiowej
napady obrzęku płuc (w wadzie zaawansowanej ostra niedomykalność mitralna)
28
badanie przedmiotowe
oglądanie – tętnienie w dołku sercowym
obmacywanie – rozlane uderzenie koniuszkowe
opukiwanie – przesunięcie granicy stłumienia bezwzględnego serca w lewo
osłuchiwanie
• szmer najgłośniejszy na koniuszku; może promieniować do sołu
pachowego, w kierunku mostka, może prowadzić do czynnościowej niedomykalności pnia płucnego
• rozdwojenie II tonu nad tętnicą płucną (jako obraz nadciśnienia płucnego)
• może być szmer Grahama-Stella
• tętno i RR powinny być prawidłowe
badania EKG
P mitrale
lewogram
przeciążenie lewej komory (wada zaawansowana)
RTG
powiększenie lewego przedsionka
powiększenie lewej komory (wada zaawansowana)
widzimy:
• koniuszek serca zaokrąglony, przesunięty w lewo i w dół zdjęcie AP
• przestrzeń pomiędzy sercem a kręgosłupem zdjęcie boczne (na zdjęciu z kontrastem przełyk modeluje się
na powiększonym sercu)
ECHO
2. Stenosis ostii venosi sinistrii – zwężenie zastawki mitralnej
przyczyny
organiczne
• reumatyczne zapalenie wsierdzia (zmiany, zwapnienia na płatkach)
czynnościowe
• skrzeplina w lewym przedsionku
• śluzak (guz serca, łagodny)
• niedomykalność aortalna (cofająca się do lewej komory krew blokuje przedni płatek zastawki mitralnej)
• 4-6 cm2 norma
• 4-2,5 cm2 ciśnienie w lewym przedsionku pokona opór, przepłynie krew z lewego przedsionka do lewej komory
• 2,5 cm2 następstwa hemodynamiczne
przeciążenie ciśnieniowe
ciśnienia w żyłach płucnych
powiększenie lewego przedsionka
objawy podmiotowe
łatwe męczenie się, duszność (wysiłkowa spoczynkowa)
kaszel, krwioplucie, częste infekcje dróg oddechowych
kołatanie serca
badanie przedmiotowe
oglądanie
• rumieniec mitralny na twarzy
• sinica obwodowa
• objawy niewydolności prawej komory
obrzęki na obwodzie
wodobrzusze
przepełnienie żył szyjnych
• obmacywanie mruk rozkurczowy nad koniuszkiem
opukiwanie
• przesunięcie górnej granicy serca
• prawej granicy (prawa linia przymostkowa i dalej)
osłuchiwanie
• całkowicie niemiarowa czynność serca (typowa dla migotania przedsionkowego)
29
• szmer rozkurczowy (turkot) – najlepiej słyszalny na koniuszku, nasila się po wysiłku, głębokich oddechach, na
lewym boku
• ton serca głośny, kłapiący (klekot bociana); rozdwojony
• stuk otwarcia zastawki mitralnej (dodatkowy ton tuż po II tonie serca, słyszymy w okolicy uderzenia
koniuszkowego i wzdłuż lewego brzegu mostka)
• tętno – słabo wypełnione, niemiarowe, RR amplituda ciśnień
badania dodatkowe
EKG
• migotanie przedsionków
• P mitrale
• cechy przerostu prawej komory
RTG
• powiększenie lewego i prawego przedsionka i prawej komory
• objawy nadciśnienia płucnego
ECHO
3. Stenosis ostii arteriosi sinistrii – wady zastawki aortalnej
przyczyny
nabyte
• reumatyczne zapalenie wsierdzia
• zmiany zwyrodnieniowe i degeneracyjne w starszym wieku
• przyczyna miażdżycowa (blaszki)
wrodzone
• zastawka 1-płatkowa
• zastawka 2-płatkowa
następstwa hemodynamiczne
utrudniony wyrzut krwi z komory lewej przeciążenie ciśnieniowe komory lewej przerost komory lewej
osłabienie siły skurczu przerośniętego mięśnia sercowego wyrzut krwi (ostatnie dwie pozycje – wada
zaawansowana)
objawy podmiotowe
długo bezobjawowo
zawroty głowy
zaburzenia widzenia
zasłabnięcia
pełne utraty świadomości (napady MAS)
objawy dławicy piersiowej
duszność (wysiłkowa spoczynkowa)
pełne utraty przytomności
badanie podmiotowe
obmacywanie
• mruk skurczowy nad podstawą serca i nad tętnicami szyjnymi
osłuchiwanie
• głośny, szorstki szmer skurczowy nad aortą, może promieniować do części kostnych (obojczyki, wyrostki
barkowe, wyrostki ościste kręgów szyjnych, wyrostki łokciowe, nad rękojeścią mostka)
• mała amplituda RR, ciśnienie skurczowe niskie, tętno rzadkie i twarde
badania dodatkowe
EKG
• cechy przeciążenia lewej komory
RTG
• powiększenie lewej komory
• koniuszek zaokrąglony w dół (na zdjęciu A-P)
• zwężenie przestrzeni za sercem na wysokości lewej komory (zdjęcie boczne)
• poszerzenie aorty wstępującej postenotycznie
ECHO
4. Insyficientia valvularum semilunarum aortae – niedomykalność zastawki aorty
przyczyny
gorączka reumatyczna
zapalenie wsierdzia
30
zastawka aortalna 2-płatkowa
tętniak a. ascendens – powoduje poszerzenia aorty
następstwa hemodynamiczne
krew cofa się z aorty do komory lewej przeciążenie objętościowe poszerzenie komory lewej
objawy podmiotowe
kołatanie serca
zawroty i bóle głowy
duszność
bóle wieńcowe
badanie przedmiotowe
oglądanie
• tętnienie naczyń szyjnych
opukiwanie
• przesunięcie lewej granicy serca w lewo
osłuchiwanie
• szmer rozkurczowy nad aortą wzdłuż lewego brzegu mostka
• nad koniuszkiem szmer rozkurczowy Austina-Flinta (b. duża niedomykalność)
• podwójny ton Tranberga i szmer Duwziera
• RR – duża amplituda ciśnień (np. 200/80, 180/60), tętno chybkie i wysokie
badania dodatkowe
EKG
• cechy przeciążenia komory lewej
RTG
• zaokrąglony koniuszek serca
• ostro zaznaczony kąt między tętnicą płucną a dolnym zarysem serca
Niewydolność krążenia
Stan w którym przepływ krwi w tkankach nie pokrywa ich potrzeb metabolicznych
NK
związana z upośledzeniem funkcji serca (hipokinetyczna)
• skurczowa
• rozkurczowa
przy prawidłowej lub pojemności wyrzutowej serca (hiperkinetyczna)
• zaburzenia krążenia obwodowego
• zapotrzebowania tkanek
inny podział
ostra
przewlekła
lewokomorowa
prawokomorowa
z zajęciem obu komór
NK hiperkinetyczna
zaburzenia krążenia obwodowego
• przetoki tętniczo-żylne
• nagły wzrost w łożysku naczyniowym
zwiększone zapotrzebowanie
• tyreotoksykoza
• wstrząs septyczny (I faza)
upośledzenie transportu
• znaczna niedokrwistość
• awitaminoza
etiologia
choroba wieńcowa (zawał serca)
nadciśnienie tętnicze (lewej komory) lub płucne (prawej komory)
31
wady zastawkowe
kardiomiopatie i zapalenie mięśnia sercowego
toksyczne – leki, alkohol
w przebiegu chorób endokrynologicznych, metabolicznych (niedoczynność tarczycy, pheochromocytoma)
w przebiegu chorób układowych (skrobiawica, sarkoidoza, kolagenozy)
miopatie
tachykardia
po napromieniowaniu, urazie
modyfikacja czynników ryzyka
RR
zaburzenia mechanizmu węglowodanów
LDL
otyłość
palenie
diagnostyka
obraz kliniczny
badania obrazowe
• echo
• EKG
• scyntygrafia
diagnostyka inwazyjna
• cewnikowanie serca – pomiar OCŻ, ciśnienia zaklinowania, ciśnienia w komorze lewej, pomiar objętości
minutowej, frakcji wurzutowej
badania dodatkowe
• EKG, próba wysiłkowa, test korytarzowy, max. zużycie tlenu
badania biochemiczne krwi
• BNP, ILG, CRP
obraz kliniczny (niewydolność prawokomorowa)
zastój żylny wypełnione żyły szyjne
przyrost masy ciała, obrzęki, wodobrzusze, płyn w jamach surowiczych
zastoinowa wątroba – powiększona, bolesna, z zaokrąglonym brzegiem, ewentualnie żółtaczka, stężenia
bilirubiny, aminotransferaz
zastój w krążeniu wrotnym, utrata łaknienia, zespół złego wchłaniania
często unoszenie prawej komory i tętno żylne zgodne z akcją serca
duszność
• wysiłkowa spoczynkowa
• pozycja orthopnoe
zastój w krążeniu małym i trzeszczenia, rzężenia drobnobańkowe bezdźwięczne w najniższych partiach płuc
Asthma cardiale – napadowa duszność i kaszel, w nocy, niekiedy krwioplucie
sinica
aktywacja SNS – blady, wilgotny, skóra chłodna, tachykardia
nykturia – oddawanie większej ilości moczu w nocy niż w ciągu dnia
powiększenie sylwetki serca
osłabienie
zaburzenia narządów hypoperfuzja
• mózgu zaburzenia świadomości
• nerki niewydolność nerek, białkomocz
Idealny lek:
HR
MVO2
aktywacji neurohormonalnej
przepływ wieńcowy i tkankowy
promuje remodeling
przywraca prawidłowy kształt serca
leczenie farmakologiczne
inhibitory konwertazy (antagoniści rec. AT1)
β-blokery (II, III klasa wg NYHA) – przedłużają życie, objawy
diuretyki
antagoniści mineralokotrykosteroidów
digoksyna
nitraty
antagoniści wit.K
leki antyarytmiczne
defibrylator – kardiowerter leczenie zaburzeń rytmu
Ograniczone
zastosowanie
32
leki inotropowe + dopamina, dobutamina, inh. Fosfodiesterazy
statyny
leki immunosupresyjne
implantacja komórek macierzystych lub ich aktywacja cytokinami
leczenie niefarmakologiczne
umiarkowany wysiłek fizyczny
soli w diecie
redukcja nadwagi
dieta wysokobiałkowa, wysokoenergetyczna
leczenie choroby podstawowej
operacyjna - wymiaru komory lewej
defibrylator – kardiowerter
inhibitory ACE
pre/afterload
stymulacja sympatyczna
poprawa funkcji śródbłonka
hipotensyjne
podatności tętnic
efekt przeciwzakrzepowy
masy lewej komory