Epidemia NDM w Polsce, 2012-2016
Marek Gniadkowski
Narodowy Instytut Leków
Warszawa
Enterobacteriaceae
• Pałeczki jelitowe:
– występują powszechnie – każdy jest nosicielem
– jedne z najczęstszych czynników zakażeń
• w szpitalach
• poza szpitalami
– Escherichia coli, Klebsiella pneumoniae
– łatwo się przenoszą
– łatwo nabywają lekooporność
• Rozległy arsenał antybiotyków:
–
–
–
–
penicyliny, wczesne cefalosporyny, fluorochinolony – leki „I rzutu”
cefalosporyny III i IV generacji – „cudowne” leki lat 1980-90.
aminoglikozydy iin. – „rezerwa”
karbapenemy – leki „ostatniej szansy” – szczepy wielooporne, szpitale, ciężkie
zakażenia
imipenem
en.wikipedia.org
Enterobacteriaceae –
oporność na karbapenemy
– różnorodne strategie
– wytwarzanie karbapenemaz:
•
•
•
•
•
klasy A – KPC
klasy B, MBL – VIM, IMP, NDM
klasy D, CHDL – typ OXA-48
oporność na karbapenemy plus inne β-laktamy
plus oporność na inne grupy leków: szczepy MDR, XDR, PDR
Poirel 2011
Enterobacteriaceae - karbapenemazy
• Wysoka śmiertelność zakażeń wywoływanych przez szczepy
wytwarzające karbapenemazy (~25->50%):
– USA: 38% CRKP vs. 12% CSKP (Munoz-Price i wsp. 2010)
– Izrael: 50% (Schwaber i wsp. 2008)
– metaanaliza, 2462 pacjentów z zakażeniami CRKP (Xu i wsp. 2017):
•
•
•
•
•
łączna śmiertelność: 42,14% CRKP vs. 21,16% CSKP
54,30% zakażenia łożyska krwi; 13,52% zakażenia dróg moczowych
48,90% pacjenci w OIT; 43,13% pacjenci transplantologiczni
47,66% K. pneumoniae KPC; 46,71% K. pneumoniae VIM
33,24% Ameryka Płn.; 46,71% Ameryka Płd.; 50,06% Europa; 44,82% Azja
• Śmiertelność nie wynika z podwyższonej zjadliwości, ale
ograniczenia możliwości skutecznej terapii
NDM
• 2009: New Delhi MBL-1 – NDM-1
NDM
• Zmiana w geografii lekooporności:
- ekonomia, stosunki społeczno-kulturowe, polityka
- rezerwuary:
- Subkontynent Indyjski (Indie od 2006; Pakistan, Bangladesz, Nepal…)
- Chiny
- kraje Zatoki Perskiej
- niektóre kraje Afryki
- niektóre kraje bałkańskie
- wszechobecne na Subkontynencie Indyjskim
- populacja (10-30%)
- środowisko (woda, gleby)
- liczne doniesienia na świecie
- często udokumentowane importy
Karthikeyan 2010; Castanheira 2011;
Johnson & Woodford 2013; Nordmann
& Poirel 2014; Dortet 2014; Berrazeg
2014; Walsh 2013-5
Dortet i wsp. 2014
MBL
• Metalo-β-laktamazy - MBL
• Pseudomonas aeruginosa od 1988r. (Europa 1996r.)
• Enterobacteriaceae od 1993r. (Europa 2001r.)
• Różnorodność strukturalna: IMP, VIM, NDM …
Lassaux et al. 2011
• Oporność na penicyliny, cefalosporyny, karbapenemy i połączenia z
inhibitorami
•
•
Wrażliwość na aztreonam, o ile brak innych β-laktamaz
Poziomy oporności na karbapenemy:
– Enterobacteriaceae: MIC = 0.5 - >64µg/ml
•
•
Liczne czynniki podwyższające oporność
Niemal zawsze wielooporność – MDR, XDR, PDR
–
–
–
–
aminoglikozydy
fluorochinolony
ko-trimoksazol
tetracykliny
Walsh 2005; Queenan & Bush 2007; Sekiguchi 2008; Yan 2001; Giakkoupi 2003; Loli 2006; Tato 2010
MBL - NDM
NDM w Polsce
Fiett i wsp. 2014
Baraniak i wsp. 2015
Izdebski i wsp. 2015
KORLD, niepublikowane
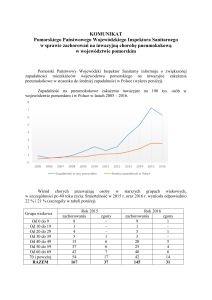
NDM w Polsce:
- I przypadek: sierpień 2011r., Warszawa, pacjent z Escherichia coli NDM przemieszczony z Kongo
- listopad 2012r., Poznań: początek epidemii Klebsiella pneumoniae NDM
- 2013-2016: kilka ewidentnych importów i szereg niejasnych przypadków
- obecnie problem epidemiologii lekooporności w Polsce nr 1!!!
NDM
rok
NDM
2011
2012
2013
2014
2015
2016
razem
1
4
103
247
470
1780
2605
2000
1800
1600
1400
1200
1000
800
600
400
200
0
1,0%
K. pneumoniae
E. coli
E. cloacae
C. freundii
K. oxytoca
98,8%
2011
2012
2013
2014
2015
2016
P. mirabilis
NDM w Polsce
• Miejsca identyfikacji NDM, 2011-2016:
• 93,3% pacjentów (n=2423) w szpitalu (hospitalizacja, przyjęcie)
• 4,35% pacjentów (n=113) wyłącznie ambulatoryjnie (często informacja o
wcześniejszej hospitalizacji)
• 2,3% pacjentów (n=60) wyłącznie w ZOL / hospicjum / DOS
n
2011
2012
2013
2014
2015
2016
Σ
1
1
17*
36*
57
142*
163
(1)
(15)
(28)
(33)
(85)
Ambulatoria / poradnie /
stacje dializ (nowe)
-
1
6
26
79
(6)
(24)
(69)
DOS / ZOL / hospicja
(nowe)
-
1
4
17
(3)
(14)
Szpitale
(nowe)
-
* - w pojedynczych szpitalach wyłącznie pacjenci ambulatoryjni
100
18
NDM w Polsce
• Kolonizacja i zakażenia:
– 2011 –2016:
– 57,1% (n=1488) pacjentów wyłącznie skolonizowanych (gł. w jelicie)
– 42,9% (n=1117) pacjentów z zakażeniami
Typ Materiały / miejsca
n
kol
jelit
kał, odbyt, stomia
1715
kol
inna
nos, gardło, skóra, pochwa
UTI
mocz
661
RTI
BAL, aspirat/wydzielina tchawicza/oskrzelowa,
plwocina, płyn z opłucnej, rurka intubacyjna
176
SSTI
rana, rana pooperacyjna, dren z rany, odleżyna,
zmiany skórne
174
II
krew, cewnik naczyniowy, PMR
122
IAI
płyn z otrzewnej, żółć
UTI
3%
11%
47
RTI
15%
SSTI
57%
32
15%
II
IAI
NDM w Polsce
• Oddziały szpitalne i inne
miejsca:
Typ
Rodzaje
n
WEW
interna, kardiologia, nefrologia, pulmonologia,
gastroenterologia, hepatologia, endokrynologia,
reumatologia, geriatria
886
ZAB
chirurgia ogólna i naczyniowa, kardiochirurgia,
neurochirurgia, transplantologia, urologia,
ortopedia, laryngologia
528
OIT
OIOM, OIT, OAiIT, intensywnej opieki
kardiologicznej, reanimacja
435
NEU
neurologia, udarowy
205
HO
hematologia, onkologia
176
OP
paliatywny, hospicjum, ZOL, DOS
86
REH
rehabilitacja neurologiczna, ortopedyczna,
kardiologiczna
67
REH
ZAK
zakaźny, obserwacyjno-zakaźny
55
ZAK
INN
ginekologia, położnictwo, patologia ciąży,
alergologia, dermatologia, okulistyka, SOR
26
PSY
psychiatria, psychogeriatria
23
DIA
stacja dializ, szpitalna pracownia lub oddział
dializ
8
NEO
neonatologia
3
• 2011-2016
• 1 pacjent – 1-4 typy oddziałów
WEW
3%
ZAB
2%
1%
1%
3%
OIT
7%
NEU
36%
HO
OP
INN
8%
18%
PSY
DIA
NEO
21%
NDM w Polsce
•
Wiek i płeć pacjentów:
1200
• 2011-2016
1000
800
600
400
200
0
65%
1229; ~47%
1374; ~53%
K
M
NDM w Polsce
• Ewidentne i możliwe importy:
Szpital
Data
Drobnoustrój
NDM
Źródło
Warszawa 1
07.2011
E. coli ST410
NDM-1
Kongo
Warszawa 1
08.2013
K. oxytoca ST164
NDM-1
Czarnogóra
Gdynia
09.2013
E. coli ST448
NDM-5
Indie
Bydgoszcz
12.2013
P. mirabilis
NDM-1
Afganistan
Nowa Sól
12.2013
K. pneumoniae ST45
NDM-1
???
Sosnowiec
02.2015
E. coli ST405
NDM-5
Indie
Warszawa 1
03.2015
K. pneumoniae ST147
NDM-1
Tunezja
Warszawa 2
03.2015
K. pneumoniae ST147, E. coli ST410
NDM-1
Tunezja
Białystok
09.2015
E. coli ST131
NDM-5
Gruzja
Poznań
10.2015
E. cloacae ST56
NDM-1
Indie?
Poznań
04.2016
E. coli ST nowy (slv ST4704)
NDM-5
DR Kongo
Gorlice
08.2016
K. pneumoniae
NDM-?
Słowacja ?
Fiett i wsp. 2013; Baraniak i wsp. 2016; Izdebski i wsp. 2015
NDM w Polsce
• K. pneumoniae ST11: epidemia „poznańsko-warszawska”, 2012-2014:
–
–
–
–
od 11.2012r. – Poznań i okolice (pochodzenie niejasne)
połowa 2013r. – transmisja do Warszawy
2013-2014 – Warszawa i okolice, woj. mazowieckie; dalsze lokalizacje
liczne przypadki danych nt. transmisji w obrębie miast, województw, kraju
2013
2014
Analiza molekularna
Baraniak i wsp. 2016
• Regionalne działania kontrolne w Poznaniu od poł. 2014r. – sukces!!!
Ozorowski i wsp. niepublikowane
NDM w Polsce
• Marzec 2015r.: zamach terrorystyczny w Musée Bardo w Tunisie:
•
•
•
•
3 zabitych i 10 rannych polskich turystów
ranni, po hospitalizacji w 2-3 szpitalach w Tunisie, w 2 szpitalach w Warszawie
co najmniej 3 osoby skolonizowane K. pneumoniae ST147 NDM-1
dwoje pacjentów później (06-08.2015) w 2 innych szpitalach w Warszawie
Izdebski i wsp. 2015
NDM w Polsce
2000
1800
1600
1400
1200
1000
800
600
400
200
0
2011
2012
2013
2014
2015
2016
• NDM w Polsce po marcu 2015r. – analiza molekularna:
– wszystkie izolaty NDM 04.2015-12.2016r.: n=2137 (2120 K. pneumoniae)
– ~98% izolatów (2094): K. pneumoniae ST11 – dalszy ciąg epidemii „Poznań-Warszawa”
– 0,8% izolatów (17) : K. pneumoniae ST147 – nowa mała epidemia
– 1,2% izolatów (26): różnorodne gatunki i klony – sporadyczne importy
Machulska i wsp. 2017
NDM w Polsce
• 04.2015-12.2016:
• K. pneumoniae ST11 NDM-1
• K. pneumoniae ST147 NDM-1
Machulska i wsp. 2017
NDM w Polsce
„Wędrówki” pacjentów,
czas kolonizacji
01.2014
03.2015
08.2013
04.2015
11.2015
12.2014
09.2015
≥21 miesięcy kolonizacji
08.2016
07.2016
04.2016
07.2016
02.2016 03.2016
10.2016
03.2016
NDM w Polsce
• Warszawa i okolice od 2013r.
n
2013
2014
2015
2016
Nowe przypadki (wył. ambulatoryjne)
38 (0)
122 (2)
410 (16)
1164 (50)
Szpitale (nowe)
3
15 (12)
30 (18)
44 (13)
46
Ambulatoria / poradnie / stacje dializ
-
2
19 (18)
56 (46)
60
DOS / ZOL / hospicja
-
-
3
10 (8)
11
1400
1200
1000
800
600
400
200
0
2013
2014
2015
2016
razem
1734
NDM w Polsce 2016r.
Województwo
Mazowieckie
n
przypadków
n szpitali,
ZOL, DOS
n miejsc
(z POZ)
możliwe
epidemie
możliwa
epid. reg.
możliwe
zew. imp.
1402
74
39
+
+
2?
261
14
10
+
+
-
Dolnośląskie
19
4
1
+
-
-
Śląskie
18
8
6
+
+?
-
Warmińsko-mazurskie
15
9
7
+
+?
-
Zachodniopomorskie
15
5
4
+
+
-
Kujawsko-pomorskie
11
6
5
+
+?
1
Łódzkie
10
5
3
+?
+?
-
Wielkopolskie
9
8
4
-
-
2
Świętokrzyskie
7
4
3
+?
+?
-
Lubelskie
5
2
2
+?
-
-
Małopolskie
4
4
2
-
-
1?
Pomorskie
4
2
3
-
-
-
Podlaskie
NDM w Polsce, I kwartał 2017r.
2016: n=310
2017: n=785
Perspektywy
• Europejskie doświadczenia epidemiologiczne:
– Grecja:
•
•
•
•
•
2002 – I szczepy Klebsiella pneumoniae VIM
2006 – >50% K. pneumoniae z OIOM
od 2008/09 – I szczepy K. pneumoniae KPC
2010-2012 – ~40% K. pneumoniae ze wszystkich oddziałów szpitalnych
2015 – 62% inwazyjnych szczepów K. pneumoniae
– Włochy:
• 2008 - I przypadek K. pneumoniae KPC
• od 2011 – >30% inwazyjnych szczepów K. pneumoniae (33,5%) www.ecdc.europa.eu
2009
2010
2011
K. pneumoniae niewrażliwe na
karbapenemy – izolaty z krwi dane sieci
EARS-Net
• 2015 cała Polska
• Oporne 1%
• 2016 cała Polska
• Oporne 2,3%
• 2016 województwo mazowieckie
• Oporne 4,7%
2015
Dziękuję za uwagę