Polska strategia zapobiegania HIV/AIDS
w latach 1985-2005
pod redakcją Grzegorza Ptaszka
Agenda Ministra Zdrowia
Polska strategia zapobiegania HIV/AIDS w latach 1985-2005
© Krajowe Centrum ds. AIDS
Egzemplarz bezpłatny
Warszawa 2006
Wydanie II elektroniczne
poprawione i uzupełnione
Agenda Ministra Zdrowia
ul. Samsonowska 1
02-829 Warszawa
tel. (22) 331-77-77
www.aids.gov.pl
Polska strategia zapobiegania HIV/AIDS
w latach 1985-2005
pod redakcją Grzegorza Ptaszka
Warszawa 2006
4
Spis treści
Ks. Arkadiusz Nowak, Przedmowa……………………………………………………………7
Anna Marzec-Bogusławska, Wprowadzenie…………………………………………………..9
I. Zagadnienia epidemiologiczne…………………………………………………………...11
Michał Minałto, Włodzimierz Nowacki, Polska - wybrane wskaźniki i tendencje
demograficzne………………………………………………………………………………...13
Magdalena Rosińska, Dynamika sytuacji epidemiologicznej HIV/ADIS w Polsce w latach
1985-2005 na podstawie danych nadzoru epidemiologicznego (surveillance) nad
HIV/AIDS……………………………………………………………………………….........15
II. Zagadnienia organizacyjno-finansowe.............................................................................29
Maryla Rogalewicz, Krajowe Centrum ds. AIDS…………………………………………….31
Grzegorz Ptaszek, Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom HIV –
historia, założenia i wyzwania..................................................................................................39
Barbara Daniluk-Kula, Środki finansowe przeznaczone na HIV/AIDS z budżetu ministra
zdrowia ……………………………………………………………………………………….46
Magdalena Borowska, Współpraca Krajowego Centrum ds. AIDS z organizacjami
pozarządowymi……………………………………………………………………………….50
Anna Marzec-Bogusławska, Michał Minałto, Polska wobec HIV/AIDS na arenie
międzynarodowej……………………………………………………………………………..60
III. Wykrywanie zakażeń HIV……………………………………………………………...63
Andrzej Gładysz, Przegląd badań klinicznych dotyczących zakażeń HIV/AIDS w Polsce w
latach 1985-2006………………………………………………………………………….......65
Tomasz Niemiec, Profilaktyka zakażeń wertykalnych w Polsce…………..............................73
Ewa Brojer, Magdalena Łętowska, Transfuzje krwi a ryzyko zakażenia HIV…………….....88
Grzegorz Ptaszek, Badania i analizy społeczne dotyczące wybranych aspektów
HIV/AIDS………………………………………………………………………………….....95
Grażyna Budka-Konieczny, Anna Marzec-Bogusławska, Anonimowe i bezpłatne testowanie
w kierunku HIV……………………………………………………………………………..103
5
IV. Działania profilaktyczne………………………………………………………………109
Michał Minałto, Włodzimierz Nowacki, Zapobieganie HIV/AIDS w kontekście programów
zdrowia publicznego Unii Europejskiej……………………………………………………..111
Ewa Paszkiewicz-Kozłowska, Działania edukacyjne skierowane do wybranych grup
społecznych………………………………………………………………………………….118
Marlena Kiluk, Joanna Jankowska, Społeczne kampanie profilaktyczne…………………...123
Marek Beniowski, Marek Zygadło, Programy redukcji szkód……………………………...137
III. Opieka i leczenie osób żyjących z HIV/AIDS………………………………………..141
Małgorzata Szczepańska-Putz, Zakażenie HIV u dzieci…………………………………….143
Marzena Ksel, Problematyka HIV/AIDS w jednostkach penitencjarnych………………….146
Jacek Juszczyk, Leczenie antyretrowirusowe w Polsce……………………………………..151
Alina Dubik, Katarzyna Sikorka, Opieka społeczna skierowana do osób żyjących z HIV i
chorych na AIDS………………………………………………………………………….....154
Aneks......................................................................................................................................163
Wybrane publikacje na temat HIV/AIDS wydane przez Krajowe Centrum ds. AIDS w latach
1985-2005…………………………………………………………………………………...165
Wybrane instytucje rządowe i organizacje pozarządowe współpracujące z Krajowym Centrum
ds. AIDS……………………………………………………………………………………..172
6
Przedmowa
W Państwa ręce oddajemy drugie wydanie Polskiej strategii zapobiegania HIV/AIDS w
latach 1985-2005 poprawione i uzupełnione o wydarzenia, które miały miejsce w ostatnich
trzech latach. Przedstawia ona w sposób wyczerpujący aktywność wszystkich środowisk
zaangażowanych w przeciwdziałanie epidemii HIV w Polsce w ciągu ostatnich 20 lat.
Szczególnym walorem tego opracowania jest to, że autorami poszczególnych artykułów są
osoby, którym los zakażonych HIV i chorych na AIDS nigdy nie był obojętny. Osobiście
byłem świadkiem wielu wydarzeń opisywanych na łamach tej książki. Czuje się zatem
upoważniony do tego, by podzielić się z Państwem kilkoma refleksjami o czasie, który minął.
Powszechnie sądzi się, że nie warto patrzeć wstecz, że ważniejsze jest spoglądanie w
przyszłość – wytyczanie wciąż nowych celów oraz ich realizacja. Niewątpliwie rozwój
epidemii na świecie i w Polsce dotyczy tego drugiego poglądu, bowiem epidemia stawia
przed nami nowe zadania i wyzwania. Jednakże odesłanie w niepamięć historii o AIDS w
Polsce i skoncentrowanie się tylko i wyłącznie na przyszłości jest zbyt dużym uproszczeniem.
Przede wszystkim dlatego, że pamiętając o tym, co było i zarazem konfrontując przeszłość
z tym, co udało nam się osiągnąć, mamy powody do zadowolenia i satysfakcji. Osoby żyjące
z HIV, pamiętające początki epidemii, mogą mieć wrażenie, że żyły w dwóch diametralnie
różnych światach, bowiem od tamtego czasu nastąpił duży postęp nie tylko w świadomości
społeczeństwa wobec HIV i AIDS, lecz także zmieniła się polityka państwa w tym zakresie
oraz nastąpił szybki rozwój medycy.
Na początku epidemii dochodziło do linczów, palono domy, w których mieszkali żyjący
z HIV bądź chorzy na AIDS, krzyczano za nimi na ulicy, traktowano jak obcych i gorszych.
Dochodziło nawet w stosunku do nich do aktów czynnej agresji. Tych wydarzeń nie da się
zapomnieć – cały czas mam w pamięci twarze ludzi stojących po dwóch stronach barykady:
zmaltretowanych psychicznie zakażonych i chorych oraz ich agresywnych prześladowców.
Dzisiaj jest zupełnie inaczej. Osoby zakażone nie znajdują się już na marginesie
społeczeństwa - prowadzą aktywny i twórczy tryb życia, realizują swoje cele m.in. poprzez
angażowanie się w różnego rodzaju działania społeczne. Niejednokrotnie wykorzystują swoje
doświadczenia, aktywnie uczestnicząc w działaniach profilaktycznych po to, by pomagać i
wspierać innych zakażonych oraz chorych.
Aby to było możliwe, potrzebny był czas oraz intensywna praca profilaktyczna. Kiedy w
Polsce odnotowano pierwsze przypadki zakażenia HIV, wiedza na temat wirusa i choroby
7
AIDS była bardzo uboga, a świadomość społeczna niemalże bliska zeru. Teraz, po wielu
latach próbujemy usprawiedliwić albo przynajmniej zrozumieć reakcje ludzi, którzy nie
wiedzieli, czym jest HIV i nie znali słowa AIDS. Byli oni przekonani, że HIV można zakazić
się przez ukąszenie komara. Nie wierzyli i nie chcieli uwierzyć doniesieniom światowej
medycyny, która stwierdzała, że codzienne kontakty z zakażonymi nie niosą ze sobą żadnego
ryzyka zakażenia. Mam wrażenie, że reakcje i postawy tej części społeczeństwa były
spowodowane strachem o własne zdrowie, a strach (wynikający z niewiedzy) często
wywołuje agresję, która staje się maską dla lęków. Z perspektywy minionego czasu myślę, że
właśnie tak też było pod koniec lat 80.
Dzisiaj mamy już za sobą ponad dwadzieścia lat intensywnej edukacji społeczeństwa,
realizacji wielu programów profilaktycznych. Mamy też wypracowaną strategię narodową
zapobiegania AIDS. Wszystko to sprawiło, że rzeczywistość AIDS w Polsce jest już zupełnie
inna. Nasze dokonania zostały zauważone i docenione przez opinię międzynarodową, a w
szczególności Organizację Narodów Zjednoczonych. Cieszy to, że chorzy na AIDS w Polsce
mogą liczyć na pełny dostęp do najnowocześniejszych leków antyretrowirusowych. Można
już zaryzykować stwierdzenie, że Polska jest krajem, w którym osoby żyjące z HIV i chore na
AIDS mogą żyć bezpiecznie.
W tym miejscu pragnę zwrócić uwagę, że to poczucie bezpieczeństwa nie byłoby możliwe
bez ogromnego zaangażowania wielu osób, w tym również twórców życia publicznego.
Pragnę serdecznie podziękować Pani Jolancie Kwaśniewskiej, która pełniąc przez dziesięć lat
rolę Pierwszej Damy, z dużym zaangażowaniem wspierała działalność prowadzoną na rzecz
osób zakażonych i chorych. Nie sposób tutaj także pominąć zasług wielu innych osób
zaangażowanych w walkę z epidemią na początku jej pojawienia się w Polsce. Myślę o takich
osobach, jak: Pani Krystyna Sienkiewicz, Prof. Ewa Łętowska, Prof. Lidia Babiuch, Prof.
Andrzej Stapiński i wielu innych, których nie sposób w tym miejscu wymienić. Ze szczególną
atencją pragnę wspomnieć również tych, którzy już odeszli – Prof. Zofię Kuratowską, Marka
Kotańskiego, dr Irenę Głowaczewską – bez nich świat zrozumienia, solidarności i empatii dla
chorych na AIDS nie byłby możliwy.
Szanowni Państwo, mam nadzieję, że lektura tej publikacji nie tylko pogłębi Państwa
wiedzę na temat historii AIDS, ale również pozwoli zrozumieć, ile trudu i wysiłku włożono,
by zmienić postawę społeczeństwa. Osiągnięty sukces jest powodem do zadowolenia, lecz na
pewno nie powinien uśpić naszej czujności, bowiem epidemia AIDS jest w dalszym ciągu
jednym z najważniejszych problemów współczesnego świata.
Ks. Arkadiusz Nowak
8
Wprowadzenie
W przygotowywaniu publikacji Polska strategia zapobiegania epidemii HIV/AIDS w
latach 1985-2005 wzięli udział przedstawiciele wszystkich środowisk bezpośrednio
stykających się z problemem HIV/AIDS od początku jego pojawienia się w naszym kraju. Na
łamach tej publikacji gościmy zarówno przedstawicieli świata nauki, osoby zajmujące się na
co dzień rozwiązywaniem problemów społecznych, jak i przedstawicieli organizacji
pozarządowych. Wkład do tej publikacji wniosły zatem osoby co dzień jednoczące siły w
walce z HIV/AIDS – problemem nie tylko zdrowotnym, ale także społecznym,
ekonomicznym, czy – jak pokazują doświadczenia innych krajów – także politycznym.
Współpraca wszystkich środowisk zaangażowanych w walkę z epidemią ma w Polsce
swój szczególny wymiar, zwłaszcza w obliczu zagrożenia szybkiego rozprzestrzeniania się
HIV w krajach za naszą wschodnią granicą. Warto w tym miejscu zauważyć, że pomimo, iż
w regionie Europy Środkowej i Wschodniej główną drogą zakażeń pozostaje dożylne
stosowanie środków odurzających, w Polsce coraz bardziej istotną drogą zakażenia są
kontakty seksualne, a zjawisko to narasta niepokojąco szybko.
Biorąc pod uwagę bezwzględną konieczność intensyfikacji działań prewencyjnych oraz
poprawę jakości życia osób dotkniętych problemem HIV/AIDS w naszym kraju, należy
podkreślić, iż jedynym efektywnym sposobem walki z nasilającym się zagrożeniem epidemią
HIV/AIDS jest dalsze łączenie sił w codziennej pracy zarówno instytucji rządowych, jak i
organizacji pozarządowych, a także ochrona i poszanowanie praw człowieka oraz godności
ludzkiej także w aspekcie HIV/AIDS.
Anna Marzec-Bogusławska
Dyrektor Krajowego Centrum ds. AIDS
9
10
I. Zagadnienia epidemiologiczne
11
12
Michał Minałto
Włodzimierz Nowacki
Krajowe Centrum ds. AIDS
POLSKA - wybrane wskaźniki i tendencje demograficzne
Liczba ludności Polski według stanu na dzień 31 grudnia 2005 roku wynosiła 38 157 055
osób. Obecna sytuacja demograficzna charakteryzuje się spadkiem liczebności populacji,
który w najbliższej przyszłości może przełożyć się także na kształt relacji społecznych.
Tempo wzrostu liczby ludności od kilku lat maleje (od przełomu lat 80. i 90.), zaś od roku
1999 obserwuje się bezwzględny spadek liczby ludności, co jest głównie wynikiem
zmniejszającej się liczby urodzin1.
Odsetek ludności w wieku produkcyjnym w ogólnej liczbie ludności Polski w końcu 2003
roku wynosił 62,94%2. Od 1990 roku liczba osób bezrobotnych zmieniała się,
odzwierciedlając tym samym dynamikę wzrostu gospodarczego. Początek procesu
transformacji i okres gospodarczego załamania doprowadziły w latach 1993-1994 do wzrostu
wskaźnika bezrobocia do 14,2%. Tendencja ta została przezwyciężona w latach 1995-1997,
ale od roku 1998 nastąpił ponowny wzrost bezrobocia wzmocniony wejściem wyżu
demograficznego (urodzenia z pierwszej połowy lat 80.) na rynek pracy. Stopa bezrobocia w
końcu 2003 roku osiągnęła poziom 20%3.
Według Rządowego Centrum Studiów Strategicznych4 największy zasięg ubóstwa
odnotowano w 1990 roku. W latach 1995-1997 nastąpiło zahamowanie tej tendencji, a nawet
stopniowe obniżanie się (z 6,4% w 1994 r. do 4,3% w 1996 r.) zasięgu ubóstwa skrajnego
(poniżej granicy minimum egzystencji) oraz ubóstwa subiektywnego (poniżej poziomu
dochodów deklarowanych jako ledwo wystarczające) z 33% w 1994 do 30,8% w 1997 i 1998
r. Ubóstwo względne (poniżej 50% średnich miesięcznych wydatków ekwiwalentnych) nieco
wzrosło (z 13,5% w 1994 r. do 15,3% w 1997 r.). Osłabienie gospodarki w 1998 r. znalazło
odzwierciedlenie w rozszerzaniu się zasięgu ubóstwa. W 2000 r. w zasięgu ubóstwa skrajnego
znajdowało się 8,1% ogółu ludności (ok. 3 mln osób), wobec 5,6% w 1998 r. i 4,3% w
1996 r. Utrzymywała się również tendencja wzrostu zasięgu ubóstwa względnego (w 1999 r.
1
Biuletyn Statystyczny Ministerstwa Zdrowia, CSIOZ, 2005.
Rocznik Demograficzny 2004 – Główny Urząd Statystyczny, Warszawa 2004.
3
Rocznik Statystyczny Rzeczypospolitej Polskiej 2004, Warszawa 2004.
4
Rządowe Centrum Studiów Strategicznych. Sfera społeczna w okresie transformacji. Zjawiska i tendencje
Warszawa 2002.
2
13
16,5%, w 2000 r. 17,1%). W 2000 r. ubóstwo subiektywne wzrosło do 34,4%, a odsetek osób
poniżej tzw. ustawowej granicy ubóstwa, uprawnionych do pieniężnych świadczeń z pomocy
społecznej, ustalił się na poziomie ok. 14%5.
W roku 2004 Produkt Krajowy Brutto (PKB) na jednego mieszkańca wynosił 12 647
USD (44% przeciętnego poziomu PKB „starej” Unii Europejskiej – EU-15)6. Według
ostatnich danych wskaźnik HDI (Human Development Index) obejmujący średnią długość
życia, poziom wykształcenia i adjustowany PKB wynosi 0,858, co plasuje Polskę na 36.
pozycji w rankingu światowym. Dla porównania inne Państwa Członkowskie UE ze
wskaźnikiem HDI od 0,949 do 0,836 zajmują miejsca od 4. do 48., w tym najniżej w rankingu
spośród państw „starej” Unii (EU-15) na pozycji 27. z liczbą 0,904 punktów znajduje się
Portugalia. Słowenia osiągnęła taki sam wynik i jest tym samym najwyżej notowanym
państwem spośród EU-10, czyli nowych członków Wspólnoty7.
W Polsce wydatki na ochronę zdrowia w 2003 roku stanowiły 2,00% budżetu centralnego
i 2,35% budżetów władz samorządowych8. Według danych WHO Polska na ochronę zdrowia
przeznacza 6,1% PKB, z czego 27,6% to wydatki prywatne9. Generalnie w latach 1990-1998
wydatki na zdrowie kształtowały się na poziomie 6,2 – 6,6% PKB, a po 1998r. spadły do 5,7–
6,1% Ogólne wydatki na ochronę zdrowia na jednego mieszkańca Polski z uwzględnieniem
parytetu siły nabywczej wynoszą zaledwie 33% średniej państw Unii Europejskiej10.
Odnotowywana jest dominacja kosztów bieżących w strukturze wydatków (ponad 90%) oraz
znaczący wzrost (do 30%) wydatków prywatnych na zdrowie11.
5
Warunki życia ludności w 1999 r., 2000, Warszawa, GUS 2000; 2001; Budżety gospodarstw domowych w 2000
r., Informacja GUS, Warszawa 2001; Golinowska S., (red.), Polska Bieda, IPiSS, Warszawa 1996.
6
Dane OECD, ww.oecd.org (data dostępu: 17 sierpnia 2006 r.).
7
Human Development Report, UNDP, http://hdr.undp.org/statistics/data (data dostępu: 28 marca 2006 r.).
8
Rocznik Statystyczny Rzeczpospolitej Polskiej 2004, Warszawa 2004.
9
The Word Heath Report 2005, WHO.
10
Rządowe Centrum Studiów Strategicznych. Sfera społeczna w Polsce na tle Unii Europejskiej i krajów
kandydujących, Warszawa 2003.
11
OECD Health Data 2001.
14
Lek. Magdalena Rosińska
Państwowy Zakład Higieny
Dynamika sytuacji epidemiologicznej HIV/AIDS w Polsce w latach 1985 – 2005 na
podstawie danych nadzoru epidemiologicznego (surveillance) nad HIV/ AIDS
Wprowadzenie
Początek epidemii HIV/AIDS w Polsce miał miejsce w drugiej połowie lat 80. ubiegłego
wieku. Pierwsze zakażenia zgłoszono bowiem w roku 1985, a dotyczyły one sześciu chorych
na hemofilię, czterech mężczyzn homo- lub biseksualnych oraz kobiety świadczącej usługi
seksualne. Osoby te mieszkały na terenie ówczesnych województw: warszawskiego (4),
gdańskiego, łódzkiego (po 2), rzeszowskiego, toruńskiego i wrocławskiego (po 1).
Na przełomie lat 80. i 90. wirus HIV zaczął szybko rozprzestrzeniać się w środowiskach
osób wstrzykujących narkotyki, co spowodowało gwałtowny wzrost liczby wykrywanych
zakażeń. Największą jak dotąd liczbę zakażeń odnotowano w roku 1990 i było to 809 zakażeń
(21,2 na 1 mln ludności). W pierwszej połowie lat 90. nastąpił spadek zakażeń do około 400
nowo wykrywanych rocznie, a następnie w latach 2004–2005 powolny wzrost do około 650
180
900
160
800
140
700
120
600
100
500
80
400
60
300
40
200
20
100
0
Liczba nowowykrywanych zakażeń HIV
Liczba zachorowań na AIDS / zgonów chorych na AIDS
(17 na 1 mln ludności) (Ryc. 1).
0
1986
1987
1988
1989
1990
1991
1992
1993
1994
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
2005
Rok rozpoznania / zgonu
AIDS
Zgony
HIV
Rycina 1. Zakażenia HIV, zachorowania na AIDS i zgony chorych na AIDS w latach 1986-2005.
15
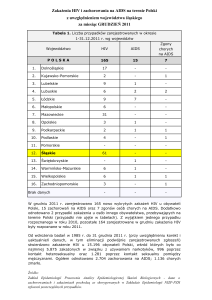
Zakażenia HIV są obecnie wykrywane na terenie całego kraju, przy czym najwyższy
wskaźnik (ponad 40 na 1 mln. ludności) obserwuje się w ostatnich latach na terenie obecnego
województwa dolnośląskiego.
Pierwsze zachorowania na AIDS w Polsce zgłoszono w 1986 roku. Od tego czasu
obserwujemy stały wzrost zachorowań (por. Ryc. 1). W 2004 roku zgłoszono 171
zachorowań, a w 2005 roku 187, z tym, że z uwagi na opóźnienia w zgłaszaniu część
zachorowań rozpoznanych w 2005 r. zostanie najprawdopodobniej zgłoszona w 2006 r.
Zachorowania na AIDS dotyczą najczęściej osób zakażonych poprzez wstrzykiwanie
narkotyków, przez kontakty hetero – lub homoseksualne (w latach 2000–2005 odpowiednio
52%, 18% i 15%). W tych też latach 25% wszystkich zgłaszanych zachorowań nas AIDS
wystąpiło wśród mieszkańców województwa dolnośląskiego.
Od wprowadzenia rutynowego systemu nadzoru epidemiologicznego (1986 r.) nad
HIV/AIDS w Polsce do końca marca 2006 zarejestrowano 10037 zakażeń HIV (wśród nich
5374 tj. 54% zakażonych poprzez wstrzykiwanie narkotyków, 637 wśród mężczyzn homolub biseksualnych, 508 zakażonych drogą kontaktów heteroseksualnych, 92 dzieci matek
zakażonych HIV, 19 chorych na hemofilię i 3393, czyli 34%, dla których nie podano
prawdopodobnej drogi zakażenia), 1757 zachorowań na AIDS (wśród nich 909, tj. 52%
zakażonych poprzez wstrzykiwanie narkotyków, 353 wśród mężczyzn homo- lub
biseksualnych, 289 zakażonych drogą kontaktów heteroseksualnych, 40 dzieci matek
zakażonych HIV, 7 chorych na hemofilię i 155, czyli 9%, dla których nie podano
prawdopodobnej drogi zakażenia) oraz 812 zgonów chorych na AIDS (wśród nich 409, tj.
50% ogółu zakażonych drogą wstrzykiwania narkotyków).
System nadzoru epidemiologicznego (surveillance) nad HIV/AIDS w Polsce
Rutynowy system monitorowania HIV/AIDS opiera się na zgłaszaniu zakażeń HIV,
zgłaszaniu zachorowań na AIDS i zgonów chorych na AIDS i wynika obecnie z Ustawy o
chorobach zakaźnych i zakażeniach (Dz. U. Nr 126, poz. 1384 z późn. zmian.) i
odpowiednich rozporządzeń1. Na poziomie krajowym zbieraniem danych epidemiologicznych
1
Rozporządzenie ministra zdrowia z dnia 22 kwietnia 2003 r. w sprawie wzorów formularzy zgłoszeń
podejrzenia zakażenia lub zachorowania na chorobę zakaźną, rozpoznania zachorowania na chorobę zakaźną
oraz podejrzenia lub stwierdzenia zgonu z powodu choroby zakaźnej oraz sposobu ich przekazywania,
Rozporządzenie ministra zdrowia z dnia 22 kwietnia 2003 r. w sprawie sposobu prowadzenia rejestrów
zachorowań na choroby zakaźne i dodatnich wyników badań laboratoryjnych oraz sporządzania raportów o
zarejestrowanych przypadkach, Rozporządzenie ministra zdrowia z dnia 8 września 2005 r. w sprawie wzorów
formularzy zgłoszeń dodatnich wyników badań laboratoryjnych w kierunku biologicznych czynników
chorobotwórczych oraz sposobu ich przekazywania, Rozporządzenie ministra zdrowia z dnia 8 września 2005 r.
16
zajmuje się na zlecenie Głównego Inspektora Sanitarnego Zakład Epidemiologii
Państwowego Zakładu Higieny (www.pzh.gov.pl/epimeld). Informacje o nowo wykrytych
zakażeniach HIV i przypadkach zdiagnozowanych jako AIDS, a także zgonach z powodu
AIDS dotyczą zarówno obywateli polskich, jak i cudzoziemców przebywających na terenie
RP. Dodatnie wyniki badań potwierdzających zakażenie HIV (immunoblot, wykrycie kwasu
nukleinowego wirusa HIV) zgłaszane są przez kierowników laboratoriów wykonujących takie
badania oraz przez lekarzy, którzy rozpoznają zakażenie HIV. Do wejścia w życie przepisów
Ustawy o chorobach zakaźnych i zakażeniach kierownicy laboratoriów zgłaszali dodatnie
wyniki badań bezpośrednio do Zakładu Epidemiologii PZH. Obecnie zobowiązani są
przekazać je właściwemu terytorialnie Państwowemu Wojewódzkiemu Inspektorowi
Sanitarnemu (art. 21 pkt. 3 Ustawy o chorobach zakaźnych i zakażeniach). Podobnie powinni
postąpić lekarze, którzy rozpoznają zakażenie HIV lub AIDS (art. 20 pkt. 5). Według Ustawy
zgłoszeniom podlegają jedynie zgony z powodu choroby HIV. Jednakże biorąc pod uwagę, że
monitorowanie umieralności osób z chorobą HIV jest niezbędne w celu oszacowania liczby
osób żyjących z HIV/AIDS, jak również monitorowania zmieniających się przyczyn zgonów
tych osób, informacja o zgonie osoby z chorobą HIV traktowana jest jako niezbędna do
rozpoznania i oceny sytuacji epidemiologicznej (art. 21 pkt. 7). Należy jednak zaznaczyć, że
w celu zmniejszenia obciążenia lekarzy obowiązkiem zgłaszania optymalne monitorowanie
umieralności osób żyjących z HIV/AIDS powinno zostać zintegrowane ze statystyką
publiczną prowadzoną przez Główny Urząd Statystyczny.
Zgłoszenia zakażenia bądź zachorowania dokonuje się imiennie, podając również numer
PESEL, chyba, że osoba zakażona zastrzeże część swoich danych osobowych. W takiej
sytuacji w zgłoszeniu powinny znaleźć się co najmniej następujące dane: inicjały imienia i
nazwiska lub hasło, wiek, płeć, miejsce stałego pobytu, w tym województwo (art.21 pkt.8).
Zgony podlegają zgłoszeniom imiennym. W oparciu o inicjały, płeć i datę urodzenia w
Zakładzie Epidemiologii PZH prowadzony jest rejestr zgłoszeń zakażeń. Umożliwia to
eliminację zgłoszeń powtórnych badań osób, u których zakażenie zostało już wcześniej
rozpoznane. Szacuje się, że zgłoszenia powtórne stanowią około 30% wszystkich zgłoszeń,
stąd możliwość ich identyfikacji jest istotnym elementem monitorowania epidemii HIV/AIDS
w Polsce.
zmieniające rozporządzenie w sprawie wzorów formularzy zgłoszeń podejrzenia zakażenia lub zachorowania na
chorobę zakaźną, rozpoznania zachorowania na chorobę zakaźną oraz podejrzenia lub stwierdzenia zgonu
z powodu choroby zakaźnej oraz sposobu ich przekazywania.
17
Niekorzystnym zjawiskiem w ostatnich kilku latach jest niezadowalająca kompletność
zgłoszeń nowo rozpoznanych zakażeń HIV, a zwłaszcza brak danych na temat drogi
zakażenia, co jest kluczową informacją z punktu widzenia skutecznego przeciwdziałania
epidemii HIV/AIDS w Polsce. Z uwagi na fakt, że takie informacje nie zawsze są dostępne
z poziomu laboratorium referencyjnego, wagi nabiera zgłaszanie tych przypadków przez
lekarzy, którzy mają bezpośredni kontakt z pacjentem. W najbliżej przyszłości konieczna
będzie zatem poprawa współpracy pomiędzy klinicystami a osobami prowadzącymi nadzór
epidemiologiczny,
wyznaczonymi
przez
Państwowych
Wojewódzkich
Inspektorów
Sanitarnych.
Trudności w monitorowaniu HIV/AIDS niewątpliwie nastręcza fakt, że wiele osób
zakażonych nie poddaje się badaniom w kierunku HIV i nie jest świadoma swojego statusu
serologicznego. Przed erą skutecznej terapii antyretrowirusowej wiarygodnych, choć
opóźnionych informacji na temat rozwoju epidemii, dostarczało monitorowanie zachorowań
na AIDS. Obecnie jednak zachorowania na AIDS dotyczą w zasadzie jedynie osób, które albo
nie były świadome swojego statusu, albo nie zostały objęte opieką medyczną z różnych
przyczyn, albo u których doszło do niepowodzenia terapii. Aby uzyskać pełniejszy obraz
sytuacji epidemiologicznej zbierane są dane na temat osób badanych w kierunku HIV (dane
zagregowane), a także prowadzone są badania przekrojowe w wybranych grupach ryzyka.
Badania przekrojowe są uznanym narzędziem służącym monitorowaniu epidemii HIV/AIDS i
w wielu krajach europejskich są prowadzone na zasadzie corocznie realizowanych
programów. Dodatkowych informacji dostarcza również monitoring kobiet ciężarnych2 i
badania donacji krwi3.
Zgodnie z Decyzją Parlamentu Europejskiego i Rady 2119/98/KE oraz Decyzjami
Komisji Europejskiej 2002/253/KE i 2000/96/KE, a wcześniej dzięki porozumieniom
międzynarodowym w ramach Światowej Organizacji Zdrowia, nadzór epidemiologiczny nad
HIV/AIDS został na terenie Regionu Europejskiego ŚOZ ujednolicony poprzez przyjęcie
wspólnych definicji przypadku i gromadzenie informacji na temat epidemiologii HIV/AIDS
na terenie Europy. Obecnie stosowane definicje zostały opracowane w następujących latach:
a) 1993 – zachorowanie na AIDS osoby dorosłej;
b) 1995 – zachorowanie na AIDS dziecka (do roku 2005 dziecka do 13. r.ż., obecnie do
15. r.ż.);
2
Zob. artykuł T. Niemca Profilaktyka zakażeń wertykalnych w Polsce w latach 1985-2005 w niniejszym tomie
(przyp. red. tomu).
3
Zob. artykuł E. Brojer i M. Łętowskiej Transfuzje krwi a ryzyko zakażenia HIV w niniejszym tomie (przyp. red.
tomu).
18
c) 2002 - zakażenie HIV (definicja UE).
W ramach współpracy ogólnoeuropejskiej kraje członkowskie Regionu dostarczają do
Europejskiego Centrum Monitorowania HIV/AIDS – EuroHIV (www.eurohiv.org) dane o
zgłoszonych zakażeniach wirusem HIV, zachorowaniach na AIDS, jak również dane
dotyczące liczby wykonywanych na terenie kraju badań w kierunku HIV oraz
rozpowszechnienia zakażenia w grupach kluczowych do oceny sytuacji (osoby podejmujące
ryzykowne zachowania, kobiety w ciąży, krwiodawcy).
HIV/AIDS wśród kobiet i wśród osób młodych
Przyjęte w ostatnich latach deklaracje współpracy międzynarodowej podkreślają, że
epidemia HIV/AIDS dotyka w znacznym stopniu osoby młode, jak również kobiety. W
Polsce do końca marca 2006 zgłoszono 2358 (23% ogółu) zakażeń wśród kobiet i 7529 (75%
ogółu) wśród mężczyzn (w pozostałych zgłoszeniach nie podano płci osoby). Odsetek kobiet
wśród osób z nowo rozpoznanym zakażeniem HIV stopniowo wzrastał od około 20% na
początku lat 90. do około 27% w latach 2000-2005. Najwyższy odsetek kobiet odnotowano w
2003 roku, tj. 29%.
Od wdrożenia monitorowania HIV wykryto 6255 zakażeń HIV (62% ogółu) wśród osób
poniżej 30. r. ż., z tego 2576 (26% ogółu) wśród osób poniżej 25. r. ż.. Średni wiek osób, u
których stwierdzono zakażenie HIV, wzrastał systematycznie od 26. r. ż. na początku lat 90.
do 32. r. ż. obecnie (od 27,5 do 32,5 lat wśród mężczyzn i od 24 do 28,5 lat wśród kobiet).
Szczyt wykrywanych zakażeń wśród kobiet przypada na 22. r. ż., a wśród mężczyzn na 24.
rok życia. Ponadto kobiety stanowią aż 46% wszystkich zakażeń wykrytych u osób w wieku
15–19 lat, 25% wśród osób w wieku 20-29 lat, a jedynie 16% wśród osób w wieku 30 lat lub
powyżej (Ryc. 2).
19
71
Mężczyźni
66
Kobiety
61
56
Wiek (lata)
51
46
41
36
31
26
21
16
10
5
0
200
150
100
50
0
50
100
150
200
250
300
350
400
450
500
Liczba przypadków
Ryc. 2. Rozkład nowo wykrywanych zakażeń HIV według wieku i płci. Polska 1985 – 2005.
Wśród kobiet odnotowano 1299 zakażeń związanych z wstrzykiwaniem narkotyku (55%
ogółu, 84% zakażeń o znanej drodze transmisji) oraz 192 zakażenia, do których doszło
najprawdopodobniej drogą kontaktów heteroseksualnych (7% ogółu, 11% zakażeń od znanej
drodze transmisji). Zakażenia drogą kontaktów seksualnych wśród kobiet od połowy lat 90.
do 2003 roku stanowiły od 9% do 15%, natomiast w latach 2004-2005 wyniosły odpowiednio
22% i 34% zakażeń o znanej drodze transmisji. Towarzyszył temu spadek zakażeń drogą
wstrzykiwania narkotyków. Wśród mężczyzn odnotowano podobny trend – zakażenia drogą
kontaktów heteroseksualnych nie przekraczały w latach 90. 10% zakażeń o znanej drodze
transmisji, zaś w 2004 r. i 2005 r. stanowiły odpowiednio 12% i 22%. W 2005 r. zwiększył
się również udział procentowy zakażeń drogą kontaktów homoseksualnych do 20%, przy
wartościach wahających się w granicach 9% – 15% w ciągu poprzedzających 10 lat. Wśród
osób, u których wykryto zakażenie HIV w wieku 15 – 24 lata, do roku 2004 prawie 90%
zakażeń o znanej drodze transmisji wiązało się z wstrzykiwaniem narkotyków. W 2005 roku
jednak proporcja ta uległa znacznemu zmniejszeniu do 68%, wzrósł natomiast odsetek
zakażeń drogą heteroseksualną do 23% (poprzednio mieścił się w granicach 2–9%).
Zachorowania na AIDS zarejestrowane do 31 marca 2006 dotyczą w 20% kobiet (354) i
aż w 80% mężczyzn (1403). Średni wiek w momencie rozpoznania pierwszego epizodu AIDS
wyniósł 34,7 lat i wahał się od 33,1 w roku 2001 i 33,4 lat w roku 1998 do 36,3 w roku 2005 i
20
38,7 lat w roku 1990. Sto dziewięćdziesiąt dwa zachorowania (10%) to zachorowania wśród
osób w wieku poniżej 25. roku życia. Kobiety były średnio młodsze niż mężczyźni w
momencie zachorowania na AIDS (średni wiek odpowiednio 30,6 lat i 35,8 lat). Wśród kobiet
25% zachorowań stanowiły zachorowania poniżej 25 r. ż., w porównaniu do 7% wśród
mężczyzn. Wskazuje to na zakażanie się kobiet w młodszym wieku niż mężczyzn, a podobną
tendencję obserwuje się niezależnie od drogi przeniesienia zakażenia (Ryc. 3).
73
66
Mężczyźni
61
Kobiety
57
53
49
Wiek (lata)
45
41
37
33
29
25
21
17
9
4
0
30
20
10
0
10
20
30
40
50
60
70
80
90
Liczba przypadków
Ryc. 3. Rozkład nowo wykrywanych zachorowań na AIDS według wieku i płci. Polska 1985 – 2005.
Wśród kobiet chorych na AIDS zakażenia poprzez wstrzykiwanie narkotyków stanowią
55%. Odsetek ten był wyższy w pierwszej połowie lat 90. około 70%, a w latach 1995-2005
wahał się od 42% w 2001 roku do 66% w 2003 r. Zakażenia drogą kontaktów
heteroseksualnych stanowią 30% przypadków AIDS wśród kobiet, kolejne 6% to zakażenia
odmatczyne (brak danych na temat drogi zakażenia dotyczy 9% przypadków AIDS wśród
kobiet). Zachorowania na AIDS wśród mężczyzn w 51% dotyczą osób wstrzykujących
narkotyki, w 25% mężczyzn mających kontakty homoseksualne, w 13% zakażonych drogą
kontaktów heteroseksualnych i w 1% zakażonych wertykalnie. W 9% przypadków brak jest
danych na temat drogi transmisji.
Wśród 142 osób w wieku 15–24 lata, u których rozpoznano AIDS, dominowały osoby
zakażone drogą wstrzykiwania substancji odurzających (96, tj. 68%). Ponadto w 23
21
przypadkach (16%) były to osoby zakażone drogą kontaktów heteroseksualnych, a w 14
(10%) mężczyźni mający kontakty homoseksualne. Zachorowania osób zakażonych drogą
kontaktów heteroseksualnych w tej grupie wiekowej były stosunkowo częstsze w drugiej
połowie lat 90. (20% ogółu zachorowań), natomiast w latach 2000–2005 stanowiły 16%
ogółu zachorowań.
HIV/AIDS wśród osób wstrzykujących substancje odurzające
W grupie osób uzależnionych wstrzykujących narkotyki doszło do wybuchu epidemii
HIV na przełomie lat 80. i 90., kiedy stanowili oni ponad 80% wszystkich osób, u których
rozpoznawano zakażenie HIV. Najprawdopodobniej dzięki szybkiemu wprowadzeniu
programów redukcji szkód, działań edukacyjnych, a także zmieniającemu się wzorcowi
przyjmowania narkotyków sytuacja uległa poprawie i na początku lat 90. zaobserwowano
znaczny spadek nowo wykrywanych zakażeń wśród osób wstrzykujących narkotyki. Osoby te
jednak nadal pozostają grupą najbardziej narażoną na zakażenie HIV. Obecnie stanowią około
70% nowo wykrywanych zakażeń HIV, dla których podana jest droga zakażenia.
Rozpowszechnienie HIV w tej grupie również utrzymuje się na wysokim poziomie (ok. 1015% wśród osób badanych diagnostycznie). Może to jednak wiązać się ze zmniejszającym się
zainteresowaniem
tą
formą
przyjmowania
narkotyków,
mniejszą
liczbą
osób
rozpoczynających wstrzykiwanie narkotyków i w konsekwencji pozostawaniem w tej grupie
osób wstrzykujących już od długiego czasu, o łącznie wyższej skumulowanej ekspozycji na
wirusa HIV (Ryc. 4).
22
9000
12
8000
Liczba badań
6000
8
5000
6
4000
3000
4
Liczba zakażeń HIV / 100 badań
10
7000
2000
2
1000
Liczba badań
20
04
20
03
20
02
20
01
20
00
19
99
19
98
19
97
19
96
19
95
19
94
19
93
19
92
19
91
19
90
19
89
19
88
19
87
0
19
86
19
85
0
Liczba nowowykrytych zakażeń HIV na 100 badań
Rycina 4. Liczba wykonywanych badań diagnostycznych i częstość wykrywania nowo rozpoznanych
zakażeń HIV wśród osób wstrzykujących narkotyki, Polska 1989 – 2004.
Osoby zakażone poprzez wstrzykiwanie narkotyku stanowią nadal około połowę
wszystkich rejestrowanych przypadków AIDS (w 2004 r. 45%, w 2005 r. 52%). Roczna
liczba zachorowań jest stabilna, bez tendencji spadkowej. W latach 2004–2005 88% chorych
nie było leczonych antyretrowirusowo przed rozpoznaniem HIV. Odzwierciedla to trudności
w objęciu tej grupy odpowiednią opieką medyczną, ponieważ (jak wykazują badania)
większość z zakażonych w tej grupie jest świadoma swojego statusu serologicznego.
HIV/AIDS w innych populacjach szczególnie narażonych na ryzyko zakażenia HIV
Do czasu wybuchu epidemii wśród wstrzykujących narkotyki w 1990 r. około 50%
zakażeń HIV w Polsce wykryto wśród mężczyzn mających kontakty homoseksualne. Od tego
czasu odsetek zakażeń drogą kontaktów homoseksualnych wahał się w granicach 10%. W
latach 1999–2004 średnio 458 mężczyzn rocznie wykonywało badania w kierunku HIV
z powodu kontaktów seksualnych z innymi mężczyznami. Wśród tych osób zakażenie HIV
stwierdzano z częstością od 4,2% w 2003 r. do 9,8% w 1999 r. W latach 2001–2004 odsetek
ten ustabilizował się na poziomie nieprzekraczającym 5%. Z kolei najwięcej zachorowań na
23
AIDS w tej grupie odnotowano w drugiej połowie lat 90. (szczyt zachorowań, 30
przypadków, wystąpił w 1999 r.), obecnie obserwuje się ich spadek.
Rejestrowany w ostatnich latach wzrost liczby zakażeń poprzez kontakty heteroseksualne
może wskazywać na rozprzestrzenianie się epidemii HIV/AIDS poza grupy szczególnie
narażone. Niestety, w większości przypadków brak jest danych, co do ewentualnej grupy
ryzyka partnerów seksualnych. Rejestrowana większa liczba zakażeń tą drogą odzwierciedla
również rosnącą częstość wykrywania zakażenia HIV w grupie osób badanych z powodu
podejmowanych ryzykownych kontaktów heteroseksualnych. W 2002 r. wykonano w tej
grupie co najmniej 9401 badań, w 2003 r. 7316, a w 2004 r. 5702 badania, a częstość
wykrywania zakażenia wzrosła z 0,2% w 2002 do 0,6% w 2004 r., co może sygnalizować
niekorzystny trend i wymaga dalszych badań. Uwagę zwraca również stosunkowo niska
częstość wykrywania zakażeń HIV wśród kobiet świadczących usługi seksualne. W latach
1999–2004 na 1684 zrobionych badań wykryto 5 kobiet zakażonych (0,3%).
W tym miejscu należy jednak zaznaczyć, że większość osób badanych w Polsce w
kierunku HIV jest badana bez podania grupy ryzyka. Są to często badania przesiewowe,
wśród hospitalizowanych pacjentów, w celu otrzymania wizy lub wymagane do pracy. Są
wśród nich także badania wykonywane przez laboratoria, w których nie prowadzi się
statystyki na temat możliwej ekspozycji na zakażenie.
W Polsce do końca marca 2006 zgłoszono 92 zakażenia wertykalne. Wskutek braku do
2006 roku ogólnokrajowego programu badań przesiewowych w kierunku HIV kobiet w ciąży
obserwowano wzrost liczby zakażeń wertykalnych. W przeliczeniu na 100 tysięcy żywych
urodzeń liczba zgłoszonych zakażeń wertykalnych wyniosła 1,7 w 2003 r. i 2,8 w 2004 r.
Wzrosła również zapadalność na AIDS wśród dzieci do 15. roku życia.. W latach 1990–1994
wyniosła ona 0,06 na 1 milion dzieci rocznie, w latach 1995–1999 0,29, zaś w latach 2000–
2004 0,67 na 1 milion dzieci rocznie (Ryc. 5).
24
Liczba wertykalnych zakażeń HIV na 100 tys. żywych urodzeń
3,5
3
2,5
2
1,5
1
0,5
0
1989
1990
1991
1992
1993
1994
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
Rok urodzenia
Rycina 5. Liczba wertykalnych zakażeń HIV na 100 tysięcy żywych urodzeń w latach 1989 – 2004.
Praktycznie całkowicie nierozpoznany pozostaje problem zakażeń przenoszonych w
placówkach służby zdrowia, niezwiązanych z przetaczaniem krwi. Udokumentowanie w
ciągu ostatnich dwóch lat kilku przypadków zakażeń dzieci rodziców seronegatywnych,
których właściwie jedynym czynnikiem ryzyka był pobyt w szpitalu, wskazuje, że do
zakażenia może dochodzić również tą drogą.
Późne rozpoznania HIV
Za późne rozpoznanie HIV uznaje się rozpoznanie w momencie, gdy choroba HIV osiąga
stopień zaawansowania klinicznego odpowiadający AIDS. Liczba późnych rozpoznań
wzrosła w latach 2000-2004 ponad dwukrotnie (40 rozpoznane w 2000 roku i 86
rozpoznanych w 2004 roku), co świadczy o rosnącej grupie osób żyjących z HIV bez
świadomości
zakażenia,
a zatem
pozbawionych
możliwości
wdrożenia
leczenia
antyretrowirusowego w odpowiednim momencie, przed rozwinięciem pełnoobjawowego
AIDS (Ryc. 6).
25
100
90
Liczba późnych rozpoznań HIV
80
70
60
50
40
30
20
10
0
1986
1988
1990
1992
1994
1996
1998
2000
2002
2004
Rok rozpoznania
Rycina 6. Liczba późnych rozpoznań zakażenia HIV, Polska 1986 – 2005.
W przeciwieństwie do ogółu przypadków zachorowań na AIDS w latach 2000–2004
wśród osób z późno rozpoznanym zakażeniem HIV dominują zakażeni drogą kontaktów
seksualnych (homoseksualną – 23% wśród zachorowań na AIDS osób o znanej drodze
zakażenia lub heteroseksualną – 29%). Polska ma jeden z niższych w Europie wskaźnik
liczby wykonywanych badań z wykluczeniem badań donacji krwi w przeliczeniu na liczbę
mieszkańców (3,2 na 1000 mieszkańców w latach 2003-2004; dla większości krajów Unii
Europejskiej wskaźnik ten przekracza 20 na 1000 mieszkańców), co po części wynikało
z braku programu monitorowania kobiet w ciąży, jednakże może też wskazywać na zbyt niski
dostęp do badań w kierunku HIV lub zbyt małe zainteresowanie nimi.
Podsumowanie
Rutynowy system zgłoszeń i rejestracji choroby HIV jest obciążony przede wszystkim
niepełnym
rozpoznawaniem
oraz
niekompletnym
zgłaszaniem,
a niekiedy
również
opóźnieniem w zgłaszaniu. Z tego względu należy liczyć się z faktem, że liczba osób
żyjących z HIV/AIDS w Polsce, jak również liczba zachorowań na AIDS i zgonów chorych
na AIDS jest z dużym prawdopodobieństwem wyższa od rejestrowanej na podstawie
26
zgłoszeń. Dotychczas nie przeprowadzono oceny stopnia zgłaszania HIV/AIDS, ani oceny
rzeczywistego rozpowszechnienia zakażenia HIV w naszym kraju. Na podstawie dostępnych
danych można jednak wnioskować, że liczba osób żyjących z HIV/AIDS w Polsce sięga
obecnie kilkudziesięciu tysięcy. Wiele z tych osób nie jest świadoma zakażenia, co
potwierdza rosnąca liczba późnych rozpoznań HIV.
Sytuacja epidemiologiczna zakażeń HIV i AIDS w Polsce była i w dużym stopniu nadal
jest kształtowana przez szerzenie się HIV wśród stosujących środki odurzające drogą dożylną.
Choć jej ocenę znacznie utrudnia rosnący odsetek zakażonych zgłaszanych bez określenia
drogi przeniesienia HIV, coraz wyraźniej zaznacza się wzrost znaczenia kontaktów
heteroseksualnych jako drogi transmisji HIV. Obecnie, gdy monitorowanie zakażeń HIV
uznaje się za główne źródło informacji o dynamice sytuacji epidemiologicznej HIV/AIDS,
poprawa
tego
monitoringu
jest
kluczowym
problemem
rutynowego
nadzoru
epidemiologicznego nad HIV/AIDS. Optymalnie nadzór epidemiologiczny nad HIV powinien
zostać poszerzony o szacowanie zapadalności (a nie wykrywalności) HIV w oparciu o
badania wykrywające wczesne zakażenia HIV.
Zapadalność na AIDS dostarcza w tej chwili głównie informacji na temat osób żyjących
z HIV/AIDS nieobjętych z różnych powodów odpowiednią opieką medyczną. Stały wzrost
liczby zachorowań pomimo upływu już ponad 15 lat od szczytu zakażeń na początku lat 90. w
dużej mierze spowodowany jest właśnie wzrostem liczby osób, u których zakażenie HIV jest
rozpoznawane równocześnie z AIDS.
27
28
II. Zagadnienia organizacyjno-finansowe
29
30
Maryla Rogalewicz
Krajowe Centrum ds. AIDS
Zadania Krajowego Centrum ds. AIDS w obszarze HIV/AIDS
Krajowe Centrum ds. AIDS jest agendą Ministerstwa Zdrowia, dysponentem środków z
budżetu ministra na zapobieganie i zwalczanie HIV/AIDS odpowiadającym za koordynację
działań mających na celu zwalczanie epidemii HIV/AIDS w Polsce. Istnieje od 1993 r.,
początkowo jako Krajowe Biuro Koordynacyjne ds. Zapobiegania AIDS, a od 2003 roku już
jako Krajowe Centrum ds. AIDS na podstawie zarządzenia ministra zdrowia z dnia 16
czerwca 2003 r. (Dz. Urz. MZ. 03.07.57 i Dz. Urz. MZ. 04.07.73 ) oraz z 28 czerwca 2006 r.
(Dz.Urz. MZ.06.09.45). Zgodnie z tym zarządzeniem Krajowe Centrum ds. AIDS:
1) podejmuje działania mające na celu realizację zadań z zakresu HIV/AIDS;
2) opracowuje projekt Krajowego Programu Zwalczania AIDS i Zapobiegania Zakażeniom
HIV oraz koordynuje i monitoruje jego wykonanie, we współpracy w tym zakresie z
innymi podmiotami realizującymi zadania w ramach programu, którego podstawą jest
Rozporządzenie Rady Ministrów z dnia 13 września 2005 r. w sprawie Krajowego
Programu Zwalczania AIDS i Zapobiegania Zakażeniom HIV (Dz. U. Nr 189, poz. 1590);
3) opracowuje harmonogramy realizacji zadań przypisanych w Krajowym Programie
ministrowi zdrowia;
4) inicjuje i wdraża działania merytoryczne i organizacyjne zmierzające do zapobiegania i
zwalczania
HIV/AIDS
oraz
poprawy
jakości
życia
osób
zakażonych
HIV
i chorych na AIDS, a także przeciwdziałania izolacji społecznej i poczuciu wyobcowania
tych osób;
5) zleca, finansuje, monitoruje i nadzoruje realizację zadań zleconych, obejmujących:
a) profilaktykę i leczenie antyretrowirusowe;
b) inne formy służące ograniczaniu rozprzestrzeniania się zakażeń HIV, a także
poprawy jakości życia osób zakażonych HIV i chorych na AIDS,
przeciwdziałaniu izolacji społecznej i poczuciu wyobcowania tych osób;
6)
prowadzi działalność informacyjno-oświatową na temat HIV/AIDS oraz organizuje
działalność profilaktyczno-edukacyjną i wydawniczą w tym zakresie;
7)
organizuje i inicjuje szkolenia (w tym również zakończone egzaminem), wystawia
certyfikatów dla osób realizujących zadania w ramach Krajowego Programu;
31
8)
inicjuje, wspiera i prowadzi analizy oraz badania nad problematyką zapobiegania i
zwalczania HIV/AIDS;
9)
dokonuje ocen projektów programów profilaktycznych, leczniczych, badawczych i
rehabilitacyjnych pod kątem ich skuteczności w zakresie zapobiegania i zwalczania
HIV/AIDS;
10) zakupuje i dystrybuuje leki antyretrowirusowe, monitoruje i koordynuje ich
wykorzystanie w zakładach opieki zdrowotnej na terenie kraju oraz prowadzi
informatyczną bazę danych w tym zakresie;
11) inicjuje opracowania standardów postępowania w zakresie zapobiegania, diagnostyki i
leczenia osób zakażonych HIV i chorych na AIDS;
12) współpracuje z konsultantami krajowymi w dziedzinie chorób zakaźnych, diagnostyki
laboratoryjnej i epidemiologii;
13) współpracuje
z
organizacjami
krajowymi
zajmującymi
się
zapobieganiem
i
zwalczaniem HIV;
14) udziela pomocy fachowej podmiotom realizującym zadania w zakresie zapobiegania i
zwalczania HIV/AIDS, w tym jednostkom samorządu terytorialnego oraz innym
podmiotom,
prowadzącym
działalność
oświatowo-informacyjną,
profilaktyczną,
leczniczą, rehabilitacyjną i readaptacyjną;
15) inicjuje i realizuje działania mające na celu współpracę międzynarodową w zakresie
walki z epidemią HIV/AIDS;
16) współpracuje z organizacjami międzynarodowymi zajmującymi się zapobieganiem i
zwalczaniem
HIV/AIDS
oraz
koordynuje
realizację
wybranych
programów
międzynarodowych na terenie kraju;
17) współuczestniczy w koordynacji realizacji Programu Rozwoju Narodów Zjednoczonych
(UNDP) w części dotyczącej zapobiegania i zwalczania HIV/AIDS w zakresie
finansowanym z budżetu państwa;
18) inicjuje prace oraz opiniuje projekty aktów prawnych, których przedmiotem jest
zapobieganie i zwalczanie HIV/AIDS;
19) powołuje Kapitułę przyznającą wyróżnienie „Czerwona Kokardka” osobom w
szczególny sposób przyczyniającym się do poprawy jakości życia osób żyjących z HIV,
chorych na AIDS, bądź też wnoszącym istotny wkład w działania profilaktyczne w
dziedzinie HIV/AIDS w Polsce;
32
20) przyznaje w imieniu ministra zdrowia doroczne nagrody z okazji obchodów Światowego
Dnia AIDS dla osób szczególnie zaangażowanych w walkę z epidemią HIV/AIDS w
Polsce;
21) wykonuje inne zadania zlecone przez ministra zdrowia.
Działania profilaktyczne1 prowadzone przez Krajowe Centrum ds. AIDS realizują
politykę państwa w zakresie HIV/AIDS w oparciu o obowiązujące przepisy prawne. Centrum
inicjuje programy, dokonuje ich ocen oraz wdraża postępowania konkursowe w celu
wyłonienia podmiotu do wykonania zadań, przyznając tym samym dotacje na ich wykonanie.
Funkcjonująca od 2003 r. Ustawa o działalności pożytku publicznego i o wolontariacie
oraz jej rozporządzenia wykonawcze regulują zakres zadań publicznych, które mogą być
finansowane w ramach tych uregulowań, tryb postępowania oraz podmioty uprawnione do
ubiegania się o środki finansowe na działalność profilaktyczną. Innym trybem przekazywania
środków publicznych na realizację zadań profilaktycznych stosowanym w Krajowym
Centrum ds. AIDS jest procedura udzielania zamówień publicznych na wykonanie usług w
myśl obowiązującej ustawy prawo zamówień publicznych z dnia 29 stycznia 2004 r.
Oprócz działań profilaktycznych wynikających ze ścisłych uregulowań prawnych,
Krajowe Centrum angażuje się w mniej konwencjonalne działania, charakteryzujące się tym,
że przy stosunkowo niewielkich kosztach własnych docierają do szerokiego kręgu odbiorców.
Do takich działań należał między innymi konkurs na komiks o tematyce HIV/AIDS
przygotowany we współpracy z Dennisem Wojdą i Przemysławem Truścińskim. W konkursie
(ku zaskoczeniu organizatorów) udział wzięli najbardziej znani artyści rysownicy. Zbiór
nagrodzonych komiksów, oprócz niewątpliwych wartości dydaktycznych, posiadał również
wartość artystyczną. Został bardzo dobrze oceniony przez krytyków i bardzo chętnie sięgała
po niego młodzież. Całkiem niezamierzonym efektem była wartość kolekcjonerska, jakiej z
czasem nabrał. To przedłużyło jego czas oddziaływania i sprawiło, że do dzisiaj jest on
poszukiwanym wydawnictwem.
Innym przykładem wykorzystania tradycyjnej formy przekazu dla niekonwencjonalnych
działań profilaktycznych było ogłoszenie przez Krajowe Centrum ds. AIDS konkursu na
najlepsze projekty pocztówek świątecznych z okazji Świąt Wielkanocnych i Świąt Bożego
Narodzenia. Pocztówka miała nawiązywać do klimatu danego święta, a jednocześnie być
związana tematycznie z problematyką HIV i AIDS. Do konkursu zaproszono licea plastyczne,
niektóre licea ogólnokształcące z klasami o profilu plastycznym oraz Akademie Sztuk
1
Zob. artykuł E. Paszkiewicz-Kozłowskiej Działania edukacyjne skierowane do wybranych grup społecznych w
niniejszym tomie (przyp. red. tomu).
33
Pięknych. Ma konkurs nadesłano 25 projektów kart o tematyce „Wielkanoc” i 32 projekty
kart o tematyce „Boże Narodzenie”. Nagrodzone prace do dziś są rozsyłane z okazji świąt,
równocześnie prowokując do dyskusji na temat problemów HIV/AIDS.
Celem kolejnego konkursu ogłoszonego w 2005 roku było wyłonienie najlepszego utworu
dramatycznego, który z jednej strony spełniałby wszystkie założenia dobrego tekstu
teatralnego, a z drugiej był wartościowy merytoryczne. Dosyć dokładnie określono, czego
taki tekst powinien dotyczyć; narzucono przy tym jednak pewne ograniczenia. Z kilkunastu
tekstów nadesłanych na konkurs wymogi merytoryczne spełniło jedynie sześć. Zwycięską
sztukę Psychotest, czyli Lovematopea wystawił w nagrodę warszawski Teatr Stara
ProchOffnia. Dwie pozostałe sztuki zostały przedstawione w postaci prób czytanych na
Wydziale Pedagogicznym Uniwersytetu Warszawskiego. Wszystkie dramaty, które dotarły do
finału, ukazały się w antologii pod red. Remigiusza Grzeli Psychotest, czyli antologia
dramatów na temat HIV/AIDS. Być może zainteresują się nimi teatry, domy kultury, czy
szkoły realizując w ten sposób swoje programy profilaktyczne. Publikowane sztuki mogą też
być dobrym materiałem dla studentów szkół artystycznych, a zwłaszcza teatralnych, dla
młodych reżyserów, aktorów i ich pedagogów.
Temat zaangażowania się ludzi sztuki w profilaktykę HIV/AIDS poruszony został
również podczas specjalnie zorganizowanej debaty Twórcy a HIV/AIDS mającej miejsce w
ramach międzynarodowej konferencji z okazji Światowego Dnia AIDS. Wzięli w niej udział z
jednej strony twórcy kultury wysokiej, z drugiej zaś kultury masowej. Podstawowe tematy
dyskusji dotyczyły kształtowania postaw tolerancji i świadomości społecznej związanej z
HIV/AIDS.
Krajowe Centrum ds. AIDS oraz Naukowe Koło Seksuologii na Wydziale
Pedagogicznym Uniwersytetu Warszawskiego zorganizowały też w 2004 r. cykl spotkań
otwartych
związanych
z
tematyką
HIV/AIDS.
W
czasie
pierwszego
spotkania
zaprezentowane zostało nagranie sztuki w reżyserii Łukasza Barczyka 51 minut na podstawie
dramatu Ingmara Villqista. Dzieło to traktuje o godzeniu się z losem, bliskimi osobami w
obliczu śmierci spowodowanej AIDS. Po spektaklu zaproszeni goście oraz młodzi ludzie
zebrani na sali dyskutowali o sensie powstawania dramatów na ten temat i pokazywaniu ich
publiczności oraz innych problemach związanych z HIV/AIDS. Drugie spotkanie było próbą
czytaną dramatów napisanych na konkurs na sztukę o tematyce HIV/AIDS. Po czytaniach
odbyła się dyskusja nt. Problem HIV/AIDS w teatrze i sztuce. Wzięły w niej udział osoby ze
świata kultury, twórcy dramatów oraz studenci. Trzecie spotkanie miało charakter
warsztatowy. Zostało zatytułowane: Jak? Gdzie? Kiedy? Ze studentami... i nie tylko... o
34
HIV/AIDS i kampaniach profilaktycznych... Celem tego spotkania, prócz funkcji
dydaktycznej, było wypracowanie z młodymi ludźmi modelu skutecznej kampanii społecznej
poświęconej HIV/AIDS.
Od początku 2003 r. w siedzibie Krajowego Centrum ds. AIDS działa Ośrodek Informacji
o HIV i AIDS. Od poniedziałku do piątku w godz. 9.00–16.00 czynny jest w nim telefon
informacyjny (022 331 77 66). Pracownicy ośrodka redagują także stronę internetową
Krajowego Centrum ds. AIDS (www.aids.gov.pl), która stanowi ważny nośnik informacji w
działalności profilaktycznej HIV/AIDS. Na stronie internetowej w poszczególnych działach
można znaleźć różne informacje dotyczące HIV/AIDS. I tak w dziale Epidemiologia
publikowane są w oparciu o okresowe komunikaty Państwowego Zakładu Higieny aktualne
dane epidemiologiczne. W dziale Dotacje na programy, wyodrębnionym w związku z ustawą
o pożytku publicznym, można znaleźć informacje dotyczące konkursów na zadania o zasięgu
ogólnopolskim, wojewódzkim oraz z inicjatywy organizacji pozarządowych. Można również
pobrać dokumenty potrzebne do złożenia aplikacji oraz druki do rozliczenia się z dotacji.
Dzięki temu wszystkie organizacje mają łatwy i szybki dostęp do dokumentów i takie same
szanse na uczestniczenie w konkursach, niezależnie od miejsca działania.
W dziale e-Kontra zamieszczany jest Biuletyn Internetowy Krajowego Centrum ds.
AIDS”. Celem biuletynu jest szybkie przekazywanie za pośrednictwem internetu informacji
do dziennikarzy i osób profesjonalnie zajmujących się problematyką HIV/AIDS. Co miesiąc
zamieszczane są w nim bieżące informacje z zakresu HIV/AIDS, będące uzupełnieniem
wiadomości przekazywanych w wydaniu papierowym Biuletynu KONTRA. E-Kontra
rozsyłana jest pocztą elektroniczną do osób, których adresy znajdują się w elektronicznej
bazie danych Krajowego Centrum ds. AIDS na bieżąco aktualizowanej. Od 2005 r. e-Kontra
jest dostępna pod stałym adresem: www.ekontra.aids.gov.pl.
W dziale Szkolenia można znaleźć informacje o terminach, rekrutacji i wymaganych
dokumentach dla chcących uczestniczyć w szkoleniach organizowanych przez Centrum dla
różnych grup zawodowych. Dział Publikacje zawiera z kolei wykaz materiałów edukacyjnych
aktualnie dostępnych w Centrum wraz z informacją o warunkach ich otrzymania. Znajduje się
tam również spis wszystkich publikacji dotyczących HIV/AIDS wydanych przez Krajowe
Centrum ds. AIDS. Niektóre z nich można pobrać ze strony, co ma znaczenie szczególnie w
przypadku wyczerpania nakładu. Dział Kampanie natomiast dokumentuje przebieg kampanii
profilaktycznych organizowanych przez Centrum od 2001 r, zaś w dziale Informacje prasowe
umieszczane są materiały przeznaczone do wykorzystania przez dziennikarzy. Publikowane
35
są tam również comiesięczne raporty dotyczące artykułów na temat HIV/AIDS, które ukazały
się w prasie polskiej.
Dział Krajowy Program jest miejscem, w którym znajdują się wszystkie informacje
związane z kolejnymi edycjami tego najważniejszego dla zapobiegania HIV/AIDS w Polsce
dokumentu. Prace badawcze z kolei to dział, w którym można znaleźć raporty z badań
społecznych dotyczących różnych aspektów HIV/AIDS i postaw wobec osób żyjących z HIV
przeprowadzanych na zlecenie Krajowego Centrum ds. AIDS.
W związku z dużym zainteresowaniem tematyką HIV/AIDS bardzo dynamicznie
rozwijany jest dział Wiedza o HIV/AIDS. Zamieszczane są w nim wiadomości dotyczące
m.in. dróg zakażenia HIV, zasad postępowania po ekspozycji na HIV, leczenia
antyretrowirusowego (ARV), klinik prowadzących leczenie ARV, które zostały podzielone na
Informacje podstawowe – dla wszystkich zainteresowanych, Informacje dla lekarzy oraz
Informacje dla osób HIV+.
Dodatkowo na stronie internetowej znajduje się dział Testy na HIV, w którym można
znaleźć adresy punktów anonimowego i bezpłatnego testowania w kierunku HIV (tzw.
punktów konsultacyjno-diagnostycznych), w których prowadzone jest poradnictwo przed i po
teście.
Jednym z ważniejszych działów strony internetowej Krajowego Centrum ds. AIDS
jest
Poradnia
internetowa
prowadzona
przez
Krakowskie
Towarzystwo
Pomocy
Uzależnionym. Można tam skontaktować się z edukatorami zajmującymi się HIV/AIDS
(kobietą lub mężczyzną) i zadać pytanie w przypadku, gdy ma się wątpliwości związane z
HIV/AIDS. Specjaliści zatrudnieni w poradni odpowiadają bezpośrednio na adres, podany
przez pytającego. Taka forma przekazywania informacji o HIV/AIDS okazała się bardzo
korzystna dla osób, które podejmowały ryzykowne zachowania lub które z innych powodów
były zaniepokojone swoim statusem serologicznym i nie były gotowe do bezpośredniej
rozmowy ze specjalistą. Często też pytania, które chcieli zadać, wydawały się im śmieszne,
aby skorzystać z innej formy kontaktu, dlatego też kontakt za pośrednictwem poczty e-mail,
anonimowej i uwzględniającej indywidualny przypadek, cieszy się dużym zainteresowaniem2.
W ramach działalności informacyjnej Krajowego Centrum ds. AIDS funkcjonuje także
ogólnopolski całodobowy Telefon Zaufania (022 692 82 26) obsługiwany od 1996 roku przez
Stowarzyszenie Wolontariuszy Wobec AIDS „Bądź z Nami”. Telefon Zaufania adresowany
2
W 2005 roku została wydana przez Krajowe Centrum ds. ADIS książka Najważniejsze pytania o HIV i AIDS
zawierająca odpowiedzi na najczęściej zadawane pytania w Telefonie Zaufania oraz Poradni Internetowej
(przyp. red. tomu).
36
jest do osób zainteresowanych problematyką HIV/AIDS, a w szczególności osób
podejmujących ryzykowne zachowania sprzyjające zakażeniu HIV oraz do osób żyjących z
HIV i ich bliskich. Szczególną wartością tego telefonu jest kontakt z indywidualnym
rozmówcą, który może poszerzyć swoją wiedzę o HIV/AIDS, obniżyć poziom lęku, lepiej
zadbać o bezpieczeństwo swoje i bliskich, otrzymać poradę medyczną i inne informacje.
Stałym elementem projektu są dyżury specjalistów: lekarzy konsultantów, psychologów, z
którymi można porozmawiać w określone dni tygodnia i miesiąca. Numer Telefonu Zaufania
jest intensywnie propagowany w czasie ogólnopolskich kampanii społecznych HIV/AIDS raz
na wszystkich wydawnictwach Krajowego Centrum ds. AIDS. W tym miejscu warto dodać,
że tylko w okresie od stycznia do października 2005 roku wykonano 6124 połączenia z
numerem Telefonu Zaufania.
Krajowe Centrum ds. AIDS prowadzi również działalność informacyjno-oświatową na
temat HIV i AIDS. We współpracy ze specjalistami z zakresu medycyny, nauk społecznych i
prawa opracowuje i wydaje materiały edukacyjne skierowane do różnych grup odbiorców. Są
to m.in. ulotki, plakaty, publikacje w formie książkowej, na kasetach VHS oraz płytach CD.
Osoby zainteresowane z powodów osobistych czy też zawodowych tematyką HIV/AIDS
mogą otrzymać je bezpłatnie.
Od 2000 r. Krajowe Centrum wydaje także kwartalnik KONTRA. Biuletyn Informacyjny
Krajowego Centrum ds. AIDS wraz z wkładką ASPEKTY oraz dodatkiem w języku
angielskim i rosyjskim ze streszczeniami wybranych artykułów z danego numeru. W
KONTRZE zamieszczane są artykuły wybitnych specjalistów zajmujących się różnymi
zagadnieniami związanymi z profilaktyką HIV/AIDS oraz osób prowadzących ciekawe
działania związane z HIV/AIDS w społecznościach lokalnych, informacje o dokumentach
międzynarodowych dotyczących HIV/AIDS i analizy informacji prasowych na powyższy
temat.
Biuletyn na bieżąco przekazuje także najnowszych dane epidemiologiczne oraz informuje
o problemach związanych z profilaktyką HIV i leczeniem chorych na AIDS w Polsce. W
KONTRZE ukazują się ponadto bieżące informacje o działaniach Krajowego Centrum ds.
AIDS m.in. w zakresie realizacji Krajowego Programu Zwalczania AIDS oraz Zapobiegania
Zakażeniom HIV. W biuletynie znajdują się także sprawozdania z ważniejszych konferencji
odbywających się w kraju i za granicą. Biuletyn dystrybuowany jest według aktualizowanego
rozdzielnika do instytucji i organizacji zajmujących się problematyką HIV/AIDS oraz osób
posiadających certyfikat uprawniający do prowadzenia szkoleń w tej dziedzinie, zaś z
wkładką obcojęzyczną jest rozsyłany za granicę do instytucji i organizacji zajmujących się
37
tematyką HIV/AIDS oraz współpracujących z Krajowym Centrum ds. AIDS; w formacie pdf
znajduje się na stronie internetowej www.aids.gov.pl.
Opisane w niniejszym artykule działania nie są jedynymi podejmowanymi przez Krajowe
Centrum ds. AIDS na przestrzeni lat. Przypomnienie niektórych z nich ma za zadanie jedynie
przybliżyć rolę i miejsce Centrum jako Agendy Ministra Zdrowia w strategii zapobiegania
HIV/AIDS, bowiem oprócz funkcji dysponenta środków budżetowych ministra zdrowia na
profilaktykę i leczenie, wypełnia również wiele zadań społecznych, np. jest animatorem
rozlicznych działań na rzecz lokalnych społeczności, aktywizuje organizacje pozarządowe do
realizacji programów związanych z zapobieganiem HIV/AIDS.
Krajowe Centrum ds. AIDS , monitorując zjawiska związane z rozprzestrzenianiem się
HIV/AIDS w kraju, Europie i na świecie, dostosowuje na bieżąco swoje działania do
aktualnych potrzeb. Stara się wykorzystywać nowoczesne i skuteczne sposoby docierania do
różnych grup społecznych, uwzględniając przy tym specyfikę lokalną. Działania te
przyczyniły się m.in. do otrzymania przez Centrum pozytywnej oceny ze strony różnych
instytucji międzynarodowych zaangażowanych w walkę z AIDS3.
3
Zob. artykuł A. Marzec-Bogusławskiej i M. Minałto Polska wobec HIV/AIDS na arenie międzynarodowej w
niniejszym tomie (przyp. red. tomu).
38
Dr n. hum. Grzegorz Ptaszek
Krajowe Centrum ds. AIDS
Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom HIV1 – historia,
założenia i wyzwania
Historia prac nad Krajowym Programem
Kiedy 20 lat temu rozpoznano pierwszy przypadek zespołu nabytego niedoboru
odporności (AIDS), nikt nie sądził, że choroba ta będzie stanowić w przyszłości jedno z
niebezpieczniejszych zagrożeń dla społeczeństw. Na początku walki z AIDS, w państwach
dotkniętych epidemią, nie stworzono żadnej przemyślanej i spójnej strategii ukierunkowanej
na zapobieganie rozprzestrzeniania się zakażeń HIV. Podejmowane próby rozmaitych działań
miały formę dość chaotycznych, spontanicznych i jednorazowych akcji.
Próbę uporządkowania kwestii związanych z HIV/AIDS na arenie międzynarodowej
podjęto na sesji Zgromadzenia Narodowego ONZ – wówczas po raz pierwszy w historii
rozpoczęto dyskusję na temat pojedynczej choroby. W 1987 roku w strukturach Światowej
Organizacji Zdrowia powołano UNAIDS (Światowy Program Zapobiegania AIDS) - który
miał za zadanie koordynować działania podejmowane w krajach członkowskich. Państwom
członkowskim nakazano również opracować krajowe programy zapobiegania zakażeniom
HIV i walki z AIDS.
Z inspiracji Światowej Organizacji Zdrowia Krajowy Program HIV/AIDS na lata 1988–
1990, posiadający akceptację ówczesnego ministra zdrowia i opieki społecznej, został
opracowany również w Polsce. Brak środków zabezpieczonych na jego realizację oraz brak
właściwego statusu prawnego dokumentu (nie został on nawet wydany drukiem)
spowodowało, że w praktyce Program ten nie został wdrożony.
W 1990 roku podjęto kolejną próbę opracowania Krajowego Programu, która i tym razem
zakończyła się niepowodzeniem. Widać więc wyraźnie, że do roku 1993 działania w zakresie
profilaktyki HIV/AIDS w Polsce były podejmowane spontanicznie, bez stworzenia
1
Do tej pory obowiązywał Krajowy Program Zapobiegania Zakażeniom HIV, Opieki nad Żyjącymi z HIV i
Chorymi na AIDS. Obecna zmiana nazwy wiąże się z Rozporządzeniem Rady Ministrów z 13 września 2005 r.
(Dz. U. Nr 189 poz. 1590) ustanawiającym Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom
HIV. Przy pisaniu tego tekstu wykorzystałem artykuł E. Ciastoń-Przecławskiej i B. Daniluk-Kuli Krajowy
Program Zapobiegania Zakażeniom HIV, Opieki nad Żyjącymi z HIV i Chorymi na AIDS- założenia i
rzeczywistość [w:]
39
jakichkolwiek ram i strategii opracowanych na szczeblu rządowym.
Dopiero w 1993 roku sytuacja zaczęła się zmieniać. Minister zdrowia powołał Krajowe
Biuro Koordynacyjne ds. Zapobiegania AIDS, które w jego imieniu miało pełnić funkcję
inicjatora i koordynatora działań w tej dziedzinie. W dalszym ciągu brakowało jednolitej i
spójnej polityki państwa w zakresie HIV/AIDS. Dopiero w 1995 roku, w związku z uchwałą
Sejmu RP zobowiązującą Rząd do przedstawienia Sejmowi informacji dotyczącej
zapobiegania HIV/AIDS, minister zdrowia powołał zespół składający się z wybitnych
specjalistów zajmujących się tą problematyką w celu opracowania narodowej strategii.
Pod koniec 1995 roku powstał pierwszy Krajowy Program Zapobiegania Zakażeniom
HIV, Opieki nad Żyjącymi z HIV i Chorymi na AIDS obejmujący lata 1996-1998, będący
dokumentem o randze krajowej, określający politykę państwa polskiego w tym zakresie.
Ministrowi zdrowia, działającemu za pośrednictwem pełnomocnika ds. HIV/AIDS, przypadła
wiodąca rola zarówno w kreowaniu polityki w tej dziedzinie, jak i w jej koordynowaniu oraz
nadzorowaniu.
W pierwszym Krajowym Programie przyjęto trzy główne cele:
•
usprawnienie istniejącego systemu zapobiegania zakażeniom HIV;
•
edukację
społeczeństwa,
kształtowanie
właściwych
postaw
na
podstawie
współczesnej wiedzy oraz praw człowieka;
zapewnienie zintegrowanej opieki nad ludźmi żyjącymi z HIV i chorymi na AIDS.
•
Wówczas także określono rządowych partnerów ministra zdrowia odpowiedzialnych za
realizację wybranych zadań programowych, zgodnie z przyjętymi celami ogólnymi.
W drugiej edycji Krajowego Programu na lata 1999–20032 postanowiono uwzględnić
większość uwag dotyczących oceny realizacji poprzedniego Programu, m.in. te o określaniu
celów, kierunków i zadań szczegółowych w sposób konkretny, precyzyjny i praktyczny oraz
monitorowaniu poszczególnych działań realizowanych w ramach Programu. Sformułowano
dwa główne cele:
•
ograniczenie rozprzestrzeniania zakażenia HIV w Polsce;
•
poprawę jakości i dostępu do opieki nad osobami żyjącymi z HIV i chorymi na
AIDS.
Program ten, tak samo jak i następny na lata 2004-2006, miał charakter ogólnokrajowy i
międzyresortowy, był zatwierdzony oraz nadzorowany przez rząd. Koordynatorem Programu
nadal był minister zdrowia, a wiodącą rolę w realizacji zadań pełniło Ministerstwo Zdrowia
2
Krajowy Program na lata 1999-2003 ukazał się drukiem w nakładzie 115 tys. egz.
40
wraz z podległymi mu organizacyjnie agendami, z których najważniejszą pełniło Krajowe
Centrum ds. AIDS3.
Współrealizatorami krajowej polityki przedstawionej w drugiej i trzeciej edycji
Krajowego Programu byli również:
•
Ministerstwo Edukacji Narodowej i Sportu,
•
Ministerstwo Spraw Wewnętrznych i Administracji,
•
Ministerstwo Obrony Narodowej,
•
Ministerstwo Sprawiedliwości,
•
Ministerstwo Pracy i Polityki Socjalnej,
•
Ministerstwo Infrastruktury,
•
wojewodowie,
•
samorządy wojewódzkie, powiatowe i gminne.
W obu Programach wskazano także szereg instytucji i organizacji, których wsparcie w
realizacji zadań uważano za niezwykle ważne i cenne, m.in.: media, Kościół Katolicki i
związki wyznaniowe, Biuro Rzecznika Praw Obywatelskich.
Jedną z podstawowych zasad funkcjonowania Krajowego Programu na lata 2004-2006
było włączenie do realizacji poszczególnych działań organizacji pozarządowych oraz
wspieranie ich działań, co jak się później okazało, miało pozytywne przełożenie
bezpośrednio na realizację Programu i efekty podejmowanych działań.
Istotna zmiana, jaka także nastąpiła w Programie na lata 2004-2006 w stosunku do
poprzednich edycji, dotyczyła zadań programowych Ministerstwa Zdrowia realizowanych na
poziomie lokalnym. Od 2000 roku powołani przez wojewodów pełnomocnicy ds. AIDS stali
się wojewódzkimi koordynatorami Programu. Ich rolą było inicjowanie działań wynikających
z Krajowego Programu, wzmacnianie roli organizacji pozarządowych działających na ich
terenie w zakresie HIV i AIDS oraz kontrola szczególnie tych instytucji, które realizowały
zadania zlecone przez administrację rządową i uzyskiwały na ten cel fundusze z budżetu
ministra zdrowia. W niektórych województwach zagadnienia te łączone były z problemami
narkomanii. Pełnomocnik Wojewody ds. AIDS na podstawie lokalnej diagnozy społecznej
określał priorytety i istotne grupy odbiorców działań profilaktycznych, zgodnie z zadaniami
przypisanymi ministrowi zdrowia w Krajowym Programie. Natomiast udział jednostek
samorządu terytorialnego w realizacji poszczególnych zadań w dalszym ciągu był
niezadowalający, chociażby ze względu na brak odpowiednich podstaw prawnych.
3
Przekształcone przez ministra zdrowia z Krajowego Biura Koordynacyjnego ds. Zapobiegania AIDS na
postawie rozporządzenia z dn. 16 czerwca 2003.
41
Sytuację tę jednak zasadniczo zmienia Rozporządzenie Rady Ministrów z dn. 13 września
2005 r. w sprawie Krajowego Programu Zwalczania AIDS i Zapobiegania Zakażeniom HIV
(Dz.U. Nr 189, poz. 1590). Szczegółowo określono w nim realizatorów, cele oraz zadania,
które powinny zostać uwzględnione w trakcie tworzenia następnych programów. Na
podstawie rozporządzenia także jednostki samorządu terytorialnego zobowiązane są do
opracowywania i realizacji lokalnych strategii w zakresie HIV/AIDS.
Za najważniejsze w Programie uznano zadania z zakresu:
1. analizy epidemiologicznej w aspekcie przeciwdziałania epidemii HIV/AIDS;
2. gromadzenia i analizy danych umożliwiających ocenę określonej w Programie
strategii działania;
3. profilaktyki zakażeń HIV;
4. pomocy i wsparcia dla osób żyjących z HIV, chorych na AIDS i ich bliskich;
5. dostępu do metod diagnostycznych wynikających z aktualnego stanu wiedzy
medycznej;
6. leczenia antyretowirusowego (ARV) zgodnego z aktualnym stanem wiedzy
medycznej.
Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom HIV stanowi matrycę,
punkt odniesienia dla szczegółowych programów tworzonych w oparciu o zapisy zawarte w
rozporządzeniu. W chwili obecnej trwają prace nad projektem Krajowego Programu
Zwalczania AIDS i Zapobiegania Zakażeniom HIV na lata 2007-2011, na postawie którego
będą
opracowywane
szczegółowe
harmonogramy
dla
poszczególnych
realizatorów
Programu.
Bardzo ważne dla prawidłowej realizacji Programu jest stworzenie krajowego sytemu
monitorowania
oraz
lokalnych
(wojewódzkich)
systemów
monitorowania.
System
monitorowania powinien obejmować informacje o:
podmiotach realizujących Krajowy Program i uczestniczących w jego realizacji;
najważniejszych realizowanych działaniach oraz zakresie ich finansowania;
działaniach podejmowanych w zakresie edukacji publicznej;
działaniach podejmowanych na rzecz osób zakażonych HIV, chorych na AIDS i
ich bliskich;
działaniach podejmowanych na rzecz ograniczenia negatywnych skutków epidemii
HIV/AIDS;
42
działaniach w zakresie wsparcia dla osób żyjących z HIV/AIDS.
Dla
każdego
działania
uwzględnionego
w
Programie
wskazuje
się
podmiot
odpowiedzialny za jego wykonanie. To ten podmiot zobowiązany będzie także do
dostarczania stosownych danych do bazy. Za analizę i przetwarzanie dostarczonych danych
odpowiadać będzie z kolei Krajowe Centrum ds. AIDS.
Wyzwania dla realizatorów
Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom HIV na lata 2007-2011
jest dokumentem określającym rządową strategię wobec epidemii HIV/AIDS, uwzględniającą
zalecenia światowych agend zajmujących się tego typu zagadnieniami (np. UNAIDS, WHO)
oraz najlepsze wzorce wypracowane w tej dziedzinie w wielu państwach Europy Zachodniej.
Stanowi kontynuację odpowiedzi na zasadę „Trzech jedności” (Three Ones) przyjętą przez
międzynarodowe instytucje, w tym Komisję Europejską.
Zasada „Trzech jedności” oznacza, że każde państwo powinno posiadać: (1) instytucję
koordynującą interdyscyplinarne działania w zakresie walki z epidemią HIV/AIDS, (2) spójny
i jednolity krajowy program oraz (3) wyczerpujący monitoring.
Ustanowienie Rozporządzenia Rady Ministrów z dnia 13 września 2005 roku w sposób
wyraźny umacnia działania państwa w zakresie profilaktyki HIV oraz opieki nad osobami
żyjącymi z HIV/AIDS.
W dalszym ciągu jednak istotnym elementem właściwej realizacji Programu pozostaje
rzeczywiste, a nie tylko deklaratywne uznanie rangi problemów HIV/AIDS przez
wszystkie podmioty odpowiedzialne i współodpowiedzialne za jego realizację, w tym
szczególnie przez szefów resortów odpowiedzialnych za wskazane w nim obszary działań.
Niestety, na podstawie dotychczasowych doświadczeń można stwierdzić, że nawet
zaakceptowanie przez Radę Ministrów i przyjęcie do realizacji zadań Programu nie będzie
równoznaczne z wywiązywaniem się z przyjętych zobowiązań, co miało miejsce przy
realizacji poprzednich edycji Programu. Żywimy jednak nadzieję, iż stosowny zapis
Rozporządzenia Rady Ministrów z dn. 13 września 2005 r., mówiący o powołaniu
resortowych zespołów ds. Programu (§9 Dz.U.05 Nr 189, poz. 1590), usprawni współpracę w
ramach realizacji zadań Krajowego Programu Zwalczania AIDS i Zapobiegania Zakażeniom
HIV na lata 2007-2011.
Kolejna, bardzo ważna kwestia związana z prawidłową realizacją Programu dotyczy
środków finansowych. Od kilku lat można zauważyć uszczuplanie nakładów finansowych
przeznaczanych na profilaktykę. Niestety, nawet dramatyczna sytuacja w krajach za naszą
43
wschodnią granicą nie stanowi dostatecznego argumentu przemawiającego za intensyfikacją
działań profilaktycznych.
Istotnym czynnikiem określającym rzeczywistą efektywność realizowanych zadań,
przypisanych
w
Programie
poszczególnym
wykonawcom,
jest
także
sprawne
funkcjonowanie systemu organizacyjnego, gwarantującego odpowiednie mechanizmy
współpracy i odpowiedzialności, a także odpowiedni podział ról przy ich realizacji.
Szczególnie istotne są w tym wypadku możliwości nacisku i egzekwowania od
współrealizatorów wywiązywania się z powierzonych zadań oraz szczególna rola
Koordynatora Programu.
Sprawdza się teza, że wiedza i postawy konkretnych osób wobec omawianych zagadnień a nie przynależność do jakiegoś ugrupowania politycznego – wyznacza uznanie i
zaangażowanie w problemy HIV/AIDS, odpowiedzialność za faktycznie realizowaną politykę
państwa w tym zakresie.
Ważnym czynnikiem gwarantującym efektywną realizację zadań zapisanych w Krajowym
Programie jest ich monitorowanie.
Są oczywiście i sukcesy na polu działań w zakresie HIV/AIDS, za które w dużej mierze są
odpowiedzialne osoby oraz środowiska aktywnie działające w omawianej dziedzinie,
skupione przede wszystkim wokół organizacji pozarządowych. Jednak kreatywność i
wytrwałość tego najcenniejszego i najmocniejszego filaru Krajowego Programu może zostać
utracona, jeśli nie zostanie zapewnione szeroko rozumiane wsparcie ze strony władz różnego
szczebla.
Do niewątpliwych sukcesów należą także:
•
bezpłatny dostęp do diagnostyki oraz leczenia antyretrowirusowego (ARV),
•
funkcjonowanie programów redukcji szkód, ze szczególnym uwzględnieniem szerszego
dostępu do leczenia substytucyjnego dla osób uzależnionych od opiatów,
•
stworzenie
sieci
punktów
konsultacyjno-diagnostycznych
(PKD)
wykonujących
anonimowo i bezpłatnie testy w kierunku HIV.
Biorąc pod uwagę wszystkie dotychczasowe uwagi pragniemy wskazać konieczne
działania, które sprawią, że Krajowy Program nie tylko w założeniach, ale i w rzeczywistości
będzie skuteczną, nowoczesną strategią zapobiegania zakażeniom HIV i opieki nad ludźmi
żyjącymi z HIV. Należą do nich:
•
Stworzenie i stałe umacnianie politycznego lobby na poziomie lokalnym i centralnym,
działającego na rzecz rozwiązywania problemów dotyczących HIV i AIDS.
44
•
Zapewnienie optymalnego poziomu finansowania działań zawartych w Programie, w
tym zwłaszcza spowodowanie wyodrębnienia w budżetach współpartnerów (tzn.
ministerstw z pominięciem Ministerstwa Zdrowia) osobnych i nieprzesuwalnych
środków finansowych niezbędnych do realizacji zadań wyznaczonych w Programie.
•
Poszukiwanie międzynarodowych źródeł dofinansowania zadań z jednoczesnym
wsparciem politycznym tego typu działań przez takie agendy rządowe, jak
Ministerstwo Spraw Zagranicznych czy Urząd Komitetu Integracji Europejskiej.
45
Dr n. med. Barbara Daniluk-Kula
Krajowe Centrum ds. AIDS
Środki finansowe przeznaczone na HIV/AIDS z budżetu ministra zdrowia
System prewencji HIV/AIDS oraz leczenie osób żyjących z HIV i chorych na AIDS mają
zagwarantowane finansowanie z budżetu państwa. Pod koniec lat 80. Rząd Rzeczpospolitej
Polskiej, mając świadomość, że pandemia HIV/AIDS stanowi potencjalne zagrożenie dla
zdrowia i rozwoju społeczeństwa, podjął kroki zmierzające do nasilenia kompleksowej,
przemyślanej działalności zapobiegawczej, leczniczej i opiekuńczej. Ministerstwo Zdrowia –
jako urząd centralny – w sposób planowy rozpoczęło działania ukierunkowane na
zapobieganie zakażeniom HIV oraz leczenie AIDS. W 1991 roku minister zdrowia wydzielił
środki finansowe z budżetu ministerstwa na zadania związane z HIV/AIDS (część 35 budżetu,
dział 85 – Ochrona zdrowia, rozdział 8534 – Zapobieganie i zwalczanie AIDS). Na początku
dysponentem tych środków z upoważnienia ministra zdrowia był Główny Inspektor
Sanitarny, który działał poprzez państwowych wojewódzkich inspektorów sanitarnych
określanych jako koordynatorów wojewódzkich. Środki finansowe, po uwzględnieniu
wielkości danego województwa oraz liczby mieszkańców, były przekazywane do
poszczególnych województw bezpośrednio z Ministerstwa Zdrowia zgodnie z ustalonym
rozdzielnikiem. W 1993 roku na mocy zarządzenia ministra zdrowia powstało Krajowe Biuro
Koordynacyjne ds. Zapobiegania AIDS, przekształcone w 1999 roku w Krajowe Centrum ds.
AIDS, które przejęło rolę instytucji odpowiedzialnej za przekazywanie środków finansowych
i nadzór nad ich wydaniem.
Polityka państwa w zakresie HIV/AIDS jest obecnie stabilna, niezależna od zmian
zachodzących na arenie politycznej kraju. Stan taki jest efektem realizacji w latach 1999-2006
kolejnych edycji Krajowego Programu Zapobiegania Zakażeniom HIV, Opieki nad Żyjącymi
z HIV i Chorymi na AIDS (obecnie Krajowego Programu Zwalczania AIDS i Zapobiegania
Zakażeniom HIV), którego koordynatorem było i nadal jest Ministerstwo Zdrowia,
a wykonawcami resorty odpowiedzialne za realizację Programu1. Do końca 1999 roku
działania w ramach Krajowego Programu, koordynowane przez Krajowe Centrum ds. AIDS,
były realizowane także poprzez sieć wojewódzkich stacji sanitarno-epidemiologicznych. Od
1
Zob. artykuł Krajowy Program Zwalczania AIDS i Zapobiegania Zakażeniom HIV – założenia i rzeczywistość
w niniejszym tomie (przyp. red. tomu).
46
roku 2000 w związku z reformą administracyjną kraju oraz zmianami w ustawodawstwie o
ubezpieczeniach społecznych wszystkie działania podejmowane ze środków Ministerstwa
Zdrowia zostały przekazane do koordynacji i realizacji wyłącznie Krajowemu Centrum ds.
AIDS.
W latach 1994-2006 w celu przeprowadzenia analizy wydawania środków finansowych
na zadania z zakresu HIV i AIDS z budżetu ministra zdrowia przyjęto podział funduszy na
wydatki związane z terapią (leczenie) oraz wydatki poniesione na profilaktykę. Do wydatków
na leczenie włączono środki finansowe przeznaczone na zakup leków oraz sprzętu
medycznego. Do wydatków na profilaktykę włączono natomiast wszystkie zadania
finansowane w ramach zadań zlecanych przez ministra zdrowia, dotacje programów
profilaktycznych realizowanych przez organizacje pozarządowe oraz wydatki na zakupy
inwestycyjne związane z funkcjonowaniem Krajowego Centrum ds. AIDS jako koordynatora
działań na rzecz zapobiegania zakażeniom HIV i opieki nad żyjącymi z HIV i chorymi na
AIDS w Polsce.
Od roku 1994 znacząca większość środków finansowych otrzymywanych z Ministerstwa
Zdrowia, w kwocie 1.219 492,00 zł była wydawana na profilaktykę. Tylko 2% tych środków
zostało przeznaczone na leczenie. W roku następnym 100% kwoty, tzn. 1.817 150,00 zł,
przeznaczono wyłącznie na profilaktykę. Działania te były ukierunkowane na zapobieganie
zakażeniom, ponieważ w tym czasie głównym celem działań było podniesienie poziomu
wiedzy całego społeczeństwa na temat HIV i AIDS (Wykres 1).
W latach 1996-1998 nastąpił nieznaczny wzrost środków finansowych z budżetu ministra
zdrowia przeznaczanych na leczenie. W roku 1996 było to 24% budżetu, tj. kwota 709 975,00
zł, w roku 1997 – 34%, tj. kwota 1 726 026,00 zł, zaś w roku 1998 - 41%, tj. kwota 2 963
818,00 zł. Wiązało się to z koniecznością objęcia opieką i leczeniem osób żyjących z wirusem
HIV (Wykres 1).
W kolejnych latach środki przeznaczane na profilaktykę były zdecydowanie mniejsze niż
środki przeznaczane na leczenie. W roku 1999 na leczenie przeznaczono kwotę 30 281 318,00
zł, tj. 75% wydatków, zaś na profilaktykę przeznaczono tylko 25% wydatków, tj. 10 067
886,00 zł. W 2000 roku wydatki na leczenie zwiększyły się i stanowiły 80% budżetu, tj.
kwotę 41 481 889,00 zł, a wydatki na profilaktykę zmniejszyły do 20% i wynosiły 10 254
306,00 zł (Wykres 1).
W 1999 roku Ministerstwo Zdrowia przeznaczyło dodatkowe środki finansowe na zakup
leków. W latach 1999–2000 Zakład Zamówień Publicznych przy Ministerstwie Zdrowia
47
dokonał zakupu leków na kwotę około 70 mln złotych, niezależnie od środków przyznanych
w tym czasie w ramach działań Krajowego Centrum ds. AIDS.
W kolejnych latach utrzymywała się tendencja wzrostowa wydatków przeznaczonych na
leczenie. Środki na profilaktykę stanowiły mniej niż jedną czwartą ogólnego budżetu
przeznaczonego na HIV/AIDS. W roku 2001 wydatki na profilaktykę stanowiły tylko 19%, tj.
9 378 741,00 zł, w 2002 - 13%, tj. kwotę 6 560 746,00 zł (Wykres 1), a w 2003 roku już tylko
11%, tj. 6 949 808,00 zł. Od 2004 roku środki przeznaczone na profilaktykę stanowiły mniej
niż 10% budżetu i w poszczególnych latach wynosiły: 6 974 000,00 zł (w 2004 r.) i 6 707
365,00 zł. (w 2005 r.). W 2006 roku Krajowe Centrum ds. AIDS otrzymało środki w tych
samych proporcjach co w roku 2005, tzn. 93% środków przeznaczonych zostało na leczenie,
zaś 7% na działania profilaktyczne (Wykres 1).
Kwoty wydatków na profilaktykę
59,19531
80
6,40200
6,70737
6,97400
6,94981
6,56075
9,37874
40,38339
41,48189
10,25431
4,29295
2,96382
1,72603
2,25549
0,70998
1,81715
0,00000
10
0,02439
1,21949
20
3,30857
30
10,06789
30,28132
40
miliony zł
60
42,20648
70
50
80,00000
78,00000
90
83,81977
Kwoty wydatków na leczenie
0
1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006
Wykres 1. Wydatki z budżetu państwa przeznaczone na profilaktykę i terapię HIV/AIDS
w latach 1994–2005.
Sytuacja społeczno-ekonomiczna, w jakiej obecnie realizowane są działania związane
z HIV i AIDS, jest trudna. Z jednej strony coraz więcej środków potrzebnych jest na
finansowanie terapii HIV/AIDS, z drugiej strony ograniczanie środków na działania
profilaktyczne może skutkować coraz większą liczbą nowo zakażonych osób. Mimo
wysiłków licznej grupy osób zaangażowanych w zwalczanie epidemii w Polsce i realizację
48
polityki państwa zawartej w Krajowym Programie, należy stwierdzić, że środki finansowe na
ten cel nie są wystarczające. Precyzyjna ocena efektywności działań prewencyjnych jest
zazwyczaj trudna, stanowi więc słaby argument w dyskusji na temat pozyskiwania
dodatkowych środków finansowych. Działania prewencyjne, zwłaszcza w kontekście
szybkiego rozszerzania się zasięgu epidemii HIV/AIDS w krajach Europy Środkowej i
Wschodniej, powinny być nadal intensyfikowane.
49
Magdalena Borowska
Współpraca Krajowego Centrum ds. AIDS z organizacjami pozarządowymi
Trochę ogólnych stwierdzeń…
Definicja organizacji pozarządowych oraz specyfika ich działań wyjaśnia istotę
funkcjonowania tych struktur życia społecznego, bowiem organizacje pozarządowe (zwane
także NGO od angielskiego terminu Non-Govemmental Organization) to podmioty prawne,
których podstawą działalnością jest wolontaryjne zaangażowanie i zewnętrzne finansowanie
w postaci darowizn, subwencji oraz dotacji. Organizacje te realizują pewną misję, czyli
działają w imię wartości lub społecznie użytecznych celów bez dążenia do uzyskania zysku
lub zdobycia władzy (non profit).
Od momentu pojawienia się groźnego wirusa HIV w Polsce, tj. od 1985 roku, do dzisiaj
nastąpiło wiele istotnych zmian nie tylko mentalnych czy legislacyjnych, lecz także tych
dotyczących organizacji profilaktyki i leczenia (np. doskonalanie standardów postępowania w
stosunku do osób zakażonych i chorych, ich leczenia, opieki nad nimi i ich bliskimi). Na
przestrzeni dwudziestu lat nastąpiły także zauważalne zmiany w zakresie współpracy
zarówno struktur rządowych (m.in. Krajowego Centrum ds. AIDS), jak i samorządowych z
organizacjami pozarządowymi.
Początki epidemii w Polsce były dla większości osób oraz instytucji zajmujących się
zdrowiem publicznym niezwykle trudne. Tempo organizowania i powstawania systemu
opanowania epidemii i jej następstw było stosunkowo wolne, gdyż cała sfera formalnych
działań i decyzji podejmowanych przez podmioty do tego uprawnione musiała zmierzyć się
z administracyjnymi ograniczeniami i formalnymi procedurami, a specyfika choroby, drogi
jej przenoszenia, a także atmosfera wokół niej, nie sprzyjały w tym okresie osobom
najbardziej potrzebującym tj. żyjącym z HIV i chorym na AIDS.
Spontaniczna wówczas aktywność organizacji pozarządowych (fundacji i stowarzyszeń),
nie zawsze co prawda zaspokajająca wszystkie potrzeby i oczekiwania beneficjentów, pełniła
często rolę pośrednika między obywatelem, samorządem a państwem. Ich nadrzędnym celem
stało się szybkie a jednocześnie profesjonalne wspieranie osób, w tych nowych, trudnych
sytuacjach życiowych w pierwszym okresie epidemii.
50
Charakterystyka niektórych organizacji pozarządowych1
Obecnie istnieje w naszym kraju od 40 do 100 organizacji aktywnie działających w
obszarze profilaktyki HIV/AIDS, współpracujących zarazem z Krajowym Centrum ds. AIDS
– instytucją koordynującą działania w zakresie zapobiegania epidemii HIV/AIDS. Niektóre
organizacje zainicjowały swą działalność w wyniku potrzeby pomocy zakażonym HIV oraz
chorym na AIDS, inne zaś zmieniły obszar swojej aktywności w wyniku pojawienia się
problemu osób zakażonych i choroby ADIS, nietolerancji społecznej oraz konieczności
wsparcia potrzebującym.
Jedną z pierwszych organizacji, która musiała skonfrontować się z problemem
HIV/AIDS, był Monar - stowarzyszenie działające na rzecz osób uzależnionych. Dzięki
zaangażowaniu ludzi pracujących w Monarze i dobrze rozwijającej się sieci placówek (20
ośrodków readaptacyjnych dla osób uzależnionych, 15 punktów konsultacyjnych w miastach
wojewódzkich) można było w systematyczny i zorganizowany sposób dotrzeć z profilaktyką
do wielu regionów Polski. Monar tworzył pierwsze programy wymiany igieł i strzykawek,
zajmował się rozdawaniem prezerwatyw oraz ulotek na temat bezpieczniejszego seksu.
Kolejną organizacją, która od początku epidemii uwzględniała w obszarze swojej
działalności problem HIV, a która zajmowała się profilaktyką w środowisku osób
homoseksualnych, była Lambda - Stowarzyszenie Gejów i Lesbijek.
Zmiany ustrojowe, jakie nastąpiły po 1989 roku, przyczyniły się do rozwoju struktur życia
społecznego, obejmującego formalne instytucje i organizacje oraz nieformalną działalność
samopomocową i aktywność obywatelską. Pojawiające się wówczas poczucie silnego
wsparcia społecznego oraz umacnianie więzi społecznych dla grupy osób zakażonych
wirusem HIV i chorych na AIDS były niezwykle istotnymi czynnikami, które wpłynęły na
poprawę stanu zdrowia, wzrost poczucia bezpieczeństwa oraz obniżenie poziomu poczucia
stresu i wzrost przekonania o możliwości radzenia sobie z nim. W tym okresie także
odnotowano burzliwy rozwój organizacji pozarządowych, także tych, dla których problem
HIV/AIDS był zadaniem priorytetowym.
Pierwszą organizacją pozarządową, która zajmowała się wyłączne działaniami
związanymi z HIV/AIDS, była powołana w 1989 roku z inicjatywy pracowników, członków
oraz podopiecznych Monaru jej siostrzana organizacja Stowarzyszenie Solidarni wobec
AIDS Plus. W gronie założycieli tej organizacji znalazły się osoby, które swoim autorytetem
1
Dane teleadresowe najważniejszych organizacji pozarządowych współpracujących z Krajowym Centrum ds.
AIDS zostały zamieszczone w Aneksie tego tomu (przyp. red. tomu).
51
(profesorowie
medycyny,
humaniści,
prawnicy,
działacze
społeczni)
publicznie
przeciwstawiały się w tamtych latach narastającej fali nietolerancji i ostrym protestom
społecznym wobec osób zakażonych HIV. Stowarzyszenie Plus uruchomiło również Telefon
Zaufana AIDS, którego prowadzenie przejęło w 1995 roku Stowarzyszenie Wolontariuszy
Wobec AIDS „Bądź z nami”.
W roku 1993 powstała kolejna organizacja zajmująca się problematyką HIV/AIDS
nosząca nazwę Społeczny Komitet ds. ADS, której działalność koncentrowała się głównie na
kształtowaniu indywidualnych, racjonalnych zachowań społecznych wobec epidemii poprzez
m.in. organizację szkoleń, działalność edukacyjną, poradnictwo wśród młodzieży oraz
różnych grup zawodowych (np. oświaty, służb medycznych). Organizacja ta zajmowała się
również:
- prowadzeniem szkoleń, certyfikacją doradców pracujących w punktach anonimowego
testowania;
- prewencją HIV/AIDS i innych chorób przenoszonych drogą płciową (STI) w środowisku
osób świadczących usług seksualne;
-prowadzeniem szkoleń, działań prewencyjno-profilaktycznych dla krajów Europy Środkowej
i Wschodniej.
W roku 1993 powstała również organizacja Stowarzyszenie Pomoc Socjalna, której
działania adresowane były do osób uzależnionych od środków psychoaktywnych żyjących
z HIV/AIDS, bezdomnych znajdujących się w trudnej sytuacji materialnej oraz ich rodzin.
Wychodząc naprzeciw potrzebom osób zakażonych, stowarzyszenie realizowało programy
aktywizacji zawodowej, które miały pomóc w zdobyciu nowego zawodu, a tym samym
umożliwić płatną pracę oraz ubezpieczenie. Stowarzyszenie prowadziło program opieki
środowiskowej dla osób znajdujących się w sytuacji kryzysowej zapewniający m.in. wizyty
lekarza czy opiekę pielęgniarską w domu pacjenta.
Kolejną organizacją o niezwykle wszechstronnej aktywności była i jest nadal założona w
1993 roku Polska Fundacja Pomocy Humanitarnej „Res Humanae”. Najważniejszym
zadaniem tej organizacji było stworzenie i prowadzenie placówki hospicyjnej dla chorych na
AIDS. W Anilinie koło Otwocka utworzono ośrodek sanatoryjno-hospicyjny, którego
organem założycielskim było Ministerstwo Zdrowia, zaś Fundacja wspomagała jego
przebudowę oraz wyposażenie.
Organizacja ta za główne cele swojej działalności stawiała sobie:
- propagowane postaw humanitarnych ze szczególnym uwzględnieniem praw człowieka,
- pomoc żyjącym z HIV, chorym na AIDS oraz innym potrzebującym wsparcia;
52
- prowadzenie Centrum Edukacji, Dokumentacji i Informacji o AIDS;
- prowadzenie ośrodka terapeutyczno-adopcyjnego dla dzieci z rodzin z problemami
HIV/ADS, uzależnionymi;
- organizację i prowadzenie szkoleń dla różnych grup społecznych, zawodowych, szczególnie
dla osób ze środowisk pedagogicznych i medycznych.
Po roku 1993 zaczęły powstawać organizacje pozarządowe zrzeszające osoby żyjące
z HIV, chore na AIDS, ich rodziny i przyjaciół, których działalność skierowana była do osób
zakażonych. Pierwszą taką organizacją było zarejestrowane w 1994 roku Stowarzyszenie
Wolontariuszy wobec AIDS „Bądź z nami”. Obecnie Stowarzyszenie realizuje wiele
ogólnopolskich programów m.in.:
- prowadzi ogólnopolski całodobowy Telefon Zaufania, którego głównym celem jest
dostarczanie informacji na temat HIV/AIDS oraz poradnictwo prowadzone anonimowo, w
sposób dyskretny, zgodnie z opracowanymi standardami;
- prowadzi ośrodek wsparcia i informacji dla osób żyjących z HIV/AIDS ich bliskich, którego
celem jest integracja osób żyjących z HIV oraz pomoc psychoterapeutyczna;
- organizuje w Warszawie ogólnopolskie Spotkania Osób Żyjących z HIV;
- wydaje informacyjne czasopismo „Żyj pozytywnie” skierowane do osób żyjących z HIV, w
którym ukazują się najważniejsze i najaktualniejsze doniesienia z kraju i ze świata na temat
działań dotyczących HIV/ADS.
Organizacją ukierunkowaną na pomoc i opiekę dla dzieci dotkniętych HIV/AIDS,
porzuconych lub osieroconych jest Stowarzyszeniu Wolontariuszy na Rzecz Dzieci „Mały
Książę”. Otacza ono całościową opieką dzieci i ich rodziny, współpracuje z ośrodkami
adopcyjnymi w kraju i za granicą, opracowuje i dystrybuuje publikacje na temat sytuacji
dzieci żyjących z HIV/AIDS.
Ostatnio powstałą organizacją było powołanie do życia Ogólnopolskiej Sieci Osób
Żyjących z HIV/AIDS „Sieć Plus” skupiającej osoby zakażone z całej Polski, a działające
wcześniej w innych organizacjach. Głównym celem tej organizacji jest integracja środowiska
oraz działalność na forum międzynarodowym.
Wśród innych, znaczących organizacji, których działania skierowane są do osób
podejmujących
ryzykowne
zachowania
(np.
świadczących
usługi
seksualne,
osób
homoseksualnych, młodzieży eksperymentującej z seksem i narkotykami), zakażonych i
chorych, należy wymienić jeszcze Stowarzyszenie na rzecz Prewencji HIV/AIDS i Innych
Chorób Przenoszonych Drogą Płciową „TADA”. Niezwykle ważne są także inicjatywy
podejmowane w lokalnych środowiskach bezpośrednio i blisko osób potrzebujących, których
53
wykonawcą jest m.in. Stowarzyszenie Wolontariuszy Wspierających Osoby Żyjące z HIV,
Chore na AIDS „DADU” działające w województwie zachodniopomorskim.
Działania Krajowego Centrum ds. AIDS skierowane do organizacji pozarządowych
W Polsce na przestrzeni lat (od początku epidemii) struktury rządowe, zajmujące
się problematyką HIV/AIDS, zmierzały do ustabilizowania swojej działalności. W 1993 roku
powstało Krajowe Biuro Koordynacyjne ds. Zapobiegania AIDS, które w 1999 roku zostało
przekształcone w Krajowe Centrum ds. AIDS - agendę Ministra Zdrowia. Wśród szerokiej
działalności tej instytucji z zakresu m.in. profilaktyki, opracowywania standardów
diagnostyki i terapii osób żyjących z HIV, finansowania leczenia, niezwykle dynamicznie i
efektywnie rozwijała się współpraca z innymi sektorami życia publicznego, tj. organizacjami
pozarządowymi czy samorządami lokalnymi na różnych szczeblach ich organizacji.
Do dzisiaj szczególne miejsce w funkcjonowaniu Krajowego Centrum ds. AIDS zajmuje
właśnie współpraca z organizacjami pozarządowymi. Przez wiele lat realizowania wspólnych
programów oraz dzięki stosownym regulacjom prawnym stała się ona bardziej profesjonalna i
efektywna. Niezwykle ważnym elementem umożliwiającym osiągnięcie podstawowych
celów i realizacji zadań było wydanie odpowiednich aktów prawnych określających
współpracę Krajowego Centrum z organizacjami pozarządowymi po to, by wspólnie działać
w obszarze HIV/AIDS. Owe regulacje usprawniły przepływ środków publicznych, kontrolę
nad ich racjonalnym zagospodarowywaniem oraz skuteczność i efektywność wdrażanych
przez organizacje pozarządowe działań.
Obecnie zasady współdziałania organizacji pozarządowych z organami administracji
państwowej określają m.in.:
- Konstytucja Rzeczypospolitej Polskiej z 1997 r. (Dz. U. 1997. Nr 78, poz.483);
- Ustawa o finansach publicznych z dn. 30 czerwca 2005 r. (Dz. U. 2005. Nr 249. poz. 2104);
-Ustawa o fundacjach z 1984 r. (Dz. U. 1991. Nr 46, poz. 203);
- Ustawa Prawo o stowarzyszeniach z 1989 r. (Dz. U. 1997. Nr 121, poz.769);
- oraz niezwykle ważna i porządkująca współpracę między różnymi podmiotami w zakresie
całej sfery życia publicznego Ustawa o działalności pożytku publicznego i o wolontariacie
z dnia 23 kwietnia 2003 r. (Dz. U. 2003. Nr 96, poz. 873).
Powyższe regulacje prawne dały podstawy do wypracowania szczegółowych zasad tej
współpracy Przez kolejne lata wzajemne relacje stawały się coraz bardziej doskonałe i
profesjonalne. Wypracowano procedury, które w dalszym ciągu umożliwiają organizacjom
54
pozarządowym równy dostęp do środków publicznych na realizację zadań określonych w
Krajowym Programie Zwalczania AIDS i Zapobiegania Zakażeniom HIV (a wcześniej w
Krajowym Programie Zapobiegania Zakażeniom HIV, Opieki nad Żyjącymi z HIV i Chorymi
na AIDS), ale jednocześnie rzetelnie weryfikują projekty pod względem merytorycznym i
finansowym.
Zadania, które objęte są postępowaniem konkursowym ujęte zostały w czterech grupach
(typach) merytorycznych:
Typ A to programy profilaktyczne nt. HIV/AIDS skierowane do różnych populacji,
wykorzystujące różne formy przekazu, do których należą m.in.
- kampanie medialne;
- konferencje o zasięgu ogólnopolskim, mitingi, koncerty popularyzujące problematykę
HIV/AIDS;
- publikacje, materiały akcydensowe o dużym nakładzie dystrybuowane przez sieć różnych
punktów (np. placówek ochrony zdrowia, szkoły).
Typ B to programy skierowane do różnych grup społecznych lub zawodowych o
ograniczonym zasięgu (W) lub ogólnopolskie (O), nastawione na działania ponoszące wiedzę
i doskonalące umiejętności w zakresie HIV/AIDS umożliwiającą przekazanie jej innym
osobom np. w swoim środowisku lub pracy, na rzecz dzieci i młodzieży (np. certyfikat
doradcy, edukatora). Do działań tego typu programów należą np. szkolenia i konferencje.
Typ C stanowią z kolei programy mające na celu podnoszenie wiedzy w tym zakresie
oraz inicjowanie działań motywujących do zmiany zachowań, a takżę wykonania testu w celu
określenia statusu serologicznego. Skierowane są one do populacji podejmujących ryzykowne
zachowania. Do działań w tym zakresie należy m.in:
- tworzenie punktów konsultacyjno-diagnostycznych wykonujących anonimowo i bezpłatnie
testy w kierunku HIV (PKD);
- streetworking;
- programy redukcji szkód (harm reduction);
- organizowanie szkoleń;
- wydawanie publikacji.
Ostatni Typ (D) stanowią programy skierowane do osób żyjących z HIV/AIDS i rodzin i
bliskich. Są to programy, po których oczekuje się, iż w wyniku ich realizacji osoby zakażone
otrzymają wsparcie psychologiczne oraz informacje na temat właściwych zachowań wobec
dzieci czy partnera seksualnego. Wśród nich znajdują się także programy aktywizacji
55
zawodowej, rehabilitacji dla osób przyjmujących leki antyretrowirusowe oraz projekty dla
osób wymagających pomocy w opiece terminalnej. Przykładowe projekty to:
- działalność punktów informacyjno-konsultacyjnych;
- organizacja warsztatów i szkoleń;
- organizacja turnusów rehabilitacyjnych;
- organizacja konferencji i zjazdów.
Większość organizacji pozarządowych pozyskuje środki dla swej działalności ze źródeł
publicznych (ok.77%), tj. instytucji samorządowych i centralnych. Pozostałe źródła stanowią
darowizny od firm i osób fizycznych. Ostatnią grupą źródeł finansowania są składki
członkowskie, aukcje lub zbiórki publiczne (tzw. „cegiełki”).
Od momentu współpracy z organizacjami pozarządowymi, która rozpoczęła się w 1993 r.
i przyznawania dla nich dotacji w 19952 roku, poziom finansowana (z wyjątkiem 2001 r.)
utrzymywał się w kolejnych latach na porównywalnym poziomie (Wykres 1).
4 500 000
4 000 000
3 500 000
3 000 000
2 500 000
2 000 000
1 500 000
1 000 000
500 000
1995
1997
1999
2001
2003
2005
Wykres 1. Dotacje dla organizacji pozarządowych w latach 1995-2005.
W latach 1995-2005 liczba organizacji, które nawiązały współpracę z Krajowym
Centrum ulegała pewnym wahaniom: od 17 w 2000 roku do 97 w roku 2003. Zmianę tę
można wytłumaczyć wzmożoną potrzebą niesienia pomocy i tworzeniem organizacji przez
osoby zakażone, które najlepiej znają problemy swoje oraz bliskich, np. w obszarze wsparcia
psychologicznego, leczenia i innych działań profilaktycznych. Natomiast zmniejszenie liczby
organizacji, które współpracowały z Krajowym Centrum w dwóch ostatnich latach, ma swoje
uzasadnienie w konsolidacji działań, czy łączeniu się organizacji działających we wspólnym
2
Brak jest danych na temat przyznanych środków dla organizacji pozarządowych w 1993 r.
56
celu (Wykres 2).
120
97
100
83
80
73
59
60
2004
2005
60
40
19
20
17
0
1999
2000
2001
2002
2003
Wykres 2. Liczba dotacji przyznanych organizacjom pozarządowym w latach 1995-2005.
Liczba
podpisanych
umów
w
latach
1995-2005
latach
przewyższała
liczbę
współpracujących z Krajowym Centrum ds. AIDS organizacji, bowiem organizacje składały
wiele projektów na różne typy działań. Wszechstronność ta wynika z doświadczeń, jakie
nabywają członkowie organizacji oraz potrzeby przekazania swojej wiedzy i umiejętności
innym zakażonym oraz ich bliskim (Wykres 3).
250
225
200
159
147
147
2004
2005
150
109
100
50
35
39
0
1999
2000
2001
2002
2003
Wykres 3. Liczba umów zawartych na zadania profilaktyczne z Krajowym Centrum ds. AIDS w latach
1995-2005.
Wszystkie działania w poszczególnych rodzajach programów mają zasięg lokalny lub
ogólnopolski. Organizacje działające na poziome lokalnym najlepiej znają potrzeby swego
środowiska, tworząc niejednokrotnie skuteczne strategie wojewódzkie (Wykres 4).
57
250
193
200
150
ogólnopolskie
112
107
105
wojewódzkie
100
54
50
40
32
35
0
2002
2003
2004
2005
Wykres 4. Liczba umów w ramach dotacji w latach 2002-2005 według zasięgu.
Sytuacja epidemiologiczna w Polsce w zakresie zachorowań na AIDS i zakażeń HIV jest
stabilna i wypada na tle krajów Europy Wschodniej wręcz zadawalająco. Niewątpliwie
sytuację taką zawdzięczamy działaniom szeroko i szybko podejmowanym w pierwszym
okresie zaistnienia problemu HIV/AIDS przez różne grupy osób i organizacje wspierające
osoby chore i zakażone oraz systemowo podejmowanym działaniom ujętym w kolejnych
Krajowych Programach m.in. poprzez przygotowanie kadry do edukacji różnych środowisk,
stworzenie
możliwości
bezpłatnej
diagnostyki
(punkty
anonimowego
bezpłatnego
testowania), czy zastosowanie leczenia antyretrowirusowego gwarantującego odpowiednią
jakość życia i nadzieję na wyleczenie dla chorych.
Zacieśnianie współpracy
Proces współpracy organizacji pozarządowych z instytucjami administracji państwowej i
samorządowej od samego początku istnienia choroby HIV/AIDS można określić jako proces
stale doskonalący się, a jednocześnie nastawiony na ciągłe poszukiwanie najefektywniejszych
metod dystrybucji i kontroli środków publicznych, wymiany doświadczeń z różnymi
podmiotami na różnych płaszczyznach. Wejście w 2003 roku Ustawy o pożytku publicznym i
o wolontariacie uporządkowało wiele istotnych problemów związanych z merytorycznym i
formalnym zakresem współpracy pomiędzy organizacjami pozarządowymi a Krajowym
Centrum
ds.
AIDS.
Stworzyło
jeszcze
większą
możliwość
współpracy
poprzez
uszczegółowienie jej zasad, które zawarto w Programie współpracy Krajowego Centrum ds.
AIDS z organizacjami pozarządowymi i innymi podmiotami działającymi w sferze pożytku
58
publicznego w zakresie profilaktyki HIV/AIDS na lata 2005-2007 zawartym w 2005 roku,
deklarującymi gotowość do pełnej realizacji zadań w zakresie profilaktyki HIV/AIDS poprzez
m.in.:
b) inicjowanie podmiotów zainteresowanych profilaktyką HIV/AIDS (organizacje
pozarządowe) w tworzeniu obligatoryjnych programów współpracy ze strukturami
samorządowymi;
c) otwarcie na innowacyjność i konkurencyjność poprzez umożliwienie organizacjom
pozarządowym
indywidualnego
występowania
z ofertą
realizacji
projektów
konkretnych zadań publicznych, które obecnie inicjowane są przez Centrum;
d) zwiększanie wpływu organizacji pozarządowych na kreowanie polityki w zakresie
profilaktyki i zdrowia w strukturach lokalnych;
e) integrację podmiotów polityki lokalnej w zakresie profilaktyki HIV/AIDS;
f) stały monitoring efektywności wykorzystania środków publicznych w zakresie działań
profilaktycznych HIV/AIDS;
g) działania mające na celu poprawę jakości życia osób zakażonych HIV i chorych na
AIDS przy pełniejszym wykorzystaniu istniejących przepisów prawnych;
h) zwiększenie dostępu do badań przesiewowych w kierunku HIV;
i) wzmacnianie w społeczeństwie poczucia odpowiedzialności za zdrowie własne,
bliskich, a także wspólnotę lokalną.
59
Dr n. med. Anna Marzec-Bogusławska
Michał Minałto
Krajowe Centrum ds. AIDS
Polska wobec HIV/AIDS na arenie międzynarodowej
Działania Polski w zakresie walki z epidemią HIV/AIDS, a w szczególności profilaktyki
zakażeń, zostały dostrzeżone i docenione również na arenie międzynarodowej. Polska jest
regionalnym pionierem w zakresie rozwiązań systemowych i instytucjonalnych. To, co od
2004 r. jest promowane przez UNAIDS i Komisję Europejską jako strategia „Trzy razy
jeden” (Three Ones), określająca praktyczne wskazówki dla organizacji efektywnej walki
z HIV/AIDS na poziomie państwa, było w naszym kraju wdrażane już wiele lat wcześniej.
Dlatego też instytucje rządowe i organizacje pozarządowe z innych krajów chcą poznać
dokładnie naszą działalność. Świadczą o tym liczne, wizytujące Krajowe Centrum ds. AIDS
delegacje specjalistów zajmujących się na co dzień problemem HIV/AIDS (przede wszystkim
z państw Europy Wschodniej). Na szczególną uwagę zasługuje także fakt, że Polska została
wytypowana przez UNAIDS do podzielenia się swoimi doświadczeniami z innymi krajami
regionu oraz do roli koordynatora projektu regionalnego w zakresie przeciwdziałania
epidemii HIV/AIDS. W 2005 r. Krajowe Centrum ds. AIDS wzięło udział w Polskim
Programie Współpracy Na Rzecz Rozwoju, który stanowi wkład w Oficjalną Pomoc
Rozwojową (ODA) świadczoną państwom najbardziej potrzebującym. Zrealizowano program
szkoleń
dla
ukraińskich
specjalistów
HIV/AIDS
z zakresu
najnowszych
technik
diagnostycznych.
Dzięki licznym wymianom najlepszych praktyk także Polska ma możliwość korzystania
z doświadczeń innych krajów. Przykładem tego jest chociażby wprowadzenie w Polsce usługi
telefonicznego i internetowego poradnictwa HIV/AIDS, co miało miejsce dzięki wymianie
z francuskimi i włoskimi instytucjami rządowymi i organizacjami pozarządowymi.
Zważywszy na przyjęcie przez Polskę międzynarodowych zobowiązań, należy
spodziewać się, że w najbliższych latach wzrośnie aktywność naszego kraju w udzielaniu
Oficjalnej Pomocy Rozwojowej, także w zakresie walki z HIV/AIDS. Członkostwo w Unii
Europejskiej sprawia, że we wszelkich funkcjonujących obecnie międzynarodowych
instytucjach odpowiedzialnych za gromadzenie i dystrybucję funduszy na walkę z AIDS,
takich jak np. działający od 2001 r. Globalny Fundusz do walki z AIDS, Malarią i Gruźlicą
(GFATM), traktowani jesteśmy jako państwo darczyńca. Zresztą Polska dokonała już dwóch
60
wpłat na rzecz GFATM na łączną kwotę 20 000 USD.
W dziedzinie badań naukowych HIV/AIDS Polska posiada ciekawy, międzynarodowy
dorobek. Należy tu wymienić chociażby wkład naszych specjalistów w tworzenie standardów
zapobiegania zakażeniom wertykalnym. Opracowane w wyniku badań klinicznych i przyjęte
przez Polskę w 1994 r. rozwiązania okazały się niezwykle skuteczne i szybko spotkały się
z zainteresowaniem i uznaniem praktyków z pozostałych państw europejskich.
Dorobek Polski na forum międzynarodowym jest szczególnie znaczący w przyczynianiu
się do promowania poszanowania godności i praw człowieka w kontekście HIV/AIDS. Nasz
kraj od początku lat 90. co dwa lata przedstawiał na forum Komisji Praw Człowieka
Organizacji Narodów Zjednoczonych rezolucję The protection and promotion of Human
Rights in the context of HIV/AIDS. W rezolucji zawarte zostały ogólne zalecenia dot. ochrony
i promocji praw osób żyjących z wirusem oraz ich rodzin. W aneksie do Rezolucji przyjętej
przez Komisję w 1997 r. znalazły się m.in. takie zagadnienia, jak podkreślenie konieczności
tworzenia narodowych programów walki z epidemią oraz prowadzenia ogólnospołecznych
kampanii informacyjnych. Z kolei w Rezolucji z roku 2001 poruszono m.in. kwestie
ułatwienia dostępu do leczenia wszystkim potrzebującym, zacieśnienia współpracy
międzynarodowej, pomocy państwom rozwijającym się, dalszego promowania działań
edukacyjnych.
Od 2000 r. problematyka HIV/AIDS omawiana jest na najwyższym szczeblu forum
Organizacji Narodów Zjednoczonych. Polska brała udział w wypracowywaniu, a obecnie
wdraża zapisy Milenijnych Celów Rozwoju oraz Deklaracji Zobowiązań HIV/AIDS. Oba te
dokumenty wskazują, że rozprzestrzeniająca się epidemia stanowi bardzo poważne
zagrożenie dla rozwoju społeczeństw na poziomie globalnym i wyznacza mierzalne cele do
osiągnięcia w perspektywie średnio- i długoterminowej.
Polska od 1 maja 2004 r. stała się pełnoprawnym państwem członkowskim Unii
Europejskiej. Fakt ten znacząco wpłynął na aktywność i zadania międzynarodowe
realizowane przez nasz kraj. W pełni uczestniczymy w wypracowywaniu i wdrażaniu
europejskiej polityki zwalczania HIV/AIDS, bierzemy udział w szeregu inicjatyw
regionalnych, zainicjowanych głównie przez dwie istotne deklaracje: Wileńską i Dublińską1.
W strukturach wspólnotowych na szczególną uwagę zasługują również eksperckie struktury
doradcze wobec Komisji: grupa Think Tank on HIV/AIDS zrzeszająca specjalistów rządowych
oraz Civil Society Forum, gdzie zasiadają przedstawiciele organizacji pozarządowych i
1
Deklaracje te zostały szerzej omówione w artykule Zapobieganie HIV/AIDS w kontekście programów zdrowia
publicznego Unii Europejskiej.
61
społeczeństwa obywatelskiego. Polska uczestniczy także w pracach wyspecjalizowanej grupy
roboczej AIDS and Mobility, zajmującej się problematyką zapobiegania i zwalczania
HIV/AIDS wśród populacji migrujących. Jesteśmy także podmiotem regionalnego
monitoringu epidemiologicznego nadzorowanego na zlecenie UE przez francuską strukturę
Eurohiv.
Poza tym nasz kraj brał aktywny udział w pracach specjalnej grupy zadaniowej do walki
z chorobami zakaźnymi w Regionie Morza Bałtyckiego, powołanej na spotkaniu premierów
Państw Bałtyckich w Danii w kwietniu 2000 r. Zdecydowano wówczas o potrzebie powołania
specjalnej grupy ekspertów z państw basenu Morza Bałtyckiego, która zajęłaby się
planowaniem i wdrażaniem działań mających na celu ograniczenie rozprzestrzeniania się
chorób zakaźnych, w szczególności HIV/AIDS. Kontynuacją tej inicjatywy stało się Forum
Północny Wymiar (Northern Dimension) zainicjowane przez Finlandię, którego głównym
celem jest poprawa standardów zdrowotnych, szczególnie w odniesieniu do młodych pokoleń.
Problemy takie, jak: narkomania, nikotynizm, alkoholizm, a także wzrost liczby zakażeń HIV
dotykają zwłaszcza młodych ludzi, szczególnie podatnych na zachowania określane mianem
zachowań ryzykownych. Problematyka ta nie jest obca także społeczeństwu polskiemu, stąd
też Polska włącza się w prace międzynarodowe zmierzające do poprawy ogólnie pojętego
zdrowia publicznego. Od wielu lat nasza działalność widoczna jest również w realizacji wielu
programów zapobiegających zakażeniu HIV prowadzonych wspólnie z organizacjami krajów
ościennych na terenach przygranicznych. Przykładem takiego programu jest działający od
kilku lat program Parasol (Umbrella) realizowany głównie przez podmioty pozarządowe.
Polskie działania wobec HIV/AIDS znalazły uznanie w oczach międzynarodowych
autorytetów, co zaowocowało nagrodami dla osób najbardziej zaangażowanych w walkę
z epidemią, a także wieloma wyróżnieniami dla naszego kraju.
62
III. Wykrywanie zakażeń HIV
63
64
Prof. dr hab. Andrzej Gładysz
Katedra i Klinika Chorób Zakaźnych,
Chorób Wątroby i Nabytych
Niedoborów Odpornościowych
Akademii Medycznej we Wrocławiu
Przegląd badań klinicznych dotyczących zakażeń HIV/AIDS w latach 1985 – 2006
Informacje zebrane z części ośrodków zajmujących się referencyjną opieką nad osobami
żyjącymi z HIV/AIDS pozwoliły na zakwalifikowanie prowadzonych przez nich programów
do grupy programów oceniających skuteczność i bezpieczeństwo nowych leków lub
schematów terapeutycznych stanowiących podstawę terapii antyretrowirusowej zarówno
międzynarodowych, wieloośrodkowych, jak i krajowych
Najwcześniejszym z nich był krajowy program popularyzujący protokół ACTG 076
dotyczący kobiet żyjących z HIV w ciąży i oceniający jego skuteczność w warunkach
polskich. Dotyczył on prewencji zakażeń wertykalnych. Wdrożenie tego programu odbywało
się z udziałem specjalistów chorób zakaźnych, położnictwa i ginekologii oraz neonotologów.
Pochodną tego projektu były:
a) trzyletni program badawczy prowadzony w ramach programu DOT(54/95/8/96 i 30/97)
koordynowany przez prof. dr. hab. Andrzeja Gładysza. Wyniki tego badania zostały
przedstawione w formie ekspertyzy Ministerstwu Zdrowia i opublikowane w
czasopismach medycznych;
b) autorski model opieki nad dziećmi matek HIV pozytywnych opracowany przez dr hab.
Małgorzatę Marczyńską przy współpracy dr Małgorzaty Szczepańskiej–Putz z Kliniki
Chorób Zakaźnych Wieku Dziecięcego Instytutu Chorób Zakaźnych i Pasożytniczych
AM w Warszawie;
c) autorski program leczenia dzieci zakażonych HIV wraz z programem szczepień tych
dzieci koordynowany również przez ww. autorki.
Obydwa te programy uzyskały wcześniej akceptację Ministerstwa Zdrowia oraz
częściowe finansowanie z budżetu ministra i Krajowego Centrum ds. AIDS oraz uczelni
(działalność statutowa). Wyniki uzyskane z tych badań pozwoliły wprowadzić jednolity
system opieki i prowadzenia kobiet ciężarnych zakażonych HIV i ich potomstwa. Badania te
były kontynuowane w ramach programów:
a) diagnostyka i leczenie zakażeń HIV u dzieci ze szczególnym uwzględnieniem
pierwszego roku życia;
65
b) European Collaborative Study (ECS), którego koordynatorem były dr Marie-Lanise
Newell i dr hab. Magdalena Marczyńska;
c) ocena rozwoju dzieci urodzonych przez matki zakażone HIV ze szczególnym
uwzględnieniem skutków neurorozwojowych i psychospołecznych;
d) Lipodystrophy and lipid/glucose disturbances in HIV infected children (program
współpracy z ECS-koordynatorem – dr hab. M. Marczyńska).
Programy te pozwoliły na ocenę skuteczności prewencji transmisji wertykalnej zakażeń
HIV w Polsce w dalszej perspektywie i wpływu leczenia antyretrowirusowego w ciąży i
później u dzieci zakażonych na ich rozwój.
Instytut Matki i Dziecka przy współpracy z Krajowym Centrum ds. AIDS i Kliniką
Chorób Zakaźnych Wieku Dziecięcego Instytutu Chorób Zakaźnych i Pasożytniczych AM w
Warszawie prowadził też kilka projektów, w tym celowy, którego temat dotyczył
występowania zakażeń HIV wśród kobiet, diagnostyki oraz opieki perinatalnej nad kobietą
zakażoną HIV i jej dzieckiem w Polsce. Instytut prowadził też programy na temat:
a) modelu poradni interdyscyplinarnej dla dzieci z rodzin żyjących z problemem
HIV/AIDS;
b) roli zakażeń HPA u kobiet żyjących z HIV oraz związanej z tym patologii szyjki
macicy. Ten temat realizowany był również w ramach projektu międzynarodowego,
wieloośrodkowego koordynowanego przez Parthenon-Trust;
c) określenia częstości występowania przeciwciał anty-HIV w suchej kropli krwi u
noworodków urodzonych na terenie województwa mazowieckiego. Program ten był
realizowany przy okazji badań rutynowych, wykonywanych w celu wykluczenia u
noworodków wrodzonych chorób metabolicznych.
Przy współpracy z Instytutem Wenerologii AM w Warszawie był również realizowany
przez Poradnię Profilaktyczno-Leczniczą ważny projekt dotyczący kobiet uzależnionych i
nieuzależnionych od środków odurzających wstrzykiwanych dożylnie. Tematem tego
projektu były badania nad zakażeniami onkogennymi typami wirusa brodawczaka ludzkiego
u pacjentek HIV pozytywnych i HIV negatywnych. Współkoordynatorem tego projektu była
dr Ewa Firląg-Burkacka – kierownik Poradni w Warszawie.
W ramach tej grupy badań były także w latach 1985-2002 realizowane międzynarodowe
projekty oceny skuteczności leczenia antyretrowirusowego
dotyczące osób dorosłych
żyjących z HIV, finansowane z grantów uzyskanych w ramach V i VI Ramowych
Programów Unii Europejskiej. Do najważniejszych z nich należał program EuroSIDA,
którego celem była ocena wpływu HAART na dynamikę i progresję zakażenia HIV-1
66
(badania kohortowe prospektywne) na stężenie chemokin i częstość oraz rolę powstawania
mutacji w genach odwrotnej transkryptazy HIV pod wpływem antyretrowirusowego leczenia
skojarzonego. W realizacji tego programu uczestniczyła większość klinicznych ośrodków
polskich (Wrocław, Warszawa, Szczecin, Gdańsk, Białystok – tylko z tych ośrodków
napłynęły pisemne informacje) Koordynatorem projektu w Polsce byli dr Brygida Knysz i dr
Jacek Gąsiorowski z Kliniki Wrocławskiej.
Większość ośrodków uczestniczyła także w projektach takich, jak: Erica B (porównanie
różnych schematów dawkowania IDV i RTV) – projekt zakończony przed terminem; 2NN
(porównanie skuteczności i bezpieczeństwa; nevirapiny, efavirenzu w skojarzeniu z 3TC i
stawudyną, czy POLA-01-1 (Abbott), którego celem była ocena subiektywna jakości życia
osób żyjących z HIV podczas przyjmowania leku o nazwie Kaletra w porównaniu z
poprzednio przyjmowanymi inhibitorami proteazy.
Do projektów zakończonych oceniających skuteczność nukleozydowych inhibitorów
rewertazy u osób nieleczonych wcześniej antyretrowwirusowo należało badanie CHARM
(Compact Highly Active Antiretroviral Medication) – otwarte badanie oceniające skuteczność
skojarzonego leczenia przeciwretrowirusowego opartego na nukleozydowych inhibitorach
odwrotnej transkryptazy u osób zakażonych wirusem HIV, dotychczas nieleczonych lekami
antyretrowirusowymi, wykonywane pod kierunkiem
National AIDS Therapy Ewaluation
Centre (NATEC) Academic Medical Centre University of Amsterdam.
Drugą ważną gałąź badań dotyczących kompleksowego leczenia antyretrowirusowego
stanowiły projekty oceniające skuteczność i bezpieczeństwo immunokorekcji ilościowej i
jakościowej układu odpornościowego osób żyjących z HIV i AIDS, np. ESPRIT (w ramach
którego ocenia się skuteczność i tolerancję interleukiny 2, czy Fortogene i Ilumination, które
umożliwiły ocenę istnienia oporności genotypowej na leki z grupy IP i inhibitorów RT w
populacji polskich przed rozpoczęciem leczenia i pojawiających się w czasie leczenia. Celem
tych projektów było zracjonalizowanie zasad rozpoczynania i monitorowania leczenia
antyretrowirusowego w populacji osób żyjących z HIV w Polsce.
Nie od rzeczy będzie włączenie do tej grupy tematów również badań, które dotyczyły
wrodzonej odporności przeciwwirusowej u zakażonych HIV i które były realizowane w
ośrodku wrocławskim przy współpracy Kliniki Chorób Zakaźnych AM z Instytutem
Immunologii i Terapii Doświadczalnej.
W Polsce w latach 1985-2002 realizowane były programy badające epidemiologię
występowania skutków i efektywności leczenia zakażeń oportunistycznych, prowadzone w
67
ośrodkach: warszawskim, gdańskim, bydgoskim, i wrocławski. Wśród nich na uwagę
zasługują programy takie, jak:
•
Pharmacokinetic study of ABELCET (Amphotericin B lipid complex) in patients with
systemic fungal infection, który był realizowany przez Kliniki Chorób Zakaźnych AM
w: Gdańsku i Bydgoszczy oraz
Klinikę Hematologii AM w Gdańsku przy
współudziale Liposome Campany Inc. Princeton NY. USA;
•
Zaburzenia neurologiczne związane z zakażeniami HIV-1 i CMU OUN u osób
chorych na AIDS – projekt realizowany z udziałem neurologów i radiologów;
•
Zmiany w jamie ustnej i przełyku u osób zakażonych HIV – projekt realizowany z
udziałem stomatologów i specjalistów chorób błony śluzowej jamy ustnej.
Wyniki badań uzyskanych w tych projektach zostały opublikowane w czasopismach
dotyczących problematyki AIDS i przedstawiane na zjazdach zagranicznych.
Przy współpracy z UNDP, Krajowym Biurem ds. Przeciwdziałania Narkomanii i
Zarządem Miasta Stołecznego Warszawy realizowany był przez kilka lat program redukcji
szkód – Harm Reduction. Poza wymianą igieł, strzykawek lub/i prezerwatyw obejmował on
także zaopatrywanie pacjentów uzależnionych i równocześnie zakażonych, pozostających bez
środków do życia, w leki i paczki żywnościowe. W Gdańsku podejmowano próby tworzenia
ośrodków rehabilitacji, gdzie badano problemy społeczno-medyczne dotyczące narkomanów.
Ze środków Ministerstwa Zdrowia (w oparciu o umowę 88/99 DOT) została opracowana
przez ośrodek wrocławski ekspertyza optymalizacji
merytorycznej i ekonomicznej
prowadzenia farmakologicznego i psychosocjalnego osób zakażonych HIV i chorych na
AIDS w warunkach regionu dolnośląskiego z uwzględnieniem wskaźników monitorujących
skuteczność leczenia.
Klinika Chorób Zakaźnych AM w Gdańsku miała też możliwości uczestnictwa w
programie Trends in HIV infection rates among New York state prison entrants 1987-1997
koordynowanym przez Fogarty Workshop of internationale HIV/AIDS Prevention – Reserch
opportunities.
W latach 2003-2006 realizowano następujące badania kliniczne dotyczące zakażeń
HIV/AIDS:
1. EuroSIDA (Copenhagen HIV Programme).
2. ESPRIT – IL – 2 (NIH, Copenhagen HIV Programme).
3. TMC 114-C 208 (Tibotec).
4. TMC 125 C 229 (Tibotec).
68
5. Boehringer Ingelheim trial 1182.23.
6. BMS Real Study .
7. Pfizer A 400 1016 Study.
8. MONARK.
9. SMART.
10. MO5-73.
Największą
grupę
stanowią
programy
międzynarodowe
wieloośrodkowe
oceniające skuteczność i bezpieczeństwo nowych leków lub schematów terapeutycznych
będących
podstawą
terapii
antyretrowirusowej.
Programy
te
poza
oceną
leków
antyretrowirusowych, przewidzianych do stosowania u pacjentów z niepowodzeniami w
dotychczasowej terapii antyretrowirusowej (np.TMC 114 C – 208, TMC 125 – c – 229), czy
leków inicjujących terapię (Tipronawir) wraz z badaniem o symbolu M05-73 mają na celu
ocenę formy (tabletka czy kapsułka) leku w procesie współpracy pacjenta z lekarzem, co jest
szczególnie znaczące w leczeniu HIV/AIDS, czego wyrazem staje się długotrwała
skuteczność terapii.
Na uwagę zasługują również programy oceniające skuteczność nowych leków lub
preparatów według danych u pacjentów z już określonym doświadczeniem terapeutycznym
(BMS, Real Study) bądź stosowanych w monoterapii (MONARK). W tych programach
ocena objęła głównie inhibitory proteazy. Z tą grupą programów związany jest też projekt
(Behringer Ingelheim trial), który dotyczy nienukleozydowych inhibitorów odwrotnej
transkryptazy i ich miejsca w skutecznej i bezpiecznej terapii antyretrowirusowej.
Ważnymi (ze względów poznawczych) są też programy oceniające wzrost skuteczności,
bezpieczeństwo i tolerancję immunoterapii (EsPRIT –IL2) jako leczenia uzupełniającego
terapię
kompleksową. Program ten w dotychczasowym zakresie przyniósł zachęcające
wyniki i jest kontynuowany w zmodyfikowanej formie. Użyty preparat w badaniu u
większości pacjentów indukował wzrost liczby limfocytów CD4.
Do tej grupy programów należy też zaliczyć program SMART oceniający skuteczność i
bezpieczeństwo strukturalnej terapii przerywanej, którego ocena, choć kontrowersyjna, ciągle
budzi zainteresowanie klinicystów i badaczy (wiążę się z postępem wiedzy na temat
patomechanizmu zakażenia HIV) i jest oceniana przez badaczy w nowelizowanych ujęciach.
Polskie ośrodki uczestniczą też w ważnej grupie programów dotyczących oceny
preparatów – inhibitorów koreceptorów CCTS, a więc blokujących/hamujących procesy
69
wnikania HIV do komórek docelowych1. Dotyczą one pacjentów dotąd nieleczonych.
Przykładem jest program Pfizer A 400 1016 Study.
Kolejna ważną gałęzią badawczą, w której biorą udział polskie ośrodki badawcze, są
programy oceniające naturalny przebieg zakażenia HIV i choroby w kohortach rodzimych
pacjentów. Takim programem jest EURO-SIDA, w którym oceniane są równolegle: przebieg
kliniczny, postęp choroby i jej stadia, efektywność terapii oraz działania niepożądane. Jest to
duży program wieloletni realizowany w ramach V i VI Ramowego Programu Unii
Europejskiej. Dostarcza on wielu nowych spostrzeżeń zarówno klinicznych, jak i
poznawczych.
Poza przytoczonymi programami realizowane są także badania oceniające ryzyko rozwoju
zaburzeń metabolizmu, jak m.in. lipodystrofii i skuteczność jej leczenia u chorych
otrzymujących terapię antyretrowirusową. Objęte one są grantami firmowymi, jak również
własnym (uczelnianym).
Badania dotyczące problemu zaburzeń metabolicznych zaproponowane jako projekt
krajowy międzyośrodkowy koordynowany przez dr dr M. Beniowskiego i A. Horbana są
kontynuowane w formie długofalowej obserwacji w celu wypracowania odpowiednich metod
przeciwdziałania i łagodzenia skutków tych zabużeń.
Trzecią grupę badań stanowią projekty własne oceniające między innymi rolę cytokin w
efektywności leczenia antyretrowirusowego, a także programy analizujące zależności
warunkujące rozwój zmian neurologicznych u chorych z AIDS w zależności od stosowanego
leczenia i jego skuteczności.
Współcześnie bardzo aktualnym przedsięwzięciem jest program rejestracji spostrzeżeń
kazuistycznych
dotyczących
zespołów
rekonstrukcji
immunologicznej
i
analiza
uwarunkowań, które doprowadzają do ich rozwoju (znaczące publikacje m.in. z Wrocławia).
Na uwagę zasługują również programy prowadzone w ramach grantu KBN (Szczecin –
2PO5B 185 28), którego celem jest ocena częstotliwości występowania polimonizmów
receptorów chemokin i ich ligantów oraz wpływu tego zjawiska na progresję zakażenia
HIV1.
Poza tym, w kraju realizowane są pojedyncze programy obejmujące ocenę skuteczności
szczepień przeciw wirusowemu zapaleniu wątroby u osób zakażonych HIV oraz oceniające
występowanie i charakterystykę grzybów kolonizujących błonę śluzową górnego odcinka
przewodu pokarmowego u osób żyjących z HIV i dotyczące zmian w jamie ustnej u osób
1
Ważny etap liczby limfocytów CD4.
70
zakażonych z HIV – projekt realizowany w części z udziałem stomatologów i specjalistów
chorób błony śluzowej jamy ustnej.
Ostatnio Zakład Epidemiologii Państwowego Zakład Higieny zaproponował ośrodkom
w Polsce współpracę w ramach projektu badawczego CASCADE (Concerted Action on
SeroConversion to AIDS and Heath In Europe), którego celem jest obserwacja osób żyjących
z HIV w Europie od czasu dokonania się u nich serokonwersji do wystąpienia AIDS i zgonu.
Projekt ten jest finansowany przez Unię Europejską z programu ramowego (kontrakt 018949).
Analizowane będą w nim czynniki predestynujące (związane zarówno z HIV, jak i osobą
zakażoną) do progresji zakażenia i jego skutków. Realizacja programu planowana jest do
2010 roku i ma stanowić podstawę do oceny algorytmu STARHS (the Serological Testing
Algorithm for Recent HIV Seroconversion).
W Polsce oprócz badań dotyczących bezpośrednio oceny leków i ich skuteczności u
pacjentów są również prowadzone od początku lat 90. badania, które obejmują także:
a) system zbierania danych na temat zjawiska narkomanii i zakażenia HIV w celu
konstruowania strategii redukcji szkód, jakie powoduje narkomania i nieświadomość
profilaktyki HIV - (First treatment demand indicator) prowadzone przez Grupę
Pompidou, w którym uczestniczyła Klinika Chorób Zakaźnych AM w Gdańsku;
b) programy edukacyjne nt. HIV/AIDS mające na celu poprawę świadomości w zakresie
profilaktyki zakażeń HIV i innych im towarzyszących chorób (dotyczy to szczególnie
transmisji chorób następujących drogą kontaktów seksualnych i innych ryzykownych
zachowań), np. New Haven – Gdańsk Educational Exchange – realizowany z udziałem
Yale University New Haven USA, Kliniki Chorób Zakaźnych AM i Uniwersytet w
Gdańsku. Program był finansowany przez American Foundation Fogarty International
Centre (NIH) USA I realizowany w dwóch cyklach:
jako cykl szkoleniowy dla pracowników służby zdrowia, nauczycieli i
młodzieży obejmujący zagadnienia HIV/AIDS i narkomani (realizowany przez
wykładowców polskich i amerykańskich);
program epidemiologiczny Substance abuse and sexual practics among polish
women oraz Research methodology in epidemiological studies realizowany z
udziałem
NY University School of Medicine Dpt. of Epidemiology Nowy
Jork USA.
Aktualnie w wielu ośrodkach zajmujących się leczeniem osób żyjących z HIV/AIDS
prowadzone są też badania objęte klauzulą poufności co uniemożliwiło ich uwzględnienie w
niniejszym opracowaniu. Niemniej można stwierdzić, że Polska – jako kraj – aktywnie
71
uczestniczy w badaniach dotyczących różnych problemów związanych z zakażeniem HIV i z
AIDS.
72
Doc. dr hab. n. med. Tomasz Niemiec
Kierownik Kliniki Położnictwa
i Ginekologii Instytutu Matki i Dziecka w Warszawie
Profilaktyka zakażeń wertykalnych w Polsce
W Polsce, podobnie jak w populacjach innych krajów, wśród osób zakażonych HIV
zwiększa się odsetek kobiet, który obecnie przekracza 27%. Większość z nich jest w wieku
rozrodczym, a część zachodzi w ciążę i rodzi dzieci, co stwarza ryzyko przeniesienia
zakażenia HIV od matki do dziecka i zmusza do propagowania racjonalnej, ogólnokrajowej
polityki zdrowotnej dotyczącej prewencji tych zakażeń, polegającej głównie na proponowaniu
wykonywania testów w kierunku zakażenia HIV u kobiet planujących ciążę lub będących w
ciąży.
Zastosowanie HAART w okresie ciąży, porodu oraz po porodzie (również u dziecka);
elektywne cięcie cesarskie (wykonane przed rozpoczęciem się porodu) oraz unikanie
karmienia persia – okazały się bardzo skuteczne w zmniejszeniu ryzyka przeniesienia
zakażenia HIV od matki do dziecka. Pomimo wzrostu nowych zakażeń wśród kobiet w
Europie Zachodniej, liczba perinatalnie nabytych zakażeń HIV u dzieci pozostaje stała i
wynosi ok. 250/ rok. W populacji Europy Wschodniej częstość zakażeń HIV jest większa niż
w Europie Zachodniej ( 1.0 versus 0,3% na Zachodzie), większa jest również populacji kobiet
HIV+ w wieku prokreacyjnym ( 34% versus 26% na Zachodzie).
W Polsce od 1989 r. do końca marca 2006 r. zgłoszono 92 zakażenia wertykalne HIV.
Wskutek braku do 2006 roku ogólnokrajowego programu badań przesiewowych w kierunku
HIV kobiet w ciąży obserwuje się wzrost liczby zakażeń wertykalnych. W przeliczeniu na
100 tysięcy żywych urodzeń liczba zgłoszonych zakażeń wertykalnych wyniosła 1,7 w 2003
r. i 2,8 w 2004 r. Wzrosła również zapadalność na AIDS wśród dzieci do 15. roku życia – od
średnio 0,1 na 1 000 000 dzieci w latach 1990-1997 do 0,56 w latach 1998-2005.
W Polsce niewiele jest doniesień na temat częstości występowania zakażeń HIV
wśród kobiet ciężarnych. W Warszawie wynosiła ona w 2003 roku od 0,06/1000 dzieci
do 0,9/1000 w 2005 roku. Brakuje również dokładnej ewidencji dzieci zakażonych HIV.
Lista możliwych niepowodzeń położniczych u kobiet zakażonych HIV obejmuje:
częstsze występowanie poronień samoistnych, małej masy urodzeniowej płodu,
wewnątrzmacicznego obumarcia płodu, porodów przedwczesnych, przedwczesnego
pęknięcia pęcherza płodowego, innych zakażeń przenoszonych drogą płciową, bakteryj-
73
nego zapalenia płuc, zakażeń układu moczowego i innych powikłań infekcyjnych.
Związek tych powikłań ciąży z zakażeniem HIV pozostaje niejasny i wymaga dalszych
badań.
Częstość transmisji odmatczynej HIV waha się od mniej niż 1% do ponad 40% i jest
różna w poszczególnych krajach. Do zakażenia odmatczynego HIV może dojść podczas
ciąży, porodu, a także podczas karmienia piersią. Najczęściej dziecko ulega zakażeniu
HIV w ostatnim trymestrze ciąży i podczas porodu. Do czynników mających wpływ na
ryzyko transmisji odmatczynej HIV należą: czynniki wirusowe (poziom wiremii,
fenotyp
i
genotyp
wirusa,
jego
zmienność
i
oporność),
czynniki
matczyne
(zaawansowanie choroby, stan odżywienia), czynniki behawioralne (używanie alkoholu
czy narkotyków, zachowania seksualne), czynniki położnicze (długość okresu
odpływania płynu owodniowego, sposób lub powikłania porodu) oraz czynniki
noworodkowe, głównie związane z karmieniem piersią.
Aktualne zalecenia na temat profilaktyki wertykalnej transmisji HIV dotyczą
stosowania
leczenia
przeciwretrowirusowego
w
czasie
ciąży,
w
okresie
okołoporodowym i u dziecka przez 4-6 tygodni po urodzeniu. Sposób ukończenia ciąży
zależy od sytuacji położniczej, stanu układu odporności ciężarnej w ostatnim okresie
ciąży oraz zaawansowania zakażenia HIV (liczba limfocytów CD4, poziom wiremii).
Zaleca się oferowanie ciężarnym zakażonym HIV ukończenia ciąży za pomocą
planowego
cięcia
cesarskiego
przed
wystąpieniem
czynności
skurczowej
lub
odpłynięciem płynu owodniowego. Planowe cięcie cesarskie u kobiety zakażonej HIV
ma istotne znaczenie w przypadku, gdy nie pozostawała ona pod specjalistyczną opieką
w ciąży i nie otrzymywała profilaktycznej terapii przeciwretrowirusowej, a wiremia HIV
była duża. Cięcie cesarskie wykonane u kobiety zakażonej HIV po rozpoczęciu porodu
nie zmniejsza ryzyka przeniesienia zakażenia HIV na dziecko. Ryzyko to ulega
znamiennemu zmniejszeniu jedynie w przypadku elektywnego cięcia cesarskiego
wykonanego około 37. tygodnia ciąży, przed wystąpieniem czynności skurczowej i w
przypadku zachowanego płynu owodniowego. Próby zastosowania innych metod
ograniczenia ryzyka odmatczynej transmisji HIV (podawanie witaminy A lub kwasu
foliowego; płukanie pochwy roztworem chlorheksydyny) jak dotąd nie okazały się
skuteczne.
Zakażonym matkom zaleca się unikanie karmienia piersią. Wykazano, że zwiększa
ono ryzyko zakażenia dziecka o około 33%, a trwające dłużej niż 6 miesięcy - o więcej
niż 50%. W krajach rozwijających się poszukuje się sposobów ograniczenia u dzieci
74
zakażeń HIV nabytych tą drogą (skrócenie okresu karmienia, pasteryzacja mleka,
karmienie przez matki zastępcze). Wykazano również, że wyłączne karmienie piersią
zmniejsza ryzyko zakażenia HIV i jest zalecane w sytuacjach, gdy karmienie sztuczne
nie jest możliwe.
Wszystkie procedury profilaktyczne stosuje się również w Polsce, co umożliwia
zmniejszenie ryzyka transmisji odmatczynej do częstości stwierdzanej w Europie, czyli
do
około
2-3%.
Z danych
Wojewódzkiego
Szpitala
Zakaźnego
w
Warszawie
opublikowanych przez Ośrodek opieki nad matką HIV(+) i jej dzieckiem wynika, że od 1989
roku (kiedy rozpoczęto rejestrowanie zakażeń HIV u dzieci) do końca 2003 roku opieką i
diagnostyką objęto 263 dzieci urodzonych przez matki zakażone HIV. Z tej grupy 137 matek
pozostawało pod specjalistyczną opieką medyczną w ciąży i otrzymało profilaktyczne
leczenie przeciwretrowirusowe. W grupie dzieci urodzonych przez te matki 6 uległo
zakażeniu HIV, w tym 3, u których terapię zastosowano tylko w okresie noworodkowym. Od
1994 roku, wkrótce po opublikowaniu międzynarodowych standardów dotyczących profilaktyki transmisji wertykalnej HIV i stosowania leków przeciwretrowirusowych u kobiet
podczas ciąży i porodu oraz u noworodków, zalecenia te obowiązują w Polsce. Zwraca uwagę
duże ryzyko transmisji wertykalnej HIV (46,2%) w grupie kobiet nieobjętych specjalistyczną
opieką podczas ciąży oraz porodu, którym nie zaoferowano w ciąży testu w kierunku
zakażenia HIV. Można uniknąć nowych zakażeń HIV u dzieci pod warunkiem, że
wszystkim kobietom planującym ciążę lub będącym w ciąży, zaproponuje się wykonanie testu w kierunku zakażenia HIV. Test ten należy zalecać także partnerom
seksualnym przyszłych matek.
Jednym z podstawowych elementów skutecznej polityki państwa w zakresie zapobiegania
zakażeniom HIV i opieki nad kobietami zakażonymi lub chorymi na AIDS oraz ich dziećmi
i rodzinami jest zapewnienie kobietom planującym ciążę oraz ciężarnym nowoczesnego
poradnictwa dotyczącego tych zagadnień. Najbardziej odpowiednią grupą zawodową,
która powinna prowadzić poradnictwo w zakresie zakażeń HIV, są lekarze pierwszego
kontaktu, a w przypadku kobiet mogą to być ginekolodzy położnicy. Ogólnie można
przyjąć, że prewencja pierwotna skierowana jest do kobiet, które nie znają swojego
statusu serologicznego.
Okołoporodowe (wertykalne) zakażenie HIV stało się rzadkością od czasu
zastosowania leków przeciwretrowirusowych oraz upowszechnienia elektywnego cięcia
cesarskiego w profilaktyce transmisji HIV. Sytuacja ta dotyczy krajów, w których
zarówno leki przeciwretrowirusowe, jak i cesarskie cięcie są dostępne, oraz gdzie
75
rutynowo proponuje się wszystkim kobietom ciężarnym badania w kierunku zakażenia
HIV. W krajach tych udało się zmniejszyć znamiennie częstość zachorowań na AIDS u
dzieci, głównie poprzez wprowadzenie wspomnianych powyżej interwencji w zakresie
profilaktyki zakażeń wertykalnych. Zakażeniu HIV u noworodka można zapobiec
również poprzez unikanie karmienia piersią.
Na początku lat 90. XX wieku częstość wertykalnych zakażeń HIV w USA oraz w
Europie wahała się od 15 do 20%, a obecnie wynosi tylko kilka procent. W tym samym
czasie, gdy wprowadzano profilaktykę transmisji wertykalnej, uległa poważnym
zmianom terapia zakażeń HIV i AIDS. Aktualnie, ciąża nie stanowi przeciwwskazania do
stosowania leków przeciwretrowirusowych nawet wówczas, gdy ich podanie jest
konieczne tylko ze względu na zaawansowanie choroby AIDS u matki. Przedstawione
wskazówki i zalecenia dotyczące stosowania leków przeciwretrowirusowych u kobiet
podczas ciąży i porodu opracowano na podstawie opublikowanych ostatnio doniesień.
Stała aktualizacja tych zaleceń jest możliwa na stronie internetowej http://hiv.net/link.php
?id = 190.
Wraz z upowszechnieniem w Polsce oferowania badań w kierunku zakażeń HIV
wszystkim kobietom ciężarnym liczba wertykalnych zakażeń HIV u dzieci będzie malała.
Lekarze (jak i pielęgniarki) pracujący na oddziałach świadczących pomoc dla matek
HIV+ i ich dzieci są odpowiednio przygotowani do prowadzenia racjonalnego
zapobiegania zakażeniom wertykalnym. Istniejące, stale aktualizowane standardy
postępowania w tym zakresie są powszechnie dostępne, zostały szeroko publikowane w
prasie medycznej oraz w postaci osobnych zaleceń Ministerstwa Zdrowia. Poniżej
przedstawiam
propozycję
standardów
postępowania,
które
zostały
niedawno
opublikowane w prasie medycznej, i które będą podlegały stałej aktualizacji.
Stosowanie leków przeciwretrowirusowych u kobiet w ciąży
Wskazania do stosowania leków przeciwretrowirusowych oraz wybór leku u kobiet
w ciąży jest podobny jak u kobiet nieciężarnych (terapię ustala lekarz specjalista chorób
zakaźnych). W ciąży fizjologicznej liczba limfocytów CD4 zmniejsza się o około 1020%, dlatego przy ustalaniu wskazań do rozpoczęcia terapii przeciwretrowirusowej należy ten fakt uwzględnić. Odpowiednio do zaleceń Centers of Disease Control (CDC)
terapię przeciwretrowirusową u pacjentek, u których nie występują objawy, powinno się
rozpocząć, gdy:
76
•
liczba limfocytów CD4 jest mniejsza niż 200-350 komórek/µl3
i(lub)
•
wiremia HIV jest większa niż 50 000-100 000 kopii/ml.
Przed rozpoczęciem leczenia według jednego ze schematów terapii skojarzonej
powinno się oznaczyć oporność na leki przeciwretrowirusowe. Ustalając schemat
leczenia przeciwretrowirusowego u kobiet ciężarnych, należy przestrzegać następujących
zasad:
•
zydowudyna (Retrovir) (ZDV) zawsze wchodzi w schemat leczenia pod
warunkiem, że wynik testu na oporność jest prawidłowy;
•
należy unikać stosowania efawirenzu (Sustiva, Stocrin), ponieważ może wystąpić
teratogenne działanie tego leku w I trymestrze ciąży;
•
należy unikać połączenia didanozyny (ddI) (Videx) ze stawudyną (d4T) (Zerit),
ponieważ możliwe jest powstanie mitochondriopatii.
Uzyskanie istotnego zahamowania replikacji HIV i osiągnięcie niewykrywalnej wiremii
nie zapewnia całkowitego zniesienia ryzyka transmisji wertykalnej. Z tego powodu
zaleca się profilaktyczne stosowanie leków przeciwretrowirusowych również u kobiet
ciężarnych, które są odpowiednio leczone i u których poziom wiremii HIV jest
nieoznaczalny.
Coraz
więcej
kobiet
ciężarnych
zakażonych
HIV
leczono
lekami
przeciwretrowirusowymi przed ciążą. Jeżeli ciążę rozpoznano po I trymestrze, uznaje
się, że terapię przeciwretrowirusową powinno się kontynuować. Przerwanie terapii może
spowodować
zwiększenie wiremii i możliwość pogłębienia uszkodzeń układu
odpornościowego, a co za tym idzie ryzyko progresji choroby i upośledzenie czynności
układu odporności u matki i u dziecka. Jako komponent terapii przeciwretrowirusowej u
ciężarnych należy włączyć ZDV, rozpoczynając profilaktykę najpóźniej w 32. tygodniu
ciąży (standardowo od 28. tyg.). Kobiety, u których ciążę rozpoznano w I trymestrze,
powinny otrzymać informację o potencjalnych korzyściach i ryzyku stosowania leków
przeciwretrowirusowych w tym okresie ciąży. W przypadku poważnego zaawansowania
zakażenia
HIV
lub
AIDS
i
znacznie
zmniejszonej
odporności,
terapię
przeciwretrowirusową można kontynuować także w I trymestrze ciąży, kontrolując
wyniki badań laboratoryjnych (CD4, poziom wiremii) oraz badań ultrasonograficznych.
W innych przypadkach - szczególnie gdy ciążę rozpoznaje się we wczesnym stadium
- strach przed możliwym uszkodzeniem płodu może spowodować przerwanie
77
stosowania leków przeciwretrowirusowych do ukończenia I trymestru ciąży. Przed
podjęciem decyzji o leczeniu przeciwretrowirusowym należy rozważyć kliniczne,
immunologiczne i wirusologiczne cechy pacjentki oraz znane i spodziewane skutki,
jakie terapia będzie miała dla płodu. Stale uaktualniane informacje na temat stosowania
leków
przeciwretrowirusowych
w
ciąży
można
znaleźć
na
stronie
http://hiv.net/link.php?id=189. Jeżeli konieczne staje się przerwanie terapii, wszystkie
leki należy jednocześnie wycofać i również jednocześnie ponownie włączyć w celu
uniknięcia rozwoju oporności. Należy unikać podawania leków w monoterapii.
W
piśmiennictwie
specjalistycznym
stałym
tematem
jest
poszukiwanie
odpowiedzi na pytanie, czy u kobiet ciężarnych, u których wiremia przekracza 1000
kopii/mI, należy włączyć skojarzoną terapię przeciwretrowirusową (highly actiue
antiretrouiral therapy - HAART) od II trymestru ciąży. Zwolennicy takiego
postępowania uważają, że HAART zapewnia lepszą profilaktykę transmisji poprzez
zmniejszenie wiremii, nawet jeżeli jej stosowanie nie znajduje uzasadnienia na podstawie wyników badań immunologicznych i wirusologicznych. Toczy się dyskusja, czy
poród drogą pochwową jest bezpieczny przy małej wiremii HIV. W przypadku wiremii
nieprzekraczającej 1000 kopii/mI, przewaga cięcia cesarskiego u kobiet otrzymujących
terapię skojarzoną w profilaktyce transmisji wertykalnej wydaje się wątpliwa. Z tego
powodu, w USA oraz w niektórych krajach europejskich (Francja, Szwajcaria) poród
drogą pochwową rozpatruje się jako opcję dla kobiet, które otrzymują HAART, i u
których poziom wiremii w okresie okołoporodowym jest mniejszy niż 1000 kopii/mI lub
jest niewykrywalny.
Kobiety, które będą zmuszone przerwać leczenie przeciwretrowirusowe podczas
ciąży (np. z powodu uciążliwych wymiotów), powinny powrócić do przyjmowania
leków przeciwretrowirusowych dopiero wtedy, gdy spodziewana jest lepsza tolerancja
terapii skojarzonej.
Poza pomiarem stężenia hemoglobiny (wykluczenie niedokrwistości związanej często ze
stosowaniem ZDV) monitorowanie leczenia przeciwretrowirusowego u kobiet ciężarnych
powinno obejmować oznaczenie aktywności aminotransferaz (wykluczenie uszkodzenia
wątroby) oraz stężenia mleczanów (wczesne wykrycie kwasicy mleczanowej). Liczbę
limfocytów CD4 i poziom wiremii u kobiet ciężarnych należy oznaczać co miesiąc. W
przypadku, gdy w skład terapii wchodzą inhibitory proteaz, istotne jest, aby często
monitorować glikemię.
Wczesne rozpoznanie i leczenie zakażeń narządów płciowych ma istotne znaczenie, gdyż
78
zakażenie chlamydiami, rzęsistkowica oraz bakteryjna waginoza mogą być przyczyną porodu
przedwczesnego, który wraz z przedwczesnym pęknięciem pęcherza płodowego oraz
zakażeniem wewnątrzowodniowym zwiększa ryzyko wertykalnej transmisji HIV.
Szczególne aspekty leczenia zakażenia HIV u kobiet w ciąży
Stosując HAART u kobiet ciężarnych, należy brać pod uwagę potencjalne ryzyko dla
płodu (embriotoksyczność) oraz zmieniony metabolizm u matki. Czynniki te przedstawiono w
tabeli 1 (CDC, 2005).
Określenie ryzyka terapii dla płodu: tylko zydowudynę uznano za lek bezpieczny w profilaktyce zakażeń
wertykalnych.
Określenie oporności na leki przeciwretrowirusowe.
Zakaz stosowania efawirenzu (Sustiva) w I trymestrze ciąży (teratogenność).
Zakaz stosowania hydroksymocznika (teratogenność).
Zakaz łączenia stawudyny z didanozyną (Zerit +Videx) – mitochondriopatie.
Hepatotoksyczność spowodowana podaniem newirapiny u kobiet z liczbą limfocytów CD4 większą niż 250
komórek/µl3.
Zwiększenie toksyczności spowodowane łączeniem kilku leków i konieczności comiesięcznej kontroli stężenia
mleczanów, aktywności aminotranferaz wątrobowych oraz poziomu wiremii i liczby limfocytów CD4.
Pomiar terapeutycznego stężenia leku w surowicy i możliwości adaptacji dawki leku.
Tabela 1. Cechy szczególne terapii przeciretrowirusowej u kobiet ciężarnych zakażonych HIV.
Ważne jest, by w każdym przypadku wykrywalnej wiremii wykonać test oporności.
Potwierdza to badanie Palumbo i wsp., w którym oporność na ZDV wykryto u 17% kobiet,
które otrzymywały ten lek podczas ciąży. W innym badaniu dzieci zakażone HIV, u których
matek ujawniono oporność na ZDV, miały gorsze rokowanie niż dzieci urodzone przez matki,
u których nie ujawniono obecności opornych szczepów HIV.
Leki przeciwretrowirusowe stosowane w ciąży
Analogi nukleozydowe (nucleoside reverse transcriptase inhibitors - NRTI) przenikają
przez łożysko i mogą powodować toksyczne zmiany zarówno u matki, jak i u dziecka;
głównie niedokrwistość i - gdy stosuje się skojarzoną terapię przeciwretrowirusową - kwasicę
mleczanową. Na podstawie dotychczasowych obserwacji dzieci narażonych in utero na
działanie NRTI można powiedzieć, że często stosowane analogi nukleozydów, np. ZDV,
lamiwudyna (3TC) i d4T, nie powodują istotnego zwiększenia ryzyka wad rozwojowych u
dziecka. Najwięcej doświadczeń w tym zakresie dotyczy stosowania ZDV. Obserwacja ponad
20 000 dzieci, u których profilaktycznie stosowano ZDV, nie wykazała żadnych poważnych
79
działań niepożądanych. Analiza przyczyn zgonów 223 dzieci, które zmarły w pierwszych 5
latach życia, wykluczyła przyczyny bezpośrednio związane ze stosowaniem leków
przeciwretrowirusowych w okresie prenatalnym.
W badaniu Vigano i wsp. nie potwierdzono doniesień o toksycznym uszkodzeniu
mitochondrialnego DNA u dzieci narażonych na działanie ZDV in utero. W przeciwieństwie
do wyników tych badań, w prospektywnym badaniu przeprowadzonym przez Barreta i wsp.
w grupie 2644 dzieci narażonych na leki przeciwretrowirusowe i niezakażonych - zaburzenia
neurologiczne związane z trwałym uszkodzeniem mitochondriów wykazano u 0,26% dzieci.
24 miesiące po zaprzestaniu stosowania terapii NRTI wykazano zwiększenie stężenia mleczanów oraz zaburzenia hematopoezy. Jak dotąd, poważne mitochondriopatie stwierdzono co
najmniej 2-krotnie u kobiet ciężarnych otrzymujących skojarzoną terapię NRTI (d4T+ddl)
łącznie z nelfinawirem lub newirapiną. Dlatego nie zaleca się podawania d4T + ddI u kobiet
w ciąży. Uszkodzenie wątroby z hiperbilirubinemią opisywano u kobiet otrzymujących ZDV
+ 3TC + efawirenz. Podanie kobiecie ciężarnej kombinacji ZDV + 3TC + nelfinawir
zakończyło się zgonem z powodu ostrej niewydolności wątroby. W badaniach na zwierzętach
nie wykazano toksyczności tenofowiru u matek, ale obserwowano ograniczenie rozwoju
płodów narażonych in utero na działanie tego leku.
W
celu
profilaktyki
nienukleozydowych
wertykalnych
inhibitorów
odwrotnej
zakażeń
HIV
transkryptazy
spośród
leków
(non-nucleoside
grupy
reverse
transcriptase inhibitors - NNRTIs) zastosowanie znalazła newirapina, szczególnie w połączeniu z ZDV. Jednakże zastosowanie w okresie okołoporodowym pojedynczej i podwójnej
dawki newirapiny może powodować powstanie oporności. Opisywano również toksyczne
uszkodzenie wątroby, szczególnie gdy newirapinę zastosowano w czasie pierwszych 18
tygodni ciąży, a liczba limfocytów CD4 przekraczała 250/f-tP. Z tych powodów zaleca się
częste monitorowanie potencjalnych szkodliwych skutków stosowania tych leków u kobiet
w ciąży. Jeżeli do porodu dochodzi przed upływem 2 godzin od podania matce
newirapiny lub gdy nie otrzymywała ona newirapiny uprzednio, noworodek powinien
otrzymać ten lek natychmiast po urodzeniu i kolejną dawkę po upływie 48-72 godzin.
Ponieważ wykazano toksyczne działanie efawirenzu na zarodki małpie oraz ludzkie, lek
ten jest przeciwwskazany w I trymestrze ciąży.
Stosowanie inhibitorów proteazy (protease inhibitors - Pl) należy bardzo uważnie
monitorować (szczególnie w ostatnich tygodniach ciąży) ze względu na potencjalny efekt
diabetogenny oraz zwiększone ryzyko toksycznego uszkodzenia wątroby. Obecnie
najwięcej doniesień dotyczy stosowania w ciąży monoterapii nelfinawirem - w
80
przypadku terapii skojarzonej opisywano toksyczne skutki podawania tego leku. Zastosowanie indynawiru może spowodować objawy hiperbilirubinemii lub kamicy nerkowej powinien być stosowany z ostrożnością. Podobne zalecenia obowiązują w stosunku do
rytonawiru. W okresie ciąży stężenie rytonawiru i lopinawiru w surowicy krwi jest
zmniejszone, co ma znaczenie w skuteczności terapii.
Wyniki badań przeprowadzone przez grupę badaczy ze Szwajcarii sugerowały, że
zastosowanie terapii skojarzonej z PI może spowodować zwiększenie ryzyka porodu
przedwczesnego i powstania zaburzeń rozwojowych u płodu. Inni autorzy podają w
wątpliwość ryzyko powstania zaburzeń rozwojowych u płodu ze względu na bardzo
ograniczony transport PI przez łożysko, a wyników uzyskanych przez autorów
szwajcarskich nie potwierdzili inni badacze. W odniesieniu do porodu przedwczesnego
doniesienia na temat zwiększonego ryzyka są niejednoznaczne (zwiększenie ryzyka
odnotowano w European Collaborative Study [2003 r.], w badaniach: Thorne'a [2004
r.], Bekermana [2004 r.], a brak tego efektu w badaniach: Mandelbrota [2001 r.],
Tuomali [2002 r.], Kowalskiej i Niemca [2003 r.]. U kobiet ciężarnych otrzymujących
PI nie stwierdzono zmniejszonego stężenia ludzkiej gonadotropiny łożyskowej i
estrogenów.
Preferowane NRTI (przenikają przez
łożysko całkowicie)
ZDV + 3 TC
ZDV + ddl
Alternatywne NRTI (przenikają przez
łożysko całkowicie)
D4T + 3 TC
ABC
TDF
Emtrictavina
Emtrycytabina
NNRTI (przenikają przez łożysko
całkowicie)
PI (przenikają przez łożysko w
niewielkim zakresie)
Inhibitory wejścia (fuzji)
Nelfinawir
Indynawir
Rytonawir
Lopinawir
Sakwinawir
Amorenawir
Fosamprenawir
Atazanawir
enfuviricle
ZDV jest metabolizowana w łożysku:
ryzyko mitochondriopatii: zalcytabina >
ddl>d4T>ZDV.3TC.ABC.TDF
Nie stwierdzono działań niepożądanych
Niewiele doniesień
Brak opublikowanych badań na ludziach
Alternatywnie do 3 TC
Powszechnie stosowana w profilaktyce
okołoporodowej; zwiększona
hepatotoksyczność w przypadku ciąży;
indukcja enzymów; rzadko oporność, nawet
jeśli stosowana jednorazowo
Często stosowany
Hiperbilirubinemia, nefrotoksyczność
Żle tolerowany
Niewiele doświadczeń
Małe stężenie w surowicy
Niewiele informacji
Niewiele informacji
Niewiele informacji
Pojedyńcze opisy stosowania w ciąży
3TC – lamwudyna; ABC – abvakawir; d4T – stuwudyna; ddl – didanozyna; NNRTI – nienukleozydowe inhibitory odwrotnej
transkryptazy; NRTI – inhibitory odwrotnej transkryptazy, analogi nukleozydowe; PI – inhibitory proteazy; TDF – tenofowir;
ZDV - zydowudyna
Tabela 3. Leki przeciretrowirusowe stosowane u kobiet w ciąży.
FDA określiła potencjalną toksyczność leków stosowanych u kobiet w ciąży w 4
kategoriach od A do D. Wszystkie leki przeciwwirusowe należą do kategorii B-D,
81
ponieważ kategoria „nie wykazano działań niepożądanych w badaniach na ludziach” nie odnosi się do żadnego z tych leków. Kategoria B zawiera leki, dla których: „w
badaniach
na
zwierzętach
nie
wykazano
ryzyka
dla
płodu,
jednakże
nie
przeprowadzono takich badań u kobiet ciężarnych”. Kategoria ta obejmuje: ddl,
emtrycytabinę, tenofowir, atazanawir, sakwinawir, rytonawir, nelfinawir i enfuvirtide.
Kategoria C obejmuje leki, dla których: „w badaniach na zwierzętach wykazano ryzyko
dla płodu i nie przeprowadzono badań u kobiet w ciąży”. Stosowanie tych leków u
kobiet w ciąży jest możliwe tylko pod warunkiem krytycznej oceny oraz zbilansowania
korzyści i ryzyka dla płodu. Wszystkie inne leki niezaliczone do kategorii B należą do
kategorii C. Efawirenz zaliczany jest do kategorii D, ponieważ opisano wystąpienie
wad cewy nerwowej u płodów ludzkich narażonych na działanie tego leku w I
trymestrze ciąży. Kategoria D obejmuje leki, dla których „w dobrze zaplanowanych
badaniach u kobiet w ciąży wykazano ryzyko dla płodu, jednakże korzyści wynikające
ze stosowania terapii przewyższają potencjalne ryzyko dla płodu”.
Zapobieganie okołoporodowej transmisji HIV
Ryzyko transmisji HIV koreluje z poziomem wiremii. Odnosi się to również do
kobiet, które otrzymują leki przeciwretrowirusowe. Jeżeli poziom wiremii jest
nieoznaczalny za pomocą aktualnie dostępnych testów, ryzyko transmisji jest bardzo
małe. Jednak nawet w takich warunkach może dojść do zakażenia u dziecka. Uważa się,
że poród przedwczesny i przedwczesne pęknięcie pęcherza płodowego łączą się ze
zwiększonym ryzykiem zakażenia dziecka. Z tego powodu zmniejszenie poziomu
wiremii i poprawa stanu odporności ciężarnej ma istotne znaczenie w profilaktyce
transmisji. Jeżeli ciężarna otrzymuje leki przeciwretrowirusowe, podawanie tych leków
należy kontynuować w czasie porodu w celu osiągnięcia maksymalnego efektu i
zmniejszenia ryzyka powstania oporności.
W zakresie chemioprofilaktyki powinno się stosować następujące zasady:
stosowanie profilaktyki przeciwretrowirusowej podczas ciąży i porodu;
wybór cięcia cesarskiego przed rozpoczęciem czynności skurczowej, ponieważ
poród drogą pochwową, gdy poziom wiremii przekracza 1000 kopii/ml zwiększa
ryzyko transmisji;
chemioprofilaktyka poporodowa u dziecka;
zakaz karmienia piersią.
82
Różne schematy stosowania leków przeciwretrowirusowych
Ciężarnej zakażonej HIV powinno się zaoferować i zapewnić dostęp do
wszystkich przyjętych standardów profilaktyki przeciwretrowirusowej, niezależnie od
zaawansowania zakażenia HIV oraz poziomu wiremii. Bezwzględne wskazania do rozpoczęcia profilaktycznego podawania leków przeciwretrowirusowych istnieją, gdy
poziom wiremii przekracza 10 000 kopii/mI. W przypadku, gdy u ciężarnej nie ma
wskazań do stosowania skojarzonej terapii przeciwretrowirusowej (poziom wiremii
nieoznaczalny), należy rozpocząć profilaktyczne podawanie leków przeciwretrowirusowych od 32. tygodnia ciąży do porodu (tab. 5). Łączne podawanie ZDV i lamiwudyny
jest kwestionowane z powodu zwiększonego ryzyka powstania oporności.
U kobiet ciężarnych, które uprzednio otrzymywały leki przeciwretrowirusowe,
należy włączyć od 32. tygodnia ciąży w skład terapii skojarzonej ZDV. U kobiet
przyjmujących stawudynę należy ten lek odstawić, ze względu na istniejący antagonizm
z ZDV.
Wystąpienie powikłań ciąży wymienionych w Tabeli 3 wymaga zmiany zasad
profilaktyki.
Zwiększone ryzyko
Ciąża wielopłodowa
Poród przedwczesny między 33-36 tyg. ciąży
Znacznie zwiększone ryzyko
Wcześniaki < 33 tyg. ciąży
Matka: terapia skojarzona, np.:
ZDV + 3TC + newirapina lub
ZDV + 3 TC + nelfinawir/Pl
Od 29 tyg. ciąży
Dziecko: ZDV przez 4 tyg.
Matka: terapia skojarzona, np:
ZDV + 3TC + newirapina lub
ZDV + 3 TC + nelfinawir/Pl
ZDV podawana profilaktycznie krócej niż 4 tygodnie
Dziecko dwulekowa terapia skojarzona
Matka: poza ZDV i terapią skojarzoną, dodanie
newirapiny
Przedwczesne odpływanie płynu owodniowego > 4 h
Zakażenie wewnątrzowodniowe
Dziecko: trójlekowa terapia skojarzona
Zwiszenie poziomu wiremii w ostatnich tygodniach
ciąży
Skaleczenie dziecka podczas porodu
Aspiracja płynu owodniowego zanieczyszczonego
krwią matki
Zakażenie HIV wykryte u matki po porodzie
Tabela 3. Powikłania ciąży i zmiany stosowania profilaktyki.
Jeżeli zakażenie HIV rozpoznano u matki w chwili porodu, matka i dziecko powinni
otrzymać dwulub trójlekową terapię skojarzoną z ZDV (plus 3TC i[lub] newirapina).
83
Aktualnie stosowanie tzw. uproszczonej profilaktyki w postaci monoterapii, zwykle
z użyciem tylko ZDV nie jest zalecane, gdyż może powodować powstanie oporności na
ZDV. Istnieje również ryzyko, że matka jest zakażona typem wirusa już opornego na
ZDV.
Postępowanie podczas porodu
Cesarskie cięcie u ciężarnych zakażonych HIV powinien wykonywać doświadczony
operator między 37. a 38. tygodniem ciąży przed wystąpieniem czynności skurczowej.
Podczas zabiegu zaleca się stosowanie techniki Misgav-Ladach celem ograniczenia
utraty krwi. Idealną opcją jest wydobycie dziecka przy zachowanym pęcherzu
płodowym
i
natychmiastowe
odessanie
płynu
owodniowego
z górnych
dróg
oddechowych dziecka. Wydaje się, że poród drogą pochwową i siłami natury u kobiet,
które otrzymywały podczas ciąży HAART oraz u których poziom wiremii jest
nieoznaczalny, jest bezpieczny i możliwy. U kobiet rodzących drogą pochwową, u
których poziom wiremii nie przekraczał 1000 kopii/mI, nie stwierdzono zwiększonego
ryzyka transmisji HIV w porównaniu z kobietami, u których przy takim samym poziomie wiremii wykonano cięcie cesarskie. Rekomendacje w tym zakresie różnią się zależnie od kraju
i(lub) kontynentu. W niektórych krajach europejskich (Francja, Szwajcaria) oraz w USA
kobiety z tej kategorii (nieoznaczalny poziom wiremii, profilaktyka przeciwretrowirusowa
podczas ciąży) mogą rodzić drogami i siłami natury. Ostatnio w Europie obserwuje się
zwiększenie liczby takich porodów z 12% w 1999 do 24% w 2002 roku.
W ciąży wielopłodowej cięcie cesarskie wykonuje się, stosując tę samą technikę (MisgavLadach) jak w przypadku ciąży pojedynczej – przy czym doświadczenie i wyszkolenie
operatora jest szczególnie ważne. W przypadku przedwczesnego pęknięcia pęcherza
płodowego korzyści wynikające z wyboru cięcia cesarskiego zależą od czasu, jaki upłynął od
chwili pęknięcia pęcherza płodowego. Po upływie 4 godzin ryzyko transmisji wertykalnej
zwiększa się o 2% z każdą godziną, jaka upływa od pęknięcia pęcherza płodowego i w tych
przypadkach ukończenie ciąży drogą cięcia cesarskiego ma mniejsze znaczenie w
profilaktyce
transmisji
wertykalnej
HIV.
Zasady
stosowania
profilaktyki
prze-
ciwretrowirusowej w przypadkach ciąży dużego ryzyka u matki i dziecka przedstawiono w
Tabeli 4.
84
W ciąży
Terapię należy rozpocząć po uprzednim wykonaniu testów na oporność – zwykle od 32 tyg. ciąży
2 x 250 – 300 mg ZDV
Plus drugi lek z grupy NRTI
Plus NNRTI lub PI (rzadko stosuje się trzeci NRTI)
Podczas porodu
(zaleca się elektywne cięcie cesarskie w 37-38 tyg. ciąży)
Podanie i.v. ZDV, jako rutynowa praktyka:
2 mg/kg i.v. jako „dawka nasycająca” przez 1 h, 3 h przed operacją
1 mg/kg i.v. podczas porodu lub cięcia cesarskiego aż do urodzenia dziecka
U noworodka
Monoterapia ZDV:
2 mg/kg co 6 h rozpoczęta nie później niż 6 h po porodzie przez 2-4 tyg. lub 1,5 mg/kg i.v. co 6 h
rozpoczęta nie później niż 6 h po porodzie przez 10 dni
Tabela 4. Profilaktyczna terapia przeciwretrowirusowa w połączeniu ze skojarzoną terapią HIV
(zawierającą ZDV), gdy poziom wiremii przekracza 10 000 kopii.ml.
Profilaktyczne stosowanie leków przeciwretrowirusowych u dziecka po porodzie
Profilaktyczne podawanie leków przeciwretrowirusowych u dziecka matki zakażonej HIV
po porodzie fizjologicznym powinno się rozpocząć w czasie 6 godzin po porodzie. W Polsce
standardowo podaje się doustnie leki przeciwretrowirusowe przez 6 tygodni po porodzie. W
Niemczech okres ten skrócono do 4 tygodni.
U dzieci urodzonych z ciąży wielopłodowej, gdy nie ma innych czynników ryzyka, zaleca
się profilaktyczne podawanie ZDV przez 6 tygodni po porodzie. Dodatkowo, dzieci
urodzone przedwcześnie powinny otrzymać newirapinę podawaną albo w dawce
jednorazowej matce przed porodem i jednorazowo dziecku, albo w podwójnej dawce
tylko dziecku. Jeżeli newirapinę podano matce w czasie krótszym niż godzinę przed
porodem, dziecko powinno otrzymać pierwszą dawkę newirapiny w czasie 48 godzin po
porodzie. Jeżeli newirapinę stosowano u matki w okresie ciąży (terapia skojarzona),
należy podwoić dawkę dla noworodka (4 mg/kg). Dodatkowo, u wszystkich
noworodków urodzonych przedwcześnie stosuje się ZDV w ciągu 6 tygodni.
U dzieci, u których istnieją dodatkowe czynniki ryzyka transmisji HIV, zaleca się
stosowanie skojarzonej terapii przeciwretrowirusowej (zwykle ZDV + 3TC). Czynniki,
które istotnie zwiększają ryzyko transmisji HIV od matki do dziecka to: przedwczesne
pęknięcie pęcherza płodowego, zakażenie wewnątrz owodniowe, duża wiremia RNA
HIV przed porodem, brak profilaktyki przeciwretrowirusowej podczas ciąży, jatrogenne
nacięcie skóry dziecka podczas cięcia cesarskiego oraz zanieczyszczenie płynu
owodniowego krwią matki.
85
W celu stałego doskonalenia leczenia zakażeń HIV u kobiet ciężarnych oraz wyboru
najodpowiedniejszej metody profilaktyki zakażeń wertykalnych (ryzyko dla matki i dla
dziecka) konieczne jest prowadzenie stałego monitorowania dzieci narażonych na
działanie leków przeciwretrowirusowych in utero. Z tego powodu utworzono rejestry
oraz bazy danych, w których odnotowuje się wszystkie skutki zastosowania leków przeciwretrowirusowych u kobiet ciężarnych zakażonych HIV. W USA informacje na ten
temat można uzyskać pod adresem: Antiretroviral Pregnancy Registry, Research Park,
1011 Ashes Drive, Wilmington NC 28405 (http://www.apregistry. com/contact.htm),
a w Europie pod adresem: European Collaborative Study, Centre for Paediatric
Epidemiology and Biostatistics, Institute of Child Health, 30 Guilford street, London
WC1N lEH, UK (http://www.ich.ucl.ac.uk/ich/).
Przedstawione standardy postępowania z matką zakażona HIV i jej dzieckiem
powinny
być
stale
aktualizowane,
aw
zakresie
profilaktycznej
terapii
antyretrowirusowej – stale konsultowane z nadzorem w zakresie chorób zakaźnych. Nie
odbiega to od przyjętej dotychczas praktyki, gdzie na spotkaniach lekarzy specjalistów
chorób zakaźnych, położników i ginekologów oraz pediatrów takie rekomendacje są
aktualizowane. Upowszechnienie badań w kierunku zakażenia HIV u kobiet ciężarnych
pozwoli również na przybliżenie faktycznej częstości zakażeń HIV u matek w Polsce
oraz na identyfikację regionów, gdzie problem ten występuje najczęściej.
Ginekologiczne aspekty profilaktyki zakażeń HIV/AIDS u kobiet
W licznych badaniach wykazano, że kobiety zakażone HIV 5-krotnie częściej
chorują na raka szyjki macicy, a l0-krotnie częściej stwierdza się u nich zaburzenia w
nabłonku pokrywającym szyjkę macicy (śródnabłonkową neoplazję) w porównaniu
z kobietami HIV-ujemnymi. W 1992 roku CDC umieściło inwazyjny rak szyjki macicy
na liście chorób wskaźnikowych na AIDS. Z tych powodów profilaktyka raka szyjki
macicy kobiet zakażonych HIV obejmuje obowiązkowe badanie ginekologiczne oraz
badanie cytologiczne u wszystkich kobiet, które po raz pierwszy zgłaszają się do lekarza
z nowo wykrytym zakażeniem HIV. Kontrola i dalsze monitorowanie polegają na:
dokładnej ocenie okolicy narządów płciowych i odbytu (jako część corocznego
badania ogólnego);
pobraniu
wycinków
do
badania
histologicznego
ze
wszystkich
podejrzanych w pierwszym roku po rozpoznaniu zakażenia HIV;
86
miejsc
wykonywaniu badania cytologicznego co 6 miesięcy, a w przypadku wyniku
ujemnego - powtarzanie co roku;
wykonaniu badania
kolposkopowego w każdym przypadku stwierdzenia
atypowych komórek nabłonka w badaniu cytologicznym.
Stany
zapalne
narządów
płciowych
zwiększają
ryzyko
transmisji
HIV
i
serokonwersji po ekspozycji. W etiologii zakażeń pochwy dużą wagę przywiązuje się do
ochronnego działania prawidłowej flory pochwy, bogatej w pałeczki typu Lactobacillus.
Kwas mlekowy wytwarzany przez te bakterie powoduje obniżenie pH pochwy i hamuje
wzrost mikroorganizmów chorobotwórczych. Dodatkowo, pałeczki kwasu mlekowego
wytwarzają nadtlenek wodoru, który ma działanie toksyczne wobec bakterii beztlenowych i niektórych wirusów, w tym HIV.
Kobiety z nieprawidłowym ekosystemem pochwy są szczególnie narażone na
zakażenia przenoszone drogą płciową oraz HIV, stąd też skuteczne leczenie zakażeń i
zapaleń pochwy jest istotnym elementem profilaktyki zakażeń HIV u kobiet. Obecność
owrzodzeń na narządach płciowych zwiększa ryzyko zakażenia i transmisji HIV w czasie
kontaktu seksualnego. Przypuszczalnie jest ono największe w przypadku opryszczki narządów płciowych.
Etiologia raka szyjki macicy bezpośrednio wiąże się z obecnością onkogennych szczepów
wirusa brodawczaka ludzkiego (HPV) w nabłonku pochwy i szyjki macicy. Nowoczesna
profilaktyka raka szyjki macicy opiera się głównie na prowadzeniu szczepień u młodych
kobiet, zanim rozpoczną współżycie płciowe i zanim dojdzie do zakażenia HPV. W czerwcu
2006 FDA zarejestrowało pierwszą szczepionkę przeciwko onkogennym szczepom HPV.
Kobiety zakażone HIV są bardziej narażone na zakażenie HPV, które w tej populacji
występuje ok. 10-razy częściej niż w populacji kobiet zdrowych. Istnieje potrzeba
upowszechnienia wiedzy na temat etiologii raka szyjki macicy oraz roli zakażeń HPV wśród
kobiet zakazonych HIV. Istnieje również potrzeba prowadzenie szczepień przeciwko HPV u
kobiet zakażonych HIV (głównie młodych), u których nie doszło jeszcze do zakażenia HPV.
87
Prof. dr hab. n. med. Ewa Brojer
Instytut Hematologii i Transfuzjologii
Doc. dr hab. n. med. Magdalena Łętowska
Krajowy Konsultant w Dziedzinie Transfuzjologii Klinicznej
Transfuzje krwi a ryzyko zakażenia HIV
Celem służby krwi jest zapewnienie chorym wystarczającej ilości bezpiecznej (między
innymi pod względem wirusologicznym) krwi koniecznej dla ratowania ich życia. Dbałość o
to, by dawcami krwi nie były osoby podejmujące ryzykowne zachowania oraz o to, by u
wszystkich z nich przeprowadzano badania mające na celu wykrycie zakażenia (czyli
odpowiednia kwalifikacja dawców) oraz wysokiej jakości badania przeglądowe – to dwie
uznane na całym świecie podstawowe zasady bezpieczeństwa wirusologicznego. Ważnym
aspektem wpływającym na bezpieczeństwo jest też właściwa organizacja służby krwi. Dzięki
odpowiednim zasadom postępowania oraz najnowocześniejszym metodom badań, ryzyko
przeniesienia zakażenia HIV jest w Polsce, podobnie jak w większości krajów Europy,
minimalne (niższe niż 1 na milion przetoczeń).
W niniejszym artykule chciałybyśmy przedstawić: po pierwsze, zasady organizacji i
nadzoru nad polską służbą krwi, po drugie, zasady ochrony biorców krwi przed ryzykiem
zakażenia wirusem HIV w wyniku przetoczenia oraz po trzecie, ocenę, jakie istnieje ryzyko
zakażenia przez krew przy obecnie stosowanych metodach kwalifikacji dawców i badań
przeglądowych.
Organizacja służby krwi
Krew i jej składniki należą do najczęściej stosowanych środków leczniczych. W Polsce
wykonuje się rocznie ok. 1,8 miliona przetoczeń. Działalność w zakresie pobierania,
przetwarzania krwi oraz zaopatrywania w krew i jej składniki zakłady opieki zdrowotnej
prowadzą Regionalne Centra Krwiodawstwa i Krwiolecznictwa, Wojskowe Centrum
Krwiodawstwa i Krwiolecznictwa oraz Centrum Krwiodawstwa i Krwiolecznictwa MSWiA.
Nadzór specjalistyczny nad ich działalnością sprawuje Instytut Hematologii i Transfuzjologii.
Publiczną służbę krwi w Polsce charakteryzuje jednolita struktura organizacyjna i
jednolity system zapewnienia jakości. Jej jednostki organizacyjne działają w oparciu o ustawę
88
z 22 sierpnia 1997 r., która w listopadzie 2003 roku została dostosowana do Dyrektywy
Europejskiej 2002/98/EC (Dz. U. Nr 106, poz. 681 z późniejszymi zmianami).
Kwalifikacja dawców
Polska jest jednym z niewielu krajów Unii Europejskiej, w których osoba chętna do
oddawania krwi, kwalifikowana jest przez lekarza. Kwalifikacja ta następuje na podstawie
wypełnionego kwestionariusza dawcy zawierającego kilkadziesiąt pytań (w tym dotyczących
chorób zakaźnych przenoszonych drogą krwi i ryzykownych zachowań) oraz badania
lekarskiego i badań laboratoryjnych. Przed zabiegiem pobrania krwi dawca w obecności
lekarza wyraża pisemną zgodę na określony zabieg i potwierdza, że zapoznał się
z dostarczonymi materiałami informacyjnymi, zrozumiał ich znaczenie i że wszystkie podane
przez niego informacje są według jego wiedzy zgodne z prawdą. U każdej osoby decydującej
się na oddanie krwi oznaczane są każdorazowo: przeciwciała anty-HIV 1 i 2, anty-HCV,
antygen HBs, RNA HIV, RNA HCV, DNA HBV, aktywność transaminazy alaninowej
(AlAT) i odczyny kiłowe. Dodatkowo na każdym etapie pobytu w centrum, nawet już po
pobraniu krwi, dawca ma możliwość zadecydowania, by jego krew nie została przetoczona.
Zgodnie
z obowiązującymi
dyrektywami
UE wszystkie jednostki
organizacyjne
publicznej służby krwi w krajach członkowskich obowiązane są do zachowania
anonimowości osób oddających krew poprzez ochronę danych oraz zabezpieczenie kartotek
dawców lub osób dyskwalifikowanych przed uzupełnianiem, usuwaniem, poprawianiem oraz
przekazywaniem danych przez osoby nieupoważnione; gwarantują także możliwość śledzenia
losów pobranej krwi.
Karencja osocza i/lub krioprecypitatu i inaktywacja produktów krwiopochodnych
Karencja wprowadzona została w wielu krajach, w tym w Polsce, w latach 90. ubiegłego
stulecia. Polega ona na przechowywaniu w odpowiedniej temperaturze osocza i/lub
krioprecypitatu przez 16 tygodni oraz na zwolnieniu tych składników krwi do użytku
klinicznego tylko wówczas, gdy dawca pojawi się ponownie w celu oddania krwi, a w próbce
jego krwi nie zostaną wykryte markery wirusów rutynowo badanych przed każdą donacją.
Inaktywację czynników zakaźnych przenoszonych drogą krwi stosuje się jako dodatkową
metodę zwiększenia bezpieczeństwa przetoczeń. Biorąc pod uwagę wciąż istniejące, mimo
znacznego skrócenia, okienko serologiczne, mogą istnieć również czynniki zakaźne, których
89
nie można wykryć rutynowo stosowanymi badaniami. Preparaty produkowane z osocza
stosowane w Polsce są poddawane inaktywacji przez ich producentów. Nie należy zapominać
także o wprowadzaniu do produkcji preparatów leczniczych metodami biotechnologicznymi.
Już dziś wytwarzane są rekombinowane białka osocza, które powoli zastępują produkty
pochodzące z ludzkiego osocza. Wciąż też trwają prace nad tzw. „sztuczną krwią”.
Badania przeglądowe
Badania przeglądowe u dawców mają na celu jak najwcześniejsze wykrycie zakażenia.
Dlatego też technologie tych badań są ciągle udoskonalane zarówno pod względem czułości,
jak i swoistości. W Polsce stosowane były zawsze i są stosowane nadal najnowocześniejsze
testy z dostępnych na rynku. Klasyczne metody badań przeglądowych oparte są na technikach
immunoenzymatycznych (EIA, ELISA) pozwalających na wykrycie przeciwciał do białek
wirusa, a najnowsze ich generacje również wykrycie antygenu p24 HIV. Najnowocześniejsze
metody badań przeglądowych oparte są o techniki biologii molekularnej i pozwalają na
wykrycie kwasów nukleinowych wirusa.
Ryzyko zakażenia wirusem HIV przez krew zależy od tego, w jakim czasie od momentu
zakażenia test przeglądowy identyfikuje zakażenie, czyli od długości tzw. okienka
serologicznego. Dla badań anty-HIV wynosi ono około 22 dni, dla testów opartych na
wykrywaniu antygenu jest o kilka dni krótsze. Metody biologii molekularnej wykrywają
obecność RNA HIV już w około 10 dni po zakażeniu i stanowią obecnie najbardziej
skuteczną metodę ograniczania ryzyka przeniesienia zakażenia wirusowego przez krew.
Badania przeglądowe przeciwciał anty-HIV rozpoczęto w Polsce w roku 1985, a od roku
1987 objęto nimi wszystkich dawców, przed każdym oddaniem krwi. Od roku 2000 w
polskim krwiodawstwie stosowane są testy IV generacji wykrywające nie tylko przeciwciała
anty-HIV1 i anty-HIV2, podtyp 0, ale wykrywające również białko p24 HIV-1.
W roku 2000 wprowadzono w polskim krwiodawstwie, zgodnie z rekomendacjami
międzynarodowymi, badania molekularne wirusa zapalenia wątroby typu C. Zorganizowano
sieć Pracowni Biologii Molekularnej, których praca nadzorowana jest przez Instytut
Hematologii i Transfuzjologii. Wdrożono dwa systemy badań: badanie tzw. puli osocza
(próbek zlanych od kilkudziesięciu dawców) i badanie pojedynczych donacji. W pierwszym
systemie wykonuje się badania techniką PCR (reakcja łańcuchowa polimerazy), w drugim
techniką TMA (amplifikacja przez transkrypcję). Doświadczenia zdobyte w badaniach HCV
RNA pozwoliły na sukcesywne wprowadzanie badań molekularnych wirusa HIV. Rozpoczęto
90
je w roku 2004, a od początku roku 2005 są one obowiązkowo wykonywane u wszystkich
krwiodawców przed każdym oddaniem krwi.
Wyniki badań przeglądowych HIV u dawców krwi
Ryzyko zakażeń HIV przez krew zależy od rodzaju testów stosowanych do badań
przeglądowych i wiąże się także z częstością zakażeń w danym kraju. W Polsce częstość
wykrywania przeciwciał anty-HIV (potwierdzonych testem Western Blot) u dawców krwi od
wielu lat utrzymuje się na zbliżonym poziomie i wynosi około 0.002% w przeliczeniu na
jedną donację. Innymi słowy w ciągu roku w Polsce, gdzie pobiera się około miliona donacji,
wykrywa się przeciwciała anty-HIV u około 20 dawców. Częstość zakażeń HIV jest wyższa u
dawców, którzy zgłaszają chęć oddania krwi po raz pierwszy (0.01%, czyli 10 na 100 tysięcy
przebadanych dawców), niż u dawców wielokrotnych (0. 001%, czyli około 1 na 100 tysięcy)
(Tabela 1).
Częstość
1996
1997
1998
1999
2000
2001
2002
2003
2004
Na liczbę
0.002
0.002
0.002
0.003
0.0037 0.027
0.001
0.002
0.002
donacji
U dawców
0.0015 0.0083 0.0090 0.0150 0.0161 0.0129 0.001
0.001
0.008
pierwszorazo
wych
U dawców
0.0023 0.0043 0.0012 0.0012 0.0021 0.0016 0.0029 0.006
0.001
wielokrotnyc
h
Tabela 1 Wykrywanie przeciwciał anty-HIV* u polskich krwiodawców w latach od 1996–2005. Dane
zebrane przez prof. dr hab. med. Halinę Seyried.
2005
0,003
0,011
0,003
*swoistość anty-HIV potwierdzono testem Western Blot
Przez wiele lat częstości te były porównywalne do obserwowanych w krajach Europy
Zachodniej. Obecnie w tych krajach (ale nie w Polsce) obserwuje się spadek wykrywania
zakażeń u dawców. W roku 2003 (dane na podstawie Raportu Rady Europy) częstość
wykrywania przeciwciał anty-HIV1 i anty-HIV2 wyniosła w Polsce 9.55 na 100 tysięcy
dawców pierwszorazowych (dla porównania w Finlandii wynosiła 5.00, w Szwecji 5.17, a we
Francji 6.06). W niektórych krajach europejskich częstość wykrywania anty-HIV na 100
tysięcy dawców pierwszorazowych jest wyższa - na przykład w Bułgarii wynosiła 24.08, a w
Rumunii 16.45. Szczególnie niepokojące są dane z krajów leżących na wschód od Polski
(Łotwa zgłosiła 83 zakażonych na 100 tys. dawców pierwszorazowych). Częstość
wykrywania anty-HIV wśród dawców wielokrotnych w Polsce w roku 2002 wynosiła 2.87 na
100 tys. dawców, przy czym dla porównania w Finlandii było to 0.65, zaś w Szwecji nie
91
wykryto żadnego dawcy, który uległ serokonwersji. We Francji częstość serokonwersji
wyniosła aż 1.37 na 100 tys. dawców wielokrotnych. Z tych samych danych Rady Europy
wynika, że na Litwie zidentyfikowano 55 dawców wielokrotnych zakażonych HIV na
100 tys. zbadanych.
Przeglądowe badania molekularne wykrywania RNA HIV wykonywane są obligatoryjnie
u wszystkich dawców, u których nie wykryto przeciwciał. Dodatkowo wykonuje się je jako
badania potwierdzające zakażenie HIV u dawców z przeciwciałami. W Polsce przebadano
ponad 1.6 mln donacji i wykryto RNA HIV u jednego dawcy bez przeciwciał. Częstość
wykrywania zakażenia w okienku serologicznym jest w Polsce zbliżona do tej obserwowanej
w innych krajach Europy Zachodniej i USA (Tabela 2).
Kraj
USA
Niemcy
Wielka Brytania
Japonia
Polska
Liczba zbadanych donacji
23 mln
18 mln
8 mln
Liczba dawców RNA HIV dodatnich
5
3
0
16 mln
1.6 mln
6
1
Tabela 2. Wykrywanie RNA HIV u dawców krwi bez przeciwciał anty-HIV w Polsce i różnych krajach
świata.
Algorytm postępowania z dawcami HIV+
Każdy dawca z powtarzalnie dodatnim wynikiem testu przeglądowego zostaje odsunięty
od oddania krwi, a jeśli krew została od niego pobrana, to jest ona niszczona. Wyniki testów
przeglądowych są następnie weryfikowane poprzez przeprowadzenie badań potwierdzających
zakażenie HIV.
Klasyczną metodą potwierdzania swoistości przeciwciał są badania techniką Western
Blot. Wykonywało się je i wykonuje nadal u wszystkich krwiodawców z powtarzalnie
dodatnimi wynikami testu EIA. Ze względu na to, że we wczesnym okresie zakażenia HIV
wynik testu potwierdzenia może być wątpliwy, a utrzymywanie się takiego wyniku opóźnia
diagnozę, od czasu dostępu do metod molekularnych wykonywane są dodatkowo badania
RNA HIV. Dawca, u którego swoistość przeciwciał jest potwierdzona lub/ i wykryto u niego
RNA HIV, zostaje zawiadomiony osobiście przez lekarza centrum krwiodawstwa o wyniku
badań. Lekarz informuje go również o ryzyku przeniesienia zakażenia na inne osoby i
metodach prewencji. Dawca zostaje skierowany do placówki zajmującej się diagnostyką i
leczeniem HIV/AIDS. Jednocześnie wszystkie jednostki służby krwi zostają zawiadomione,
92
że dawca o takich danych osobowych zostaje na stałe skreślony z rejestru dawców
z powodów ważnych przyczyn serologicznych i nie może oddawać krwi. Procedura ta ma na
celu zapobieżenie możliwości oddania krwi w innym centrum krwiodawstwa. Wszelkie
procedury dotyczące badań HIV są prowadzone z zachowaniem zasady anonimowości –
rozmowy i zawiadamianie dawcy o wyniku badań jest prowadzone jedynie przez
upoważnionego lekarza centrum krwiodawstwa.
W tym miejscu należy podkreślić, że stosowany w Polsce algorytm postępowania
zapewnia potwierdzenie zakażenia HIV, szybkie poinformowanie dawcy o wyniku badań i
umożliwia mu zgłoszenie się na leczenie.
Procedura „śledzenia wstecz”
Jeśli aktualne badanie dawcy wykazało potwierdzoną obecność zakażenia HIV, centrum
krwiodawstwa rozpoczyna procedurę „śledzenia wstecz” w celu ustalenia biorców, którzy w
okresie okienka serologicznego u dawcy mogli zakazić się HIV. Zgodnie z tą procedurą
lekarz sprawujący opiekę nad pacjentem, u którego zaistniało podejrzenie zakażenia HIV,
powinien go o tym poinformować i zlecić odpowiednie badania w celu potwierdzenia lub
wykluczenia zakażenia. Procedura taka jest prowadzona systematycznie od początku
stosowania badań anty-HIV.
Zarejestrowane przypadki przeniesienia wirusa HIV przez przetoczenie
W Polsce zakażenie HIV wykryto u 12 biorców krwi: 6 z nich zakażonych zostało przed
wprowadzeniem badań anty-HIV, a 6 przez krew pobraną od dawcy będącego w okienku
serologicznym. Dodatkowo zarejestrowano 15 chorych na wrodzone skazy krwotoczne, u
których wykryto zakażenie HIV. Dwunastu z nich zostało zakażonych przez zachodnie
koncentraty czynników krzepnięcia sprzed 1987 roku, przed obowiązkiem inaktywacji,
a trzech przez polski krioprecypitat z okresu przed wprowadzeniem badań anty-HIV 1 i 2. Od
15 lat nie było w Polsce ani jednego przypadku zakażenia wirusem HIV u biorców krwi lub
jej składników.
93
Ocena ryzyka zakażenia przez krew przy obecnie stosowanych metodach badań i
kwalifikacji dawców
Przy obecnym systemie badań przeglądowych dawców ryzyko przeniesienia zakażenia
HIV przez krew lub preparaty jest bliskie zeru. Nawet przy stosowaniu jedynie metod
serologicznych było one bardzo niskie – niższe niż 1 na milion. Obecnie stosowane metody
molekularne sprawiły, że ryzyko zakażenia wynosi od 1/13 milionów przy wykonywaniu
badań molekularnych w pojedynczych donacjach do 1/1.9 miliona przy stosowaniu systemu
badania w tzw. pulach osocza (Tab. 3).
Metody badania dawców
Bez NAT
Mini-pule +NAT
Pojedyncze donacje
NAT
HIV
1:1.3 mln
1:1.9 mln
1:13 mln
HCV
1:200 tys
1:1.6 mln
1:2.3 mln
HBV
1:180 tys
1:210 tys
1:410 tys
Wirus
Tabela 3 Ryzyko zakażenia wirusami przenoszonymi przez krew podczas transfuzji (wg Stramer Transf
Med, 2002).
Podsumowanie
Polska Służba Krwi stosuje wszystkie współcześnie dostępne badania i schematy
postępowania zapewniające ochronę biorców przed poprzetoczeniowym zakażeniem HIV.
Prowadzi się je zgodnie z najwyższymi standardami międzynarodowymi, a maksymalne
bezpieczeństwo
krwi
zostało
osiągnięte
dzięki
wprowadzeniu
metod
biologii
molekularnej. Mimo tak wysokiego stopnia bezpieczeństwa, zasady krwiolecznictwa
stosowane na świecie i w Polsce zakładają przeprowadzanie transfuzji tylko w sytuacjach,
gdy jest ona absolutnie niezbędna w procesie leczenia.
94
Dr n. hum. Grzegorz Ptaszek
Krajowe Centrum ds. AIDS
Badania i analizy społeczne dotyczące wybranych aspektów HIV/AIDS w Polsce
Jednymi z najważniejszych problemów badawczych związanych z pandemią HIV/AIDS
na świecie są, po pierwsze, poznanie i zrozumienie zachowań ludzi, które mogą prowadzić
do zakażenia HIV oraz, po drugie, poznanie i zrozumienie postaw i zachowań wobec osób
zakażonych HIV i chorych na AIDS. Świadomość tych mechanizmów jest absolutnie
niezbędna dla opracowywania efektywnych programów profilaktycznych w tej dziedzinie
oraz tworzenia skutecznych metod oddziaływania wobec ludzi podejmujących ryzykowne
zachowania. Najlepszą metodą badawczą umożliwiającą zbieranie wiarygodnych informacji
na ten temat jest metoda ankietowa. Jednak tylko rzetelne zbieranie danych według ściśle
określonej procedury oraz późniejsze ich opracowywanie mogą uchronić przed błędami i w
konsekwencji nietrafionymi uogólnieniami. Przy wyborze tej metody należy pamiętać o tym,
że:
a)
grupa respondentów biorących udział w badaniu musi być reprezentatywna, aby
można było wyniki badań uogólnić na całą populację (lub określoną grupę
społeczną);
b)
pytania muszą zostać rzetelnie opracowane tak, by były dla badanych zrozumiałe i
nie sugerowały ewentualnych odpowiedzi;
c)
ankieter podczas badania powinien zachowywać się w sposób neutralny.
Badania przeprowadzane metodą ankietową należą do ogólnych korelacyjnych metod
badawczych. Oznacza to, że badacz zbiera informacje na interesujący go temat (np.
ryzykownych zachowań seksualnych) i na ich podstawie formułuje określone hipotezy, np.
między ryzykownym zachowaniem a innymi czynnikami mogącymi mieć na nie wpływ
(zażywaniem środków psychoaktywnych czy stresem).
W Polsce od początku pojawienia się pierwszych zakażeń HIV przeprowadzono szereg
badań ankietowych dotyczących tych zagadnień. W niniejszym artykule przedstawione
zostaną przede wszystkim niektóre projekty badawcze (w tym także analizy społeczne)
95
podejmowane od roku 1999 (tj. drugiej edycji Krajowego Programu) do roku 2006, w które
zaangażowane było Krajowe Centrum ds. AIDS1.
Warto w tym miejscu podkreślić, że zagadnienia związane z zachowaniami ludzi w
aspekcie ryzyka zakażenia interesują wielu badaczy zajmujących się psychologią zdrowia,
medycyną, socjologią czy pedagogiką. Typy tych przedsięwzięć mają rozmaity zakres i
charakter – począwszy od badawczych prac magisterskich i doktorskich realizowanych w
ośrodkach uniwersyteckich (prowadzonych najczęściej w małych zespołach badawczych),
a skończywszy na badaniach podejmowanych samodzielnie przez lokalne instytucje i
organizacje, na przykład związane z realizacją w latach 1999-2005 zadań wynikających
z Krajowego Programu Zapobiegania Zakażeniom HIV, Opieki nad Żyjącymi z HIV i
Chorymi na AIDS.
Analizując istniejące badania we wskazanym przedziale czasowym można jednak
zaobserwować kierunek zmian podejmowanych badań – od projektów dotyczących raczej
ogólnych, podstawowych zagadnień związanych z HIV/AIDS w całej populacji, do badań
poświęconych
wybranym,
konkretnym
problemom
w
określonych
grupach,
charakterystycznych i istotnych z punktu widzenia społecznych aspektów rozwoju epidemii w
Polsce, co obrazuje niniejszy schemat.
BADANIA ANKIETOWE
A) OGÓLNE
grupa badawcza: cała populacja
badania dotyczące zagadnień
związanych z seksualnością
człowieka, chorobami
przenoszonymi drogą płciową, w
tym HIV/AIDS
1
B) SZCZEGÓŁOWE
grupa badawcza: poszczególne
grupy społeczne, zawodowe, w tym
osoby żyjące z HIV/AIDS
badania poświęcone konkretnym
zagadnieniom, np. jakości życia,
Wszystkie badania są dostępne w Bibliotece Krajowego Centrum ds. AIDS, niektóre z nich umieszczono na
stronie internetowej Krajowego Centrum (www.aids.gov.pl), skąd można je bezpłatnie pobrać.
96
A) Badania ogólne
1. Wiedza Polaków na temat HIV/AIDS oraz zachowania seksualne, pod kierunkiem
naukowym Zbigniewa Izdebskiego, TNS OBOP, 2005.
Badanie to należy do nielicznych badań powtarzanych cyklicznie co kilka lat. Po raz
kolejny zostało przeprowadzone w 2005 r. na reprezentatywnej próbie Polaków 3200 osób w
wieku 15-49 lat. Jego celem było określenie poziomu wiedzy Polaków na temat HIV/AIDS
oraz postaw wobec osób żyjących z HIV i chorych na AIDS. Badano także zachowania
seksualne w kontekście ryzykownych zachowań i stosowania zabezpieczeń w kontaktach
seksualnych. Badanych pytano m.in. o dojrzewanie i relacje z rodzicami, źródła wiedzy o
seksualności człowieka, wykonywanie testów w kierunku HIV czy postawy wobec osób
homoseksualnych. W badaniu wykorzystano również wskaźniki WHO/UNAIDS, odnoszące
się do wiedzy o HIV/AIDS oraz postaw wobec osób żyjących z HIV.
Porównując między sobą kolejne edycje badania i poziom wiedzy Polaków w wieku 15–
49 lat dotyczące dróg zakażenia HIV/AIDS, można zauważyć, że znaczna grupa badanych
niezmiennie podziela nieprawdziwe opinie na temat dróg zakażenia HIV takie, jak:
możliwość zakażenia się przez korzystanie z publicznej toalety, czy ukąszenie komara. Mimo
wyraźnego wzrostu odsetka prawidłowych odpowiedzi, w badaniu z 2005 roku widać, że
błędne przekonania dotyczące dróg zakażenia podziela nadal nie mniej niż 40% polskiego
społeczeństwa w wieku 15-49 lat. Z drugiej strony, badanie z roku 2005 potwierdza, że
wzrasta wśród Polaków poziom wiedzy na temat niemożliwości zakażenia się HIV poprzez
codzienne kontakty z osobami żyjącymi z HIV/AIDS. Wskaźnik WHO (znajomość sposobów
zabezpieczania się przed HIV/AIDS) dla Polaków badanych w wieku 15-49 lat wynosi 0.95,
co oznacza, że 95% badanych osób poprawnie wskazało choć 2 z 3 sposobów zabezpieczania
się przed HIV/AIDS, o jakie pytano w badaniu.
Badania opublikowano w formie raportu.
B) Badania szczegółowe
1. Wiedza, postawy i przekonania studentów polskich akademii medycznych wobec
HIV i AIDS, pod kierunkiem naukowym Anny Marzec-Bogusławskiej, RUN
Badania Rynkowe i Społeczne, 2000.
Badania przeprowadzono wśród studentów pierwszego i ostatniego roku wszystkich
kierunków akademii medycznych (n=1264) metodą ilościową w formie wywiadów
97
kwestionariuszowych. Ich uzupełnieniem i pogłębieniem w odniesieniu do postaw
respondentów było badanie jakościowe w jednym z ośrodków akademickich.
W świetle uzyskanych wyników sformułowano hipotezę, że w Akademiach Medycznych
nie ma spójnego systemu nauczania i informowania o zagadnieniach HIV/AIDS. Występują
także poważne rozbieżności programowe pomiędzy poszczególnymi placówkami oraz
pomiędzy poszczególnymi kierunkami studiów.
Mimo iż badania przeprowadzone były 6 lat temu, w dalszym ciągu zasadne wydaje się
zalecenie, by dla potrzeb kształcenia medycznego ponownie sformułować zestaw
podstawowych zagadnień dotyczących problematyki HIV/AIDS oraz sposób ich interpretacji.
Zagadnienia takie powinny dotyczyć wielu sfer: postępowania medycznego (w tym między
innymi diagnozowania, zapobiegania, źródeł zakażenia), zasad etyczno–prawnych (w tym
ochrony zakażonych, identyfikacji społecznych zagrożeń, zasad współpracy z osobami
zakażonymi i organizacjami opiekuńczymi), organizacji opieki nad zakażonymi (zarówno od
strony instytucjonalnej, jak i form finansowania).
W świetle niedostatecznej wiedzy studentów Akademii Medycznych oraz w wyniku
analizy głównych źródeł tej wiedzy, wydaje się konieczne postulowanie również podjęcia
działań krótkofalowych w postaci organizacji szkoleń i seminariów dla absolwentów studiów
i słuchaczy ostatnich lat wszystkich kierunków studiów.
Raport z badań został opublikowany.
2. Jakość życia osób seropozytywnych, Stowarzyszenie na Rzecz Prewencji HIV/AIDS i
Innych Chorób Przenoszonych Drogą Płciową „TADA”, 2000.
Badaniami objęto 60 osób żyjących z HIV, mieszkających w Szczecinie, Warszawie,
Gdańsku i Poznaniu. Wśród ankietowanych byli homoseksualiści, osoby uzależnione od
środków psychoaktywnych oraz osoby heteroseksualne nieużywające narkotyków. Wywiady
o charakterze studium przypadku (case study) przeprowadzały osoby pracujące od wielu lat w
środowisku zakażonych, po uprzednim przeszkoleniu w zakresie posługiwania się
wymienioną techniką badawczą. W badaniach analizowano funkcjonowanie osób żyjących
z HIV w środowisku rodzinnym, towarzyskim, zawodowym oraz jakość kontaktów
z instytucjami medycznymi, a także oczekiwania związane z usługami medycznymi i
socjalnymi.
Podstawowy wniosek z badań dotyczył konieczności indywidualizacji opieki medycznej i
psychosocjalnej w odniesieniu do niepowtarzalnej, jednostkowej sytuacji osoby chorej.
Wszelkie próby uogólniania problemów ludzi zakażonych przez fakt ich zakażenia lub
98
prawdopodobne drogi zakażenia należy uznać za przykład stereotypu, niezgodnego
z faktycznymi potrzebami poszczególnych osób żyjących z wirusem HIV.
Badania, ze względu na ujawnianie przez respondentów szczegółów z ich osobistego
życia, nie mogą być publikowane ani udostępniane.
3. Zwyczaje i zachowania kobiet świadczących usługi seksualne, pod kierunkiem
naukowym Zbigniewa Izdebskiego, TNS OBOP, 2002.
Badania prowadzone były w ramach Surveillance’u II generacji według zaleceń
Światowej Organizacji Zdrowia. Grupę badawczą stanowiły prostytutki (n=400) z większych
miast całej Polski (Warszawy, Lublina, Krakowa, Białegostoku, Zielonej Góry, Łodzi,
Gdańska, Szczecina, Wrocławia, Poznania i Rzeszowa).
Celem badania było określenie zwyczajów i zachowań kobiet świadczących usługi
seksualne, jak również określenie ich poziomu wiedzy na temat HIV/AIDS. Badanie polegało
na zebraniu odpowiedzi na pytania zawarte w ankiecie oraz pobraniu krwi i przeprowadzeniu
testu w kierunku HIV i WR.
Na 400 przebadanych kobiet u 9 stwierdzono obecność przciwciał wirusa HIV, a u 14
obecność choroby przenoszonej drogą płciową (WR). Wszystkie badane kobiety słyszały o
HIV/AIDS. Prawie dwie trzecie respondentek przynajmniej raz w życiu badały się na
obecność wirusa HIV. Najliczniejsza grupa respondentek (36%) spośród tych, które badały
się kiedykolwiek na obecność wirusa HIV, badała się dwa do pięciu razy.
Badanie opublikowano w formie raportu.
4. Wiedza i postawy nauczycieli wobec problematyki HIV/AIDS, Krajowe Centrum ds.
AIDS, RUN Badania Rynkowe i Społeczne, 2003.
Badanie przeprowadzono na nauczycielach i pedagogach biorących udział w szkoleniach
z wiedzy nt. HIV/AIDS (n=527). Tematyka badania poruszała takie kwestie, jak: znajomość
dróg przenoszenia wirusa HIV, akceptacja osób zakażonych (w tym zakażonych uczniów),
gotowość do prowadzenia zajęć w szkole na temat zakażeń HIV. Poruszano również aspekt
emocjonalny, towarzyszący problematyce HIV/AIDS, wpływający na prezentowane postawy
i przekonania.
Poziom wiedzy na temat problemów związanych z HIV/AIDS wśród nauczycieli
i pedagogów okazał się wysoki i zadowalający. 97,2% badanych odpowiedziało pozytywnie
na więcej niż połowę pytań, przy czym przeciętny uzyskany wynik to 27 punktów
99
na 38 maksymalnych.
W kwestionariuszu przedstawiono 14 różnych postaw sygnalizujących nastawienie
emocjonalne wobec osób zakażonych i wobec możliwości uniknięcia zakażenia. Przeciętny
wynik wyniósł 25,5 punktu, przy 70 maksymalnych.
Trzecia część kwestionariusza poruszała kwestie gotowości nauczycieli i pedagogów do
przejawiania konkretnych zachowań, np. podjęcia z uczniami dyskusji na drażliwe tematy
związane z seksualnością człowieka i HIV/AIDS. Maksymalny wynik 55 punktów nie został
osiągnięty. Uzyskano odpowiedzi w przedziale od 1 do 31 punktów.
Badanie opublikowano w formie raportu.
5. Badanie w grupie mężczyzny mających seks z mężczyznami, pod kierunkiem
naukowym Zbigniewa Izdebskiego, TNS OBOP, 2004.
Badanie zostało przeprowadzone wśród 400 mężczyzn, którzy w ciągu 6 miesięcy przed
badaniem mieli kontakty seksualne z innymi mężczyznami. Przeprowadzono je według
metodologii Badań Surveillance’owych Drugiej Generacji, z uwzględnieniem podejścia
badawczego grup trudno dostępnych znanego jako BSS (Behavioral Surveillance Survey).
Było to już drugie (po badaniu kobiet świadczących usługi seksualne zrealizowanym w roku
2002) badanie przeprowadzone przez ten ośrodek wg powyższej metodologii.
Głównym celem badania była diagnoza problemu HIV/AIDS w grupie celowej pod kątem
zagrożenia zakażeniem HIV oraz w konsekwencji zaprojektowanie odpowiednich działań
profilaktycznych. Tematyka dotyczyła nie tylko charakterystyki podejmowanych kontaktów
seksualnych w kontekście ich ryzyka (w tym także świadczenia i korzystania z usług
seksualnych), lecz także relacji ze środowiskiem rodzinnym (obecnie, jak i w przeszłości),
doświadczeń z okresu dojrzewania, kwestii społeczno–obyczajowych, postaw wobec osób
homoseksualnych oraz wiedzy na temat dróg zakażenia HIV i STI.
Oprócz
badania
opinii,
badanym
pobrano
krew
w
punktach
konsultacyjno–
diagnostycznych (badanie epidemiologiczne) w celu wykonania testu w kierunku HIV i WR.
Pozwoliło to określić wskaźnik zakażeń HIV i WR w grupie mężczyzn mających seks
z mężczyznami.
Badania opublikowano w formie raportu.
100
Analizy społeczne
1. Raport z analizy ankiet wypełnianych w punktach konsultacyjno-diagnostycznych
(PKD), TNS OBOP, 2005.
Celem badawczym była charakterystyka osób zgłaszających się do PKD w 2004 r. pod
względem cech społeczno-demograficznych oraz podejmowanych przez nich zachowań
ryzykownych.
Analizie poddano dane zebrane od osób zgłaszających się na testy w kierunku HIV do
punktów konsultacyjno-diagnostycznych w całej Polsce. Dane te zbierano dwoma
technikami:
-
wywiad ze standaryzowaną listą zagadnień, przeprowadzany przez Konsultanta PKD;
-
ankieta samodzielnie wypełniania przez osobę zgłaszającą się na wykonanie testu w
kierunku HIV.
W 2004 roku do punktów konsultacyjno-diagnostycznych zgłosiły się 13 953 osoby.
Zdecydowana większość z nich została skierowana na wykonanie testu w kierunku HIV (12
971 osób – 92,2%). Jedynie niewielkiej części spośród wszystkich zgłaszających się osób
udzielono tylko porad i nie skierowano ich na testy (1 082 osoby – 7,8%). Wśród osób,
którym zrobiono test, u 118 stwierdzono obecność przeciwciał HIV. 68% spośród osób, które
zgłosiły się na test w punktach konsultacyjno–diagnostycznych w roku 2004 nie ukończyło
jeszcze 30 roku życia. Znaczna grupa testujących się w roku 2004 (19%) to osoby w wieku 30
– 39 lat. Ponad połowę osób zgłaszających się do PKD (57%) stanowili w roku 2004
mężczyźni. Jednakże w przedziale wiekowym do 19. roku życia przeważały kobiety.
Raport dostępny w formie publikacji.
2. Analiza publikacji pojawiających się w prasie w roku 2004 dotyczących tematyki
HIV/AIDS, TNS OBOP, 2005.
Analizie poddano publikacje prasowe zgromadzone na zlecenie Krajowego Centrum ds.
AIDS w 2004 r. przez firmę zajmującą się monitoringiem mediów. Wszystkie publikacje
wyselekcjonowane w wyniku monitoringu zawierały w swojej treści przynajmniej raz słowo
HIV lub AIDS (bez względu na kontekst, w jakim się pojawiały, i bez względu na długość
publikacji). Baza danych zawierała ostatecznie 2470 rekordy (publikacje).
Badanie składało się z dwóch części: ilościowej i jakościowej. Cześć ilościowa związana
była z określeniem takich charakterystyk każdej publikacji, jak: periodyczność, zasięg,
charakter publikacji, tematyka, długość oraz to, na ile każda publikacja poświęcona była
101
tematyce HIV/AIDS. Część jakościowa obejmowała z kolei analizę treści, poprawności
merytorycznej, słownictwa, a także niektórych zagadnień i tematów.
W większości analizowanych materiałów prasowych, wiadomości dotyczące HIV/AIDS
były poprawne merytorycznie i przekazywały najczęściej podstawowe informacje z punktu
widzenia skutecznej profilaktyki HIV/AIDS. Dobór zwrotów stosowanych w publikacjach był
prawidłowy, raczej neutralny, czy naukowy, niż oceniający, czy piętnujący. Niepokojące
może być jednak, że mimo upływu czasu i rozpowszechniania się wiedzy o HIV/AIDS
napotyka się nadal błędne, niepełne, czy nieprawidłowe informacje lub też nieprawidłowe
zwroty, dotyczące również najbardziej podstawowych kwestii, jak np. nazwa wirusa.
W analizowanych publikacjach wielokrotnie zwracano uwagę na powszechne w Polsce
znużenie problematyką HIV, przeciążenie mediów informacjami na ten temat - jest to
zjawisko obserwowane nie tylko w naszym kraju. Wydaje się, że z tego powodu należy
zwrócić uwagę na fakt, iż sytuacja ta jest groźna również z punktu widzenia efektywności
przekazów związanych z HIV/AIDS. Jeśli społeczeństwo jest przeładowane informacjami na
ten temat, rodzi się zniechęcenie, a przez to zmniejsza się skuteczność i perswazyjność
przekazów kampanii reklamowych.
Być może remedium na tę sytuację będzie szukanie nowych sposobów dotarcia do Polaków
z wiedzą o HIV lub nowych form przekazywania „osłuchanych” i „oczytanych” informacji.
Raport dostępny w wersji elektronicznej.
102
Grażyna Konieczny
Społeczny Komitet ds. AIDS
Dr n. med. Anna Marzec-Bogusławska
Krajowe Centrum ds. AIDS
Anonimowe i bezpłatne testowanie w kierunku HIV
Wyniki licznych badań dowodzą, że prowadzenie profesjonalnego poradnictwa
okołotestowego pomogło wielu ludziom, którzy dowiedzieli się o zakażeniu HIV,
zaakceptować swój status serologiczny i w korzystny sposób dokonać zmian w swoim życiu.
Poradnictwo miało także istotny wpływ na zahamowanie rozprzestrzeniania się epidemii,
gdyż odgrywa bardzo ważną rolę w ograniczaniu liczby nowych zakażeń - stało się więc
istotnym elementem reakcji na epidemię HIV.
Rekomendacje
dotyczące
anonimowego
testowania
połączonego
z poradnictwem
okołotestowym można znaleźć m.in. w następujących opracowaniach i dokumentach
międzynarodowych: Rekomendacji nr (89) 14 Komitetu Ministrów Rady Europy, Deklaracji
Zobowiązań w sprawie HIV/AIDS (oraz ewaluacji działań podjętych w ramach tego
dokumentu po 5 latach), zaleceniach Programu Organizacji Narodów Zjednoczonych ds.
HIV/AIDS (UNAIDS) i Światowej Organizacji Zdrowia (WHO), Deklaracji Dublińskiej,
Deklaracji Wileńskiej, a także roboczych wytycznych Komisji Europejskiej Skoordynowane i
zintegrowane podejście do zwalczania HIV/AIDS w obrębie Unii Europejskiej i jej
sąsiedztwie. Wszystkie dokumenty jasno określają, że testowanie powinno być dobrowolne,
poufne, powinno obejmować poradnictwo przed i po wykonaniu testu oraz być
przeprowadzane za zgodą osoby poddającej się badaniu. Proponując zasady testowania i
zachęcając poszczególne państwa do wdrażania takiego modelu, nakłania się zarazem do
przeprowadzania poradnictwa indywidualnego, które jest skuteczne w precyzowaniu i
obniżaniu zachowań ryzykownych, a osobom, które uzyskują pozytywne wyniki (wykrycie
zakażenia), może służyć jako początek opieki klinicznej, usług wspierających oraz
poradnictwa mającego na celu zmniejszenie ryzyka przeniesienia zakażenia HIV na innych.
Główne zadania poradnictwa wynikające z międzynarodowych rekomendacji to:
•
pomoc w podjęciu świadomej decyzji o wykonaniu testu;
•
udzielenie emocjonalnego wsparcia i pomocy w zmniejszeniu stresu oraz
napięcia wynikających z sytuacji testowania u osoby poddającej się badaniu;
103
•
promowanie
bezpiecznych
zachowań
i
tym
samym
zapobieganie
rozprzestrzenianiu się zakażeń HIV.
Krajowe Centrum Ds. AIDS, przyjmując międzynarodowe założenia, cele i zadania
poradnictwa, a także wykorzystując doświadczenia wielu krajów, które wykazały, że
proponowanie dobrowolnych, anonimowych testów w kierunku HIV, poprzedzonych
kampaniami informacyjnymi jest bardzo skutecznym środkiem zapobiegania nowym
zakażeniom HIV, jasno określiło politykę Polski w tej dziedzinie, stymulując i wspierając
rozwój poradnictwa związanego z wykonywaniem testów w kierunku HIV i wdrażając
anonimowy, bezpłatny, przeprowadzany tylko w kontekście poradnictwa przed i po
wykonaniu badania model testowania. Opracowano spójne założenia programowe dotyczące
poradnictwa w związku z wykonywaniem testów w kierunku HIV i stworzono warunki do
jego wdrażania. Znalazło to także swoje odzwierciedlenie w celach szczegółowych
zapisanych w kolejnych edycjach „Krajowego Programu Zapobiegania Zakażeniom HIV,
Opieki nad Żyjącymi z HIV i Chorymi na AIDS” (lata 1999-2003 oraz 2004-2006), zgodnie
z którymi umożliwiono stworzenie infrastruktury dla poradnictwa, tym samym od wielu lat
rozszerzając sieć placówek oferujących międzynarodowy model testowania. Od 2002 roku
palcówki te noszą nazwę punktów konsultacyjno-diagnostycznych (PKD), a do końca 2005
roku w wielu miastach Polski stworzono 17 takich punktów. Powstały one na terenie
województw: dolnośląskiego, kujawsko-pomorskiego, lubelskiego, lubuskiego, łódzkiego,
małopolskiego, mazowieckiego, opolskiego, podkarpackiego, podlaskiego, pomorskiego,
śląskiego, warmińsko-mazurskiego, wielkopolskiego, zachodniopomorskiego.
We wszystkich punktach konsultacyjno-diagnostycznych opracowano i wdrożono
jednolite standardy testowania. Do ich przestrzegania zobowiązani są zarówno pracownicy
PKD, jak i współpracujące z nimi laboratoria, które mają obowiązek uczestniczenia w
międzynarodowym programie kontroli jakości w zakresie diagnostyki HIV. Doradcy
zobowiązani są z kolei do prowadzenia jednolitej dokumentacji, a kierownicy punktów do
przygotowywania sprawozdań.
Dodatkowo zespół Krajowego Centrum ds. AIDS, w tym konsultanci realizatorzy
projektu certyfikacyjnego sprecyzowali, kto może być doradcą w punkcie konsultacyjnodiagnostycznym oraz określili stosowne kwalifikacje zawodowe, jakie taka osoba powinna
posiadać (wyższe wykształcenie: lekarz medycyny, psycholog, pielęgniarka oraz ew. inne
zawody z dodatkowo udokumentowaną umiejętnością udzielania pomocy psychologicznej w
sytuacjach kryzysowych). Tak postawione wymagania związane są ze szczególną rolą, jaką
pełni doradca pracujący w PKD. Ma on bowiem często do czynienia z osobistymi
104
informacjami na temat osoby poddającej się testowi i poznaje jej osobiste problemy. Bardzo
ważnym aspektem poradnictwa jest zdolność doradcy do aktywnego słuchania w taki sposób,
by móc potem udzielić pomocy oraz określić specyficzne potrzeby prewencji dla danej osoby.
Poradnictwo nie powinno być więc rutynowym, niedostosowanym i nietrafiającym w
indywidualne potrzeby osób podających się testom zajęciem, które ograniczało się będzie
jedynie do wypełnienia kwestionariusza obowiązującego w PKD. Selekcja kandydatów na
doradców powinna być więc bardzo staranna.
Zespół ekspertów Społecznego Komitetu ds. AIDS we współpracy z Krajowym Centrum
ds. AIDS oraz przy jego kaceptacji określił także, w jakiego rodzaju szkoleniu powinien
uczestniczyć doradca i jakie umiejętności powinien on posiadać (udział w określonym
szkoleniu dla przyszłych doradców, zdanie egzaminu i uzyskanie certyfikatu uprawniającego
do prowadzenia specjalistycznego poradnictwa w zakresie HIV/AIDS, udział w spotkaniu
superwizyjnym po dwuletnim okresie zdobywania doświadczeń w pracy w PKD, deklaracja
ciągłego uzupełniania wiedzy oraz doskonalenia umiejętności). Zwrócono też uwagę na
konieczność tworzenia takiego systemu pracy poszczególnych PKD, w którym mogą one
funkcjonować we współpracy z klinikami i poradniami dla osób żyjących z HIV/AIDS,
a także innymi placówkami mogącymi udzielić dalszego wsparcia psychologicznego,
socjalnego, prawnego oraz duchowego.
Ponieważ szacunkowe dane epidemiologiczne w Polsce wskazują wyraźnie, że liczba
osób zakażonych HIV jest co najmniej ponad dwukrotnie (a wg niektórych ekspertów
trzykrotnie) wyższa od liczby potwierdzonych i wykrytych zakażeń HIV, w związku z tym
wiele osób nie wie o swoim zakażeniu. Liczba badań w kierunku HIV, choć z roku na rok
coraz większa (także w PKD), jest wciąż zbyt mała (por. Tabela 1).
rok
Liczba wyników
ujemnych
Liczba wyników
dodatnich
Liczba osób przebadanych
ogółem
2001
3388
33
3421
2002
7273
70
7343
2003
10367
104
10471
2004
12753
118
12871
2005
13876
136
14011
Tabela 1. Liczba wykonanych testów w PKD w latach 2001-2005.
105
W 2005 roku do punktów konsultacyjno-diagnostycznych (PKD) w całej Polsce zgłosiły
się 12 624 osoby. Najwięcej osób wykonało bezpłatnie test na obecność HIV w PKD w
Warszawie (3105). Wiele osób zgłosiło się też do PKD w Gdańsku (1126), Poznaniu (1104),
Chorzowie (1076) oraz Wrocławiu (955). Podobne tendencje obserwowano w latach 20012003.
Zdecydowana większość osób zgłaszających się do PKD to mężczyźni (60,9%), prawie
2/3 osób to młodzi ludzie pomiędzy 20. a 29. rokiem życia. Drugą liczną grupę stanowiły
osoby między 30. a 40. rokiem życia (19,8%). W latach 2001-2003 natomiast drugą
najliczniejszą grupą były osoby pomiędzy 18. a 20. rokiem życia.
Wśród osób poniżej 20. roku życia zdecydowanie więcej było kobiet niż mężczyzn.
Tendencja ta odwraca się w grupie osób po 20. roku życia, kiedy to na wykonanie testu w
kierunku HIV decyduje się więcej mężczyzn niż kobiet (por. Wykres 1).
mężczyzna
100%
90%
80%
70%
60%
50%
40%
30%
20%
10%
0%
71,6%
70,0%
53,4%
46,6%
18-19 lat
73,1%
65,9%
57,3%
42,7%
30,0%
< 18 lat
kobieta
20-29 lat
34,1%
28,4%
26,9%
30-39 lat
40-49 lat
50-59 lat
60,0%
40,0%
> 60 lat
Wykres 1. Płeć i wiek osób zgłaszających się na test w kierunku HIV w 2005 r. (N=1389).
Powodem zgłaszania się na wykonanie testu w kierunku HIV najczęściej były:
•
ryzykowne zachowania seksualne (41,8%);
•
brak zabezpieczenia w kontaktach seksualnych (28,4%);
•
chęć poznania swojego statusu serologicznego (12,6%);
•
nowy partner (6,6%).
Największa liczba testów w 2005 roku została wykonana w styczniu, zaś drugim
miesiącem, w którym zaobserwowano wzrost liczby wykonywanych testów, był listopad.
Najwięcej testów zostało wykonanych w okresie zimowym, co prawdopodobnie wiąże się
z organizowaną w tym czasie przez Krajowe Centrum ds. AIDS społeczną kampanią
reklamową dotyczącą HIV/AIDS oraz obchodami Światowego Dnia AIDS. Tendencję te daje
się także zaobserwować w latach 2001-2004 (Wykres 2).
106
48,4
0
I
II
4,2
6,3
7,7
0,2
7,0
3,9
6,5
10
0,1
3,5
6,7
6,8
0,1
4,6
6,2
6,3
20
III
IV
rok 2001
3,4
4,9
6,2
0,2
4,0
4,5
5,6
0,2
6,4
7,7
6,5
4,2
5,4
8,9
5,5
6,6
6,3
7,8
5,5
9,2
9,4
8,6
7,7
30
V
VI
rok 2002
VII
VIII
IX
rok 2003
X
1,9
2,4
0,8
0,4
40
29,3
21,1
13,1
29,1
14,2
12,6
22,3
50
XI
XII
brak
informacji
rok 2004
Wykres 2. Miesiąc wykonania testu w latach 2001–2004.
Zdecydowana większość osób zgłaszających się w 2005 r. do PKD nie przechodziła nigdy
wcześniej transfuzji krwi (94,7%) oraz nie stosowała narkotyków drogą iniekcji (95,9%).
Natomiast ponad 1/3 zadeklarowała stosowanie środków psychostymulujących w postaci
alkoholu, a co druga w postaci innej niż alkohol (18,4%) – najczęściej była to marihuana
(73,8%) oraz amfetamina (15,6%). Zdecydowana większość poddających się badaniu to
heteroseksualiści (84,1%). Co dziesiąty zgłaszający się na wykonanie testu przyznawał, że
jest homoseksualistą (częściej też byli to mężczyźni niż kobiety). Podobny rozkład
obserwowano wśród osób zgłaszających się do PKD w latach 2001-2003.
Najliczniejszą grupę osób zgłaszających się na testy w kierunku HIV stanowiły osoby
mieszkające w miastach (84,2%) - z miejscowości wiejskich było ich jedynie 7,7%.
Dodatkowo prawie jedną czwartą wszystkich osób zgłaszających się w 2005 roku na testy w
kierunku HIV stanowili studenci (24,1%). Dominowały również osoby z wyższym
wykształceniem (52,6%) oraz osoby stanu wolnego (panna/ kawaler).
Prawie połowa zgłaszających się do PKD oceniła swoją sytuację materialna jako dobrą
(47,3%), natomiast niewiele mniej osób oceniło swoją sytuację materialną jako zadowalającą
(44,1%). Leczenie szpitalne (1-2 razy) przechodziło 44,4% osób, natomiast z pomocy
psychiatry nigdy z nie korzystała zdecydowana większość (88,7%).
Dyskrecja, zapewnienie nieujawniania osobom trzecim statusu serologicznego osoby
poddającej się badaniu, a także bezpłatność testowania, stały się dla wielu ludzi w Polsce
zachętą do poddania się badaniu. Warto też docenić fakt, że do większej z roku na rok liczby
osób poddających się testom, przyczyniają się organizowane już od wielu lat przez Krajowe
Centrum ds.AIDS kampanie zachęcające do wykonania testu1. W okresie trwania kampanii
okresowo ulega zwiększeniu liczba godzin oraz dni pracy poszczególnych PKD - zostają też
1
Zob. artykuł M. Kiluk i J. Jankowskiej „Kampanie profilaktyczne” w niniejszym tomie (przyp. red.).
107
utworzone dodatkowe punkty oferujące anonimowe i bezpłatne testowanie. Aby nadal
zachęcać ludzi do poddania się badaniu w kierunku wirusa HIV, trzeba stale zwiększać dostęp
do testowania, zwiększając liczbę PKD zapewniających poufność i anonimowość ich
klientów. Jak wynika z analiz, zakażenia HIV wykryte w punktach konsultacyjnodiagnostycznych z roku na rok stanowią coraz większą liczbę zakażeń ogółem wykrytych
(Wykres 3).
900
800
700
600
500
400
300
200
100
0
651
611
656
104
118
573
70
2002
136
2003
2004
2005
Zakażenia HIV ogółem (wg PZH)
Zakażenia HIV wykryte w PKD
Wykres 3. Liczba zakażeń HIV wykrytych w Punktach Konsultacyjno – Diagnostycznych w latach 20022005 w stosunku do ogólnej liczby zakażeń zarejestrowanych przez PZH.
108
IV. Działania profilaktyczne
109
110
Dr Włodzimierz Nowacki
Michał Minałto
Krajowe Centrum ds. AIDS
Zapobieganie HIV/AIDS w kontekście programów zdrowia publicznego
Unii Europejskiej
Wprowadzenie
Jednym z pierwszych działań jednoczącej się Europy w obszarze zdrowia publicznego
było zapobieganie HIV/AIDS. Kroki takie zostały przedsięwzięte jeszcze w czasach, gdy
wybrane działania z zakresu zdrowia publicznego nie były uwspólnotowione na podstawie
art. 129 Traktatu z Maastricht. Wspólne działania umotywowane były potrzebą odpowiedzi na
nowe transgraniczne zagrożenie zdrowia publicznego. Pod koniec lat 80. sytuacja
epidemiologiczna HIV/AIDS (m.in. we Francji) została uznana za zagrożenie dla całej
Wspólnoty. W takim kontekście opracowano i wdrożono pierwszy europejski, wieloletni
program zapobiegania AIDS Europe against AIDS wzorowany na doświadczeniach
ogłoszonego wcześniej programu zwalczania nowotworów Europe against Cancer.
Zainicjowano także program zwalczania uzależnień lekowych Europe against Drugs
bezpośrednio związany z problematyką zapobiegania zakażeniom HIV oraz redukcją szkód.
Ponadpaństwowa pionierska odpowiedź na pilne zagrożenie ze strony HIV/AIDS
wypracowała podwaliny dla działań podejmowanych współcześnie wobec innych wyzwań dla
zdrowia publicznego. Obecne uregulowania traktatowe zobowiązują Unię Europejską do
działań mających na celu zapobieganie chorobom o szczególnie dużym znaczeniu
społecznym, a wymagania w zakresie ochrony zdrowia stanowią integralną część polityki
wspólnotowej. Za sprawy HIV/AIDS odpowiada przede wszystkim Dyrektoriat Generalny ds.
Zdrowia i Ochrony Konsumentów Komisji Europejskiej, działania Wspólnoty uzupełniają
politykę poszczególnych krajów.
Programy zdrowia publicznego Wspólnoty Europejskiej
W 1993 roku Komisja Europejska ustaliła na podstawie art. 129 Traktatu z Maastricht
priorytety polityki zdrowia publicznego. Pośród innych wspólnotowych programów działania
w obszarze zdrowia publicznego zaproponowano implementację programu zwalczania AIDS i
111
innych chorób zakaźnych. Wspólnota Europejska realizuje ponadto szereg innych programów
zdrowotnych m.in.: zwalczania nowotworów, uzależnień lekowych, promocji zdrowia,
monitorowania stanu zdrowia, zapobiegania wypadkom i urazom, zwalczania chorób
związanych z zanieczyszczeniem środowiska oraz wspólnotowy program, dotyczący chorób
występujących rzadko.
W roku 2000, działając na podstawie artykułu 152 uchwalonego w roku 1997 Traktatu
Amsterdamskiego, ogłoszono propozycję nowej strategii dla zdrowia oraz projekt
odpowiedniego, całościowego programu działania Wspólnoty w zakresie zdrowia
publicznego, który miał zastąpić osiem funkcjonujących cząstkowych programów.
Całościowy program działania w zakresie zdrowia publicznego wspierał rozwój
innowacyjnych inicjatyw w oparciu o poprawę informacji i analizę sytuacji w zakresie stanu
zdrowia i czynników determinujących zdrowie. Program, którego realizację zaplanowano na
sześć lat, skonstruowany został wokół trzech priorytetów: (a) poprawy informacji i edukacji
zdrowotnej, w ramach którego ustanowiony został kompleksowy system informacyjny; (b)
ustanowienia systemu szybkiego reagowania na zagrożenia zdrowotne; (c) opracowania
programu oddziaływania na determinanty stanu zdrowia poprzez efektywną promocję
zdrowia
oraz
profilaktykę
zachorowań.
Nadrzędnym
celem
programu
określono
przyczynienie się do osiągnięcia wysokiego poziomu ochrony zdrowia, a jego trzy priorytety
mogą być realizowane jako działania wspólne z innymi zbliżonymi programami i działaniami
Wspólnoty. Kraje kandydujące wówczas do Unii, w tym Polska, zostały dopuszczone do jego
realizacji i czerpania korzyści zeń wynikających.
Pierwszy wieloletni program zdrowia publicznego Europa przeciw AIDS został ogłoszony
w 1991 r. Jego kontynuacja, Wspólnotowy Program Zwalczania AIDS i innych Chorób
Zakaźnych, powstał w wyniku decyzji Parlamentu Europejskiego i Rady Europejskiej z 29
marca 1996 r. Podstawowym celem tego programu było wspomaganie działań zmierzających
do ograniczenia liczby zachorowań na obszarze Wspólnoty, minimalizowanie konsekwencji
zachorowalności i chorobowości z powodu AIDS oraz współdziałanie przy zwalczaniu
epidemii poza obszarem Wspólnoty. Bardzo istotnym elementem po dziś dzień
udoskonalanym jest regionalny monitoring epidemiologiczny i zjawisk społecznych
HIV/AIDS. Obecnie koordynacja tego zadania leży w gestii francuskiego podmiotu
badawczego Eurohiv. Niezmiennie szczególny nacisk został położony na zadania z zakresu
zapobiegania zakażeniom HIV, które obok skutecznej terapii, są nieodzownym elementem
całościowej walki z HIV/AIDS. Duży nacisk skierowano także na zapobieganie HIV wśród
populacji narażonych na zakażenie takich, jak: migranci, osoby świadczące usługi seksualne,
112
ludzie młodzi. Identyfikacja i wsparcie dla najlepszych praktyk zapobiegania i edukacji
seksualnej stanowią kluczową dziedzinę aktywności Komisji Europejskiej.
W podsumowaniu realizacji dotychczasowych Programów, wycinkowych a następnie
całościowych,
Komisja
podkreślała
ich
pozytywne oddziaływanie na rozwiązania
instytucjonalne w państwach UE, efektywność w działaniach z zakresu polepszania dostępu
do całościowej terapii, zapobiegania, przywództwa politycznego i pomocy rozwojowej dla
państw rozwijających się.
W perspektywie zakończenia programu w roku 2006 i rozpisania od 2007 nowego
budżetu wspólnot, a także wraz ze zmieniającym się zapotrzebowaniem na działania z zakresu
zwalczania HIV/AIDS oraz nowymi inicjatywami międzynarodowymi w tym dotyczącymi
finansowania działań (podejmowanymi przede wszystkim na forum ONZ), już w 2004 roku
przystąpiono do opracowywania nowego planu.
Walka z HIV/AIDS w Unii Europejskiej – obecne rozwiązania
Rozszerzająca się w 2004 r. Unia Europejska miała, jak podsumowuje Komisja, do
czynienia z zupełnie “nową epidemią” niż osiem lat wcześniej. Najbliższe sąsiedztwo państw
członkowskich – Europa Wschodnia – stawia czoła jednej z najwyższych dynamik
epidemiologicznych na świecie. Inne także jest oblicze epidemii w państwach „starej” (EU15) i „nowej” Unii (EU-10). W części państw dopiero „wybucha” epidemia drogą zakażeń
seksualnych i dominują zakażenia drogą iniekcji, na państwa bałtyckie niebezpiecznie
przekłada się sytuacja z państw sąsiadujących UE.
W sierpniu 2004 r. Komisja Europejska przedstawiła Dokument Roboczy Skoordynowane
i zintegrowane podejście do zwalczania HIV/AIDS w obrębie UE i w jej sąsiedztwie
wzywający państwa Unii do objęcia politycznego przywództwa w działaniach zmierzających
do powstrzymania epidemii. UE wdrażała już wtedy strategie Organizacji Narodów
Zjednoczonych ustanowione jako Milenijne Cele Rozwoju i Deklaracja Zobowiązań
HIV/AIDS. Te dwa niezwykle istotne dokumenty wyznaczają mierzalne do osiągnięcia w
skali światowej cele. Jednym z nowych mechanizmów finansowych z nimi powiązanych jest
przyjęty z entuzjazmem przez UE Globalny Fundusz Do Walki z AIDS, Malarią i Gruźlicą.
Na okres „pierwszej tury”, tj. lata 2003–2006, Unia zadeklarowała wpłatę 1,2 mld euro
113
rocznie, przy czym kwotę tą stanowią zobowiązania państw członkowskich, jak i samej
Komisji1.
Zwieńczeniem dotychczasowych wysiłków struktur europejskich w koordynacji działań
HIV/AIDS jest przyjęty 15 grudnia 2005 r. Komunikat Komisji Europejskiej Zwalczanie
HIV/AIDS na Terytorium Unii Europejskiej i Państw Sąsiadujących 2006 – 2009. Dokument
ten określa średnioterminowy plan działań finansowanych za pomocą interdyscyplinarnego
pakietu różnych wspólnotowych funduszy i dróg finansowania. Do ich realizacji wezwane są
instytucje Unii Europejskiej, państwa członkowskie oraz inne podmioty, w tym reprezentanci
społeczeństwa obywatelskiego i podmioty gospodarcze. Planowane działania obejmują obszar
wspólnotowy, ale także jego bezpośrednie sąsiedztwo. Za nadrzędny cel Komunikat uznaje
wzmocnienie zapobiegania nowym zakażeniom HIV poprzez edukację społeczną, dostęp do
informacji, zapewnienie dostępu do prezerwatyw, anonimowego i bezpłatnego testowania w
kierunku HIV oraz programów redukcji szkód. W Komunikacie podkreśla się także
konieczność
zagwarantowania
przestrzegania
prawa
człowieka
(przeciwdziałanie
dyskryminacji i stygmatyzacji), wzmocnienie całościowego monitoringu HIV/AIDS oraz
działania na rzecz populacji szczególnie narażonych na zakażenie. Według cytowanych w
dokumencie danych, skuteczne działania prewencyjne mogą zapobiec do 2010 roku 63%
nowych
zakażeń.
Zważywszy na
całościowe
dane
epidemiologiczne
dla
państw
członkowskich, głównymi grupami docelowymi dla programów z zakresu zapobiegania
powinny być kobiety i ludzie młodzi, a celem zadań promocja bezpieczniejszych zachowań
seksualnych.
Bardzo ważną rolę Komunikat przypisuje udziałowi w realizacji przyjętych zadań
podmiotom pozarządowym, zarówno w fazie koncepcyjnej, realizacyjnej, jak i fazie
monitorowania. Dotyczy to w szczególności stowarzyszeń zrzeszających osoby żyjące z HIV
i chore na AIDS. Do udziału w realizacji zadań wezwani zostali także przedsiębiorcy. Według
cytowanych przez Komunikat wyników badań World Economic Forum od 10 do 19%
europejskich przedsiębiorstw może odczuć negatywne skutki gospodarcze wynikające
z pandemii HIV/AIDS.
Komisja zapowiada działania, także własne, na rzecz przeciwdziałania stygmatyzacji i
dyskryminacji, wzmocnienia aktywizacji zawodowej osób żyjących z HIV oraz dostępu do
opieki, w tym najbardziej skutecznych środków medycznych. Realizacja tego celu polegać ma
1
Wpłaty samej Komisji Europejskiej do GFATM z Europejskiego Funduszu Rozwoju (EDF) w latach 2001–
2007 szacuje się na sumę 460 mln euro.
114
na wzmocnieniu zasobów ludzkich – osób pracujących na rzecz dotkniętych przez
HIV/AIDS, w tym sektora pozarządowego.
Unia Europejska oraz państwa członkowskie w swej polityce zapobiegania i zwalczania
AIDS starają się, co niezmiernie istotne, szukać całościowych rozwiązań wykraczających
swym terytorialnym zasięgiem poza obszar wspólnotowy. Należy przede wszystkim
wymienić dwie konferencje i wynikające z nich Deklaracje.
Pierwsza z nich to Dublińska Deklaracja Współpracy w Walce z HIV/AIDS w Europie i
Azji Centralnej podpisana podczas konferencji Breaking the Barriers – Partnership to fight
HIV/AIDS in Europe and Central Asia zwołanej z inicjatywy Irlandii podczas sprawowania
przez to państwo prezydencji UE (Dublin, 24 lutego 2004 r.). Stanowi ona jeden
z przykładów coraz intensywniejszych, międzyregionalnych inicjatyw, mających odpowiadać
specyficznemu zapotrzebowaniu państw aktywnych w danym działaniu. Deklaracja
Dublińska nadała fundamenty działaniom Unii Europejskiej poza obszarem wspólnotowym
oraz utrwaliła i uporządkowała konsultacyjne fora eksperckie Think Tank i Civil Society
Forum.
Rozwinięciem Deklaracji Dublińskiej jest Deklaracja Wileńska przyjęta podczas
Konferencji Ministerialnej Europa i HIV/AIDS: Nowe wyzwania, nowe możliwości (Wilno,
Litwa, 17 września 2004 r.). Podkreśla ona „potrzebę wspólnych wysiłków, aby wzmocnić
kompleksowe działania prewencyjne, w tym budowanie ludzkiej zdolności i trwałych
infrastruktur służby zdrowia, aby umożliwić powszechny dostęp do opieki zdrowotnej,
wsparcia i leczenia, oraz aby budować efektywne partnerstwa między rządami,
społeczeństwem
obywatelskim,
sektorem
prywatnym
i
innymi
międzynarodowymi
partnerami”. Z punktu widzenia Polski znaczenie Deklaracji jest niezwykle ważne, bowiem
kładzie nacisk na konieczność działań we wspólnym interesie także w regionie Europy
Wschodniej, geograficznie graniczącym z UE i Polską. Brak opanowania dynamicznej
sytuacji epidemiologicznej w Federacji Rosyjskiej i na Ukrainie przy niewystarczającym
poziomie zapobiegania i opieki nad osobami żyjącymi z HIV/AIDS w tamtych państwach
może przełożyć się na sytuację w Unii Europejskiej, a w pierwszej kolejności, zważywszy na
intensywność kontaktów i bliskość, w Polsce i u jej sąsiadów.
Liczącym się mechanizmem unijnej polityki wspierania potrzebujących państw
sąsiedzkich, tym razem Południa, jest deklaracja Szczytu Wymiaru Śródziemnomorskiego,
który odbył się w Barcelonie w marcu 2002 r.
Po sukcesach pierwszego całościowego programu z zakresu przywództwa na arenie
międzynarodowej i po wyznaczeniu na skalę globalną zapotrzebowania w zakresie walki
115
z trzema zagrożeniami dla zdrowia publicznego: AIDS, gruźlicą i malarią, UE postanowiła
wzmocnić i ujednolicić swe zadania w tej dziedzinie, co zaowocowało wydaniem Komunikat
Komisji Europejskiej. Europejski Program Działań na rzecz Walki z HIV/AIDS, Gruźlicą i
Malarią poprzez działania zewnętrzne 2007–2011. Komisja określiła w tym dokumencie
kierunki i rodzaje działań podejmowanych na rzecz państw rozwijających się, czego Unia
Europejska przeznaczyła 0,6% swego łącznego PKB na pomoc rozwojową. Szacuje się, że już
teraz fundusze unijne pokrywają 65% światowych programów ochrony zdrowia. Oczekuje
się, iż Komunikat otworzy drogę do opracowania całościowego, wspólnotowego dokumentu
dotyczącego HIV/AIDS jeszcze wyższego szczebla.
Badania naukowe z zakresu zwalczania HIV/AIDS jako składowa całościowego
programu
Ważnym elementem programu zwalczania AIDS są badania funkcjonowania systemu
immunologicznego, opracowywania szczepionki i innych środków medycznych. Działania te
są realizowane w ścisłym współdziałaniu z innymi programami Wspólnoty, w tym głównie
programem rozwoju badań naukowych, programem zwalczania uzależnień lekowych,
programem promocji zdrowia i edukacji zdrowotnej, programem doskonalenia sprawozdań w
ochronie zdrowia oraz programem nadzoru epidemiologicznego i kontroli chorób zakaźnych.
Działania obejmują również promowanie prac badawczych, dotyczących efektywności i
opłacalności badań przeglądowych w kierunku wybranych chorób zakaźnych, wspierania
szkoleń personelu medycznego w zakresie wczesnego wykrywania chorób zakaźnych oraz
badań profilaktycznych w kierunku różnych rodzajów chorób zakaźnych, w szczególności
chorób przenoszonych drogą płciową. Od 2007 r. badania naukowe z zakresu HIV/AIDS
stanowić mają jeden z głównych priorytetów działań.
Podsumowanie
Jednym z głównych wyzwań, przed którym stoją państwa członkowskie Unii
Europejskiej, są transgraniczne zagrożenia chorobami zakaźnymi. Poszczególne państwa, nie
mając koniecznych środków, infrastruktury i informacji, nie mogą przeciwdziałać im
samodzielnie w sposób właściwy. Wspólnota ze względu na ograniczone zasoby finansowe
nie
może
jednocześnie
wspierać
zapobiegania
wszystkim
chorobom
zakaźnym.
Przeprowadzona selekcja ogranicza wspólne działania do chorób zakaźnych, stanowiących
116
największe zagrożenia dla poszczególnych jednostek i społeczeństw w całości, na zwalczanie
których w pierwszej kolejności wyraziły zgodę państwa członkowskie i struktury Unii
Europejskiej. Są to w szczególności HIV/AIDS i choroby przenoszone drogą płciową oraz
choroby, którym można zapobiegać poprzez szczepienia ochronne. W obszarze tym
Wspólnota wspomaga państwa członkowskie w ramach programów działania w zakresie
zwalczania AIDS, inicjowanych już od początku lat 90. Instytucje edukacyjne, doradcze,
opiekuńcze i badawcze poszczególnych państw członkowskich, zajmujące się problemami
AIDS, współpracując ze sobą w ramach programu, tworzą rozwiniętą wspólnotową sieć,
wspomagającą działania, ograniczające rozwój epidemii na obszarze wspólnotowym i w jego
sąsiedztwie oraz minimalizowanie konsekwencji zachorowalności i chorobowości z powodu
HIV/AIDS. Programy wspólnotowe umożliwiają również szybszy rozwój opieki nad osobami
żyjącymi z HIV/AIDS oraz znaczniejszą jej skuteczność.
Dokumenty Unii Europejskiej w sprawie HIV/AIDS:
Komunikat Komisji Europejskiej w sprawie struktury działania w zakresie zdrowia publicznego, COM
(93) 357, listopad 1993 r.
Decyzja 647/96/ WE Parlamentu Europejskiego i Rady z 29 marca 1996 r. w sprawie zwalczania
AIDS i innych chorób zakaźnych.
Komunikat Komisji Europejskiej w sprawie strategii dla zdrowia Wspólnoty Europejskiej oraz projekt
Decyzji Parlamentu i Rady Europejskiej w sprawie przyjęcia programu działania Wspólnoty w
zakresie zdrowia publicznego (2001-2006)” COM (2000) 285.
Decyzja 521/201/WE Parlamentu i Rady Europejskiej z 26 lutego 2001 w sprawie przedłużenia
niektórych programów działania Wspólnoty przyjętych decyzjami 645/96/WE, 646/96/WE,
647/96/WE, 102/97/WE, 1400/97/WE, 1296/99/WE i zmieniająca te decyzje.
Working paper Komisji Europejskiej Coordinated and integrated approach to combat HIV/AIDS
within the European Union and in its neighbourhood, wrzesień 2004 r.
Komunikat Komisji Europejskiej A Coherent European Policy Framework for External Action to
confort HIV/AIDS, Malaria and Tuberculosis.
Komunikat Komisji Europejskiej A European Programme for Action to confort HIV/AIDS, Malaria
and Tuberculosis through External Action (2007 – 2011).
Dublin Declaration on Partnership to fight HIV/AIDS in Europe and Central Asia, 2004.
Vilnius Declaration on Measures to Strengthen Responses to HIV/AIDS in the European Union and in
Neighbouring Countries, 17 września 2004.
Komunikat Komisji Europejskiej w sprawie Zwalczania HIV/AIDS na Terytorium Unii Europejskiej i
Państw Sąsiadujących 2006–2009, COM(2006)654, 15 grudnia 2005 r.
117
Ewa Paszkiewicz-Kozłowska
Krajowe Centrum ds. AIDS
Działania edukacyjne skierowane do wybranych grup społecznych
Profilaktyka należy do najskuteczniejszych i najbardziej korzystnych sposobów
ograniczania rozprzestrzeniania się wszelkich chorób – na każdym etapie jej działań kluczową
rolę odgrywa właściwa edukacja. Krajowe Centrum ds. AIDS – agenda ministra zdrowia
odpowiedzialna m.in. za działania profilaktyczne w obszarze HIV/AIDS – przywiązuje
ogromną wagę do przekazywania wiedzy, podnoszenia umiejętności i kształtowania postaw
zdrowotnych różnych grup społecznych w zakresie HIV/AIDS. Efektem tych działań ma być
bardziej świadome i wyedukowane społeczeństwo, a co za tym idzie mniejsze ryzyko wzrostu
liczby osób zakażonych HIV i chorych na AIDS.
Każdego roku Krajowe Centrum ds. AIDS przeznacza na szkolenia znaczną część
budżetu1, których realizatorami są organizacje pozarządowe wyłaniane w ramach otwartego
konkursu ofert (np. Społeczny Komitet ds. AIDS, Polska Fundacja Pomocy Humanitarnej
„Res Humanae”, Towarzystwo Rozwoju Rodziny, CARITAS, Polskie Towarzystwo Oświaty
Zdrowotnej), jak również wykonawcy wybierani na podstawie postępowania o udzielenie
zamówienia publicznego. Krajowe Centrum ds. AIDS stale też współpracuje przy organizacji
szkoleń z wieloma instytucjami rządowymi, np. Ministerstwem Sprawiedliwości i
Ministerstwem Edukacji, a także z UNDP oraz wojewódzkimi stacjami sanitarnoepidemiologicznymi.
Działania edukacyjne Krajowego Centrum ds. AIDS skierowane są do różnych grup
społecznych i zawodowych, przy czym specyfika grupy zawodowej zwykle określa
szczegółową tematykę szkolenia. Szkolenia prowadzone są przez wykwalifikowanych
specjalistów, mających wieloletnie doświadczenie w pracy szkoleniowej, dotyczącej różnych
aspektów epidemii HIV i AIDS, pracujących z osobami żyjącymi z HIV i AIDS oraz
opiekującymi się zakażonymi i chorymi. Uczestnicy szkoleń otrzymują materiały edukacyjne,
oraz zaświadczenie o uczestnictwie w nim. Po szkoleniu wypełniają ankiety ewaluacyjne, w
których oceniają kurs zarówno pod względem merytorycznym, jak i użyteczności przekazanej
wiedzy.
1
Zob. artykuł B. Daniluk-Kuli Środki finansoweprzeznaczone na HIV/AIDS z budżetu ministra zdrowia w
niniejszym tomie (przyp. red. tomu).
118
Wśród wielu materiałów, jakie otrzymują uczestnicy szkoleń, znajduje się poradnik
Zapobieganie HIV/AIDS i chorobom przenoszonym drogą płciową. Edukacja młodzieży
szkolnej, który jest pomocny w przygotowywaniu i przeprowadzaniu zajęć profilaktycznych
z zakresu HIV/AIDS dla młodzieży szkolnej. Publikacja składa się z trzech części: Poradnika
dla twórców programu edukacyjnego, Poradnika dla nauczycieli, oraz Ćwiczeń. Poradnik
został wpisany na podstawie recenzji rzeczoznawców: prof. dr hab. Barbary Woynarowskiej i
mgra Włodzimierza Paszyńskiego do wykazu środków dydaktycznych przeznaczonych do
kształcenia ogólnego, do nauczania wiedzy o społeczeństwie - wychowania do życia w
rodzinie na poziomie gimnazjum, liceum ogólnokształcącego, liceum profilowanego i
technikum oraz do wychowania do życia w rodzinie na poziomie zasadniczej szkoły
zawodowej. Dostępny jest również w wersji elektronicznej na stronie internetowej UNDP
(www.undp.org.pl) oraz Krajowego Centrum ds. AIDS (www.aids.gov.pl).
Krajowe Centrum ds. AIDS od początku swojej działalności organizuje poza
standardowymi szkoleniami mającymi na celu przekazywanie wiedzy i kształtowanie postaw
również szkolenia dla edukatorów z całej Polski. Uczestnicy szkoleń otrzymują po zdanym
egzaminie certyfikat uprawniający do prowadzenia zajęć z zakresu podstawowej wiedzy o
HIV/AIDS. Certyfikat wydawany jest na trzy lata, a po tym okresie musi być uaktualniony.
Średnio rocznie wydawanych jest 60 certyfikatów.
Stale wzrastająca liczba osób żyjących z HIV i chorych na AIDS wśród osadzonych w
jednostkach penitencjarnych była powodem organizacji szeregu szkoleń na certyfikat dla
pracowników zakładów karnych i aresztów śledczych z całej Polski. Krajowe Centrum ds.
AIDS w porozumieniu z Centralnym Zarządem Służby Więziennej zorganizowało szkolenia,
podczas których omawiano zagadnienia prawne związane z HIV/AIDS, dyskutowano na
temat niekonwencjonalnych form opieki postpenitencjarnej oraz stanu organizacyjnoprawnego polskiego więziennictwa. Omawiano także dostęp do leczenia oraz jego formy w
warunkach odbywania kary pozbawienia wolności. Szkolenia kończyły się egzaminem,
a uczestnicy otrzymywali certyfikaty uprawniające do samodzielnego prowadzenia szkoleń
z zakresu HIV/AIDS w zakładach karnych i aresztach śledczych na terenie całego kraju.
W celu rozwoju profesjonalnego poradnictwa przed i po teście w kierunku zakażeń HIV
oraz przygotowania odpowiedniej kadry doradców pracujących z zachowaniem standardów
UNAIDS i Światowej Organizacji Zdrowia w zakresie ograniczania indywidualnych i
społecznych skutków epidemii HIV/AIDS w Polsce, Krajowe Centrum ds. AIDS organizuje
szkolenia dla osób ubiegających się o certyfikat w zakresie poradnictwa przed i po teście.
Uczestnikami tych szkoleń są lekarze i psycholodzy. Szkolenia, kończą się pisemnym i
119
ustnym sprawdzianem wiadomości, po zaliczeniu którego otrzymuje się na czas określony
certyfikat uprawniający do pracy w punktach anonimowego testowania w kierunku HIV.
W związku z tym, że kształcenie większej liczby edukatorów w dziedzinie HIV/AIDS jest
sprawą ogromnej wagi, jednym z założeń Krajowego Centrum na najbliższą przyszłość jest
wprowadzenie edukacji z zakresu HIV/AIDS do programu studiów podyplomowych na
kierunkach zdrowia publicznego i pokrewnych. Szkolenie miałoby się również kończyć
egzaminem, po którym osoby posiadające certyfikat mogłyby samodzielnie prowadzić zajęcia
z zakresu HIV/AIDS.
W tym miejscu warto wspomnieć, że z inicjatywy Krakowskiego Towarzystwa Pomocy
Uzależnionym, stałego współpracownika Krajowego Centrum ds. AIDS, w roku
akademickim 2006/2007 Wyższa Szkoła Filozoficzno-Pedagogiczna ''Ignatianum'' w
Krakowie otwiera Studia Podyplomowe Profilaktyka HIV/AIDS. Absolwenci tych studiów
mogą uzyskać kompetencje:
1. edukatora, które pozwalają na samodzielne planowanie i realizację szkoleń
profilaktycznych dla wszystkich grup zawodowych i społecznych (wymagane
wykształcenie wyższe pedagogiczne, socjologiczne, psychologiczne) i/lub
2. doradcy, które pozwalają pracować w punktach anonimowego testowania HIV
(wymagane wykształcenie wyższe medyczne lub pielęgniarskie).
Program studiów będzie zawierał tematy z zakresu:
•
psychospołecznych aspektów epidemii HIV;
•
leczenia osób chorych na AIDS;
•
metod profilaktyki;
•
metod konsultacji i poradnictwa;
•
prowadzenia profilaktycznych szkoleń i warsztatów.
W celu skutecznej realizacji Krajowego Programu Zwalczania AIDS i Zapobiegania
Zakażeniom HIV Krajowe Centrum ds. AIDS organizowało także szkolenia dla
przedstawicieli władz i organizacji lokalnych, co po części przyczyniło się do podejmowania
działań profilaktycznych i udzielania pomocy organizacjom zajmującym się tematyką
HIV/AIDS w środowiskach lokalnych.
W latach 1985-2005 w szkoleniach organizowanych przez Krajowe Centrum ds. AIDS
uczestniczyli: lekarze ginekolodzy i położnicy, lekarze specjalności zabiegowej, lekarze
pierwszego kontaktu, lekarze stomatolodzy, kierownicza kadra pielęgniarek, pracownicy
laboratoriów, policjanci, straż miejska, służby interwencyjne, kadra zakładów poprawczych,
120
nauczyciele, katecheci, dziennikarze, psycholodzy i pielęgniarki pracujące w punktach
anonimowego i bezpłatnego testowania w kierunku zakażeń HIV, osoby zajmujące się w
urzędach wojewódzkich koordynacją i realizacją Krajowego Programu Zapobiegania
Zakażeniom HIV, Opieki nad Żyjącymi z HIV i Chorymi na AIDS, osoby realizujące działania
edukacyjne skierowane do różnych grup odbiorców na podstawie otrzymanego certyfikatu. W
programie szkoleń uwzględniono m.in. następujące zagadnienia:
•
epidemiologię;
•
aspekty medyczne zakażeń HIV i choroby AIDS;
•
aspekty etyczno-prawne;
•
standardy opieki nad osobami zakażonymi HIV i chorymi na AIDS, ze szczególnym
uwzględnieniem sfery psychosocjalnej;
•
wybrane elementy komunikowania interpersonalnego;
•
procedury zlecania testu w kierunku zakażenia wirusem HIV, poprzedzonego
poradnictwem przed i po teście;
•
procedury ograniczające ryzyko transmisji HIV matka – dziecko i opieki ginekologicznej
nad kobietą zakażoną;
•
spotkanie z osobą zakażoną.
W celu wymiany doświadczeń w zakresie HIV/AIDS Krajowe Centrum ds. AIDS w
ramach
podejmowanych
działań
profilaktycznych
nawiązuje
również
kontakty
z organizacjami i rządami innych państw. Przykładem takich działań było uczestnictwo Polski
w 2002 roku w projekcie EUROPAC (European Public AIDS Communication Workshop).
EUROPAC
to
międzynarodowy projekt
zainicjowany przez
agendę niemieckiego
Ministerstwa Zdrowia do spraw promocji zdrowia, a kontynuowany przez Krajowe Centrum
ds. AIDS. Cele projektu EUROPAC można określić jako wymianę doświadczeń między
państwami europejskimi w zakresie działań edukacyjnych i komunikacji społecznej na temat
HIV/AIDS, wykorzystującej różne nośniki informacji. Jednym z głównych założeń projektu
była możliwość wykorzystywania przez państwa uczestniczące w programie materiałów
edukacyjnych opracowanych przez inne kraje. W Warszawie odbyła się konferencja
szkoleniowa – spotkanie międzynarodowej grupy EUROPAC – w której uczestniczyli
przedstawiciele instytucji rządowych i organizacji pozarządowych z Polski, Białorusi, Czech,
Niemiec, Litwy, Słowacji i Holandii.
Kolejnym przykładem działań mających na celu wymianę międzynarodowych
doświadczeń w zakresie HIV/AIDS było zorganizowane przez Krajowe Centrum ds. AIDS w
121
2005 roku szkolenie dla diagnostów ukraińskich w polskich laboratoriach referencyjnych
diagnostyki HIV/AIDS dotyczące najnowszych technik laboratoryjnych. Szkolenie odbyło się
dzięki środkom z Ministerstwa Spraw Zagranicznych przyznanym w ramach Polskiego
Programu Współpracy na rzecz Rozwoju 2005, który stanowił formę Oficjalnej Pomocy
Rozwojowej (ODA). Zajęcia teoretyczne przeprowadzone zostały w siedzibie Krajowego
Centrum ds. AIDS, a praktyczne w laboratoriach referencyjnych (85% zajęć). Uczestnikami
szkolenia było 17 ukraińskich specjalistów m.in. diagnostów, laborantów oraz osób
odpowiedzialnych za inwestycje w tej dziedzinie; reprezentowane były wszystkie ośrodki
zajmujące się diagnostyką i monitoringiem HIV/AIDS na Ukrainie. Celem szkolenia było
podniesienie kwalifikacji zawodowych w związku z zakupem sprzętu do diagnostyki i
monitoringu najnowszej generacji.
Prowadzenie edukacji w zakresie HIV/AIDS jest zdecydowanie korzystniejsze niż
ponoszenie kosztów społecznych i ekonomicznych wynikających z leczenia osób zakażonych
i chorych na AIDS, opieki nad nimi, a także udzielania pomocy im i ich rodzinom. Dlatego
też, mimo zmniejszających się z roku na rok środków finansowych, niezbędne jest
kontynuowanie działań edukacyjnych w zakresie profilaktyki HIV/AIDS skierowanych do
wybranych grup społecznych, uwzględniając przy tym różnorodne potrzeby i wykorzystując
różne formy oddziaływania.
122
Marlena Kiluk
Joanna Jankowska
Krajowe Centrum ds. AIDS
Społeczne kampanie profilaktyczne
Działania Krajowego Centrum ds. AIDS ukierunkowane na walkę z epidemią HIV/AIDS
nie ograniczają się jedynie do działań doraźnych, zmierzających do usuwania skutków
choroby, np. zapewnienia kompleksowej opieki ludziom chorym na AIDS i zakażonym HIV,
czy wsparcia ze strony organizacji pozarządowych, szczególnie w dziedzinie poprawy jakości
życia osób chorych. Krajowe Centrum ds. AIDS, wykorzystując narzędzia marketingu
społecznego, stara się przekazywać rzetelne informacje, dementować błędne stwierdzenia
oraz inicjować działania mające na celu zmianę niewłaściwych postaw i zachowań
społeczeństwa w odniesieniu do HIV/AIDS. Realizacja tych celów jest możliwa właśnie
dzięki multimedialnym kampaniom społecznym, które są skutecznym narzędziem wywierania
wpływu na ludzi.
Wieloaspektowość i różnorodność problemów związanych z HIV/AIDS utrudnia jednak
stworzenie jednorodnego i silnego przekazu, który mógłby pozytywnie wpłynąć na zmianę
zachowania ludzi. Rozpoznaniem najpilniejszych potrzeb profilaktyki HIV/AIDS i
określeniem właściwej grupy docelowej, do której później kierowane są działania
kampanijne, zajmują się w Krajowym Centrum ds. AIDS specjaliści z wielu dziedzin nauki:
medycyny, epidemiologii, socjologii. W procesie definiowania głównych założeń kampanii
profilaktycznych korzystają oni z porad instytucji zawodowo zajmujących się marketingiem
społecznym oraz agencji reklamowych, które od 2001 roku są wykonawcami kampanii,
wyłanianymi w drodze przetargów publicznych organizowanych przez Krajowe Centrum ds.
AIDS.
Agencje reklamowe, odpowiedzialne za przygotowanie i wykonanie kampanii, zajmują
się również pozyskiwaniem partnerów medialnych oraz dodatkowych środków finansowych
z sektora prywatnego. Z roku na rok zainteresowanie sektora prywatnego kampaniami
dotyczącymi HIV/AIDS utrzymuje się na podobnym poziomie (Tabela 1). Każdorazowo
mierzona jest efektywność kampanii, dzięki której sprawdza się zasięg oraz wpływ działań
kampanijnych na grupę docelową.
123
Rok
Wartość środków
przeznaczonych na
realizację kampanii
(ATL i BTL)
z budżetu Centrum
(w PLN)
Wartość pozyskanych
środków
(w mln PLN)
2001
848 748,08
3,8
2002
501 016,35
2,0
2003
509 751,38
2,9
2004
509 999,48
1,3
2005
497 907,73
2,6
Tabela 1. Zestawienie wydatków na realizację kampanii medialnych w latach 2001-2005.
Wypracowanie
odpowiednich
metod
przygotowywania,
a następnie
realizacji
multimedialnych kampanii społecznych, to wynik wieloletnich doświadczeń z zakresu
profilaktyki, promocji i marketingu społecznego. Od początku istnienia Krajowego Centrum
ds. AIDS założenia akcji profilaktycznych związane były przede wszystkim z promocją hasła
(przesłania) towarzyszącego Światowemu Dniu AIDS (Tabela 2). Środki finansowe
przeznaczane na ten cel były jednak niewielkie, co pozwalało na wykorzystywanie ich przede
wszystkim na druk wysoko nakładowych ulotek informacyjnych o HIV/AIDS, kalendarzy
reklamowych oraz plakatów i nalepek.
124
Rok
Tematy/hasła Światowego Dnia AIDS
1988
Przyłącz się do światowych działań
1989
Nasze życie, nasz świat – zadbajmy o to
1990
Kobiety i AIDS
1991
Dzieląc wyzwanie
1992
Zaangażowanie lokalnych społeczności
1993
Czas działać
1994
AIDS i rodzina
1995
Wspólne prawa – wspólne obowiązki
1996
Jeden świat. Jedna nadzieja
1997
Dzieci żyjące w świecie z AIDS
1998
Siła dla zmian. Światowa kampania młodzieży
1999
Światowa kampania dla dzieci i młodzieży. Słuchaj, ucz się, żyj!
2000
Wiele zależy od mężczyzn
2001
Troszczę się … A Ty?
2002/2003
Żyj i pozwól żyć innym
2004/2005
Kobiety, dziewczęta HIV i AIDS
Tabela 2. Hasła Światowego Dnia AIDS w latach 1988-2005.
W 1995 roku Krajowe Centrum ds. AIDS zorganizowało po raz pierwszy zewnętrzną
akcję plakatową (Rys. 1). Plakaty promujące postawy tolerancji wobec zakażonych HIV i
chorych na AIDS zostały rozlepione wówczas na przystankach autobusowych - dodatkowo
przekaz ten wzmocniono nalepkami. Na marginesie warto dodać, że nakłanianie do
wspólnego życia z zakażonymi spowodowało wówczas falę niechęci do nich i protesty ze
strony niektórych środowisk. Na plakatach pojawiły się następujące pytania:
Czy pozwolisz mi się z nią spotykać wiedząc, że jest zakażona?
Czy pozwoliłabyś mi się z nią bawić wiedząc, że jestem zakażona?
Czy będziesz mnie nadal kochał wiedząc, że jestem zakażona?
Czy pracowałbyś ze mną wiedząc, że jestem zakażony?
Chciałbym/Chciałabym usłyszeć TAK!
Rysunek 1. Plakaty promujące akcję profilaktyczną w 1995 r.
Dopiero w 1997 roku Krajowe Centrum ds. AIDS zorganizowało po raz pierwszy akcję
billboardową, która związana była z obchodami Światowego Dnia AIDS odbywającego się
wówczas pod hasłem: „Dzieci żyjące w świecie z AIDS” (Rys. 2).
125
Rysunek 2. Billboard kampanii z 1997 r.
Od 1998 roku zwiększone środki finansowe przeznaczone na realizację kampanii
profilaktycznych wykorzystywane były również na druk dodatkowych materiałów
reklamowych, tj. koszulek, plakatów, ulotek, długopisów, toreb, kubków, czerwonych
kokardek itp. Dystrybucją tych drobnych form wydawniczych zajmowało się 16
wojewódzkich stacji sanitarno-epidemiologicznych, co pozwalało na dotarcie z informacjami
o HIV/AIDS do różnych środowisk.
W 2000 roku oprócz standardowych działań promocyjnych związanych z obchodami
Światowego Dnia AIDS, Krajowe Centrum ds. AIDS wspólnie z Polską Fundacją Pomocy
Humanitarną „Res Humanae” oraz Programem Narodów Zjednoczonych ds. Rozwoju
(UNDP) zorganizowało dodatkowe przedsięwzięcie – akcję promującą punkty konsultacyjnodiagnostyczne. Zorganizowana wówczas kampania informacyjna pod nazwą: Ogólnopolska
akcja bezpłatnego testowania w kierunku HIV: „Nie żyj w niepewności - wykonaj test
na HIV!” miała na celu zachęcić społeczeństwo do korzystania z profesjonalnych usług
punktów rekomendowanych przez Krajowe Centrum ds. AIDS, w których można wykonać
anonimowo i bezpłatnie test w kierunku HIV (Rys. 3.). Stosowne informacje ukazały się w
prasie, lokalnych mediach oraz na billboardach w całej Polsce. Do akcji włączyły się również
najpopularniejsze polskie portale internetowe, na stronach których umieszczono banery
kampanijne. Dodatkowym działaniem wzmacniającym efekt kampanii było umieszczenie
informacji o akcji testowania na tramwajach i autobusach w wielu wojewódzkich miastach
Polski. W wyniku tych skumulowanych działań odnotowano znaczny wzrost wizyt w
punktach konsultacyjno-diagnostycznych.
126
Rysunek 3. Billboard promujący kampanię społeczną w 2000 r.
W roku 2000 przeprowadzono także ogólnopolską kampanię skierowaną do mężczyzn
pod hasłem: „Wiele zależy od mężczyzn”. Jej celem było przede wszystkim zwrócenie
uwagi na fakt, że to właśnie mężczyźni poprzez rozsądne podejście do współżycia płciowego
mogą w zaczym stopniu przyczynić się do zmniejszenia rozprzestrzeniania się epidemii HIV
(Rys. 4).
Rysunek 4. Plakaty i billboardy promujące kampanię „Wiele zależy od mężczyzn” z 2000 r.
Dla równowagi w 2001 roku Krajowe Centrum ds. AIDS zorganizowano kampanię
skierowaną do kobiet pod hasłem: „Nie daj szansy AIDS! Bądź odpowiedzialna”. Celem
tej kampanii było, po pierwsze, wypromowanie modelu kobiety niepodejmującej
ryzykownych zachowań, po drugie, zachęcenie kobiet do wykonywania testów w kierunku
HIV (Rys. 5 i Rys. 6).
127
Rysunek 5. Billboard promujący kampanię profilaktyczną „Nie daj szansy AIDS! Bądź odpowiedzialna”
(2001 r.).
Kampania przebiegała wielotorowo i składała się z kilku etapów. Pierwszym z nich było
zorganizowanie konferencji prasowej, która miała na celu zasygnalizowanie problemu i
zainteresowanie nim środowisk opiniotwórczych. Kolejnym etapem było rozpowszechnienie
w prasie, radiu, telewizji internecie, na ulotkach oraz plakatach informacji na temat
ryzykownych zachowań oraz sposobów ich unikania wraz z informacją zachęcającą kobiety
do wykonywania testów w kierunku HIV. W ramach akcji zostały zaprojektowane i wydane
dodatkowe materiały związane z kampanią m.in. kalendarze trójdzielne, ulotki, torby
reklamowe, długopisy i plakaty.
Rysunek 6. Plakat promujący kampanię profilaktyczną skierowaną do kobiet (2001 r.).
128
Kampania została wzmocniona przez równolegle prowadzoną w grudniu akcję
bezpłatnego testowania „Nie żyj w niepewności – wykonaj test na HIV”.
Po raz pierwszy wykorzystano w kampanii spoty
telewizyjne i radiowe, będące nośnikami o największej
efektywności. Dodatkowo został również stworzony
logotyp (tzw. „parasol kampanii”) z hasłem: „Nie
daj szansy AIDS”, który do dzisiaj jest elementem łączącym wszystkie kampanie
organizowane przez Krajowe Centrum ds. AIDS.
W 2002 roku działania profilaktyczne zostały skierowane do jednej z najbardziej
wymagających grup społecznych, a mianowicie do młodzieży w wieku 15-19 lat. Na wybór
tej grupy docelowej wpłynęło kilka czynników m.in. stały wzrost w tej grupie liczby zakażeń
drogą kontaktów heteroseksualnych (10 % ogółu zakażonych stanowią osoby poniżej 20. roku
życia, a ponad 50% zakażonych znajduje się w przedziale wiekowym 20-29 lat).
Zorganizowano wówczas multimedialną kampanię społeczną pod hasłem: „HIV nie wybiera.
Ty możesz” (Rys. 7).
Rysunek 7. Plakaty kampanijne z 2002 r.
Elementem kampanii stała się również ulotka zawierająca krzyżówkę, której hasła
dotyczyły zagadnień związanych z profilaktyką HIV. Na ulotce zamieszczono adresy oraz
numery telefonów miejsc, w których można uzyskać informacje nt. profilaktyki HIV, pomocy
ludziom zakażonym, chorym oraz ich bliskim. Konkurs cieszył się dużym zainteresowaniem
młodzieży. Do Krajowego Centrum ds. AIDS wpłynęło ponad 1000 kartek pocztowych i
129
listów elektronicznych z prawidłową odpowiedzią. Osoby, które rozwiązały krzyżówkę, w
nagrodę otrzymały koszulkę lub drobny upominek związany z kampanią. Dzięki tej akcji,
młodzież mogła aktywnie uczestniczyć w zdobywaniu informacji na temat HIV/AIDS. Ulotka
z krzyżówką została również przychylnie przyjęta przez nauczycieli.
Kolejnym elementem wzmacniającym działania kampanijne był konkurs (trwający od 30
lipca do 30 listopada 2002 r.) na najlepszy komiks o tematyce HIV/AIDS. W akcję
zaangażowali się również polscy rysownicy, którzy pozakonkursowo stworzyli prace wydane
później w zbiorze komiksów o HIV/AIDS.
Na konkurs nadesłano 323 prace, a jury pod przewodnictwem Bogusława Polcha wybrało
17 najlepszych komiksów nawiązujących do problematyki HIV/AIDS. W konkursie
uczestniczyli przede wszystkim młodzi twórcy w wieku od 11 do 30 lat. Uczestnictwo
wymagało od nich nie tylko zdolności plastycznych, lecz również wyszukania informacji na
temat HIV/AIDS lub wykazania się wiedzą w tym zakresie. Autorzy nadesłanych komiksów,
wykorzystując tę formę wyrazu, poruszyli wiele trudnych, choć niezwykle ważnych aspektów
epidemii HIV/AIDS. Pokazali na przykład emocje, jakie mogą towarzyszyć osobie
wykonującej test w kierunku HIV, samotność ludzi zakażonych i stosunek społeczeństwa do
choroby. Twórcy komiksów apelowali także o akceptację dla ludzi żyjących z HIV/AIDS,
wśród których mogą znaleźć się przecież także nasi najbliżsi. Nagrodą dla autorów było
opublikowanie pracy w albumie Komiks kontra AIDS. Wysoki poziom merytoryczny
nadesłanych prac pozwalał wysnuć wniosek, że ich autorzy poprzez swoje zaangażowanie w
tworzenie komiksów wzbogacili swoją wiedzę na temat HIV/AIDS.
W roku 2003 działania profilaktyczne skierowane zostały przede wszystkim do osób w
wieku 18–39 lat pozostających w związkach heteroseksualnych. Grupa ta została wybrana
m.in. na podstawie prowadzonych analiz epidemiologicznych, z których wynikało, iż stale
zwiększa się liczba osób zakażonych drogą heteroseksualnych kontaktów seksualnych. Mimo
że wśród ogółu zakażeń przeważają mężczyźni, ostatnio obserwuje się zwiększenie liczby
zakażonych kobiet.
Krajowe Centrum ds. AIDS, by zapobiec zwiększaniu się liczby osób zakażonych w
wieku prokreacyjnym, zorganizowało kampanię społeczną, która promowała świadome i
przemyślane decyzje dotyczące zachowań seksualnych, a przy okazji także wykonywanie
testów w kierunku HIV. Celem kampanii było uświadomienie ryzyka zakażenia HIV osobom
dorosłym, które choć raz w życiu zmieniły partnera seksualnego, nie stosują zasad
bezpieczniejszego seksu (np. nie zawsze używają prezerwatyw) i nie zastanawiały się nad
wcześniejszymi relacjami seksualnymi mogącymi nieść ze sobą zakażenie HIV. Często
130
bowiem nie wiadomo, jaki styl życia seksualnego prowadził partner, zanim wszedł w nowy
związek. Może nie zdawać sobie nawet sprawy z ryzykownych zachowań. Zdarza się często,
że ludzie żyjący w stałym związku zapominają o tym, co było. Nie przypuszczają nawet, że
do zakażenia HIV mogło dojść kilka lat wcześniej. Bywa, że w stałym związku jeden
z partnerów zachowuje się w sposób ryzykowny, przy czym druga osoba nic o tym nie wie.
Dlatego tak ważne jest, aby aktywni seksualnie partnerzy zrozumieli, że ryzyko zakażenia
HIV może dotyczyć także ich i że rozmowa na ten temat jest dowodem dbałości o siebie i
drugą osobę.
Działania prowadzone w ramach kampanii miały skłonić kobiety i mężczyzn, będących w
związku, do tego, by rozmawiali ze sobą o ryzyku zakażenia HIV i wykonywaniu testu
wykrywającego zakażenie HIV. Hasło kampanii – „Porozmawiaj o AIDS. Przeszłość bywa
groźna” – podkreślało rangę dobrej komunikacji w związku i sugerowało, iż rozmowa na
często trudne tematy pozwala ustrzec siebie lub partnera przed zakażeniem HIV (Rys. 8).
Rysunek 8. Plakaty promujące kampanię profilaktyczną „Porozmawiaj o AIDS. Przeszłość bywa groźna”
(2003 r.).
Patronat medialny nad kampanią objęła Telewizja Polska S.A., która zobowiązała się do
emisji spotów reklamowych oraz materiałów związanych z obchodami Światowego Dnia
AIDS. W działania włączyły się m.in. Radio ZET, spółka medialna AGORA S.A. oraz wiele
innych firm komercyjnych. Krajowe Centrum ds. AIDS zwróciło się do wojewodów i
państwowych wojewódzkich inspektorów sanitarnych z prośbą o objęcie honorowym
patronatem regionalnych działań w ramach multimedialnej kampanii społecznej. Partnerami
realizującymi kampanię w poszczególnych województwach byli także pełnomocnicy
wojewodów ds. AIDS oraz przedstawiciele inspekcji sanitarnej i oddziałów Polskiego
131
Towarzystwa Oświaty Zdrowotnej, Polskiego Towarzystwa Higienicznego (oddział w Opolu)
i Stowarzyszenia „Pomocna dłoń” w Krakowie.
Kampania rozpoczęła się 24 lipca w większości województw konferencją prasową.
Kolejnym etapem było rozpowszechnianie w prasie, radiu, telewizji, internecie, na ulotkach,
plakatach, billboardach i citylightach informacji mających na celu zachęcenie do rozmowy
z partnerem na temat poprzednich związków, wykonania testu w kierunku HIV, używania
prezerwatywy, czy też zmiany zachowania na sprzyjające i dzięki temu wyeliminowania
sytuacji ryzykownych. W ramach kampanii wyprodukowano drobne formy wydawnicze
(koszulki,
długopisy,
torby
reklamowe,
kalendarze
trójdzielne),
które
zostały
rozpowszechnione wśród odbiorców z grupy docelowej.
Przypomnienie kampanii oraz nasilenie działań profilaktycznych dotyczących HIV/AIDS
miało miejsce na przełomie listopada i grudnia. Związane było z corocznymi obchodami
Światowego Dnia AIDS i organizowaną przez Krajowe Centrum ds. AIDS już po raz czwarty
akcją anonimowego i bezpłatnego testowania odbywającą się pod hasłem: „Nie żyj w
niepewności! Wykonaj test na HIV”, promującą wykonywanie badań w kierunku HIV
połączonych z poradnictwem okołotestowym.
W 2004 roku po raz kolejny zorganizowano kampanię społeczną pod wspólnym hasłem
„Nie daj szansy AIDS” – była ona kontynuacją kampanii z 2003 roku skierowanej do par
heteroseksualnych. Grupa docelowa została jednak zawężona do osób młodych pomiędzy
18. a 29. rokiem życia. Adresaci kampanii zostali wybrani m.in. na podstawie prowadzonych
analiz epidemiologicznych, według których ponad 50% osób zakażonych HIV jest w wieku
20-29 lat, 10% stanowią ludzie poniżej 20. roku życia, a ponad 20% to kobiety.
W grupie osób młodych wzrasta liczba zakażeń, a świadomość na temat zagrożenia
zakażeniem HIV poprzez kontakty heteroseksualne jest nadal bardzo mała. Wśród tych osób
często także pokutuje twierdzenie, że problem HIV/AIDS jest problemem jedynie
homoseksualistów, narkomanów i prostytutek, a nie wszystkich, którzy mieli w swoim życiu
jakikolwiek kontakt seksualny. Celem kampanii było również dotarcie do ludzi, którzy
wyrażają przekonanie, że „wierność chroni przed AIDS”, bez jednoczesnej refleksji na temat
przeszłości – tego, co było przed związkiem. Osoby te nigdy nie zastanawiały się nad
wykonaniem testu w kierunku HIV, pomimo zaistnienia ewidentnych powodów.
W kampanii pod hasłem: „Nie daj szansy AIDS. Zrób test na HIV” promowane było
świadome, przemyślane podejmowanie decyzji, dotyczących zachowań seksualnych, a także
wykonywanie testów w kierunku HIV jako jedynego sposobu mogącego stwierdzić bądź
wykluczyć zakażenie wirusem HIV (Rys. 9 i 10).
132
Rysunek 9. Billboard kampanii profilaktycznej z 2004 r.
Kampania „Nie daj szansy AIDS. Zrób test na HIV” rozpoczęła się 6 października
konferencją prasową w większości województw, zaś zakończyła się w pierwszych dniach
grudnia. Wykorzystała zarówno nośniki ATL i BTL. Spójna kreacja objęła reklamę
telewizyjną i prasową, outdoor oraz inne materiały. Poszczególne nośniki włączane były
stopniowo, dając efekt nasilenia się kampanii. Punkt kulminacyjny przypadł na obchody
Światowego Dnia AIDS, który co roku obchodzony jest 1 grudnia.
Po raz pierwszy jednym z elementów kampanii społecznej był ogłoszony przez Krajowe
Centrum ds. AIDS konkurs na sztukę o tematyce HIV/AIDS, odbywający się pod
Honorowym Patronatem Ministra Zdrowia. Zaproszenie do prac w jury przyjęły takie
osobistości świata kultury, jak: Krystyna Janda, KAYAH, Krzysztof Warlikowski, Piotr
Łazarkiewicz, Ingmar Villqist, Łukasz Barczyk i Jacek Weksler. Rozstrzygnięcie konkursu
nastąpiło w październiku, a najlepsza sztuka została wystawiona podczas Inauguracji XI
Konferencji Człowiek żyjący z HIV w rodzinie i społeczeństwie odbywającej się w ramach
obchodów Światowego Dnia AIDS.
Rysunek 10. Reklama prasowa kampanii z 2004 r.
133
Patronat honorowy nad kampanią objął minister zdrowia, zaś patronat medialny objęła
Telewizja Polska S.A., która zobowiązała się do emisji spotów reklamowych oraz materiałów
związanych z obchodami Światowego dnia AIDS. W działania włączyło się również Radio
ZET oraz wiele innych firm komercyjnych.
Kontynuacją poprzednich kampanii skierowanych zarówno do par heteroseksualnych
(2003 r.), jaki i młodych ludzi (2004 r.) była kampania z 2005 roku, odbywająca się po
hasłem: „ABC zapobiegania AIDS”. Także tutaj znaczny wpływ na wybór grupy docelowej
miały analizy epidemiologiczne, z których wynikało, że stale zwiększa się liczba osób
zakażonych drogą kontaktów seksualnych, a zakażenia te dotyczą najczęściej ludzi młodych
w wieku 18 – 29 lat. W tej grupie wiekowej występuje 85% wszystkich zakażeń na świecie,
w Polsce natomiast wskaźnik ten sięga aż 60%, z czego ok. 10% stanową osoby poniżej 20.
roku życia. Według danych skumulowanych od 1985 roku do końca września 2005 roku w
naszym kraju odnotowano ogółem 9 659 zakażeń HIV i 1 674 zachorowań na AIDS – szacuje
się jednak, że liczba osób żyjących z wirusem HIV wynosi około 30 tysięcy. Dane te były
wystarczającym powodem, aby ponownie kampanię skierować do tej grupy społeczeństwa.
W kampanii promowano podejmowanie świadomych i przemyślanych decyzji
dotyczących zachowań seksualnych. Jej celem było wskazanie społeczeństwu możliwości
wyboru jednego z trzech sposobów ochrony przed HIV/AIDS, czyli tzw. ABC zapobiegania,
gdzie: A oznacza Abstynencję seksualną, B - Bycie wiernym, C - zabezpieCzenie
prezerwatywą. W trakcie kampanii namawiano także osoby, które chociaż raz zmieniły
partnera seksualnego lub podejmowały inne ryzykowne zachowania, do wykonania testu w
kierunku HIV. Główną myślą kampanii było hasło: „Zdecyduj sam/sama. Wybierz ABC
zapobiegania AIDS i ciesz się życiem” (Rys. 11).
Rysunek 11. Billboard kampanii z 2005 r.
134
Kampania rozpoczęła się 20 października konferencjami prasowymi w większości
województw, zaś zakończyła się po Światowym Dniu AIDS, tj. w okolicach 4 grudnia. W
Warszawie oraz Poznaniu konferencje prasowe odbyły się dopiero 3 listopada. Patronat
honorowy nad kampanią objęli: Minister Zdrowia, Prezydent Miasta st. Warszawy oraz
Wojewoda Mazowiecki. Działania w poszczególnych województwach zostały objęte
patronatami Wojewodów oraz Marszałków. W działania włączyła się także Państwowa
Inspekcja Sanitarna, Polski Czerwony Krzyż oraz Centralny Zarząd Służby Więziennej
(Ministerstwo Sprawiedliwości). W kampanii uczestniczyła również popularna piosenkarka
Marysia Sadowska, której utwór „O mnie o Tobie” promował kampanię „ABC
zapobiegania”.
Wykorzystano następujące kanały komunikacji: telewizja, radio, prasa, internet, kino,
outdoor - billboardy, tablice reklamowe w pubach. Akcji towarzyszyły liczne działania
lokalne oraz działania o charakterze PR, np. spotkania z ekspertami, wywiady, rozmowy
z osobami zaangażowanymi w sprawy związane z profilaktyką HIV/AIDS oraz czaty
internetowe m.in. na Onet.pl. Przygotowane zostały również materiały drukowane (ulotki,
plakaty), a także gadżety promujące kampanię i adres strony internetowej Krajowego
Centrum ds. AIDS www.aids.gov.pl (segregatory, kalendarze, długopisy, podstawki pod
komórkę, kostki memo-clip, torby reklamowe, wizytowniki) . Jednym z elementów kampanii
było umieszczenie ulotek kampanijnych oraz innych materiałów informacyjnych dot.
HIV/AIDS w display’ach 100 poczekalni przychodni lekarskich na terenie woj.
mazowieckiego. W kampanię włączyli się ponadto: TVN, TVP, TVP3, TVToya (Łódź),
Media5, Tele5, Polonia1, TopShop, RadioZet, Radio PIN, Radio Centrum, Radiostacja, Radio
Złote Przeboje (Łódź), Radio RdN Małopolska (Tarnów), Akademickie Radio INDEX
Zielona Góra, Studenckie Radio Żak Politechniki Łódzkiej III Dom Studenta, Radio Pik,
Radio RSC (Skierniewice), Grupa Radiowa Audytorium 17, Polskie Radio Wrocław/Radio
Ram,
Agora
Stowarzyszenie
S.A.,
Przegląd,
Przyjaciół
Fluid,
Integracji
Ślizg,
(wydawca
Klimaty-wydawnictwo
Magazynu
multimedialne,
„Integracja”),
Magazyn
Aptekarski „Torfarm”, „AYOR”, IDM net, www.polki.pl, www.gazeta.pl, Strőer,
ARBOmedia Polska/w4oczy, BestMarketing & Promotion Agency, IDS Medical Services
Poland, TNS OBOP.
Kampanie społeczne, podobnie jak komercyjne, służą nie tylko informowaniu, ale również
zmianie postawy i zachowań. W przypadku reklam społecznych są to postawy i zachowania
społecznie pożądane. Krajowe Centrum ds. AIDS, organizując kampanie profilaktyczne,
analizuje sytuację epidemiologiczną i ogólne trendy marketingowe, stara się wybrać grupę
135
adresatów będących, czy to w największym zagrożeniu z punktu zakażenia HIV, czy też
mających znaczny wpływ na zmniejszenie rozprzestrzeniania się epidemii HIV/AIDS (Tabela
3). Efektem tych działań jest niewątpliwie zwiększająca się wiedza społeczeństwa na temat
HIV/AIDS, zaś wymiernym wskaźnikiem każdorazowy wzrost zainteresowania wykonaniem
testów w kierunku HIV w punktach konsultacyjno-diagnostycznych. Jak pokazują statystyki
oraz badania społeczne, potrzeba tego typu działań jest duża, bowiem stale zwiększa się
liczba zakażeń powodowanych podejmowaniem ryzykowanych zachowań.
Adresat kampanii,
Cel kampanii
Ogólnopolska akcja
2000 bezpłatnego, testowania w
kierunku HIV
Rok
2001 Kobiety
Hasło kampanii
Nie żyj w niepewności! Wykonaj test na HIV!
Nie daj szansy AIDS! Bądź odpowiedzialna.
2002
Młodzież,
w wieku 15-19 lat
2003
Pary heteroseksualne,
wiek 18-39 lat
2004
Osoby młode
między 18 a 29 rokiem życia
Nie daj szansy AIDS. Zrób test na HIV.
2005
Osoby młode
między 18 a 29 rokiem życia
ABC zapobiegania AIDS.
Zdecyduj sam.
Wybierz ABC zapobiegania AIDS i ciesz się życiem.
HIV nie wybiera. Ty możesz.
Porozmawiaj o AIDS. Przeszłość bywa groźna.
Tabela 3. Hasła kampanii organizowanych przez Krajowe Centrum ds. AIDS w latach 2000-2005.
136
Dr n. med. Marek Beniowski
Kierownik Ośrodka Diagnostyki i Terapii AIDS
Szpital Specjalistyczny, Chorzów
Marek Zygadło
Kierownik Centrum Terapii Narkomanów
MONAR Kraków
Programy redukcji szkód
Redukcja szkód (harm reduction) to kierunek realizowany w obrębie zdrowia publicznego
w odniesieniu do uzależnień. Zakłada on, że środki uzależniające funkcjonują w każdym
społeczeństwie, różniąc się jedynie w poszczególnych kręgach kulturowych ich rodzajem i
charakterystyką przyjmowania - w związku z tym wizja społeczeństwa wolnego od nałogów
jest utopijna. Przyjmując ten fakt, należy dążyć do minimalizacji kosztów społecznych i
jednostkowych generowanych przez uzależnienia. Filozofia zmniejszania szkód zakłada, że,
po pierwsze, żyć godne można także wtedy, gdy jest się uzależnionym, a po drugie, że osoby
uzależnione są członkami danego społeczeństwa i należy im pomagać. W szerokim kontekście działania związane z redukcją szkód obejmują profilaktykę uzależnień oraz leczenie
rehabilitacyjne i resocjalizacyjne, choć przede wszystkim są skierowane do osób, którym
trudno podjąć decyzję o natychmiastowym zerwaniu z nałogiem.
Nowy sens kierunkowi redukcji szkód nadała rozwijająca się epidemia HIV/AIDS.
Zapobieganie zakażeniu stało się priorytetem, ponieważ stanowi ono większe zagrożenie
epidemiologiczne i społeczne niż sama narkomania. Jego realizacja okazała się opłacalna
zarówno ze względów społecznych, jak i ekonomicznych, powodując tym samym zmiany w
polityce niektórych państw wobec problemu narkomanii. Ze względu na humanitaryzm i
pragmatyzm kierunek redukcji szkód związanych z uzależnieniami wpisuje się również w
teorię i praktykę nauk medycznych.
Kierunek redukcji szkód zakłada, że za osiągnięcie należy traktować każdy krok
uczyniony przez osobę uzależnioną w kierunku zmniejszenia szkodliwych następstw
używania środków psychoaktywnych. Taki ciąg zdarzeń może wyglądać następująco:
a) zaprzestanie wspólnego używania igieł b) uczestnictwo w programie wymiany igieł i strzykawek c) zaprzestanie wstrzykiwania (przejście na inne postaci środków psychoaktywnych) 137
d) kontrolowane przyjmowanie psychoaktywnych środków zastępczych (substytucja) e) zaprzestanie używania środków psychoaktywnych.
Programy redukcji szkód wynikających z używania narkotyków w kontekście epidemii
HIV/AIDS powinny uwzględniać:
a) tworzenie programów leczenia substytucyjnego (głównie – metadonowych);
b) ułatwienie dostępu do programów terapeutycznych dla osób uzależnionych;
c) tworzenie programów wymiany igieł i strzykawek;
d) tworzenie programów typu outreach, mających za zadanie głównie:
•
edukację na temat HIV/AIDS i chorób przenoszonych drogą płciową;
•
propagowanie właściwych technik wstrzyknięć (bezpieczniejsze iniekcje);
•
propagowanie
alternatywnych
sposobów
przyjmowania
środków
psychoaktywnych;
•
aktywizację środowiska narkomanów (m.in. dzięki edukacji prowadzonej
przez nich samych - peer education);
•
wtórną wymianę (secondary exchange) w której osoby przyjmujące narkotyki
docierają ze sterylnym sprzętem do iniekcji do najbardziej ukrytych grup
użytkowników;
e) edukację społeczeństwa w zakresie celowości programów zmniejszania szkód.
W Polsce dyskusja na temat działań z zakresu redukcji szkód rozpoczęła się w latach
1986-1987. Jednak pierwsze programy dystrybucji sterylnego sprzętu do wstrzykiwania
rozpoczęto z funduszy Ministerstwa Zdrowia dopiero po wybuchu epidemii HIV wśród
narkomanów dożylnych w roku 1988. Realizatorami tego działania były punkty konsultacyjne
ds. narkomanii, głównie prowadzone przez MONAR. W 1993 rozpoczęto działania typu
outreach realizowane przez streetworkerów. Pierwszy program wymiany (a nie tylko
rozdawania) igieł i strzykawek został uruchomiony w 1995 roku przez MONAR w Krakowie,
następny – w 1996 roku – przez Ośrodek Diagnostyki i Terapii AIDS w Chorzowie. Obecnie
programy wymiany finansowane bądź przez Biuro ds. Przeciwdziałania Narkomanii, bądź
przez sponsorów zagranicznych, są prowadzone we wszystkich większych skupiskach
narkomanów dożylnych w Polsce. W ramach tych programów (poza sprzętem do iniekcji)
rozdaje się prezerwatywy, wodę destylowaną dla osób przyjmujących amfetaminę drogą
iniekcji
dożylnych,
przekazuje
się
informacje
na
temat
zagrożeń
związanych
z wstrzykiwaniem, propaguje się zasady bezpieczniejszego seksu, jak również motywuje
osoby uzależnione do podjęcia leczenia.
138
Leczenie substytucyjne uzależnienia od heroiny metadonem rozpoczęto w 1992 roku w
Instytucie Psychiatrii i Neurologii w Warszawie jako program eksperymentalny dla ok. 40
osób. W roku 1993 uruchomiono drugi program w Warszawie (w Szpitalu Nowowiejskim) i
w ówczesnym Centrum Diagnostyki i Terapii AIDS. Następne programy powstały w
Starachowicach, Chorzowie, Zgorzelcu, Krakowie, Lublinie, Szczecinie i w Poznaniu. Ich
powstanie umożliwiła przyjęta w 1997 roku przez Sejm RP Ustawa o przeciwdziałaniu
narkomanii. Na dzień dzisiejszy leczeniem metadonem objętych jest zaledwie kilkaset osób.
Obecnie w naszym kraju obowiązuje też kilka aktów prawnych wspierających realizację
programów redukcji szkód i leczenie metadonowe, są to:
1. Narodowy Program Zdrowia na lata 1996–2005 (cel operacyjny Nr 5, zadanie 7);
2. Ustawa o przeciwdziałaniu narkomanii z dnia 29 lipca 2005 r.;
3. Rozporządzenie Ministra Zdrowia z dnia 6 września 1999 r. w sprawie leczenia
substytucyjnego (Dz.U. Nr 77, poz. 873);
4. Krajowy Program Przeciwdziałania Narkomanii na lata 2002-2005.
Od kilku lat mamy do czynienia, głównie w USA, z nowym nurtem działań w obszarze
redukcji szkód, jakim jest Terapia Redukcji Szkód. To podejście nie wyklucza pracy
terapeutycznej z osobą przyjmującą środki psychoaktywne, a nawet zakłada, że w procesie
uzależnienia człowiek w wyniku interakcji czynników biologicznych, psychologicznych i
społecznych oraz środków psychoaktywnych uzyskuje unikalne doświadczenia. Osoby
poszukujące rozwiązania swoich psychologicznych i emocjonalnych problemów, pomimo
dalszego używania środków psychoaktywnych, mogą także skutecznie uczestniczyć w
psychoterapii.
Cele Terapii Redukcji Szkód, w zależności od potrzeb klienta mogą dotyczyć całkowitej
lub kontrolowanej abstynencji oraz bezpieczniejszej konsumpcji (używania) po to, by uzyskać
poprawę stanu zdrowia, poprawę relacji ze światem albo zdolności działania. Strategia
interwencji w Terapii Redukcji Szkód uwzględnia rzeczywiste wyniki badań i odnosi się do
aktualnego położenia osoby uzależnionej. Zazwyczaj ma tu miejsce polidiagnostyczna
sytuacja klienta, bowiem oprócz uzależnienia, występują również zakażenia wirusowe HIV
i/lub HCV, jednoczesne uzależnienie od kilku różnych środków psychoaktywnych, depresje,
zaburzenia osobowości – wymagające adekwatnej oferty pomocy medycznej, terapeutycznej i
socjalnej.
139
140
V. Opieka i leczenie osób żyjących z HIV/AIDS
141
142
Dr n. med. Małgorzata Szczepańska- Putz
Klinika Chorób Zakaźnych Wieku Dziecięcego AM W Warszawie
Oddział XI SP ZOZ Wojewódzkiego Szpitala Zakaźnego w Warszawie.
Zakażenie HIV u dzieci.
U dzieci starszych i u młodzieży do zakażenia HIV może dojść tak, jak u osób dorosłych,
tj. najczęściej przez zanieczyszczone krwią igły i strzykawki (przy stosowaniu narkotyków
drogą dożylną) oraz narzędzia wielokrotnie używane do nacięć skóry. Także wczesna
inicjacja seksualna, wykorzystywanie seksualne dzieci czy zjawisko pedofilii, coraz częściej
niestety obecne, niosą ze sobą ryzyko zakażenia HIV.
Głównym jednak źródłem zakażenia HIV dziecka jest jego HIV(+) matka, bowiem ponad
90% zakażeń dziecięcych HIV to właśnie zakażenia odmatczyne (wertykalne). Najczęściej do
zakażenia dochodzi w czasie porodu (ok. 70% zakażeń) poprzez ścisły kontakt skóry i
śluzówek dziecka z krwią matki, wydzielinami kanału rodnego i płynem owodniowym.
Rzadko natomiast dochodzi do przezłożyskowego przejścia HIV w czasie ciąży. Do
zakażenia może również dojść podczas karmienia piersią – ryzyko wynosi wówczas 14-23% i
wzrasta wraz z długością czasu karmienia do nawet 50% u dzieci karmionych piersią ponad 6
miesięcy.
Wiedza o zakażeniu HIV kobiety ciężarnej pozwala jednak na podjęcie działań
profilaktycznych mających na celu znaczne obniżenie ryzyka zakażenia dziecka, nawet
poniżej 1%. W przypadku niestosowania prewencji ryzyko jest wysokie i wynosi ponad 20%.
Profilaktyka odmatczynego zakażenia HIV powinna być prowadzona u kobiety w czasie
ciąży, porodu oraz u noworodka1. Podstawą tych działań jest stosowanie leków
antyretrowirusowych. Terapia powinna być wielolekowa zarówno u ciężarnej, jak i dziecka.
Wyznaczenie terminu porodu, sposób przeprowadzenia i zabiegi wykonywane u noworodka
to kolejny etap profilaktyki.
Ze
względu
na
znaczną
niedojrzałość
immunologiczną
dziecka
w
okresie
noworodkowym, niemowlęcym i we wczesnym dzieciństwie, fizjologicznie dużą liczbę
komórek receptorowych dla HIV (a co za tym idzie wysokie wartości wiremii), przebieg
zakażenia odmatczynego może być dramatyczny. U ok. 10% dzieci dochodzi do gwałtownego
1
Zob. artykuł T. Niemca Profilaktyka zakażeń wertykalnych w Polsce w latach 1985-2005 w niniejszym tomie
(przyp. red. tomu).
143
rozwoju choroby i już w pierwszym półroczu życia mogą wystąpić objawy AIDS, u 80%
dzieci objawy pojawiają się do ukończenia 2. roku życia.
Niewiedza o zakażeniu HIV matki prowadzi do rozpoznania zaawansowanego AIDS oraz
zakażenia HIV u dziecka na etapie zakażeń oportunistycznych, chorób wskaźnikowych, co
znacznie utrudnia terapię i pogarsza rokowanie na wyleczenie. Wczesne rozpoznanie choroby
(w wieku niemowlęcym) pozwala również na rozpoczęcie terapii antyretrowirusowej (ART),
zahamowanie
replikacji
wirusa
i
utrzymanie
prawidłowych
funkcji
układu
immunologicznego. Dziecko rozwija się wówczas prawidłowo, nie obserwuje się patologii
związanych z zajęciem przez HIV narządów, układów (zwłaszcza centralnego układu
nerwowego) i zakażeń oportunistycznych.
Leczeniem dzieci zakażonych HIV nieprzerwanie od 1987 roku zajmuje się Klinika
Chorób Zakaźnych Wieku Dziecięcego AM w Warszawie. Od 1987 roku do końca 2005 roku
w klinice zdiagnozowano 293 dzieci matek HIV(+). Procedury prewencyjne są stosowane w
Polsce od 1994 roku. Od tego roku objęto opieką 152 dzieci, u których (a także ich matek)
podjęto działania profilaktyczne. Zakażenie HIV w tej grupie rozpoznano u 7 dzieci, u
których profilaktyka transmisji wertykalnej HIV była niepełna. U 74 dzieci rozpoznano
odmatczyne zakażenie HIV, 6 dzieci zostało zakażonych inną drogą. Aktualnie w Polsce jest
leczonych 109 dzieci.
Wczesna diagnostyka zakażenia odmatczynego HIV oparta jest na badaniach
wirusologicznych (hodowla wirusa, PCR HIV, AgP24). Jednocześnie oznaczana jest liczba
limfocytów CD4. Badania powinny być wykonywane w pierwszej dobie życia i dwukrotnie
powyżej 30. dnia życia dziecka. Dwukrotnie negatywne wyniki badań wirusologicznych
wykonanych po skończeniu pierwszego miesiąca życia pozwalają na wykluczenie zakażenia
HIV.
Rozpoczęcie terapii antyretrowirusowej u każdego dziecka poprzedzone jest dokładnym
wywiadem z matką dziecka, ewentualnie poszukuje się innych źródeł zakażenia. Badaniem
fizykalnym,
w
tym
neurologicznym,
okulistycznym,
badaniami
biochemicznymi,
wirusologicznymi, serologicznymi, obrazowymi staramy się ustalić stopień zaawansowania
klinicznego choroby HIV i podjąć odpowiednie działania. W każdym przypadku
wykonywany jest profil immunologiczny, oceniany poziom wiremii i wykonywane badanie
oporności HIV. Decyzja o rozpoczęciu ART podejmowana jest po dokładnej analizie
zaawansowania objawów klinicznych i immunologicznych według klasyfikacji CDC i WHO
dla Europy. Do rozpoczęcia terapii konieczna jest zgoda rodzica lub opiekuna prawnego
dziecka. Leczenie antyretrowirusowe rozpoczynamy zawsze w warunkach szpitalnych. W
144
czasie kilkutygodniowego pobytu dziecko uczone jest przyjmowania leków – również jego
opiekunowie muszą dokładnie poznać schemat terapii. Dobra współpraca opiekunów dziecka
w procesie leczenia jest niesłychanie ważna, a zasady tej współpracy powinny być
niejednokrotnie przypominane. W procesie tym nie może zabraknąć także wsparcia
psychologa.
Obserwacja kliniczna dziecka pozwala na stwierdzenie ewentualnych objawów
niepożądanych stosowanego leczenia i zaradzeniu im. Opracowany schemat wizyt
kontrolnych w pierwszym roku i następnych latach leczenia umożliwia ocenę skuteczności
terapii, ewentualnych działań ubocznych stosowanych leków i podjęcie właściwych decyzji.
Wielokierunkowa, prawidłowo sprawowana opieka nad dzieckiem zakażonym HIV
warunkuje prawidłowy rozwój dziecka, jego uczestnictwo w życiu rodzinnym i społecznym.
145
Mjr lek. Marzena Ksel
Centralny Zarząd Służby Więziennej
Ministerstwo Sprawiedliwości
Problematyka HIV/AIDS w jednostkach penitencjarnych
Służba więzienna w Polsce podlega Ministrowi Sprawiedliwości. Obecnie jej
największym problem jest przeludnienie jednostek penitencjarnych, gdyż populacja więźniów
systematycznie rośnie. Na początku lat 90. wynosiła 50 tys., w roku 2006 przekroczyła już 87
tysięcy (przy pojemności jednostek penitencjarnych do 69 tys. miejsc). Sytuację dodatkowo
komplikuje fakt, że na miejsca w polskich więzieniach oczekują 33 tysiące osób skazanych
prawomocnym wyrokiem na karę pozbawienia wolności. Przeludnienie ma bezpośredni
wpływ na wielkość powierzchni przeznaczonej dla jednego osadzonego i zgodny z prawem
standard (3 m kwadratowe na 1 osobę), który od dawna nie jest przestrzegany, co z kolei
pozostaje nie bez wpływu na przenoszenie chorób zakaźnych w populacji więźniów.
Więzienna służba zdrowia zapewnia opiekę zdrowotną osobom pozbawionym wolności
na podstawie zapisów Kodeksu Karnego Wykonawczego. Ustawodawca w sposób
jednoznaczny precyzuje, iż skazany ma prawo w szczególności do odpowiedniego - ze
względu na zachowanie zdrowia - wyżywienia, odzieży, warunków bytowych, pomieszczeń
oraz świadczeń zdrowotnych i odpowiednich warunków higieny. (Art. 102 KKW).
Skazanemu zapewnia się także bezpłatne świadczenia zdrowotne, leki i artykuły sanitarne
(Art. 115 §1).
Do zakresu działalności więziennej służby zdrowia należy w szczególności:
•
zapewnienie osobom pozbawionym wolności świadczeń zdrowotnych, profilaktycznych,
diagnostycznych, leczniczych i rehabilitacyjnych;
•
prowadzenie nadzoru nad warunkami zdrowotnymi, sanitarnymi oraz żywieniem w
jednostkach penitencjarnych;
•
zaopatrzenie medyczne (zwłaszcza w leki, materiały medyczne, sprzęt i aparaturę
medyczną);
•
szerzenie promocji zdrowia i oświaty zdrowotnej;
•
współdziałanie
z innymi
publicznymi
zakładami
opieki
zdrowotnej
(zwłaszcza
w zakresie zapewnienia osobom pozbawionym wolności świadczeń diagnostycznych,
146
leczniczych i rehabilitacyjnych, których udzielanie w jednostkach penitencjarnych nie jest
możliwe).
Działalność więziennej służby zdrowia organizuje, koordynuje i nadzoruje w Centralnym
Zarządzie Służby Więziennej Naczelny Lekarz Więziennictwa wraz z zespołem specjalistów.
W każdym z 15 okręgowych inspektoratów zatrudniony jest Naczelny Lekarz Inspektoratu,
który odpowiada za funkcjonowanie więziennej służby zdrowia na swoim terenie.
Świadczenia zdrowotne zapewnia się osadzonym w zakładach opieki zdrowotnej,
wchodzących w skład struktury organizacyjnej jednostek penitencjarnych. Są nimi:
ambulatoria wraz z izbami chorych, szpitale więzienne, pracownie diagnostyczne, gabinety
stomatologiczne, pracownie protetyczne, gabinety rehabilitacji oraz fizykoterapii. W
strukturze każdej jednostki penitencjarnej w Polsce funkcjonuje publiczny zakład opieki
zdrowotnej świadczący usługi z zakresu podstawowej opieki zdrowotnej. Ogółem działa 157
ambulatoriów wraz z izbami chorych o łącznej liczbie łóżek 863. Ponadto więzienna służba
zdrowia dysponuje 13 szpitalami z 42 oddziałami o różnym profilu o łącznej liczbie łóżek
1247.
Obecność osadzonych żyjących z wirusem HIV wśród osób pozbawionych wolności
notuje się od 1989 roku (Wykres 1). Większość z nich (ok. 70%) to narkomanii.
1400
1200
1000
800
600
400
200
0
1990 1992 1994 1996 1998 2000 2002 2004
HIV
AIDS
Wykres 2. HIV i AIDS u osób osadzonych w jednostkach penitencjarnych w latach 1990-2005.
Na początku lat 90. powszechnym problemem w zakładach karnych były zachowania
instrumentalno-wymuszające osób żyjących z HIV, grożące celowymi zakażeniami personelu
147
lub współwięźniów, domagających się w ten sposób zwolnienia z zakładów karnych.
Zachowania te powodowały w konsekwencji nietolerancję ze strony pozostałych osadzonych,
lęk personelu służby więziennej, w tym i działu służby zdrowia. Początkowo wprowadzono
obowiązkowe testowanie wszystkich nowo przyjmowanych osadzonych. Tych, u których
stwierdzaono obecność wirusa HIV, umieszczano w wyodrębnionych oddziałach jednostek
penitencjarnych. Nierzadko napotykało to na protesty zarówno społeczności lokalnych, jak i
organów
samorządowych
przeciwko
osadzaniu
zakażonych
HIV
w
jednostkach
penitencjarnych położonych na ich terenie.
Od 1994 roku obligatoryjne testowanie zastąpiono dobrowolnymi testami oferowanymi po odpowiednim poinformowaniu - zwłaszcza grupie osadzonych tzw. podwyższonego
ryzyka. Odstąpiono od segregowania osadzonych ze względu na obecność wirusa HIV.
Wprowadzono bardzo intensywną działalność informacyjno-edukacyjną zarówno w
odniesieniu do środowiska osadzonych, jak i personelu służby więziennej, realizując tym
samym cele i zadania stawiane w kolejnych Krajowych Programach Zapobiegania
Zakażeniom HIV, Opieki nad Żyjącymi z HIV i Chorymi na AIDS. Przeprowadzono wiele
szkoleń i konferencji przy pomocy Krajowego Centrum ds. AIDS, biura UNDP oraz innych
organizacji pozarządowych. Przeszkolono personel pielęgniarski, a prawie w każdej jednostce
penitencjarnej obecnie pracuje osoba posiadająca certyfikat edukatora z zakresu problematyki
HIV.
Wszyscy osadzeni w jednostkach penitencjarnych, zwłaszcza nowo przyjmowani, są
poddawani różnym oddziaływaniom informacyjno-edukacyjnym. W toku wstępnych badań
lekarskich i rozmów z wychowawcami informuje się ich o ryzyku zakażenia HIV,
praktycznych sposobach jego zapobiegania, ryzykownych zachowaniach i ich następstwach.
Osadzeni mogą korzystać nie tylko z wyjaśnień i porad kompetentnego personelu, lecz także
z publikacji oświatowo-zdrowotnych.
Osoby żyjące z wirusem HIV przebywają we wszystkich jednostkach penitencjarnych,
chociaż większość z nich, ze względu na uzależnienie od środków odurzających, odbywa karę
w oddziałach terapeutycznych stworzonych specjalnie dla tej grupy osadzonych.
Oddziaływania
terapeutyczne
oferowane
w
tych
oddziałach
cieszą
się
dużym
zainteresowaniem osadzonych, co wyraża się nieustającym brakiem wolnych miejsc. W
związku z tym, że osadzeni żyjący z HIV to najczęściej narkomanii, z inicjatywy Centralnego
Zarządu Służby Więziennej w latach 2000-2003 Instytut Psychiatrii i Neurologii realizował
projekt badawczy, finansowany przez KBN, dotyczący problemu narkomanii w jednostkach
148
penitencjarnych. W raporcie podsumowującym badania stwierdzono między innymi, że 3,3%
osadzonych potwierdziło używanie narkotyków w iniekcjach, w tym 1% przyznało się do
używania do wspólnych igieł i strzykawek do wykonywania zastrzyków.
300
250
200
150
100
50
0
1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005
Wykres 3. Nowo wykryte przypadki HIV u osób osadzonych w jednostkach penitencjarnych
w latach 1995 -2005.
Koniecznością stało się więc wprowadzenie do jednostek penitencjarnych metod
z zakresu redukcji szkód związanych z używaniem narkotyków1. W 2002 roku wprowadzono
pierwszy program substytucji metadonowej w Areszcie Śledczym w Krakowie, obecnie
podobne programy prowadzone są również w jednostkach penitencjarnych w Warszawie i
Lublinie. Stanowią poszerzenie oferty świadczeń zdrowotnych mających za zadanie z jednej
strony uzyskanie stabilizacji psychicznej umożliwiającej leczenie zarówno infekcji HIV i
innych ciężkich schorzeń, z drugiej zaś są ważnym elementem w zapobieganiu szerzenia się
infekcji przenoszonych drogą krwi.
Osadzeni żyjący z HIV mają dostęp do konsultacji lekarzy specjalistów z zakresu chorób
zakaźnych realizowanych w jednostkach penitencjarnych lub poradniach pozawięziennych.
Od 2001 roku, dzięki dużej pomocy i przychylności Krajowego Centrum ds. AIDS oraz
osobistemu zaangażowaniu księdza Arkadiusza Nowaka, osadzeni mają zapewniony taki sam
standard leczenia jak inni chorzy. Więziennictwo jest jednym z realizatorów programu
polityki zdrowotnej ministra zdrowia Leczenie antyretrowirusowe osób żyjących z wirusem
HIV w Polsce. Oznacza to dostęp więźniów do terapii antyretrowirusowej na takich samych
zasadach, jak pacjenci poza murami więziennymi. Początkowo w latach 2001-2002 grupa
1
Zob. artykuł dotyczący redukcji szkód w niniejszym tomie (przyp. red.).
149
osadzonych leczonych ARV wynosiła około 70 osób – obecnie w roku 2006 leczonych jest
ich 150.
Cechą charakterystyczną tej grupy jest jej duża zmienność, pacjenci leczeni w ośrodkach
pozawięziennych trafiają do aresztu czasami na 3 miesiące lub nawet na krótszy okres i często
zdarza się, że wychodząc na rozprawę, w ogóle nie wracają do jednostki penitencjarnej. W
razie potrzeby są hospitalizowani w oddziałach szpitali więziennych. Gdy istnieje
konieczność wdrożenia leczenia wysokospecjalistycznego niemożliwego do realizowania
przez więzienną służbę zdrowia, na wniosek lekarzy otrzymują przerwę w wykonywaniu kary
pozbawienia wolności lub uchylenie tymczasowego aresztowania i są kierowani do placówek
pozawięziennych.
150
Prof. dr hab. med. Jacek Juszczyk
Katedra i Klinika Chorób Zakaźnych
Akademii Medycznej im. Karola Marcinkowskiego w Poznaniu
Leczenie antyretrowirusowe w Polsce
Pierwsze zachorowanie na AIDS w Polsce zarejestrowano w roku 1985. Przypadło to na
okres poprzedzający o rok publikację dowodów na efektywność pierwszego leku
antyretrowirusowego, którym była zydowudyna (AZT). Początkowo w leczeniu chorych na
AIDS stosowano wyłącznie monoterapię. W Polsce z jej dobrodziejstw pierwsi pacjenci
mogli skorzystać już w roku 1987 (19 chorych). Z czasem w zajmujących się problemem
HIV/AIDS ośrodkach referencyjnych (w większości o statusie klinik akademickich),
stosujących obowiązujący wówczas schemat monoterapii, stale narastała liczba leczonych. W
tamtym czasie, tj. w drugiej połowie lat 80., trudnym okresie historii kraju, w wielu ośrodkach
napotykano na przeszkody w zapewnieniu pacjentom leków. W początkowym okresie
pochodziły one z różnych źródeł, były m.in. przekazywane w ramach współpracy
poszczególnych krajowych ośrodków z podobnymi za granicą (Francja, Niemcy, Szwecja).
Zapewnienie pacjentom ciągłości kuracji wymagało licznych starań w związku z wdrażaniem
zupełnie nowej problematyki do systemu rodzimej służby zdrowia. Jednakże z czasem uległy
one przezwyciężeniu.
Środowisko lekarzy chorób zakaźnych, które de facto przejęło w Polsce całkowicie ciężar
leczenia pacjentów HIV/AIDS (w diagnostyce znaleźli wsparcie w działalności dermatologów
wenerologów), wywierało skuteczną presję na władze medyczne, w rękach których
znajdowały się stosowne środki finansowe.
W początkowym okresie głównymi parametrami oceny efektywności leczenia była ocena
stanu klinicznego (z wykorzystaniem właściwych i zróżnicowanych technik) i subpopulacji
limfocytów
CD4+.
Według
szacunkowych
danych
liczba
pacjentów
leczonych
monoterapeutycznie wynosiła około 350 osób. Począwszy od pierwszej połowy lat 90.
(pierwsi chorzy to rok 1991) zaczęto wdrażać coraz szerzej terapię dwoma lekami z grupy
analogów nukleozydowych. Ten schemat terapeutyczny został zastąpiony metodą HAART
z udziałem, oprócz wyżej wymienionych preparatów, także inhibitorów nienukleozydowych
oraz inhibitorów proteazy, jak również leków o zupełnie innym działaniu.
W drugiej połowie lat 90. koszty związane z różnymi źródłami finansowania leczenia
według szacunków opiewały na kwotę 750 tys. USD. Sytuacja ta uległa zmianie, kiedy
151
zreformowano polską służbę zdrowia. Począwszy od roku 1999 problemy terapii HIV/AIDS
były jednakże traktowane w sposób szczególny. O ile diagnostyka, hospitalizacja i leczenie
podstawowe (w tym zakażeń oportunistycznych) zostały wpisane w system kontraktów
(ośrodek – regionalna kasa chorych), o tyle od roku 1999 umowy na procedury terapeutyczne
są już zawierane z Ministerstwem Zdrowia. Koordynatorem tych działań stało się Krajowe
Centrum ds. AIDS, będące agendą ministra zdrowia.
Leczenie antyretrowirusowe prowadzi obecnie w Polsce 12 szpitali będących ośrodkami
referencyjnymi w tym dziale medycyny chorób infekcyjnych. Poza tym, jest ono realizowane
w zakładach penitencjarnych (kontynuacja leczenia pacjentów przed osadzeniem lub
wymagających rozpoczęcia terapii po osadzeniu, w związku z wykryciem zakażenia HIV).
Klasyfikacji do leczenia oraz jej prowadzenie nadal leży w gestii specjalistów chorób
zakaźnych. Należy podkreślić, że w skali kraju zostały opracowane i wdrożone kryteria
doboru ośrodków referencyjnych prowadzących leczenie antyretrowirusowe. Wymagało to
dodatkowo wykształcenia specjalistów z tego zakresu, co stało się realnym faktem.
Informacje odnoszące się do aspektów tego typu leczenia należy interpretować jako de
facto programy terapeutyczne, które muszą być prowadzone – wg obecnego stanu wiedzy –
przez całe życie zakażonego HIV, spełniającego kryteria medyczne (zgodnie z ustalonymi
zasadami) i pozamedyczne (pewność przestrzegania zaleceń przez chorego) do wdrożenia
terapii. Tak więc, poza już zakwalifikowanymi do leczenia, każdy następny pacjent będzie
zwiększał liczbę osób wymagających terapii w nieokreślonym przedziale czasowym. Ilustruje
to dynamika wzrostu liczby leczonych w latach 2000-2005 (średnio o 20% rocznie). W roku
2000 z dobrodziejstwa leczenia skorzystało 1069 chorych, a w 2004 roku – 2652. Wzrost w
ciągu 6 lat osiągnął liczbę 1583 pacjentów, był więc 1,5–krotny (148%). Ta dynamika będzie
się najprawdopodobniej utrzymywać w następnych latach. W Polsce w 2005 r. leczenie z
powodów biologicznych (zgon, nietolerancja leku), wolicjonalnych (rezygnacja) lub
złożonych przerwało 368 osób.
Od 1994 roku w naszym kraju jest stosowana także profilaktyka zakażeń odmatczynych u
noworodków (początkowo monoterapia, obecnie postępowanie polegające na podawaniu
leków w skojarzeniu). Rozwijała się ona dynamicznie, aby w roku 2005 osiągnąć liczbę 64
kuracji u kobiet ciężarnych i u 61 nowonarodzonych. Jest to postępowanie bardzo skuteczne,
ponieważ obecnie w Polsce częstość tego rodzaju zakażeń u dzieci osiągnęła wartość poniżej
1% (przed profilaktyką typu swoistego wynosiła ok. 15–30%). Utrzymuje się więc na
poziomie takim samym, jak w innych krajach rozwiniętych, stanowiąc zarazem obiektywną
miarę sukcesu zapobiegania. Innym sukcesem jest również niezarejestrowanie ani jednego
152
zakażenia HIV w związku z ekspozycją na HIV w warunkach narażenia zawodowego i
zidentyfikowanego – pozazawodowego. Było to możliwe dzięki przestrzeganiu precyzyjnych
wytycznych,
wymagających
jednak
indywidualizacji
postępowania.
W
roku
2005
zapobiegawczo zastosowano leki anty-HIV u 913 osób, które uległy ekspozycji zawodowej
(558 - przede wszystkim pracownicy służby zdrowia, lecz również straży pożarnej, policji i
marginalnie inni) lub pozazawodowej (355 - gwałty, ukłucia „podejrzaną” igłą).
Obecnie na liście dostępnych w naszym kraju leków znajdują się 23 pozycje, wliczając w
to preparaty kombinowane, dwu- lub trójskładnikowe. Należy do nich także bardzo
nowoczesny w sensie koncepcji farmakologicznej Fuzeon (envuviritide, T-20). Miesięczny
koszt leczenia jednego dorosłego pacjenta w 2005 roku wynosił od 32 000 do (skrajnie) 48
000 zł. Ogółem w 2005 roku wydatkowano na terapię HIV/AIDS 83 824 669 zł, z czego na
profilaktykę zakażeń odmatczynych wydano 2 057 835 zł, a na leczenie 96 dzieci 3 360 000
zł.
W ostatnich latach rozszerzeniu uległy metody diagnostyczne obejmujące pomiary
wiremii przed leczeniem i w jego trakcie, jak również oznaczanie lekooporności. Umożliwia
to kontrolę efektywności leczenia, jego modyfikację i zracjonalizowanie farmakoekonomiczne. W związku z terapią antyretrowirusową niezbędne jest również stwierdzenie,
że polskie ośrodki wyspecjalizowane w tej dziedzinie brały i biorą udział w
międzynarodowych programach oceny efektywności leków tej kategorii.
Począwszy od roku 1992 uruchomiono pierwszy w Polsce program metadonowy,
z którego obecnie korzysta przeszło 1000 pacjentów zakażonych HIV spośród uzależnionych
od środków psychoaktywnych.
Zagadnienia terapii antyretrowirusowej w Polsce są niezwykle ważnym elementem
systemu opieki nad osobami dotkniętymi HIV/AIDS. Dochodzenie do racjonalizacji zasad
postępowania terapeutycznego było trudnym procesem, wymagającym dużej determinacji.
Znalazło to odzew w decyzjach władz zarządzających funduszami podatników, choć decyzje
te w dalszym ciągu wymagają jednak pewnych zmian.
153
Alina Dubik
Katarzyna Sikorska
Poradnia Profilaktyczno-Lecznicza dla Osób Żyjących z HIV/AIDS
01-199 Warszawa, ul. Leszno 17
Stowarzyszenie „Pomoc Socjalna”
01-199 Warszawa, ul. Leszno 17
Opieka społeczna skierowana do osób żyjących z HIV i chorych na AIDS
Rozważając zagadnienia związane z pomocą społeczną dla osób żyjących z HIV i chorych
na AIDS, warto przytoczyć, jak aktualnie obowiązująca Ustawa o pomocy społecznej z dnia 2
marca 2004 określa to pojęcie. Według Art. 2 Ustawy: „Pomoc społeczna jest instytucją
polityki społecznej, mającą na celu umożliwienie osobom i rodzinom przezwyciężenie
trudnych sytuacji życiowych, których nie są one w stanie pokonać, wykorzystując własne
uprawnienia, zasoby i możliwości”. W myśl tej definicji działania, które powinny być
skierowane dla klientów pomocy społecznej, mają szeroki zasięg i wielospecjalistyczny
charakter, odpowiadający również na specyficzne potrzeby osób żyjących z HIV i chorych na
AIDS. Artykuł 7 precyzyjnie określa komu i w szczególności z jakich powodów, udzielana
jest pomoc społeczna. Powodami tymi są więc: ubóstwo, sieroctwo, bezdomność, bezrobocie,
niepełnosprawność, długotrwała lub ciężka choroba, przemoc w rodzinie, potrzeba
ochrony macierzyństwa lub wielodzietności, bezradność w sprawach opiekuńczo–
wychowawczych i prowadzeniu gospodarstwa domowego (zwłaszcza w rodzinach niepełnych
lub wielodzietnych), brak umiejętności w przystosowaniu do życia młodzieży opuszczającej
placówki opiekuńczo-wychowawcze, trudności w integracji osób, które otrzymały status
uchodźcy,
trudności
w
przystosowaniu
do
życia
po
zwolnieniu
z zakładu
karnego, alkoholizmu lub narkomanii, zdarzenia losowego lub sytuacji kryzysowej, klęski
żywiołowej lub ekologicznej.
Ustawa określa także formy udzielanej pomocy. Może to być pomoc w formie świadczeń
pieniężnych (np. zasiłek stały, zasiłek okresowy, zasiłki celowe i specjalne zasiłki
celowe, pomoc na ekonomiczne usamodzielnienie się, pomoc dla rodzin zastępczych, pomoc
na usamodzielnienie oraz na kontynuację nauki, świadczenia pieniężne na utrzymanie i
pokrycie wydatków związanych z nauką języka polskiego dla uchodźców), świadczeń
niepieniężnych
(np.
praca
socjalna,
bilet
kredytowy,
składki
na
ubezpieczenia
zdrowotne, składki na ubezpieczenia społeczne, pomoc w postaci schronienia, posiłku,
154
odzieży, sprawienie pogrzebu, poradnictwo specjalistyczne, interwencja kryzysowa, usługi
opiekuńcze
w
miejscu
zamieszkania
mieszkania
chronione
[dla
osób
chorych
psychicznie], pobyt i usługi w domu pomocy społecznej, szkolenie i poradnictwo rodzinne w
ośrodkach adopcyjno opiekuńczych) lub tzw. opieka nad dzieckiem i rodziną (np. zadania
z zakresu opieki nad dzieckiem i rodziną czy rodziny zastępcze). Obowiązek realizacji zadań
określonych w tej ustawie spoczywa na rejonowych ośrodkach pomocy społecznej (miejskich,
gminnych lub dzielnicowych). Aby otrzymać świadczenie pieniężne, należy spełnić warunki
zawarte w Artykule 7 Ustawy o pomocy społecznej, czyli posiadać odpowiedni dochód na
jednego członka rodziny, który nie może przekroczyć 316 zł, przy czym dla osób samotnie
gospodarujących wynosi on 461 zł.
Zakres działania pomocy społecznej i formy realizacji tych zadań obejmują swoim
zakresem również osoby żyjące z HIV i chore na AIDS. Mogą one korzystać z pomocy
społecznej na zasadach takich samych jak wszyscy obywatele. Niestety, w rzeczywistości
działania ośrodków pomocy społecznej ograniczają się jedynie do przyznawania i wypłaty
świadczeń pieniężnych. Spowodowane jest to różnymi przyczynami, a jedną z nich jest zbyt
duża liczba podopiecznych przypadających na jednego pracownika socjalnego (około 2.000
mieszkańców). Istotne znaczenie ma także zbyt duża liczba zadań, jakie realizują te placówki,
np. powierzona przez gminę wypłata świadczeń rodzinnych i zaliczek alimentacyjnych oraz
dodatków mieszkaniowych, które stanowią zadania samorządu lokalnego. Wypłata kilku
świadczeń w jednym miejscu z jednej strony ułatwia załatwianie spraw, z drugiej zaś
ogranicza zakres świadczeń pozafinansowych, które mają duże znaczenie szczególnie dla
osób wymagających pracy socjalnej wspierającej powrót do normalnego funkcjonowania i
samodzielności.
Zakres świadczeń zawartych w ustawie jest tylko częściowo dostępny dla osób żyjących
z HIV lub chorych na AIDS, co wynika między innymi z braku rzetelnej informacji
dotyczącej zasad przyznawania tych świadczeń. Zdarza się, że osoby te rezygnują z pomocy
środowiskowej, ponieważ ośrodki pomocy społecznej nie dysponują odpowiednią kadrą
przygotowaną do pracy z tego typu klientem, jak również z powodu obawy przed
ujawnieniem swojego faktycznego stanu zdrowia. Zapisy o mieszkaniach chronionych
zawarte w ustawie w rzeczywistości są programami adresowanymi tylko do osób chorych
psychicznie, a zakres realizacji tych programów jest bardzo wąski i ograniczony tylko do
dużych miast. Niezwykle rzadko w ośrodkach pomocy społecznej podejmowane są działania
155
mające na celu usamodzielnienie osób żyjących z HIV/AIDS, co wynika z braku gotowości
do podejmowania takich działań przez tę grupę podopiecznych, która niestety bardzo często
prezentuje postawy roszczeniowe bez gotowości zmian we własnym życiu i oczekuje tylko
wypłaty świadczeń finansowych.
W ciągu ostatnich kilku lat uległa zmianie Ustawa o świadczeniach rodzinnych z dnia 28
listopada 2003 roku. Ogranicza ona dostęp do tych świadczeń tylko dla osób w najtrudniejszej
sytuacji materialnej. W myśl art. 2 ustawy świadczeniami rodzinnymi są:
-
zasiłek rodzinny oraz dodatki do zasiłku rodzinnego;
-
świadczenia opiekuńcze (zasiłek pielęgnacyjny i świadczenia pielęgnacyjne).
Przepisy Ustawy o świadczeniach rodzinnych w znacznym stopniu ograniczyły grono
osób uprawnionych do tej formy wsparcia rodziny. Wprowadzono również kryterium
dochodowe uprawniające do trzymywania tych świadczeń i aktualnie wynosi ono 504 zł na
osobę, a w przypadku dziecka niepełnosprawnego 583 zł. Niestety, w środowisku osób
żyjących z HIV/AIDS znajdują się osoby, których sytuacja rodzinna jest bardzo zawikłana,
a ustabilizowanie jej wymaga czasu – powoduje to, że często nie otrzymują one tych
świadczeń.
W ostatnich latach zlikwidowany został również Fundusz Alimentacyjny, z którego
korzystało bardzo wiele kobiet żyjących z HIV/AIDS. Aktualnie sprawy te reguluje Ustawa o
postępowaniu wobec dłużników alimentacyjnych oraz zaliczce alimentacyjnej z dnia 22
kwietnia 2005 roku. Niestety, także ona ogranicza grono osób uprawnionych do korzystania
z pomocy, wprowadzając kryterium dochodowe przypadające na jedną osobę w wysokości
583 zł oraz ogranicza wysokość wypłacanej zaliczki w zależności od sytuacji i stanu zdrowia
(Art. 8).
Z prawnego i ekonomicznego punktu widzenia wprowadzenie tych przepisów na pewno
było korzystne i porządkujące, lecz w przypadku osób żyjących z HIV/AIDS ograniczyło
dostęp do pomocy finansowej dla rodzin niepełnych, czy słabych finansowo z powodu
choroby jednego z rodziców. Uderzyło to szczególnie mocno w dzieci wychowywane w
rodzinach, w których jedno z rodziców jest uzależnione od substancji psychoaktywnych, a
sprawy związane z uporządkowaniem sytuacji prawnej dzieci są bardzo trudne i wymagają
długotrwałego wyjaśniania i postępowania sądowego.
Znaczną grupę wśród osób żyjących z HIV/AIDS stanowią osoby o orzeczonym stopniu
niepełnosprawności. Osoby te otrzymują różne typy świadczeń. Pierwszą, nieliczną grupą
156
stanowią osoby, które pracowały odpowiednio długo i mają uprawnienia do świadczeń
z Zakładu Ubezpieczeń Społecznych. Z punktu widzenia prawnego ich sytuacja jest
stosunkowo prosta, ponieważ posiadają świadczenie i ubezpieczenie zdrowotne. Problem
natomiast stanowi wysokość otrzymywanych świadczeń. Są na tyle niskie, że nie zaspokajają
podstawowych potrzeb takich, jak: opłaty związane z utrzymaniem mieszkania, czynsz,
światło, gaz, telefon oraz wyżywienie, czy wykup leków lub pokrycie dojazdu do placówki
służby zdrowia.
Druga grupa osób niepełnosprawnych żyjących z HIV/AIDS to osoby mające orzeczenie
o stopniu niepełnosprawności i otrzymujące rentę socjalną. Jest to nowe świadczenie
wypłacane przez ZUS na podstawie Ustawy o rencie socjalnej z dnia 27 czerwca 2003
roku. Renta socjalna przysługuje zgodnie z Art. 4 osobie pełnoletniej całkowicie niezdolnej
do pracy z powodu naruszenia sprawności organizmu, które powstało:
a) przed ukończeniem 18. roku życia;
b) w trakcie nauki szkole lub szkole wyższej – przed ukończeniem 25. roku życia;
c) w trakcie studiów doktoranckich lub aspirantury naukowej.
Świadczenie to może być przyznane na stałe lub okresowo. Jego wysokość jest niższa niż
najniższe świadczenie wypłacane przez ZUS i wynosi 84% najniższego świadczenia
przyznawanego z tytułu całkowitej niezdolności do pracy. Osoby żyjące z HIV otrzymujące
ten typ świadczenia to głównie pacjenci, którzy są również uzależnieni od substancji
psychoaktywnych (ze względu na wiek, w którym rozpoznano chorobę). Mimo pozornej
stabilizacji ich sytuacji socjalnej mają oni duże problemy materialne (zbyt niskie świadczenie
a duże koszty utrzymania). Należy przy tym pamiętać, że podobnie trudną sytuację materialną
mają również osoby starsze, emeryci, czy otrzymujące takie świadczenie osoby
niepełnosprawne z innymi schorzeniami. Jest to problem, który nie dotyczy w szczególności
osób żyjących z HIV/AIDS, ale wszystkich, dla których jedynym źródłem utrzymania są
wszelkiego rodzaju renty i emerytury.
Trzecią grupę niepełnosprawnych żyjących z HIV/AIDS stanowią osoby posiadające
orzeczenie o stopniu niepełnosprawności, które nie mają uprawnień do świadczeń z ZUS i
otrzymują zasiłki stałe z ośrodków pomocy społecznej. Wysokość tych świadczeń nie jest
większa od świadczeń z ZUS-u, lecz osoby te mają lepszy dostęp do świadczeń dodatkowych
z pomocy społecznej, np.
zasiłków celowych, różnego rodzaju akcji (akcje świąteczne,
z okazji Dnia Dziecka, zakup odzieży itp.), czy dofinansowania wykupu leków.
157
Wielu klientów rezygnuje ze starania się o świadczenie socjalne z ZUS, gdyż
zdecydowanie więcej pomocy mogą uzyskać w ośrodkach pomocy społecznej. W przypadku
osób niepełnosprawnych należy pamiętać, że niezwykle ważne jest podejmowanie wobec nich
działań z zakresu aktywizacji życiowej i zawodowej. Jest to szczególnie widoczne w chwili
obecnej, kiedy coraz większa liczba pacjentów leczonych antyretrowirusowo przez długi
okres swojego życia zachowuje stosunkowo dobry stan zdrowia. Zdarza się, że wymagają oni
zmiany miejsca pracy, ale mogą być w dalszym ciągu aktywne zawodowo, co jednocześnie
daje im szansę na otrzymanie w przyszłości wyższych świadczeń i jednocześnie ogranicza
zjawisko marginalizacji i wykluczenia osób żyjących z HIV i chorych na AIDS.
Bardzo niski poziom finansowy otrzymywanych świadczeń powoduje, że pacjenci ci
zostają wykluczeni społecznie z powodu skrajnego ubóstwa, powodującego poczucie bycia na
marginesie, odsunięcia od aktywnego życia, braku nowych znajomości spoza kręgu ludzi
chorych. Jednocześnie należy pamiętać, że celem tych osób powinno być jak najdłuższe
zachowanie aktywności zawodowej i życiowej, a nie myślenie o przejściu na rentę i w
konsekwencji marginalizacja z powodu ubóstwa, czy zamknięcie się w kręgu ludzi chorych.
Niezwykle często powodem starania się o orzeczenie o stopniu niepełnosprawności jest
brak możliwości odnalezienia się na rynku pracy z powodu niskiego poziomu wykształcenia i
posiadanych umiejętności, a nie ograniczeń wynikających ze stanu zdrowia. Przejście na rentę
dla tych osób wydaje się jedyną deską ratunku przed całkowitą utratą środków do życia.
Rozwiązaniem tego problemu powinno być rozwijanie zindywidualizowanych programów
aktywizacji zawodowej, w których działania i kierunki kształcenia byłyby dobierane
indywidualnie zgodnie z poziomem wykształcenia, posiadanymi umiejętnościami oraz
adekwatne do stanu zdrowia danej osoby. Próby realizacji takich programów podejmują
organizacje pozarządowe, co stanowi jednak tylko niewielki zakres ich działania i dociera do
ograniczonej liczby podopiecznych. Ciekawym rozwiązaniem w tej sytuacji są, powstające
przy ośrodkach pomocy społecznej w porozumieniu z Urzędami Pracy, Kluby Pracy, które
pomagają w znalezieniu pracy, udostępniają dostęp do internetu, faksu, telefonu, prasy,
oferują pomoc w napisaniu CV, listu motywacyjnego itp. Ograniczeniem dla osób żyjących
z HIV/AIDS jest brak możliwości skorzystania z poradnictwa, czy dana praca jest korzystna i
bezpieczna przy ich aktualnym stanie zdrowia.
Odrębną grupę podopiecznych ośrodków pomocy społecznej stanowią osoby bezdomne,
wśród
których
najliczniejszą
grupę
stanowią
osoby
uzależnione
od
substancji
psychoaktywnych (narkotyki i alkohol). Zrozumienie sytuacji i emocjonalnego stanu osoby
bezdomnej często uzależnionej, wymaga od nas sporej dawki pokory. Za powszechnie
158
wymieniane przyczyny bezdomności przyjmuje się: uwarunkowania społeczne (np.
bezrobocie, brak miejsca w zakładach opiekuńczych i domach pomocy społecznej, brak
ośrodków czy domów dla osób zakażonych HIV) i uwarunkowania osobowościowe (np.
własny wybór, dewiacje, uzależnienie od środków psychoaktywnych, choroby psychiczne
oraz różnego rodzaju przestępstwa). Z kolei za główne zjawiska towarzyszące bezdomności
uważa się: problemy natury zdrowotnej (np. niemożliwość regularnego przyjmowania leków
antyretrowirusowych przy chorobie AIDS), brak środków materialnych na zaspokojenie
potrzeb egzystencjalnych (np. na wykup recept), problemy natury psychicznej (np.
depresje), demoralizację, przestępczość i bezrobocie.
Z obserwacji życia codziennego wynika, że głównymi miejscami przebywania
bezdomnych są dworce, klatki schodowe, piwnice i altanki na działkach. Nie są to miejsca, w
których osoba zakażona HIV czy chora na AIDS może odżywiać się zdrowo i dbać o własne
zdrowie. Koniecznym staje się więc zindywidualizowanie leczenia bezdomnych. Istnieją
bowiem indywidualne programy wychodzenia z bezdomności opracowywane przez
pracowników socjalnych (np. z ośrodka pomocy społecznej właściwego ze względu na
miejsce zamieszkania osoby bezdomnej). Program ten zapewnia wsparcie w procesie
wychodzenia z bezdomności, a uczestnictwo w nim jest warunkiem gwarantującym
korzystanie ze świadczeń. Istotne jest także to, by osoba bezdomna chciała zmienić swoją
sytuację życiową.
Z powodu braku stałego miejsca pobytu, braku dokumentów, nieuregulowanej sytuacji
prawnej oraz czynnego uzależnienia osoby bezdomne nie mają dostępu do świadczeń
pomocy społecznej, a z powodu braku ubezpieczenia zdrowotnego mają ograniczony dostęp
do opieki medycznej. Praktycznie osoba nieposiadająca dowodu osobistego funkcjonuje poza
społeczeństwem. Bez tego dokumentu nie jest w stanie załatwić jakiejkolwiek sprawy. Dla
pracowników urzędów taka osoba nie istnieje, ponieważ nie jest w stanie potwierdzić swojej
tożsamości, a więc podstawowych danych o sobie tj. nazwiska, wieku czy miejsca urodzenia.
Dlatego bezdomny, który chce poprawić swoją sytuację, powinien na początku wyrobić sobie
dowód osobisty. Z tym dokumentem będzie mógł podjąć dalsze działania np. zameldować się
na pobyt stały lub tymczasowy, zarejestrować się jako bezrobotny (ubezpieczenie zdrowotne),
uzyskać pracę czy pomoc pieniężną.
Sytuacja zdrowotna osób bezdomnych jest często zła, ponieważ nie korzystają one
1
Pomoc pracownika socjalnego wg rozporządzenia Ministra Pracy i Polityki Społecznej z 11 października 2001
r. w sprawach szczegółowych zasad programu wychodzenia z bezdomności oraz zakresu i sposobu jego
realizacji (Dz. U. Nr. 126, poz. 1390).
159
regularnie z wizyt lekarskich, nie wykonują badań oraz nie przyjmują zleconych leków ze
względu na brak możliwości ich wykupu. Na podstawie Ustawy o świadczeniach opieki
zdrowotnej z 2004 roku istnieje dla tych osób możliwość uzyskania bezpłatnego leczenia
finansowanego ze środków publicznych. Decyzję taką na czas określony (30 dni) wydaje
gmina (Wydział Spraw Społecznych) na terenie, której hospitalizowana jest dana osoba, co
rozwiązuje sprawę finansowania kosztów leczenia na czas hospitalizacji.
Nadal wiele osób bezdomnych nie może znaleźć miejsca pobytu w placówkach dla
bezdomnych, a w przypadku ujawnienia faktu zakażenia HIV są z nich natychmiast usuwane.
W ostatnich kilku latach nie powstają także nowe placówki zajmujące się wspieraniem osób
bezdomnych żyjących z HIV/AIDS.
Niezwykle ważnym czynnikiem normującym sytuację socjalną osób uzależnionych od
substancji psychoaktywnych, również chorych na AIDS, jest możliwość korzystania
z programów leczenia substytucyjnego metadonem. Osoby objęte tymi programami mogą
polepszyć swoją sytuację zdrowotną (m.in. poprzez podjęcie terapii antyretrowirusowej) i
socjalną, uzyskują w ten świadczenia z pomocy społecznej lub ZUS, posiadają uprawnienia
do bezpłatnego leczenia , podejmują leczenie w specjalistycznych poradniach, co wpływa na
poprawę ich stanu zdrowia i stabilizuje sytuację społeczną.
Filozoficzna doktryna holizmu głosi, że całość jest czymś więcej niż sumą części.
Holistyczna opieka zdrowotna odzwierciedla tę zasadę w koncepcji leczenia, które obejmuje
człowieka jako całość z jego otoczeniem. Dlatego tak ważne jest, aby łączyć leczenie zdrowia
fizycznego z „leczeniem” całości życia osoby potrzebującej pomocy, czyli uzależnieniem czy
bezdomnością. Sytuacją zdrowotną klienta zajmują się placówki służby zdrowia, a dla osób
żyjących z HIV takich placówek w całym kraju jest w dalszym ciągu zbyt mało. W innej
sferze życia natomiast starają się pomóc osobom żyjącym z HIV/AIDS organizacje
pozarządowe, których jest coraz więcej.
Duży wpływ na sytuację życiową i socjalną osób żyjących z HIV i chorych na AIDS ma
właśnie działalność organizacji pozarządowych, niezależnych od administracji rządowej i
nienastawionych na zysk (non profit). Aktywność organizacji dotyczy najczęściej działalności
w dziedzinie ochrony zdrowia, szeroko rozumianej pomocy społecznej, akcji charytatywnych,
edukacji,
czyli
krótko
mówiąc
dobra
publicznego.
Organizacje
pozarządowe
współuczestniczą w wypracowywaniu i realizacji programów dla osób żyjących z HIV/AIDS,
które stanowią często uzupełnienie działań administracji publicznej. Wiele takich organizacji
2
Dz. U. Nr. 210, poz. 2135.
160
działa na rzecz osób uzależnionych od substancji psychoaktywnych i osób zakażonych HIV.
W tym miejscu należy także wspomnieć o ważnej działalności na rzecz potrzebujących,
jaką jest wolontariat, czyli dobrowolna, bezpłatna działalność na rzecz innych, wykraczająca
poza związki rodzinne, koleżeńskie lub przyjacielskie (Ustawa z 24 kwietnia 2003 r. o
działalności pożytku publicznego i o wolontariacie, Dz. U. Nr. 96, poz. 873 ze zm). Wejście
w życie tej ustawy uregulowało zasady, na podstawie których wolontariusze mogą angażować
się w działalność organizacji pozarządowych. Dodatkowo pojawiła się możliwość
wykonywania świadczeń przez wolontariuszy w administracji publicznej. Wolontariusz
powinien posiadać odpowiednie kwalifikacje i spełniać wymagania odpowiednie do rodzaju
świadczonej pomocy np. opieka, pielęgnacja osób chorych na AIDS w ich miejscach
zamieszkania
czy
chorych. Powinien
oddziałach
mieć
także
szpitalnych
i
umiejętność
zagwarantowane
zabezpieczenia
ubezpieczenie
od
siebie
i
nieszczęśliwych
wypadków, odpowiedzialności cywilnej, ubezpieczenie zdrowotne i społeczne.
Niestety, w ostatnich latach znacznie zmalała liczba osób, które chcą bezpłatne pomagać
innym. Nie można jeszcze mówić o przyczynach, ale prawdopodobnie najważniejszą z nich
są wysokie koszty utrzymania i małe zarobki, a to powoduje, że nie starcza już czasu na
działania wolontariackie. Należałoby więc pomyśleć o angażowaniu studentów wydziałów
medycznych i społecznych (np. psychologii i polityki społecznej), a także emerytów w różne
działania charytatywne na rzecz innych.
Osoby znajdujące się w sytuacji kryzysowej potrzebują pomocy innych. Zwykle znajdują
wsparcie w rodzinie lub wśród znajomych, choć nie zawsze tak bywa. Coraz więcej osób
chorych, żyjących w nędzy i bezdomnych zwraca się w trudnych sytuacjach do specjalistów
z nadzieją na otrzymanie pomocy. Coraz częściej rodziny osób chorych potrzebują wsparcia
zarówno materialnego, jak emocjonalnego. Te same problemy dotyczą osób żyjących
z HIV/AIDS. Remedium na to może okazać się rozwijanie sieci instytucji zajmujących się
tego typu pomocą.
Osoby żyjące z HIV i chore na AIDS znajdują się w podobnej sytuacji socjalnej jak inne
osoby dotknięte przewlekłą chorobą. Dotyczy ich w podobnym stopniu zjawisko
marginalizacji i wykluczenia społecznego. I tak jak wszystkie inne grupy ludzi chorych czy
niepełnosprawnych również one powinny być przed tymi zjawiskami chronione.
3
Dziennik Ustaw Nr. 96, poz. 873 ze zm.
161
162
Aneks
163
164
WYBRANE PUBLIKACJE NA TEMAT HIV/AIDS WYDAWANE
PRZEZ KRAJOWE CENTRUM DS. AIDS W LATACH 1998–2005
I. Publikacje z serii „AIDS i prawo” pod redakcją naukową Andrzeja J. Szwarca
Wioletta Pigulska, DIAGNOSTYKA ZAKAŻEŃ HIV A PRAWO KARNE, Wydawnictwo
Poznańskie, Poznań 1998.
Bogusław Janiszewski, HIV I AIDS W ZAKŁADACH KARNYCH. PROBLEMY
KARNOPROCESOWE, Wydawnictwo Poznańskie, Poznań 1999.
Rafał Szczepaniak, ODPOWIEDZIALNOŚĆ ODSZKODOWAWCZA ZA ZAKAŻENIE
HIV, Wydawnictwo Poznańskie, Poznań 1999.
Tomasz Sokołowski, PROBLEMATYKA AIDS W ŚWIETLE PRAWA RODZINNEGO,
Wydawnictwo Poznańskie, Poznań 2000.
Leszek Kubicki, HIV/AIDS – ODMOWA LECZENIA I NIEUDZIELENIE POMOCY
MEDYCZNEJ, Wydawnictwo Poznańskie, Poznań 2001.
Agnieszka Liszewska, Wojciech Robaczyński, AIDS A TAJEMNICA LEKARSKA,
Wydawnictwo Poznańskie, Poznań 2001.
Stanisław Stachowiak, PROBLEMY KARNOPROCESOWE ZWIĄZANE Z HIV/AIDS,
Wydawnictwo Poznańskie, Poznań 2001.
Jan Sandorski, MIĘDZYNARODOWA OCHRONA PRAW CZŁOWIEKA A HIV/AIDS,
Wydawnictwo Poznańskie, Poznań 2002.
Jan Sandorski, DOCHODZENIE PRAW OSÓB Z HIV/AIDS. STANDARDY
UNIWERSALNE I MIĘDZYNARODOWE, Wydawnictwo Poznańskie, Poznań 2003.
Andrzej Kijowski, Krzysztof Ślebzak, HIV/AIDS W ŚWIETLE PRAWA PRACY I PRAWA
SOCJALNEGO, Wydawnictwo Poznańskie, Poznań 2004.
Jędrzej Bujny, ADMINISTRACYJNOPRAWNE ŚRODKI ZAPOBIEGANIA
ZWALCZANIA HIV/AIDS, Wydawnictwo Poznańskie, Poznań 2005.
I
II. Publikacje skierowane do służb medycznych
1. KSIĄŻKI
AIDS. JAK ZMNIEJSZYĆ RYZYKO ZAKAŻENIA HIV W PRAKTYCE
PIELĘGNIARSKIEJ, pod red. Anny Grajcarek, wyd. IV uzupełnione, Warszawa 1999.
Andrzej Gładysz, Jacek Juszczyk, ZAKAŻENIA HIV/AIDS – PORADNIK DLA
STOMATOLOGÓW, Volumed, Wrocław 1999.
165
Andrzej Gładysz, Jacek Juszczyk, Alina Dubik, PORADNICTWO PRZED- I POTESTOWE
DLA LEKARZA PIERWSZEGO KONTAKTU, wyd. II, Volumed, Wrocław 1999.
Dorota Rogowska-Szadkowska, SPOSOBY ZMNIEJSZANIA RYZYKA ZAKAŻENIA I
POSTĘPOWANIE PO KONTAKCIE Z WIRUSEM HIV, Ottonianum, Szczecin 1999.
ZAKAŻENIA HIV I AIDS W PRAKTYCE LEKARSKIEJ. PODRĘCZNIK DLA
STUDENTÓW MEDYCYNY I LEKARZY, pod red. Waldemara Haloty, Ottonianum,
Szczecin 1999.
FAKTY NA TEMAT HIV I AIDS DLA PIELĘGNIAREK I POŁOŻNYCH,
praca zbiorowa, Warszawa 2000.
Kazimiera Nosowska, PODSTAWY STERYLIZACJI I DEZYNFEKCJI W ZWALCZANIU
ZAKAŻEŃ SZPITALNYCH, wyd. II poprawione, Warszawa 2000.
OPORTUNISTYCZNE ZAGROŻENIA OSÓB ŻYJĄCYCH Z HIV/AIDS,
pod red. Danuty Prokopowicz, Wydawnictwo Ekonomia i Środowisko, Białystok 2000.
WSPÓŁCZESNE LECZENIE HIV I AIDS, pod red. Andrzeja Gładysza, Volumed, Wrocław
2000.
KIESZONKOWY PRZEWODNIK LECZENIA ZAKAŻEŃ HIV/AIDS, pod. red. Andrzeja
Gładysza, Termedia Wydawnictwa Medyczne, Poznań 2001.
Sławomir Majewski, Iwona Rudnicka, ZMIANY NA SKÓRZE I BŁONACH ŚLUZOWYCH
W PRZEBIEGU ZAKAŻENIA HIV I AIDS, Wydawnictwo Poznańskie, Poznań 2001.
KLINICZNE I PSYCHOSPOŁECZNE ASPEKTY ZAKAŻENIA HIV U KOBIET,
pod red. Tomasza Niemca, Warszawa 2001.
POSTĘPOWANIE ZAPOBIEGAWCZE I DIAGNOSTYCZNE W PRZYPADKU
ZAKAŻENIA HIV I ZACHOROWANIA NA AIDS, pod red. Marka Beniowskiego, Ireny
Głowaczewskiej, Jacka Juszczyka, wyd. IV uzupełnione i poprawione, Warszawa 2002.
ZAKAŻENIA – OBRAZ KLINICZNY, ROZPOZNANIE, LECZENIE, pod red. Danuty
Prokopowicz, Wydawnictwo Ekonomia i Środowisko, Białystok 2002.
LECZENIE OSÓB DOROSŁYCH ZAKAŻONYCH HIV. PORADNIK DLA LEKARZY I
LEKARZY STAŻYSTÓW, pod red. Doroty Rogowskiej-Szadkowskiej, Warszawa 2003.
Andrzej Lipnicki, Andrzej Piasek, Dorota Rogowska-Szadkowska, Grażyna Konieczny,
DIAGNOSTYKA ZAKAŻENIA HIV. WSKAZÓWKI DLA OSÓB PRACUJĄCYCH W
PUNKTACH ANONIMOWEGO TESTOWANIA, Warszawa 2003.
Magdalena Marczyńska, Małgorzata Szczepańska-Putz, PROBLEM
ZAKAŻONEGO HIV W OPIECE MEDYCZNEJ, Warszawa 2005.
166
DZIECKA
2. ULOTKI:
ZASADY POSTĘPOWANIA PO EKSPOZYCJI ZAWODOWEJ NA KREW I INNY
POTENCJALNIE INFEKCYJNY MATERIAŁ (IPIM), MOGĄCY ZAWIERAĆ HIV,
konsultacje merytoryczne teksu Andrzej Gładysz, Warszawa 2004.
3. PLANSZE:
Marek Beniowski, ZASADY POSTĘPOWANIA PO EKSPOZYCJI NA KREW I INNY
POTENCJALNIE INFEKCYJNY MATERIAŁ (IPIM), MOGĄCY ZAWIERAĆ HIV,
Warszawa 2001.
ZASADY POSTĘPOWANIA PO EKSPOZYCJI ZAWODOWEJ NA KREW I INNY
POTENCJALNIE INFEKCYJNY MATERIAŁ (IPIM), MOGĄCY ZAWIERAĆ HIV,
konsultacje merytoryczne teksu Andrzej Gładysz, Warszawa 2004.
4. FILMY EDUKACYJNE:
HIV I AIDS – WIEDZA W PIGUŁCE:
1. DROGI ZAKAŻENIA, 1999
2. PATOGENEZA I DIAGNOSTYKA ZAKAŻEŃ, 2000
3. ZMIANY KLINICZNE W PRZEBIEGU ZAKAŻENIA, 2000
PORADNICTWO PRZED I PO TEŚCIE, 2000
BHP W SŁUŻBIE ZDROWIA, 2000
III. Publikacje skierowane do młodzieży
1. KSIĄŻKI
Michael Brodman, John Thacker, Rachel Kranz, MITY O BEZPIECZNYM SEKSIE
A AIDS, wyd. II poprawione i uzupełnione, Elma Books, Warszawa 1999.
Barbara Daniluk-Kula, Maciej Lichoński, Monika Radzikowska, NA LUZIE O HIV I AIDS,
wyd. II poprawione, Warszawa 1999.
DRUGA STRONA WAKACJI ZIMOWYCH, Studio Poligraficzne Drukarnia, Warszawa
1999.
Michael Thomas Ford, 100 PYTAŃ I ODPOWIEDZI WOKÓŁ AIDS. PRZEWODNIK DLA
MŁODZIEŻY, Grupa IMAGE, Warszawa 1999.
Paweł Rosik SAC, DZIECI Z AIDS, Stowarzyszenie KARAN, Warszawa 1999.
Paweł Rosik SAC, WYBÓR NALEŻY DO CIEBIE. PORADNIK DLA MŁODZIEŻY O
AIDS, Stowarzyszenie KARAN, Warszawa 1999.
Grażyna Węglarczyk, BEZ RYZYKA, Ottoniianum, Szczecin 1999.
167
KOMIKS KONTRA AIDS, pod red. Dennisa Wojdy, Przemysława Truścińskiego, Jarosława
Składanka, Pozytyw, Warszawa 2002.
MALI PRZYJACIELE, Wydawnictwo Literka, Warszawa 2003.
ZAWSZE RAZEM, Wydawnictwo Poznańskie, Poznań 2003.
2. ULOTKI:
HIV/AIDS, Warszawa 1999.
Iwona Rudnicka, WIĘCEJ WIESZ – MNIEJ RYZYKUJESZ, Warszawa 2001.
Barbara Daniluk-Kula, Elżbieta Ciastoń-Przecławska, HIV NIE WYBIERA. JA MOGĘ,
Warszawa 2002.
Barbara Daniluk-Kula, Ewa Ankiersztejn, NIE IGRAJ Z MIŁOŚCIĄ, Warszawa 2002.
WIESZ JUŻ WSZYSTKO … , Warszawa 2003.
JAK MOŻESZ UNIKNĄĆ ZAKAŻENIA HIV, wydawnictwo Poznańskie, Poznań 2005.
2. FILMY EDUKACYJE:
ŻYJĘ BEZ RYZYKA AIDS, 2001
PROGRAMY EDUKACYJNE:
EDUKACJA I PREWENCJA HIV, 1999
HIV I AIDS – TO TAKŻE TWÓJ PROBLEM, 2000
HIV I INNE ZAKAŻENIA PRZENOSZONE DROGĄ PŁCIOWĄ, 2001
LOVE LINE, 2002
IV. Publikacje skierowane do różnych grup społecznych
1. KSIĄŻKI
Barbara Daniluk-Kula, Maciej Lichoński, Monika Radzikowska, NA SPOCZNIJ O HIV I
AIDS, wyd. II poprawione, Warszawa 1999.
Barbara Daniluk-Kula, Maciej Lichoński, Monika Radzikowska, HIV NIE WYROK?,
wyd. II poprawione, Warszawa 1999.
Tomasz Niemiec, CIĄŻA I HIV, Auxilium, Warszawa 1999.
Janusz Ślusarczyk, CHOROBY PRZENOSZONE DROGĄ PŁCIOWĄ – O TYM WARTO
WIEDZIEĆ, Grupa Image, Warszawa 1999.
Sarah W. Watstein, Karen Chandler, SŁOWNIK AIDS, Elma Books, Warszawa 1999.
ŻYĆ Z WIRUSEM …PORADNIK DLA OSÓB ŻYJĄCYCH Z HIV, pod red. Ireny
Głowaczowskiej, wyd. 3 poprawione i uzupełnione, Wydawnictwo Poznańskie, Poznań 1999.
168
Maria Rogalewicz, RYZYKUJESZ? NIE ŻYJ W NIEPEWNOŚCI!, Warszawa 2000.
Stephen A. Maisto, Mark Galizio, Gerard J. Connors, NARKOTYKI – ZAŻYWANIE I
NADUŻYWANIE, Katolicka Fundacja pomocy Osobom Uzależnionym i Dzieciom KARAN,
Warszawa 2000.
ZAKAŻENIE HIV I CHOROBA AIDS, praca zbiorowa, Elma Books, Warszawa 2001.
Elżbieta Ciastoń-Przecławska, INACZEJ? ALE RAZEM! RAZEM? ALE INACZEJ!,
Warszawa 2002.
Anna Marzec-Bogusławska, ZANIM WYBIERZESZ SIĘ W PODRÓŻ... POMYŚL O
ZDROWIU. PORADNIK, wyd. II poprawione, Wydawnictwo Poznańskie, Poznań 2002.
HIV/AIDS THE POLISH POLICY, praca zbiorowa, Warszawa 2003.
PYTANIA O ŻYCIE DO ŻYCIA, Steve Sjöquist, w przekładzie Jerzego Domaradzkiego,
Janiny Ludawskiej, Marty Prochwicz, Wydawnictwo Jacek Santorski & Co, Warszawa 2003.
PSYCHOTEST, CZYLI ANTOLOGIA DRAMATÓW O HIV/AIDS, pod red. Remigiusza
Grzeli, Warszawa 2004.
KRAJOWY PROGRAM ZAPOBIEGANIA ZAKAŻENIOM HIV, OPIEKI
ŻYJĄCYMI I CHORYMI NA AIDS NA LATA 2004-2006, Warszawa 2004.
NAD
ZAPOBIEGANIE HIV/AIDS W SZKOLE, wyd. II, Warszawa 2004.
ZAPOBIEGANIE HIV/AIDS I CHOROBOM PRZENOSZONYM DROGĄ PŁCIOWĄ.
EDUKACJA MŁODZIEŻY SZKOLNEJ. PORADNIK DLA TWÓRCÓW PROGRAMU
EDUKACYJNEGO, wyd. II poprawione, Warszawa 2004.
CO MUSISZ WIEDZIEĆ O HIV I AIDS BEZ WZGLĘDU NA TO, GDZIE MIESZKASZ I
PRACUJESZ, wyd. IV poprawione, Warszawa 2005.
TRAFIENI. 6 OPOWIADAŃ O AIDS, Wydawnictwo W.A.B., Warszawa 2005.
POROZMAWIAJMY O AIDS. WYBÓR SCENARIUSZY, pod. red. Iwony Krzyżanowskiej,
Wrocław 2005.
NAJWAŻNIEJSZE PYTANIA O HIV I AIDS, praca zbiorowa, Wydawnictwo Poznańskie,
Poznań 2005.
BIULETYN INFORMACYJNY KRAJOWEGO CENTRUM DS. AIDS „KONTRA”.
2. ULOTKI:
Elżbieta Ciastoń-Przecławska, Barbara Daniluk-Kula, TOLERANCJA, Warszawa 1999.
Tomasz Niemiec, CIĄŻA, HIV I TWOJE DZIECKO, Warszawa 1999.
169
Elżbieta Ciastoń-Przecławska, Barbara Daniluk-Kula, NIE ŻYJ W NIEPEWNOŚCI!,
Warszawa 2000.
Barbara Daniluk-Kula, PROFESJONALISTO! DEZYNFEKUJ, STERYLIZUJ..., Warszawa
2001.
Artur Lutarewicz, Bartłomiej Widawski, Joanna Winiarska, ZACHOWANIA SEKSUALNE
A RYZYKO ZAKAŻENIA HIV/AIDS, Warszawa 2002.
Dorota Rogowska-Szadkowska, SPRAWDŹ + CZY –, Warszawa 2002.
FOLDER O KRAJOWYM CENTRUM DS. AIDS, Warszawa 2002.
O ŻYCIU DECYDUJĄ CHWILE, Warszawa 2003.
JESTEŚCIE RAZEM. POROZMAWIAJCIE O AIDS. PRZESZŁOŚĆ BYWA GROŹNA,
Warszawa 2003.
ZRÓBMY TO. DZISIAJ, Warszawa 2003.
HIV ZA KRATKAMI, Warszawa 2003.
Maria Rogalewicz, ULOTKA DO OGÓŁU SPOŁECZEŃSTWA, Warszawa 2004.
PROBLEM AIDS NA PEWNO MNIE NIE DOTYCZY. PRAWDA. FAŁSZ, Warszawa
2004.
ABC zapobiegania AIDS, Warszawa 2005.
3. PLAKATY:
JESTEŚCIE RAZEM. POROZMAWIAJCIE O AIDS. PRZESZŁOŚĆ BYWA GROŹNA,
Warszawa 2003.
ZRÓBMY TO. DZISIAJ, Warszawa 2003.
PROBLEM AIDS NA PEWNO MNIE NIE DOTYCZY. PRAWDA. FAŁSZ, Warszawa
2004.
ABC zapobiegania AIDS, Warszawa 2005.
4. FILMY EDUKACYJE:
JAK STRACIĆ KOBIETĘ, PIENIĄDZE I ZDROWIE, 1999
MIAŁO BYĆ INACZEJ..., 2000
ŻYĆ Z HIV..., 2000
JESTEŚ JEDNYM Z NAS, 2002
170
V. Publikacje dotyczące wyników badań socjologicznych
1. KSIĄŻKI
Elżbieta Ciastoń-Przecławska, LEKARZE, PIELĘGNIARKI I PRACOWNICY SŁUŻB
SOCJALNYCH WOBEC WYBRANYCH ZAGADNIEŃ HIV I AIDS, Wydawnictwo
Poznańskie, Poznań 2000.
Zbigniew Izdebski, WIEDZA, PRZEKONANIA O HIV/AIDS W SPOŁECZEŃSTWIE
POLSKIM. ZACHOWANIA SEKSUALNE, Wydawnictwo Naukowe PWN, Warszawa
2000.
ZACHOWANIA SEKSUALNE KOBIET ŚWIADCZĄCYCH USŁUGI SEKSUALNE,
MĘŻCZYZN
HOMOSEKSUALNYCH
I
OSÓB
UZALEŻNIONYCH
OD
NARKOTYKÓW, pod red. Zbigniewa Izdebskiego, Organon, Zielona Góra 2000.
Anna Marzec-Bogusławska, WIEDZA, POSTAWY I PRZEKONANIA STUDENTÓW
POLSKICH AKADEMII MEDYCZNYCH WOBEC HIV I AIDS, Printmax, Warszawa
2002.
Zbigniew Izdebski, KWESTIE SPOŁECZNE I ZACHOWANIA SEKSUALNE W POLSCE
W ASPEKCIE PROBLEMATYKI HIV/AIDS, STUDIUM PORÓWNAWCZE 1997-2001,
Warszawa 2003.
ANALIZA DANYCH Z PUNKTÓW KONSULTACYJNO-DIAGNOSTYCZNYCH
WYKONUJĄCYCH TESTY W KIERUNKU HIV POŁĄCZONE Z PORADNICTWEM
OKOŁOTESTOWYM W LATACH 2001-2004, Warszawa 2005.
Opracowanie:
Ewa Ankiersztejn
Joanna Jankowska
171
WYBRANE INSTYTUCJE RZĄDOWE I ORGANIZACJE POZARZĄDOWE
WSPÓŁPRACUJĄCE Z KRAJOWYM CENTRUM DS. AIDS
1. INSTYTUCJE RZĄDOWE
Ministerstwo Zdrowia
ul. Miodowa 15, 00-952 Warszawa, tel. (+22) 634 96 00, e-mail: [email protected],
www.mz.gov.pl
Departament Zdrowia Publicznego
Tel. (+22) 634 94 85, fax (+22) 634 93 83
Krajowe Biuro ds. Przeciwdziałania Narkomanii
ul. Dereniowa 52/54, 02-776 Warszawa, tel. (+22) 641 15 01, fax (+22) 641 15 65,
e-mail: [email protected], http://www.narkomania.gov.pl/
Krajowe Biuro ds. Przeciwdziałania Narkomanii jest jednostką podlegającą Ministrowi
Zdrowia. Głównym celem Biura jest ograniczanie używania środków odurzających i
substancji psychoaktywnych oraz wdrażanie i koordynowanie krajowej polityki
przeciwdziałania narkomanii, zgodnie z ustawą z dnia 29 lipca 2005 r. o przeciwdziałaniu
narkomanii i Krajowym Programem Przeciwdziałania Narkomanii.
Państwowa Agencja Rozwiązywania Problemów Alkoholowych (PARPA)
ul. Szańcowa 25, 01-458 Warszawa, tel. (+22) 532 03 20; 532 03 25, 532 03 26, fax
(+22) 836 81 66, e-mail: [email protected], www.parpa.pl
PARPA jest agendą Ministerstwa Zdrowia zajmującą się przede wszystkim profilaktyką i
rozwiązywaniem problemów alkoholowych w Polsce. Główną strategią, na podstawie której
realizowane są zadania PARPY, jest ustawa z dnia 26 października 1982 r. o wychowaniu w
trzeźwości i przeciwdziałaniu alkoholizmowi oraz Narodowy Program Profilaktyki i
Rozwiązywania Problemów Alkoholowych.
Wojewódzka Stacja Sanitarno – Epidemiologiczna w Warszawie
ul. Żelazna 79, 00-875 Warszawa, tel. (+22) 620-90-01 do 06, fax (+22) 624-82-09,
e-mail: [email protected], http://www.wsse.waw.pl
Oddział Oświaty Zdrowotnej i Promocji Zdrowia
ul. Białobrzeska 26, 02-365 Warszawa, tel. (+22) 822 93 63, 822-28-41, fax (+22) 822 94
77, e-mail: [email protected]
Jednym z obszarów działalności Oddziału Oświaty Zdrowotnej WSSE jest zapobieganie
HIV/AIDS oraz kształtowanie właściwych postaw wobec osób żyjących z HIV i chorych na
AIDS, realizowane poprzez różne programy edukacyjno-informacyjne.
172
Mazowieckie Centrum Zdrowia Publicznego
ul. Czereśniowa 98, 02-456 Warszawa, tel. (+22) 863 03 20/21/22/23, fax (+22) 863 03 19,
e-mail: [email protected]
MCZP jest państwową jednostką budżetową. Zajmuje się gromadzeniem i przetwarzaniem
danych o stanie zdrowia ludności, promocją zdrowia. Ponadto prowadzi szkolenia, wydaje
publikacje takie, jak książki, broszury, ulotki itp. Realizuje analizy i badania nad
efektywnością funkcjonowania systemu opieki zdrowotnej.
Krajowy Konsultant w Dziedzinie Chorób Zakaźnych
dr n. med. Andrzej Horban
Wojewódzki Szpital Zakaźny, ul. Wolska 37, 01-201 Warszawa, tel. (+22) 33 55 225, fax
(+22) 33 55 226, e-mail: [email protected]
Krajowy Konsultant w Dziedzinie Epidemiologii
prof. dr hab. Andrzej Zieliński
Państwowy Zakład Higieny IN-B, ul. Chocimska 24, 00-791 Warszawa, tel. (+22) 54 21 204
(241), fax (+22) 54 21 327, e-mail: [email protected]
2. INSTYTUCJE MIĘDZYNARODOWE
Program Narodów Zjednoczonych ds. Rozwoju (UNDP)
al. Niepodległości 186, Warszawa, tel. (+22) 825 92 45, fax (+22) 825 49 58,
e-mail: [email protected], www.undp.org.pl
Adres do korespondencji: skr. poczt. 1, 02-514 Warszawa
UNDP jest jednostką Organizacji Narodów Zjednoczonych działającą na całym świecie na
rzecz tworzenia korzystnych lokalnych warunków dla rozwoju człowieka i społeczeństwa,
promując zmiany na lepsze i umożliwiając krajom wymianę doświadczeń, najlepszych
praktyk i zasobów. Jednym ze szczegółowych programów UNDP jest program walki
z epidemią HIV/AIDS, w ramach którego realizowane są różne projekty: coroczne kampanie
społeczne, szkolenia itp.
Biuro Wysokiego Komisarza Narodów Zjednoczonych do Spraw Uchodźców (UNHCR)
Aleja Róż 2, 00-566 Warszawa, tel. (+22) 628 69 30, fax (+22) 625 61 24,
e-mail: [email protected], http://www.unhcr.pl/
UNHCR działa na całym świecie i ma za zadanie udzielanie pomocy i wsparcia uchodźcom,
czyli osobom, które uciekły ze swojego kraju w wyniku uzasadnionej obawy przed
prześladowaniem z powodu swojej rasy, religii, narodowości, przekonań politycznych lub
przynależności do określonej grupy społecznej, i które nie mogą lub nie chcą do tego kraju
powrócić. Do zadań UNHCR należą m.in.: ochrona uchodźców przed łamaniem ich praw,
173
proponowanie trwałych rozwiązań ich problemów, koordynacja pomocy humanitarnej oraz
wsparcie i monitorowanie reintegracji uchodźców, którzy wrócili do swojego kraju.
Polski Czerwony Krzyż
Zarząd Główny ul. Mokotowska 14, 00-950 Warszawa, tel. (+22) 326 12 86, fax (+22) 628 41
68, e-mail: [email protected], www.pck.org.pl
Trzonem działalności Czerwonego Krzyża i Czerwonego Półksiężyca jest pomoc humanitarna
oraz promocja zdrowia, mająca na celu osiągnięcie takich celów, jak ochrona życia i zdrowia
oraz zapewnienie poszanowania praw człowieka, zwłaszcza podczas konfliktów zbrojnych i
w innych krytycznych sytuacjach. Ponadto, aktywizuje i koordynuje pracę wolontariuszy.
3. ORGANIZACJE POZARZĄDOWE
a) organizacje oferujące pomoc osobom żyjącym z HIV/AIDS
Fundacja Pomorski Dom Nadziei
ul. Rzączyńskiego 1 B lok. 18, 80-041 Gdańsk, tel. (+58) 306 75 36, fax (+58) 554 35 99,
e-mail: [email protected], www.domnadziei.org.pl
Pomorski Dom Nadziei jest organizacją o charakterze non-profit i nie prowadzi żadnej
działalności gospodarczej. Fundacja wspiera osoby zakażone HIV i chore na AIDS oraz
zmagające się z narkomanią, kreuje postawy obywatelskie mające na celu akceptację
społeczną i pomoc środowisku osób dotkniętych cierpieniem, chorobą i uzależnieniem.
Prowadzi szkolenia w zakresie edukacji i profilaktyki HIV/AIDS oraz narkomanii.
Górnośląskie Stowarzyszenie WSPÓLNOTA
ul. Zjednoczenia 10, 41-500 Chorzów, tel. (+32) 349-93-11, (+32) 349-93-13,
e-mail: [email protected]
Stowarzyszenie ma za zadanie wspieranie podstawowej działalności Ośrodka Diagnostyki i
Terapii AIDS, który jest jedyną tego typu placówką w województwie śląskim i ma na celu
podejmowanie wszelkich działań mających usprawnić opiekę medyczną nad osobami
dotkniętymi HIV/ AIDS, niesienie pomocy psychologicznej, społecznej i materialnej tym
osobom i ich rodzinom, a także szeroko pojętą profilaktykę AIDS. Stowarzyszenie ściśle
współpracuje z Programem Metadonowym w Chorzowie.
Ogólnopolska Sieć Osób Żyjących z HIV/AIDS "Sieć Plus"
ul. Modzelewskiego 63, 02-679 Warszawa, tel. (+22) 854 03 12, (+22) 844 77 10, fax (+22)
854 03 10, e-mail: [email protected], www.netplus.org.pl
Adres do korespondencji: skr. poczt. 20, 02-671 Warszawa
“Sieć Plus” prowadzi działania na rzecz osób żyjących z HIV/AIDS na terenie całego kraju w
zakresie: dostępu do leczenia, opieki medycznej, socjalnej, prawnej; przeprowadzania
szkoleń, działań integracyjnych, prowadzenia punktu informacyjnego, środowiskowych zajęć
174
grupowych; organizowania ogólnopolskich spotkań osób żyjących z HIV/AIDS; współpracy
z innymi instytucjami i organizacjami w Polsce, Europie i na świecie.
Polska Fundacja Pomocy Humanitarnej „Res Humanae”
ul. Piękna 64a, 00-672 Warszawa, tel./fax (+22) 626 86 59, (+22) 626 86 60, (+22) 626 86 61,
e-mail: [email protected], http://www.reshumanae.neostrada.pl/main.htm
„Res Humanae” zajmuje się szeroko pojętą opieką nad osobami żyjącymi z HIV i chorymi na
AIDS oraz realizacją projektów związanych z profilaktyką i edukacją społeczeństwa w tym
zakresie. Ponadto, do głównych celów fundacji należy propagowanie postaw humanitarnych
w społeczeństwie, ze szczególnym uwzględnieniem praw człowieka.
Społeczny Komitet ds. AIDS (SKA)
ul. Hoża 72/oficyna, 00-681 Warszawa, tel. (+22) 629 15 89, e-mail: [email protected],
www.skaids.org
Misją SKA jest rozwijanie informacji, edukacji, poradnictwa i opieki w związku z epidemią
HIV/AIDS i tym samym – ograniczanie indywidualnych i społecznych skutków epidemii.
Podstawowym zaś celem – kształtowanie racjonalnych zachowań indywidualnych i
społecznych wobec epidemii HIV/AIDS oraz wobec Osób Żyjących z HIV/AIDS. Podstawą
ich działalności jest edukacja skierowana do określonych grup społecznych i zawodowych,
samorządów lokalnych oraz kręgów opiniotwórczych.
Stowarzyszenie na rzecz Prewencji HIV/AIDS i Innych Chorób Przenoszonych Drogą
Płciową TADA
ul. Małkowskiego 9/2, 70-305 Szczecin, tel. (+91) 433 44 58, e-mail: [email protected],
www.tada.pl
TADA swoim zasięgiem obejmuje: Szczecin, Gdańsk, Zieloną Górę i Warszawę. Od blisko
10 lat pracuje z osobami marginalizowanymi społecznie, w tym charakteryzującymi się
ryzykownymi zachowaniami w kontekście HIV/AIDS i innych chorób przenoszonych drogą
płciową, np.: kobietami i mężczyznami prostytuującymi się, bi- i homoseksualistami oraz
młodzieżą. W kontakcie z potencjalnym klientem stosuje metodę bezpośredniego kontaktu
oraz pracę terenową popularnie określaną jako "streetwork".
Stowarzyszenie Solidarni „Plus”
Skr. poczt. 7, 77-300 Człuchów, tel./fax (+59) 83 234 13,
e-mail: [email protected], www.ekosz.republika.pl
Głównym celem statutowym Stowarzyszenia jest pomoc psychologiczna, socjalna, medyczna,
prawna osobom zakażonym wirusem HIV i chorym na AIDS, uzależnionym od środków
psychoaktywnych, bezdomnym. W Ośrodkach Stowarzyszenia realizowane są programy
reintegracji zawodowej i społecznej dla osób zagrożonych wykluczeniem społecznym oraz
wykorzystywana jest szeroko pojęta ekologia jako forma reintegracji i odbudowy systemu
wartości.
175
Stowarzyszenie Wolontariuszy "Bez granic"
ul. Młyńska 1, pok. 704/720, 40-098 Katowice, e-mail: [email protected],
http://bezgranic.free.ngo.pl/
„Bez granic” zajmuje się niesieniem pomocy osobom, którym grozi wykluczenie społeczne,
a w szczególności osobom żyjącym z HIV/AIDS, mniejszościom seksualnym, osobom
uzależnionym oraz świadczącym usługi seksualne i ich bliskim. Stowarzyszenie prowadzi
działalność edukacyjno-informacyjną, doradczą, konsultacyjną itp.
Stowarzyszenie Wolontariuszy na rzecz Dzieci „Mały Książę”
ul. Kamionkowska 49/15, 03-812 Warszawa, tel. (+22) 810 08 13,
e-mail: [email protected], www.dziecizaids.pl
Organizacja zajmująca się matkami i dziećmi zakażonymi i dotkniętymi HIV/AIDS, oferująca
pomoc w zakresie edukacji i opieki społecznej.
Stowarzyszenie Wolontariuszy wobec AIDS „Bądź z Nami”
ul. Tamka 37/56, 00-355 Warszawa, tel./fax (+22) 826 42 47, e-mail: [email protected],
http://swwaids.free.ngo.pl/
Stowarzyszenie prowadzi szeroką działalność, m.in. telefon zaufania, ośrodek wsparcia dla
osób żyjących z HIV/AIDS i ich rodzin, organizuje ogólnopolskie spotkania osób
z HIV/AIDS, wydaje czasopismo „Żyj pozytywnie” oraz prowadzi profilaktykę
środowiskową.
Stowarzyszenie Wolontariuszy Wobec HIV/AIDS "RAZEM"
ul. Jęczmienna 14, 87-100 Toruń, tel. 0 698 281 405, e-mail: [email protected],
www.swrazem.republika.pl
Działalność stowarzyszenia nastawiona jest z jednej strony na profilaktykę i edukację w
zakresie wiedzy o HIV i AIDS, a z drugiej na pomoc osobom żyjących z HIV i chorych na
AIDS.
Stowarzyszenie Wolontariuszy Wspierające Osoby Żyjące z HIV i Chore na AIDS "DA
DU"
ul. Broniewskiego 12, 71-460 Szczecin, tel. (+91) 454 24 50, e-mail: [email protected]
Podstawowym celem Stowarzyszenia jest udzielanie pomocy osobom żyjącym z HIV/AIDS,
oraz ich rodzinom i najbliższym poprzez: niesienie pomocy w sferze duchowej, moralnej,
psychicznej, społecznej i materialnej osobom z HIV/AIDS, podejmowanie działań
zmierzających do akceptacji i samoakceptacji chorych z AIDS, żyjących z HIV i ich bliskich,
profilaktykę i edukację w zakresie wiedzy o HIV/AIDS, tworzenie stacjonarnych ośrodków
176
wsparcia i informacji dla osób żyjących z HIV / AIDS i ich bliskich, prowadzenie Telefonu
Zaufania HIV/AIDS.
Towarzystwo Rozwoju Inicjatyw Społecznych „UNISON"
ul. Szybka 3/10, 50-421 Wrocław, tel./fax (+71) 342 14 13, e-mail: [email protected]
b) organizacje medyczne
Międzynarodowe Stowarzyszenie Studentów Medycyny IFMSA-Poland
ul. Oczki 5, 02-007 Warszawa, tel. (+22) 628 22 57, fax (+22) 628 83 06,
e-mail: [email protected], www.ifmsa.pl
IFMSA-Poland jest organizacją o celach niezarobkowych zrzeszającą studentów medycyny i
młodych lekarzy. Prowadzi takie programy jak: SCOME - Program Stały ds. Edukacji
Medycznej, SCOPE - Program Stały ds. Wymiany Wakacyjnej, SCOPH - Program Stały ds.
Zdrowia Publicznego, SCORA - Program Stały ds. Zdrowia Reprodukcyjnego i AIDS,
SCORE - Program Stały ds. Wymiany Naukowej, SCORP - Program Stały ds. Praw
Człowieka i Pokoju.
Polskie Towarzystwo Naukowe AIDS
ul. Wolska 37 (Wojewódzki Szpital Zakaźny), 01-201 Warszawa, tel. (+22) 335-52-25, fax
(+22) 335-52-26, email: [email protected], http://www.ptnaids.info
Polskie Towarzystwo Naukowe AIDS zrzesza specjalistów w zakresie leczenia i opieki nad
osobami żyjącymi z HIV/AIDS. Wydaje anglojęzyczny kwartalnik „HIV/AIDS Review”.
c) organizacje oferujące pomoc osobom uzależnionym
"AGAPE" Katolickie Stowarzyszenie Pomocy Osobom Uzależnionym
ul. Bernardyńska 5, 20-109 Lublin, tel. (+81) 534-38-87, fax (+81) 534-38-87,
e-mail: [email protected]
Działalność Stowarzyszenia jest realizowana przez szeroko rozumianą profilaktykę, leczenie,
rehabilitację i readaptację społeczną osób uzależnionych w ramach prowadzenia punktów
konsultacyjnych oraz innych form pomocy osobom uzależnionym i ich rodzinom.
Stowarzyszenie organizuje i prowadzi szkolenia dla różnych grup zawodowych z zakresu
zagadnień profilaktycznych (HIV/AIDS, przeciwdziałanie narkomanii, przemocy domowej i
inne). Dodatkową formą działalności jest prowadzenie specjalistycznej placówki opiekuńczo
– wychowawczej „AGAPE CLUB” w Lublinie.
Fundacja Na Rzecz Zapobiegania Narkomanii „MARATON”
Pl. Mieszka I nr 11, 67-200 Głogów, tel. (+76) 832-25-36, fax (+76) 832-25-36,
e-mail: [email protected],
177
"Maraton" działa na rzecz zapobiegania narkomanii, przede wszystkim skupia się na
organizacji zajęć profilaktycznych z dziećmi i młodzieżą. Główne cele i zadania fundacji to:
upowszechnianie wśród społeczeństwa wiedzy praktycznej i teoretycznej w zakresie
uzależnienia od środków zmieniających świadomość, wprowadzenie wiedzy teoretycznej i
osiągnięć praktycznych w zakresie zapobiegania HIV/AIDS, prowadzenie placówek
rehabilitacyjnych, pomoc socjalna, psychologiczna i terapeutyczna dla osób uzależnionych i
ich bliskich.
Krakowskie Towarzystwo Pomocy Uzależnionym
ul. św. Katarzyny 3, 31-063 Kraków, tel./fax (+12) 430 59 64, e-mail: [email protected],
http://www.ktpu.krakow.pl/
KTPU realizuje projekty profilaktyczne i terapeutyczne w celu integracji i doskonalenia
umiejętności osób zajmujących się takimi obszarami działania, jak przeciwdziałanie
narkomanii, wsparcie dla osób uzależnionych, zagrożonych uzależnieniem i ich rodzin,
resocjalizacja, profilaktyka uzależnień i profilaktyka zakażeń HIV i/lub HCV.
Stowarzyszenie MONAR
Rodzinna Poradnia Profilaktyki i Terapii MONAR WARSZAWA ul. Hoża 57, 00-681
Warszawa, tel. (+22) 628 41 46, fax (+22) 622 00 10, e-mail: [email protected],
www.monar.org.pl
Pierwszy ośrodek dla uzależnionych od narkotyków „Monar” został założony przez Marka
Kotańskiego w roku 1978. Od tego czasu powstało wiele ośrodków terapeutycznorehabilitacyjnych, domów i poradni diagnostyczno-ambulatoryjnych. Monar prowadzi
również wiele akcji profilaktycznych.
Towarzystwo Rodzin i Przyjaciół Dzieci Uzależnionych „Powrót z U”
Zarząd Główny ul. Dziennikarska 11, 01-605 Warszawa, tel. (+22) 839 03 83,
e-mail: [email protected]
Powrót z U tworzy zespół profesjonalistów z dziedzin takich, jak: psychologia, psychoterapia,
terapia uzależnień, psychiatria, pedagogika. Stosuje systemowe podejście wobec: narkomanii,
agresji, przemocy i zachowań dewiacyjnych, negatywnych w odczuciu jednostki i grupy.
Skupia rodziców, którzy poszukują i oczekują pomocy względem rozwiązania swoich
najbliższych problemów. Działa w autorskich centrach, poradniach, punktach
konsultacyjnych i środowiskowych.
d) organizacje prowadzące działalność edukacyjną
Fundacja Homo Homini im. Karola de Foucauld
ul. Ks. Popiełuszki 43, 30-898 Kraków; tel./fax (+12) 658 49 74,
e-mail: [email protected], www.homohomini.org
178
Działalność Fundacji polega na podejmowaniu działań mających na celu wsparcie rodziców,
dzieci, nauczycieli w obszarze wychowawczym i profilaktycznym. Fundacja współpracuje
z wieloma instytucjami rządowymi i samorządowymi oraz organizacjami pozarządowymi na
terenie całego kraju, a także z organizacjami zagranicznymi. Realizuje takie projekty, jak:
psychologiczna pomoc indywidualna, seminaria, szkolenia, konferencje, kampanie
profilaktyczno-edukacyjne dla różnych odbiorców.
Polskie Towarzystwo Oświaty Zdrowotnej
Zarząd Główny ul. Karowa 31, 00-324 Warszawa, tel. (+22) 635 29 45, tel./fax (+22) 826 82
36, e-mail: [email protected], http://www.ptoz.org.pl/
W ramach swojej działalności PTOZ realizuje na terenie całego kraju programy
profilaktyczno-edukacyjne, wydaje materiały informacyjne i pomoce dydaktyczne, prowadzi
działania mające na celu promocję zdrowia skierowaną do różnych grup docelowych oraz
współpracuje z zakładami opieki zdrowotnej, szkołami i innymi lokalnymi i regionalnymi
instytucjami.
e) organizacje skierowane do kobiet/rodzin
Federacja ds. Kobiet i Planowania Rodziny
Nowolipie 13/15, 00-150 Warszawa, tel./fax (+22) 635 93 95, (+22) 887 81 40,
e-mail: [email protected], www.federa.org.pl
Telefon Zaufania (+22) 635 93 92 - od poniedziałku do piątku w godz.: 16.00 - 20.00
Organizacja działa na rzecz praw reprodukcyjnych kobiet, w szczególności prawa
do świadomego macierzyństwa, poprzez promocję i obronę prawa do oświaty seksualnej,
antykoncepcji, badań prenatalnych i bezpiecznego, legalnego przerwania ciąży, a także
poprzez działanie na rzecz respektowania praw pacjentek, w tym prawa do odpowiednich
świadczeń medycznych.
Fundacja Przeciwko Handlowi Kobietami “La Strada”
Skr. poczt. 5, 00-956 Warszawa 10, tel. (+22) 628 99 99, fax (+22) 622 19 85,
e-mail: [email protected], http://www.strada.org.pl/
Grupa polskich aktywistów, która skupia swoje działania głównie na osobach sprzedających
usługi seksualne, ale także na problemie handlu kobietami. Organizacja ta zapewnia wymianę
wiedzy i doświadczeń oraz szeroką różnorodność szkoleń.
Towarzystwo Rozwoju Rodziny
Zarząd Główny ul. Sewerynów 4, 00-331 Warszawa, tel. (+22) 828 61 91, fax (+22) 828 61
92, e-mail: [email protected], www.trr.org.pl
Towarzystwo Rozwoju Rodziny oferuje edukację, szkolenia i poradnictwo. Zagadnienia
związane z planowaniem rodziny wprowadza się poprzez edukację seksualną w szkołach,
179
szkolenia dla edukatorów, poradnictwo w ośrodkach stowarzyszenia i w specjalistycznych
przychodniach.
f) organizacje skierowane do osób homo- i biseksualnych
Stowarzyszenie Lambda Warszawa
ul. Hoża 50/40, 00-682 Warszawa, tel. (+22) 628 52 22, e-mail: [email protected],
www.lambda.org.pl
Lambda jest organiacją skupiającą osoby homo- i biseksualne. Celem organizacji jest
działanie na rzecz akceptacji i samoakcpetacji osób homoseksualnych oraz ochrony praw
człowieka i równouprawnienia osób homoseksualnych. Jednym z zadań jest promocja
zachowań, dzięki którym można uniknąć zakażenia HIV.
g)
organizacje działające na rzecz osób niepełnosprawnych
Fundacja „ARKA”
ul. Kopernika 37, 90-552 Łódź, tel. 0-42 637-55-59, fax 637-55-59,
e-mail: [email protected], http://arka.clan.pl/
Fundację powołała grupa osób, która swoje życie zawodowe związała z pracą z ludźmi
uzależnionymi. Prowadzi stacjonarny ośrodek leczenia uzależnień, trzy hostele dla osób, które
ukończyły leczenie, program terapii ulicznej oraz programy szkoleniowe. Szkoli różne grupy
społeczne i zawodowe w obszarze profilaktyki uzależnień i HIV/AIDS. Kolejnym nurtem ich
działalności jest pomoc dzieciom i młodzieży zagrożonej uzależnieniem w ramach projektu
"Słoneczna Ulica".
h)
inne
Śląskie Forum Organizacji Socjalnych „KAFOS”
al. Korfantego 2, 40-004 Katowice, tel. (+32) 201-02-67, fax (+32) 201-02-67,
e-mail: [email protected], http://free.ngo.pl/kafos/
Organizacja ta jest związkiem stowarzyszeń i innych osób prawnych, działających w sferze
socjalnej w województwie śląskim, nastawionych na pomoc charytatywną.
Poradnia Internetowa HIV i AIDS:
www.aids.gov.pl
Zielona Linia AIDS
(+22) 621 33 67
poniedziałek, środa : 13.00 – 18.00
wtorek, czwartek, piątek : 10.00 – 16.00
Ogólnopolski Całodobowy Telefon (+22) 692 82 26
Opracowała:
Katarzyna Gajewska
180
181