ANNALES
UNIVERSITATIS MARIAE CURIE -SKŁODOWSKA
LUBLIN - POLONIA
VOL.LX, SUPPL. XVI, 7
SECTIO D
2005
Oddział Kliniczny Kliniki Neurotraumatologii
Szpitala Uniwersyteckiego w Krakowie
MARTA PRZYBYCIEŃ, ELŻBIETA WIERZBIŃSKA,
IRENA PACHOLARZ, LIDIA DANIEL
The estimation of intracranial pressure (ICP) and jugular bulb blood
saturation (SjO2) in patient with head injury after cardiac arrest
Ocena zmian ciśnienia wewnątrzczaszkowego (ICP) i utlenowania mózgowia (SjO 2)
u chorego z urazem głowy po zatrzymaniu krążenia
CIŚNIENIE WEWNĄTRZCZASZKOWE I UTLENOWANIE MÓZGOWIA
U CHORYCH PO CIĘŻKIM URAZIE CZASZKOWO-MÓZGOWYM
Prawidłowe postępowanie personelu lekarsko-pielęgniarskiego z chorym po urazie czaszkowo –
mózgowym ma na celu ograniczenie rozwoju zmian wtórnych.. Dostępne metody monitorowania
parametrów objętościowo - ciśnieniowych i metabolicznych mózgowia u pacjentów z urazem głowy,
pozwalają na wczesną ocenę ich zmian i muszą być stale nadzorowane przez wysoko kwalifikowany
personel medyczny, szczególnie pielęgniarski. Zespół ten musi posiadać obszerną wiedzę nie tylko z
zakresu neurochirurgii, ale także anestezjologii, a szczególnie intensywnej terapii. Profesjonalizm,
zdolność przewidywania i szybkość podejmowania decyzji doświadczonej pielęgniarki może
przyczynić się do wczesnego wykrycia rozwijających się zmian wtórnych. Odpowiednie postępowanie
terapeutyczne może z znacznym stopniu ograniczyć te zmiany, a miarą prawidłowego działania będzie
ilość ubytków neurologicznych występujących u pacjenta po zakończeniu leczenia.
Rozległość urazu mózgu zależy głównie od dwóch czynników: rodzaju i ciężkości urazu
pierwotnego oraz rozległości i głębokości uszkodzenia wtórnego. Na pierwotne uszkodzenia mózgu,
które powstają w chwili urazu nie mamy żadnego wpływu. Podstawowym zadaniem jest zapobieganie
i leczenie wtórnego uszkodzeń. Jego źródłem są czynniki pochodzenia pozaczaszkowego jak :
hipoksja, hipotonia, hiperkapnia, hiperglikemia, hipoglikemia, niedokrwistość, oraz czynniki
pochodzenia wewnątrzczaszkowego: krwiaki , obrzęk mózgu, zapalenie opon mózgowych, ropień
mózgu.
Podstawą wtórnego uszkodzenia mózgowia jest niedokrwienie, w trakcie którego dochodzi do
obniżenia całkowitego bądź regionalnego przepływu krwi ( CBF – cerebral blood flow ). poniżej
progu ischemicznego (18 – 20 ml/100g/min). Najważniejszą przyczyną niedokrwienia mózgu w ostrej
fazie jest obniżenie ciśnienia tętniczego. Za poziom krytyczny przyjmuje się ciśnienie tętnicze
skurczowe < 90 mm Hg. Wartości średniego ciśnienia tętniczego - pomiar metodą krwawą przez
kaniulę wprowadzoną do tętnicy promieniowej ( MAP – mean arteria pressure ) – poniżej 70 mm Hg
koreluje z obniżeniem CBF i jest źródłem niepomyślnych wyników leczenia. [ 1 ].
Innym czynnikiem generującym niebezpieczeństwo niedokrwienia mózgu jest nadciśnienie
wewnątrzczaszkowe, którego wartość prawidłowa mieści się w granicach 4 – 12 mmHg, ( ICP –
intracranial pressure ). Wysokie ciśnienie śródczaszkowe, przekraczające 20 mmHg powoduje znaczne
obniżenie ciśnienia przepływu mózgowego ( CPP – cerebral perfusion pressure, CPP = MAP – ICP).
Wartości CPP < 70 mmHg są złym czynnikiem prognostycznym. [ 1 ].
184
We wczesnym okresie ciężkiego urazu czaszkowo – mózgowego na pogorszenie ukrwienia mózgu
wskazują badania saturacji żylnej krwi mózgowej (SjO2), mierzonej w opuszce żyły szyjnej, najlepiej
po stronie urazu. Wartości SjO2 < 55 % stwarzają potencjalne zagrożenie niedokrwieniem, natomiast
wartości SjO2< 40 % sugerują niebezpieczeństwo głębokiego niedokrwienia ). [ 6 ].
Przyczyną ogniskowego obniżenia CBF może być także kurcz naczyniowy, występujący u
pacjentów z pourazowym krwawieniem podpajęczynówkowym .Źródłem niedotlenienia mózgu jest
hipoksemia, która jest powodem obniżenia ciśnienia cząstkowego tlenu we krwi tętniczej. Wartości
graniczne, które mogą być przyczyną niedotlenienia to: PaO2 < 60 mmHg, lub SaO2 < 90%.
Hipoksemia może być pochodzenia ośrodkowego lub płucnego. Pierwotne pourazowe uszkodzenie
pnia mózgu może powodować zaburzenia rytmu i toru oddechowego. Przyczyną hipoksemii
pochodzenia płucnego może być np. niedrożność dróg oddechowych. [ 1 ].
ZAPOBIEGANIE WTÓRNEMU USZKODZENIU MÓZGOWIA
Podstawowym zadaniem leczenia chorych po ciężkim urazie czaszkowo – mózgowym jest
prewencja urazu wtórnego na każdym etapie leczenia, także w okresie przedszpitalnym, a powinna
opierać się na:
1. Zapewnieniu prawidłowej wymiany gazowej
prawidłowego utlenowania krwi tętniczej :
PaO2 > 100 mmHg, SaO2 > 95 %
prawidłowego stężenia dwutlenku węgla we krwi tętniczej:
PaCO2 25 – 35 mmHg
2. Zapobieganiu hipotensji: utrzymywanie MAP > 90 mmHg
3. Utrzymywaniu ICP < 20 mmHg; CPP > 70 mmHg
4. Zapobieganiu wysokiej temperaturze ciała
5. Utrzymywaniu prawidłowej glikemii
6. Profilaktyce przeciwdrgawkowej
Postępowanie terapeutyczne u pacjentów po ciężkim urazie czaszkowo – mózgowym opierać się
powinno na prawidłowej interpretacji monitorowanych parametrów, które gwarantują kontrolę
dynamiki zmian objętościowo – ciśnieniowych i metabolicznych mózgowia oraz adekwatne
postępowanie terapeutyczne. W tej grupie wskazane jest monitorowanie następujących parametrów:
ciągłe monitorowanie tętna,
ciągłą rejestrację ekg,
ciągły pomiar ciśnienia tętniczego metodą krwawą,
ciągły pomiar ciśnienia wewnątrzczaszkowego
wyliczaną wartość ciśnienia perfuzyjnego mózgu, jako różnicy między średnim ciśnieniem
tętniczym a ciśnieniem wewnątrzczaszkowym,
pomiar ośrodkowego ciśnienia żylnego,
ciągły pomiar końcowo – wydechowego pCO2 za pomocą kapnografu
ciągły pomiar SjO2
ciągły pomiar temperatury ciała
stałe monitorowanie parametrów wentylacji: objętości oddechowej, częstości oddechów, stężenie
tlenu w mieszaninie wdechowej FiO2,
185
Obserwacja zmian ciśnienia parcjalnego CO2 w surowicy krwi (za pomocą pomiarów
gazometrycnych) ma kluczowe znaczenie przy strategii leczenia zwłaszcza w pierwszych dwóch
dniach. Naczynia mózgowe są bardzo wrażliwe na zwiększony poziom CO2 w surowicy krwi, co
skutkuje ich rozszerzeniem i wzrostem ICP. Z kolei nadmierny spadek dwutlenku węgla jest
przyczyną nadmiernego obkurczenia się nieuszkodzonych naczyń, co grozi wystąpieniem znacznego
upośledzenia ukrwienia i zawałem. Odpowiednia obserwacja końcowo wydechowego stężenia CO2 i
częste pomiary jego ciśnienia parcjalnego w surowicy krwi są punktem wyjścia dla odpowiedniej
terapii sztuczną wentylacją.
Istotne znaczenie w opiece pielęgniarskiej nad chorym po ciężkim urazie czaszkowo – mózgowym
jest utrzymanie głowy w pozycji prostej w stosunku do tułowia, bez jej skręcania, przyginania lub
odginania, gdyż może to być przyczyną wzrostu ICP z następowymi zaburzeniami przepływu krwi i
obniżeniem CPP.
U pacjentów z prawidłowym ICP i niskim ciśnieniem tętniczym korzystny wpływ na CPP może
mieć płaskie ułożenie ciała. Dlatego ułożenie chorych po ciężkim urazie głowy w pozycji uniesionej
do 30 – 40 o bez monitorowania CPP nie może być uznane za standardowe, jest ono uzasadnione tylko
u pacjentów z cechami ciasnoty wewnątrzczaszkowej w obrazie tomografii komputerowej (TK) oraz
prawidłowym ciśnieniem układowym tj. MAP > 90 mmHg. Umiarkowany stopień uniesienia głowy
15–30o zapewnia obniżenie ciśnienia śródczaszkowego bez współistniejącego upośledzenia czynności
hemodynamicznej. Wysokie ułożenie ( powyżej 40 o ) górnej połowy ciała może stwarzać ryzyko
znacznego obniżenia przepływu mózgowego. Istotne jest również proste ustawienie głowy w stosunku
do reszty ciała w pozycji na boku.
Utrzymanie prawidłowego poziomu glukozy w surowicy krwi jest gwarantem niezaburzonych
przemian metabolicznych komórki nerwowej. Wiadomo, że hipoglikemia, jako źródło niedoboru
podstawowego czynnika energetycznego dla przemian metabolicznych mózgowia, prowadzi do
upośledzenia funkcji neuronu. Z kolei nadmiar glukozy w surowicy krwi, przy ograniczonym dostępie
czy przyswajaniu tlenu, prowadzi do zmian toru metabolicznego na beztlenowy, z produkcją
mleczanów. Tym samym pogłębia funkcjonowanie już uszkodzonych komórek nerwowych. Częsty
pomiar przy łóżku chorego pozwala na pełną kontrolę poziomu glukozy w surowicy krwi i
natychmiastową reakcję na jej wzrost lub spadek.
Stała kontrola i obniżenie podwyższonej temperatury ciała wpływa na ograniczenie
zapotrzebowania przemian metabolicznych neuronów na tlen. Za pomocą środków farmakologicznych
i metod fizykalnych staramy się utrzymać normotermię, a w przypadku znacznego wzrostu ICP dalsze,
umiarkowane obniżenie temperatury ciała.
Czas odłączenia chorego od respiratora podczas toalety drzewa oskrzelowego nie powinien
przekraczać 30 sekund. Przed zabiegiem u pacjentów z granicznymi wartościami SaO2 i/ lub PaO2
celową jest kilkuminutowa wentylacja 100% tlenem. Wskazane także jest pogłębienie sedacji i
podanie dodatkowo środka przeciwbólowego na czas wykonywania tych czynności.
Monitorowanie proponowanych parametrów pozwala na obserwację dynamiki tych zmian i
wdrożenie odpowiedniego leczenia, które w znaczący sposób zmniejsza ryzyko tych powikłań.
Wiedza i doświadczenie personelu pielęgniarskiego, dbałość o uzyskanie wiarygodnych pomiarów,
precyzję wykonywanych badań oraz prawidłowa interpretacja uzyskanych wyników – to podstawowe
elementy składowe opieki, stwarzające szansę przeżycia chorego.
Ocena ICP, SjO2 oraz etCO2 i Map u chorych z ciężkim urazem głowy po zatrzymaniu krążenia –
opis przypadku.
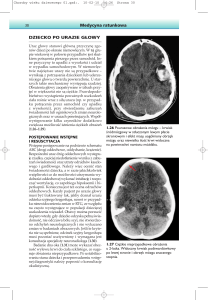
Pacjent ST lat 56 mężczyzna przyjęty do oddziału intensywnej terapii 7 godzin po urazie
czaszkowo – mózgowym w wyniku wypadku komunikacyjnego. Do Kliniki Neurotraumatologii
przywieziony w stanie bardzo ciężkim, nieprzytomny, sztucznie wentylowany, z 5pkt wg GCS. W
obrazie TK stwierdzono: uraz mózgu, obrzęk mózgu, krwiak w obrębie pnia mózgu. W wywiadzie
nadciśnienie tętnicze, stan po przebytym zawale serca 4 lata wcześniej , choroba niedokrwienna serca
oraz choroba wrzodowa dwunastnicy.
W trakcie hospitalizacji w oddziale intensywnej terapii, w trzeciej dobie leczenia, doszło do
nagłego zatrzymania krążenia. W trakcie zabiegów reanimacyjnych obserwowaliśmy zmiany ciśnienia
tętniczego krwi, ciśnienia wewnątrzczaszkowego, saturacji krwi żylnej w opuszce żyły szyjnej,
ciśnienia perfuzyjnego mózgu oaz końcowo-wydechowego stężenia dwutlenku węgla. Obserwowane
zmiany przedstawiono na kolejnych rycinach.
186
21
.5
4
21
.5
9
22
.0
4
22
.0
9
22
.1
2
22
.1
6
22
.2
1
22
.2
6
22
.3
1
22
.3
6
22
.4
1
22
.4
6
22
.5
1
22
.5
6
23
.0
1
23
.0
6
23
.1
1
23
.1
6
23
.2
1
23
.2
6
23
.3
1
23
.3
6
23
.4
1
23
.4
6
23
.5
1
23
.5
6
Wartość (mmHg,%)
21
.5
4
21
.5
9
22
.0
4
22
.0
9
22
.1
2
22
.1
6
22
.2
1
22
.2
6
22
.3
1
22
.3
6
22
.4
1
22
.4
6
22
.5
1
22
.5
6
23
.0
1
23
.0
6
23
.1
1
23
.1
6
23
.2
1
23
.2
6
23
.3
1
23
.3
6
23
.4
1
23
.4
6
23
.5
1
23
.5
6
Wartość (mmHg,%)
MAP
200
180
160
140
120
100
80
60
40
20
0
Czas
M AP
Rycina 1. Zmiany wartości MAP u chorego ST przed, w trakcie i po zatrzymaniu krążenia
ICP
180
160
140
120
100
80
60
40
20
0
Czas
ICP
Rycina 2. Zmiany wartości ICP u chorego ST przed, w trakcie i po zatrzymaniu krążenia
187
188
23.59
23.55
23.51
23.47
23.43
23.39
23.35
23.31
23.27
23.23
23.19
23.15
23.11
23.07
23.03
22.59
22.55
22.51
22.47
22.43
22.39
22.35
22.31
22.27
22.23
22.19
22.15
22.12
22.10
22.06
22.02
21.58
21.54
Wartość (mmHg,%)
23.59
23.55
23.51
23.47
23.43
23.39
23.35
23.31
23.27
23.23
23.19
23.15
23.11
23.07
23.03
22.59
22.55
22.51
22.47
22.43
22.39
22.35
22.31
22.27
22.23
22.19
22.15
22.12
22.10
22.06
22.02
21.58
21.54
Wartość (mmHg,%)
SjO2
100
90
80
70
60
50
40
30
20
10
0
Czas
SjO2
Rycina 3. Zmiany wartości SjO2 u chorego ST przed, w trakcie i po zatrzymaniu krążenia
CPP
160
140
120
100
80
60
40
20
0
Czas
CPP
Rycina 4. Zmiany wartości CPP u chorego ST przed, w trakcie i po zatrzymaniu krążenia
et CO2
40
35
Wartość (mmHg, %)
30
25
20
15
10
5
23.59
23.55
23.51
23.47
23.43
23.39
23.35
23.31
23.27
23.23
23.19
23.15
23.11
23.07
23.03
22.59
22.55
22.51
22.47
22.43
22.39
22.35
22.31
22.27
22.23
22.19
22.15
22.12
22.10
22.06
22.02
21.58
21.54
0
Czas
et CO2
Rycina 5. Zmiany wartości et CO2 u chorego ST przed, w trakcie i po zatrzymaniu krążenia
200
180
160
Wartość (mmHg,%)
140
120
100
80
60
40
20
24.00
23.57
23.54
23.51
23.48
23.45
23.42
23.39
23.36
23.33
23.30
23.27
23.24
23.21
23.18
23.15
23.12
23.09
23.06
23.03
23.00
22.57
22.54
22.51
22.48
22.45
22.42
22.39
22.36
22.33
22.30
22.27
22.24
22.21
22.18
22.15
22.10
22.12
22.09
22.06
22.03
22.00
21.57
21.54
0
Czas
M AP
ICP
CPP
SjO2
et CO2
Rycina 6. Zmiany wartości MAP, ICP, CPP, SjO2, et CO2 u chorego ST przed, w trakcie i po
zatrzymaniu krążenia
Z zamieszczonych powyżej rycin możemy wnioskować, że po10 minutowych zabiegach
reanimacyjnych, prowadzonych zgodnie z wytycznymi resuscytacji krążeniowo – oddechowo –
mózgowej, i 45 minutach od zatrzymania krążenia, u chorego po ciężkim urazie czaszkowo –
mózgowym nastąpiła normalizacja wartości MAP, ICP, CPP, SjO2, CO2.
WNIOSKI
1. Ocena parametrów ciśnieniowych ( ICP ) i utlenowania (SjO2 ) mózgowia u chorych z ciężkim
urazem głowy pozwala na leczenie, które zmniejsza lub ogranicza rozwój urazu wtórnego.
189
2. Wiedza i profesjonalizm pielęgniarki jest czynnikiem składowym całego procesu leczenia chorych
po urazie czaszkowo – mózgowym.
3. Po 45 minutach od momentu zatrzymania krążenia. u pacjenta ST doszło do normalizacji
parametrów MAP, ICP, CPP, SjO2, et CO2.
PIŚMIENNICTWO
1. Aarabi B., Eisenberg H., Murphy K. et al: Traumatic brain injury: management and conplications.
Textbook of Neurointensive Care. Philadelphia, 2004; 771-787
2. Bullock R., Chesnut RM., Clifton G. Et al: Management and prognosis of severe traumatic brain
injury, 2nd ed. Brain Trauma Fundation American Association of Neurologic Surgeons, 2000.
3. Ferber J., Tyrak J., Duda I., Moskała M., Smereka J.: Wytyczne leczenia zachowawczego
ciężkich urazów czaszkowo – mózgowych u dorosłych. Wydawnictwo Medyczne Urban & Partner, Wrocław 2003.
4. Manley G., Knudson MM., Morabito D., Damron S. Et al: Hypotension, hypoxia and head injury:
Frequency, duration and consequences. Arch Surg 2001; 136: 1118-1123.
5. Metz C., Holzschuh M., Bein T., Woertgen C., Rothoerl R., Kallenbach B.,Taeger K., Brawanski
A. Monitoring of cerebral metabolism in jugular bulb: reliability of unilateral measurements in severe head injury. J Cereb Blood Flow Metab. 1998; 332343
6. Tyrak J. , Gościński I., Moskała M.,Andres J.: Monitorowanie saturacji krwi żylnej i stężenie
mleczanów w opuszce żyły szyjnej u chorych po ciężkim urazie. Medycyna praktyczna.
Neurotraumatologii 1/1999, 74 – 76.
STRESZCZENIE
Opieka nad chorym po ciężkim urazie czaszkowo-mózgowym ma na celu ograniczenie zmian
wtórnych, które mogą powstać na każdym etapie hospitalizacji chorego. Dobór odpowiedniego
monitorowania i prawidłowa interpretacja parametrów ciśnieniowych i metabolicznych mózgowia,
które mają charakter dynamiczny, może w znacznym stopniu te zmiany ograniczyć. Nasza praca
uwzględniła zmiany ciśnienia wewnątrzczaszkowego, saturacji krwi żylnej opuszkowej, ciśnienia
perfuzyjnego mózgu oraz zmian ciśnienia parcjalnego CO2 w powietrzu wydychanym i saturacji krwi
tętniczej w czasie i po zatrzymaniu krążenia. Wdrożone zabiegi resuscytacyjne oraz prawidłowa
interpretacja dynamicznych zmian obserwowanych parametrów umożliwiła wdrożenie odpowiedniego
postępowania terapeutycznego. Po 10 minutowych zabiegach reanimacyjnych i 45 minutach od
zatrzymania krążenia, u chorego po ciężkim urazie czaszkowo-mózgowym, uzyskano normalizację
badanych parametrów do wartości prawidłowych. Słowa kluczowe: uraz głowy, ciśnienie
wewnątrzczaszkowe, saturacja krwi opuszkowej, zatrzymanie krążenia
SUMMARY
The aim of the care of patient after cranio-cerebral injuries is the profilaxis of secendary brain injuries, which could occur on each stage of management. The appropriate monitoring and interpretation
of dynamic changes of pressure and metabolic factors could diminish secendary changes. The authors
show changes of intracranial pressure, jugular bulb blood saturation, perfusion pressure and partial
pressure of carbon dioxide in expiratory air and arterial blood saturation before and after cardiac arrest.
Appropriate 10 min. resuscitation and proper interpretation of observed changes and administered
treatment enabled to gain after 45 min after cardiac arrest normalisation of investigated parameters to
normal range. Key-words: head injury, intracranial pressure, saturation of jugular bulb blood, cardiac
arrest
190