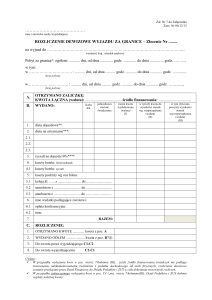
Port dożylny - użytkowanie
Bartosz Kudliński
W oparciu o wytyczne :
PSPO – Polskie Stowarzyszenie Pielęgniarek Onkologicznych
PKDN – Polski Klub Dostępu naczyniowego
W współpracy z firma BBraun
Procedura zakładania igły do portu
•
•
•
•
•
•
•
Przygotowanie zestawu do wkłucia:
jałowe rękawiczki,
jałowe narzędzie do mycia okolicy portu – pęseta,
środek dezynfekcyjny,
jałowe gaziki,
Folia opatrunkowa
strzykawka 10 ml wypełniona roztworem soli
fizjologicznej,
• igła do nakłuwania portu naczyniowego z wypełnionym
drenem roztworem NaCl 0,9%,
• pojemnik na odpadki.
Procedura zakładania igły do portu
Poinformuj pacjenta o celu i sposobie wykonania wkłucia igły
Uzyskaj świadomą zgodę pacjenta na wykonanie tej czynności
Zapoznaj się z dokumentacją użytkowania portu
(ustal, czy oraz w jakiej objętości zastosowany został korek
heparynowy lub inna substancja zabezpieczająca)
Wygodnie posadź lub połóż pacjenta, zapewnij swobodny
dostęp do okolicy umiejscowienia portu
Wizualnie oceń skórę w miejscu lokalizacji portu oraz wzdłuż
cewnika pod kątem objawów zakażenia i innych zmian
skórnych; wyklucz objawy zakrzepicy – obrzęk ręki, szyi, twarzy
Wykonanie wkłucia
• mycie i dezynfekcja rąk,
• założenie sterylnych rękawiczek,
• odkażanie skóry w okolicy portu poprzez trzykrotne
przemycie środkiem dezynfekcyjnym,
• PKDN zaleca ponowna zmianę rękawiczek sterylnych
• dokonanie lokalizacji portu poprzez uchwycenie jego
brzegów kciukiem i palcem wskazującym,
• wkłucie igły w środku odległości pomiędzy palcami, w
kierunku prostopadłym do miejsca wkłucia
Wytyczne PKDN 2015/2016
• W celu zdezynfekowania skóry zalecane jest trzykrotne
przetarcie gazikiem nasączonym środkiem dezynfekcyjnym
obszaru o średnicy ok. 8cm ze środkiem nad membraną
portu.
• Dopuszczalne jest także użycie preparatów w spray’u, ale
należy zwrócić uwagę na ryzyko aspiracji wytworzonego
aerozolu zarówno przez pacjentów, jak i personel medyczny
• Do dezynfekcji skóry zalecane jest stosowanie 70%
roztworu etanolu z chlorheksydyną lub octenidyną
• Czas kontaktu środka dezynfekcyjnego ze skórą nie
powinien być krótszy niż 30 sekund
• W celu zapewnienia aseptyki podczas procedury nakłucia
portu zalecamy zastosowanie sterylnego obłożenia
Wytyczne PKDN 2015/2016
• Zestaw do przetoczeń / igłę do portu należy z zachowaniem aseptyki
połączyć ze strzykawką z solą fizjologiczną i wypełnić roztworem. Ze
względu na ciśnienie generowane podczas nacisku na tłok strzykawki i
związane z nim ryzyko uszkodzenia cewnika lub rozłączenia układu,
zalecane jest stosowanie strzykawek o pojemności minimum 10ml
• W celu wprowadzenia igły do komory portu, należy uchwycić palcami ręki
niedominującej boczne powierzchnie komory portu i drugą ręką wkłuć igłę
prostopadle przez skórę i membranę do komory portu.
• Optymalny przepływ w komorze portu uzyskujemy ustawiając ścięcie igły
w kierunku przeciwnym do ujścia cewnika – czyli tak aby dren zestawu do
przetoczeń znajdował się w linii wyznaczonej na skórze przez cewnik .
• Po wkłuciu igły do komory portu należy powoli podać kilka mililitrów
roztworu i, jeśli nie wyczuwa się wyraźnego oporu, cofnąć tłok strzykawki
aspirując krew do drenu zestawu do przetoczeń do portu.
• Natychmiast po uzyskaniu refluksu krwi należy przepłukać zestaw solą
fizjologiczną – zalecane jest stosowanie przepływu turbulentnego poprzez
przerywane podawanie po ok. 1ml roztworu
Kształt portu
Port do kontrastu i TK
Wykonanie wkłucia
• potwierdzenie obecności cewnika w świetle naczynia i
prawidłowego wkłucia poprzez aspirację krwi z komory
portu,
• podanie roztworu soli fizjologicznej do komory portu,
ze szczególną obserwacją miejsca wkłucia, czy nie
występuje obrzęk w okolicy igły oraz czy pacjent nie
odczuwa bólu lub pieczenia w obrębie komory portu
naczyniowego,
• założenie sterylnego opatrunku w miejscu wkłucia,
• port jest gotowy do użycia – można rozpocząć
podawanie leków.
Wykorzystanie portu
Igłę w porcie można pozostawić do 7 dni pod warunkiem:
- codziennej kontroli miejsca wkłucia,
- prawidłowo dobranej długości igły,
- zastosowania przezroczystego, okluzyjnego, jałowego
opatrunku (umożliwiającego obserwację miejsca wkłucia igły),
- braku objawów zakażenia.
Jeżeli obserwacja miejsca wkłucia jest niemożliwa igłę zmieniaj
co 48 godzin (PKDN).
Jeżeli przez port podawane są emulsje tłuszczowe, igłę w porcie
wymieniaj co 48 godzin ( PKDN).
Pielęgniarka, w przypadku systemu
wielodrożnego wypełnia główną
linię płynem obojętnym, a linie z
lekiem cytotoksycznym (jedną
lub więcej) podłącza bezigłowo do
uprzednio wypełnionej płynem
linii głównej.
Należy najpierw wypełnić linię płynem
obojętnym. Po sprawdzeniu działania
kaniuli należy zamknąć przepływ płynu
obojętnego i uruchomić przepływ leku
cytotoksycznego do żyły.
Po zakończeniu podawania leku
cytotoksycznego należy ponownie
uruchomić przepływ płynu
obojętnego, celem przepłukania linii
infuzyjnej i dostępu żylnego.
W przypadku aparatów wielodrożnych
czynność przepłukiwania linii i
dostępu dożylnego należy powtarzać
po każdym podanym leku
cytotoksycznego.
Cyto-Set®
Infusomat® Space
System zamknięty minimalizuje ryzyko
zatoru powietrznego oraz kontaktu
Personelu z lekiem cytotoksycznym
Podstawowe zasady eksploatacji
• Optymalna grubość igły to 20G–22G. Igłę o grubości 18G–19G
używaj do: żywienia pozajelitowego, przetaczania preparatów
krwiopochodnych, podawania środków cieniujących w
promieniowaniu RTG.
Do przepłukiwania portu stosuj następujące objętości:
- pomiędzy infuzjami różnych leków minimum 10 ml 0,9% NaCl,
- w przypadku emulsji tłuszczowych oraz preparatów
krwiopochodnych minimum 20 ml 0,9% NaCl.
Stosowanie roztworu heparyny lub innych preparatów zgodnie
z instrukcją producenta portu oraz tylko na zlecenie lekarza.
Podstawowe zasady eksploatacji
Nie stosuj strzykawek o objętości mniejszej niż 10ml
Igłę usuń od razu, gdy jej zastosowanie nie jest klinicznie
uzasadnione.
Miejsce po usunięciu igły zabezpiecz jałowym opatrunkiem
W przypadku braku refluksu krwi spróbuj powoli wstrzyknąć
maksymalnie 2 ml 0,9% NaCl do portu, nie wykonuj
wielokrotnych prób aspiracji lub prób podawania płynu;
- jeżeli nie uzyskasz refluksu, zgłoś ten fakt lekarzowi.
Usunięcie igły
zestaw: 2 strzykawki, 2 igły, sterylne gaziki, rękawiczki
niesterylne, środek do dezynfekcji skóry zawierający min. 70%
alkoholu, roztwór 0,9% NaCl i/lub środek zlecony przez lekarza
do zabezpieczenia portu, jałowy opatrunek do zabezpieczenia
miejsca wkłucia
Higienicznie umyj i zdezynfekuj ręce, załóż niesterylne rękawiczki
i zdejmij opatrunek z igły
Zdezynfekuj łącznik bezigłowy oraz skórę wokół miejsca wkłucia
igły − dołącz do łącznika bezigłowego strzykawkę
Przepłucz system minimum 10 ml 0,9% NaCl oraz ewentualnie
zastosuj substancję zabezpieczającą port zleconą przez lekarza
Ustabilizuj palcami komorę portu i usuń igłę
Załóż jałowy opatrunek
Usunięcie igły
• Podczas usuwania igły zalecane jest
utrzymywanie dodatniego ciśnienia do czasu aż
igła zostanie wycofana z komory portu –
kontynuowanie wlewu do momentu, gdy igła w
całości schowa się w membranie portu ma na
celu uzupełnienie objętości płynu w komorze i
zmniejszenie ryzyka zaaspirowania krwi do
końcówki cewnika .
• Po wyjęciu igły z portu należy zdezynfekować
skórę i zabezpieczyć sterylnym opatrunkiem
Pobieranie krwi
Wkłuj igłę zgodnie z wcześniej opisaną procedurą
Zwolnij zacisk na drenie igły Hubera, przepłucz układ 10 ml
roztworu 0,9% NaCl, następnie zaaspiruj 5ml krwi, zaciśnij
zacisk, odłącz strzykawkę i odrzuć ją
Pobierz odpowiednią ilość krwi do badań
Po zakończeniu pobierania przepłucz system minimum 20 ml
0,9% NaCl naciskając na tłok strzykawki w sposób skokowy
Płukanie portu
(PKDN 2015/16)
• Podczas korzystania z portów należy zapewnić
sterylność linii żylnej: unikać rozłączeń, dezynfekować
łączniki luer przed ich ponownym połączeniem,
stosować łączniki bezigłowe, w sposób aseptyczny
przygotowywać wszystkie podawane roztwory, używać
wyłącznie sterylnych strzykawek i koreczków luer .
• Prowadząc wlewy przez port dożylny zalecane jest
stosowanie zasady: płukanie – lek – płukanie, czyli
przed i po podaniu każdego leku przepłukać port solą
fizjologiczną.
• Przyjmuje się, że do skutecznego przepłukania układu
potrzebna jest dwukrotność jego pojemności zalegania
Płukanie portu
Nieużywany port należy płukać co 4-6 tygodni
Do okresowego płukania portu użyj minimum 20 ml 0,9% NaCl.
Odnotuj czynność przepłukania portu w dokumentacji
medycznej i książeczce obserwacji i obsługi zaimplantowanego
portu dożylnego
Heparyna ?!
(PKDN 2015/16)
• Kończąc wlewy przez port należy przepłukać
układ solą fizjologiczną.
• Nie wykazano różnicy w częstości występowania
powikłań zakrzepowych w zależności od
stosowanego do przepłukiwania portu roztworu
heparyny, cytrynianu, czy soli fizjologicznej .
• Stwierdzono mniejszą częstość występowania
zakażenia cewnika, jeżeli okresowo (raz na
tydzień do raz na trzy miesiące) port będzie
przepłukiwany roztworem o działaniu
przeciwbakteryjnym / przeciwgrzybicznym
Heparyna
• W określonych sytuacjach klinicznych o
zastosowaniu płukania heparyną decyduje
lekarz
Powikłania związane z zakładaniem igły
do komory portu
• zaczerwienienie, ból, obrzęk skóry nad komorą
portu – konieczność konsultacji z lekarzem
prowadzącym w celu zidentyfikowania przyczyny
takiego stanu oraz rozważenia możliwości
założenia igły.
• Prawdopodobnie doszło do zainfekowania skóry
w okolicy portu. Działania te mają za zadanie
zapobiec rozprzestrzenieniu się infekcji w
komorze portu i zakażeniu całego ustroju;
Powikłania związane z zakładaniem igły
do komory portu
• brak możliwości aspiracji krwi z komory portu –
konieczna jest ocena prawidłowości założenia igły.
• Jeżeli igła jest założona prawidłowo, konieczna
jest konsultacja z lekarzem prowadzącym w celu
ustalenia przyczyny takiego stanu.
• Powodem braku aspirowania krwi może być
powstanie niedrożności portu naczyniowego na
skutek zatkania cewnika przez skrzepliny krwi.
• Dalsze postępowanie ustalane jest na podstawie
diagnozy lekarskiej.
Powikłania związane z zakładaniem igły
do komory portu
• ból i obrzęk pojawiający się w okolicy komory portu
naczyniowego w trakcie podawania leków –
prawdopodobnie nieprawidłowe założenie igły lub
wysuniecie się igły z komory portu.
• Konieczne jest przerwanie podawania leków oraz
zmiana położenia i wkłucia igły w sposób prawidłowy.
• Jeżeli doszło do wynaczynienia leków drażniących, np.
leków cytostatycznych, konieczne jest zastosowanie
antidotum specyficznego dla danego leku, w celu
zapobiegnięcia powstaniu powikłań po wynaczynieniu,
np. martwicy tkanek.
Powikłania w trakcie obsługi portu
naczyniowego
• Niedrożność portu naczyniowego – niedrożność systemu można
zaliczyć do najczęściej występujących powikłań w trakcie stosowania
portów naczyniowych.
• Przyczyną takiego stanu często jest powstanie na końcu cewnika lub
w jego wnętrzu skrzepliny krwi.
• W przypadku gdy skrzeplina nie zamyka całego cewnika, możliwe
jest podawanie leków bez możliwości aspiracji krwi.
• Jest to tzw. niedrożność częściowa cewnika.
• W takim przypadku leki mogą być podawane, ale po wcześniejszej
kontroli pod skopią RTG i podażą kontrastu dla oceny mufki
włóknikowej.
• Kontrola ta wykluczy takie powikłania, jak: przemieszczenie się
cewnika poza światło naczynia lub odłączenia się cewnika od
komory portu.
Powikłania w trakcie obsługi portu
naczyniowego
• W przypadku całkowitej niedrożności portu – przy braku możliwości
podawania leków i aspiracji krwi podejmuje się próby płukania
lekami rozpuszczającymi skrzepliny, np. streptokinazą.
• Jednak zabieg taki powinien być przeprowadzany przez
doświadczonego lekarza.
• Pacjent podczas takiego leczenia musi być pod stałą obserwacją
oraz kontrolą parametrów życiowych.
• Pod żadnym pozorem nie wolno próbować przepłukania systemu,
podając płyn pod dużym ciśnieniem, ponieważ może to
doprowadzić do odłączenia cewnika od komory portu.
• Jeżeli nie jest możliwe przywrócenie drożności systemu, konieczne
jest jego usuniecie
Powikłania w trakcie obsługi portu
naczyniowego
• Zakrzepica okolicznych żył – zakrzepica żył powstaje na
skutek powiększania się skrzepliny znajdującej się w
obrębie cewnika.
• Głównymi objawami, które mogą wskazywać na
powstawanie zakrzepicy, są: obrzęk, który może
dotyczyć twarzy i górnej połowy ciała, zaczerwienienie,
zasinienie, ból kończyny górnej po stronie założonego
portu, poszerzenie żył powierzchownych.
• Leczenie zakrzepicy polega na podawaniu HDCZ.
• Wówczas skrzeplina przestaje narastać, a następnie
wchłania się pod wpływem enzymów znajdujących się
we krwi
Powikłania w trakcie obsługi portu
naczyniowego
• Zakażenia skóry w okolicy komory portu –
powikłania miejscowe objawiają się w postaci
zakażenia skóry w okolicy komory portu.
• Często stan ten wynika z niedostatecznej
dezynfekcji miejsca nakłucia podczas
zakładania igły.
• Koniecznością jest również zmiana igieł i
zestawów podczas stosowania długotrwałych
wlewów
Powikłania w trakcie obsługi portu
naczyniowego
•
•
•
•
•
•
•
Zator powietrzny – powikłanie na skutek zatoru powietrznego powstaje na skutek
zassania powietrza z zewnątrz do krwi przez otwartą igłę. Dzieje się tak, ponieważ
w klatce piersiowej panuje ciśnienie niższe niż ciśnienie atmosferyczne.
Różnica ciśnień jest znaczna u osób odwodnionych oraz w pozycji siedzącej.
Jeżeli zassanego powietrza jest niewiele, jest ono rozpuszczane we krwi i nie
powoduje powikłań.
Przy większej ilości zassanego powietrza dochodzi do gromadzenia się go w sercu,
a później w naczyniach płucnych, w wyniku czego dochodzi do powstania zatoru
powietrznego.
W celu uniknięcia zatoru powietrznego należy przestrzegać następujących zasad:
podczas każdego użytkowania portu naczyniowego konieczne jest szczelne
zamykanie igieł, cewników, zestawów do przetoczeń;
podczas wkłuwania igły do komory portu konieczne jest wypełnienie igły
fizjologicznym roztworem soli, a dreny, przedłużniki podczas montowania
zestawów również powinny być wypełnione oraz mieć pozamykane zaciski
Usunięcie portu (PKDN 2015/16)
• Gdy pacjent zakończy leczenie prowadzone drogą dożylną, należy
zaproponować mu usunięcie portu.
• Jeżeli pacjent nie zdecyduje się na usunięcie portu, a nie będzie on
regularnie używany, zaleca się okresową kontrolę portu.
• Nie wykazano, aby płukanie portu co miesiąc, trzy lub cztery
wpływało na ryzyko wystąpienia powikłań zakrzepowych
• Wydaje się wręcz, że częstsze płukanie może zwiększać ryzyko
zakażenia portu, bo przecież ryzyko takie wpisane jest w każdą
procedurę nakłucia portu.
• Ze względu jednak na możliwość uszkodzenia mechanicznego
cewnika, czy rozwoju zakrzepicy żylnej, zalecana jest kontrola portu
nie rzadziej niż raz na pół roku i zawsze gdy pojawią się niepokojące
pacjenta objawy związane z obecnością portu: zaburzenia rytmu
serca, obrzęki kończyn górnych, szyi, poszerzenie skórnych naczyń
żylnych, ból