ZESTAWIENIE UWAG
do projektu rozporządzenia Rady Ministrów
w sprawie Narodowego Programu Ochrony Zdrowia Psychicznego
(konsultacje zewnętrzne)
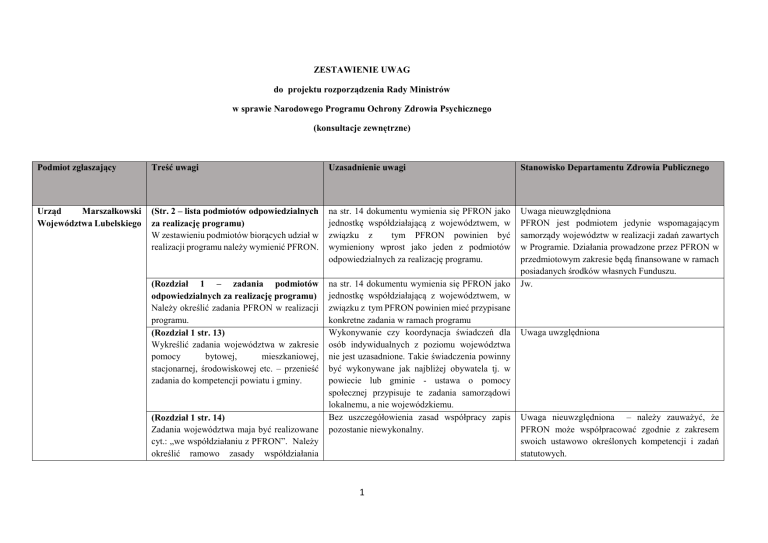
Podmiot zgłaszający
Treść uwagi
Uzasadnienie uwagi
Stanowisko Departamentu Zdrowia Publicznego
Urząd
Marszałkowski
Województwa Lubelskiego
(Str. 2 – lista podmiotów odpowiedzialnych
za realizację programu)
W zestawieniu podmiotów biorących udział w
realizacji programu należy wymienić PFRON.
na str. 14 dokumentu wymienia się PFRON jako
jednostkę współdziałającą z województwem, w
związku z
tym PFRON powinien być
wymieniony wprost jako jeden z podmiotów
odpowiedzialnych za realizację programu.
(Rozdział 1 – zadania podmiotów
odpowiedzialnych za realizację programu)
Należy określić zadania PFRON w realizacji
programu.
(Rozdział 1 str. 13)
Wykreślić zadania województwa w zakresie
pomocy
bytowej,
mieszkaniowej,
stacjonarnej, środowiskowej etc. – przenieść
zadania do kompetencji powiatu i gminy.
na str. 14 dokumentu wymienia się PFRON jako
jednostkę współdziałającą z województwem, w
związku z tym PFRON powinien mieć przypisane
konkretne zadania w ramach programu
Wykonywanie czy koordynacja świadczeń dla
osób indywidualnych z poziomu województwa
nie jest uzasadnione. Takie świadczenia powinny
być wykonywane jak najbliżej obywatela tj. w
powiecie lub gminie - ustawa o pomocy
społecznej przypisuje te zadania samorządowi
lokalnemu, a nie wojewódzkiemu.
Bez uszczegółowienia zasad współpracy zapis
pozostanie niewykonalny.
Uwaga nieuwzględniona
PFRON jest podmiotem jedynie wspomagającym
samorządy województw w realizacji zadań zawartych
w Programie. Działania prowadzone przez PFRON w
przedmiotowym zakresie będą finansowane w ramach
posiadanych środków własnych Funduszu.
Jw.
(Rozdział 1 str. 14)
Zadania województwa maja być realizowane
cyt.: „we współdziałaniu z PFRON”. Należy
określić ramowo zasady współdziałania
1
Uwaga uwzględniona
Uwaga nieuwzględniona – należy zauważyć, że
PFRON może współpracować zgodnie z zakresem
swoich ustawowo określonych kompetencji i zadań
statutowych.
województwa i PFRON, w tym obowiązki
spoczywające na PFRON.
(Rozdział 2 str. 17-18)
W nakładach na realizację programu należy
uwzględnić kwoty pochodzące ze środków
PFRON.
Urząd
Marszałkowski
Województwa Łódzkiego
(str. 6, pkt 3)
Prośba
o
doprecyzowanie
kwestii
„wspierania” tworzenia sieci CZP – w jaki
sposób MZ będzie wspierało jednostki
samorządu w procesie tworzenia CZP?
(str. 6. pkt 4)
Prośba o doprecyzowanie/ modyfikację
sformułowania „rozważenie w porozumieniu
z właściwymi władzami uczelni możliwości
dostosowania programów kształcenia...”
Sugeruje się zmianę na „dostosowanie
programów kształcenia...”
(str. 6 pkt 5)
Wdrażanie na poziomie przeddyplomowym i
podyplomowym
szkolenia
kadr
o
kompetencjach (proponowana zmiana na: w
zakresie kompetencji), niezbędnych w
środowiskowej
psychiatrycznej
opiece
zdrowotnej.”
(str. 6 pkt 6)
Prośba o wyjaśnienie
W zestawieniu nakładów wskazano podmioty i
kwoty przeznaczane na realizację programu.
PFRON jest wymieniany w treści programu ale
nie wskazano żadnych kwot jakie ma przeznaczyć
na jego realizację.
Niejasny zapis.
Działania
prowadzone
przez
PFRON
w przedmiotowym zakresie będą finansowane
w ramach posiadanych środków własnych Funduszu.
Kwestia dostosowania programów kształcenia
powinna zostać rozważona zanim zostanie to
określone jako zadanie do realizacji w ramach
NPOZP.
Uwaga nieuwzględniona
Jednym z zadań NPOZP jest kwestia określenia
zasadności dostosowania programów kształcenia
uwzględniających potrzeby środowiskowego modelu
opieki psychiatrycznej.
Niejasno sformułowany zapis – czy szkolenia
mają być skierowane do osób już posiadających te
kompetencje czy mają dotyczyć rozwoju tych
kompetencji.
Szkolenia mają być skierowane do osób posiadających
kompetencje (rozwój kompetencji), które niezbędne są
do prawidłowego realizowania zadań przewidzianych
dla psychiatrii środowiskowej (np.: lekarze POZ,
pielęgniarki środowiskowe).
Czy w przygotowywanej obecnie ustawie o
podstawowej opiece zdrowotnej znajdzie się zapis
o zadaniach poz w zakresie środowiskowej opieki
psychiatrycznej – w założeniach do projektu
ustawy o podstawowej opiece zdrowotnej z dnia
22 września br. nie ma żadnej wzmianki o tym.
Pytanie dotyczy projektu założeń, na obecnym etapie
nie jest możliwe przesądzenie o ostatecznym kształcie
przepisu ustawowego.
2
Wspieranie będzie polegało na stworzeniu
odpowiednich ram prawnych i we współpracy
z płatnikiem za świadczenia gwarantowane
za adekwatny mechanizm rozliczeniowy.
Niejasno sformułowany zapis - czy zmiany w
programach kształcenia mają dotyczyć lekarzy
wszystkich specjalności czy lekarzy POZ i lekarzy
pediatrów?
W obliczu braku określonego produktu
kontraktowego pn.: CZP
niejasne
jest
sformułowanie liczba zawartych umów na CZP
Przewiduje się, że zmiany obejmą lekarzy poz
i lekarzy pediatrów.
(Cały dokument)
Brak wskaźników monitorowania i efektów
realizacji przy niektórych celach
Nie jest możliwa efektywna realizacja założeń
Programu bez określenia wskaźników jego
monitorowania i konkretnych efektów realizacji
(str. 7 pkt 1 c))
Prośba o wyjaśnienie i ujednolicenie.
MZ przy pomocy organu koordynującego planuje
sporządzać roczne sprawozdania z realizacji
NPOZP – zapis ten jest niespójny z zapisem
umieszczonym
w projekcie ustawy o zmianie ustawy
o ochronie zdrowia psychicznego oraz niektórych
innych ustaw z dn. 27.09.2016 r.- „Minister
właściwy ds. zdrowia, sporządza, co 2 lata,
informację o zrealizowanych lub podjętych
zadaniach
z zakresu ochrony zdrowia psychicznego
zawierającą ocenę realizacji NPOZP za dwa
ostatnie lata.
Czy Narodowy Instytut Zdrowia Psychicznego
zastąpi funkcjonujący Instytut Psychiatrii i
Neurologii. Jaka działalność będzie różnicowała
te dwa podmioty?
Uwaga stanowi komentarz do projektu. W ocenie
projektodawcy wskaźniki zaproponowane w projekcie
przekazanym do konsultacji są najistotniejsze
i pozwalają na ocenę skuteczności i efektywności
programu.
Uwaga nieuwzględniona
Przygotowywanie rocznego sprawozdania z realizacji
NPOZP jest zgodne z obecnym brzmieniem Ustawy
z dnia 19 sierpnia 1994 r. o ochronie zdrowia
psychicznego.
(str. 6 pkt 7)
Prośba o doprecyzowanie.
(str. 7 wskaźniki monitorowania)
Proponowana zmiana z „liczba zawartych
umów na CZP” na „liczba funkcjonujących
CZP”
(Str. 7 pkt 2)
Prośba o wyjaśnienie
3
Uwaga nieuwzględniona
Projekt NPOZP wskazuje kierunek rozwoju
środowiskowego modelu opieki psychiatrycznej.
Planuje się przygotowanie produktu kontraktowego
w postaci CZP.
Departament Zdrowia Publicznego pragnie zaznaczyć,
iż celem przedmiotowego zadanie jest wypracowanie
koncepcji utworzenia Narodowego Instytutu Zdrowia
Psychicznego. Utworzenie ww. Instytutu nie jest
obowiązkiem nałożonym na Rade Ministrów
wynikającym z Programu. Przedmiotowe działanie ma
jedynie umożliwić RM podjęcie decyzji dotyczącej
utworzenia Instytutu.
(Str. 8 pkt 1)
Prośba
o
doprecyzowanie
kwestii
„wspierania
jednostek
samorządu
terytorialnego i innych podmiotów pomocy
społecznej
w
zakresie
poszerzania,
zróżnicowania i unowocześniania pomocy i
oparcia społecznego dla osób z zaburzeniami
psychicznymi...” – w jaki sposób Minister
właściwy do spraw pracy, zabezpieczenia
społecznego i rodziny będzie wspierał
jednostki samorządu w tych działaniach?
(str. 10 pkt 2 (dot. celu szczegółowego
skoordynowanie dostępnych form opieki i
pomocy)
Wykreślenie przyimka „z” Przygotowanie w
porozumieniu z ministrem właściwym do
spraw zdrowia instytucjonalnych ram i zasad
współdziałania (z) jednostek psychiatrycznej
opieki zdrowotnej z placówkami szkolnymi i
psychologiczno-pedagogicznymi.
(str. 11 i str. 12 (Minister właściwy do
spraw wewnętrznych i Minister Obrony
Narodowej) pkt 2)
Proponowana zmiana z „psychiatrycznych
placówek resortowych” na „placówek
resortowych, w których funkcjonują oddziały
psychiatryczne”.
Cały dokument
Proponuje się ujednolicenie nazewnictwa
Niejasny zapis.
Możliwość oddziaływania Ministra Rodziny, Pracy i
Polityki Społecznej jest przede wszystkim regulacyjna.
Błąd stylistyczny.
Uwaga bezprzedmiotowa z uwagi
brzmienia celu szczegółowego.
Niejasny zapis.
Uwaga jest ogólna i nie pozwala na odniesienie się do
niej.
na
zmianę
Uwaga uwzględniona
Rozbieżne nazewnictwo – np. w NPOZP
stosowane są wymiennie takie nazwy jak:
„psychiatryczne
placówki”,
„placówki
psychiatrycznej opieki zdrowotnej”, w ustawie –
4
Uwaga stanowi komentarz do projektu – terminologia
została poddana ponownej ocenie.
„szpitale psychiatryczne”. Ewentualnie sugeruje
się zastosowanie słownika pojęć.
str. 12 pkt 2 (Narodowy Fundusz Zdrowia)
Prośba o wyjaśnienie znaczenia słowa
„priorytetowego” w kontekście wzrostu
nakładów na świadczenia zdrowotne w
rodzaju opieka psychiatryczna – czy zapis ten
sugeruje, że ten rodzaj świadczeń uzyska
pierwszeństwo w uzyskiwaniu wszelkich
dodatkowych środków, jakimi będzie
dysponował NFZ?
str. 12, pkt 3 (Narodowy Fundusz Zdrowia)
Proponowane uzupełnienie o CZP dla dzieci i
młodzieży.
Wprowadzenie finansowania świadczeń
zdrowotnych CZP dla dorosłych oraz CZP dla
dzieci i młodzieży pozwalających na objęcie
kompleksową opieką pacjentów z obszaru
jego działania.
Nieprecyzyjny zapis.
Proponowany zapis wskazuje na konieczność
zapewnienia
relatywnego
wzrostu
poziomu
finansowania opieki psychiatrycznej, nie określa
jednak, że ten zakres będzie każdorazowo
i automatycznie miał pierwszeństwo w uzyskiwaniu
dodatkowych środków pozostających w dyspozycji
NFZ.
Nie uwzględniono CZP dla dzieci i młodzieży.
(str. 13, pkt 1 oraz str. 15 pkt 1)
Proponowane uzupełnienie o CZP dla dzieci i
młodzieży tj.: aktualizacja wojewódzkiego
programu
zwiększenia
dostępności
i
zmniejszenia nierówności w dostępie do
różnych form środowiskowej psychiatrycznej
opieki zdrowotnej, w tym rozwoju CZP dla
dorosłych oraz CPZ dla dzieci i młodzieży...
Nie uwzględniono CZP dla dzieci i młodzieży,
niejasne
jest
określenie
„placówek
psychiatrycznej opieki zdrowotnej dla dzieci i
młodzieży”.
(str. 13, pkt 2 i 3)
W pierwszej kolejności należałoby opracować
plan umiejscowienia CZP a następnie wspierać
jego wdrażanie.
Uwaga stanowi komentarz do projektu. Należy
zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Uwaga stanowi komentarz do projektu. Należy
zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Uwaga uwzględniona
5
Proponuje
się
zamianę
kolejności
realizowanych zadań – 3 jako pkt 2 i
odwrotnie.
(str. 13 pkt 3)
Prośba o wyjaśnienie.
str. 13 pkt 1 (cel szczegółowy:
upowszechnienie zróżnicowanych form
pomocy i oparcia społecznego)
Należy uzupełnić o słowo „program” tj.:
aktualizacja
programu
poszerzenia,
zróżnicowania i unowocześniania pomocy i
oparcia społecznego dla osób z zaburzeniami
psychicznymi w zakresie pomocy: bytowej,
mieszkaniowej, stacjonarnej, samopomocy
środowiskowej, z uwzględnieniem polityki
rodzinnej i senioralnej.
str. 13 pkt 2 (cel szczegółowy:
upowszechnienie zróżnicowanych form
pomocy i oparcia społecznego)
Prośba o wyjaśnienie.
str. 14 (zadania dla samorządów
województw)
Prośba o wyjaśnienie.
Czy plan przemieszczenia ogólnych oddziałów
psychiatrycznych z wojewódzkich szpitali
monospecjalistycznych do lokalnych szpitali
wielospecjalistycznych lub ich tworzenia w
lokalnych szpitalach wielospecjalistycznych jest
częścią planu umiejscowienia CZP? (brak
interpunkcji utrudnia interpretację zapisu).
Niepełny zapis.
Plan
przemieszczenia
ogólnych
oddziałów
psychiatrycznych
z
wojewódzkich
szpitali
monospecjalistycznych
do
lokalnych
szpitali
wielospecjalistycznych lub ich tworzenia w lokalnych
szpitalach wielospecjalistycznych jest częścią planu
umiejscowienia CZP.
W jaki sposób należy weryfikować/wykazywać
skuteczność działań?
Ministerstwo Zdrowia w ramach sprawozdawczości
będzie prosiło o podanie informacji o realizacji tego
zadania
Z czym związana jest rezygnacja z
funkcjonowania
zespołów
na
poziomie
regionalnym – w projekcie nie ma zadania:
„powołanie
lub
kontynuacja
działania
regionalnego zespołu koordynującego realizację
Programu”. Brak zespołu na poziomie
regionalnym przy tak istotnym zadaniu jakim jest
Jednostka samorządu terytorialnego może nadal
prowadzić taki zespół, usunięcie obowiązku wynika
m.in. z faktu, że w szeregu województw takie zespoły
nie zafunkcjonowały
6
Uwaga uwzględniona
tworzenie planu umiejscowienia CZP utrudnia
jego realizację.
Str. 15 pkt 2 (cel szczegółowy:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki zdrowotnej)
Prośba o doprecyzowanie zasad koordynacji.
Brak jasnych zasad koordynacji (podziału zadań)
procesu tworzenia planu umiejscowienia CZP
przez samorządy województw a potem tworzenia
CZP przez samorządy powiatów i gmin
uniemożliwia
praktyczne
przeprowadzenie
takiego procesu.
Rozdział 2 Nakłady na realizacje NPOZP
Prośba o wyjaśnienie.
Nie uwzględniono środków finansowych dla
głównych podmiotów odpowiedzialnych za
tworzenie CZP tj. jednostek samorządu
terytorialnego.
Rozdział
3
Zalecane
rozwiązania
organizacyjne w psychiatrycznej opiece
zdrowotnej
Prośba o weryfikację i ujednolicenie zapisów
– czy minimalna wielkość populacji objętej
działaniem CZP to 50 czy 100 tysięcy?
Zgodnie z zapisem w NPOZP „CZP dla dorosłych
tworzy się w celu zapewnienia opieki na obszarze
zamieszkałym przez ok. 150 tys. mieszkańców
(100-200 tys.)”, natomiast projekt ustawy o
zmianie ustawy o ochronie zdrowia psychicznego
oraz niektórych innych ustaw z dnia 27.09.2016 r.
mówi o tym, że „Centrum zdrowia psychicznego
obejmuje swoim obszarem działania nie mniej niż
50 tysięcy i nie więcej niż 200 tysięcy
mieszkańców, z uwzględnieniem zasadniczego
trójstopniowego
podziału
terytorialnego
państwa”.
Czy w CZP będzie obowiązywała tzw. rejonizacja
usług? Czy pacjent nie będzie mógł wybrać
Rozdział
3
Zalecane
rozwiązania
organizacyjne w psychiatrycznej opiece
zdrowotnej
7
Uwaga nieuwzględniona – zadania marszałków
województw w tym zakresie precyzuje ustawa o
ochronie zdrowia psychicznego (Art. 6. 1. Samorząd
województwa zgodnie z potrzebami wynikającymi w
szczególności z liczby i struktury społecznej ludności
województwa tworzy i prowadzi podmioty lecznicze
udzielające świadczenia zdrowotne w zakresie
psychiatrycznej opieki zdrowotnej).
Zadania zawarte w projekcie Programie wskazane do
realizacji przez Jednostki Samorządu Terytorialnego
należą do grupy zadań własnych i realizowane będą ze
środków będących w dyspozycji JST. Należy również
zauważyć, że finansowanie opieki psychiatrycznej, a
zatem również centrów zdrowia środowiskowego
będzie zadaniem NFZ.
Uwaga zostanie uwzględniona
Przedmiotowy zapis określa w jaki sposób CZP
powinno udzielać świadczeń zdrowotnych.
Urząd
Marszałkowski
Województwa
Małopolskiego
Prośba o wyjaśnienie i doprecyzowanie
zapisu:
„odpowiedzialność
terytorialna
oznacza zobowiązanie do objęcia opieką
każdego zgłaszającego się po pomoc
mieszkańca określonego administracyjnie
obszaru działania CZP”.
Rozdział
3
Zalecane
rozwiązania
organizacyjne w psychiatrycznej opiece
zdrowotnej, str. 20 i 21
Prośba o uzupełnienie.
innego CZP niż to, które obejmuje teren jego
zamieszkania?
W chwili obecnej trwają pracę na produktem
rozliczeniowym w postaci CZP.
Nie określono struktury CZP dla dzieci i
młodzieży ani warunków funkcjonowania dla tzw.
„wyspecjalizowanych
zespołów
dziecięcomłodzieżowych CZP”.
Rozdział
3
Zalecane
rozwiązania
organizacyjne w psychiatrycznej opiece
zdrowotnej, str. 21
Zmiana zapisu „Finansowanie świadczeń
zdrowotnych CZP jest powinno umożliwiać
objęcie
kompleksową
opieką...”
na
„Finansowanie świadczeń zdrowotnych
umożliwia objęcie kompleksową opieką...”
Załącznik do rozporządzenia,
pkt. 6 („Szczegółowy opis kierunków zmian
legislacyjnych został zawarty w rozdziale 5
Programu.”), str. 3
Odwołuje się do szczegółowego opisu zmian
legislacyjnych zawartego w rozdziale 5
Programu, podczas kiedy Projekt nie
przedstawia
zmian
legislacyjnych
wynikających z NPOZP.
Ujednolicenie zapisów (w innych zdaniach
opisujących warunki organizacyjne zastosowano
taką formę np.: „funkcjonuje”, „odpowiada” itd.).
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Uwaga uwzględniona
Koniecznym
jest
wskazanie
w
jakich
uwarunkowaniach prawnych NPOZP będzie
realizowany, aby precyzyjnie określić prawa i
obowiązki podmiotów, które będą go realizowały
oraz uprawnienia pacjentów. Rozporządzenie jest
aktem niższego rzędu wobec ustawy stąd
bezwzględnie koniecznym jest przedstawienie
wraz z projektem NPOZP także projektów zmian
pozostałych
aktów
prawnych
celem
kompleksowego
przedstawienia
prawnych
uwarunkowań funkcjonowania NPOZP. Brak
szczegółowego opisu zmian legislacyjnych
8
Uwaga stanowi komentarz do projektu. Należy
wskazać,
że
po
przyjęciu
projektowanego
rozporządzenia Rada Ministrów powinna realizować
zmiany systemowe zgodnie z zaproponowanymi
kierunkami
zmian
legislacyjnych,
natomiast
proponowanie szczegółowych regulacji ustawowych
w projekcie rozporządzenia nie jest zasadne.
uniemożliwia
dokonanie
rzetelnej
oceny
przedstawionych
w
NPOZP
założeń
kompleksowej opieki zdrowotnej dla osób z
zaburzeniami psychicznymi.
Projekt tylko hasłowo wskazuje na formy opieki
psychiatrycznej oferowane przez CZP nie
opisując szczegółowo zasad ich realizacji na wzór
obecnie obowiązującego tzw. rozporządzenia
koszykowego. Ponadto Projekt nie zawiera także
kluczowych dla każdego świadczeniodawcy
kwestii finansowania CZP. Reformy psychiatrii
nie można postrzegać wyłącznie z punktu
widzenia zmiany modelu opieki psychiatrycznej z
całkowitym pominięciem kwestii finansowych.
Jeśli NPOZP ma osiągnąć zamierzone cele oraz
rzeczywiście wpłynąć na poprawę dostępności do
świadczeń oraz większą skuteczność leczenia,
koniecznym jest ustalenie na samym początku
zasad finansowania świadczeń.
Reasumując, bez propozycji wszechstronnych
zmian legislacyjnych przyjęcie NPOZP w
zaproponowanym brzmieniu będzie stwarzało
wyłącznie
pozory reformowania
modelu
psychiatrycznej opieki zdrowotnej.
9
Rozdział 1
1)
Brak zdefiniowanych działań
z
zakresu oparcia społecznego skierowanych do
rodzin osób z zaburzeniami psychicznymi.
2)
Brak uniwersytetów i katedr
naukowych, które biorą aktywny udział w
tworzeniu programu, koordynacji i oceny
skuteczności CZP.
Rozdział 1,
Minister właściwy do spraw zdrowia, Cel
szczegółowy: skoordynowanie różnych
form opieki i pomocy, pkt. 2, str. 7
Proponujemy uwzględnić w pkt 2 istnienie
Instytutu Psychiatrii i Neurologii mającego
zbliżone zadania do proponowanego
Narodowego
Instytutu
Zdrowia
Psychicznego.
Rozdział 1,
Minister
właściwy
ds.
oświaty
i
wychowania,
Cel
szczegółowy:
upowszechnienie
zróżnicowanych form pomocy i oparcia
społecznego, pkt 2, str. 10
Przy konstruowaniu narzędzia do zbierania
corocznych danych korzystania z różnych
form pomocy i wsparcia należy uwzględnić
zasady tajemnicy zawodowej i wrażliwego
Ad. 1
W problem niepełnej sprawności psychicznej
jednej osoby, niejednokrotnie uwikłana jest cała
rodzina, którą choroba dotyka, zniekształcając
podstawowe jej funkcje we wszystkich
wymiarach egzystencji. W związku z powyższym,
wsparciem powinny zostać objęte całe rodziny,
dotknięte problemem choroby psychicznej
jednego z członków.
Ad. 2
Takie instytucje jak Zakład Psychiatrii
Środowiskowej UJ CM, Instytut Psychiatrii i
Neurologii w Warszawie powinny brać aktywny
udział w przygotowywaniu standardów i
rekomendacji w ramach tworzenia koncepcji CZP.
Istniejąca już instytucja posiada w ramach swoich
zadań prowadzenie działalności badawczej i
aplikacyjnej w zakresie ochrony zdrowia
psychicznego.
Uwaga stanowi komentarz do projektu
Właściwsze wydaje się zbieranie podobnych
danych przez Ministerstwo Zdrowia, zwłaszcza iż
część tych danych pochodzić będzie z instytucji
medycznych.
Uwaga stanowi komentarz do projektu. Projektowane
rozporządzenie nie stoi w sprzeczności z przepisami
dotyczącymi ochrony danych osobowych czy
tajemnicy lekarskiej.
10
Uwaga stanowi komentarz do projektu. Opracowanie
takiej koncepcji i przypisanie zadań Instytutowi
Psychiatrii i Neurologii w Warszawie jest możliwe w
oparciu o przepisy ustawy o instytutach badawczych.
charakteru danych na temat
psychicznego dzieci i młodzieży.
zdrowia
Rozdział 1,
Samorządy województw
Cel
szczegółowy:
upowszechnienie
zróżnicowanych form pomocy i oparcia
społecznego,
Str. 13
Odstąpienie od planu przenoszenia ogólnych
oddziałów psychiatrycznych z wojewódzkich
szpitali monospecjalistycznych do lokalnych
szpitali wielospecjalistycznych lub ich
tworzenia
w
lokalnych
szpitalach
wielospecjalistycznych
Zgodnie z Rozdziałem 3 projektu kompleksowa
opieka zdrowotna ma polegać na zapewnieniu w
ramach CZP różnych form opieki psychiatrycznej
(ambulatoryjna, środowiskowa, dzienna i
całodobowa ogólnopsychiatryczna). Sposobem na
osiągnięcie tego celu nie jest likwidacja szpitali
specjalistycznych psychiatrycznych, które już
obecnie, niejednokrotnie jako jedyne na danym
obszarze, zapewniają poza ww. formami opieki
psychiatrycznej także świadczenia specjalistyczne
za pośrednictwem rozbudowanej struktury
medycznych komórek organizacyjnych (np.
całodobowe lub dzienne oddziały dla podwójnych
diagnoz). Zatem likwidacja wojewódzkich szpitali
psychiatrycznych nie tylko będzie skutkowała
opóźnieniem w realizacji naczelnego celu NPOZP
jakim jest zapewnienie kompleksowej opieki
psychiatrycznej, ale również będzie pozostawała
w sprzeczności z założeniami NPOZP.
Dodatkowo wymaga podkreślenia, że z uwagi na
zakładaną dostępność do CZP, a równocześnie
obowiązek oferowania przez CZP tzw. zespołu
szpitalnego, często mniejsze jednostki będą
korzystały z zasobów szpitali psychiatrycznych,
co faktycznie wynika z NPOZP, który posługuje
się pojęciem „pozaszpitalnej infrastruktury CZP”
oraz dopuszcza możliwość zapewnienia dostępu
do całodobowej opieki szpitalnej w ramach
podwykonawstwa.
11
Uwaga nieuwzględniona
Przedmiotowe działanie nie ma na celu likwidacji
szpitali psychiatryczny a zmianę charakteru ich
funkcjonowania poprzez dostosowanie do udzielania
specjalistycznych świadczeń psychiatrycznych –
w dłuższej perspektywie czasowej. Proponuje się
przyjęcie podejścia ewolucyjnego. Ministerstwo
Zdrowia
ma
świadomość
obecnej
sytuacji
i
dostępności
do
opieki
psychiatrycznej
w poszczególnych częściach kraju.
Ww.
zadanie
ukazuje
kierunek
działań
umożliwiających stopniowy rozwój środowiskowego
modelu opieki psychiatrycznej.
Rozdział 2
1)
Brak zaplanowanych nakładów
finansowych na realizację Programu dla
MRPiPS w tym na zwiększenie dostępności
świadczeń.
Rozdział 2,
NFZ, str. 18
Konieczność
symulacji
kosztów
wprowadzenia CZP na terenie kraju przez
NFZ i inne podmioty.
Zapewnienie
osobom
z
zaburzeniami
psychicznymi wielostronnej opieki adekwatnej do
ich potrzeb wymaga wysokich nakładów
finansowych.
Nakłady zostały uzupełnione zgodnie z pismem
Ministerstwa Rodziny, Pracy i Polityki Społecznej
Koszty wprowadzenia CZP i przemodelowania
istniejącego systemu pociągają szereg wydatków
organizacyjnych, których symulacja nie została
przeprowadzona.
Uwaga stanowi komentarz do projektu. Koszty po
stronie NFZ nie mogą powiększyć ogólnej sumy
wydatków na świadczenia opieki zdrowotnej.
Rozdział 3
Konieczność wprowadzenia
psychiatrii dzieci i młodzieży.
Opieka psychiatryczna nad dziećmi i młodzieżą w
analizowanym dokumencie nie jest uwzględniona,
co powoduje iż zasady jej funkcjonowania w
kolejnych latach są niejasne. Jest to szczególnie
istotne w kontekście planowanej reformy całej
służby zdrowia.
Uwaga stanowi komentarz do projektu. Należy
zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających zasobach kadrowych i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Projekt posługuje się pojęciami przypadek pilny i
przypadek nagły, różnicując dodatkowo czas
udzielenia pomocy w każdym z ww. przypadków.
Ustawa z dnia 19 sierpnia 1994 r. o ochronie
zdrowia psychicznego, która jest fundamentalnym
aktem prawnym, regulującym zasady udzielania
pomocy medycznej osobom z zaburzeniami
psychicznymi, nie posługuje się ww. pojęciami.
Celem
zapewnienia
skutecznej
opieki
psychiatrycznej, jak również transparentności w
zasadach sprawowania tejże opieki oraz
bezpieczeństwa osób udzielających świadczeń
zdrowotnych, przepisy prawa muszą precyzyjnie
Uwaga uwzględniona
zaleceń
dla
Rozdział 3,
pkt. 1
Funkcjonowanie, str. 19-20
Należy
zdefiniować przypadek pilny i przypadek
nagły.
12
Rozdział 3, pkt. 2, Struktura, str. 20-21
1)
Wprowadzenie w rozwiązaniach
organizacyjnych psychiatrycznej
opieki
zdrowotnej zasad współpracy ze szpitalnymi
oddziałami
ratunkowymi,
lekarzami
pierwszego kontaktu, centrami interwencji
kryzysowej.
2)
Należy wprowadzić definicję CZP
analogiczną jak w art. 5a ustawy z dnia 19
sierpnia 1994 r. o ochronie zdrowia
psychicznego
„Centrum
zdrowia
psychicznego - zapewnia kompleksową
opiekę
zdrowotną
nad
osobami
z
zaburzeniami psychicznymi na określonym
obszarze terytorialnym w formie pomocy
doraźnej, ambulatoryjnej, dziennej, szpitalnej
i środowiskowej”.
3)
Należy doprecyzować czy CZP jest
to jedna komórka organizacyjna realizująca
kompleksowy zakres świadczeń, czy są to co
najmniej cztery komórki organizacyjne
realizujące
świadczenia
ambulatoryjne,
środowiskowe, dzienne i stacjonarne.
wskazywać kiedy mamy do czynienia z
przypadkiem pilnym i nagłym. Obecnie pojęciem
przypadku pilnego posługuje się rozporządzenie
Ministra Zdrowia z dnia 26.09.2005 r. w sprawie
kryteriów medycznych, jakimi powinni kierować
się
świadczeniodawcy,
umieszczając
świadczeniobiorców na listach oczekujących na
udzielenie świadczenia opieki zdrowotnej,
jednakże brak informacji czy projekt NPOZP
przyjmuje definicję przypadku pilnego w sposób
zgodny z ww. rozporządzeniem.
Ad. 1
Doświadczenia kliniczne wskazują, iż w chwili
obecnej wejście pacjentów w system opieki
zdrowotnej odbywa się w ramach opieki
podstawowej, SOR czy centrów interwencji
kryzysowej. W proponowanym dokumencie brak
jest wskazówek organizacji opieki nad pacjentami
z zaburzeniami psychicznymi w ramach tych
instytucji, np. wymogu pomieszczeń do izolacji
pacjentów szpitalnych oddziałów ratunkowych.
Ad. 2 i 3
Ze względu na przepisy ustawy z dnia 15 kwietnia
2011 r. o działalności leczniczej regulujące zasady
prowadzenia rejestru podmiotów wykonujących
działalność leczniczą należy doprecyzować czy
docelowo CZP ma stanowić jedną komórkę
organizacyjną zapewniającą kompleksową opiekę
pacjentom chorującym psychicznie zamieszkałym
na danym obszarze, czy ma być zakładem
leczniczym skupiającym kilka komórek, spośród
których każda udziela innych świadczeń tj.
ambulatoryjnych, środowiskowych , dziennych i
stacjonarnych.
13
Ad 1. Należy wskazać, że zaproponowany kierunek
zmian w opiece psychiatrycznej będzie realizowany
poprzez szereg zmian w obowiązujących przepisach –
w tym w przepisach określających warunki udzielania
świadczeń gwarantowanych. Opisanie całości
współdziałania wszystkich elementów systemu opieki
zdrowotnej z opieką psychiatryczną w opiniowanym
dokumencie wydaje się niezasadne.
Ad 2-3. W ocenie projektodawcy najlepszym
rozwiązaniem
jest
pozostawienie
wszystkich
możliwych opcji – tj. jednolitego podmiotu lub
konsorcjum podmiotów.
Ad 4. Szczegółowy opis przywołanych świadczeń
zostanie doprecyzowany w produkcie rozliczeniowym
lub w „koszyku” świadczeń gwarantowanych.
Ad 5. Przywołany fragment nie ma charakteru przepisu
prawa powszechnie obowiązującego i nie jest
sprzeczny z ustawą, stanowi wyłącznie nawiązanie do
przepisu.
Ad 6. Przez pojęcie interwencja socjalna rozumie się
wsparcie pacjentów w dochodzeniu swoich praw i
możliwości korzystania z przewidzianych prawem
form oparcia społecznego.
4)
Należy wprowadzić w aktach rangi
ustawowej i/lub wykonawczej definicje pojęć
ambulatorium CZP, przychodnia, punkt
zgłoszeniowo koordynacyjny, hospitalizacja
dzienna,
zespół
ambulatoryjny,
środowiskowy,
zespół
dziecięco
szkoleniowy.
5)
Należy
ujednolicić
przepisy
regulujące przesłanki leczenia szpitalnego
osób z zaburzeniami psychicznymi.
6)
Należy
zdefiniować
pojęcie
„interwencji socjalnych” oraz zasady ich
realizacji.
7)
Należy zdefiniować co znaczy
stwierdzenie: „Inne zespoły o zadaniach
wyspecjalizowanych mogą być w miarę
możliwości udostępniane przez CZP dla
wybranych grup chorych”.
Ad. 4
Zawarty w projekcie opis struktury CZP jest
nieprecyzyjny, ponieważ
zawiera
takie
określenia jak ambulatorium CZP, przychodnia,
punkt
zgłoszeniowo
koordynacyjny,
hospitalizacja dzienna, zespół ambulatoryjny,
środowiskowy, dzienny i szpitalny, które obecnie
nie funkcjonują w terminologii z zakresu opieki
psychiatrycznej i leczenia uzależnień.
Ad. 5
Ustawa z dnia 19 sierpnia 1994 r. o ochronie
zdrowia psychicznego w sposób kompleksowy
reguluje przesłanki przyjęcia i leczenia w szpitalu
psychiatrycznym za zgodą i bez zgody. Projekt
zakłada zapewnienie całodobowej opieki
szpitalnej „w sytuacjach nacechowanych
znacznym nasileniem zaburzeń lub związanym z
nimi ryzykiem”, co nie pozostaje w żadnej
korelacji z wynikającymi z ww. ustawy zasadami
przyjęcia do szpitala psychiatrycznego.
Ad. 6
Projekt zakłada, iż w ramach zespołu
ambulatoryjnego CZP będzie realizowało tzw.
interwencje socjalne. Jednakże projekt nie określa
co należy rozumieć pod tym pojęciem, kto, na
jakich zasadach oraz w jakim celu takich
interwencji miałby dokonywać.
Ad. 7
Pojęcie „udostępniania” pacjentom określonych
form opieki medycznej nie zostało zdefiniowane.
Założenie jest bardzo nieprecyzyjne, ponieważ nie
reguluje podstawowych kwestii tj. jakie są
dopuszczalne rodzaje takich zespołów, kto
wchodzi w skład zespołu, na jakich zasadach
14
Ad 7. Zakłada się elastyczne podejście do
kształtowania zespołów terapeutycznych – w ocenie
projektodawcy taka swoboda umożliwi dobranie
składu personelu medycznego adekwatnego do potrzeb
pacjenta.
Rozdział 3,
pkt. 3, Warunki organizacyjne, str. 21-22
1)
Zmiana określenia „pracownik CZP”
na „personel CZP”.
2)
Założenie,
iż
warunki
funkcjonowania CZP w zakresie zatrudnienia
personelu
będą
opierały
się
na
obowiązujących przepisach jest błędne.
3)
Należy określić zasady finansowania
CZP.
zespół udziela świadczeń, jaki jest sposób
finansowania świadczeń udzielanych przez zespół
itp. Z uwagi na powyższe realizacja takiego
założenia jest niemożliwa.
Ad. 1
CZP nie jest pracodawcą w rozumieniu Kodeksu
pracy, stąd posługiwanie się pojęciem „pracownik
CZP” jest błędne.
Ad. 2
Rozporządzenie Ministra Zdrowia z dnia 6
listopada 2013 r. w sprawie świadczeń
gwarantowanych z zakresu opieki psychiatrycznej
i leczenia uzależnień (wydane na podstawie art. 31
d ustawy z dnia 27 sierpnia 2004 r. o
świadczeniach opieki zdrowotnej finansowanych
ze środków publicznych), określając warunki
udzielania świadczeń w zakresie personelu nie
posługuje się kryterium liczby mieszkańców lecz
innymi np. wymagany wymiar etatów
przeliczeniowych lekarskich jest uzależniony od
liczby łóżek na oddziale całodobowym.
Ad. 3
W kwestii finansowania świadczeń zdrowotnych
udzielanych w ramach CZP projekt zakłada
wyłącznie umożliwienie objęcia kompleksową
opieką psychiatryczną pacjentów z obszaru
funkcjonowania CZP. Taki zapis o charakterze
postulatywnym oraz brak bardziej szczegółowych
propozycji finansowania CZP w postaci
projektów zmian innych właściwych aktów
prawnych faktycznie uniemożliwia dokonanie
oceny projektu pod kątem finansowym oraz
stawia pod znakiem zapytania osiągnięcie celów
NPOZP.
15
Uwagi częściowo uwzględnione
Należy wskazać, że równolegle do prac nad
projektowanym rozporządzeniem przygotowywane są
zasady finansowania CZP ze środków NFZ.
Rozdział 4,
pkt. 2, str. 23
1)
Należy zdefiniować co oznacza
sformułowanie „podstawowe świadczenia”.
2)
Należy ujednolicić zapisy dotyczące
czasu realizacji tzw. świadczeń pilnych.
3)
Należy zrezygnować z kryterium
dojazdu publicznym środkiem komunikacji.
Rozdział 4,
pkt. 2 ppkt 1, str. 23
Pomoc w przypadkach pilnych powinna być
natychmiastowa.
Rozdział 4,
pkt. 4, str. 24-25
1)
Należy wprowadzić w aktach rangi
ustawowej i/lub wykonawczej definicje pojęć:
ośrodek
psychiatryczny,
świadczenia
profilowane,
świadczenia
referencyjne,
ośrodek sądowo – psychiatryczny.
Ad. 1
Przepisy regulujące zasady udzielania świadczeń
w rodzaju opieka psychiatryczna, a przede
wszystkim sam Projekt, nie zawierają pojęcia
„podstawowe świadczenia”. Pojawia się zatem
pytanie do jakich „podstawowych świadczeń”
dostępnych całodobowo 7 dni w tygodniu mają
prawo pacjenci.
Ad. 2
Projekt zawiera sprzeczne zapisy dotyczące
dostępności świadczeń pilnych, albowiem
Rozdział 4 pkt 2 zakłada dostęp do świadczeń
pilnych w ciągu 24 – 48 godzin, podczas kiedy
Rozdział 3 zakłada udzielenie pomocy w
przypadkach pilnych w czasie nie dłuższym niż 72
godziny.
Ad. 3
Dostęp do publicznych środków transportu nie jest
gwarantowany
każdemu
potencjalnemu
pacjentowi.
Wprowadzony zapis stwarza ryzyko, iż zostanie
przyjęte, że czas oczekiwania od 24-48h pozwala
nie podejmować interwencji natychmiastowych,
tj. wezwania karetki, natychmiastowej wizyty u
pacjenta, przyjęcia pacjenta oczekującego
natychmiastowej wizyty.
Ad. 1
Projekt opisując model opieki psychiatrycznej
posługuje się terminologią, która obecnie nie
funkcjonuje. Równocześnie Projekt nie precyzuje
jakie świadczenia są gwarantowane pacjentowi,
jakie podmioty świadczenia te mają realizować.
W Projekcie przywołuje się wiele niejasnych
pojęć np. ośrodki psychiatryczne, zespoły, ośrodki
16
Uwagi częściowo uwzględnione
Uwaga stanowi komentarz do projektu
Zakłada się, że infolinia CZP funkcjonować będzie
przez 24h 7dni w tygodniu. Przedmiotowy zapis
odnosi się do wizyty personelu.
Ad 1. W ocenie projektodawcy przywołane pojęcia są
powszechnie
zrozumiałe
i
nie
wymagają
doprecyzowania.
Ad 2. Należy wskazać, że źródłem finansowania opieki
psychiatrycznej jest (i będzie) płatnik za świadczenia
opieki zdrowotnej – NFZ.
Ad 3. W ocenie projektodawcy jednoznaczne
określenie lokalizacji, czasu dojazdu etc. nie jest
2)
Wymaga zdefiniowania pojęcie
„ponadlokalna sieć wyspecjalizowanych
ośrodków
psychiatrycznych”
poprzez
wskazanie, że szpitale psychiatryczne
udzielające świadczeń specjalistycznych
tworzą krajową sieć wyspecjalizowanych
ośrodków psychiatrycznych. Dodatkowo
należy wskazać źródło i sposób ich
finansowania.
3)
Należy doprecyzować co oznacza
założenie, iż szpital psychiatryczny ma
znajdować
się
„w
okolicy”
CZP
nieposiadającego bazy szpitalnej.
4)
Należy wskazać, iż rolą właśnie
szpitali psychiatrycznych jest prowadzenie
tzw. ośrodków sądowo – psychiatrycznych.
5)
Wprowadzenie w rozwiązaniach
organizacyjnych psychiatrycznej
opieki
zdrowotnej szczegółów dotyczących opieki
profilowanej lub referencyjnej.
sądowo
–
psychiatryczne,
podstawowe
świadczenia, podstawowa opieka psychiatryczna.
Powyższe skutkuje tym, że Projekt jest
wewnętrznie niespójny i niekonsekwentny stąd
nie sposób wywnioskować jaki ostatecznie model
opieki psychiatrycznej i w jakiej formie jest
proponowany, a w konsekwencji dokonać jego
rzeczowej oceny.
Ad. 2
Zgodnie z art. 6 ustawy z dnia 19 sierpnia 1994 r.
o ochronie zdrowia psychicznego, samorząd
województwa
zgodnie
z
potrzebami
wynikającymi w szczególności z liczby i struktury
społecznej ludności województwa tworzy i
prowadzi podmioty lecznicze udzielające
świadczenia
zdrowotne
w
zakresie
psychiatrycznej opieki zdrowotnej. Projekt
powinien zatem powielać założenia przywołanej
ustawy. Na przykładzie Szpitala Babińskiego
można stwierdzić, że struktura szpitali
psychiatrycznych jest dostosowywana do
zmieniających się potrzeb osób z zaburzeniami
psychicznymi, czyli do zmiany struktury
zachorowań,
poprzez
uruchamianie
specjalistycznych oddziałów psychiatrycznych
realizujących
programy
terapeutyczne
dedykowane
pacjentom z zaburzeniami i
chorobami psychicznymi.
Ad. 3
Projekt zakłada kryterium dostępu do świadczeń
w granicach 1 godziny dojazdu publicznym
środkiem transportu. Należy jasno wskazać czy
warunek szpitala psychiatrycznego znajdującego
17
możliwe, z uwagi na niejednolite umiejscowienie
jednostek opieki psychiatrycznej
Ad 4. Należy zgodzić się z opinią – realizacja środków
zabezpieczających (choć nie wszystkich) oraz
prowadzenie obserwacji sądowo-psychiatrycznych
jest zadaniem szpitali psychiatrycznych.
Ad 5. Proponowany kierunek zmian przewiduje
promowanie tworzenia oddziałów psychiatrycznych
przy szpitalach ogólnych. Korzyścią z wprowadzenia
takiego rozwiązania jest zarówno przybliżenie miejsca
opieki dla pacjentów, ale również ułatwienie bardziej
kompleksowej opieki – zarówno psychiatrycznej jak i
somatycznej.
się w okolicy CZP jest równoznaczny z zapisem
rozdziału 4 punkt 2 ppkt 1.
Ad. 4
Na potrzeby niniejszego dokumentu poczyniono
założenie, iż pod pojęciem „ośrodka sądowo –
psychiatrycznego” autor Projektu rozumie
podmioty realizujące obserwacje sądowo –
psychiatryczne
i
środki
zabezpieczające.
Obowiązujące obwieszenie Ministra Zdrowia z
dnia 30 czerwca 2015 r. w sprawie wykazów
zakładów psychiatrycznych przeznaczonych do
wykonywania
środka
zabezpieczającego
określonego w art. 93c w pkt 1-3 Kodeks karny
oraz podmiotów leczniczych przeznaczonych do
wykonywania
terapii
wobec
sprawców
określonych w art. 93c Kodeks karny w zakresie
działalności stacjonarnej, oraz rozporządzenie
Ministra Zdrowia z dnia 2 grudnia 2004 r. w
sprawie wykazu zakładów psychiatrycznych i
zakładów leczenia odwykowego przeznaczonych
do wykonywania obserwacji oraz sposobu
finansowania obserwacji, a także warunków
zabezpieczenia zakładów dla osób pozbawionych
wolności, powierzają realizację obserwacji
sądowo – psychiatrycznych oraz środków
zabezpieczających przede wszystkim dużym
wojewódzkim szpitalom psychiatrycznym, które
dzięki doświadczeniu oraz zasobom kadrowym są
podmiotami dającymi rękojmię należytej
realizacji ww. zadań.
Ad. 5
Proponowana struktura CZP nie uwzględnia
pacjentów z zaburzeniami psychicznymi, którym
towarzyszą poważne problemy somatyczne.
18
Rozdział 4,
pkt. 4 ppkt 1, str. 24
Brak informacji o dolnej liczebności rejonu
objętego przez CZP.
Rozdział 4,
pkt.11, str. 26
Doprecyzowanie etapów zmian sposobów
finansowania.
Uzasadnienie
Poszerzenie dokumentu o część wskazującą
na niebezpieczeństwa i potencjalne ryzyko
wprowadzanych zmian oraz sposoby ich
uniknięcia.
W projekcie brak jest odniesienia do programów
wysokospecjalistycznych,
tj.
opieka
nad
pacjentami
wymagającymi
leczenia
wysokospecjalistycznego, leczenia lekoopornych
zaburzeń
afektywnych
pacjentów
psychogeriatrycznych, programu leczenia nerwic
i zaburzeń osobowości. Wprowadzenie reformy
bez podania tych szczegółów i organizacji takich
programów może narazić szereg pacjentów na
ryzyko braku adekwatnej opieki.
Podanie dolnej granicy jest istotne w kontekście
zasad organizacji CZP.
Dotychczasowe doświadczenia we wprowadzaniu
reformy psychiatrii wskazują na kluczowe
znaczenie sposobu zmian finansowania opieki nad
pacjentami z zaburzeniami psychicznymi.
Wskazane byłoby określenie ram czasowych
wprowadzania stopniowych zmian.
Reforma psychiatrii wprowadzona w krajach
zachodnich
wskazuje na szereg możliwych
negatywnych konsekwencji proponowanych
zmian
–
zwłaszcza
w
perspektywie
krótkoterminowej (vide: Munk-Jørgensen, Povl.
"Has deinstitutionalization gone too far?."
European archives of psychiatry and clinical
neuroscience 249.3 (1999): 136-143). Należą do
nich: wzrost ilości osób ubezwłasnowolnionych
chorych
psychicznie,
nasilenie
częstości
samobójstw pacjentów psychiatrycznych objętych
opieką środowiskową w porównaniu z opieką
19
Uwaga niezrozumiała – w projekcie podano
minimalną liczebność rejonu objętego opieką.
Przedmiotowy projekt programu określa kierunki
zmian systemowych, które umożliwią rozwój
środowiskowego modelu opieki psychiatrycznej. Nie
ma możliwości w chwili obecnej szczegółowo określić
etapów zmian sposobów finansowania
Mając na uwadze fakt, iż projekt Programu wskazuje
przede wszystkim kierunek rozwoju opieki
psychiatrycznej
w
Polsce
bez
podawania
szczegółowych
rozwiązań
systemowych,
Projektodawca nie dostrzega konieczności poszerzenia
przedmiotowego dokumentu o wnioskowane treści.
Ministerstwo Zdrowia przygotowuje zmiany w
zakresie organizacji i sposobu finansowania CZP co
pozwoli na bieżące monitorowanie przedmiotowego
procesu.
Strona
13,
Cel
szczegółowy:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki zdrowotnej. Punkt 3
„przygotowanie planu umiejscowienia
CZP…”
Proponujemy by wskazany punkt 3 miał nowe
następujące brzmienie :
„przygotowanie
wojewódzkiego
planu
umiejscowienia CZP
oraz wojewódzkiego planu funkcjonowania
całodobowej
psychiatrycznej
opieki
zdrowotnej zbieżnych z wojewódzką mapą
potrzeb zdrowotnych w obszarze psychiatrii
wskaźnik
monitorujący:
opracowany
dokument”
stacjonarną, redukcja ilości łóżek poniżej
bezpiecznego poziomu pozwalającego na
zabezpieczenie
wszystkich
potrzebujących
hospitalizacji,
zastąpienie
długotrwałych
hospitalizacji
wielokrotnymi
krótkimi
hospitalizacjami,
problemy
materialne
i
emocjonalne rodzin nakłanianych do opieki nad
pacjentami z zaburzeniami psychicznymi,
narastające wskaźniki bezdomności wśród
pacjentów psychiatrycznych oraz wzrost częstości
przestępstw popełnianych przez pacjentów
psychiatrycznych lub też wzrastająca ilość
pacjentów poddawanych detencji. Zagadnienia te
wymagają uwzględnienia i wyczerpującej analizy,
w tym szerokiej analizy dostępnej literatury
przedmiotu.
Nowy zapis upraszcza wskazania NPOZP oraz
uzależnia kształt planów od najnowszej,
kompleksowej diagnozy, jaką będzie wojewódzka
mapa potrzeb zdrowotnych w obszarze
psychiatrii.
20
Uwaga uwzględniona
Urząd
Marszałkowski
Województwa Podlaskiego
Rozdział I – CELE I ZADANIA
PROGRAMU
Zadania dla poszczególnych podmiotów
realizujących – Samorządy Województw
Cel
szczegółowy:
upowszechnianie
środowiskowego modelu psychiatrycznej
opieki zdrowotnej.
Uwagi:
Do Zadania 1)
Opracowywanie odrębnego „Programu
zwiększenia dostępności i zmniejszenia
nierówności w dostępie do różnych form
środowiskowej
psychiatrycznej
opieki
zdrowotnej,…” nie znajduje uzasadnienia.
Wystarczy ujęcie planowanych w tym
obszarze działań w ramach „Regionalnego
programu ochrony zdrowia psychicznego”.
Do zadania 2) i 3)
Opracowywanie/wdrażanie
„Planu
umiejscowienia CZP” przez samorząd
województwa jest nieuzasadnione. Taki plan
winien znajdować się w mapach potrzeb
zdrowotnych. Ponadto tworzenie CZP leży w
kompetencjach samorządów powiatów i gmin
i na tym poziomie należy decydować o ich
lokalizacji. Samorząd województwa nie może
decydować o lokalizacji CZP tworzonych
przez inne samorządy.
Do Zadania 3)
Opracowywanie
odrębnego
„Planu
przemieszczenia
ogólnych
oddziałów
psychiatrycznych z wojewódzkich szpitali
monospecjalistycznych do lokalnych szpitali
wielospecjalistycznych lub ich tworzenia w
W ocenie projektodawcy ujęcie tych dwóch zagadnień
w jednym dokumencie nie będzie błędem.
Uwaga nieuwzględniona
Mając na uwadze obowiązki nałożone na samorząd
województwa
ustawą
o
ochronie
zdrowia
psychicznego
Uwaga nieuwzględniona
Przedmiotowe działanie nie ma na celu likwidacji
szpitali psychiatryczny a zmianę charakteru ich
funkcjonowania poprzez dostosowanie do udzielania
specjalistycznych świadczeń psychiatrycznych.
21
lokalnych szpitalach wielospecjalistycznych”
jest mało realne gdyż dotyczy m.in.
podmiotów, dla których organem tworzącym
są JST niższego szczebla. Takie działania
(podobnie jak poprzednie) powinny być
zaplanowane
na
poziomie
urzędów
wojewódzkich w ramach map potrzeb
zdrowotnych. Ponadto likwidacja dużych
szpitali psychiatrycznych w przeciągu
najbliższych lat jest mało realna.
Należy natomiast dodać
Zadanie – Wspieranie projektów organizacji
pozarządowych służących tworzeniu nowych
CZP
oraz
rozwojowi
szczególnie
pielęgniarskiej opieki środowiskowej osób z
zaburzeniami psychicznymi. W ramach
Zadania mogłyby być finansowane wkłady
własne na projekty realizowane w ramach
RPO (np. na tworzenie nowych CZP).
Cel
szczegółowy:
upowszechnianie
zróżnicowanych form pomocy i oparcia
społecznego.
Uwaga:
Do Zadania 1) – Udzielanie pomocy bytowej
i mieszkaniowej nie leży w kompetencjach
samorządów województw. Są to kompetencje
JST niższego szczebla. Lepszy będzie zapis:
Aktualizacja, poszerzania, zróżnicowania i
unowocześniania
pomocy
i
oparcia
społecznego dla osób z zaburzeniami
psychicznymi w zakresie zdań realizowanych
przez samorządy województw.
WW.
zadanie
ukazuje
kierunek
działań
umożliwiających stopniowy rozwój środowiskowego
modelu opieki psychiatrycznej.
Uwaga nieuwzględniona – prowadzenie współpracy z
organizacjami pozarządowymi jest możliwe w oparciu
o przepisy ustawy o działalności pożytku publicznego
i wolontariacie.
Uwaga uwzględniona
22
Cel szczegółowy: aktywizacja zawodowa
osób z zaburzeniami psychicznymi.
Uwaga:
Do Zadania 2) –Opracowywanie/aktualizacja
odrębnego
„Wojewódzkiego
programu
rozwoju zróżnicowanych form wspieranego i
wspomaganego
zatrudnienia
oraz
przedsiębiorczości społecznej dostosowanych
do
potrzeb
osób
z
zaburzeniami
psychicznym” nie znajduje uzasadnienia.
Wystarczy ujęcie planowanych w tym
obszarze działań w ramach programów
opracowywanych przez WUP i kierowanych
do osób niepełnosprawnych oraz wpisanie ich
do „Regionalnego programu ochrony zdrowia
psychicznego”.
Cel
szczegółowy:
skoordynowanie
dostępnych form opieki i pomocy.
Uwaga:
Do Zadania 1) – W zupełności
wystarczającym
dokumentem
będzie
„Regionalny program ochrony zdrowia
psychicznego”. Winien on zawierać wszystkie
planowane do realizacji działania. Tworzenie
kilku odrębnych dokumentów - pozostałych
Planów/Programów jest nieuzasadnione.
Zamiast 5 programów należy opracować
jeden zawierający wszystkie działania
planowane do realizacji przez dany samorząd
województwa. Jeżeli jakieś działania będą
wynikały z programów opracowywanych
przez ROPS lub WUP należy w
„Regionalnym programie ochrony zdrowia
W ocenie projektodawcy możliwe jest ujęcie obu
zagadnień w jednym dokumencie.
Jw.
23
psychicznego”
odniesienia.
Urząd
Marszałkowski
Województwa KujawskoPomorskiego
zawrzeć
odpowiednie
Rozdział 4 „Nniezbędne kierunki zmian i
warunki rozwoju psychiatrycznej opieki
zdrowotnej w RP”, temat „warunki”, pkt
11 –Finansowanie: zapewnienie świadczeń
ze środków publicznych” podpunkt 3 –„w
zakresie sądowo psychiatrycznych –
opiekuńczych
według
kalkulacji
osobodnia”
„W
zakresie
świadczeń
sądowopsychiatrycznych
–
według
ilości
posiadanych łóżek zgodnie z obwieszczeniem
Ministra Zdrowia z dnia 27 lutego 2014 r. w
sprawie ogłoszenia jednolitego tekstu
rozporządzenia Ministra zdrowia w sprawie
wykazu zakładów psychiatrycznych i
zakładów
leczenia
odwykowego
przeznaczonych do wykonywania środków
zabezpieczających oraz składu, trybu
powoływania i zadań komisji psychiatrycznej
do spraw środków zabezpieczających
Warszawa dnia 13 maja 2014 r. poz. 599
Uzasadnienie: Szpital psychiatryczny zgodnie ze
wzmiankowanym
obwieszczeniem
MZ
zobowiązuje się do posiadania określonej ilości
łózek dla pacjentów internowanych łóżka te są
zlokalizowany w wydzielonych oddziałach
wzmocnionym zabezpieczeniu lub oddziałach
podstawowego stopnia zabezpieczenia lub
oddziałach
podstawowego
stopnia
zabezpieczenia. Przyjmowanie chorych do tych
oddziałów jest możliwe jedynie na podstawie
postanowienia sądu. Nie ma możliwości
hospitalizowania tam pacjentów skierowanych
przez lekarza. Wielokrotnie się zdarza, ze częś1)ć
łóżek w tych oddziałach jest niewykorzystana, bo
nie spłynęły jeszcze wszelkie dokumenty
pozwalając na przyjęcie pacjentów (decyzja
odpowiedniej komisji, oryginały postanowień
sądu). W tym okresie szpitale ponoszą koszty
(utrzymanie personelu, koszty stałe) które nie
mogą być zminimalizowane, bo posiadanie
odpowiedniej ilości łóżek w gotowości na
przyjęcie internowanych wymaga spełnienia
odpowiednich standardów. Wobec powyższego
jak najbardziej jest zasadnym ustalenie
zryczałtowanej stawki dziennej za każde
zadeklarowane łóżko do wykorzystania dla
pacjentów internowanych niezależnie czy już
internowany przebywa w szpitalu. Podobne
rozwiązanie przyjęto dla oddziałów sądowych
maksymalnym stopniu zabezpieczenia w tzw.
Regionalnych ośrodkach Psychiatrii Sądowej
24
Uwaga nieuwzględniona
Przedmiotowa kwestia znajduje się poza zakresem
projektu rozporządzenia.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego
Uwaga ogólna do całości przedmiotowego
projektu
Proponuje
się
uwzględnienie
w
przedmiotowym projekcie ewentualnych
uwag i wniosków Najwyższej Izby Kontroli z
kontroli nr P/16/055
Najwyższa Izba Kontroli w II i III kwartale 2016
roku realizowała kontrolę nr P/16/055, pn.
„Realizacja zadań Narodowego Programu
Ochrony Zdrowia Psychicznego”.
Celem kontroli była odpowiedź na pytanie: „Czy
cele Narodowego Programu Ochrony Zdrowia
Psychicznego zostały osiągnięte?”
Kontrola dotyczyła wykonania zadań określonych
w NPOZP przez jego realizatorów, w tym
administrację rządową i samorządową.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego stoi na stanowisku, że należy
wykorzystać wyniki przeprowadzonej przez NIK
kontroli przy konstruowaniu NPOZP na lata 20162020.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego był jednostką kontrolowaną
przez NIK w zakresie realizacji zadań NPOZP
2011-2015 i w związku z powyższym,
szczegółowo wyjaśniał kontrolującym problemy,
z którymi zetknął się w czasie opracowywania i
realizacji Programu.
Należy domniemywać, że pozostałe kontrolowane
jednostki samorządu terytorialnego (różnych
szczebli), jak i jednostki administracji rządowej,
w trakcie tej kontroli także zgłaszały problemy i
uwagi dotyczące konstrukcji Programu i zasad
jego realizacji.
Wielką stratą byłoby nieuwzględnienie tych uwag
i sugestii przy konstruowaniu Programu na lata
2016-2020, tym bardziej, że przedmiotowy
projekt w wielu przypadkach powiela zapisy z
Programu poprzedniego.
25
Uwaga stanowi komentarz do projektu. Ministerstwo
Zdrowia bierze pod uwagę ustalenia pokontrolne NIK
podczas prac nad projektem rozporządzenia.
Rozdz. 1, str. 13. „1) aktualizacja
wojewódzkiego programu zwiększania
dostępności i zmniejszania nierówności w
dostępie (…)”
Proponuje
się
doprecyzować
czy
przedmiotowy
program
ma
być
autonomicznym dokumentem przyjętym
przez samorząd województwa, czy też może
być elementem regionalnego programu
ochrony zdrowia psychicznego.
Proponuje się doprecyzować czy jego
opracowanie jest zadaniem obligatoryjnym
samorządu województwa czy fakultatywnym.
Rozdz. 1, str. 13. „2) wdrażanie wspierania
planu umiejscowienia CZP (…)”
Proponuje się doprecyzować co oznacza
„wspieranie
wdrażania”
poprzez
przedstawienie
zakresu
działań
wspierających.
Z uwagi na termin upublicznienia informacji
pokontrolnej przez Najwyższą Izbę Kontroli,
przypadający na IV kw. 2016 r., Urząd
Marszałkowski Województwa Świętokrzyskiego
proponuje przeanalizowanie przez Ministerstwo
Zdrowia uwag i wniosków w niej zawartych.
Ewentualne wnioski i uwagi NIK powinny być
wykorzystane przy przeredagowaniu projektu
NPOZP na lata 2016-2020
W czasie realizacji NPOZP 2011-2015,
samorządy
województw
opracowywały
przedmiotowe programy jako osobne dokumenty
lub jako elementy składowe np. regionalnych
programów ochrony zdrowia psychicznego.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego uważa, że zasadna jest
unifikacja formy przedmiotowego programu
poprzez
jednoznaczne
określenie
czy
przedmiotowy program ma być autonomicznym
dokumentem, czy też może stanowić część
RPOZP. Powyższe stanowisko urzędu wynika z
przeprowadzonej przez NIK kontroli z realizacji
zadań NPOZP 2011-2015, w czasie której
zaistniały rozbieżności interpretacyjne w tym
zakresie.
Z powyższych przesłanek wynika także
konieczność określenia obligatoryjności bądź
fakultatywności ich opracowania.
Zwrot „wspieranie działań” jest zwrotem bardzo
nieostrym, który może być różnie interpretowany.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego, będąc jednym z urzędów
kontrolowanych przez NIK z realizacji zadań
NPOZP 2011-2015, stoi na stanowisku, że w
26
Uwaga uwzględniona
Poprzez wspieranie wdrażania planu… rozumie się
wszelkie działania, w ramach obowiązków nałożonych
przepisami prawa powszechnie obowiązującego na
rzecz upowszechniania. Projektowany przepis został
doprecyzowany.
Rozdz. 1, str. 13.”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje
się
doprecyzować
czy
przedmiotowy plan ma być autonomicznym
dokumentem przyjętym przez samorząd
województwa czy też może być elementem
regionalnego programu ochrony zdrowia
psychicznego.
Proponuje się doprecyzować czy jego
opracowanie jest zadaniem obligatoryjnym
samorządu województwa czy fakultatywnym.
Rozdz. 1, str. 13. ”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje
się
doprecyzować
czy
przedmiotowy plan ma być dokumentem
nadrzędnym dla jednostek samorządu
terytorialnego
szczebla
powiatowego
(powiaty oraz miasta na prawach powiatu), a
jeśli tak to na jakiej podstawie prawnej.
Rozdz. 1, str. 13. ”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje się doprecyzować czy przez
„umiejscowienie CZP” rozumie się wskazanie
powiatu lub grupy powiatów, czy też
konkretnej gminy, w której umiejscowienie
CZP ma być zaplanowane.
NZOP powinny być określone w sposób
najbardziej ścisły działania, które należy podjąć w
tym zakresie. Ścisły katalog działań pozwoli
wyeliminować
rozbieżności
interpretacyjne
powstające np. w trakcie kontroli realizacji
programu.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego uważa, że zasadna jest
unifikacja formy przedmiotowego planu poprzez
jednoznaczne określenie czy przedmiotowy plan
ma być autonomicznym dokumentem, czy też
może stanowić część RPOZP.
Ścisłe określenie pozwoli wyeliminować
rozbieżności interpretacyjne powstające np. w
trakcie kontroli realizacji programu.
Z powyższych przesłanek wynika także
konieczność określenia obligatoryjności bądź
fakultatywności ich opracowania.
Samorząd województwa nie ma instrumentów
prawnych do „narzucenia” samorządom szczebla
powiatowego umiejscowienia CPZ w danym
powiecie.
Pozostawienie zapisu w niezmienionej formie
skutkować może powstawaniem dokumentów
„martwych”, uchwalanych przez samorządy
województw tylko po to by spełnić obowiązek
wynikający z NPOZP.
Brak
doprecyzowania
szczegółowości
umiejscowienia planowanych CZP, będzie
prowadził do rozbieżności interpretacyjnych np. w
trakcie kontroli przez organy kontrolujące lub
pomiędzy jednostkami samorządu terytorialnego
szczebla wojewódzkiego, powiatowego i
gminnego.
27
Uwaga bezprzedmiotowa z uwagi na zmiany dokonane
w projekcie.
Uwaga częściowo uwzględniona poprzez zawężenie
zakresu
odpowiedzialności
do
podmiotów
nadzorowanych przez samorząd województwa
Jw.
Rozdz. 1, str. 13. ”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje się doprecyzować czy „plan
przeniesienia
ogólnych
oddziałów
psychiatrycznych
(…)”
ma
być
autonomicznym dokumentem przyjętym
przez samorząd województwa czy też może
być elementem regionalnego programu
ochrony zdrowia psychicznego.
Proponuje się doprecyzować czy opracowanie
„planu przeniesienia ogólnych oddziałów
psychiatrycznych (…)” jest zadaniem
obligatoryjnym samorządu województwa czy
fakultatywnym.
Rozdz. 1, str. 13. ”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje się doprecyzować czy „plan
przeniesienia
ogólnych
oddziałów
psychiatrycznych (…)” ma być dokumentem
nadrzędnym dla jednostek samorządu
terytorialnego
szczebla
powiatowego
(powiaty oraz miasta na prawach powiatu), a
jeśli tak to na jakiej podstawie prawnej.
Rozdz. 1, str. 13. ”3) przygotowanie planu
umiejscowienia CZP (…)”
Proponuje się doprecyzować czy „plan
umiejscowienia CZP (…)” oraz „plan
przeniesienia
ogólnych
oddziałów
psychiatrycznych (…)”, mają być zgodne z
krajową i właściwą regionalną mapą potrzeb
zdrowotnych z zakresu psychiatrii.
Urząd
Marszałkowski
Województwa
Świętokrzyskiego uważa, że zasadna jest
unifikacja formy przedmiotowego planu poprzez
jednoznaczne określenie czy przedmiotowy plan
ma być autonomicznym dokumentem, czy też
może stanowić część RPOZP.
Ścisłe określenie pozwoli wyeliminować
rozbieżności interpretacyjne powstające np. w
trakcie kontroli realizacji programu.
Z powyższych przesłanek wynika także
konieczność określenia obligatoryjności bądź
fakultatywności ich opracowania.
Mając na uwadze zapisy przedmiotowego projektu w
opinii projektodawcy plan może być elementem
regionalnego
programu
ochrony
zdrowia
psychicznego.
Mając na uwadze, iż przygotowywany projekt jest
rozporządzeniem Rady Ministrów, w opinii
Departament Zdrowia Publicznego realizatorzy
przedmiotowego programu są zobowiązaniu do
realizacji zamieszczonych w nim zadań.
Autonomiczność NPOZP wynika art. 2 ust. 6 ustawy z
dnia 19 sierpnia 1994 r. o ochronie zdrowia
psychicznego.
Samorząd województwa nie ma instrumentów
prawnych do „narzucenia” samorządom szczebla
powiatowego umiejscowienia przenoszonych
ogólnych oddziałów psychiatrycznych w
szpitalach w danym powiecie lub tworzenia ich.
Pozostawienie zapisu w niezmienionej formie
skutkować może powstawaniem dokumentów
„martwych”, uchwalanych przez samorządy
województw tylko po to by spełnić obowiązek
wynikający z NPOZP.
Do chwili obecnej nie zostały opublikowana
krajowa mapa potrzeb zdrowotnych z zakresu
psychiatrii oraz mapy regionalne.
Należy uznać, że „plan umiejscowienia CZP (…)”
oraz „plan przeniesienia ogólnych oddziałów
psychiatrycznych (…)” powinny być z nimi
zgodne. Doprecyzowanie zapisu pozwoli
zapobiec ewentualnym niezgodnościom planów z
mapami potrzeb.
Jw.
28
Jw.
Rozdz. 1, str. 13. ”1) aktualizacja,
poszerzenia,
zróżnicowania
i
unowocześnienia pomocy
i oparcia
społecznego (…)”
Proponuje się doprecyzować, czy chodzi o
aktualizację „Programu poszerzania i
unowocześniania (…)”.
Proponuje się doprecyzować pojęć takich jak:
„poszerzanie” oraz „zróżnicowanie”.
Proponuje się doprecyzować czy opracowanie
„Programu poszerzania i unowocześniania
(…)”
jest
zadaniem
obligatoryjnym
samorządu województwa czy fakultatywnym.
Proponuje się dookreślić kluczowe założenia
oraz wskaźniki jakie „Programu poszerzania i
unowocześniania (…)” winien uwzględniać.
Rozdz. 1, str. 14. „1) zwiększenie we
współdziałaniu z Państwowego Funduszu
Rehabilitacji Osób Niepełnosprawnych
(PFRON), dostępności rehabilitacji (…)”;
„2) aktualizacja i wdrażanie we
współdziałaniu z PFRON, wojewódzkiego
programu rozwoju zróżnicowanych form
wspieranego (…)”;
„3) prowadzenie we współdziałaniu z
PFRON,
kampanii
szkoleniowoinformacyjnej
adresowanej
do
pracodawców (…)”
Z uwagi na specyfikę zadań proponuje się
bezpośrednie wskazanie ich realizatorów tj.
samorządy powiatowe.
Uwzględnienie proponowanych zmian pozwoli
wyeliminować
rozbieżności
interpretacyjne
powstające
np.
w
trakcie
kontroli
przeprowadzanej przez podmioty zewnętrzne (np.
NIK, wojewoda) w zakresie realizacji programu.
Zadania wskazane w Programie mają obligatoryjny
charakter. Doprecyzowano brzmienie zadania.
Bezpośrednimi realizatorami tych zadań są
samorządy
powiatowe
i
ich
jednostki
organizacyjne.
Uwaga uwzględniona
29
Rozdz. 1, str. 14. „1) zwiększenie we
współdziałaniu z Państwowego Funduszu
Rehabilitacji Osób Niepełnosprawnych
(PFRON), dostępności rehabilitacji (…)”;
„2) aktualizacja i wdrażanie we
współdziałaniu z PFRON, wojewódzkiego
programu rozwoju zróżnicowanych form
wspieranego (…)”;
„3) prowadzenie we współdziałaniu z
PFRON,
kampanii
szkoleniowoinformacyjnej
adresowanej
do
pracodawców (…)”
Proponuje się zmianę zapisu odnośnie
zdefiniowania grupy docelowej, do której
adresowane będą działania w zakresie
aktywizacji zawodowej
z „osób z
zaburzeniami psychicznymi” na „osoby
niepełnosprawne,
w
tym
osoby
z
zaburzeniami psychicznymi”).
Rozdz. 1, str. 14. „1) zwiększenie we
współdziałaniu z Państwowego Funduszu
Rehabilitacji Osób Niepełnosprawnych
(PFRON), dostępności rehabilitacji (…)”;
„2) aktualizacja i wdrażanie we
współdziałaniu z PFRON, wojewódzkiego
programu rozwoju zróżnicowanych form
wspieranego (…)”;
„3) prowadzenie we współdziałaniu z
PFRON,
kampanii
szkoleniowoinformacyjnej
adresowanej
do
pracodawców (…)”
Doświadczenia z realizacji przedmiotowego
programu w latach 2011-2015 wskazały na brak
możliwości wyodrębnienia z kategorii klientów
objętych opieką przez urzędy pracy, inne
jednostki podległe samorządowi terytorialnemu (z
wyłączeniem podmiotów leczniczych) oraz
organizacje pozarządowe (w tym PFRON) osób z
orzeczeniem o stopniu niepełnosprawności w
zakresie zaburzeń psychicznych. Należy także
zwrócić uwagę, iż znaczna część działań
dotyczących aktywizacji zawodowej osób z
niepełnosprawnością psychiczną realizowana jest
w ramach projektów finansowanych ze środków
Europejskiego Funduszu Społecznego, w ramach
którego
nie
wyodrębnia
się
rodzajów
niepełnosprawności.
Ponadto informacje odnoszące się do rodzaju
niepełnosprawności uznaje się za dane wrażliwe,
których pozyskanie nie zawsze jest możliwe,
zwłaszcza w przypadku klientów zagrożonych
dyskryminacją, m.in. w sytuacji poszukiwania
zatrudnienia.
Brak środków finansowych na wdrażanie NPOZP
powoduje, że instytucje publiczne nie są w stanie
realizować zadań ustawowych, a w przypadku
organizacji pozarządowych, statutowych dla
większej liczby odbiorców lub w rozszerzonym
zakresie.
Ponadto środki finansowe będące w dyspozycji
potencjalnych realizatorów mają charakter celowy
i mogą być wydatkowane zgodnie z
obowiązującymi przepisami na ściśle określone
zadania, brak więc możliwości pokrywania
kosztów
działań
wykraczających
poza
30
Uwaga uwzględniona
Wszelkie koszty dla budżetu państwa związane z
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
sfinansowane
zaplanowanych
państwa
na
w
dla
dany
ramach
limitów
właściwych
rok,
bez
części
wydatków
budżetu
konieczności
ich
zwiększania, a wejście w życie projektowanej regulacji
W założeniach projektu NPOZP na lata 20162020 nie przewidziano środków na
finansowanie działań w zakresie aktywizacji
zawodowej przedmiotowej grupy docelowej.
Rozdz. 1, str. 14. „1) zwiększenie we
współdziałaniu z Państwowego Funduszu
Rehabilitacji Osób Niepełnosprawnych
(PFRON), dostępności rehabilitacji (…)”;
„2) aktualizacja i wdrażanie we
współdziałaniu z PFRON, wojewódzkiego
programu rozwoju zróżnicowanych form
wspieranego (…)”;
„3) prowadzenie we współdziałaniu z
PFRON,
kampanii
szkoleniowoinformacyjnej
adresowanej
do
pracodawców (…)”
Realizacja zadań zakłada współdziałanie
samorządu województwa z PFRON, nie
określając jednocześnie zasad i warunków
współpracy.
Rozdz. 1, str. 14. „1) opracowanie lub
aktualizacja
regionalnego
programu
ochrony zdrowia psychicznego”
Proponuje się:
1. doprecyzowanie zakresu w jakim
powinien zostać opracowany regionalny
program ochrony zdrowia psychicznego
tj. czy przedmiotowy program ma być
autonomicznym
dokumentem
dotyczącym wyłącznie samorządu
województwa
i
jego
jednostek
zatwierdzony katalog (np. prowadzenie kampanii nie będzie podstawą do ubiegania się o dodatkowe
szkoleniowo-informacyjnej
adresowanej
do środki budżetu państwa na ten cel.
pracodawców).
Podkreślić
należy,
że
brak
środków
przeznaczonych na realizację NPOZP nie daje
także podstaw do egzekwowania założonych
zadań do jego realizatorów.
Pomiędzy wymienionymi jednostkami brak jest Uwaga uwzględniona
zależności administracyjnej oraz wypracowanych
modeli współpracy. W związku z tym istnieje
uzasadniona obawa, że może to stać się zasadniczą
barierą utrudniającą realizację NPOZP.
Najwyższa Izba Kontroli w wystąpieniu
pokontrolnym w związku z kontrolą z realizacji
zadań NPOZP 2011-2015 podkreśliła, że „(…)
każdy z wymaganych przez NPOZP dokumentów
(priorytety, program) należało opracować na
podstawie rzetelnej diagnozy problemów i
potrzeb, odnoszącej się do sytuacji na danym
terenie (gmina, powiat, województwo, kraj)”
Powyższe stwierdzenie wyraźnie sugeruje, że
regionalny
program
ochrony
zdrowia
psychicznego
dla
województwa
winien
31
Uwaga częściowo uwzględniona poprzez modyfikację
brzmienia projektu
organizacyjnych, czy też ma być
tworzony na podstawie powiatowych
programów
ochrony
zdrowia
psychicznego.
2. określenie
terminów opracowania
regionalnego
programu
ochrony
zdrowia psychicznego.
doprecyzować czy jego opracowanie jest
zadaniem
obligatoryjnym
samorządu
województwa czy fakultatywnym.
Rozdz. 1, str. 14. ”2) realizacja,
koordynowanie
i
monitorowanie
regionalnego programu ochrony zdrowia
psychicznego.(…)”
Proponuje się doprecyzowanie zakresu i
formy
koordynacji
przez
samorząd
województwa
regionalnego
programu
ochrony zdrowia psychicznego.
Rozdz. 1, str. 14. ”3) opracowanie
aktualizowanego corocznie przewodnika
(…)”
Proponuje się wariantowo:
1. doprecyzować czy:
a) „przewodnik”
ma
zawierać
informacje
z
terenu
całego
województwa
(samorząd
województwa
oraz
samorządy
powiatowe)
b) ma tylko zawierać informacje
odnoszące
się
do
jednostek
uwzględniać zapisy zawarte w programach
powiatowych.
W związku z powyższym, przy nieokreśleniu tego
w
projekcie
rozporządzenia,
zachodzi
przypuszczenie powstania różnic w interpretacji
zapisów przez samorząd i organy kontrolne.
Należy również nadmienić, że projekt
rozporządzenia nie wyznacza terminów na
opracowanie programów:
regionalnego i
lokalnych, co oznacza, że będą mogły one
powstawać całkowicie niezależnie od siebie w
rozległym i nieokreślonym okresie czasowym.
W związku z niejasnościami opisanymi w wierszu
nr 10, zasadne jest ścisłe określenie zakresu i
formy koordynacji przez samorząd województwa
regionalnego programu ochrony zdrowia
psychicznego.
Nadmieniamy, że w czasie kontroli Najwyższej
Izby Kontroli z realizacji zadań NPOZP w latach
20111-2015, pojawiały się wielokrotnie różnice
interpretacyjne dotyczące tego sformułowania.
Na str. 16 w pkt. 4) „przygotowanie i
udostępnianie mieszkańcom (…)” widnieje
zadanie
skierowanie
do
samorządów
powiatowych tożsame z takim zadaniem dla
samorządów województw. Konieczne jest
doprecyzowanie
zakresu
zawartości
„przewodnika
wojewódzkiego”
poprzez
określenie czy ma być on materiałem zbiorczym
zawierającym informację ze wszystkich powiatów
uzupełnioną
informacją
z
jednostek
organizacyjnych samorządu województwa, czy
też ma zawierać informacje wyłącznie z jednostek
organizacyjnych samorządu województwa.
32
Uwaga uwzględniona poprzez dodanie odniesienia do
zadań samorządu województwa, które realizuje np.
nadzór nad własnymi podmiotami leczniczymi
Uwaga uwzględniona
organizacyjnych
samorządu
województwa
2. wykreślić to zadanie zastępując je
zadaniem „coroczne przekazywanie do
samorządów powiatowych z terenu
województwa, informacji o formach
opieki zdrowotnej, pomocy społecznej i
aktywizacji zawodowej dla osób z
zaburzeniami psychicznymi dostępnych
w
jednostkach
organizacyjnych
samorządu województwa”.
Proponuje się w przypadku utrzymania
wariantu 1., doprecyzować czy „przewodnik”
ma być wydany w formie „papierowej”, czy
też np. w formie elektronicznej.
Proponuje się doprecyzować czy jego
opracowanie jest zadaniem obligatoryjnym
samorządu województwa czy fakultatywnym.
Rozdz. 2, str. 17, wiersz 1.
Proponuje się określić planowane środki w
budżecie MZ na tworzenie CZP
Urząd
Marszałkowski
Województwa
Zachodniopomorskiego
§1 ust. 1 pkt 1 Rozporządzenia Rady
Ministrów
w sprawie Narodowego
Programu Ochrony Zdrowie psychicznego
Zapis brzmi: „Ustanawia się Narodowy
Program Ochrony Zdrowia Psychicznego na
lata 2016-2020 określający strategię działań
mających na celu zapewnienie osobom z
zaburzeniami psychicznymi kompleksowej,
wielostronnej i powszechnie dostępnej opieki
zdrowotnej oraz innych form opieki i pomocy
niezbędnych do życia w środowisku
rodzinnym i społecznym”. Proponuje się
Nadmieniamy,
że
opracowanie
takiego
kompletnego przewodnika może być utrudnione
w przypadku, gdy nie wszystkie powiaty opracują
swoje przewodniki lub, gdy będą to robić w
rozległym okresie czasowym.
Istotą takiego przewodnika powinno być
dostarczenie informacji w nim zawartych
zainteresowanym, zamieszkałym jak najbliżej
miejsca, gdzie mogą uzyskać pomoc (gmina,
powiat). Samorząd województwa powinien zatem
przekazać informacje o formach pomocy
udzielanej przez swoje jednostki organizacyjne,
właśnie do samorządów powiatów, aby zostały
one zawarte w przewodnikach powiatowych.
Brak określonych w budżecie MZ środków na
tworzenie CZP sugeruje, że obowiązek
sfinansowania ich utworzenia w całości spadnie
na jednostki samorządu terytorialnego.
W załączniku do projektowanego rozporządzenia
przewija się jako cel i zadanie aktywizacja
zawodowa osób z zaburzeniami psychicznymi
(str. 5), w rozpisaniu konkretnych zadań (na str.
15) oraz w warunkach (str. 26). Warto, aby tak
ważny aspekt zdrowienia był wyakcentowany
obok funkcjonowania w środowisku rodzinnym,
społecznym, również i zawodowym. Środowisko
zawodowe stwarzając bezpieczne warunki
zatrudnienia jest doskonałym uzupełnieniem
procesu zdrowienia – poprzez stwarzanie
33
Uwaga stanowi komentarz do projektu. Należy
wskazać, że finansowanie CZP będzie zadaniem NFZ.
Uwaga nieuwzględniona – nie kwestionując
zasadności uwagi należy wskazać, że przytoczone
brzmienie wynika z ustawy o ochronie zdrowia
psychicznego
dodać na końcu jednostki redakcyjnej „i
zawodowym”
możliwości wykorzystania
chorujących psychicznie.
W tekście pojawiły się skrótowce np. ICD
(str. 23), DALY’s (str. 23), ICF (str. 24)
Proponuje się zdefiniować
skrótowce
pojawiające w tekście, bowiem są one
zawarte
w
akcie
powszechnie
obowiązującym,
a
nie
w
akcie
specjalistycznym skierowanym do wąskiej
grupy
odbiorców
posługujących
się
zawodową nomenklaturą.
Załącznik - Wstęp, pkt. 6, ppkt 2.
Str. 3
Proponuje się dodanie wyrazów „opieki
zdrowotnej” tj. nadanie następującego
brzmienia „2) określenie zasad współpracy
jednostek opieki zdrowotnej, systemu pomocy
społecznej, jednostek systemu
oświaty przy koordynacji opieki nad osobami
z zaburzeniami psychicznymi
Załącznik – Wstęp, zdanie końcowe
„Szczegółowy opis kierunków zmian
legislacyjnych został zawarty w rozdziale 5
Programu”
Str. 3
Brak rozdziału 5 w zaprezentowanym
projekcie NPOZP
Rozdział 1, Cele i zadania programu
Str. 5
Proponuję się wprowadzenie numeracji celów
szczegółowych i stosowania ustalonej
Takie rozwiązanie zapewni kompleksowość i
ciągłość wielowymiarowej opieki nad osobami z
zaburzeniami psychicznymi
Uwaga uwzględniona
Takie rozwiązanie zapewni kompleksowość i
ciągłość wielowymiarowej opieki nad osobami z
zaburzeniami psychicznymi
Uwaga uwzględniona
Brak opisu kierunków zmian legislacyjnych
utrudnia
właściwe
opiniowanie
projektu
rozporządzenia
Należy wskazać, że po przyjęciu projektowanego
rozporządzenia Rada Ministrów powinna realizować
zmiany systemowe zgodnie z zaproponowanymi
kierunkami
zmian
legislacyjnych,
natomiast
proponowanie szczegółowych regulacji ustawowych
w projekcie rozporządzenia nie jest zasadne.
Takie rozwiązanie, czyli przyporządkowanie
celów szczegółowych określonym numerom,
przyczyni się do przejrzystości opisywanych
zadań dla poszczególnych podmiotów.
Uwaga uwzględniona
34
potencjału
osób
numeracji w dalszych opisach celów i zadań
poszczególnych podmiotów
Rozdział 1.
Zadania samorządów województw, Cel
główny
1,
Cel
szczegółowy:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki
Zdrowotnej,
Zadanie
3)
przygotowanie
planu
umiejscowienia CZP…
Str. 13
Samorząd
województwa
nie
posiada
kompetencji ustawowych do przygotowania
planu umiejscowienia CZP na terenie
powiatów i gmin województwa.
Konieczne jest określenie podstaw prawnych.
Proponuje się przygotowanie systemu
zabezpieczenia
psychiatrycznej
opieki
zdrowotnej wzorem „sieci szpitali”
Rozdział 1.
Zadania samorządów województw,
Cel
główny
1,
Cel
szczegółowy:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki
Zdrowotnej,
Zadania: 1. 2. i 3.
Str. 13
Należałoby zadanie 2. przesunąć na miejsce
3., oraz uporządkować brzmienie zadania 1. i
3., ponieważ oba zawierają podobne treści
Samorząd województwa nie jest organem
wyższego stopnia dla powiatów i gmin, a w
projekcie wskazano, że plan umiejscowienia CZP
przygotowany przez samorząd województwa
będzie realizowany przez powiaty i gminy, które
otrzymują w projekcie NPOZP zadanie tworzenia
CZP. Ponadto bez umocowania ustawowego,
przygotowywanie
prawidłowego
planu
umiejscowienia
CZP
przez
samorząd
województwa
w
sytuacji
różnorodności
właścicielskiej podmiotów leczniczych oraz
samodzielności poszczególnych JST może być
niemożliwe.
Uwaga częściowo uwzględniona poprzez dodanie
odniesienia do podmiotów, dla których podmiotem
tworzącym jest samorząd województwa.
Uwaga techniczna
Uwaga uwzględniona
35
dotyczące zarówno zwiększenia dostępności,
jak i rozwoju CZP.
Rozdział 1.
Zadania samorządów województw, Cel
główny
1,
Cel
szczegółowy:
skoordynowanie dostępnych form opieki i
pomocy
Str. 14
Zadanie 1. opracowanie lub aktualizacja
regionalnego programu ochrony zdrowia
psychicznego – nie precyzuje zakresu, czy
program ma obejmować również zadania,
które są przypisane powiatom i gminom na
terenie regionu?
Doprecyzowanie
zakresu
zadań
określi
jednoznacznie rolę samorządu województwa w
realizacji NPOZP w regionie.
Uwaga częściowo
brzmienie zadań.
uwzględniona
Zbyt niskie nakłady i brak wsparcia rozwoju CZP
z budżetu państwa może skutkować brakiem
efektów końcowych realizacji kluczowego
zadania NPOZP.
Uwaga stanowi komentarz do ustawy
Zadanie 2. realizacja, koordynowanie i
monitorowanie
regionalnego
programu
ochrony zdrowia psychicznego – niejasny jest
zakres zadania, czy zadaniem samorządu
województwa
jest
koordynowanie
i
monitorowanie
realizacji
regionalnego
programu również w zakresach należących do
obowiązków powiatów i gmin?
Brak zadania dotyczącego powołania
regionalnego
zespołu
koordynującego
realizację programu. Zamiar celowy, czy
błąd?
Rozdział 2.
Nakłady na realizacje NPOZP
Str.18
36
–
zmieniono
Uważa się wysokość wydatków na NPOZP w
kwocie nieco powyżej 11 min zł rocznie za
niewystarczające
Urząd
Marszałkowski
Województwa
Pomorskiego
Rozdział 3. podrozdział I. Funkcje,
struktura i organizacja CZP
Zobowiązanie
CZP
do
zapewnienia
kompleksowej opieki, świadczonej również w
zakresie świadczeń społecznych, integracji
społecznej,
budowanie
sieci
oparcia
społecznego wykracza poza zadania podmiotu
leczniczego, jakim ma być CZP zgodnie z
ustawa o ochronie zdrowia psychicznego.
- obszar działania CZP „około 150 tys. (100200 tys.) mieszkańców” jest niezgodny z
określeniem obszaru w projekcie ustawy o
ochronie zdrowia psychicznego
- niejasne oraz niespójne z projektem ustawy
o ochronie zdrowia psychicznego jest
określenie formy prawnej CZP jako zakładu
leczniczego lub konsorcjum zakładów.
Narodowy Program Ochrony Zdrowia
Psychicznego
wskazuje
potrzebę
upowszechnienia
oraz
rozwijania
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej,
upowszechnienie
zawodowe
osób
z
zaburzeniami
psychicznymi, aktywizację zawodową osób z
zaburzeniami psychicznymi, skoordynowanie
dostępnych form opieki i pomocy.
Ponieważ do tej pory opieka psychiatryczna
opierała się w dużym stopniu na szpitalach
psychiatrycznych
widzimy
potrzebę
stopniowego wprowadzenia modelu opieki
CZP (jak wynika z projektu zmian do ustawy o
ochronie zdrowia psychicznego - art. 5a ust 1.) )
jest podmiotem leczniczym. W związku z tym
zapewnienie przez CZP koordynacji świadczeń
zdrowotnych ze świadczeniami społecznymi
przekracza jego ustawowe kompetencje.
- należy określić obszar działania CZP zgodnie z
projektem ustawy o ochronie zdrowia
psychicznego - art. 5a ust 2
- forma „konsorcjum zakładów”
określenia podstaw prawnych.
Uwaga częściowo uwzględniona poprzez zmianę
brzmienia przepisów. Konsorcja podmiotów i
możliwość kontraktowania przez nie świadczeń opieki
zdrowotnej to regulacje obowiązujące na podstawie
ustawy o świadczeniach opieki zdrowotnej
finansowanych ze środków publicznych.
wymaga
Uwaga stanowi komentarz do projektu
37
środowiskowej.
Wymaga
to
okresu
przejściowego w którym będą stopniowo
rozwijane struktury środowiskowe (oddziały
dzienne
i
zespoły
lecznictwa
środowiskowego)
oraz
stopniowo
likwidowane w cześci łóżka psychiatryczne.
Zasadniczą trudnością jest w tym wypadku
niewystarczające finansowanie – w okresie
przejściowym zwyżka tego finansowania.
Celem
nadrzędnym
powinno
być
bezpieczeństwo
zdrowotne
pacjentów
psychiatrycznych
oraz
możliwość
zapewnienia bezpieczeństwa bilansowego
psychiatrycznych stacjonarnych podmiotów
leczniczych.
Sprawozdawczość
powinny być jasno określone zasady
sprawozdawczości, wzór sprawozdania,
wskaźniki…..
Rola samorządów wojewódzkich
NPOZP wskazuje szereg celów i zadań
postawionych
przed
samorządami
województw, czy są to propozycje zadań czy
obligatoryjne zadania, z których będziemy
rozliczani ( w nakładach finansowych nie
wskazano żadnych środków dodatkowych).
Może wzorem innych ustaw/wytycznych
zastosować nazwę „płatnik” zastępując
„NFZ”
Urząd
Marszałkowski
Województwa
Wielkopolskiego
Uwaga stanowi komentarz do projektu
W ocenie projektodawcy rozporządzenie wydawane na
podstawie ustawy o ochronie zdrowia psychicznego
wskazuje na obligatoryjne formy realizacji zadań
własnych, których obowiązek realizacji został
określony w ustawie.
W aktualnie obowiązujących realiach prawnych
płatnikiem jest Narodowy Fundusz Zdrowia
Uwaga częściowo uwzględniona poprzez zmiany
brzmienia projektu
Zasadnicza
uwaga
dotyczy
braku
konsekwencji w uregulowaniach prawnych
dotyczących zdrowia psychicznego. W
proponowanych w ww. projekcie zmianach
38
systemu opieki psychiatrycznej, polegającej
na rozwoju środowiskowych form i
umniejszaniu
znaczenia
lecznictwa
szpitalnego w psychiatrii, korekty wymaga
ustawa o ochronie zdrowia psychicznego,
która w art.6.1. nakłada na samorząd
województwa
odpowiedzialność
za
„...zgodnie z potrzebami wynikającymi w
szczególności z liczby i struktury społecznej
ludności
województwa
tworzenie
i
prowadzenie
podmiotów
leczniczych
udzielających świadczeń zdrowotnych w
zakresie psychiatrycznej opieki zdrowotnej”
(Dz.U. 1994 Nr 111 poz. 535 z dnia 19
sierpnia 1994 roku). Przedmiotowy projekt
NPOZP 2016-2020 odpowiedzialność za
tworzenie Centrów Zdrowia Psychicznego
nakłada na samorządy powiatów i gmin, z
kolei plan ich umiejscowienia winien
przygotować
samorząd
województwa.
Wskazane różnorodne formy środowiskowej
opieki psychiatrycznej wychodzą poza
kompetencje samorządu województwa, jako
organu
tworzącego
dla
monospecjalistycznych,
wojewódzkich
szpitali psychiatrycznych. Z kolei samorządy
powiatów i gmin, jako organ tworzący dla
nowych podmiotów, jakimi mają być Centra
Zdrowia Psychicznego, nie mają w stosunku
do nich zagwarantowanych równolegle
kompetencji nadzorczych.
39
Brak nakładów finansowych dla jst na
realizację zadań Programu, w tym utworzenie
sieci Centrów Zdrowia Psychicznego (CZP),
przekształcenia szpitali psychiatrycznych i
tworzenia nowych oddziałów ogólnopsychiatrycznych w szpitalach powiatowych.
Opierając się na doświadczeniu poprzedniej
edycji NPOZP brak środków finansowych,
przeznaczonych dodatkowo z budżetu
państwa dla jst pokazuje, że bardzo trudno
sfinansować
zmianę
sytemu
opieki
psychiatrycznej, w tym tworzenie CZP,
przekształcanie
wojewódzkich
szpitali
psychiatrycznych i tworzenie oddziałów
ogólno-psychiatrycznych
w
szpitalach
powiatowych, wyłącznie z budżetów
jednostek samorządowych. Tym bardziej, że
art.2.4.1 ustawy o ochronie zdrowia
psychicznego wskazuje, że prowadzenie
działań
określonych
w
Narodowym
Programie Ochrony Zdrowia Psychicznego
należy do zadań własnych samorządów
województw, powiatów i gmin.
Brak wskazania wzrostu wydatków NFZ na
finansowanie środowiskowych form opieki
psychiatrycznej. Określenie użyte
w
projekcie,
„...finansowanie
powinno
umożliwiać objęcie kompleksową opieką
psychiatryczną
pacjentów z
obszaru
funkcjonowania CZP” jest nieprecyzyjne i
wymaga konkretnych wyliczeń i propozycji
wysokości środków finansowych na tego
rodzaju świadczenia zdrowotne.
Uwaga stanowi komentarz do projektu rozporządzenia
W chwili obecnej trwają prace nad określeniem
sposobu finansowania CZP.
Przedmiotowy projekt wyznacza kierunki działań,
umożliwiające rozwój środowiskowego modelu opieki
psychiatrycznej.
40
Wskazanie dla samorządów województw roli
koordynacji podejmowanych w obszarze
opieki psychiatrycznej działań w regionie,
przy jednoczesnym obciążeniu zadaniem
wyznaczania i wdrażania sieci Centrów
Zdrowia Psychicznego, w tym ewentualnego
tworzenia oddziałów psychiatrycznych w
lokalnych szpitalach wielospecjalistycznych,
bez przeznaczenia dla jst środków
finansowych na inwestycje, jest niemożliwe
do spełnienia.
Uwaga częściowo uwzględniona poprzez modyfikację
brzmienia projektu.
Zapisane w projekcie Programu 2016-2020
zwiększenie roli lekarzy rodzinnych
(pierwszego kontaktu) we współpracy z
lokalnymi CZP wymaga doprecyzowania.
Niewłaściwym wydaje się udostępnianie
pomocy psychologicznej w placówkach
pierwszego kontaktu — LR (poradnictwo,
interwencje kryzysowe, psychoterapia), gdyż
są to zadania CZP, poza tym LR nie posiada
kompetencji,
wiedzy
i
umiejętności
niezbędnych do udzielania tego rodzaju
wsparcia osobom potrzebującym. Ponadto
nie ma na rynku usług zdrowotnych
dostatecznej liczby specjalistów, aby
dodatkowo zatrudniać ich w placówkach
pierwszego kontaktu.
Przedmiotowy załącznik odnosi się do niezbędnych
zmian i warunków rozwoju psychiatrycznej opieki
zdrowotnej w Polsce. W opinii projektodawcy
przedmiotowy zapis nie dotyczy kompetencji
lekarskich, ale dostępność tego typu świadczeń jako
wspomagających jego praktykę w wielu zaburzeniach
psychosomatycznych,
epizodycznych
stanach
lękowych czy depresyjnych.
Zachodzi konieczność poinformowania
władz uczelni wyższych kształcących
lekarzy, pielęgniarki i położne o konieczności
wprowadzenia do programów kształcenia
przeddyplomowego oraz do szkolenia
Przedmiotowy projekt przewiduje takie zadanie
41
specjalizacyjnego zadań podstawowej opieki
zdrowotnej w realizacji środowiskowego
modelu psychiatrycznej opieki zdrowotnej.
Zalecana dla CZP dostępność świadczeń:
docelowo podstawowe świadczenia przez 7
dni w tygodniu przez całą dobę - nagłe
natychmiast, pilne - w ciągu 24-48 godzin; w
granicach 1 godziny dojazdu publicznym
środkiem komunikacji, są wymaganiami
trudnymi do osiągnięcia ze względów na
wysokie koszty takiego serwisu, brak
wystarczającej liczby specjalistów dla obsady
dyżurów i interwencji oraz możliwości
niespełnienia zapewnienia dojazdu w czasie 1
godziny publicznymi środkami komunikacji.
Uwaga częściowo uwzględniona – dokonano zmian w
projekcie.
Przedmiotowy załącznik odnosi się do niezbędnych
zmian i warunków rozwoju psychiatrycznej opieki
zdrowotnej w Polsce.
Brak możliwości zapewnienia kontynuacji
dotychczasowych działań, w zakresie
podjętych przez jst w ramach NPOZP 20112015, np.: promocji zdrowia psychicznego lub
dotyczących integracji społecznej osób z
zaburzeniami
psychicznymi
czy
też
organizacji systemu poradnictwa i pomocy w
stanach kryzysu psychicznego.
Nie zachowano umocowania dla dalszego
funkcjonowania Wojewódzkich Zespołów ds.
Realizacji NPOZ, które stanowiły, we
wskazanym składzie w poprzedniej edycji
Programu,
wsparcie
merytoryczne
i
opiniotwórcze dla podejmowanych przez
samorząd województwa działań.
Cześć zadań realizowanych w ramach NPOZP 20112015 będzie realizowanych w ramach Narodowego
Programu Zdrowia 2016-2020 (promocja zdrowia,
profilaktyka zaburzeń psychicznych)
Po analizie realizacji NPOZP przez województwa
samorządowe oceniono, że Wojewódzkie Zespoły nie
powstały we wszystkich województwach, zatem
przyjęto, że w projekcie nie zostanie zawarta
propozycja ich obligatoryjnego tworzenia –
pozostawiając decyzję w tym zakresie właściwym
władzom.
42
Urząd
Marszałkowski
Województwa Śląskiego
Projekt skonstruowany został schematycznie i
mało precyzyjnie, np.: wyznaczono cele i
zadania
bez
określenia
wskaźników
monitorujących, co z pewnością nie pozwoli
na obiektywną ocenę działań w skali kraju
str. 13
Cel
szczegółowy:
upowszechnianie
zróżnicowanych form Pomocy i oparcia
społecznego
Dopisać w punkcie 1) aktualizacja
wojewódzkiego programu poszerzania,
zróżnicowania i unowocześniania pomocy i
oparcia społecznego (…).
str. 5
Do celów głównych Programu wprowadzić
promocję
zdrowia
psychicznego
i
zapobieganie zaburzeniom psychicznym.
Urząd
Marszałkowski
Województwa Opolskiego
Strona
13,
Cel
szczegółowy:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki zdrowotnej. Punkt 3
„przygotowanie planu umiejscowienia
CZP…”
Proponujemy by wskazany punkt 3 miał nowe
następujące
brzmienie:
„przygotowanie
wojewódzkiego planu umiejscowienia CZP
oraz wojewódzkiego planu funkcjonowania
całodobowej
psychiatrycznej
opieki
zdrowotnej zbieżnych z wojewódzką mapą
potrzeb zdrowotnych w obszarze psychiatrii
wskaźnik
monitorujący:
opracowany
dokument”
Uwaga stanowi komentarz do projektu. Wybrano
najbardziej kluczowe wskaźniki monitorowania
realizacji Programu.
Brak dwóch wyrazów.
Uwaga uwzględniona
Wynika z potrzeby upowszechniania wiedzy na
temat zdrowia psychicznego, kształtowania
zachowań i stylów życia korzystnych dla zdrowia
psychicznego oraz rozwijania umiejętności
radzenia sobie w sytuacjach zagrażających
zdrowiu psychicznemu.
Nowy zapis upraszcza wskazania NPOZP oraz
uzależnia kształt planów od najnowszej,
kompleksowej diagnozy, jaką będzie wojewódzka
mapa potrzeb zdrowotnych w obszarze
psychiatrii.
Zgodnie z ustawą z dnia 11 września 2015 r. o zdrowiu
publicznym przedmiotowe zadania będą realizowane
w ramach Narodowego Programu Zdrowia
43
Uwaga nieuwzględniona
Zmiana brzmienia przedmiotowego pkt.
Mając na uwadze zapisy przedmiotowego projektu w
opinii projektodawcy plan może być elementem
regionalnego
programu
ochrony
zdrowia
psychicznego.
Urząd
Marszałkowski
Województwa
Podkarpackiego
Załącznik do rozporządzenia Rady
Ministrów Narodowy Program Ochrony
Zdrowia Psychicznego na lata 2016-2020
Rozdział 2 –Nakłady na realizacje NPOZP
Uwzględnić
przeznaczenie
środków
finansowych dla jednostek samorządu
terytorialnego na potrzeby utworzenia CZP.
Urząd
Marszałkowski
Województwa
Mazowieckiego
Rozdział I, str. 13
Na samorząd województwa nałożono zadania
związane m.in. z umieszczeniem oddziałów
psychiatrycznych w lokalnych szpitalach
wielospecjalistycznych
bez
analizy
możliwości województw realizacji tych
zadań.
Rozdział II , str. 17
Projektuje się zbyt niskie nakłady
przeznaczone na koordynację działań w skali
roku (170 tys.) przez Ministerstwo Zdrowia.
Rozdział III, str. 19
W dokumencie proponuje się zbyt dużą
populację objętych opieką Centrum Zdrowia
Psychicznego – dalej CZP (aż do 250 tys.).
Rozdział IV, str. 23
Nie doprecyzowano składu
i liczby osób z odpowiednimi kwalifikacjami
stanowiących zespoły wielodyscyplinarne
W celu zapewnienia mieszkańcom województwa
dostępu do świadczeń opieki psychiatrycznej
zachodzić będzie konieczność tworzenia od
podstaw struktur CZP dostosowanych do potrzeb
osób chorych. Nakłady inwestycyjne dotyczyć
będą zatrudnienia fachowych pracowników,
dostosowania
lub
budowy
pomieszczeń,
zapewnienie środków transportu dla zespołów
opieki środowiskowej
Na samorząd województwa nałożono zadania
związane m.in. z umieszczeniem oddziałów
psychiatrycznych w lokalnych szpitalach
wielospecjalistycznych bez analizy możliwości
województw realizacji tych zadań.
Tak niska kwota
koordynacji działań.
nie
zapewni
właściwej
Trudność w objęciu kompleksową opieką tak
dużej liczby ludności i zapewnienia zgodnych z
Narodowym Programem Ochrony Zdrowia
Psychicznego świadczeń.
Brak możliwości oszacowania realnych kosztów
funkcjonowania zespołów wielodyscyplinarnych.
44
Zadania zawarte w projekcie Programie wskazane do
realizacji przez Jednostki Samorządu Terytorialnego
należą do grupy zadań własnych i realizowane będą ze
środków będących w dyspozycji JST
Należy zauważyć, że NPOZP jest dokumentem
wskazującym na kierunki zmian w opiece
psychiatrycznej. Program nie będzie funkcjonował w
oderwaniu od realiów prawnych, organizacyjnych i
funkcjonalnych systemu opieki zdrowotnej. Zmiany
powinny mieć charakter ewolucyjny i być realizowane
w ramach ustawowo określonych kompetencji
poszczególnych podmiotów uczestniczących w
organizacji opieki i realizacji zadań związanych z
prowadzeniem podmiotów leczniczych.
Kwota związana jest wyłącznie z zadaniami
koordynacyjnymi MZ. Finansowanie Programu
(świadczeń opieki zdrowotnej) pochodzić będzie ze
środków NFZ.
Populacja 250 tys. osób stanowi docelową górną
granicę jaką powinno obejmować CZP. Nie jest to
liczba obligatoryjna a jedynie wskaźnik graniczny.
Przedmiotowy rozdział określa niezbędne kierunki
zmian i warunki rozwoju opieki psychiatrycznej w
Polsce. Szczegółowy opis personelu CZP zostanie
przygotowany wraz z produktem kontraktowym.
Rozdział IV, str. 26
Zastrzeżenia
budzi
odejście
od
dotychczasowego finansowania (osobodzień)
wyspecjalizowanej opieki psychiatrycznej i
określenie stawek ryczałtowych.
Działanie to może wpłynąć negatywnie na jakość
udzielanych świadczeń.
Rozdział I, str. 6
Należy doprecyzować dokument w zakresie
wspierania
i
monitorowania
procesu
tworzenia sieci CZP.
Rozdział I, str. 12
Należy doprecyzować dokument w zakresie
dotyczącym NFZ- zadań, finansowania
świadczeń
z
zakresu
psychiatrii
środowiskowej.
Nie wskazano przez jakie instytucje będzie
wspierane tworzenie sieci CZP.
Rozdział I, str. 13
Należy zaktualizować wojewódzki program
zwiększania dostępności…
Konieczne jest stworzenie nowych programów
z uwzględnieniem CZP.
Rozdział I, str. 13
Nie wskazano sposobu wspierania wdrażania
planu umiejscowienia CZP.
Brak narzędzi w tym zakresie utrudni realizację
zadania.
Uwaga częściowo uwzględniona
Rozdział I, str. 13
Brak narzędzi koordynacyjnych wobec
szpitali
gminnych
i powiatowych dla samorządu województwa
Współpraca samorządów w tym zakresie nie
została sprecyzowana.
Uwaga częściowo uwzględniona
brzmienie przepisów
Brak informacji o finansowaniu innych zakresów,
w tym specjalistycznych.
45
Przedmiotowy rozdział określa niezbędne kierunki
zmian i warunki rozwoju opieki psychiatrycznej w
Polsce. W chwili obecnej trwają prace nad
opracowaniem sposobu finansowania i rozliczania
produktu kontraktowego w postaci CZP. Większość
podmiotów i instytucji uczestniczących w ochronie
zdrowia psychicznego zgadza się ze stanowiskiem, że
obecny sposób finansowania opieki psychiatrycznej
powinien zostać zmieniony w proponowanym
kierunku.
Podmiotem
odpowiedzialnym
za
realizację
przedmiotowego zadania jest zgodnie z projektem
Programu minister właściwy do spraw zdrowia.
Przedmiotowy projekt stanowi kierunek zmian
związanych z rozwojem opieki psychiatrycznej w
Polsce a szczegółowe informacje dotyczące
finansowania będą przygotowywane na bieżąco.
Regulacje dotyczące finansowania świadczeń innych
niż realizowane przez CZP znajdują się w
rozporządzeniu tzw. „koszykowym” oraz stosownych
zarządzeniach Prezesa NFZ.
To zadanie jest jednym z zadań wskazanych do
realizacji przez samorządy województw.
–
zmieniono
dla przygotowania planu umiejscowienia
CZP.
Rozdział II, str. 17
Należy doprecyzować dokument w zakresie
zapisów dotyczących nakładów na realizację
NPOZP
przez Ministra Sprawiedliwości, Ministra
Obrony Narodowej, Ministra Zdrowia.
Nie wskazano jednoznacznie do czego odnoszą się
te nakłady (niska kwota na koordynację).
Rozdział III, str. 20
Należy doprecyzować dokument w zakresie
zapisów dotyczących zapewniania przez CZP
natychmiastowej pomocy w przypadkach
nagłych.
Nie wskazano możliwości interwencji karetek
systemu ratownictwa medycznego.
Rozdział III, str. 20
Należy doprecyzować dokument w zakresie
zapisów dotyczących zajęć i turnusów
rehabilitacyjnych
Rozdział III, str. 20
Proponuje się zapis:
„Całodobowa
opieka
szpitalna
w lokalnym szpitalu ogólnym lub w
oddziałach
ogólnopsychiatrycznych
w szpitalu psychiatrycznym”.
Nie wskazano z jakiej stawki będą finansowane,
np. ryczałtowej.
Zapewnienie opieki psychiatrycznej nie będzie
wystarczające w oddziałach psychiatrycznych w
szpitalach ogólnych.
46
Wszelkie koszty dla budżetu państwa związane z
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
sfinansowane w ramach limitów wydatków
zaplanowanych dla właściwych części budżetu
państwa na dany rok, bez konieczności ich
zwiększania, a wejście w życie projektowanej regulacji
nie będzie podstawą do ubiegania się o dodatkowe
środki budżetu państwa na ten cel.
Przedmiotowy rozdział zawiera zalecane rozwiązania
organizacyjne psychiatrycznej opiece zdrowotnej.
Szczegółowe
warunki
udzielania
świadczeń
zdrowotnych przez CZP zostaną przygotowane wraz z
opracowaniem produktu kontraktowego.
Zadania systemu Państwowego Ratownictwa
Medycznego są określone w ustawie o Państwowym
Ratownictwie
Medycznym
–
projektowane
rozporządzenie nie może być sprzeczne z wspomnianą
regulacją.
Przedmiotowy rozdział zawiera zalecane rozwiązania
organizacyjne psychiatrycznej opiece zdrowotnej. W
zakresie źródła finansowania zajęć i turnusów
rehabilitacyjnych nie są planowane zmiany.
Uwaga nie została uwzględniona. Kierunek zmian
rekomendowany przez większość środowiska ochrony
zdrowia psychicznego przewiduje wspieranie
tworzenia oddziałów psychiatrycznych przy szpitalach
wielospecjalistycznych.
Urząd
Marszałkowski
Województwa Lubuskiego
Rozdział IV, str. 23
Należy doprecyzować dokument w zakresie
zapisu o dostępności świadczeń w granicach 1
godz.
dojazdu
publicznym
środkiem
komunikacji.
Rozdział IV, str. 25
Należy doprecyzować dokument w zakresie
zapisów o referencyjnych świadczeniach
psychiatrycznych
zapewnianych
przez
ponadlokalną
sieć
wyspecjalizowanych
ośrodków psychiatrycznych.
Rozdział IV, str. 25
Należy doprecyzować rolę ponadlokalnego
ośrodka specjalistycznego.
Nie wskazano kogo dotyczy czas dotarcia:
pacjenta do CZP albo pracowników CZP do
miejsca zamieszkania pacjenta.
Uwaga uwzględniona, usunięto przepis budzący
wątpliwości.
Nie wskazano jednoznacznie jaka instytucja i w
jakim czasie ustali sieć wyspecjalizowanych
ośrodków
psychiatrycznych,
co jest niezbędne do określenia kierunków i
podjęcia
restrukturyzacji
dużych
szpitali
psychiatrycznych.
Nie wskazano jednoznacznie jaka instytucja i w
jakim czasie ustali potrzeby populacji i
kompetencji konkretnych ośrodków.
Zadanie to będzie realizowane przez Ministerstwo
Zdrowia we współpracy z płatnikiem za świadczenia
gwarantowane
Rozdział IV, str. 26
Należy poprawić pkt 12. Inwestycje:
dotowanie niezbędnych nakładów na
infrastrukturę z budżetu państwa z części 46 –
Zdrowie.
Uwaga ogólna
Konieczność zsynchronizowania (wskazania
kolejności, etapów) działania gmin, powiatów
i województw w celu opracowania planu
rozmieszczenia
CZP
zapewniających
kompleksową opiekę zdrowotną.
Str.25 pkt 4.1 Str. 29 pkt 4. 5. 9
Zachowanie dotychczasowej gęstości
sieci lokalnej CZP na bazie istniejących
placówek
pozwala
na
stabilność
utrwalonego przez lata dostępu pomocy
psychiatrycznej, psychologicznej oraz
psychoterapeutycznej,
szczególnie
pacjentów już związanych z tymi
Wewnętrznie sprzeczne z tabelą na str. 17 inwestycje (nie przewidziano żadnych środków).
Uwaga uwzględniona
Brak kolejności działania (ścieżki postępowania)
może utrudnić współpracę między samorządami,
jak również koordynację działań prowadzoną
przez samorząd województwa.
Uwaga częściowo uwzględniona poprzez zmiany w
projekcie w części dotyczącej zadań JST
Zachowanie dotychczasowej gęstości sieci
lokalnej CZP na bazie istniejących
placówek dotyczy szczególnie pacjentów
już związanych z tymi jednostkami, każda
zmiana może też powodować zwiększenie
negatywnej strony choroby i zmniejszyć
przystosowanie. Konieczność uzyskania
skierowania do psychologa wydłuża czas
47
Regulacje te zostaną ujęte w rozporządzeniu tzw.
„koszykowym” i stosownych zarządzeniach Prezesa
NFZ
Uwaga stanowi komentarz do projektu
jednostkami, każda zmiana może też
powodować zwiększenie negatywnej
strony
choroby
i
zmniejszyć
przystosowanie.
Rozszerzyć możliwość korzystania z
usług psychologa nie tylko w POZ ale tez
innych placówkach zdrowia
psychicznego do tego bez skierowania.
Reforma zasobów - kształcenie
podyplomowe psychologów - wskazane
ujednolicenie trybu oraz ewentualne
umocowanie ich kompetencji w ustawie o
zawodzie psychologa
Str. 1 Uzasadnienie
Wzrasta także ilość zaburzeń
emocjonalnych nie wymagająca leczenia
psychiatrycznego. Konieczność
przebrnięcia przez procedurę
skierowania do specjalisty w tym
przypadku doi psychologa klinicznego
zniechęca pacjenta do korzystania ze
świadczenia, któremu wystarczyła by
oczekiwania na pomoc psychologiczna
szczególnie w przypadkach
nieoczekiwanych i nagłych, nie
wymagających leczenia psychiatrycznego a
ponadto udzielenie świadczenia po czasie
dezaktualizuje diagnozę i dalszy proces
psychoterapeutyczny. Dotychczasowe
rozwiązania powodują uzyskiwanie
kompetencji w różnych trybach, także
zmuszają do dublowania procedur, np.
podyplomowe studia dla uzyskania tytułu
specjalisty zawierają wymaganą ilość
godzin w zakresie psychoterapii, nie dając
uprawnień, które muszą być często
dublowanie oddzielnym trybem
certyfikującym
Pomoc psychologiczna w sytuacji stresowej
czy tp. stanowić może zakończenie
destruktywnego procesu u pacjenta bez
konieczności
zastosowania
leczenia
psychiatrycznego, także wstępna diagnoza
psychologiczna daje możliwość lekarzowi
skrócenia procesu diagnostycznego i
szybsze zastosowanie farmakologii.
48
Uwaga stanowi komentarz do projektu
pomoc krótkoterminowa,
Tabela 2 i dalsze
Statystyczna ilość miejsc w odniesieniu
do liczby mieszkańców nie obrazuje
potrzeb danego regionu, bowiem np.
Ośrodek w Nowym Dworku obsługuje
pacjentów z innych regionów, nie
posiadających
tak
wypracowanych
programów,
podobnie
usytuowanie
poradni psychologicznej na skraju
powiatu z trudnym dojazdem ogranicza
dostępność,
chociaż
statystycznie
wypełnia potrzeby gdyż jest usytuowana
poradnia jako jedna w powicie.
Pomoc psychologiczna w sytuacji stresowej
czy tp. stanowić może zakończenie
destruktywnego procesu u pacjenta bez
konieczności
zastosowania
leczenia
psychiatrycznego, także wstępna diagnoza
psychologiczna daje możliwość lekarzowi
skrócenia procesu diagnostycznego i
szybsze zastosowanie farmakologii
Uwaga stanowi komentarz do projektu.
Uwagi ogólne
Doprecyzowania ustawowego wymaga
Uwaga nieuwzględniona
kwestia określenia kompetencji
Zgodnie z ustawą o ochronie zdrowia psychicznego
samorząd województwa zgodnie z potrzebami
wynikającymi w szczególności z liczby i struktury
społecznej ludności województwa tworzy i prowadzi
podmioty
lecznicze
udzielające
świadczenia
zdrowotne w zakresie psychiatrycznej opieki
zdrowotnej. Ponadto podmiot leczniczy prowadzący
centrum
zdrowia
psychicznego
zapewnia
kompleksową opiekę zdrowotną nad osobami z
poszczególnych jednostek samorządu
terytorialnego w zakresie zapewnienia
psychiatrycznej opieki zdrowotnej w ramach
centrów zdrowia psychicznego.
49
zaburzeniami psychicznymi na określonym obszarze
terytorialnym
w
formie
pomocy doraźnej,
ambulatoryjnej, dziennej, szpitalnej i środowiskowej.
Szczegółowe kwestie dotyczące finansowania i
rozliczeń świadczeń zostaną ujęte w produkcie
rozliczeniowym przygotowanym przez NFZ.
Niewystarczające wskazanie sposobu oraz
Uwaga częściowo uwzględniona
Modyfikacja brzmienia przedmiotowych zadań.
formy działań dotyczących planu
umiejscowienia CZP, ich tworzenia i
Szczegółowe kwestie dotyczące finansowania i
rozliczeń świadczeń zostaną ujęte w produkcie
rozliczeniowym przygotowanym przez NFZ.
wspierania wdrażania planu umiejscowienia
na terenie województwa w kontekście
autonomii poszczególnych jednostek
Zadania zawarte w projekcie Programie wskazane do
realizacji przez Jednostki Samorządu Terytorialnego
należą do grupy zadań własnych i realizowane będą ze
środków będących w dyspozycji JST.
samorządu terytorialnego (samorząd
województwa, samorząd powiatowy, gmina).
Brak informacji w zakresie źródeł
CZP.
Zadania zawarte w projekcie Programie wskazane do
realizacji przez Jednostki Samorządu Terytorialnego
należą do grupy zadań własnych i realizowane będą ze
środków będących w dyspozycji JST.
Wątpliwość budzi założenie, iż planowana
Uwaga stanowi komentarz do projektu
bezpośredniego finansowania działań
wskazanych w pkt. 2, oraz administrowania
struktura CZP zakłada 4 elementy: poradnię,
50
zespół leczenia środowiskowego, oddział
dzienny i całodobowy, funkcjonujący przez
7 dni w tygodniu przez całą dobę w sytuacji
tak dużego deficytu kadry specjalistycznej.
Uwaga nieuwzględniona
Opracowania ram i zasad współdziałania CZP
z podmiotami świadczącymi oparcie społeczne
stanowi jeden z elementów programu
Brak precyzyjnego wskazania sposobu
łączenia dwóch obszarów – polityki
zdrowotnej i społecznej.
Samodzielny
Publiczny
Psychiatryczny
Zakład
Opieki Zdrowotnej im. dr.
Stanisława Deresza w
Choroszczy
Plac
Z.
Brodowicza 1 16 – 070
Dotyczy całego dokumentu
Narodowy Program Ochrony Zdrowia
Psychicznego (dalej Program) nie zawiera
wszystkich elementów, o których mowa w art.
2 ust. 3 ustawy z dnia 19 sierpnia 1994 r. o
ochronie zdrowia psychicznego (dalej
ustawa).
Rozdział 1, str. 5 (cele główne Programu)
Cel główny (rozdział 1 ust. 1 pkt 1)
pomija zapis o powszechnie dostępnej opiece
zdrowotnej
Rozdział 1, str. 12
Dążenie do zapewnienia priorytetowego
wzrostu nakładów (....)
Należy dostosować treść Programu do wymagań
ustawy.
Uwaga stanowi komentarz do projektu. W ocenie MZ
projektowana regulacja odpowiada upoważnieniu
ustawowemu.
Brak założenia, że opieka psychiatryczna będzie
powszechnie dostępna.
Uwaga stanowi komentarz do projektu
Sugeruje brak realnego działania w tym zakresie.
Uwaga stanowi komentarz do projektu
Rozdział 1, str. 12
Wprowadzenie zryczałtowanej stawki za
leczenie osoby
Opłacenie świadczeń w formie ryczałtu powoduje
zaniżenie finansowania, które nie uwzględnia
„przypadków”
szczególnych,
równoległego
występowania: chorób somatycznych, leczenia
uzależnienia.
Brak
przygotowania
szerokopojętej
infrastruktury i zasobów
w szpitalach
wielospecjalistycznych.
Dodatkowe
Uwaga stanowi komentarz do projektu
Rozdział 1, str. 13
Nałożenie na Samorząd Województwa zadań
związanych m.in. z umieszczeniem oddziałów
51
Uwaga stanowi komentarz do projektu
„rozdrobnienie kadry medycznej”
jednostkami przy deficycie kadr.
pomiędzy
Rozdział 2 , str. 17
Zbyt niskie nakłady przeznaczone na
koordynację działań w skali roku (170 tys.)
przez Ministerstwo Zdrowia
Rozdział 3, str. 19 – 20
Zbyt duża populacja objętych opieką CZP
(250 tys.)
Tak niska kwota
koordynacji działań
właściwej
Trudność w objęciu kompleksową opieką tak
dużej liczby ludności i zapewnienia im zgodnych
z NPOZP świadczeń
Populacja 250 tys. osób stanowi górną granicę jaką
powinno obejmować CZP. Nie jest to liczba
obligatoryjna a jedynie wskaźnik graniczny.
Rozdział 3, str. 19 – 20
Odpowiedzialność terytorialna – sugeruje
udzielanie świadczeń na zasadzie „pogotowia
psychiatrycznego”, co potwierdza zapis o
pomocy w przypadkach nagłych i pilnych
Brak szczegółowego opisu założeń; Z uwagi na
brak obowiązującej definicji mieszkańca
proponujemy posługiwanie się w Programie
definicją „przebywający” .
Rozdział 3, str. 19 – 20
Struktura CZP – zespół szpitalny – oddział
psychiatryczny ogólny?
Brak
sprecyzowania
rodzaju
oddziału,
a przecież możliwe będzie zawarcie umowy z
podwykonawcą.
Rozdział 3, str. 21
Punkt zgłoszeniowo koordynacyjny
Brak
określenia
jego
w strukturze CZP?, odrębne?
Nie można się zgodzić z przyjętą interpretacją –
podstawowym zadaniem projektowanych CZP jest
sprawowanie aktywnej opieki nad pacjentami z danego
obszaru odpowiedzialności terytorialnej, co w pewnej
perspektywie czasowej powinno doprowadzić do
ograniczenia liczby nagłych i pilnych interwencji
medycznych.
W ocenie projektodawcy nie ma konieczności
precyzowania nazwy (kodu resortowego) oddziału,
wystarczające jest wskazanie jego funkcji w ramach
CZP.
Punkt powinien stanowić nieodłączny element CZP.
Rozdział 3, str. 21
Warunki organizacyjne:
„Finansowanie
świadczeń zdrowotnych CZP jest powinno”
skreślić „jest”
Rozdział 3, str. 21
Zatrudnienie i kompetencje pracowników
CZP – brak przeliczników
Sprostowanie omyłki pisarskiej.
Uwaga uwzględniona
Żaden z wymienionych aktów prawnych nie
definiuje
liczby
zatrudnionych:
opieka
stacjonarna/dzienna – przelicznik zatrudnienia na
łóżko/miejsce.
Przedmiotowy rozdział
przedstawia
zalecane
rozwiązania organizacyjne w psychiatrycznej opiece
zdrowotnej. Szczegółowe informacje dotyczące
psychiatrycznych
wielospecjalistycznych
w
szpitalach
52
nie
zapewni
umiejscowienia:
Uwaga stanowi komentarz do projektu
Państwowa
Agencja
Rozwiązywania
Problemów Alkoholowych
Struktury ambulatoryjne – brak przelicznika.
personelu
zostaną
kontraktowym.
Rozdział 3, str. 21
Prowadzenie jednej ciągłej zintegrowanej
dokumentacji
Brak rozwiązań prawnych umożliwiających
prowadzenie dokumentacji medycznej w tak
określony sposób, lub ich projektu, obecne
przepisy wykluczają takie rozwiązanie
Rozdział 4, str. 23
Nie jest doprecyzowany skład i liczba osób z
odpowiednimi kwalifikacjami stanowiących
zespoły wielodyscyplinarne
Brak możliwości oszacowania realnych kosztów
funkcjonowania zespołów wielodyscyplinarnych
Przedmiotowy rozdział
przedstawia
zalecane
rozwiązania organizacyjne w psychiatrycznej opiece
zdrowotnej. Szczegółowe rozwiązania organizacyjne
zostaną określone w rozporządzeniu regulującym
kwestie prowadzenia dokumentacji medycznej.
Przedmiotowy rozdział
przedstawia
zalecane
rozwiązania organizacyjne w psychiatrycznej opiece
zdrowotnej. Szczegółowe informacje dotyczące
personelu
zostaną
określone
w
produkcie
kontraktowym.
Uwaga stanowi komentarz do projektu
Przedstawiony
dokument
jest
nieprecyzyjny, co utrudnia lekturę i
odniesienie się do proponowanych
założeń, jak też może w przyszłości
utrudniać wykonawcom realizację
Programu
1) Nie wszystkie cele główne zostają
określone
w
produkcie
Uwaga stanowi komentarz do projektu. W ocenie
projektodawcy takie ujęcie wydaje się wystarczające
uszczegółowione
poprzez
celami
szczegółowe. Sytuacja taka ma miejsce
przykładowo
w
celu
głównym
„prowadzenie
działań
na
rzecz
zapobiegania
stygmatyzacji
i
dyskryminacji
osób
z zaburzeniami
psychicznymi”
2) Nie wszędzie zostały określone efekty
Uwaga stanowi komentarz do projektu. W ocenie
projektodawcy wskaźniki zaproponowane w projekcie
przekazanym do konsultacji są najistotniejsze i
pozwalają na ocenę skuteczności i efektywności
programu.
realizacji i wskaźniki monitorowania.
Niektóre wskaźniki sformułowane są jak
cele, przykładowo na str. 7 projektu jako
oczekiwany
efekt
realizacji
celu
szczegółowego:
„skoordynowanie
53
różnych form opieki i pomocy” wskazano
„poprawę koordynacji Programu”. Tak
ogólnikowy sposób sformułowania efektu
realizacji celu wydaje się uniemożliwiać
jego monitorowanie i rzeczywistą ocenę
jego realizacji;
3) w treści projektu są używane niejasne i
Uwaga stanowi komentarz do projektu
nieprecyzyjne
sformułowania,
np.
zadanie:
„aktualizacja
poszerzenia,
zróżnicowania
i
unowocześnienie
pomocy i oparcia społecznego” (str. 13
projektu), co przy braku wskazania
wskaźników realizacji, skutkować będzie
brakiem możliwości oceny, czy pomoc
została poszerzona, zróżnicowana czy
unowocześniona
4) niektóre wskaźniki są zbyt ogólne;
Uwaga stanowi komentarz do projektu
przykładowo w celu szczegółowym
„aktywizacja zawodowa i społeczna osób
z zaburzeniami psychicznymi” są cztery
różne zadania, a wskaźnik jeden: roczny
raport określający liczbę osób objętych
poszczególnymi formami działalności”warto doprecyzować jakimi konkretnie.
Projekt wymaga korekty, wyeliminowania
nieścisłości i błędów. Przykładowo na str. 3
projektu pojawia się odniesienie do rozdziału
5 Programu, jednak spis treści zawiera tylko
cztery rozdziały. Niektóre sformułowania
zadań wymagają przeformułowania, np.
zamiast
„rozważenie
możliwości
dostosowania programów kształcenia” –
„dostosowanie programów kształcenia” (str. 6
Uwaga uwzględniona poprzez zmianę brzmienia
projektu
54
projektu), zamiast „poinformowanie władz
uczelni o konieczności wprowadzenia do
programów”
–
„wprowadzenie
do
programów” bowiem efektem nie ma być
„rozważanie” czy „informowanie” ale
wdrożenie określonych zmian.
W projekcie brakuje precyzyjnego określenia
relacji pomiędzy Narodowym Programem
Ochrony
Zdrowia
Psychicznego
a
Narodowym Programem Zdrowia. Obecne
brzmienie przepisów może sugerować
częściowe
pokrywanie
się
zakresów
merytorycznych ww. Programów. NPZ w celu
operacyjnym 3 określa zadania dotyczące
profilaktyki
problemów
zdrowia
psychicznego
i
poprawy
dobrostanu
psychicznego,
które
w
części
są
komplementarne, a w części pokrywają się
z zadaniami określonymi
w NPOZP.
Przykładowo zarówno NPZ jak i NPOZP
nakłada
na
jednostki
samorządu
terytorialnego obowiązek opracowywania i
realizacji samorządowych programów lub
strategii ochrony zdrowia psychicznego, co
tworzy sytuację podwójnych regulacji w
odniesieniu do tych samych zadań.
Uwaga stanowi komentarz do ustawy
Mając na uwadze m.in. doświadczenie z realizacji
Programu dotychczasowe zadania wskazane w
Narodowym
Programie
Ochrony
Zdrowia
Psychicznego zostały rozdzielone i zadania polegające
na promocji zdrowia psychicznego i profilaktyce
zaburzeń psychicznych będą realizowane w ramach
Narodowego Programu Zdrowia, wskazanego w art. 9
ust. 1 ustawy z dnia 11 września 2015 r. o zdrowiu
publicznym (Dz. U. poz. 1916) a zadania polegające
przede wszystkim na zapewnieniu osobom z
zaburzeniami
psychicznymi
wielostronnej
i
powszechnie dostępnej opieki zdrowotnej oraz innych
form opieki i pomocy niezbędnych do życia w
środowisku
rodzinnym
i
społecznym
oraz
kształtowaniu wobec osób z zaburzeniami
psychicznymi właściwych postaw społecznych, a
zwłaszcza zrozumienia, tolerancji, życzliwości, a także
przeciwdziałania ich dyskryminacji będą realizowane
w ramach Narodowego Programu Ochrony Zdrowia
Psychicznego.
Usytuowanie zadań polegających na promocji zdrowia
psychicznego i profilaktyce zaburzeń psychicznych
jako celu operacyjnego w Narodowym Programie
Zdrowia ma na celu przede wszystkim zapewnienie
systematycznego finansowania.
55
Niejasność relacji pomiędzy Narodowym
Programem Ochrony Zdrowia Psychicznego a
Narodowym Programem Zdrowia wynika
także z niedookreśloności użytych w tekście
NPOPZ terminów. W przedstawionym
projekcie brakuje słowniczka, wyjaśniającego
jak autorzy rozumieją kluczowe pojęcia, np.
nie jest jasne jaką przyjęto definicję zaburzeń
psychicznych i czy w tym pojęciu zawierają
się zaburzenia związane z używaniem
alkoholu i substancji psychoaktywnych.
Skutkuje to tym, że nie jest jasne, czy
zaplanowane cele i zadania dotyczące
poprawy sytuacji osób z zaburzeniami
psychicznymi odnoszą się do zagadnień
związanych z profilaktyką oraz leczeniem i
rehabilitacją uzależnień (w tym uzależnień
behawioralnych). W uzasadnieniu projektu, w
ocenie skutków regulacji pojawia się
określenie, że do grupy chorób i zaburzeń
psychicznych zalicza się „zaburzenia
związane z używaniem alkoholu i innych
substancji psychoaktywnych” ale cele i
zadania NPOZP nie odnoszą się do
profilaktyki,
leczenia
i
rehabilitacji
uzależnień.
Bardzo poważne wątpliwości budzi brak
odniesienia w NPOZP do kwestii leczenia
uzależnień. Zaburzenia wynikające z
używania alkoholu i innych substancji
psychoaktywnych
są
wymieniane
w
zadaniach NFZ „dążenie do zapewnienia
priorytetowego wzrostu nakładów na
świadczenia zdrowotne w rodzaju opieka
Uwaga uwzględniona – dodano doprecyzowanie na str.
22 projektu.
Uwaga uwzględniona – dodano doprecyzowanie na str.
22 projektu.
56
psychiatryczna i leczenie uzależnień” (str. 12
projektu), oraz w rozdziale 4 przy omawianiu
rozpowszechnienia chorób i zaburzeń
psychicznych, natomiast nie pojawia się żadna
informacja
dotycząca
organizacji
i
finansowania leczenia uzależnienia od
alkoholu
i
innych
substancji
psychoaktywnych. W projekcie powinien
pojawić się zapis, że leczenie uzależnień jest
organizowane i finansowane na odrębnych
(dotychczasowych) zasadach. W równolegle
konsultowanym projekcie ustawy o zmianie
ustawy o świadczeniach opieki zdrowotnej
finansowanych ze środków publicznych z
dnia 26 września 2016 r. również nie pojawia
się żaden zapis dotyczący psychiatrii i
leczenia uzależnień. Jedynie w uzasadnieniu
projektu napisano, że „zasady kontraktowania
świadczeń opieki zdrowotnej w zakresie
opieki psychiatrycznej i leczenia uzależnień
oraz rehabilitacji leczniczej, na obecnym
etapie (?) pozostaną bez zmian”. Takie
sformułowanie, przynajmniej w odniesieniu
do psychiatrii, stoi w sprzeczności z zapisami
NPOZP
dotyczącymi
planowanej
reorganizacji i finansowania CZP.
Należy zwrócić również uwagę na
niekompatybilność organizacji świadczeń z
zakresu ochrony zdrowia psychicznego oraz
świadczeń z zakresu leczenia uzależnień. Z
przedłożonego projektu wynika rejonizacja
świadczeń, natomiast leczenie uzależnień nie
powinno podlegać rejonizacji.
CZP nie przejmą kontraktów na realizację świadczeń z
zakresu leczenia uzależnień, zatem uwaga jest
bezprzedmiotowa
57
Krajowe Biuro do spraw
Przeciwdziałania
Narkomanii
W
rozdziale
3
pt.:
ZALECANE
ROZWIĄZANIA ORGANIZACYJNE W
PSYCHIATRYCZNEJ
OPIECE
ZDROWOTNEJ nie jest jasne czym różni się
pomoc
czynna
zdefiniowana
jako
„długotrwałe leczenie i wsparcie osób
z przewlekłymi zaburzeniami psychicznymi,
wymagającym ciągłości opieki, aktywnego
podtrzymania
kontaktu
i
wyprzedzającego
rozwiązywania
problemów” od pomocy długoterminowej –
określonej jako pomoc innym osobom z
przewlekłymi zaburzeniami psychicznymi.
Uwaga uwzględniona
Zmiana brzmienia przedmiotowego pkt wyjaśniająca
niniejsze kwestie
Wątpliwości budzi fakt, że w rozdziale 2
określającym nakłady na NPOZP mimo
przypisania licznych zadań Ministrowi
Rodziny, Pracy i Polityki Społecznej,
Narodowemu Funduszowi Zdrowia oraz
jednostkom samorządu terytorialnego nie
zaplanowano żadnych nakładów na ich
realizację.
W projekcie brakuje precyzyjnego określenia
relacji pomiędzy Narodowym Programem
Ochrony
Zdrowia
Psychicznego
a
Narodowym Programem Zdrowia. Obecne
brzmienie przepisów może sugerować
częściowe
pokrywanie
się
zakresów
merytorycznych ww. Programów. NPZ w celu
operacyjnym 3 określa zadania dotyczące
profilaktyki
problemów
zdrowia
psychicznego
i
poprawy
dobrostanu
psychicznego,
które
w
części
są
komplementarne, a w części pokrywają się z
Nakłady na realizację zadań przewidzianych dla
Ministra Rodziny, Pracy i Polityki Społecznej zostały
uzupełnione.
Zadania zawarte w projekcie Programie wskazane do
realizacji przez Jednostki Samorządu Terytorialnego
należą do grupy zadań własnych i realizowane będą ze
środków będących w dyspozycji JST.
Uwaga stanowi komentarz do ustawy
Mając na uwadze m.in. doświadczenie z realizacji
Programu dotychczasowe zadania wskazane w
Narodowym
Programie
Ochrony
Zdrowia
Psychicznego zostały rozdzielone i zadania polegające
na promocji zdrowia psychicznego i profilaktyce
zaburzeń psychicznych będą realizowane w ramach
Narodowego Programu Zdrowia, wskazanego w art. 9
ust. 1 ustawy z dnia 11 września 2015 r. o zdrowiu
publicznym (Dz. U. poz. 1916) a zadania polegające
przede wszystkim na zapewnieniu osobom z
zaburzeniami
psychicznymi
wielostronnej
i
58
zadaniami
określonymi
w
NPOZP.
Przykładowo zarówno NPZ jak i NPOZP
nakłada
na
jednostki
samorządu
terytorialnego obowiązek opracowywania i
realizacji samorządowych programów lub
strategii ochrony zdrowia psychicznego, co
tworzy sytuację podwójnych regulacji w
odniesieniu do tych samych zadań.
powszechnie dostępnej opieki zdrowotnej oraz innych
form opieki i pomocy niezbędnych do życia w
środowisku
rodzinnym
i
społecznym
oraz
kształtowaniu wobec osób z zaburzeniami
psychicznymi właściwych postaw społecznych, a
zwłaszcza zrozumienia, tolerancji, życzliwości, a także
przeciwdziałania ich dyskryminacji będą realizowane
w ramach Narodowego Programu Ochrony Zdrowia
Psychicznego.
Usytuowanie zadań polegających na promocji zdrowia
psychicznego i profilaktyce zaburzeń psychicznych
jako celu operacyjnego w Narodowym Programie
Zdrowia ma na celu przede wszystkim zapewnienie
systematycznego finansowania. W odniesieniu do
programów i strategii ochrony zdrowia psychicznego –
należy wskazać, że mogą one stanowić elementy
jednego programu, tworzonego w oparciu o dwie
podstawy prawne.
Niejasność relacji pomiędzy Narodowym
Programem Ochrony Zdrowia Psychicznego
a Narodowym Programem Zdrowia wynika
także z niedookreśloności użytych w tekście
NPOPZ terminów. W przedstawionym
projekcie
brakuje
słowniczka,
wyjaśniającego jak autorzy rozumieją
kluczowe pojęcia, np. nie jest jasne jaką
przyjęto definicję zaburzeń psychicznych i
czy w tym pojęciu zawierają się zaburzenia
związane
z
używaniem
substancji
psychoaktywnych. Skutkuje to tym, że nie
jest klarowne, czy zaplanowane cele i
zadania dotyczące poprawy sytuacji osób z
zaburzeniami psychicznymi odnoszą się do
Uwaga uwzględniona – dodano doprecyzowanie na str.
22 projektu.
59
zagadnień związanych z profilaktyką oraz
leczeniem i rehabilitacją uzależnień (w tym
uzależnień behawioralnych). Ustawa o
przeciwdziałaniu narkomanii w Art. 7 mówi,
że „podstawę do działań w zakresie
przeciwdziałania
narkomanii
stanowi
Narodowy Program Zdrowia". Należałoby
zatem jednoznacznie określić jakie zadania
wchodzą w zakres lokalnych programów
ochrony zdrowia psychicznego, a jakie w
zakres
lokalnych
programów
przeciwdziałania narkomanii, aby podmioty
realizujące mogły odpowiednio zaplanować
oraz skoordynować zarówno medyczne jak i
społeczne świadczenia z tego zakresu.
Biorąc pod uwagę powyższe niejasności i
wątpliwości wynikające z braku odniesień do
kwestii leczenia uzależnień, wydaje się, że
należy uzupełnić projekt o zapis mówiący o
tym,
że
leczenie
uzależnień
jest
organizowane i finansowane na odrębnych
zasadach. W równolegle konsultowanym
projekcie ustawy o zmianie ustawy o
świadczeniach
opieki
zdrowotnej
finansowanych ze środków publicznych z
dnia 26 września 2016 r. również nie pojawia
się żaden zapis dotyczący psychiatrii i
leczenia uzależnień. Jedynie w uzasadnieniu
projektu napisano, że „zasady kontraktowania
świadczeń opieki zdrowotnej w zakresie
opieki psychiatrycznej i leczenia uzależnień
oraz rehabilitacji leczniczej, na obecnym
etapie (?) pozostaną bez zmian". Takie
Uwaga uwzględniona – dodano doprecyzowanie na str.
22 projektu.
60
sformułowanie, przynajmniej w odniesieniu
do psychiatrii, stoi w sprzeczności z zapisami
NPOZP
dotyczącymi
planowanej
reorganizacji i finansowania CZP.
Należy zwrócić również uwagę na
niekompatybilność organizacji świadczeń z
zakresu ochrony zdrowia psychicznego oraz
świadczeń z zakresu leczenia uzależnień. Z
przedłożonego projektu wynika rejonizacja
świadczeń, natomiast zgodnie z Ustawą o
przeciwdziałaniu narkomanii (Art. 26. 1. pkt
5.) leczenie uzależnień nie podlega
rejonizacji. Krajowe Biuro dostrzega
konieczność odniesienia się i uregulowania
tego problemu w opiniowanym projekcie.
CZP nie przejmą kontraktów na realizację świadczeń z
zakresu leczenia uzależnień, zatem uwaga jest
bezprzedmiotowa.
Przedstawiony dokument jest nieczytelny pod
względem struktury, co utrudnia odniesienie
się do proponowanych założeń. Przykładowo
w rozdziale 1 (str.5) pt.: CELE I ZADANIA
PROGRAMU cele szczegółowe są określone
w formie zadań. W dalszej części, zadania dla
poszczególnych podmiotów realizujących nie
mają jednolitej i spójnej konstrukcji. Do
celów głównych w kilku miejscach nie są
przypisane cele szczegółowe. Nie jest również
zachowana numeracja i nie wszędzie są
określone efekty realizacji i wskaźniki
monitorowania. Ponadto w treści projektu są
używane
niejasne
i
nieprecyzyjne
sformułowania, np. zadanie: „aktualizacja
poszerzenia,
zróżnicowania
i
unowocześnienie
pomocy
i
oparcia
społecznego (...)", co przy braku wskazania
Uwaga stanowi komentarz do projektu
61
wskaźników realizacji, skutkować będzie
brakiem możliwości oceny, czy pomoc została
poszerzona,
zróżnicowana
czy
unowocześniona.
W
rozdziale
3
pt.:
ZALECANE
ROZWIĄZANIA ORGANIZACYJNE W
PSYCHIATRYCZNEJ
OPIECE
ZDROWOTNEJ nie jest jasne czym różni się
pomoc
czynna
zdefiniowana
jako
„długotrwałe leczenie i wsparcie osób z
przewlekłymi zaburzeniami psychicznymi,
wymagającym ciągłości opieki, aktywnego
podtrzymania kontaktu i wyprzedzającego
rozwiązywania problemów" od pomocy
długoterminowej - określonej jako pomoc
innym osobom z przewlekłymi zaburzeniami
psychicznymi.
Uwaga uwzględniona
Zmiana brzmienia przedmiotowego pkt ułatwiająca
jego interpretację
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne
Niezrozumiałym jest z jakich powodów
zespół dziecięco-młodzieżowy jest opisany w
strukturze CZP tylko jako ewentualna opcja
dodatkowa
w
Centrach
Zdrowia
Psychicznego dla dorosłych, która może
funkcjonować, jeśli uzasadniają to potrzeby i
zasoby lokalne. W opinii Krajowego Biura
zapewnienie dostępności świadczeń dla
dzieci i młodzieży powinno być potraktowane
priorytetowo i obowiązkowo w ramach
planowanych zmian w psychiatrycznej opiece
zdrowotnej.
62
Związek
Pracodawców
Opieki Psychiatrycznej i
Leczenia Uzależnień
Narodowy Program Ochrony Zdrowia
Psychicznego (dalej Program) nie zawiera
wszystkich elementów, o których mowa w art.
2 ust. 3 ustawy z dnia 19 sierpnia 1994 r. o
ochronie zdrowia psychicznego (dalej
ustawa),
cel główny (rozdział 1 ust. 1 pkt 1) pomija
zapis o powszechnie dostępnej opiece
zdrowotnej , sugeruje brak założenia, że
opieka psychiatryczna będzie powszechnie
dostępna.
brak
jest
sprecyzowanych
terminów
wprowadzania zmian w psychiatrycznej
opiece zdrowotnej
Uwaga stanowi komentarz do ustawy
W opinii projektodawcy, przedmiotowy projekt
zawiera wszystkie elementy wskazane w ustawie
ochronie zdrowia psychicznego
„Diagnoza sytuacji…” znajduje się w uzasadnienie do
ww. projektu
Uwaga stanowi komentarz do projektu
brak podanych źródeł finansowania odejścia
od instytucjonalnej opieki psychiatrycznej
Uwaga stanowi komentarz do projektu
brak informacji na temat wysokości stawki
kapitacyjnej na mieszkańca obszaru działania
centrum, a tym samym brak możliwości
oszacowania
przewidzianego
budżetu
globalnego
brak danych na temat sposobu finansowania
centrów zdrowia psychicznego w odniesieniu
dostępności oraz ilości wykonywanych
świadczeń zdrowotnych (stawka ma być za
"gotowość" a dodatkowo sfinansowane
świadczenia faktycznie udzielone i wg jakich
zasad)
program nie przewiduje ilości łóżek, jaką
powinien zapewnić szpital w poszczególnych
zakresach. Takie rozwiązanie przewiduje np.
art. 321 obowiązującej ustawy z dnia 26
października 1982r. o wychowaniu w
Uwaga stanowi komentarz do projektu
Uwaga stanowi komentarz do projektu
Uwaga stanowi komentarz do projektu
Uwaga stanowi komentarz do projektu
63
trzeźwości i przeciwdziałaniu alkoholizmowi
(tekst jedn. z 2016r. poz. 487 ze zm.).
odpowiedzialność terytorialna – sugeruje
udzielanie świadczeń na zasadzie „pogotowia
psychiatrycznego”, co potwierdza zapis o
pomocy w przypadkach nagłych i pilnych.
Brak szczegółowego opisu założeń; Z uwagi
na brak obowiązującej definicji mieszkańca
proponujemy posługiwanie się w Programie
definicją „przebywający”.
Ustawa o ochronie zdrowia psychicznego
przewiduje obowiązek przyjęcia pacjentów w
stanie zagrożenia życia lub zdrowia.
Ograniczenie liczby łóżek szpitalnych
spowoduje
uniemożliwienie
udzielania
pomocy pacjentom. Działania te spowodują
szereg negatywnych następstw poczynając od
zagrożenia życia i zdrowia pacjentów, osób w
jego najbliższym otoczeniu, a w konsekwencji
-spraw odszkodowawczych.
NPOZP
nie
przewiduje
terminów
przenoszenia
ogólnych
oddziałów
psychiatrycznych do szpitali lokalnych. Jest to
istotna kwestia chociażby ze względu na
konieczność
restrukturyzacji
zasobów
kadrowych (zwolnienia grupowe, skutki
finansowe). NPOZP nie przewidział żadnych
zarysów czasowych i organizacyjnych
"wygaszania" całodobowych oddziałów
stacjonarnych. Wyznaczenie czasowych ram
jest niezbędne w kontekście ustalenia działań,
wytycznych i procedur postępowania z
Nie można się zgodzić z przyjętą interpretacją –
podstawowym zadaniem projektowanych CZP jest
sprawowanie aktywnej opieki nad pacjentami z danego
obszaru odpowiedzialności terytorialnej, co w pewnej
perspektywie czasowej powinno doprowadzić do
ograniczenia liczby nagłych i pilnych interwencji
medycznych.
Przedmiotowe działanie ma na celu zmianę charakteru
udzielania świadczeń psychiatrycznych – w dłuższej
perspektywie czasowej. Proponuje się przyjęcie
podejścia ewolucyjnego. Ministerstwo Zdrowia ma
świadomość obecnej sytuacji i dostępności do opieki
psychiatrycznej w poszczególnych częściach kraju.
Przedmiotowe działanie ma na celu zmianę charakteru
funkcjonowania szpitali psychiatrycznych poprzez
dostosowanie do udzielania specjalistycznych
świadczeń
psychiatrycznych
–
w
dłuższej
perspektywie czasowej. Proponuje się przyjęcie
podejścia ewolucyjnego. Ministerstwo Zdrowia ma
świadomość obecnej sytuacji i dostępności do opieki
psychiatrycznej w poszczególnych częściach kraju.
64
przebywającymi
w
tych
oddziałach
pacjentami i tych przyjmowanych, w stosunku
do których okres pobytu miałby charakter
długotrwały czy miałby charakter ponownej
hospitalizacji.
brak informacji na temat przenoszenia
ogólnych oddziałów psychiatrycznych ze
szpitali monospecjalistycznych do szpitali
lokalnych. Aktualnie małe szpitale powiatowe
są likwidowane z powodów ekonomicznych, i
tym samym już jest utrudniony dostęp
lokalnej ludności do świadczeń. Proponowana
przez NPOZP reforma skierowana na
przenoszenie
ogólnych
oddziałów
psychiatrycznych do szpitali lokalnych na
terenach mniej zaludnionych tam gdzie ich już
nie będzie. Podnosimy ponadto, że aktualne
statystyki nie wskazują na zmniejszenie się
zapotrzebowania na świadczenia udzielane
przez
szpital
psychiatryczny,
wręcz
odwrotnie. Nastąpi dodatkowe „rozdrobnienie
kadry medycznej” pomiędzy jednostkami
przy deficycie kadr.
Zaproponowana propozycja NPOZP nie
przewiduje, czy na terenach mniej
zurbanizowanych o mniejszej liczbie
mieszkańców będą tworzone chociażby
najmniejsze jednostki, czy ekonomicznie
będzie to nieopłacalne i tym samym będą się
pogłębiały nierówności w dostępie do opieki
zdrowotnej, w tym psychiatrycznej.
Przedmiotowe działanie ma na celu zmianę charakteru
udzielania świadczeń psychiatrycznych – w dłuższej
perspektywie czasowej. Proponuje się przyjęcie
podejścia ewolucyjnego. Ministerstwo Zdrowia ma
świadomość obecnej sytuacji i dostępności do opieki
psychiatrycznej w poszczególnych częściach kraju.
Przewiduje się, że tworzenie małych CZP nie będzie
uzasadnione ekonomicznie i możliwe będzie
powierzenie opieki CZP, które będzie obejmowało
swoim zasięgiem obszar większy niż jeden powiat.
65
Uwaga stanowi komentarz do projektu. Intencją
projektodawcy jest wskazanie podstawowego
kierunku zmian w opiece psychiatrycznej. Bardzo
szczegółowe określenie wszystkich parametrów
określających strukturę CZP w ocenie projektodawcy
na obecnym etapie nie jest uzasadnione.
zatrudnienie i kompetencje pracowników
CZP – brak przeliczników - żaden z
wymienionych w NPOZP aktów prawnych
nie definiuje liczby zatrudnionych obecnie:
opieka stacjonarna/dzienna – przelicznik
zatrudnienia na łóżko/miejsce. Struktury
ambulatoryjne – brak przelicznika. Brak też
odniesienia do istniejących zasobów opieki
psychiatrycznej, a w szczególności określenia
potrzeb np. ilości lekarzy psychiatrów
(zmiany w np. w szkolnictwie wyższym itp.) i
innych
specjalistów
umożliwiających
zrealizowanie
zaplanowanych
celów.
Aktualnie obowiązujące przepisy powodują
ograniczenie kadry terapeutycznej co
pozostaje w sprzeczności z założeniami
nowoczesnych
metod
leczniczych,
diagnostycznych
czy
terapeutycznych
przewidzianych w NPOZP.
Brak
jest
w
NPOZP
postanowień
odnoszących się do psychiatrycznej opieki
długoterminowej. Aktualnie obserwuje się
zwiększone zapotrzebowanie świadczeniami
psychiatrycznego zakładu opiekuńczo –
leczniczego, o czym świadczą wydłużające się
listy pacjentów oczekujących na udzielenie
świadczenia zdrowotnego. Brakuje też
informacji na temat rozwiązań dla chorych
potrzebujących pomocy osób trzecich, dla
których zastosowana opieka środowiskowa
jest niewystarczająca. Efektem jest brak
możliwości zapewnienia opieki w okolicy
miejsca zamieszkania pacjenta oraz powoduje
konieczność odsyłania pacjentów w odległe
66
rejony. Stwierdzamy, że stworzenie Centrum
nie spowoduje rozwiązania problemu tej
kategorii pacjentów, a redukcja łóżek
szpitalnych i dalsze niedofinansowanie zol
spowoduje pogłębienie tego problemu w
kontekście zwiększenia się liczby pacjentów
wymagających opieki psychiatrycznej co
wykazują już zamieszczane
dane
statystyczne.
proponowane rozwiązania NPOZP odnoszą
się wyłącznie do modelu psychiatrycznej
opieki zdrowotnej,
Uwaga stanowi komentarz do projektu
punkt zgłoszeniowo koordynacyjny - brak
określenia jego umiejscowienia: w strukturze
CZP?, odrębne?
Punkt powinien stanowić element składowy CZP
założenie prowadzenia jednej ciągłej
zintegrowanej dokumentacji - brak rozwiązań
prawnych umożliwiających prowadzenie
dokumentacji medycznej w tak określony
sposób, lub ich projektu, obecne przepisy
wykluczają takie rozwiązanie.
Nie jest doprecyzowany skład i liczba osób z
odpowiednimi kwalifikacjami stanowiących
zespoły wielodyscyplinarne co skutkuje
brakiem możliwości oszacowania realnych
kosztów
funkcjonowania
zespołów
wielodyscyplinarnych.
projektowane rozporządzenie nie przewiduje
rozwiązań
związanych
z
leczeniem
uzależnień, a w szczególności uzależnienia od
alkoholu i współuzależnień i innych
substancji uzależniających, mimo tego, że:
Przedmiotowy rozdział
przedstawia
zalecane
rozwiązania organizacyjne w psychiatrycznej opiece
zdrowotnej. Szczegółowe rozwiązania organizacyjne
zostaną określone w rozporządzeniu dotyczącym
dokumentacji medycznej.
Przedmiotowy rozdział
przedstawia
zalecane
rozwiązania organizacyjne w psychiatrycznej opiece
zdrowotnej. Szczegółowe rozwiązania organizacyjne
zostaną określone w produkcie kontraktowym.
Doprecyzowano w projekcie, że podmioty prowadzące
CZP mogą również kontraktować (na ogólnie
obowiązujących zasadach) świadczenia z zakresu
leczenia uzależnień.
67
a) w 2014 r. największą grupą wzrostu
udzielonych świadczeń w dziennej opiece
psychiatrycznej dla dorosłych stanowiła
grupa
zaburzeń
spowodowanych
używaniem alkoholu - 64%, (w zakładach
psychiatrycznej opiece leczono 123 669
dorosłych, w tym najczęściej cierpiących
na zaburzenia spowodowane używaniem
alkoholu).
b) zaburzenia związane z używaniem
substancji uzależniających stanowią 12,7
odsetek zaburzeń psychicznych wśród
mieszkańców Rzeczpospolitej Polskiej w
wieku 18-64 lata;
Postanowienia NPOZP nie zawierają danych
dotyczących
uzależnień.
Dlatego
zastanawiające jest, czy uzależnienia mają
mieć własne uregulowania w tej sprawie np.
Narodowy
Program
Profilaktyki
i
Rozwiązywania Problemów Alkoholowych
(który już nie obowiązuje) - wtedy
oczekiwalibyśmy do tego typu zagadnień
jakiegoś odniesienia w NPOZP. Nie
przewiduje sposobu finansowania lecznictwa
uzależnień.
W kontekście punktu 6 NPOZP nie wiadomo,
gdzie umiejscowiono na mapie opieki
zdrowotnej - leczenie uzależnień? Czy ma to
być osobna ścieżka równoległa do CZP? Czy
może ma się znajdować w strukturach CZP?
Omyłka pisarska:
- Rozdział 1, str. 10 (cel szczegółowy
skoordynowanie...) w pkt. 2 po „zasad
współdziałania” skreślić „z”;
Jw.
Jw.
Uwaga bezprzedmiotowa
przedmiotowego zadania
68
–
zmiana
brzmienia
- Rozdział 3, str. 21 Warunki organizacyjne:
„Finansowanie świadczeń zdrowotnych CZP
jest powinno” skreślić „jest”.
Reasumując, to duży sukces, że Narodowy
Program ochrony Zdrowia Psychicznego
ma szanse na wdrożenie, jednakże
finansowanie
Centów
Zdrowia
Psychicznego jest niejasne i budzi
wątpliwości. Oprócz niskiego finansowania
psychiatria od lat zmaga się z brakiem
wykwalifikowanej kadry medycznej, zatem
tworzenie i funkcjonowanie CZP może być
zagrożone.
Mając na względzie powyższe, należy
podkreślić,
że
wprowadzenie
rewolucyjnych zmian może zmniejszyć
dostęp chorych do leczenia, gdyż przez
pewien okres będą usiłowali kontynuować
terapię
„starym
systemem”.
Jeśli
zrezygnują z leczenia staną się ofiarami
nowej koncepcji opieki. Problemem jest
konserwatywne podejście społeczeństwa do
leczenia, które zwyczajowo wspiera
diagnostykę i leczenie w szpitalach, a także
często niestety akceptuje i dąży do izolacji
psychicznie chorych.
Najważniejsza zmiana organizacyjna to
tworzenie Centrum Zdrowia Psychicznego,
których powołanie ma na celu odejście od
leczenia chorych psychicznie w szpitalach
psychiatrycznych.
Obecnie
jedynie
te
właśnie
szpitale
psychiatryczne
dysponują
całą
strukturą
Uwaga stanowi komentarz do projektu
69
i funkcjonalnością przyszłego CZP. I to one
mogą udźwignąć kompleksową opiekę
psychiatryczną pod warunkiem właściwego
jej finansowania. Szpitale prowadzą
kompleksowe lecznictwo: w ramach
poradni, środowiskowe oraz oddziału
dziennego jak i stacjonarnego (w wielu
profilach psychiatrycznych). W dłuższej
perspektywie czasu proces przekształcania
się w kierunku opieki środowiskowej się
dokona pod warunkiem integracji opieki
nad pacjentami z opieki jedno- na rzecz
wieloresortowej. Należy jak najszybciej
odejść od sytuacji, w której to szpitale
psychiatryczne
poprzez
swoich
pracowników socjalnych (nie ujętych jako
personel wymagany w rozporządzeniu
koszykowym, a tym samym bez ich
finansowania) zabezpieczają byt pacjentów
poza szpitalem (pomagają w uzyskaniu
świadczeń socjalnych, rentowych, ubiegają
się w imieniu pacjentów o pobyt w
ośrodkach długoterminowych i DPS, czy w
sytuacjach
życiowych
–
uzyskaniu
dokumentów).
Uwzględniając powyższe, oraz mając na
uwadze, że zgodnie z obowiązującym
prawem
ciężar
kształcenia
kadry
medycznej (psychiatrów, psychologów,
pielęgniarek i terapeutów) przypisany jest
do szpitali, słuszną powinna być idea
objęcia wspólną opieką a także wspólnym
finansowaniem leczenia środowiskowego i
w ramach szpitali psychiatrycznych,
70
jednak z wiodącym w tej strukturze
szpitalem.
Prof. Filip Rybakowski,
Konsultant krajowy w
dziedzinie
psychiatrii
dzieci i młodzieży
Według
przedstawicieli
środowiska
psychiatrów dzieci i młodzieży w Polsce, w
NPOZP
w
niedostatecznym
stopniu
uwzględniono potrzeby zdrowotne populacji
dziecięco-młodzieżowej. Uszczegółowiono
cele, zakres działań i opisano struktury, które
powinny powstać w celu ochrony zdrowia
psychicznego w warunkach psychiatrii
środowiskowej, ale postulaty odnoszą się
przede wszystkim do populacji dorosłych.
Według autorów projektu postulat rozwoju
psychiatrii
środowiskowej
będzie
realizowany poprzez organizowanie centrów
zdrowia psychicznego (Rozdział 1), ale w
dalszej części Projektu opisano wyłącznie
centra zdrowia psychicznego dla dorosłych.
W strukturach centrów dopuszczono co
prawda
powstawanie
tzw.
wyspecjalizowanych zespołów dziecięcomłodzieżowych (str.21), w ramach jednego
podmiotu leczniczego „jeżeli uzasadniają to
potrzeby i zasoby lokalne”. Proponuję, aby to
ograniczenie skreślić, gdyż
zapis ten
sugeruje, że priorytetem jest leczenie osób
dorosłych.
Uwaga
stanowi
komentarz
do
projektu
rozporządzenia.
Należy zauważyć, że działania – m.in.:. na rzecz
ograniczenia
rozpowszechnienia
występowania
zachowań autodestrukcyjnych i depresji – będą
realizowane w ramach Narodowego Programu
Zdrowia (zgodnie z podziałem określonym ustawą z
dnia 11 września 2015 r. o zdrowiu publicznym).
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ.
Rozumiem, że CZP dla dorosłych jest dobrze
opisane, i ten model można przełożyć na
Stworzenie produktu porównywalnego do CZP dla
dzieci
i
młodzieży
przy
obserwowanych
71
opiekę psychiatryczną dla dzieci i młodzieży
– str. 20 struktura CPZ. Dlatego wnioskuję o
dopisanie do pkt 2 struktura – CPZ dla
dorosłych i CPZ dla dzieci i młodzieży.
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne
Ogólna uwaga, że w projekcie NPOZP
założono, że Minister Zdrowia współpracuje z
Ministrem Rodziny, Pracy i Polityki
Społecznej w sprawie opieki psychiatrycznej
dla dorosłych, zaś z Ministrem Edukacji
Narodowej w sprawie dzieci i młodzieży. To
jest zbytnie uproszczenie. Ustawy o pomocy
społecznej, o wspieraniu rodziny i systemie
pieczy zastępczej, o przeciwdziałaniu
przemocy w rodzinie zawierają rozwiązania
prawne i instytucjonalne dotyczące opieki
nad dziećmi i młodzieżą, które wymagają
współdziałania z systemem ochrony zdrowia
psychicznego. Wnioskujemy o następujące
zmiany w projekcie NPOZP:
W zadaniach ministra właściwego do spraw
zdrowia /str.6-7/
W zadaniach ministra właściwego do spraw
zdrowia /str.6-7/
Uwaga bezprzedmiotowa z uwagi na zmiany
zaproponowane przez Ministra Edukacji Narodowej.
W celach szczegółowych, zadanie 3 brzmi:
3) przygotowanie instytucjonalnych ram i
zasad współdziałania CZP z podmiotami
świadczącymi oparcie społeczne oraz
aktywizację
społeczno-zawodową
w
porozumieniu z ministrem właściwym dla
spraw zabezpieczenia społecznego.
72
Wnioskuję o dopisanie pkt. 4 odnoszącego się
do ministra właściwego dla spraw oświaty i
wychowania w brzmieniu:
4) przygotowanie instytucjonalnych ram i
zasad współdziałania CZP z podmiotami
świadczącymi
pomoc
psychologicznopedagogiczną oraz wspomaganie rozwoju
dzieci i młodzieży w porozumieniu z
ministrem właściwym dla spraw oświaty i
wychowania.
Ministrowi Edukacji powierzono cele,
zakładając, że instytucje oświatowe będą
miały pełną wiedzę na temat wszystkich
uczniów z zaburzeniami psychicznymi. Z
treści Projektu wynika, że pomoc dla dzieci i
młodzieży z zaburzeniami psychicznymi
będzie inicjowana głównie przez system
oświaty,
gdyż
Ministrowi
Edukacji
powierzono obowiązki organizowania i
egzekwowania działań pomocowych. Jej
warunkiem
jest rozpoznanie zaburzeń
psychicznych u ucznia, co należy do
kompetencji opieki zdrowotnej. Taki zapis
prowadzi do sytuacji, w której dzieci i rodzice
w każdym wypadku zmuszeni są ujawniać
informacje na temat diagnozy dziecka, aby
uzyskać
opiekę psychologa i pedagoga
szkolnego (od rodziców i pacjentów wiem, że
taka sytuacja już istnieje ze względu na
przepisy oświatowe ) .
W świetle obowiązujących przepisów dane
dotyczące zdrowia psychicznego są chronione
Uwaga bezprzedmiotowa z uwagi na zmiany
zaproponowane przez Ministra Edukacji Narodowej.
73
tajemnicą lekarską i mogą być ujawnione
dobrowolnie tzn.za zgodą rodziców i/lub
dziecka kierując się dobrem dziecka. Ustawa
o ochronie zdrowia psychicznego i inne akty
prawne nie pozwalają na swobodną
współpracę placówek edukacyjnych z
poradniami
zdrowia
psychicznego.
Podawanie diagnozy psychiatrycznej w celu
uzyskania dodatkowej opieki w placówce
szkolnej lub opiece społecznej nie powinno
być wymagane w każdym przypadku i jest
wątpliwe pod względem prawnym i
etycznym. Wystarczające byłoby określenie
przez lekarza, jakie formy wsparcia są
potrzebne ze strony kadry pedagogicznej, o ile
byłoby to konieczne.
Należy powierzyć zadania obejmujące
organizowanie
podmiotów
leczniczych
realizujących
psychiatryczną
opiekę
środowiskową w dziedzinie psychiatrii dzieci
i młodzieży Ministrowi Zdrowia i podległym
mu organom terytorialnym .
W
Projekcie
granica
pomiędzy
psychiatryczną opieką zdrowotną nad dziećmi
a placówkami edukacyjnymi i oferującymi
inne formy pomocy uległa zatarciu, co
stwarza ryzyko zaliczania do działań
leczniczych
innych
form
pomocy
prowadzonej w szkole lub poradni
psychologiczno-pedagogicznej, co może
dezinformować opiekunów i opóźniać
właściwe leczenie. Konsekwencje zatarcia
granic widoczne są też w Projekcie, gdzie na
74
str. 10 (str.10) „placówki zdrowia
psychicznego” wymieniono wraz z innymi
formami pomocy dla uczniów, jednak te
ostatnie nie są strukturami psychiatrycznej
opieki zdrowotnej.
W Projekcie Programu, który ma służyć
ochronie praw osób z zaburzeniami
psychicznymi zabrakło odniesień do ochrony
praw dzieci, a w szczególności ochrony przed
przemocą
i
zaniedbywaniem.
Nie
zobowiązano ministrów do współpracy w celu
koordynacji działań, co powinno być zawarte
w zadaniach Ministra Opieki Społecznej,
Ministra Edukacji, Ministra Zdrowia oraz
Ministra Sprawiedliwości.
W zadaniach ministra właściwego do spraw
pracy, zabezpieczenia społecznego i rodziny
/str.8-9/
Uwaga nie została uwzględniona. Proponowane
zadania są już realizowane przez jednostki
organizacyjne pomocy społecznej i wsparcia rodziny
oraz szeregu ustaw i aktów wykonawczych.
Wnioskuję o dodanie do celu szczegółowego:
skoordynowanie dostępnych form opieki i
pomocy.
Zadanie 1a / „przygotowanie, w porozumieniu
z ministrem właściwym do spraw zdrowia,
instytucjonalnych ram i zasad współdziałania
jednostek psychiatrycznej opieki zdrowotnej z
placówkami wsparcia dziennego, asystentury
rodziny,
placówkami
opiekuńczowychowawczymi,
organizatorami
i
koordynatorami rodzinnej pieczy zastępczej,
poradnictwem specjalistycznym i ośrodkami
interwencji kryzysowej”
75
Przepisy i działania odnoszące się do ustawy
o wspieraniu rodziny i systemie pieczy
zastępczej oraz ustawy o przeciwdziałaniu
przemocy w rodzinie dotyczą również dzieci i
młodzieży,
które
są
narażone
na
doświadczenia urazowe lub przejawiają
zaburzenia psychiczne. W ramach wsparcia
rodziny i ochrony dziecka istnieje wiele form
działań pomocowych również w problemach
zdrowia psychicznego dzieci i młodzieży.
4.
W zadaniach Narodowego Funduszu Zdrowia
/str. 12/ dotyczących finansowania świadczeń
zdrowotnych
CZP wykluczono dzieci i
młodzież.
Stworzenie produktu porównywalnego do CZP dla
dzieci
i
młodzieży
przy
obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne
Cel
szczegółowy:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki zdrowotnej.
Zadanie 3) wprowadzenie finansowania
świadczeń zdrowotnych CZP dla dorosłych
pozwalającego na objęcie kompleksową
opieką pacjentów z obszaru jego działania;
Prawdopodobnie skopiowano w tym miejscu
założenia dotyczące wdrożenia pilotażu w
ramach planu finansowego na 2017 rok.
Pilotaż miał dotyczyć wyłącznie świadczeń
psychiatrycznych dla dorosłych. Wiadomo
obecnie, że odstąpiono od pilotażu. Tak więc
zapis znajdujący się w Narodowym Programie
76
Zdrowia Psychicznego powinien regulować
kwestię
finansowania
całościowo,
niezależnie od formy organizacyjnej płatnika.
NFZ ma zostać zlikwidowany po 2017 roku.
Tak więc wnioskujemy o dodanie po słowach
CPZ dla dorosłych słów “i CPZ dla dzieci i
młodzieży”
3) „wprowadzenie finansowania świadczeń
zdrowotnych CPZ dla dorosłych i CPZ dla
dzieci i młodzieży pozwalającego na objęcie
kompleksową opieką pacjentów z obszaru
jego działania”;
Wilhelmina
Grych
Stowarzyszenie „Nadzieja
Dla Rodziny”
Regina Bisikiewicz
Polski Instytut Otwartego
Dialogu
Stowarzyszenie na Rzecz
Osób Niepełnosprawnych i
Osób
Zagrożonych
Wykluczeniem
Społecznym
„Kolomotywa”
Nie ma słowa w programie o finansowaniu,
jak to było założone w projekcie, czy to jest
ujęte w innym akcie prawnym?
W styczniu 2015 r Ministerstwo Zdrowia
powołało Zespół, którego rolą było
przygotowanie projektu NPOZP 2016-2020.
Zespół ten pracował cały rok, uczestnicząc w
licznych spotkaniach roboczych m,in. z NFZ,
AOTMiT, MRPiPS, dyrektorami szpitali
psychiatrycznych, z podmiotami pracującymi
z pacjentami w społeczności lokalnej, a także
z
osobami
doświadczonymi
chorobą
psychiczną i ich rodzinami. Członkowie
Zespołu uczestniczyli też w wizytach
studyjnych, między innymi w Niemczech i we
Włoszech.
Efektem całorocznej pracy Zespołu jest
Sprawozdanie w formie NPOZP 2016-2020,
który został przyjęty przez ministra Jarosława
Pinkasa 18.12.2015. Program ten zawiera
Uwaga stanowi komentarz do projektu. Dokument
przekazany Ministrowi Zdrowia przez Zespół został
poddany bardzo szczegółowej analizie i konsultacjom
przez poszczególne Departamenty Ministerstwa
Zdrowia i NFZ.
77
kompletny opis reformy aktualnego systemu,
strukturę,
organizację
i
zasady
funkcjonowania nowego systemu, role
poszczególnych
ministerstw
we
wprowadzaniu zmian.
W dniu 26.09.2016 Ministerstwo Zdrowia
przedłożyło do konsultacji społecznych
projekt NPOZP 2016-2020 tylko częściowo
pokrywający się z tym, wypracowanym w
ubiegłym roku. W zasadniczych kwestiach
Program opublikowany przez MZ różni się
rozwiązania
przygotowanego
przez
ekspertów. NIE ZGADZAM SIĘ Z TAKIM
PODEJŚCIEM!
Dlaczego?
Uwaga stanowi komentarz do projektu
NPOZP ma stanowić fundament dla
oczekiwanej od lat reformy systemu
psychiatrycznej opieki zdrowotnej. Aby
spełniał swoją rolę musi właściwie
zdefiniować: niezbędne kierunki zmian
i warunki rozwoju tego systemu, w tym:
● cele ogólne i szczegółowe oraz
zadania dla Ministerstwa Zdrowia
oraz innych resortów, których
współdziałanie jest niezbędne dla
powodzenia reformy (szczególnie
MRPiPS, MEN i MR)
● oczekiwane rezultaty wdrożenia
Programu i przypisane im wskaźniki
monitorowania
postępu
we
wdrożeniu reformy
78
●
●
●
●
●
●
organizację i funkcjonowanie całego
systemu, ze szczególną rolą Centrum
Zdrowia Psychicznego (CZP)
określenie nowej roli szpitali
psychiatrycznych oraz faktu, że
celem reformy jest stopniowe
zmniejszanie liczby hospitalizacji na
rzecz pracy z klientami systemu w
CZP (porady ambulatoryjne, wizyty
domowe, praca terapeutyczna z
rodziną i siecią społeczną klienta)
modele finansowania: podstawowej
opieki psychiatrycznej (Centrum
Zdrowia
Psychicznego),
wyspecjalizowanej
opieki
psychiatrycznej
(szpitale
psychiatryczne) i świadczeń sądowopsychiatrycznych i opiekuńczych
współdziałanie opieki zdrowotnej i
oparcia społecznego
nową rolę osób z doświadczeniem
choroby
psychicznej
jako
asystentów zdrowienia
ukierunkowanie całego systemu na
proces zdrowienia, a nie proces
chorowania - jak jest teraz.
W ocenie projektodawcy CZP powinny dostarczać
również opieki aktywnej, zatem uwaga nie jest
zasadna.
Program przestawiony do konsultacji
społecznych tylko w części spełnia
powyższe wymagania. Najważniejsze braki
Programu to:
Nie wprowadza zasadniczej zmiany systemu,
z:systemu reaktywnego - czekamy aż
rozwiną się ostre objawy choroby, aby
79
zareagować poprzez umieszczenie osoby
(najczęściej przymusowo) w szpitalu
psychiatrycznym, na system pro-aktywny poprzez profilaktykę i prewencję budujemy
taką świadomość
społeczną, aby przy
pierwszych objawach zaburzeń psychicznych,
osoba otrzymała profesjonalną
pomoc.
Pomoc ta powinna być zindywidualizowana
i dostępna w społeczności lokalnej (poprzez
CZP), co daje możliwość szybkiej reakcji,
włączenia rodziny i sieci oparcia osoby,
ukierunkowania procesu
na zasoby
sprzyjające zdrowieniu.
Pomija dzieci i młodzież. Kompleksowość
zmiany, wysiłek jej wdrażaniu staje się
bezcelowy jeśli w reformie
systemu
pominiemy tę grupę społeczną. W Programie,
w rozdziale 4 precyzyjnie opisano tylko CZP
dla dorosłych, bez precyzyjnego opisu zespołu
dziecięco-młodzieżowego. Jak ma być ten
zespół finansowany i jakie usługi ma
świadczyć? Aktualnie praca z dzieckiem to
praca z jego rodzina i jego środowiskiem.
Aktualny NPOZP nie zabezpiecza tych
potrzeb w żaden sposób. Profilaktyka
zaburzeń psychicznych występujących u osób
dorosłych, czyli wczesne wsparcie i
interwencja w wieku młodzieńczym, nie jest
dostatecznie
podkreślone.
Tak
dużą
marginalizację dzieci i młodzieży uważam za
dyskryminujące
i
niezgodne
z
prawodawstwem
Polski
oraz
Unii
Europejskiej (polityki horyzontalne).
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu
z NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
80
Uwaga nieuwzględniona. Szczegółowe rozwiązania
dotyczące określenia mechanizmów finansowania
opieki psychiatrycznej zostaną ujęte w zarządzeniach
Prezesa NFZ, zgodnie z rozporządzeniem w sprawie
ogólnych warunków zawierania umów.
. Nie wprowadza skutecznego modelu
finansowania
podstawowej
opieki
psychiatrycznej, świadczonej przez CZP, w
postaci “budżetu globalnego” obliczonego
wg. stawki “per
capita”. Tylko takie
finansowanie da możliwość wdrożenia
zmiany systemowej, co potwierdzają liczne
doświadczenia ośrodków europejskich m.in.
we Włoszech, Finlandii, Wielkiej Brytanii, a
także na Litwie. Pozostawienie finansowania
za poszczególne procedury uniemożliwi
efektywne funkcjonowanie CZP
Program nie wprowadza też zmiany
finansowania wyspecjalizowanej opieki
psychiatrycznej ((świadczonej przez szpitale
psychiatryczne), z płacenie za osobodzień, na
finansowanie ryczałtowe na pacjenta
/rozpoznanie. Pozostawienie płacenia “za
zajęte łóżko” jest sprzeczne z duchem całej
reformy systemu.
Całkowicie
pomija
rolę
osób
doświadczonych chorobą psychiczną tzw. ExIn. w nowym systemie. Liczne badania
wskazują, że udział tych osób w pracy
instytucji
opieki
psychiatrycznej
ukierunkowuje tę instytucję na potrzeby
użytkownika opieki. Wiąże się to ze
zmianami w dotychczasowym sposobie pracy
i
postawach
mentalnych
personelu
medycznego.
Nie wykorzystuje możliwości włączenia
dostępnych funduszy europejskich na
wsparcie transformacji systemu
opieki psychiatrycznej.
Uwaga nieuwzględniona. Wskazane osoby nie są
profesjonalistami opieki zdrowotnej, jednakże
kierownik CZP może umożliwić ich udział w procesie
terapeutycznym.
Uwaga stanowi komentarz do projektu. Podstawą do
wydawania środków europejskich jest dokument
„policy paper dla ochrony zdrowia” oraz Regionalne
Programy Operacyjne.
81
NPOZP będzie wdrażany w tym samym
okresie, w którym Polska posiada celowe
fundusze europejskie, przeznaczone na
proces przejścia od opieki instytucjonalnej
do opieki świadczonej w społeczności
lokalnej
(tzw
deinstytucjonalizacja).
Fundusze te są przeznaczone na wsparcie
reformy systemu opieki psychiatrycznej. Są
to fundusze zarówno na usługi (zdrowotne i
społeczne) jak i
na infrastrukturę
(zdrowotna i społeczną). Całkowita kwota
funduszy na Deinstytucjonlaizację (20162020) sięga 6 mld zł, w tym 2 mld na usługi
zdrowotne i infrastrukturę zdrowotną dla
czterech grup społecznych: dzieci w pieczy
zastępczej, osoby niepełnosprawne, osoby
chorujące psychiczne i niesamodzielne
osoby starsze. Tak więc CZP w całej Polsce
mogą być tworzone przy istotnym wsparciu
funduszy europejskich.
Ze względu na fakt, że najważniejszym
elementem nowego systemu psychiatrycznej
opieki zdrowotnej będzie Centrum Zdrowia
Psychicznego (CZP), należy bardzo
dokładnie określić kto i gdzie może je
powołać, jaką ma odpowiedzialność, jak
funkcjonuje, jaka powinna być jego struktura
i jakie finansowanie. Poniżej przedstawione są
najważniejsze zasady dotyczące CZP:
● CZP musi powstać w społeczności
lokalnej, poza obszarem szpitala
psychiatrycznego
(jest
to
doświadczenie
krajów,
które
Projektowane rozporządzenie uwzględnia część
wskazanych postulatów dotyczących organizacji i
funkcjonowania CZP. Szczegółowe kwestie dotyczące
finansowania i rozliczeń świadczeń zostaną ujęte w
produkcie rozliczeniowym przygotowanym przez
NFZ.
82
●
●
●
●
wdrożyły już środowiskowy model
opieki psychiatrycznej). Podmiotem
założycielskim może być szpital
psychiatryczny, ale CZP może być
utworzone tylko poza obszarem
szpitala.
jedno CZP powinno świadczyć
usługi dla 50-100 tys mieszkańców
(ok 380 CZP w całej Polsce). Taka
liczba mieszkańców przypisana do
CZP,
gwarantuje
stworzenie
właściwych relacji personelu CZP z
pacjentami z danego obszaru, co
będzie sprzyjało budowaniu zaufania
i
skuteczności
procesów
terapeutycznych
- jest to
doświadczenie m.in. Triestu we
włoszech,
Wielkiej
Brytanii,
Zachodniej Laponii, Litwy.
każdy obywatel ma mieć łatwy
dostęp
do
CZP
tj.
bez
wcześniejszego skierowania
osoba z problemem zdrowia
psychicznego zgłasza się do CZP
poprzez zgłoszenie telefoniczne (w
godz 8-20), lub wizytę (w godz. 820)
w godzinach 20 - 8 rano osoba
dzwoni lub zgłasza się osobiście na
stacjonarny oddział psychiatryczny
poprzez Izbę przyjęć szpitala.
Następnego dnia rano oddział
kontaktuje się z CZP i uzgadnia
83
●
●
●
●
●
●
dalsze postępowanie wobec pacjenta
oddziału.
CZP działa w trybie 24 godz/7 dni w
tygodniu; jest to jeden z kluczowych
elementów skuteczności działania
Centrum
CZP nie musi posiadać oddziału
stacjonarnego natomiast powinno
posiadać umowę o współpracy z
oddziałem psychiatrycznym
w
szpitalu
ogólnym
(najlepsze
rozwiązanie)
lub
w szpitalu
psychiatrycznym.
CZP posiada odpowiedzialność
terytorialną
za
obywateli
mieszkających na danym terenie
(powiat lub dzielnica dużego miasta)
wraz
z
odpowiedzialnością
terytorialną powinien być określony
tzw. “budżet globalny” wg stawki
per capita na każdego mieszkańca..
CZP samodzielnie decyduje o
rodzaju świadczeń zdrowotnych - w
zależności od potrzeb danego klienta
(integracja usług zdrowotnych)
niezbędna jest integracja usług
zdrowotnych i oparcia społecznego
oraz poradnictwa pedagogicznopsychologicznego (dla dzieci i
młodzieży). Zapewnia to holistyczne
podejście do człowieka i możliwość
odpowiedzi na jego aktualną sytuację
życiową
w
zakresie
pracy,
mieszkania, sytuacji rodzinnej
84
Stowarzyszenie
Samorządowych
Ośrodków
Pomocy
Społecznej FORUM
Kończąc ten dokument pragnę zaznaczyć istotny
fakt. Otóż NPOZP 2016-2020 powinien być
spójny z celami i kryteriami określonymi dla
projektów
finansowanych
z
funduszy
europejskich, wspierających proces przejścia od
opieki instytucjonalnej do opieki świadczonej w
społeczności lokalnej. W przypadku braku takiej
spójności, Polska straci możliwość właściwego
wykorzystania tych funduszy, a przede wszystkim
straci możliwość wykorzystania istotnego źródła
dodatkowych pieniędzy, potrzebnych w okresie
transformacji systemu opieki psychiatrycznej.
Takiej szansy nie otrzymamy po raz drugi.
Uwaga stanowi komentarz do projektu.
Brak harmonogramu wprowadzania zmian.
Uwaga stanowi komentarz do projektu – działania
przewidziane w Programie stanowią element
wieloletniego procesu przeprowadzania zmian w
opiece psychiatrycznej.
Należy wskazać, że finansowanie usług medycznych
jest określone w planie finansowym NFZ.
Brak budżetu szczegółowego oraz sposobu
finansowania
poszczególnych
usług
medycznych.
Powiązanie aktywizacji zawodowej na
poziomie
województwa
i
jednostek
samorządowych
osób
zaburzonych
psychicznie głównie z PEFRON ogranicza
możliwości zatrudnienia osób zaburzonych
psychicznie (część osób chorujących
psychicznie jest w stanie podjąć pracę w
„normalnych” warunkach).
Zarzucenie
kontynuowania
działań
profilaktycznych i promocji zdrowia może
być kontrowersyjne w obliczu podsumowań
zarzucających poprzedniemu programowi
Obowiązujące przepisy ustawowe nie wykluczają
możliwości wspierania osób nie posiadających
orzeczenia o niepełnosprawności.
Mając na uwadze m.in. doświadczenie z realizacji
Programu dotychczasowe zadania wskazane w
Narodowym
Programie
Ochrony
Zdrowia
Psychicznego zostały rozdzielone i zadania polegające
85
słabą realizację działań (podsumowanie prof.
J. Wciórki).
na promocji zdrowia psychicznego i profilaktyce
zaburzeń psychicznych będą realizowane w ramach
Narodowego Programu Zdrowia, wskazanego w art. 9
ust. 1 ustawy z dnia 11 września 2015 r. o zdrowiu
publicznym (Dz. U. poz. 1916) a zadania polegające
przede wszystkim na zapewnieniu osobom z
zaburzeniami
psychicznymi
wielostronnej
i
powszechnie dostępnej opieki zdrowotnej oraz innych
form opieki i pomocy niezbędnych do życia w
środowisku
rodzinnym
i
społecznym
oraz
kształtowaniu wobec osób z zaburzeniami
psychicznymi właściwych postaw społecznych, a
zwłaszcza zrozumienia, tolerancji, życzliwości, a także
przeciwdziałania ich dyskryminacji będą realizowane
w ramach Narodowego Programu Ochrony Zdrowia
Psychicznego.
Usytuowanie zadań polegających na promocji zdrowia
psychicznego i profilaktyce zaburzeń psychicznych
jako celu operacyjnego w Narodowym Programie
Zdrowia ma na celu przede wszystkim zapewnienie
systematycznego finansowania. Wiele działań,
kampanii czy badań wynikających z Programu nie
mogło być realizowanych, gdyż w momencie jego
uchwalania nie udało się uzyskać gwarancji
finansowania, a w samym programie rozpisano jedynie
zalecane środki finansowe.
Treści znajdujące się w projekcie programu wynikają
bezpośrednio z art. 2 ust. 3 ustawy o ochronie zdrowia
psychicznego. Informacje o realizacji Programu w
latach 2011-2015 zostały zawarte w uzasadnieniu do
projektu.
Być może program powinien się zaczynać
podsumowaniem sprawozdania za realizację
poprzedniego programu i zmiany powinny
być proponowane w odniesieniu do
podsumowania.
86
Porozumienie Pracodawców
Ochrony Zdrowia
Ogólnopolska Federacja
Stowarzyszeń
Rodzin
Osób
Chorujących
Psychicznie „RODZINY”
Monitorowanie i ocena skuteczności działań
nie powinna być ujęta w celach głównych,
monitorowanie
jest
sprawdzaniem
efektywności programu a nie celem programu.
W celu ścisłego współdziałania CZP z
podmiotami świadczącymi oparcie społeczne
konieczne jest, aby zatrudnić osoby, które
będą tą współprace koordynować (np.
pracownik socjalny – który posiada
całościową wiedzę dotyczącą podmiotów
świadczących
oparcie
społeczne
w
środowisku konkretnego pacjenta).
W programie znaleźć można odesłania do
podstawowej opieki zdrowotnej. Projekt
zakłada również „zwiększanie roli lekarzy
rodzinnych (pierwszego kontaktu) we
współpracy z lokalnymi CZP” oraz
„Udostępnianie pomocy psychologicznej w
placówkach
pierwszego
kontaktu
(poradnictwo,
interwencje
kryzysowe,
psychoterapia)”.
O
ile
zwiększenie
kompetencji lekarzy p.o.z. w tym zakresie
oceniać można w kategoriach szansy, o tyle
negatywnie należy ocenić fakt, że Program
milczy
o
sposobie
finansowania
ewentualnych zwiększonych obowiązków
świadczeniodawców p.o.z.
Oczekujemy wyraźnego zobowiązania i
umocowania odpowiedzialności za realizację
Programu na poziomie Ministerstwa Zdrowia.
Rozproszenie odpowiedzialności w różnych
resortach powoduje, że każdy rozumie
realizację NPOZP dość dowolnie
W ocenie projektodawcy umieszczenie przedmiotowej
treści w celu głównym Programu umożliwi
zwiększenie skuteczności działań związanych z
ewaluacją przedmiotowego Programu.
Uwaga stanowi komentarz do projektu
Określenie zasad współpracy jednostek opieki
zdrowotnej, systemu pomocy społecznej stanowi jeden
z elementów Programu.
Kwestia ta zostanie poddana analizie podczas prac nad
projektowaną ustawą o podstawowej opiece
zdrowotnej.
Uwaga stanowi komentarz do projektu (str. 2 -Minister
właściwy do spraw zdrowia kieruje realizacją
Programu, koordynuje wykonanie zadań, o których
mowa w § 1, a w przypadku uzyskiwania
niezadowalających
wyników
funkcjonowania
proponowanych rozwiązań, otrzymania danych
wskazujących na nieskuteczność działań w trakcie
87
realizacji Programu lub stwierdzenia braku
komplementarności z innymi działaniami na rzecz
ochrony
zdrowia
psychicznego,
opracowuje
propozycje jego zmian).
Uwaga stanowi komentarz do projektu. Ministerstwo
Zdrowia ma świadomość braków w kadrze i
infrastrukturze psychiatrii dzieci i młodzieży i
podejmuje działania w ramach swoich kompetencji
(finansowanie rezydentur etc.).
Problemem jest nierównomierna na terenie
Polski dostępność do opieki psychiatrycznej.
Brak
specjalistów
psychiatrów,
w
szczególności ze specjalizacją dzieci i
młodzieży.
Brak
odpowiedzialności
samorządów za zdrowie psychiczne np. w
powiecie
suskim
i
tatrzańskim
w
województwie małopolskim nie ma ani
jednego psychiatry przyjmującego na NFZ.
Zaś zakontraktowane zespoły leczenia
środowiskowego w ponad 90% niejeższą do
pacjentów do domu, tylko działają jak zwykął
poradnia zdrowia psychicznego.
NFZ kontraktuje świadczenia wg niskiej
stawki, co powoduje, ze dyrektorzy szpitali
nie chcą utrzymywać oddziałów i poradni
zdrowia psychicznego, gdyż generują straty.
Nie wysyłają na badania diagnostyczne, nie
leczą chorób współistniejących, na które w
wyższym stopniu niż przeciętna populacja
cierpią osoby chorujące psychicznie (często
jest to skutkiem ubocznym zażywania leków
psychotropowych). Wnioskujemy zatem, aby
to Minister Zdrowia wyznaczał kierunek
zmiany w stronę opieki środowiskowej i dbał
o dostępność, a nie powierzał tego działania
dla NFZ, który jest płatnikiem myślącym
komercyjnie. Psychiatria zawsze przegra grę
rynkową. Konieczny jest bezwzględny wzrost
Uwaga stanowi komentarz do projektu
88
nakładów na psychiatrię, aby podnieść rangę
tej dziedziny. I tego wzrostu nakładów
powinien dopilnować Minister i wpisać
jednoznacznie zapis ustawy. Wszelkiego
rodzaju sformułowań używane w projekcie
np. :dążenie do wzrostu nakładów”… „dołoży
starań”
wprost
dają
furtkę
do
niewywiązywania się z zobowiązania.
Wnioskujemy o systemowe rozwiązanie
problemu braku ubezpieczenia zdrowotnego
osób chorujących psychicznie, które nie
współpracują w zakresie dbania o swoje
zdrowie i pozostają na utrzymaniu rodzin.
Skala problemu w całej Polsce sięga ponad
10% wszystkich hospitalizacji w szpitalach
psychiatrycznych. Są to osoby wykluczone,
pozbawione podstawowych praw dostępności
do leczenia somatycznego w przypadku
zachorują
somatycznie.
Szpitale
psychiatryczne nie walczą z tym zjawiskiem,
gdyż poza kontraktem z NFZ występują do
Ministerstwa Zdrowia o refundację z budżetu
Państwa na podstawie ustawy o ochronie
zdrowia psychicznego i otrzymują taką
refundację
Zagadnienie to zostanie poddane analizie podczas prac
nad nowelizacją ustawy o ochronie zdrowia
psychicznego.
Ponad rok temu pikietowaliśmy przed
Urzędami Wojewódzkimi w całym krajów
obronie Narodowego Programu Ochrony
Zdrowia Psychicznego i mamy nadzieje, ze
nasz głos został usłyszany, apelujemy o
poważne potraktowanie osób, chorujących,
rodzin i środowisk na rzecz wsparcia tych
Uwaga stanowi komentarz
89
osób
Ogólnopolski
Związek
Zawodowy Pielęgniarek i
Położnych
W związku z przekazaniem do konsultacji
społecznych projektu rozporządzenia Rady
Ministrów w sprawie Narodowego Programu
Ochrony Zdrowia Psychicznego działając w
imieniu
Ogólnopolskiego
Związku
Zawodowego Pielęgniarek i Położnych w
Warszawie przedstawiam następujące uwagi:
Uwaga stanowi komentarz do projektu
Opisane w projekcie funkcje, struktura i
warunki
organizacyjne
związane
z
powołaniem Centrów Zdrowia Psychicznego
(CZP), których powstanie zakłada Narodowy
Program Ochrony Zdrowia Psychicznego
można co do zasady uznać za celowe. Wydaje
się
to
rozwiązaniem
właściwym,
zmierzającym do poprawy profilaktyki oraz
do poprawy opieki psychiatrycznej w Polsce.
OZZPiP ma jednak zastrzeżenia co do
procedury wdrożenia tego Programu w życie,
a następnie co do jego sprawnej realizacji.
Przecież dotychczasowy Program z 2010r.
zakładał już powstanie CZP oraz zakładał
intensywny rozwój psychiatrii środowiskowej
jednak przez sześć lat nie udało się tego
zamierzenia osiągnąć (potwierdza to treść
uzasadnienia projektu i zebrane dane
statystyczne).
Samo ogłoszenie nowego Narodowy Program
Ochrony Zdrowia Psychicznego nic nie
90
zmieni w tej kwestii, jeżeli za deklaracjami
nie nastąpi wzrost nakładów finansowych
oraz
wzrost
kadry
specjalistycznej.
Uzasadnienie projektu w ogóle nie rozwija
kwestii źródeł zwiększenia finansowania
Programu oraz nie przeprowadza analizy
obecnego
stanu
zatrudnienia
kadry
specjalistycznej oraz rzeczywistych potrzeb z
tym związanych.
Zwracamy jednocześnie uwagę, czy w ogóle
zasadne jest - przy tak dużej tendencji
wzrostowej zaburzeń psychicznych likwidowanie
dużych
szpitali.
Samo
stworzenie
małych
oddziałów
psychiatrycznych przy szpitalach np.
powiatowych w naszym przekonaniu nie
zapewni należytej (pełnej) dostępności
pacjentów do świadczeń.
Przedmiotowe działanie nie ma na celu likwidacji
szpitali psychiatryczny a zmianę charakteru ich
funkcjonowania poprzez dostosowanie do udzielania
specjalistycznych świadczeń psychiatrycznych – w
dłuższej perspektywie czasowej. Proponuje się
przyjęcie podejścia ewolucyjnego. Ministerstwo
Zdrowia ma świadomość obecnej sytuacji i
dostępności
do
opieki
psychiatrycznej
w
poszczególnych częściach kraju.
Skoordynowane działania (CZP) - w swojej
zasadzie słuszne - takie jak tworzenie poradni,
hosteli, zakładów pracy chronionej, opieki
środowiskowej spotka się w praktyce z
problemem braku źródeł finansowania
(tworzenie takich jednostek wymaga dużych
nakładów finansowych) oraz z problemem
braku wyspecjalizowanej kadry (faktycznie
nie ma takiej kadry do pozyskania na
lokalnych rynkach pracy).
Niezbędne kierunki zmian objąć muszą też
zmiany postaw społecznych, a psychiatria
zawsze była pod każdym względem
Jednym z celów zawartych w Programie jest
prowadzenie działań na rzecz zapobiegania
stygmatyzacji
i
dyskryminacji
osób
z zaburzeniami psychicznymi
91
niedoszacowana.
Polskie
Towarzystwo
Psychologiczne
Uwaga stanowi komentarz do rozporządzenia
OZZPiP zgłasza obawy, że w praktyce
opiniowany
Program
(bez
źródeł
finansowania i bez pomysłu na pozyskanie
kadry specjalistycznej) sprowadzi się do
ograniczenia
roli
Centrów
Zdrowia
Psychicznego do modelu na wzór lekarzy
rodzinnych w ramach POZ, a przecież chyba
nie takie są założenia strategii.
Uwagi ogólne
Udział psychologów w realizacji zadań z
zakresu ochrony zdrowia psychicznego w
istotny sposób przyczynia się zarówno w
zakresie działań profilaktycznych jak też
wspomagania oddziaływań medycznych.
Większe wykorzystanie różnych form
pomocy psychologicznej podnosi skuteczność
tak profilaktyki jak i leczenia oraz
zdecydowanie
obniża
jego
koszty
ekonomiczne i społeczne. W szczegółowych
rozwiązaniach postulujemy zwiększenie
udziału świadczeń psychologicznych w
realizacji przedłożonego w projekcie
programu. Zwracamy uwagę na dwa obszary
szczególnie skrótowo potraktowane w
programie.
Problematyka
świadczeń
zdrowotnych dla dzieci jest zdecydowanie
marginalizowana. Problemy ze zdrowiem, w
tym także psychicznym w grupie dzieci i
młodzieży narastają gwałtownie, a wczesne
wykrywanie zaburzeń rozwojowych wraz z
udzielaniem skutecznego wsparcia pozwala
minimalizować negatywne skutki tych
Uwaga stanowi komentarz do rozporządzenia
92
zaburzeń w młodości i dorosłości. Ta
problematyka nie została potraktowana w
projekcie z należytą uwagą.
Drugim, ważnym a pominiętym w projekcie
obszarem jest pomoc rodzinom osób chorych
psychicznych. W zapisach pominięto
tworzenie takich programów pomocowych.
Pomoc ta ma szczególne znaczenie w
przypadku
przewlekłych
schorzeń
psychicznych (np. schizofrenii, choroby
afektywnej jedno- i dwubiegunowej) oraz
chorób otępiennych. Pomocy psychiatry i/ lub
psychologa
wymagają
niejednokrotnie
członkowie rodziny osób chorych, dzieci oraz
małżonkowie.
Trzeba także w projekcie wskazać, że
ważnym partnerem w realizacji programu są
organizacje
pozarządowe
prowadzące
podmioty lecznicze.
Obowiązek współpracy z organizacjami
pozarządowymi prowadzącymi świadczenia
w oparciu o kontrakty z NFZ
jest niezbędny zwłaszcza w odniesieniu do
stworzenia
środowiskowego
systemu
lecznictwa. W obszarze tym , szczególnie
wobec
pacjentów
z
całościowymi
zaburzeniami rozwojowymi organizacje
pozarządowe tworzą zespoły specjalistów
prowadzących kompleksowe świadczenia
zdrowotne np. wobec pacjentów z autyzmem.
Uwaga bezprzedmiotowa – projekt został poprawiony
w przedmiotowej kwestii
93
W projekcie na str. 3 podano, że kierunki
zmian legislacyjnych są zawarte w rozdziale
5, którego nie ma ani w spisie treści ( str. 4)
ani w przesłanym materiale.
Uwaga nieuwzględniona. CZP powinno dostarczać
opieki kompleksowej, wyróżnianie poszczególnych
grup zaburzeń psychicznych nie wydaje się konieczne.
Wskazane formy wsparcia nie są zgodne z
terminologią ustawową.
Uwagi szczegółowe
W rozdziale 1 Cele i zadania programu
proponujemy
wprowadzić
następujące
uzupełnienia:
1. Str. 6 wśród zadań należy dodać zadanie 8.
Uwzględnienie potrzeb wąskich grup
pacjentów z określonymi zaburzeniami, w
tym osób z całościowymi zaburzeniami
rozwojowymi.
Str. 8 – pkt. 1 wspieranie jednostek samorządu
terytorialnego ………w formie mieszkań
treningowych, wspomaganych hosteli i
małych domów grupowych.
Będzie to realna pomoc pozwalająca osobom
chorym psychicznie funkcjonować w
środowisku zapobiegając konieczności ich
umieszczania w szpitalach psychiatrycznych.
Str. 10 pkt. 1 dodać…..i placówek
przedszkolnych
Diagnoza i terapia w wielu wypadkach
powinna wkraczać jak najwcześniej, a wiec
uwzględnienie placówek przedszkolnych jest
niezbędne.
Str. 13 pkt.3 wymaga uzupełnienia:
tworzenie
równomiernie
rozłożonych
terytorialnie
poradni
gwarantujących
dorosłym i dzieciom dostęp do bezpłatnej
diagnozy i leczenia.
Uwaga bezprzedmiotowa z uwagi na zmianę redakcji
celu szczegółowego przypisanego Ministrowi
Edukacji Narodowej.
Poradnie będą elementami CZP, zatem uwaga nie
została uwzględniona, gdyż propozycja wynika z
zapisów projektu.
94
Punkt ten ogranicza się wyłącznie do
placówek szpitalnych, a w upowszechnianiu
środowiskowego
modelu
opieki
psychiatrycznej
trzeba
podkreślać
równomierny dostęp do poradni.
W rozdziale 3 - Zalecane rozwiązania
organizacyjne w psychiatrycznej opiece
zdrowotnejproponujemy
dokonać
następujących uzupełnień:
W ust. I str. 19 dodać pkt.5) pomoc rodzinom
osób dotkniętych zaburzeniami psychicznymi
w radzeniu sobie z chorobą osoby bliskiej, w
szczególności zaś pomoc opiekunom osób
chorych i dzieciom osób chorych.
Jeśli funkcją opieki psychiatrycznej jest także
tworzenie warunków osobom chorym
psychicznie do społecznej integracji i
zmniejszanie skutków hospitalizacji ( pkt. 3 i
4 ) to niezbędne są działania wspólne z
najbliższymi, rodziną pacjenta, która też
najczęściej
wymaga
profesjonalnego
wsparcia.
str. 20 w ust. 2 w pkt. 1 i 3 uzupełnić
zadania: „terapia rodzin”
Dotychczas zapis dotyczący „pracy z
rodziną” obejmuje tylko zespół
środowiskowy. Terapia rodzin może być z
powodzeniem prowadzona w warunkach
ambulatoryjnych lub też w warunkach
dziennego oddziału psychiatrycznego, a taka
forma pomocy jest bardzo potrzebna.
W rozdziale 4 „Niezbędne kierunki zmian i
warunki rozwoju psychiatrycznej opieki
Udzielanie świadczeń w ramach CZP nie wyklucza
możliwości wspierania rodzin pacjenta.
Udzielanie świadczeń w ramach CZP nie wyklucza
możliwości wspierania rodzin pacjenta.
95
zdrowotnej w Rzeczypospolitej Polskiej”
proponujemy dodać:
W punkcie 4 – Reforma zasobów opieki
zdrowotnej w pkt. 7 udostępnienie pomocy
psychologicznej w placówkach pierwszego
kontaktu
(poradnictwo,
interwencje
kryzysowe,
psychoterapia).
Realizacja
Narodowego Programu Ochrony Zdrowia
Psychicznego
powinna także stworzyć
warunki profilaktyki zdrowia psychicznego,
której może służyć udostępnieniu dostępu do
pomocy psychologicznej w wybranych
poradniach
specjalistycznych
niepsychiatrycznych. Aktualnie taka pomoc jest
dostępna
w
niektórych
poradniach
onkologicznych. Pomoc psychologiczna jest
natomiast bardzo potrzebna m.in. w poradni
neurologicznej
(diagnoza
i
terapia
neuropsychologiczna u osób po udarach,
urazach czaszkowo-mózgowych, z padaczką,
chorobami otępiennymi i in.), geriatrycznej
(diagnoza chorób otępiennych) oraz w
przypadkach omawiania badań genetycznych
przed objawowych w przypadku chorób
dziedziczonych jednogenowo oraz badań
oceniających obecność mutacji świadczącej o
ryzyku zachorowania daną chorobę, kontrola
stanu psychicznego pacjenta po otrzymaniu
wyniku badania genetycznego, praca z
rodzicami dzieci z rozpoznaniem choroby
genetycznej itd.). zapobieganie rozwinięciu
się poważnych problemów psychologicznych
Uwaga stanowi komentarz do projektu. Szczegółowy
zakres świadczeń finansowanych w ramach opieki
psychiatrycznej zostanie określony w rozporządzeniu
tzw. „koszykowym” i odpowiednich zarządzeniach
Prezesa NFZ.
96
poprzez szybkie objęcie ich interwencją
psychologiczną.
Polskie Towarzystwo Psychologiczne wyraża
gotowość udziału w dalszych pracach nad
Narodowym Programem Ochrony Zdrowia
Psychicznego.
Mamy
bowiem
pełną
świadomość, że wyżej sformułowane uwagi
nie wyczerpują całości ważnych dla realizacji
programu
problemów.Chcemy
także
zaznaczyć, że w pełni popieramy uwagi do
projektu sformułowane przez Porozumienie
Autyzm-Polska.
Naczelna
Izba
Pielęgniarek i Położnych
Prezydium
Okręgowej
Rady
Lekarskiej
w
Krakowie
Uwaga uwzględniona (zmieniono pkt 7)
W Rozdziale I: Cele i zadania projektu –
Zadania (str 6) proponujemy dodać punkt
8 w brzmieniu:
„8) poinformowanie władz właściwych
uczelni o konieczności wprowadzenia do
programów kształcenia przeddyplomowego
pielęgniarek oraz szkolenia specjalizacyjnego
pielęgniarek zadań podstawowej opieki
zdrowotnej w realizacji środowiskowego
modelu psychiatrycznej opieki zdrowotnej”
W ocenie ORL w Krakowie w projekcie,
wbrew wcześniejszym zapowiedziom, nie
zostały zabezpieczone konieczne środki
finansowe na realizację celów i założeń
Narodowego Programu Ochrony Zdrowia
Psychicznego (NPOZP). Środki te wyniosą
zaledwie 56 mln złotych, wypłacanych w
transzach przez 5 lat, w miejsce pierwotnie
postulowanych 500 mln złotych.
Uwaga stanowi komentarz do projektu
Wszelkie koszty dla budżetu państwa związane z
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
sfinansowane w ramach limitów wydatków
zaplanowanych dla właściwych części budżetu
państwa na dany rok, bez konieczności ich
zwiększania, a wejście w życie projektowanej regulacji
nie będzie podstawą do ubiegania się o dodatkowe
środki budżetu państwa na ten cel.
97
W ocenie środowiska lekarskiego błędna jest
również założona alokacja tych środków,
gdyż większość z nich, dedykowanych na
realizację NPOZP, zostanie postawiona do
dyspozycji Ministra Sprawiedliwości i
Ministra Obrony Narodowej. W tym
kontekście pojawia się zasadnicze pytanie o
sposób realizacji Programu w tych dwóch
resortach
Błędne w ocenie ORL w Krakowie jest
założenie obowiązkowego tworzenia CZP.
Taka organizacji systemu sprawi, ze powróci
zasada rejonizacji opieki psychiatrycznej, col
zwłaszcza w sferze ochronie zdrowia
psychicznego może wywołać mocny sprzeciw
pacjentów oraz ich rodzin (w tym obawa
przed środowiskową stygmatyzacją)
Wszelkie koszty dla budżetu państwa związane z
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
sfinansowane w ramach limitów wydatków
zaplanowanych dla właściwych części budżetu
państwa na dany rok, bez konieczności ich
zwiększania, a wejście w życie projektowanej regulacji
nie będzie podstawą do ubiegania się o dodatkowe
środki budżetu państwa na ten cel
Uwaga stanowi komentarz do projektu
Zgodnie z art. 5a ustawy o ochronie zdrowia
psychicznego podmiot leczniczy prowadzący centrum
zdrowia psychicznego zapewnia kompleksową opiekę
zdrowotną nad osobami z zaburzeniami psychicznymi
na określonym obszarze terytorialnym w formie
pomocy doraźnej, ambulatoryjnej, dziennej, szpitalnej
i środowiskowej. Celem tworzenia CZP jest udzielanie
opieki
osobom
dotkniętym
zaburzeniami
psychicznymi w sposób kompleksowy jak najbliżej ich
miejsca zamieszkania – koordynacja opieki
Niejasne w projekcie pozostają rozwiązania
dotyczące montażu finansowania NPOZP, w
ramach którego – jak można wnosić – szpitale
psychiatryczne będą ubiegać się na środki na
finansowanie tego Programu zarówno z NFZ
jak i CZP.
Wszelkie koszty dla budżetu państwa związane z
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
sfinansowane w ramach limitów wydatków
zaplanowanych dla właściwych części budżetu
państwa na dany rok, bez konieczności ich
zwiększania, a wejście w życie projektowanej regulacji
nie będzie podstawą do ubiegania się o dodatkowe
środki budżetu państwa na ten cel
98
W ocenie ORL w Krakowie, wobec
przedstawionej w Programie obecnej
dostępności do opieki psychiatrycznej przez
przyjętej docelowej dostępności, środki
finansowej na realizację celów i założeń
Programu jawią się jako tym bardziej
niewystarczające
Ogólnopolskie
Porozumienie Związków
Zawodowych
Uwaga niejasna
Uwaga stanowi komentarz do projektu
Ogólnopolskie Porozumienie Związków
Zawodowych
pozytywnie
ocenia
opracowanie Narodowego Programu
Ochrony Zdrowia Psychicznego na lata
2016 - 2020. To ważna inicjatywa
pokazująca trudny problem społeczny,
jakim są zaburzenia psychiczne oraz
konieczność respektowania praw osób
dotkniętych tymi zaburzeniami.
Na uwagę zasługuje komplementarność
działań oraz interdyscyplinarny charakter
dokumentu,
realizację
poprzez
działań
włączenie
zaplanowanych
w
w
Programie wielu ministerstw, jednostek
samorządu
terytorialnego
Narodowego
Funduszu
oraz
Zdrowia.
Podkreślenia wymaga także różnorodność
wskazanych form opieki i pomocy dla
osób
z
zaburzeniami
psychicznymi
zawartych w NPOZP.
Poniżej komentarz do niektórych zapisów
99
nowelizacji ustawy:
Cele i zadania Programu (rozdz. 1) są
precyzyjnie opracowane, wskazując zadania
dla
poszczególnych
realizujących.
należy
podmiotów
Szczególnie
ocenić
je
pozytywnie
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki zdrowotnej w ramach centrów
zdrowia
psychicznego
opracowanie
Instytutu
(CZP)
koncepcji
Zdrowia
oraz
Narodowego
Psychicznego
przez
ministra właściwego do spraw zdrowia.
Projekt rozporządzenia nie wskazuje jednak
żadnych szczegółów w tym zakresie.
Zwrócić także należy uwagę na jedno z
zadań
nałożonych
województw,
jakim
na
jest
samorządy
umieszczenie
ogólnych oddziałów psychiatrycznych w
szpitalach
wielospecjalistycznych
przeniesionych z wojewódzkich szpitali
monospecjalistycznych.
Wskazujemy,
że
trudność w realizacji tego celu może
wynikać z braku przygotowania szeroko
pojętej
infrastruktury
i
zasobów
w
szpitalach wielospecjalistycznych.
100
Uwaga stanowi komentarz do projektu
1. Nakłady na realizację Narodowego
Zdrowia
Wszelkie koszty dla budżetu państwa związane z
Psychicznego (rozdz. 2). Trudno jest
wdrożeniem i realizacją zadań przewidzianych w ww.
ocenić, czy corocznie około 11 min zł
projekcie poza kosztami Ministerstwa Zdrowia zostaną
łącznie, zaplanowanych jako wydatki na
sfinansowane
realizację
zaplanowanych
Programu
Ochrony
działań
zaplanowanych
w
w
dla
ramach
limitów
właściwych
części
wydatków
budżetu
Programie są wystarczające, bowiem nie
państwa
przedstawiono
żadnych
zwiększania, a wejście w życie projektowanej regulacji
konkretnych wyliczeń na poszczególne
nie będzie podstawą do ubiegania się o dodatkowe
cele
środki budżetu państwa na ten cel.
w
OSR
szczegółowe.
Stąd
można
domniemywać, że wskazane kwoty są
deklaratywne, co przemawia za tym, aby
wydatki
budżetowe
były
corocznie
weryfikowane i w miarę możliwości
modyfikowane.
Na podkreślenie zasługują jednak zbyt
niskie
nakłady
przeznaczone
na
koordynację działań w skali roku (170
tys.) przez ministra właściwego do spraw
zdrowia, który jest jednym z wiodących
realizatorów Programu. Powstają obawy o
właściwą realizację tego celu przy tak
niskim finansowaniu. Nie wskazuje się
także wydatków innych beneficjentów
Programu,
jak
Narodowy
Fundusz
Zdrowia (realizującego aż 4 istotne
zadania,
w
tym
w
szczególności
101
na
dany
rok,
bez
konieczności
ich
finansowanie
świadczeń
z
zakresu
psychiatrii środowiskowej) czy budżetów
samorządów.
Czy w związku z tym należy rozumieć, że
wskazana całościowa kwota na realizację
działań Programu do 2020 roku, jaką jest
56,58 min zł obejmuje tylko wydatki
poszczególnych resortów i nie jest to
kwota zamknięta? Jest to niejasne i należy
kwestie
finansowe
doprecyzować
w
Ocenie Skutków Regulacji Programu oraz
zagwarantować środki.
Uwaga niezasadna
Zmiana treści przedmiotowego załącznika po
posiedzeniu Zespołu do Spraw Ochrony zdrowia
i Polityki Społecznej KWRiST.
Szczegółowy sposób organizacji i finansowania CZP
zostanie przygotowany wraz z opracowaniem
produktu rozliczeniowego.
2. Zalecane rozwiązania organizacyjne w
psychiatrycznej
(rozdz.
3)
opiece
Proponuje
zdrowotnej
się
realizację
środowiskowej opieki psychiatrycznej w
ramach centrów zdrowia psychicznego
(CZP) - w przypadku takich centrów dla
dorosłych Program zakłada objęcie opieką
Należy zauważyć, że NPOZP jest dokumentem
wskazującym na kierunki zmian w opiece
psychiatrycznej. Program nie będzie funkcjonował w
oderwaniu od realiów prawnych, organizacyjnych i
funkcjonalnych systemu opieki zdrowotnej. Zmiany
powinny mieć charakter ewolucyjny i być realizowane
w ramach ustawowo określonych kompetencji
poszczególnych podmiotów uczestniczących w
nawet 250 tys. mieszkańców. Uważamy,
że
jest
to
zbyt
duża
populacja,
uniemożliwiająca kompleksową opiekę
tak
dużej
konieczności
liczby
ludności
zapewnienia
przy
wysokiej
jakości świadczeń zdrowotnych w ramach
102
organizacji opieki i realizacji zadań związanych z
prowadzeniem podmiotów leczniczych.
Programu. Tym bardziej, że w projekcie
rozporządzenia
przy
kompleksowości
opieki
opisie
świadczonej
przez CZP (str. 19) wskazuje się, że:
„Odpowiedzialność terytorialna oznacza
zobowiązanie do objęcia opieką każdego
zgłaszającego się po pomoc mieszkańca
określonego
administracyjnie
obszaru
działania CZP".
Wydaje się także konieczne precyzyjne
określenie w Programie struktury oraz
warunków
organizacyjnych
centrów
zdrowia psychicznego dla dorosłych.
Obecnie zawarte zalecane rozwiązania są
bardzo ogólne, zarówno pod względem
finansowania zadań, zatrudniania czy
kompetencji
pracowników
jak
i
prowadzenia dokumentacji medycznej.
Finansowanych
ze
społecznej
zintegrowanej
i
świadczeń
środków
pomocy
oferty
gwarantowanych
finansowanych ze środków publicznych w
ramach NFZ.
Niezrozumiały
„Stwarzanie
usług
jest
także
możliwości
społecznych
w
zapis:
świadczenia
placówkach
zdrowotnych a usług zdrowotnych w
103
placówkach pomocy społecznej (regulacje
prawne,
zatrudnienie,
finansowanie)".
Odnosząc się do finansowania ze środków
publicznych wyspecjalizowanej opieki
psychiatrycznej planuje się stopniowe
odejście
od
dotychczasowego
finansowania (osobodzień) pojedynczego
świadczenia
na
rzecz
finansowania
ryczałtowego za rozpoznanie i leczenie
jednostki chorobowej. W naszej ocenie
konieczne
jest
dokonanie
symulacji
finansowej tego rozwiązania, aby taka
zmiana nie wpłynęła negatywnie na jakość
udzielanych świadczeń zdrowotnych.
Rada do Spraw Zdrowia
Psychicznego
Uwaga stanowi komentarz do projektu. Załącznik jest
elementem rozporządzenia zgodnie z zasadami
techniki prawodawczej.
Doceniając wyrażoną w projekcie wolę
kontynuacji Programu w latach 2016-2020,
Rada Zdrowia Psychicznego, oczekuje od
Pana
Ministra
Zdrowia
bardziej
zdecydowanych decyzji i działań na rzecz
nadania temu dokumentowi roli i rangi
dokumentu
uzasadniającego
realne
oczekiwanie
unowocześnienia
systemu
ochrony zdrowia psychicznego w Polsce, w
tym zwłaszcza zmiany zawstydzającego
stanu
lecznictwa
psychiatrycznego,
wynikającego
z
niedofinansowania
i
archaicznego systemu organizacyjnego.
104
(Niestaranna redakcja projektu wzbudza
wątpliwości nie tylko dotyczące kolejności i
rangi poszczególnych zapisów, ale i bardziej
ogólne. Nie ma pewności, czy tekst
zaczynający się od słów „spis treści” (s. 4)
należy
do
załącznika
do
projektu
rozporządzenia, czy nie. A tym samym, czy
jego zawartość należy do materii regulowanej
przez rozporządzenie, czy jest tylko luźnym
zapisem, niezobowiązującym do niczego,
który można każdej chwili odłożyć ad acta lub
zignorować. Doświadczenia poprzedniej
edycji Programu uczuliły jego potencjalnych
odbiorców na tego rodzaju decyzje
polityczne.).
Z tego powodu, Rada wnosi w szczególności
o takie zmiany zapisów rozporządzenia, które:
- jasno odzwierciedlą rolę i zadania ministra
zdrowia, jako głównego, aktywnego, i
odpowiedzialnego
kreatora
polityki
zdrowotnej w zakresie ochrony zdrowia
psychicznego,
nadającego
oczekiwany
kierunek realizacji NPOZP przez inne
podmioty zobowiązane do jego realizacji
(Zadania Ministra Zdrowia w zakresie
kierowania
realizacja
Programu
sformułowano nadzwyczaj niezdecydowanie,
w taki sposób, który utrudni, albo uniemożliwi
wywieranie realnego wpływu na kierunek i
przebieg jego realizacji. Minister oddaje
wdrażanie Programu w ręce płatnika, zamiast
wyznaczać mu zadania (zadanie 1), wspiera i
monitoruje tworzenie sieci CZP, zamiast ją
ustanawiać (zadanie 3), informuje władze
Odnosząc się do zgłoszonych uwag należy wskazać że:
Uwaga stanowi komentarz do projektu (str. 2 -Minister
właściwy do spraw zdrowia kieruje realizacją
Programu, koordynuje wykonanie zadań, o których
mowa w § 1, a w przypadku uzyskiwania
niezadowalających
wyników
funkcjonowania
proponowanych rozwiązań, otrzymania danych
wskazujących na nieskuteczność działań w trakcie
realizacji Programu lub stwierdzenia braku
komplementarności z innymi działaniami na rzecz
ochrony
zdrowia
psychicznego,
opracowuje
propozycje jego zmian).
Ministerstwo
Zdrowia
musi
respektować
gwarantowaną
ustawowo
autonomię
uczelni
medycznych. Brzmienie zaproponowane w projekcie
odpowiadają
możliwościom
oddziaływania
Ministerstwa na treści przekazywane w ramach
kształcenia lekarzy.
105
uczelni o konieczności dostosowania
programów kształcenia, zamiast je do tego
obligować (zadanie 7). Tymczasem Program
ma prowadzić do gruntownej systemowej
zmiany istniejącego modelu ochrony zdrowia
psychicznego. Wymaga to wprowadzenia w
rozporządzeniu
zapisów, które realnie
zapewnią Ministrowi wpływ na:
sposób finansowania ochrony zdrowia
psychicznego przez płatnika publicznego,
który – biorąc pod uwagę jego
dotychczasowe działanie i obecne plany będzie się starał konserwować status quo,
wprowadzenie zasad kształcenia, które
przygotują kadry
realne
stymulowanie
praktycznie
nieistniejącej
dziś
współpracy
międzyresortowej,
zmotywowanie
samorządów
do
powoływania centrów, także tam, gdzie
aktualnie oferta pomocy w problemach
zdrowia nie istnieje, lub jest ignorowana
– można to osiągnąć
poprzez
ustanowienia krajowej sieci centrów,
zapewnienie
sensownego
wsparcia
finansowego,
oraz
dostosowanych
wzorców organizacyjnych.
Obecne zapisy pozwalają wnioskować o
praktycznej rezygnacji Ministra z aktywnego
kreowania polityki, na rzecz NFZ oraz innych
podmiotów realizujących Program. To prosta
droga do kompromitacji jego założeń i
rychłego zaniechania.)
Uwarunkowania ustrojowe nie pozwalają ujmować w
akcie wykonawczym relacji – uprawnień i
obowiązków
podmiotów
posiadających
np.
konstytucyjną autonomię (jak JST), lub których
zadania są określone w odrębnych ustawach (np.
określających kwestię funkcjonowania uczelni
medycznych).
106
- zapobiegną próbom podtrzymywania
deficytowych,
nieracjonalnych
i
marnotrawnych
zasad
finansowania
lecznictwa psychiatrycznego, zmuszającego
podmioty lecznicze do jałowej gry biznesowej
kosztem troski o jakość i bezpieczeństwo
pacjentów
(Projekt nie zawiera zapisów pozwalających
na zakończenie niedofinansowania ochrony
zdrowia psychicznego – praktycznie nie
przewiduje nakładów na wdrażanie tak
fundamentalnej zmiany.
Zapisy dotyczące zadań płatnika (NFZ)
ograniczają się do niezobowiązujących
oczywistości
(zadanie
1)
i
niezobowiązujących nikogo oczekiwań:
• dążenia do (zadanie 2) zapewnienia
priorytetowego
wzrostu
nakładów
(zamiast do zapewnienia ich) i
• do wprowadzenia (zadanie 3; p 11.1 na s.
26))
finansowania
świadczeń
pozwalającego na oferowanie przez
centrum kompleksowej opieki (zamiast
sprecyzowania o co chodzi).
Zdaniem ekspertów tylko przyjęcie docelowo
finansowania
na
zasadzie
budżetu
„globalnego”, wyliczonego na mieszkańca
obszaru działania centrum, pozwoli zarządcy
centrum rozwiązywać problemy zdrowotne
populacji. Proponowana przez NFZ zasada
płacenia za opiekę nad osoba deklarującą
korzystanie z centrum nie eliminuje ryzyka
biznesowej gry o maksymalizacje przychodu
kosztem odpowiedzialności za zdrowie
Uwaga nieuwzględniona. W ocenie projektodawcy
wskazano konieczność priorytetowego wzrostu dla
świadczeń opieki psychiatrycznej. Szczegółowe
regulacje dotyczące finansowania tej opieki zostaną
ujęte w zarządzeniu Prezesa NFZ, które jest
przygotowywane ze środowiskiem ekspertów.
107
populacji i adekwatność świadczonych usług.
Może być akceptowana tylko jako etap w
dochodzeniu do budżetu „globalnego”. Jej
wprowadzenie od początku nie jest jednak
niemożliwe, ma liczne zalety i skraca drogę,
którą przebyły rozwiązania w innych krajach.)
- zdecydowanie przyspieszą wdrażanie
zastosowanych z powodzeniem w wielu
krajach,
środowiskowych
rozwiązań
organizacyjnych,
w
tym
zwłaszcza
proponowanych przez zespoły ekspertów: (1)
kompleksowej opieki oferowanej przez centra
zdrowia
psychicznego,
(2)
pełniące
terytorialnie określoną odpowiedzialność za
zdrowie lokalnej społeczności i (3)
finansowane
na
zasadzie
budżetu
„globalnego” wyliczonego według stawki
kapitacyjnej na mieszkańca
Takim działaniom sprzyja obecnie, po latach
dyskusji i przygotowań, wspólna postawa
podstawowych
interesariuszy
ochrony
zdrowia psychicznego: pacjentów, ich rodzin
i specjalistów.
(Trudno wyliczyć wszystkie elementy
zawarte we wcześniejszym projekcie zespołu
ekspertów, których przedstawiony projekt nie
zawiera, ponieważ są zbyt liczne. Do
najważniejszych i wymagających korekty
pominięć, nalezą:
• całkowite pominięcie zadań związanych
z ochroną zdrowia psychicznego dzieci i
młodzieży
• współpracy z centralnym i regionalnymi
programami
operacyjnymi
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Kwestie przekazywania środków unijnych na wsparcie
podmiotów udzielających opieki psychiatrycznej są
poza zakresem regulacji.
Zadania polegające na prowadzeniu badań
epidemiologicznych i monitorowaniu są ujęte w
Narodowym Programie Zdrowia.
108
•
Porozumienie na rzecz
Narodowego Programu
Ochrony
Zdrowia
Psychicznego – Dr hab.
Andrzej Cechnicki, Prof.
UJ CM, przewodniczący
Konsultant Krajowy w
dziedzinie
Psychiatrii
Dzieci i Młodzieży –
prof. Filip Rybakowski
Instytut Psychiatrii i
Neurologii Prof. Janusz
Heitzman, dyrektor,
Polskie
Towarzystwo
Psychiatryczne
Prof.
Agata Szulc, prezes
dysponującymi niemałymi środkami na
realizację
zadań
z
zakresu
deinstytucjonalizacji opieki nad osobami
z zaburzeniami psychicznymi
rezygnacja z badań nad zdrowiem
psychicznym
i
wprowadzenia
nowoczesnych
systemów
informatycznych budujących wiedzę dla
aktualnych i przyszłych rozwiązań.)
UWAGI FORMALNE
A. Projekt wymaga adiustacji redakcyjnej
1. Tekst załącznika do rozporządzenia
kończy się na s. 3, a od strony 4. biegnie
tekst bez tytułu, zaczynający się od słów
„spis treści”,
jeśli jest to tekst pt. „Narodowy Program
Ochrony Zdrowia Psychicznego” to należy
taki tytuł wstawić, a także jednoznacznie
włączyć go do załącznika. Obecnie sprawia
wrażenie, że nie jest częścią regulacji
zawartych w załączniku, a ty samym może
nie być traktowany jako regulacja prawna,
ale jako luźny, niezobowiązujący pomysł
nie wiadomo czyjego autorstwa.
Uwaga nieuwzględniona – załącznik jest nieodłączną
częścią rozporządzenia, z uwagi na wymogi
legislacyjne powtórzenie nazwy nie jest prawidłowe.
Cele
szczegółowe
należałoby
wprowadzić do tekstu rozporządzenia,
obok celów głównych
inaczej ich zasadnicza dla Programu rola
nie jest dostatecznie czytelna.
Uwaga nieuwzględniona
W ocenie projektodawcy załącznik do rozporządzenia
jest jego integralną częścią i nie ma konieczności
powielania jego treści w projekcie
2.
109
Stowarzyszenie
Oddziałów
Psychiatrycznych
Szpitali Ogólnych - Dr
Marek Balicki, prezes
Niektóre
wcięcia
i
wyliczenia
wprowadzają w błąd i powodują
zamieszanie
konieczne są poprawki, np.: na stronie
6, 25.
Uwaga uwzględniona
3.
Uwaga dotycząca wyliczeń jest nieprecyzyjna
Uwaga nieuwzględniona
Zgodnie z pkt 4 załącznika do rozporządzenia
„Minister właściwy do spraw zdrowia kieruje
realizacją Programu, koordynuje wykonanie zadań, o
których mowa w § 1, a w przypadku uzyskiwania
niezadowalających
wyników
funkcjonowania
proponowanych rozwiązań, otrzymania danych
wskazujących na nieskuteczność działań w trakcie
realizacji Programu lub stwierdzenia braku
komplementarności z innymi działaniami na rzecz
ochrony
zdrowia
psychicznego,
opracowuje
propozycje jego zmian”.
Uwarunkowania ustrojowe nie pozwalają ujmować w
akcie wykonawczym relacji – uprawnień i
obowiązków
podmiotów
posiadających
np.
konstytucyjną autonomię (jak JST), lub których
zadania są określone w odrębnych ustawach (np.
określających kwestię funkcjonowania uczelni
medycznych).
Należy wskazać, że równolegle do prac nad
projektowanym rozporządzeniem przygotowywane są
zasady finansowania CZP ze środków NFZ
UWAGI MERYTORYCZNE OGÓLNE
Współautorzy
sprawozdania zespołu A. Projekt zwalnia ministra z aktywnej roli
kreatora polityki wobec zdrowia
ekspertów powołanego w
psychicznego, co grozi indolentnym jego
sprawie przygotowania
wdrażaniem
NPOZP na lata 2016-202
wprawdzie w p. 4 załącznika jest
i członkowie zespołu do
stwierdzenie
o kierowniczej roli ministra
spraw
pilotażu
zdrowia
w
realizacji
Programu, to jednak
psychiatrii
jego
zadania
wobec
podmiotów
środowiskowej
w
realizujących
(NFZ,
uczelnie,
samorządy)
ramach
NPOZP
–
są
formułowane
niezdecydowanie
Marek Balicki, Andrzej
(monitoruje,
informuje,
koordynuje,
Cechnicki,
Janusz
wspiera).
Heitzman,
Andrzej
Kokoszka,
Jacek
Wciórka.
B. Projekt pomija jeden z podstawowych
warunków
wdrożenia
modelu
środowiskowego,
co
utrudni
udostępnienie pomocy kompleksowej,
dostosowanej do potrzeb
z
trzech
fundamentów
modelu
środowiskowego
- kompleksowość
110
działania centrum zdrowia psychicznego,
odpowiedzialność
zdefiniowania
terytorialnie, finansowanie świadczeń na
zasadzie budżetu „globalnego” wg stawki
wyliczonej na mieszkańca - projekt
zdecydowanie uwzględnia tyko dwa
pierwsze. Należy stanowczo zapisać
również wskazany sposób finansowania
jako
docelowy,
inne
sposoby
kompleksowego finansowania mogą
stanowić etap w dochodzeniu do niego.
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Kwestie przekazywania środków unijnych na wsparcie
podmiotów udzielających opieki psychiatrycznej są
poza zakresem regulacji.
C. Projekt pomija kilka niezbędnych dla
jego powodzenia zagadnień :
nie zawiera rozwiązań dla populacji
dzieci i młodzieży – należy to uzupełnić
niedostatecznie
(zbyt
ogólnikowo)
zobowiązuje do harmonizacji działań
resortu
zdrowia,
zabezpieczenia
społecznego i rodziny oraz edukacji –
należy wprowadzić zapisy wyrażające
bardziej
zdecydowane
formy
przełamywania barier resortowych,
nie zwraca uwagi na konieczność i
znaczenie
harmonizacji
zasilania
wdrożenia przez środki budżetowe oraz
środki
udostępniane
przez
Unię
Europejską w celu przyspieszenia
deinstytucjonalizacji w odniesieniu do
osób
z
problemami
zdrowia
psychicznego – należy podjąć decyzje w
tym zakresie
Zadania polegające na prowadzeniu badań
epidemiologicznych i monitorowaniu są ujęte w
Narodowym Programie Zdrowia.
111
nie formułuje standardów dostępności,
ani standardów zatrudnienia – należy
uzupełnić
rezygnuje z badań epidemiologicznych,
okresowych badań stanu zdrowia
psychicznego ludności i z wprowadzenia
nowoczesnych narzędzi informatycznych
w celu budowania rzetelnej empirycznej
wiedzy niezbędnej do opartych na niej
rozstrzygnięć merytorycznych – należy
podjąć decyzje sprzyjające udrożnieniu
dopływu środków na badania aplikacyjne
w zakresie zdrowia psychicznego.
Wszelkie koszty dla budżetu państwa związane z
D. Kalkulacja nakładów jest absolutnie
niedostateczna
wdrożeniem i realizacją zadań przewidzianych w ww.
projekcie poza kosztami Ministerstwa Zdrowia zostaną
nie przewidziano środków na skuteczną
koordynację centralną, ani pozostającego
w gestii ministra zdrowia mechanizmu
stymulującego inwestowanie w lokalną
infrastrukturę
środowiskową,
,nie
przewidziano jakichkolwiek wydatków
samorządów regionalnych i lokalnych
nie zdecydowano, w jaki sposób realnie
zmotywować NFZ (lub innego płatnika
publicznego) do priorytetowego i
adekwatnego
finansowania
środowiskowej
ochrony
zdrowia
psychicznego
- niepodjęcie takich
decyzji grozi skutkami konserwatywnych
zachowań płatnika, nieadekwatnych dla
sfinansowane
zaplanowanych
państwa
na
w
dla
dany
ramach
limitów
właściwych
rok,
bez
części
wydatków
budżetu
konieczności
ich
zwiększania, a wejście w życie projektowanej regulacji
nie będzie podstawą do ubiegania się o dodatkowe
środki budżetu państwa na ten cel.
Przedmiotowy projekt wskazuje na konieczność
zapewnienia
relatywnego
wzrostu
finansowania opieki psychiatrycznej
112
poziomu
środowiskowego
modelu
zdrowia psychicznego.
ochrony
W celu korekty wyliczonych pominięć i
braków można skorzystać z propozycji
zawartych
w
sprawozdaniu
zespołu
ekspertów, przedstawionych w grudniu 2015
r.
UWAGI SZCZEGÓŁOWE
A. W rozdziale 1.
1.
W dziale dotyczącym zadań Ministra
właściwego do spraw zdrowia, w celu
głównym
1,
celu
szczegółowym:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki zdrowotnej w ramach
CZP, zapis: „monitorowanie postępów
wdrażania
przez
NFZ
psychiatrii
środowiskowej” proponujemy zastąpić
zapisem:
„monitorowanie
postępów
wdrażania przez NFZ psychiatrycznej
środowiskowej opieki zdrowotnej”, a
ponadto
uzupełnić
go
o
zapis:
„przygotowanie planu umiejscowienia i
odpowiedzialności terytorialnej (krajowej
sieci/mapy) centrów zdrowia psychicznego
dla dorosłych i oraz dla dzieci i młodzieży zgodnie
z
ramami
organizacji
i
funkcjonowania
oraz
wskaźnikami
dostępności zawartymi w stosownym
załączniku”.
Jedynie Minister Zdrowia jako organ
administracji rządowej jest władny
dokonać w porozumieniu z samorządami
wojewódzkimi, powiatowymi i gminnymi
Uwaga częściowo uwzględniona
113
właściwego
rozmieszczenia
odpowiedzialności terytorialnej CZP.
i
Uwaga nieuwzględniona
Należy zauważyć, że Uczelnia jest autonomiczna we
wszystkich obszarach swojego działania na zasadach
określonych w ustawie z dnia 27 lipca 2005 r. Prawo o
szkolnictwie wyższym (Dz. U. z 2012 r. poz. 572, z
późn. zm.).
2. W dziale dotyczącym zadań Ministra
właściwego do spraw zdrowia, w celu
głównym 1, celu szczegółowym:
upowszechnienie
środowiskowego
modelu
psychiatrycznej
opieki
zdrowotnej w ramach CZP, zamiast
zapisu:
„poinformowanie
władz
właściwych uczelni o konieczności
wprowadzenia do programów kształcenia
przeddyplomowego lekarzy oraz do
szkolenia specjalizacyjnego lekarzy i
lekarzy pediatrów zadań podstawowej
opieki
zdrowotnej
w
realizacji
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej”,
proponujemy
wprowadzenie zapisu: „wprowadzenie
do
programów
kształcenia
przeddyplomowego lekarzy oraz do
szkolenia specjalizacyjnego lekarzy
rodzinnych i lekarzy pediatrów zadań
podstawowej opieki zdrowotnej w
realizacji
środowiskowego
modelu
psychiatrycznej opieki zdrowotnej”
Uwaga nieuwzględniona
Należy zaznaczyć, iż nagłe zwiększenie finansowania
przedmiotowego zakresu świadczeń wiązałoby się z
koniecznością ograniczenia finansowania innych
zakresów świadczeń zdrowotnych. W opinii
projektodawcy zasadne wydaje się dążenie do
priorytetowego wzrostu nakładów.
3. W dziale dotyczącym zadań NFZ, w celu
głównym 1, celu szczegółowym:
upowszechnienie
środowiskowego
modelu
psychiatrycznej
opieki
zdrowotnej zamiast zapisu dotyczącego
zadania nr 2: „dążenie do zapewnienia
114
priorytetowego wzrostu nakładów na
świadczenia zdrowotne w rodzaju opieka
psychiatryczna i leczenie uzależnień”,
postulujemy
wpisanie
konkretnych
kwot/wskaźników, o które budżet służby
zdrowia ma się powiększać w celu
zapewnienia
kompleksowej
i
powszechnie dostępnej opieki nad
zdrowiem psychicznym: „zapewnienie
priorytetowego wzrostu nakładów na
świadczenia zdrowotne w rodzaju opieka
psychiatryczna i leczenie uzależnień w
wysokości co najmniej o 5% większej niż
średni roczny wzrost nakładów na
pozostałe rodzaje świadczeń, do
osiągnięcia docelowo nie mniej niż 6%
udziału nakładów na świadczenia w
rodzaju opieka psychiatryczna i leczenie
uzależnień
w stosunku do ogółu
świadczeń”.
Uwaga nieuwzględniona
Szczegółowy sposób finansowania CZP zostanie
przygotowany wraz z opracowaniem produktu
rozliczeniowego.
4. W dziale dotyczącym zadań NFZ, w celu
głównym
1,
celu
szczegółowym:
upowszechnienie środowiskowego modelu
psychiatrycznej opieki zdrowotnej zamiast
zapisu dot. zadania nr 3: wprowadzenie
finansowania świadczeń zdrowotnych CZP
dla dorosłych pozwalającego na objęcie
kompleksową opieką pacjentów z obszaru
jego działania, proponujemy zapis:
wprowadzenie finansowania świadczeń
zdrowotnych
centrum
zdrowia
psychicznego dla dorosłych oraz centrum
zdrowia psychicznego dla dzieci i
115
młodzieży w oparciu o zryczałtowany
budżet globalny wg stawki kapitacyjnej na
mieszkańca obszaru działania centrum.
Uwaga nieuwzględniona – proponowany postulat
byłby sprzeczny z mechanizmem tworzenia map
potrzeb zdrowotnych.
5. w dziale dotyczącym zadań samorządu
województw, w celu głównym 1, celu
szczegółowym:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej
proponujemy
wykreślenie zapisu dot. zadania nr 3:
przygotowanie planu umiejscowienia
CZP zapewniających kompleksową
opiekę zdrowotną nad osobami z
zaburzeniami
psychicznymi
na
określonym obszarze…” i wpisanie go
jako zadania Ministerstwa Zdrowia.
Jak pokazało wyraźnie doświadczenie z
lat 2011-2015 samorządy województw
odmawiają
ustaleń
dotyczących
rozmieszczenia CZP w danym regionie
ze względu na niezależność samorządów
powiatowych i gminnych.
Uwaga bezprzedmiotowa
Zmieniono treść celu szczegółowego zgodnie z
pismem Ministerstwa Edukacji Narodowej
6. W dziale dotyczącym zadań Ministra
właściwego do spraw oświaty i
wychowania, w celu głównym 1, celu
szczegółowym:
upowszechnienie
zróżnicowanych form pomocy i oparcia
społecznego widnieje zapis: „wspieranie
placówek szkolnych, psychologicznopedagogicznych, socjoterapeutycznych i
wychowawczych
z
placówkami
psychiatrycznej opieki zdrowotnej…”
proponujemy wpisanie pomiędzy frazami:
116
„…socjoterapeutycznych
i
wychowawczych” i „z placówkami
psychiatrycznej opieki zdrowotnej…”
określenia: „we współpracy”.
B. W rozdziale 3 pojawia się wiele liczb
dotyczących populacji, za którą będzie
odpowiedzialne określone CZP: 50, 100,
150, 200 a nawet 250 tys.
Proponujemy w związku z tym ujednolicenie
zapisu w tym zakresie, w całym Projekcie:
„docelowo 50-200 tys. (przeciętnie 100 tys.
mieszkańców)”.
słowo „docelowo” dopuszcza niezbędne
drobne korekty zależne od uwarunkowań
ludnościowych i geograficznych
Uwaga uwzględniona
C. W rozdziale 4, p. 4.7 na s. 25 po słowie
„udostępnienia” wprowadzić następujący
zapis: różnorodnych form pomocy
psychologicznej
w
placówkach
pierwszego kontaktu, w tym , w tym
poradnictwa
psychologicznego,
interwencji kryzysowej, terapii rodzin i
psychoterapii
zapis taki ujednoznaczni zróżnicowanie
udostępnianych
form
pomocy
psychologicznej
Uwaga uwzględniona
Uwaga nieuwzględniona – w chwili obecnej
prowadzone są analizy i dyskusje nad najbardziej
adekwatnym
sposobem
finansowania
CZP.
Jednoznaczne przesądzenie w rozporządzeniu tego
sposobu mogłoby utrudnić realizację Programu.
D. W rozdziale 4, p. 11.1 na s. 26 zapis po
słowie „finansowania” dopełnić w
następujący sposób: docelowo na zasadzie
budżetu „globalnego” wyliczonego wg
117
stawki kapitacyjnej na mieszkańca obszaru
działania centrum
Jolanta Paruszkiewicz lekarz
specjalista
psychiatrii
dzieci
i
młodzieży,
pediatra,
psychoterapeuta.
Kierownik
Oddziału
Psychiatrii Dziecięcej w
Józefowie k/ Warszawy
zapis
ujednoznaczni
oczekiwania
dotyczące
docelowego
sposobu
finansowania centrum
E. Sugerujemy również rozważenie, czy
zadania związane z celem głównym 2,
dotyczące prowadzenia działań na rzecz
zapobiegania
stygmatyzacji
i
dyskryminacji osób z zaburzeniami
psychicznymi, jako działania edukacyjne i
społeczne bliższe promocji i prewencji
zdrowotnej, szczególnie II i III rzędu, nie
przesunąć do zadań rozwiązywanych w
ramach Narodowego Programu Zdrowia
realizowanych mocą ustawy o zdrowiu
publicznym.
Uwaga nieuwzględniona
Konieczność wprowadzenia przedmiotowych zadań
wynika bezpośrednio z przepisów zawartych w art. 2
ustawy o ochronie zdrowia psychicznego.
w rozdziale "cele i zadania programu"
proponuję dołączyć:
" profilaktyka zaburzeń psychicznych,
osobowości na poziomie psychiatrii dzieci i
młodzieży i przy współudziale podmiotów:
oświatowych
(
szkoły
Poradnie
Psychologiczno
Pedagogiczne),
opieki
społecznej, podmioty opieki zdrowotnej
zwłaszcza lekarze rodzinni, pediatrzy,
psychiatrzy)"
Uwaga nieuwzględniona
Cele programu wynikają z przepisów ustawy o
ochronie zdrowia psychicznego.
Proponuję dodać (!) szkolenie profesjonalnej
kadry w tym specjalistów psychoterapeutów
118
dla dzieci i młodzieży, psychioatrów dzieci i
młodzieży ( bardzo duże niedobory)
w "celach szczegółowych" niezbędne jest
określenie zakresu pomocy środowiskowej
dla dzieci i młodzieży, a zwłaszcza dla dzieci.
Wydaje się, że do tej pory opieka
środowiskowa dla dzieci była w mniejszym
stopniu brana pod uwagę, gdyż role tę
spełniały rodziny, które zapewniały dzieciom
opiekę, rozwój, naukę. Jednakowoż rośnie
ilość problemów u dzieci, niezależnie od
statusu społecznego rodziny ( wzrasta ilość
prób samobójczych, samookaleczeń w grupie
>6 roku życia, również zaburzeń jedzenia,
problemów związanych ze stresem np; zespół
stresu pourazowego, który rozpoznawany jest
w znikomym stopniu, a jest jednym z
podstawowych czynników sprzyjających
zaburzeniom
zachowania,
zaburzeniom
osobowości, problemom w nabywaniu
kompetencji społecznych i w nauce.
Więc istnieje pilna konieczność zajęcia się
działaniami profilaktycznymi w grupie dzieci
już na wczesnym etapie - przedszkolnym i
wczesnoszkolnym.
W dziale dotyczącym aktywizacji zawodowej
uwzględniłabym w punkcie 2 w "celach
szczegółowych" -"(...) w tym dla dzieci i
młodzieży", gdyż często już na bardzo
wczesnym etapie dzieci wypadają z ról
społecznych np z roli ucznia.
Dodałabym również (pkt5)
119
" działania integrujące ( na poziomie
rozporządzeń/ustaw) instytucje zajmujące się
rozwojem, opieką dzieci i młodzieży oraz
rodzinami, zobowiązując je do działań
profilaktycznych ( Ministerstwo Edukacji
Narodowej, Zdrowia, Opiekę Społeczną,
inne)
Problem, który zauważam to bardzo duże
deficyty kadrowe ( psychoterapeuci, terapeuci
rodzinni, psychiatrzy, logopedzi i inni
profesjonaliści), co powoduje, że pomoc jest
mało skuteczna i nie wystarczająca.
Przykład:
gdy jedno z dzieci - mój pacjent, mieszkający
na wsi podlaskiej utknął w szkole ( 3 x
powtarzał IVkl) z powodu zaburzeń rozwoju
mowy, został skierowany do szkoły specjalnej
dla dzieci upośledzonych, co nie było zasadne.
W najbliższej okolicy nie było logopedy, a
chłopiec wymagał intensywnych ćwiczeń
logopedycznych. Na propozycję, aby
sfinansować jednostkowo dla tego dziecka na
około pół roku zajęcia zapewniając
dowiezienie chłopca, przyznano fundusz na
ten cel( z MOPS), jednakże okazało się, że nie
ma umocowania prawnego, co uniemożliwiło
kontynuowanie leczenia. Tym samym zostało
naruszone prawo dziecka do nauki, leczenia i
rozwoju.
Wiadomo, że nie damy rady w każdym
miasteczku, wsi zatrudnić profesjonalistów,
ale
możemy
stworzyć
mechanizm
120
umożliwiający pomoc np zamiast zatrudniać
logopedę podpisać czasową umowę na usługę.
Zamiast kupować samochód, podpisać
umowę z kierowcą TAXi na usługę
zapewniającą dowóz dziecka lub odwrotnie terapeuty do dziecka itp....
W Rozdziale 4
"Niezbędne Kierunki Zmian..."
Jako podstawowy kierunek w psychiatrii
wskazałabym na rozwój profilaktyki zdrowia
psychicznego, którego adresatami są przede
wszystkim dzieci i młodzież:
należy skupić się na określeniu potrzeb i
wskazaniu działań profilaktycznych w
zakresie
przeciwdziałania
zaburzeniom
psychicznym,
osobowości
Do
zadań
należałoby więc:
systemową zmianę opieki psychiatrycznej
zapewniającą:
1) ustalenie czynników wpływających na
zwiększenie
problemów
zdrowia
psychicznego i zaburzeń zachowania (
funkcjonowania) w populacji dziecięcej (
okres wczesnodziecięcy , przedszkolny i
szkoły podstawowej)
2) określenie następstw działania czynników
patogennych dla zdrowia psychicznego w
populacji dziecięcej:
przykład:
zaburzenia mowy + trudności w komunikacji
społecznej ( zaburzenia
121
zachowania) = trudności w nauce =
zaburzenia zachowania= osiągnięcie niskiego
statusu społecznego = zaburzenia osobowości
porzucenie dziecka we wczesnym okresie =
zaburzenia
więzi
=
zaburzenia
w
nawiązywaniu
relacji
=
zaburzenia
zachowania ( agresja często) = zaburzenia
zachowania = marginalizacja społeczna =
narażenie na ostracyzm = zaburzenia
adaptacyjne = depresja ( zaburzenia
osobowości )
Iwona Mateuszuk
Istnieje konieczność stworzenia zespołu który
stworzyłby systemowy model profilaktyki
zdrowia psychicznego dla dzieci i młodzieży
a w efekcie dla ludzi dorosłych
Po lekturze projektu Programu oprócz w
większości pozytywnych ocen, a wiele lat
pracowałam z osobami chorymi psychicznie i
przedstawiona
w
Programie
wizja
powszechności
występowania zaburzeń
psychicznych zgadza się z
moimi
doświadczeniami,
dostrzegam
pewną
trudnośc, łączącą się, po prostu, z
nazewnictwem. Otóż nazwa "osoby z
zaburzeniami psychicznymi" jest w mojej
ocenie stygmatyzująca w swoim brzmieniu.
Zauważałam, że pacjenci unikali takiego
zaangażowania, nie chcieli byc kojarzeni z
"pomocą dla osób z zaburzeniami
psychicznymi", chyba że choroba była
głęboko rozwinięta - jak to jest ujęte w
Uwaga zostanie uwzględniona podczas prac nad
nowelizacją ustawy o ochronie zdrowia psychicznego
– terminologia użyta w projekcie rozporządzenia jest
zgodna z terminologią ustawy o ochronie zdrowia
psychicznego.
122
Programie - występowały
zaburzenia psychiczne.
Stowarzyszenie
Rodzin
Działających na Rzecz
Zdrowia Psychicznego
Związek
Stowarzyszeń
Rodzin i Opiekunów Osób
Chorych
Psychicznie”POL-Famila”
przewlekłe
Bardziej odpowiednie wydaje mi się
nazewnictwo, zresztą ujęte w niektórych
miejscach Programu - "osoby doświadczające
zaburzeń psychicznych" lub "osoby leczone z
powodu zaburzeń psychicznych". Wydaje mi
się, że biorąc pod uwagę, że Program ma na
celu również minimalizowani opresji i
poszanowanie godności osób chorujących,
celowe byłoby używanie tych nazw we
wszystkich miejscach Programu. Nazwa
"Osoby leczone z powodu zaburzeń
psychicznych"
w
pewnym
stopniu
niwelowałaby osąd zawarty w sformułowaniu
"osoby z zaburzeniami" i zachęcała do
korzystania z pomocy również we wstępnej
fazie chorowania. Modelowałaby też, już na
etapie Programu, działania CZP
Popieramy zawarty w programie pomysł
stworzenia Narodowego Instytutu Zdrowia
Psychicznego. Potrzebne jest wypracowanie
własnego modelu psychiatrii w oparciu o
specyfikę, realne możliwości i potrzeby.
Model powinien wykorzystywać już
istniejące różnorodne formy oparcia zarówno
instytucjonalne jak i społeczne, które są
dobrze znane i określone. Poprawy należy
szukać w jakości usług i koordynacji
dostępnych usług oraz uzupełnianiu systemu
opieki o nowe formy odpowiadające
zmieniającym się wyzwaniom i problemom.
Przenoszenie eksperymentalnych rozwiązań z
Uwaga stanowi komentarz do projektu
123
innych krajów nie powinno się opierać o nikłe
doświadczenie nie jest wskazane i być
przenoszone „na ślepo”.
Podajemy w wątpliwość zasadność pomysłu
całkowitej
likwidacji
szpitali
psychiatrycznych, raczej opowiadamy się za
poprawą ich standardu zarówno w zakresie
bazy jak i dostępności opieki lekarskiej,
psychologicznej dla pacjentów i rodzin.
Centrum Zdrowia Psychicznego powinno
mieć rolę koordynującą, wspierająca system
opieki bądź wykorzystującą istniejące
struktury instytucjonalne jak i społeczne a nie
zastępującą
inne
ośrodki/placówki.
Tworzenie nowych CZP jako placówek
świadczących usługi jest zaprzeczeniem
psychiatrii środowiskowej, która zakłada
decentralizację, dywersyfikację usług a nie
ich centralizację w Centrach. Idea i rola CZP
wymaga dookreślenia i doprecyzowania.
W przedstawionym budżecie niezrozumiała
jest wysokość środków zabudżetowana na
realizację NPOZP w MON i MS przy
jednoczesnym braku środków w MPiPS oraz
proporcjonalnie małe środki
w
MZ
Pozytywnie odnotowujemy zapisanie w
proponowanym
programie
działań
wspierających
funkcjonowanie
grup
samopomocowych rodzin i pacjentów i
dostrzeżenie ich roli w budowaniu oparcia
społecznego
dla
osób
chorujących
Uwaga stanowi komentarz – Ministerstwo Zdrowia nie
planuje likwidacji szpitali psychiatrycznych.
W celu spełnienia postulatu koordynacji niezbędne jest
określenie minimalnych ram organizacyjno-prawnych
i ujednolicenie ich dla Centrów, które powinny stać się
partnerem dla pozostałych instytucji uczestniczących
we wspieraniu osób z zaburzeniami psychicznymi.
Uwaga została uwzględniona – nakłady MRPIPS
zostały uzupełnione.
Uwaga stanowi komentarz do projektu
124
psychicznie i ich rodzin. Organizacje te są
najbliżej.
Sekcja
Naukowa
Psychiatrii Środowiskowej
i Rehabilitacji i Polskiego
Towarzystwa
Psychiatrycznego
W dziale dotyczącym zadań Ministra
właściwego do spraw zdrowia, w celu
głównym 1, celu szczegółowym:
upowszechnienie
środowiskowego
modelu
psychiatrycznej
opieki
zdrowotnej w ramach CZP, obok
zapisu:
„monitorowanie postępów wdrażania
przez NFZ psychiatrii środowiskowej”
proponujemy
włączyć
zapis:
„przygotowanie planu umiejscowienia
i odpowiedzialności terytorialnej
(krajowej
sieci/mapy)
centrów
zdrowia psychicznego dla dorosłych i
oraz dla dzieci i młodzieży - zgodnie z
ramami organizacji i funkcjonowania
oraz
wskaźnikami
dostępności
zawartymi w stosownym załączniku”.
Naszym zdaniem jedynie Ministerstwo
Zdrowia jako organ administracji
rządowej jest władny dokonać w
porozumieniu
z
samorządami
wojewódzkimi,
powiatowymi
i
gminnymi właściwego rozmieszczenia
i odpowiedzialności terytorialnej CZP.
W dziale dotyczącym zadań Ministra
właściwego do spraw zdrowia, w celu
głównym 1, celu szczegółowym:
upowszechnienie
środowiskowego
modelu
psychiatrycznej
opieki
Uwaga nieuwzględniona – proponowany postulat
byłby sprzeczny z mechanizmem tworzenia map
potrzeb zdrowotnych.
Uwaga nie została uwzględniona – Ministerstwo
Zdrowia musi respektować gwarantowaną ustawowo
autonomię
uczelni
medycznych.
Brzmienie
zaproponowane
w
projekcie
odpowiadają
125
możliwościom oddziaływania Ministerstwa na treści
przekazywane w ramach kształcenia lekarzy.
zdrowotnej w ramach CZP, zamiast
zapisu:
„poinformowanie
władz
właściwych uczelni o konieczności
wprowadzenia do programów kształcenia
przeddyplomowego lekarzy oraz do
szkolenia specjalizacyjnego lekarzy i
lekarzy pediatrów zadań podstawowej
opieki
zdrowotnej
w
realizacji
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej”,
proponujemy
wprowadzenie zapisu: „wprowadzenie do
programów
kształcenia
przeddyplomowego lekarzy oraz do
szkolenia specjalizacyjnego lekarzy
rodzinnych i lekarzy pediatrów zadań
podstawowej opieki zdrowotnej w
realizacji
środowiskowego
modelu
psychiatrycznej opieki zdrowotnej”
Uwaga nie została uwzględniona
Należy zaznaczyć, iż nagłe zwiększenie finansowania
przedmiotowego zakresu świadczeń wiązałoby się z
koniecznością ograniczenia finansowania innych
zakresów świadczeń zdrowotnych. W opinii
projektodawcy zasadne wydaje się dążenie do
priorytetowego wzrostu nakładów.
W dziale dotyczącym zadań NFZ, w celu
głównym
1,
celu
szczegółowym:
upowszechnienie
środowiskowego
modelu psychiatrycznej opieki zdrowotnej
zamiast zapisu dot. zadania nr 2: „dążenie
do zapewnienia priorytetowego wzrostu
nakładów na świadczenia zdrowotne w
rodzaju opieka psychiatryczna i leczenie
uzależnień”,
postulujemy
wpisanie
konkretnych kwot/wskaźników, o które
budżet służby zdrowia ma się powiększać
w celu zapewnienia kompleksowej i
powszechnie dostępnej opieki nad
126
zdrowiem psychicznym: „zapewnienie
priorytetowego wzrostu nakładów na
świadczenia zdrowotne w rodzaju opieka
psychiatryczna i leczenie uzależnień w
wysokości co najmniej o 5% większej niż
średni roczny wzrost nakładów na
pozostałe
rodzaje
świadczeń,
do
osiągnięcia docelowo nie mniej niż 6%
udziału nakładów na świadczenia w
rodzaju opieka psychiatryczna i leczenie
uzależnień w stosunku do ogółu
świadczeń”.
W dziale dotyczącym zadań NFZ, w celu
głównym
1,
celu
szczegółowym:
upowszechnienie
środowiskowego
modelu psychiatrycznej opieki zdrowotnej
zamiast zapisu dot. zadania nr 3:
„wprowadzenie finansowania świadczeń
zdrowotnych
CZP
dla
dorosłych
pozwalającego na objęcie kompleksową
opieką pacjentów z obszaru jego działania,
proponujemy zapis:
„wprowadzenie
finansowania świadczeń zdrowotnych
centrum zdrowia psychicznego dla
dorosłych
oraz
centrum
zdrowia
psychicznego dla dzieci i młodzieży w
oparciu o zryczałtowany budżet globalny
wg stawki kapitacyjnej na mieszkańca
obszaru działania centrum”.
W dziale dotyczącym zadań samorządu
województw, w celu głównym 1, celu
szczegółowym:
upowszechnienie
środowiskowego modelu psychiatrycznej
Uwaga nieuwzględniona – należy jednak zauważyć, że
CZP może udzielać świadczeń opieki zdrowotnej dla
dzieci i młodzieży w ramach odrębnych kontraktów
zawartych z NFZ.
Uwaga nieuwzględniona – w ocenie projektodawcy
zadanie to powinno zostać przypisane samorządom
województw, zgodnie z przepisami ustawy o ochronie
zdrowia psychicznego, która nakłada obowiązek
127
prowadzenia podmiotów leczniczych udzielających
opieki psychiatrycznej.
opieki
zdrowotnej
proponujemy
wykreślenie zapisu dot. zadania nr 3:
„przygotowanie planu umiejscowienia
CZP
zapewniających
kompleksową
opiekę zdrowotną nad osobami z
zaburzeniami
psychicznymi
na
określonym obszarze...” i wpisanie go
jako zadania Ministerstwa Zdrowia.
Jak pokazało wyraźnie doświadczenie z
lat 2011-2015 samorządy województw
odmawiają
ustaleń
dotyczących
rozmieszczenia CZP w danym regionie ze
względu na niezależność samorządów
powiatowych i gminnych.
W dziale dotyczącym zadań Ministra
właściwego do spraw oświaty i wychowania,
w celu głównym 1, celu szczegółowym:
upowszechnienie zróżnicowanych
form
pomocy i oparcia społecznego widnieje zapis:
„wspieranie
placówek
szkolnych
psychologiczno-pedagogicznych,
socjoterapeutycznych i wychowawczych z
placówkami
psychiatrycznej
opieki
zdrowotnej...”
proponujemy
wpisanie
pomiędzy frazami:
„...socjoterapeutycznych i wychowawczych” i
„z placówkami psychiatrycznej opieki
zdrowotnej...” określenia: „we współpracy”.
W rozdziale 3 pojawia się wiele
liczb dotyczących populacji, za
którą
będzie
odpowiedzialne
określone CZP: 50, 100, 150, 200 a
nawet 250 tys. Proponujemy w
związku z tym ujednolicenie zapisu
Uwaga pierwsza jest bezprzedmiotowa z uwagi na
zmiany brzmienia projektu.
W projekcie dokonano zmian dotyczących wskazania
liczby pacjentów objętych opieką.
Zadania polegające na zapobieganiu stygmatyzacji są
ujęte w NPOZP, zgodnie z ustawą z dnia 11 września
2015 r. o zdrowiu publicznym.
128
Stowarzyszenie na Rzecz
Zdrowia
Psychicznego
Dziecka i Rodziny
w tym zakresie, w całym Projekcie:
„50-200 tys. (optymalnie 100 tys.
mieszkańców)”.
Sugerujemy również, aby zapis
dotyczący „prowadzenia działań na
rzecz zapobiegania stygmatyzacji i
dyskryminacji osób z zaburzeniami
psychicznymi”
jako
najbliższy
profilaktyce zdrowotnej, szczególnie II i
III rzędu, wpisać do Ustawy o Zdrowiu
Publicznym.
Wśród
najważniejszych
zadań
Ministerstwa Zdrowia w Projekcie
Rozporządzenia Rady Ministrów w
sprawie NPOZP na lata 2016-2020
znajdujemy m.in. zapis: „monitorowanie
postępów wdrażania przez NFZ psychiatrii
środowiskowej”.
Oczekujemy
od
podległego Panu Ministrowi resortu
bardziej aktywnej i odpowiedzialnej roli
kreatora polityki w zakresie ochrony
zdrowia
psychicznego,
nadającego
oczekiwany kierunek zmian przez inne
podmioty zobowiązane do jego realizacji.
Ogólna uwaga, że w projekcie NPOZP
założono, że Minister Zdrowia współpracuje z
Ministrem Rodziny, Pracy i Polityki
Społecznej w sprawie opieki psychiatrycznej
dla dorosłych, zaś z Ministrem Edukacji
Narodowej w sprawie dzieci i młodzieży. To
jest zbytnie uproszczenie. Ustawy o pomocy
społecznej, o wspieraniu rodziny i systemie
pieczy zastępczej, o przeciwdziałaniu
przemocy w rodzinie zawierają rozwiązania
Uwaga stanowi komentarz do projektu
Uwaga stanowi komentarz do projektu
129
prawne i instytucjonalne dotyczące opieki
nad dziećmi i młodzieżą, które wymagają
współdziałania systemem ochrony zdrowia
psychicznego
. W zadaniach ministra właściwego do spraw
zdrowia /str.6-7/
Uwaga bezprzedmiotowa z uwagi na zmiany w
projekcie postulowane przez Ministra Edukacji
Narodowej.
W celach szczegółowych, zadanie 3 brzmi:
3) przygotowanie instytucjonalnych ram i
zasad współdziałania CZP z podmiotami
świadczącymi oparcie społeczne oraz
aktywizację
społeczno-zawodową
w
porozumieniu z ministrem właściwym dla
spraw zabezpieczenia społecznego.
Wnioskujemy o dopisanie pkt. 4 odnoszącego
się do ministra właściwego dla spraw oświaty
i
wychowania
w
brzmieniu:
4)
przygotowanie instytucjonalnych ram i
zasad współdziałania CZP z podmiotami
świadczącymi pomoc psychologicznopedagogiczną oraz wspomaganie rozwoju
dzieci i młodzieży w porozumieniu z
ministrem właściwym dla spraw oświaty i
wychowania.
Zadanie 1a / „przygotowanie, w porozumieniu
z ministrem właściwym do spraw zdrowia,
instytucjonalnych ram i zasad współdziałania
jednostek psychiatrycznej opieki zdrowotnej z
placówkami wsparcia dziennego, asystentury
rodziny,
placówkami
opiekuńczowychowawczymi,
organizatorami
i
koordynatorami rodzinnej pieczy zastępczej,
Przepisy i działania odnoszące się do ustawy o
wspieraniu rodziny i systemie pieczy zastępczej
oraz ustawy o przeciwdziałaniu przemocy w
rodzinie dotyczą również dzieci i młodzież, które
są narażone na doświadczenia urazowe lub
przejawiają zaburzenia psychiczne. W ramach
wsparcia rodziny i ochrony dziecka istnieje wiele
form działań pomocowych również w problemach
130
Uwaga nie została uwzględniona. Proponowane
zadania są już realizowane przez jednostki
organizacyjne pomocy społecznej i wsparcia rodziny
oraz szeregu ustaw i aktów wykonawczych.
poradnictwem specjalistycznym i ośrodkami
interwencji kryzysowej”
zdrowia psychicznego dzieci i młodzieży np.
placówki Krakowskiego Instytutu Psychoterapii
Stowarzyszenia „Siemacha”.
C/ W zadaniach Narodowego Funduszu
Zdrowia /str. 12/ dotyczących finansowania
świadczeń zdrowotnych CZP wykluczono
dzieci i młodzież.
Prawdopodobnie skopiowano w tym miejscu
założenia dotyczące wdrożenia pilotażu w ramach
planu finansowego na 2017 rok. Pilotaż miał
dotyczyć wyłącznie świadczeń psychiatrycznych
dla dorosłych. Wiadomo obecnie, że odstąpiono
od pilotażu. Tak więc zapis znajdujący się w
Narodowym Programie Zdrowia Psychicznego
powinien regulować kwestię finansowania
całościowo, niezależnie od formy organizacyjnej
płatnika. NFZ ma zostać zlikwidowany po 2017
roku.
Cel
szczegółowy:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki zdrowotnej.
Zadanie 3) wprowadzenie finansowania
świadczeń zdrowotnych CZP dla dorosłych
pozwalającego na objęcie kompleksową
opieką pacjentów z obszaru jego działania;
Tak więc wnioskujemy o wykreślenie z
punktu trzeciego słów „dla dorosłych”:
3) „wprowadzenie finansowania świadczeń
zdrowotnych CZP pozwalającego na
objęcie kompleksową opieką pacjentów z
obszaru jego działania”;
Izabela Łucka Konsultant
województwa
pomorskiego w dziedzinie
psychiatrii
dzieci
i
młodzieży
I.W projekcie określa się zadania NFZ,
wiadomo jednak o zamiarach likwidacji tej
instytucji; może należałoby użyć określenia
Płatnik świadczonych usług?
II. Opisane zostały CZP dla osób dorosłych,
nie uwzględniono potrzeb dzieci i młodzieży,
powinien pojawić się zapis o konieczności
tworzenia CZP dla osób w wieku
rozwojowym
Uwaga częściowa uwzględniona.
Uwaga nie została uwzględniona – obecnie płatnikiem
są również inne podmioty (np. Ministerstwo Zdrowia
w przypadku osób nieubezpieczonych).
Uwaga nie została uwzględniona – w ocenie
projektodawcy wyodrębnianie CZP dla różnych grup
wiekowych nie służy kompleksowości opieki.
131
III. „CZP dla dorosłych pozwalającego na
objęcie kompleksową opieką pacjentów z
obszaru
jego
działania“,
zakładamy
rejonizację usług.
Projektowane rozporządzenie nie może być sprzeczne
z ustawą o świadczeniach opieki zdrowotnej
finansowanych ze środków publicznych, która zakłada
swobodę wyboru świadczeniodawcy.
Pytanie: czy pacjent będzie miał prawo
wyboru CZP z którego korzysta? Jeśli nie –
czy nie stoi to w sprzeczności z podstawowym
prawem pacjenta do wyboru lekarza?
IV. Rozdział 1. Cele i zadania Programu,
Celami głównymi Programu są (...)
Uwaga nieuwzględniona – nie kwestionując słuszności
postulatu cele muszą być zgodne z upoważnieniem
ustawowym.
Proponuję dodać: zapobieganie wykluczeniu
społecznemu
osób
z zaburzeniami
psychicznymi
Cele szczegółowe:
c) aktywizacja zawodowa osób z
zaburzeniami psychicznymi,
Proponuję
dodać:
oferta
edukacyjna
adekwatna do możliwości pacjentów
Uwaga nie jest jasna – czy chodzi o dodatkowy cel
szczegółowy, czy dodatkowe zadanie. W ocenie
projektodawcy działania edukacyjne mieszczą się w
szerszym rozumieniu „aktywizacji zawodowej” i mogą
stanowić jej formę.
V. Zgadzam się z postulatem zgłoszonym
przez p. Dariusza Barana (Przewodniczący
zarządu Stowarzyszenie na Rzecz Zdrowia
Psychicznego Dziecka i Rodziny)
Uwaga nie została uwzględniona. Proponowane
zadania są już realizowane przez jednostki
organizacyjne pomocy społecznej i wsparcia rodziny
oraz szeregu ustaw i aktów wykonawczych.
Zmieniono projektowane przepisy dotyczące zakresu
kompetencji Ministra Edukacji Narodowej.
A. W zadaniach ministra właściwego do
spraw zdrowia /str.6-7/ dodanie punktu:
„4) przygotowanie instytucjonalnych ram i
zasad współdziałania CZP z podmiotami
świadczącymi
pomoc
psychologiczno-
132
pedagogiczną oraz wspomaganie rozwoju
dzieci i młodzieży w porozumieniu z
ministrem właściwym dla spraw oświaty i
wychowania.”
B. W zadaniach ministra właściwego do
spraw pracy, zabezpieczenia społecznego i
rodziny /str.8-9/
dodanie
do
celu
szczegółowego:
skoordynowanie dostępnych form opieki i
pomocy.
Wojewódzki
Ośrodek
Lecznictwa Odwykowego i
Zakładu Opiekuńczo –
Leczniczego w Gorzycach
„Zadanie
1a
/
„przygotowanie,
w
porozumieniu z ministrem właściwym do
spraw zdrowia, instytucjonalnych ram i zasad
współdziałania jednostek psychiatrycznej
opieki zdrowotnej z placówkami wsparcia
dziennego, asystentury rodziny, placówkami
opiekuńczo-wychowawczymi,
organizatorami i koordynatorami rodzinnej
pieczy
zastępczej,
poradnictwem
specjalistycznym i ośrodkami interwencji
kryzysowej”
brak
jest
sprecyzowanych
terminów
wprowadzania zmian w psychiatrycznej
opiece zdrowotnej
Uwaga stanowi komentarz do projektu – działania
przewidziane w Programie stanowią element
wieloletniego procesu przeprowadzania zmian w
opiece psychiatrycznej.
Źródłem finansowania opieki psychiatrycznej jest
płatnik za gwarantowane świadczenia opieki
zdrowotnej.
brak podanych źródeł finansowania odejścia
od instytucjonalnej opieki psychiatrycznej
133
brak danych na temat sposobu finansowania
centrów zdrowia psychicznego w odniesieniu
dostępności oraz ilości wykonywanych
świadczeń zdrowotnych (stawka ma być za
"gotowość" a dodatkowo sfinansowane
świadczenia faktycznie udzielone i wg jakich
zasad),
Szczegółowe
rozwiązania
dotyczące
modelu
finansowania opieki psychiatrycznej zostaną ujęte w
zarządzeniu Prezesa NFZ w sprawie produktu
rozliczeniowego.
program nie przewiduje ilości łóżek, jaką
powinien zapewnić szpital w poszczególnych
zakresach. Taki rozwiązanie przewiduje np.
art. 321 obowiązującej ustawy z dnia 26
października 1982r. o wychowaniu w
trzeźwości i przeciwdziałaniu alkoholizmowi
(tekst jedn. z 2016r. poz. 487 ze zm.).
Ustawa o ochronie zdrowia psychicznego
przewiduje obowiązek przyjęcia pacjentów w
stanie zagrożenia życia lub zdrowia.
Ograniczenie liczby łóżek szpitalnych
spowoduje
uniemożliwienie
udzielania
pomocy pacjentom. Działania te spowodują
szereg negatywnych następstw poczynając od
zagrożenia życia i zdrowia pacjentów, osób w
jego najbliższym otoczeniu, a w konsekwencji
-spraw odszkodowawczych.
W ocenie projektodawcy zasadne jest pozostawienie
na obecnym etapie swobody świadczeniodawcom w
tym zakresie (jednakże zakłada się monitorowanie
wskaźników jakościowych).
brak informacji na temat przenoszenia
ogólnych oddziałów psychiatrycznych ze
szpitali monospecjalistycznych do szpitali
lokalnych. Aktualnie małe szpitale powiatowe
są likwidowane z powodów ekonomicznych, i
tym samym już jest utrudniony dostęp
lokalnej ludności do świadczeń. Proponowana
przez NPOZP reforma skierowana na
Uwaga stanowi komentarz do projektu. W
Ministerstwie
Zdrowia
trwają
prace
nad
sporządzeniem map potrzeb zdrowotnych w
psychiatrii, z uwzględnieniem aktualnej dostępności
do świadczeń. Wyniki tych analiz będą
wykorzystywane podczas realizacji NPOZP.
Wprowadzane zmiany nie mają na celu ograniczenia
możliwości przyjęć pacjentów w stanie zagrożenia
życia lub zdrowia. Zakłada się że objęcie opieką
terytorialną i bardziej aktywne udzielanie opieki
powinno w dłuższej perspektywie przyczynić się do
ograniczenia liczby nagłych przyjęć.
134
przenoszenie
ogólnych
oddziałów
psychiatrycznych do szpitali lokalnych na
terenach mniej zaludnionych tam gdzie ich już
nie będzie. Podnosimy ponadto, że aktualne
statystyki nie wskazują na zmniejszenie się
zapotrzebowania na świadczenia udzielane
przez
szpital
psychiatryczny,
wręcz
odwrotnie. Nadto, jak wskazuje Śląski
Konsultant Wojewódzki w dziedzinie
psychiatrii 1 łączna liczba oddziałów i poradni
jest wystarczająca, ale ich rozmieszczenie jest
niekorzystne ze względów geograficznych
oraz niezgodne z NPOZP.
Zaproponowana propozycja NPOZP nie
przewiduje, czy na terenach mniej
zurbanizowanych o mniejszej liczbie
mieszkańców będą tworzone chociażby
najmniejsze jednostki, czy ekonomicznie
będzie to nieopłacalne i tym samym będą się
pogłębiały nierówności w dostępie do opieki
zdrowotnej, w tym psychiatrycznej.
Przewiduje się, że tworzenie małych CZP nie będzie
uzasadnione ekonomicznie i możliwe będzie
powierzenie opieki CZP, które będzie obejmowało
swoim zasięgiem obszar większy niż jeden powiat.
NPOZP
nie
przewiduje
terminów
przenoszenia
ogólnych
oddziałów
psychiatrycznych do szpitali lokalnych. Jest to
istotna kwestia chociażby ze względu na
konieczność
restrukturyzacji
zasobów
kadrowych (zwolnienia grupowe , skutki
finansowe).
Zakłada się, że ten proces będzie przebiegał
stopniowo, w miejscach gdzie funkcjonują podmioty
będące w stanie podjąć się realizacji świadczeń jako
CZP. Nie zakłada się ustalenia jednego terminu, w
którym podjęto by działania mające na celu
jednoczesne przeniesienie wszystkich oddziałów do
szpitali wielospecjalistycznych.
NPOZP nie przewidział żadnych zarysów
czasowych i organizacyjnych "wygaszania"
całodobowych oddziałów stacjonarnych.
Wyznaczenie czasowych ram jest niezbędne
Jw.
135
w kontekście ustalenia działań, wytycznych i
procedur postępowania z przebywającymi w
tych oddziałach pacjentami i tych
przyjmowanych, w stosunku do których okres
pobytu miałby charakter długotrwały czy
miałby charakter ponownej hospitalizacji.
Brak też odniesienia do istniejących zasobów
opieki psychiatrycznej, a w szczególności
określenia potrzeb np. ilości lekarzy
psychiatrów (zmiany w np. w szkolnictwie
wyższym itp.) i innych specjalistów
umożliwiających
zrealizowanie
zaplanowanych celów. Podnosimy, że
aktualnie obowiązujące przepisy powodują
ograniczenie kadry terapeutycznej co
pozostaje w sprzeczności z założeniami
nowoczesnych
metod
leczniczych,
diagnostycznych
czy
terapeutycznych
przewidzianych w NPOZP.
Należy zauważyć, że proponowane elastyczne
podejście do wymagań kadrowych w CZP powinno
przyczynić się do uwolnienia części specjalistów i
umożliwienia lepszego dostosowywania zespołów
terapeutycznych do potrzeb pacjentów.
Brak
jest
w
NPOZP
postanowień
odnoszących się do psychiatrycznej opieki
długoterminowej. Aktualnie obserwuje się
zwiększone zapotrzebowanie świadczeniami
psychiatrycznego zakładu opiekuńczo leczniczego-o czym świadczą wydłużające się
listy pacjentów oczekujących na udzielenie
świadczenia zdrowotnego. Brakuje też
informacji na temat rozwiązań dla chorych
potrzebujących pomocy osób trzecich, dla
których zastosowana opieka środowiskowa
jest niewystarczająca. Efektem jest brak
możliwości zapewnienia opieki w okolicy
miejsca zamieszkania pacjenta oraz powoduje
Uwaga nieuwzględniona – postulat jest poza zakresem
regulacji.
136
konieczność odsyłania pacjentów w odległe
rejony. Stwierdzamy, że stworzenie Centrum
nie spowoduje rozwiązania problemu tej
kategorii pacjentów, a redukcja łóżek
szpitalnych i dalsze nie dofinansowanie zol
spowoduje pogłębienie tego problemu w
kontekście zwiększenia się liczby pacjentów
wymagających opieki psychiatrycznej co
wykazują już zamieszczane
dane
statystyczne.
Proponowane rozwiązania NPOZP odnoszą
się wyłącznie do modelu psychiatrycznej
opieki zdrowotnej,
Uwaga stanowi komentarz do projektu.
Projektowane rozporządzenie nie przewiduje
rozwiązań związanych z leczeniem uzależnień
a w szczególności uzależnienia od alkoholu i
współuzależnień
i
innych
substancji
uzależniających, mimo tego, że:
a) w 2014r - największą grupą wzrostu
udzielonych świadczeń w dziennej
opiece psychiatrycznej dla dorosłych
stanowiła
grupa
zaburzeń
spowodowanych
używaniem
alkoholu - 64%, (w zakładach
psychiatrycznej opiece leczono 123
669 dorosłych, w tym najczęściej
cierpiących
na
zaburzenia
spowodowane używaniem alkoholu).
b) zaburzenia związane z używaniem
substancji uzależniających stanowią
12,7 odsetek zaburzeń psychicznych
wśród mieszkańców Rzeczpospolitej
Polskiej w wieku 18-64 lata;
W projekcie dokonano zmiany polegającej na
odniesieniu proponowanych zmian do udzielania
świadczeń opieki zdrowotnej z zakresu leczenia
uzależnień.
137
Z
zaniepokojeniem
zaobserwowaliśmy
postanowienia NPOZP. gdzie wskazuje się
dane tabelaryczne z adnotacja - bez
uzależnień. Dlatego zastanawiające jest, czy
uzależnienia mają mieć własne uregulowania
w tej sprawie np. Narodowy Program
Profilaktyki i Rozwiązywania Problemów
Alkoholowych (który już nie obowiązuje) wtedy oczekiwalibyśmy do tego typu
zagadnień jakiegoś odniesienia w NPOZP.
W kontekście punkt 6 nie wiadomo, gdzie
umiejscowiono na mapie opieki zdrowotnej leczenie uzależnień? Czy ma to być osobna
ścieżka równoległa do CZP? Czy może ma się
znajdować w strukturach CZP?
Podnosimy również, że NPOZP nie
przewiduje sposobu finansowane lecznictwa
uzależnień.
Zbigniew Kędracki
Zastępca Dyrektora ds
Lecznictwa
Ośrodek
Leczenia
i
Rehabilitacji
dla Osób Uzależnionych
SP ZOZ Nowy Dworek
W ramach projektu rozporządzenia
wnioskuje o umieszczenie w ramach &1.1.
„….działań mających na celu;” ująć w pkt.3
wspieranie
interdyscyplinarnych
badań
naukowych
dotyczą
psychiatrii
środowiskowej , w tym związanych z
informatyzacją (
i teleinformatyzacją),
sprawozdawczością, poprawą komunikacji
wewnątrz CZP oraz z podmiotami
współpracującymi, a także w ramach
psychiatrii konsultacyjnej
W projekcie dokonano zmiany polegającej na
odniesieniu proponowanych zmian do udzielania
świadczeń opieki zdrowotnej z zakresu leczenia
uzależnień.
W projekcie dokonano zmiany polegającej na
odniesieniu proponowanych zmian do udzielania
świadczeń opieki zdrowotnej z zakresu leczenia
uzależnień.
Wykorzystania narzędzi informatycznych jest
powszechne i na stałe zrewolucjonizowało
funkcjonowanie społeczeństwa. Jest to obecnie
ważny i dynamicznie rozwijający się element
środowiska i z racji udziału w powstawaniu relacji
i przekazie informacji – nie może być pominięty
w psychiatrii środowiskowej ( badanie relacji,
treści i formy przekazu jest jednym z
podstawowych
elementów
badania
psychiatrycznego).
Stąd
psychiatria
środowiskowa wymaga e-volucji, z efektem
stałego dostosowywania się do zmieniającego
środowiska,
uwzględniając
potrzeby
społeczeństwa informatycznego. Istotny jest stały
rozwój i korzystanie z pracy zespołowej, ale też
138
W projekcie dokonano zmiany polegającej na
odniesieniu proponowanych zmian do udzielania
świadczeń opieki zdrowotnej z zakresu leczenia
uzależnień.
Uwaga nie została uwzględniona. Ministerstwo
Zdrowia zdaje sobie sprawę z potencjału
telemedycyny i poszukuje form prawnych i źródeł
finansowania tego rodzaju wsparcia.
dorobku zespołów innych dziedzin nauki, i
integracji ich z rozwijającą się psychiatrią
środowiskową, tak by mogła ona płynąć z nurtem
rozwoju społecznego i lepiej rozumieć to
ewoluujące środowisko, a także w tej ewolucji
uczestniczyć. Dotyczy to m.in. informatyki,
ekonomii, psychologii i innych nauk społecznych
– dziedzin istotnie modulujących obecne
środowisko Pacjentów.
Same narzędzia sieciowe dają niebagatelne
możliwości poprawy eksploracji środowiska
również Pacjentów, poprawy funkcjonowania
zespołów CZP, podmiotów współpracujących
(np. szeroko rozumiana Pomoc Społeczna), jak i
psychiatrii konsultacyjnej na zasadzie stopniowo
rozwijanej sieciocentryczności. Należy zwrócić
uwagę na fakt, że konfiguracje systemów w
ramach sieciocentryczności jest właściwie
dowolna, warunkowana zapotrzebowaniem.
Można wyobrazić sobie sieci zawierające CZP i
pomoc społeczną lub inne dziedziny medycyny w
tym ratunkową lub wewnętrznie – psychiatrię
uzależnień lub dzieci i młodzieży – tak by
właściwie poprowadzić adekwatną dla danego
Pacjenta
w
danej
chwili
pomoc.
Sieciocentryczność pozwala tez na korzystanie z
rozproszonego w systemach know-how (
opisanego skądinąd jako bardzo ważny element
gier rynkowych przez nagrodzonego nagroda
Nobla profesora ekonomii Alfreda von Hayek’a)
i obopólny wtórny „zysk i uczenie się” osób
związanych z psychiatrią środowiskową jak i
korzystających z jej usług - w wymiarze
praktycznym.
139
W załączniku do rozporządzenia pkt.6,
podpunkt 1) proponuje dodać podpunkt 1a)
stopniowe
włączanie
finansowanych
centralnie – z uwagi na ich ponadregionalność
- usług z rodzaju a)psychiatria dzieci i
młodzieży, b) lecznictwo uzależnień – do
systemów CZP – po ustaleniu zasad tych
relacji ze stosownymi władzami (patrz
proponowany pkt 2a.)
Zyski może przynieść samo korzystanie z narzędzi
informatycznych, nie tylko na poziomie promocji
i edukacji dotyczącej zalet psychiatrii
środowiskowej i jej dostępności. Ważnym jej
elementem może być potencjalny wpływ na
zdobycie zasobów dla potrzeb psychiatrii.
Dotyczy to atrakcyjności samego narzędzia jako
synonimu nowoczesności zarówno dla zasobów
ludzkich ( ciekawość nowych technologii oraz
konieczność pozyskania specjalistów z różnych
dziedzin – spowodować może napływ
zainteresowanych nowa jakością do psychiatrii),
jak i jest interesujące dla decydentów – polityków
– którzy z natury chcą być kojarzeni z
nowoczesnością. Wtedy łatwiej im łożyć na
rozwój psychiatrii – znowu z obopólnym zyskiem.
Włączenie takiego narzędzia może też zatem
poprawić udział psychiatrii w istotnych grach
społecznych, w tym polityce, decydującej o
finansowaniu.
Stąd istotne jest moim zdaniem ujęcie wsparcia
interdyscyplinarnych badań naukowych i rozwoju
technik informatycznych i statystycznych w
celach szczegółowych w w/w rozporządzenia.
wyjaśnienie; zarówno zasoby kadrowe, lokalowe
jednostek psychiatrii dzieci i młodzieży jak i
uzależnień są ulokowane bardzo niesymetrycznie
na terenie kraju, jak tez obsługują mniejsze
populacje
Pacjentów
wobec
Psychiatrii
Dorosłych. Problem wynika z logistyki i ekonomii
zasobów ( udział tych dziedzin nauki w
rozwiązaniu problemu byłby pożądany i mile
widziany). Z natury rzeczy nie są w stanie
zaspokoić potrzeb
w zakresie ilości –
140
Uwagi nie zostały uwzględnione – na obecnym etapie
prac nad wdrożeniem modelu CZP jako podstawowej
opieki psychiatrycznej takie rozwiązania wydają się
przedwczesne.
W załączniku do rozporządzenia pkt.6,
podpunkt 2) proponuje dodać 2a)
określenie zasad współpracy psychiatrii dzieci
i młodzieży i lecznictwa uzależnień we
współpracy z krajowym konsultantem ds.
psychiatrii dzieci i młodzieży oraz Państwowa
Agencją
Rozwiazywania
Problemów
Alkoholowych (PARPA) i Krajowym Biurem
ds. Przeciwdziałania narkomanii (KBPN)
planowanych CZP. Stąd muszą mieć charakter
ponadregionalny. Dlatego finansowanie winno
mieć charakter centralny. Jak tez sposób ich
funkcjonowania musi być związany z
ponadregionalnością i obsługą od kilku do
kilkunastu CZP. Z uwagi na niesymetryczność
rozmieszczenia jednostek i niedobory kadry –
sposób zaszeregowania ich i współpracy z
poszczególnymi CZP – musi mieć charakter
wypracowany dość indywidualnie – we
współpracy z osobami prawnymi/specjalistami w
swojej dziedzinie.
Wydaje się , że duże potencjalne znaczenie mogą
mieć systemy informatyczne/teleinformatyczne i
psychiatria konsultacyjna na rzecz CZP ( to
szczególnie w wypadku psychiatrii dzieci i
młodzieży) i odwrotnie – w wypadku lecznictwa
uzależnień – co jednak wymaga dyskusji w
środowisku i odpowiednich badań, najlepiej z
pomocą specjalistów z innych dziedzin nauki
(informatyka, logistyka, ekonomia zasobów).
Stąd propozycje w/w punktów 1a) i 2a)
W projekcie dokonano zmiany polegającej na
odniesieniu proponowanych zmian do udzielania
świadczeń opieki zdrowotnej z zakresu leczenia
uzależnień.
W
zakresie
lecznictwa
uzależnień
proponujemy aby miało ono charakter
ponadregionalny w sposobie finansowania
(centralne a nie regionalne ). Przemawiają
za tym argumenty merytoryczne:
Lokalizacja
jednostek
lecznictwa
uzależnień jest niesymetryczna w skali
kraju.
Zasoby lecznictwa uzależnień szczególnie
narkotykowych nie pozwalają na włączenie
141
ich w regionalne struktury CZP. ( jest ich
znacznie mniej w skali kraju i są
rozmieszczone nierównomiernie ).
Specyfika choroby jak i specyfika jej
terapia często ( w większości przypadków)
nie pozwalają na skuteczne leczenie w
regionie, ( światowe standardy zalecają
tzw.
„odcinanie się od
środowiska
zagrażającego”, stąd najprostszą formą
jest wyjazd do Ośrodka oddalonego od
miejsca zamieszkania zwłaszcza na
początkowym etapie leczenia.
Sposoby przebiegu relacji pomiędzy CZP a
lecznictwem
uzależnień
wymagają
konsultacji z Krajowym Biurem ds.
Przeciwdziałania Narkomanii i Państwową
Agencją ds. Rozwiązywania Problemów
Alkoholowych.
Rozwiązaniem może być powierzenie
organizacji i zarządzania finansami na
lecznictwo uzależnień specjalistom z
Krajowego Biura ds. Przeciwdziałania
Narkomanii i Państwowej Agencji ds
Rozwiązywania
Problemów
Alkoholowych( jako zarządzającym )
Z punktu widzenia CZP ważny jest dostęp
do
jak
największej
ilości
ponadregionalnych Ośrodków Terapii
Uzależnień. (leczenie stacjonarne). W
takim dostępie ważne znacznie mogą mieć
znacznie techniki teleinformatyczne, co
142
wymaga stosownych badań naukowych na
poziomie doświadczalnym.
Tomasz
Zastępca
Instytutu
UKSW
Cezary
Kierownik
Psychologii
Instytut
UKSW
Rowiński,
Dyrektora
Psychologii
Żechowski,
Katedry
Klinicznej
Psychologii
niezmiernie ucieszyłem się z powodu
przekazania do konsultacji społecznych
Narodowego
Programu
Ochrony
Zdrowia
Psychicznego
(NPOZP).
Proponowany Program zawiera cele,
które są ważne dla pacjentów i ich
rodzin. Są to m.in.:
3. wprowadzenie
priorytetu
dla
środowiskowych form pomocy
4. wprowadzenie
zasady
współpracy pomiędzy różnymi
ministerstwami w celu lepszej
koordynacji
wsparcia
udzielanego w środowisku
5. integracji kilku usług medycznych w
ramach Centrum Zdrowia Psychicznego
Uwaga stanowi komentarz do projektu
Ponieważ osiągnięcie powyższych celów
jest obarczone dużym ryzykiem, to
zmniejsza szansę na sukces całego
NPOZP, czyli rzeczywistą zmianę i pomoc
pacjentom i ich rodzinom. Ryzyko
związane jest z brakiem spójnej WIZJI
reformy i połączonej z nią zmiany
finansowania w poszczególnych etapach
jej realizacji.
Uwagi poniższe są przedstawione na dwa
sposoby - strategiczne dotyczą założeń
NPOZP oraz szczegółowe są związane z
implementacją proponowanych rozwiązań
143
w ramach tej wersji NPOZP. Propozycja
zmian nie jest w konflikcie z zapowiadaną
likwidacją NFZ w 2018 roku.
Komentarz 1) Brak jasnego i
przemyślanego modelu kierunku zmian
w
leczeniu
psychiatrycznym
i
psychologicznym
Program z natury rzeczy ma założenia bardzo
ogólne, dopiero w Ustawie i aktach
wykonawczych do niego powinna się
konkretyzować holistyczna wizja kierunku
zmian. Może być ona przeprowadzana
etapami, ale same etapy powinny być
przemyślane, obliczone i oszacowane pod
kątem
finansowym
zgodnie
z
MODELEM/WIZJĄ zmiany. To powinno być
zarysowane w NPOZP. Samo stwierdzenie w
rozdziale 4 o zmianie aksjologii jest
nieczytelne i nie mówi nic o kierunku tej
zmiany.
Zapisy w NPOZP są wynikiem określonego
kompromisu. Z jednej strony łączy się
możliwości NFZ, z drugiej potrzebę zmiany,
ponieważ aktualny system nie spełnia swojej
roli tak, jakbyśmy tego chcieli. Jeżeli na
poziomie aktów wykonawczych można szukać
kompromisu, tak na poziomie wizji czyli
właśnie NPOZP decyzją polityka, czyli
Ministra Zdrowia, trzeba WYBRAĆ spójny
model zmian/cel do którego zmierzamy w
danym okresie czasu. Sam kompromis nie jest
zły, ale jeżeli uniemożliwia dalszy rozwój
144
Uwaga stanowi komentarz do projektu. Proponowane
rozwiązania wskazują na kierunki zmian w opiece
psychiatrycznej, jak słusznie zauważono – stanowiące
pewnego rodzaju kompromis.
usług
medycznych
lub
zwiększanie
efektywności, to tak oczekiwany postęp nie
będzie miał miejsca. Tak spostrzegam wizję
zarysowaną w aktualnej wersji NPOZP. Jako
kompromis, który w efekcie szczytne cele
zamieni w znane rozwiązania i pogłębi
różnego rodzaju problemy. Poniżej postaram
się przedstawić argumenty:
5.
profilaktyka i reaktywność CZP.
Obecny system leczenia jest
reaktywny. Jeżeli w programie
zapisano zmianę aksjologiczną i
legislacyjną, to profilaktyka (która
obecnie jest w kompetencjach
zdrowia psychicznego) powinna być
obecna
w
NPOZP.
CZP
odpowiadając terytorialne za dostęp
do usług medycznych, powinien być
nakierowany
na
unikanie
instytucjonalizacji leczenia (m.in. ze
względu na ograniczone zasoby
instytucjonalne).
To
nie
jest
określone w żadnym celu Programu.
Nie ma także deklaracji współpracy
w tym zakresie ze zdrowiem
publicznym, tj. przeciwdziałaniem
rozwojowi chorób psychicznych w
kryzysach.
Cele dotyczące aktywizacji chorych
psychicznie sformułowane w NPOZP
muszą
zakładać
„aktywność
systemu", podobnie jak stopniowe
zwiększanie profilaktyki, opieki
145
bazującej na potencjale lokalnych
społeczności nad instytucjonalizacją
lecznictwa. Można to zapewnić np.
przez
progresywne
zmienianie
proporcji finansowania form opieki
psychiatrycznej
w
budżecie
pozostającym na tym samym
poziomie. Co wymuszałoby zmianę
leczenie na dole oraz większą
aktywność szpitali w tworzeniu
środowiskowych form opieki. Przy
takiej formule finansowania i
rozliczania
założenia
oraz
finansowanie - są sprzeczne ze sobą.
Wydaje się, że NFZ określił
szczegółowe możliwe działania w
CZP w przeliczeniu na jednego
pacjenta. Ta formuła się nie sprawdza
do końca i nie spełnia nadziei w niej
pokładanej (por. np. POZ-ty).
Ponadto, w cale nie musi zmieniać
dostępności
form
opieki
psychiatrycznej, a wręcz przeciwnie.
Będzie
wzmacniać
instytucjonalizację jej form.
Propozycja rozwiązania problemu:
zdefiniowanie PROFILAKTYKI w
CZP jako jednego z celów
głównych i podkreślenie, że
współpraca
z
placówkami
szkolnymi (MEN) oraz wsparcia
społecznego
(MRPIPS)
jest
koniecznie dla jej efektywnego
prowadzenia
na
poziomie
146
społeczności lokalnych.
6.
Brak pokazania rzetelnej ewaluacji i
analizy finansową. Brak spójnej wizji
powoduje, że uzasadnienie dla
NPOZP jest niewystarczające. Jakie
konkretne wady aktualnego systemu
wprowadza CZP, w jaki sposób
projektodawca zamierza uniknąć
naturalnej tendencji związanej z
oporem i niechęcią do zmian? Być
może NFZ dysponuje takimi danymi,
analizami. Warto więc je zamieścić i
uzasadnić tak sformułowane cele
NPOZP. Bez zmiany finansowania,
przemyślanego
i
wytyczonego
kolejnymi etapami, moim zdaniem
CZP zamienią się po prostu w kolejne
przychodnie
przyszpitalne.
Propozycja rozwiązania problemu: w
rozdziale
4
wskazanie
na
opracowania i analizy, ewaluację
dotychczasowego leczenia, które
uzasadnia tę formułę CZP.
7. marginalizacja dzieci i młodzieży.
Niezrozumiałym
jest
pominięcie,
zmarginalizowanie dzieci i młodzieży w
NPOZP.
Kompleksowość
zmiany,
wysiłek jej wdrażaniu staje się bezcelowy
w perspektywie złego kompromisu, który
widać w rozdziałach NPOZP. Nie wiem
jakie powody kierowały urzędnikami
NFZ, którzy opracowali tę wersję
Programu, aby w rozdziale 4 precyzyjnie
147
opisać tylko CZP dla dorosłych, bez
precyzyjnego opisu zespołu dziecięcomłodzieżowego. Jak ma być ten zespół
finansowany i jakie usługi ma świadczyć?
Aktualnie praca z dzieckiem to praca z
jego rodzina i jego środowiskiem.
Aktualny NPOZP nie zabezpiecza tych
potrzeb w żaden sposób. Brak wizji, być
może odważnej wizji, powoduje, że
profilaktyka zaburzeń psychicznych
występujących u osób dorosłych, czyli
wczesne wsparcie i interwencja w wieku
młodzieńczym, nie jest dostatecznie
podkreślone. Tak dużą marginalizację
dzieci i młodzieży uważam za
dyskryminujące
i
niezgodne
z
prawodawstwem Polski oraz Unii
Europejskiej (polityki horyzontalne). To
właśnie leczenie środowiskowe, które z
dużym powodzeniem jest wdrażane w
krajach UE, np. na Litwie oraz być może
znalezienie najlepszej formuły w
warunkach polskich, powinno być
pierwszym etapem zmian, wdrożenia.
Propozycja
rozwiązania
problemu:
zdefiniowanie w NPOZP wizji, najlepiej
w rozdziale 4, w której CZP dla dzieci i
młodzieży lub zespoły - w jednej
koordynacji z CZP dla dorosłych - mają
swoje miejsce i są uwzględnione na tym
lub kolejnych etapach wdrażania NPOZP.
Praca z dziećmi i młodzieżą ma
zasadniczo inny charakter, dlatego
powinno się to uwzględnić w procedurach,
148
efektach oraz finansowaniu tej formy
leczenia i wsparcia. Ważne także jest
podkreślenie szczególnej współpracy z
placówkami oświatowymi w tym obszarze
(współpraca z MEN). W NPOZP powinno
się uwzględnić odrębność lokalową
leczenia dzieci i młodzieży ze względu na
specyfikę wsparcia dla tej grupy
pacjentów, unikanie stygmatyzowania
oraz organizację przestrzeni dostosowaną
do potrzeb dzieci i młodzieży.
8.
marginalizacja i dalsza dekonstrukcja usług
w ośrodkach małych, wiejskich.
Konsekwencją braku refleksji nad wizją, a
w konsekwencji zapisami dot. wymogów
formalnych dla powstawania CZP jest
drugi rodzaj dyskryminacji związany z
miejscem zamieszkania. Małe ośrodki
miejskie oraz powiaty ziemskie są w
znacznym stopniu pozbawione szerokiego
wachlarza dostępności usług opieki
psychiatrycznej i psychologicznej. W
przypadku ośrodków wielkomiejskich
wielość i różnorodność usług jest
zdecydowanie większa. Zdefiniowanie w
takich sposób CZP powoduje, że jego
realne powstanie jest silnie skorelowane z
wielkimi powiatami grodzkimi. Efektem
proponowanych rozwiązań może być
jeszcze większa przepaść pomiędzy
regionami kraju w dostępie do usług
medycznych w tym obszarze. Jest to
niezgodę z założeniami m.in. Strategii
149
Odpowiedzialnego Rozwoju (cel: rozwój
społeczny i regionalny - m.in. włączenie
obszarów wiejskich i małych miast w
procesy
rozwojowe).
Ponadto
w
programie
dopuszczono
możliwość
pokrywania
się
odpowiedzialności
terytorialnej, ale wyłączne ze względu na
szpitale.
Propozycja
rozwiązania
problemu:
wprowadzenie zasady, że CZP jest
tworzone poza szpitalem w porozumieniu
z JST. Lokowanie i rozwój sieci CZP
powinien uwzględniać MAPĘ POTRZEB
w obszarze leczenia psychiatrycznego.
Wskazanie na istotną współpracę
pomiędzy MZ i MSW w tym zakresie.
Komentarz 2. Brak powiązania
proponowanych odpowiedzialności z
propozycją
nowego
algorytmu
finansowania.
Odpowiedzialność terytorialna nie jest
precyzyjnie zdefiniowana. Jeżeli CZP - w
wersji dla dorosłych lub w wersji dla dzieci i
młodzieży - miałby być odpowiedzialny w
danym terenie, to wymaga to odpowiedniej i
spójnej z założeniami zmiany w Ustawie oraz
zmiany finansowania. Jeżeli rozumieć
odpowiedzialność jako gwarancja dostępności
do EFEKTYWNEJ pomocy medycznej, to
CZP powinno być finansowane stawką
zryczałtowaną (per mieszkańcy danego
terytorium), za które ma być odpowiedzialne.
Ponadto w pilotażu ważne jest testowanie
finansowania
uwzględniające
efekt
i
współpracę CZP z innymi pomiotami na
danym terytorium. Wprowadzenie jednego,
stałego kosztu per osoba zapisana do CZP
150
Kwestia odpowiedzialności terytorialnej wynika już z
aktu ustawowego – art. 5a ustawy o ochronie zdrowia
psychicznego. Poziom finansowania zostanie
określony przez NFZ, w produkcie rozliczeniowym.
Komentarz 3. Brak wypracowanych zasad
i wskaźników efektywności współpracy
pomiędzy ministerstwami wskazanymi w
NPOZP
powiela
wady
obecnego
systemu
kontraktowania. Każda wizja czy zmiana, bez
spójnego z nią finansowania nie może być
efektywna.
Propozycja rozwiązana problemu: wraz z
odpowiedzialnością terytorialną i gwarancją
świadczenia usług na danym obszarze powinno
zaproponować się stawkę terytorialną per
capita. Terytorialna stawka per capita wynosi
ok 43 PLN (suma wszystkich kosztów leczenia
psychiatrycznego dorosłych - bez uzależnień i
psychiatrii sądowej oraz dzieci i młodzieży podzielona
przez
liczbę
dorosłych
mieszkańców PL). Przy terytorialne stawce per
capita 60 PLN Centra mogą być tworzone
sukcesywnie w każdym powiecie. Wymaga to
decyzji
politycznej
związanej
ze
zmniejszaniem stawki na leczenie stacjonarne
i wprowadzenie w NPOZP tworzenie CZP
przez szpitale, ale poza miejscem i strukturą
szpitala.
Współpraca
międzysektorowa
wymaga
powołania zespołu w KPRM, który
koordynowałby opracowanie i wdrażanie
przepisów
umożliwiających
współpracę
pomiędzy MZ, MRPiPS,
MEN oraz MR. Efektem tej współpracy
powinna być większa dostępność usług
medycznych, społecznych oraz z obszaru
poradnictwa psychologiczno-pedagogicznego
w społecznościach lokalnych. Pozwoli to także
na uniknięcie faktycznego podwójnego
finansowania różnych zadań instytucji
podległych poszczególnym ministerstwom.
151
Uwaga nieuwzględniona – propozycja wykracza poza
zakres regulacji.
Komentarz 4. Organizacja CZP dla dzieci i
młodzieży
Propozycja rozwiązania problemu. Powołanie
zespołu w KPRM ds. zasad współpracy MZ,
MEN, MRPiPS, MSW, MS, MON oraz MR
dot. integracji wsparcia udzielanego osobom
chorym psychicznie na poziomie społeczności
lokalnych. Zespół wypracuje ramy i schemat
odpowiedzialności
koordynowanej
oraz
wskaźniki efektywności tej współpracy, co
daje możliwość monitorowania i ewaluacji w
ramach NPOZP. Zaangażowanie funduszy
unijnych jest niezbędne - w komponencie
Centralnym
i
Regionalnym
do
zabezpieczenia zwiększonych nakładów przy
wdrażaniu CZP i budowaniu koordynacji i
współpracy na poziomie społeczności
lokalnych.
Brakuje wytycznych i opisu propozycji CZP
dla dzieci i młodzieży. NPOZ dopuszcza
tworzenie zespołów dziecięco-młodzieżowych
w ramach CZP dla dorosłych. To jest bardzo
dobra zmiana, ale nie opisuje już zespołu na
poziomie usług, struktury, wymagań oraz
finansowania. Opis powinien uwzględnić
specyfikę oraz różnice prawne dotyczące np.
roli opiekunów prawnych oraz obowiązku
szkolnego dzieci i młodzieży. NPOZ powinien
dopuszczać możliwość tworzenia CZP
dla dzieci i młodzieży, ale pod
warunkiem
wspólnej
koordynacji
(centrum koordynacyjnego z infolinią
24/7 oraz węzłem informacyjnym) na
danym terenie.
Propozycja rozwiązania problemu: zespół
ekspertów
psychiatrzy
dziecięco-
152
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Komentarze szczegółowe:
Doprecyzowanie znaczenia współpraca
ministerstw
na
poziomie
lokalnych
społeczności
młodzieżowi, NFZ, przedstawiciele rodzin oraz
małych pacjentów powinni opracować te
elementy NPOZP. Ważne, by dopuścić prace z
tym związane na dalszym etapie np. tworzenia
aktów wykonawczych. Taki zapis powinien się
znaleźć w NPOZP.
W projekcie NPOZP założono, że Minister
Zdrowia współpracuje z Ministrem Rodziny,
Pracy i Polityki Społecznej w sprawie opieki
psychiatrycznej dla dorosłych, zaś z Ministrem
Edukacji Narodowej w sprawie dzieci i
młodzieży.
Proponujemy wszędzie zapisy
uwzględniające międzysektorowość
jako standard współpracy, tzn. MZ,
MRPIPS oraz MEN współpracują ze
sobą w celu koordynacji wsparcia
udzielanego osobom w kryzysie
psychicznym.
W zadaniach ministra właściwego do spraw
zdrowia /str. 6-7/
W celach szczegółowych, zadanie 3 brzmi:
3) przygotowanie
instytucjonalnych ram i zasad
współdziałania CZP z podmiotami
świadczącymi oparcie społeczne
oraz
aktywizację
społecznozawodową w porozumieniu z
ministrem właściwym dla spraw
zabezpieczenia społecznego.
Wnioskuję o dopisanie pkt. 4
odnoszącego
się
do
ministra
właściwego dla spraw oświaty i
Zakłada się, że współpraca międzyresortowa na
szczeblu ministerstw doprowadzi do zmian
legislacyjnych określających sposób funkcjonowania
jednostek organizacyjnych poszczególnych sektorów.
Uwaga bezprzedmiotowa z uwagi na uwzględnienie
postulatów Ministra Edukacji Narodowej.
153
wychowania w brzmieniu:
4) przygotowanie
instytucjonalnych ram i zasad
współdziałania CZP z podmiotami
świadczącymi
pomoc
psychologiczno-pedagogiczną oraz
wspomaganie rozwoju dzieci i
młodzieży w porozumieniu z
ministrem właściwym dla spraw
oświaty i wychowania.
W zadaniach ministra właściwego do spraw
pracy, zabezpieczenia społecznego i o dodanie
do celu szczegółowego: skoordynowanie
dostępnych form opieki i pomocy.
Zadanie 1a / „przygotowanie, w
porozumieniu z ministrem właściwym do
spraw zdrowia, instytucjonalnych ram i
zasad
współdziałania
jednostek
psychiatrycznej opieki zdrowotnej z
placówkami
wsparcia
dziennego,
asystentury
rodziny,
placówkami
opiekuńczo-wychowawczymi,
organizatorami
i
koordynatorami
rodzinnej
pieczy
zastępczej,
poradnictwem
specjalistycznym
i
ośrodkami interwencji kryzysowej"
Zmiana 1.
„Narodowy Fundusz Zdrowia
Cel główny 1: Zapewnienie osobom z
zaburzeniami
psychicznymi
wielostronnej opieki adekwatnej do
ich potrzeb:
Uwaga nie została uwzględniona. Proponowane
zadania są już realizowane przez jednostki
organizacyjne pomocy społecznej i wsparcia rodziny
oraz szeregu ustaw i aktów wykonawczych.
Uwaga nieuwzględniona. Należy zauważyć, że nie ma
przeszkód, aby podmiot prowadzący CZP udzielał
również świadczeń dla dzieci i młodzieży w ramach
osobnego kontraktu z NFZ. Stworzenie produktu
porównywalnego do CZP dla dzieci i młodzieży przy
obserwowanych
niewystarczających
zasobach
154
Cel szczegółowy:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej
kadrowych i infrastrukturalnych jest w ocenie
projektodawcy przedwczesne.
3) wprowadzenie finansowania świadczeń
zdrowotnych CZP dla dorosłych oraz
CZP dla dzieci i młodzieży
pozwalającego
na
objęcie
kompleksową opieką pacjentów z
obszaru jego działania;
Zmiana 2.
Samorządy województw
Cel główny 1: Zapewnienie osobom z
zaburzeniami
psychicznymi
wielostronnej opieki adekwatnej do ich
potrzeb:
Cel szczegółowy:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej.
Zadania:
1) aktualizacja wojewódzkiego programu
zwiększenia dostępności i zmniejszenia
nierówności w dostępie do różnych form
środowiskowej psychiatrycznej opieki
zdrowotnej, w tym rozwoju CZP dla
dorosłych oraz placówek psychiatrycznej
opieki zdrowotnej CZP dla dzieci i
młodzieży na terenie województwa zgodnie
z
zalecanym
poziomem
wskaźników zawartych w rozdziale 3
155
Programu;
Zmieniono redakcję przepisu, jednakże należy
zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Zmiana 3.
Samorządy powiatów, grup powiatów,
dużych gmin (min. 100 tys. mieszkańców)
Cel główny 1: Zapewnienie osobom z
zaburzeniami
psychicznymi
wielostronnej opieki adekwatnej do ich
potrzeb.
Cel szczegółowy:
upowszechnienie
środowiskowego modelu psychiatrycznej
opieki
zdrowotnej.
Zadania:
1) opracowanie
lokalnego
programu
zwiększenia dostępności i zmniejszenia
nierówności w dostępie do różnych form
środowiskowej psychiatrycznej opieki
zdrowotnej, w tym rozwoju CZP dla
dorosłych oraz placówek psychiatrycznej
opieki zdrowotnej CZP dla dzieci i
młodzieży w powiecie lub gminie;
2) utworzenie CZP zgodnie z zalecanym
poziomem wskaźników i z zasadami
organizacyjnymi zawartymi w rozdziale 3
Programu,
z
zastrzeżeniem,
że
pozaszpitalna
część
centrów
dla
dorosłych oraz dzieci i młodzieży jest
umiejscowiona
na
obszarze
odpowiedzialności
terytorialnej
określonym w planie umiejscowienia
CZP.
156
Należy zauważyć, że nie ma przeszkód, aby podmiot
prowadzący CZP udzielał również świadczeń dla
dzieci i młodzieży w ramach osobnego kontraktu z
NFZ. Stworzenie produktu porównywalnego do CZP
dla dzieci i młodzieży przy obserwowanych
niewystarczających
zasobach
kadrowych
i
infrastrukturalnych jest w ocenie projektodawcy
przedwczesne.
Zmiana 4.
W rozdziale 3 punkt 2. Struktura proponuje
się taki zapis:
Zespół
dziecięco-młodzieżowy
(wyspecjalizowany zespół dziecięcomłodzieżowy CZP) lub CZP dla dzieci i
młodzieży może, jeżeli uzasadniają to
potrzeby i zasoby lokalne, funkcjonować
w ramach jednego podmiotu leczniczego,
z jednym centrum
koordynacyjnym w integracji z CZP dla
dorosłych (wyspecjalizowany zespół
dziecięco' młodzieżowy CZP).
Jadwiga
Wawrzyniak
Łuczak-
Kierownik merytoryczny i
organizacyjny specjalizacji
w dziedzinie psychologia
kliniczna GinekologicznoPołożniczy Szpital Kliniczny
Uniwersytetu Medycznego
im.
Karola
Marcinkowskiego
w
Poznaniu
W Programie nie uwzględniono:
Chorych z podwójną diagnozą, którzy
hospitalizowani są w szpitalnych oddziałach
nie psychiatrycznych.
Chorych, u których w przebiegu choroby
podstawowej – somatycznej rozwijają się
zespoły z obszaru zaburzeń psychicznych
(chorzy z chorobami w obrębie Ośrodkowego
Układu
Nerwowego,
z
chorobami
autoimmunologicznymi,
endokrynologicznymi – guzy przysadki,
choroby tarczycy, chorzy z rozpoznaniem
choroby o bardzo złym rokowaniu, w stanie
terminalnym, w trakcie leczenia objawowego,
w związku z powikłaniami i stratami w
obszarze prokreacji i inne)
W obowiązujących rozporządzeniach MZ i
Prezesa NFZ chorym leczonym w placówkach
niepsychiatrycznych, a u których wystąpiły
czynniki wikłające przebieg choroby somatycznej
pod postacią zaburzeń psychicznych lub
przyczyniły się do jej powstania, pojawiają się
zalecenia, że należy takie potrzeby i szeroko
rozumianą opiekę w obszarze zdrowia
psychicznego zabezpieczyć. Inne rozporządzenia
z kolei wskazują, że te osoby powinny być
przekierowane do leczenia ambulatoryjnego
realizującego świadczenia gwarantowane w
zakresie opieki psychiatrycznej i leczenia
uzależnień. W Wielkopolsce czas oczekiwania na
wizyty u specjalisty psychiatry lub/i psychologa
jest stosunkowo długi i wynosi od 1. do 3. lub
więcej miesięcy. Zatem pomoc pacjentom w
zakresie zdrowia psychicznego staje się
157
Uwaga nieuwzględniona. Kwestia finansowania opieki
somatycznej
i
chorób
współistniejących
z
zaburzeniami psychicznymi jest tematem prac
analitycznych w Ministerstwie Zdrowia, jednakże
regulacje w tym zakresie powinny być ujęte w innych
stosownych przepisach.
Chorych w leczeniu szpitalnym, POZ,
ambulatoryjnym niepsychiatrycznym, u
których istnieje ryzyko lub stwierdzono już
wystąpienie zaburzeń psychicznych: z
obszaru
zaburzeń
psychicznych
organicznych, zaburzeń psychicznych i
zachowania spowodowanych używaniem
środków psychoaktywnych, schizofrenią,
zaburzeniami
nastroju,
zaburzeniami
nerwicowymi, związanymi ze stresem pod
postacią
somatyczną,
zespołami
behawioralnymi związanymi z zaburzeniami
fizjologicznymi i czynnikami fizycznymi,
osobami upośledzonymi umysłowo, z
zaburzeniami rozwoju psychicznego, u osób z
zaburzeniami zachowania i emocji, których
początek jest datowany w dzieciństwie i
wieku młodzieńczym.
Rolą programu powinno być integrowanie
właściwej pomocy pacjentom z zaburzeniami
psychicznymi, w różnych etapach życia lub/i
w przebiegu chorób u których występują
dodatkowe czynniki ryzyka wystąpienia
zaburzeń psychicznych. W związku z tym w
procedowanym Narodowym Programie
Ochrony
Zdrowia
Psychicznego
należałoby uwzględnić plan działań na
rzecz tych chorych i jednostek leczniczych,
które
nie
realizują
świadczeń
psychiatrycznych, a leczą chorych z
podwójnym rozpoznaniem lub/i tych, u
których wystąpiły zaburzenia psychiczne w
przebiegu innych chorób.
opóźniona i mniejsza jest jej skuteczność, albo
pacjenci w ogóle jej nie podejmują. Fakt ten
wielokrotnie może przyczyniać się do pogarszania
się stanu zdrowia pacjenta, wydłużenia czasu
niezdolności do pracy lub uniemożliwiać
uzyskanie zadowalających efektów podjętego
leczenia schorzenia podstawowego. W efekcie
brak odpowiednich działań przyczyniać się także
może do stygmatyzowania tych chorych w
placówkach świadczących usługi medyczne
niepsychiatryczne.
Przykładem, nie uwzględniania specyficznych
potrzeb chorych z zaburzeniami psychicznymi są
wyniki badań prowadzonych w ramach
wprowadzania programu zdrowotnego Strategia
Walki z Rakiem z dn. 10 czerwca 2014 r, które nie
przyczyniły się do zmian w zakresie udzielanych
świadczeń gwarantowanych w tych placówkach.
Na podstawie Metaanalizy, wśród 10 000 chorych
na nowotwór rozpoznano depresję u 16,3-20%
osób, zaburzenia adaptacyjne - 19,4%, zaburzenia
lękowe - 10%, zaburzenia adaptacyjne, nastroju i
depresję - 31%, a zaburzenia nastroju 38%. W
koszyku świadczeń gwarantowanych nie
uwzględniono zaburzeń adaptacyjnych, zaburzeń
nastroju, silnej reakcji na stres i wielu innych
zaburzeń psychicznych rozpoznawanych w
chorych na nowotwór.
Innym
przykładem
są
wyniki
badań
przeprowadzonych
w
GinekologicznoPołożniczym Szpitalu Klinicznym UM w
158
Poznaniu. Wśród 385 kobiet w II i III trymestrze
ciąży i położnic w pierwszych dniach po porodzie
depresja wystąpiła u 12% badanych kobiet
(niepublikowane
dane:
GinekologicznoPołożniczy Szpital Kliniczny UM w Poznaniu,
2015). Natomiast w 100. osobowej grupie matek
dzieci leczonych w Oddziale Intensywnej Terapii
Noworodka depresję rozpoznano się u 87 %
badanych ( Łuczak-Wawrzyniak J i zesp.
Holistyczna koncepcja opieki nad wcześniakiem
lub (i) dzieckiem chorym – pacjentem Oddziału
Intensywnej Terapii Noworodka i jego rodzicami.
Perinatologia, Neonatologia i Ginekologia, tom 3,
zeszyt 1, 63-67, 2010).
Zarówno w oddziałach onkologicznych i
położniczo-ginekologicznych
nadal
nie
uwzględnia się w udzielaniu świadczeń
zdrowotnych
pełnego
zakresu
schorzeń
klasyfikowanych wg ICD-10 w kategorii F
(zaburzenia psychiczne i zachowania), a
dodatkowo w jednostkach ginekologicznopołożniczych
wśród
wykazu
personelu
niezbędnego do realizacji gwarantowanych
świadczeń zdrowotnych na I, II i III poziomie
referencji nie uwzględnia się psychologa
klinicznego/psychologa.
W Narodowym Programie Ochrony Zdrowia
Psychicznego na lata 2016-2020, w którego
założeniach jest zapewnienie pomocy osobom z
zaburzeniami psychicznymi lub będącymi w
grupie ryzyka rozwinięcia się zaburzeń
psychicznych,
nadal
nie
zapewnia
się
159
kompleksowej opieki i pomocy tym chorym,
którzy mają podwójną diagnozę i są leczeni w
niepsychiatrycznych placówkach (szpitalach,
poradniach).
Po raz kolejny przy wprowadzaniu dużych zmian
w zakresie opieki nad osobami u których
wystąpiły zaburzenia psychiczne, zarówno wśród
chorych i pracowników ochrony zdrowia, nie
kształtuje
się
właściwych
postaw
do
definiowanego problemu. Dodatkowo pracownicy
ochrony zdrowia w sektorze niepsychiatrycznym
– z uwagi na niejednoznaczne przepisy co do
opieki
nad
chorymi
z
dodatkowymi
rozpoznaniami z obszaru zaburzeń psychicznych,
z powodu nie kontraktowania świadczeń
gwarantowanych
w
pełnym
zakresie
klasyfikowanych wg ICD-10 w grupie zaburzeń
psychicznych i zaburzeń zachowania (F00-F99)
nie udzielają tym chorym adekwatnej,
kompleksowej opieki.
W związku z tym, że w procedowanym
Narodowym Programie Ochrony Zdrowia
Psychicznego na lata 2016-2020 nie podejmuje się
odpowiednich działań profilaktycznych i
psychoedukacyjnych kierowanych do osób
leczonych poza placówkami psychiatrycznymi, u
których występują zaburzenia psychiczne, można
twierdzić, że ci chorzy są i nadal będą
dyskryminowani z powodu nie zapewnienia im
opieki w tym zakresie.
160
Dlatego należy dokonać zmiany poprzez
rozszerzenie beneficjentów programu, o
chorych z zaburzeniami psychicznymi, którzy
są leczeni w placówkach niepsychiatrycznych.
Otoczenie ich kompleksową opieką w zakresie
zdrowia psychicznego tj. leczeniem, profilaktyką,
psychoedukacją winno być podejmowane w
adekwatnym czasie i miejscu, poprzez
integrowanie
dostępnych
form
pomocy
człowiekowi choremu i możliwości udzielania
świadczeń w pełnym zakresie klasyfikowanych
wg ICD-10 w grupie zaburzeń psychicznych i
zaburzeń zachowania (F00-F99) niezależnie od
miejsca ich realizowania.
Polskie
Towarzystwo
Psychoterapii Gestalt
Polskie Towarzystwo Psychoterapii Gestalt,
jako
organizacja
zrzeszająca
psychoterapeutów niniejszym przedstawia
następujące stanowisko w sprawie projektu
rozporządzenia Rady Ministrów w sprawie
Narodowego Programu Ochrony Zdrowia
Psychicznego. Prawną podstawą projektu jest
przepis art. 2 ust. 6 ustawy z dnia 19 sierpnia
1994 r. o ochronie zdrowia psychicznego (Dz.
U. z 2016 r., poz. 546 z późn. zm. - dalej
zwanej „ustawą") - nakazujący uwzględnić w
projektowanym programie zagadnienia,
wskazane w art. 2 ust. 3 ustawy oraz
konieczność ochrony praw osób z
zaburzeniami. Powołany art. 2 ust. 3 ustawy
nakazuje zaś uwzględnić w programie
podmioty biorące udział w jego realizacji
oraz sposób realizacji zadań. Przepisu tego
Uwaga stanowi komentarz do projektu. Trudno
zgodzić się ze stanowiskiem Towarzystwa o braku
możliwości współpracy przy realizacji Programu, a
także z obawą, że finansowanie i upowszechnianie
CZP przyczyni się do pogorszenia się dostępności do
opieki.
161
nie można jednak stosować w oderwaniu od
zasad określonych w art. 1 ust. 2 i art. 2 ust. 1
pkt 2 ustawy - mianowicie, iż ochrona
zdrowia psychicznego to zadanie nie tylko
władzy publicznej ale i verba legis „instytucji
do tego powołanych" a także, że owa ochrona
obejmuje realizację zadań dotyczących
zapewnienia wielostronnej i powszechnie
dostępnej opieki zdrowotnej.
Powyższe przepisy ustawy implikują
konieczność uwzględnienia psychoterapii
jako ważnego składnika projektowanego
programu (mowa jest wszak o wielostronnej i
powszechnie dostępnej
opiece) oraz
psychoterapeutów i instytucji które ich
zatrudniają lub zrzeszają - nie tylko jako
wykonawców programu (są to wszak
instytucje powołane do ochrony zdrowia
psychicznego), ale i jako podmioty biorące
udział w konsultacjach projektu.
W tym kontekście za nieprawidłowe należy
uznać,
iż
w
ramach
konsultacji
prowadzonych na podstawie Regulaminu
Pracy Rady Ministrów, projektu nie
skierowano do organizacji zrzeszających
psychoterapeutów. Budzi to zastrzeżenia tym
bardziej, że włączono do nich nawet spółkę
prawa handlowego zajmującą się lobbingiem
na rzecz różnych przedsiębiorców (Business
Centre Club).
Projekt programu zakłada, że w jego
realizacji wezmą udział właściwie wyłącznie
organy władzy publicznej oraz Narodowy
Fundusz Zdrowia; udział innych podmiotów
162
przewidziany jest wyłącznie w ramach
ustawy z dnia 24 kwietnia 2003 r. o
działalności pożytku publicznego i o
wolontariacie - a więc jako wykonywanie
zadań publicznych powierzonych przez
władze lub wspieranych przez nie finansowo.
Taki model jest zgodny z założeniami
ustawodawcy, pozwala na harmonijną
współpracę
sektora
publicznego
i
prywatnego, w której sektor publiczny
zapewnia środki zaś prywatny - jako bardziej
do tego predysponowany z racji posiadanej
wiedzy i zasobów - zajmuje się realizacją
celów. Ochrona zdrowia psychicznego nie
jest bowiem możliwa bez ludzi, którzy
zajmują się nią zawodowo, a więc
psychiatrów,
psychoterapeutów
i
psychologów
oraz
ich
personelu
pomocniczego, oni zaś zrzeszeni są w
instytucjach ulokowanych poza organami
władzy publicznej, wymienionymi w ustawie.
Z tego punktu widzenia krytycznie należy
ocenić przewidziany w programie zamiar
ograniczenia kręgu podmiotów sprawujących
opiekę zdrowotną wyłącznie do CZP (do tego
sprowadza się wszak treść Rozdziału 3
Programu) - utworzy się bowiem w ten
sposób dodatkowe ogniwo administracyjne,
całkowicie zbędne z punktu widzenia
pacjentów, których dobro jest przecież
najwyższym imperatywem. Co więcej,
tworzenie takich instytucji i przypisywanie im
zadań, jakie obecnie wykonują podmioty
lecznicze oraz inne podmioty (zwłaszcza
163
dotyczy to psychologii i psychoterapii) łatwo
może doprowadzić do wyeliminowania z
rynku sporej części podmiotów, jakie obecnie
skutecznie na nim działają. Wszystkie lub
niemal wszystkie środki publiczne na ochronę
zdrowia psychicznego zostaną bowiem
powierzone CZP i w jego ramach
wydatkowane, co zawęzi krąg podmiotów,
mogących się o te środki ubiegać.
Uwaga nieuwzględniona – postulat jest sprzeczny z
ustaleniami prac zespołu ekspertów i opinią
większości środowisk ochrony zdrowia psychicznego.
W rozdziale 4 projektu mowa jedynie o
zmianie podejścia do psychiatrii i o rozwoju
opieki psychiatrycznej, nie do psychoterapii,
nie
wspomniano
o
kształceniu
psychoterapeutów (choć jest mowa o
kształceniu psychologów klinicznych i
pielęgniarek) zaś w części zawierającej
charakterystykę aktualnego stanu opieki
psychiatrycznej
w ogóle nie ujęto
psychoterapeutów, skupiając się na psychiatrii
jako takiej. Tymczasem bez uwzględnienia
psychoterapii (psychoterapii indywidualnej,
psychoterapii par, psychoterapii rodzinnej i
psychoterapii grupowej) i psychologii nie
może być mowy o skutecznej ochronie
zdrowia psychicznego.
Błędem jest klasyfikowanie psychoterapii
wyłącznie jako działania „pierwszego
kontaktu" (w takim charakterze program
wymienia psychoterapię - w rozdziale 4 ust. 4
pkt 7, jako element działalności lekarzy
pierwszego kontaktu). Takie podejście
pomija oczywisty fakt, że psychoterapia jest
w stanie rozwiązać problemy pacjentów nie
164
tylko i nie przede wszystkim bez potrzeby
stosowania wobec nich psychiatrii, ale
niejednokrotnie stanowi dla psychiatrii
alternatywę (relacja psychoterapii do
psychiatrii nie jest więc relacją analogiczną
do relacji „lekarz pierwszego kontaktu lekarz specjalista", jak błędnie zakłada się w
omawianej części programu). Z tej właśnie
przyczyny obserwuje się tak intensywny
rozwój psychoterapii w ostatnich dekadach;
żaden realny program ochrony zdrowia
psychicznego nie powinien od tej
okoliczności abstrahować i powinien
zakładać
równorzędne
stosowanie
psychoterapii i psychiatrii.
W połączeniu z wyżej wskazanym
ograniczeniem programu wyłącznie do
działalności CZP - efektem działania
programu będzie ograniczenie środków
publicznych, przeznaczanych na świadczenia
w zakresie psychoterapii i pomocy
psychologicznej, a wskutek tego pozbawienie
większości obywateli dostępu do tych
świadczeń (skorzystają z nich jedynie ci,
którzy mogą sobie pozwolić na samodzielne
pokrycie kosztów). Ów negatywny skutek w
ogóle nie był brany pod uwagę przy
opracowywaniu programu 6.
czym świadczy brak stosownych
adnotacji w zestawieniu tabelarycznym
uzasadnienia programu (skutki finansowe,
wpływ na podmioty działające na rynku).
Skutkiem tego będzie naruszenie ustawy
7.
nieosiągnięcie celu programu -
165
mianowicie ograniczenie dostępu do opieki i
uczynienie tej opieki jednostronną, miast
opisanej w ustawie opieki powszechnie
dostępnej i wszechstronnej. Dojdzie przy tym
do poważnego naruszenia praw pacjentów.
W tym stanie rzeczy Polskie Towarzystwo
Psychoterapii Gestalt opiniuje program
negatywnie, wnosząc o:
objęcie programem również psychoterapii,
zorganizowanie
psychoterapii
poza
strukturami CZP na zasadzie powszechnej
dostępności, jako świadczenia finansowanego
ze środków publicznych na podstawie
odnośnych przepisów,
umieszczenie psychoterapii na równi z
psychiatrią
jako
przedmiotu
działań
popularyzatorskich,
edukacyjnych
i
szkoleniowych przewidzianych programem.
Polska
Psychoterapii
Rady
Uwaga nieuwzględniona – w ocenie projektodawcy
elastyczne podejście do form opieki, które mogą być
udzielane w ramach CZP.
Jw.
+
Program pomija całkowicie psychoterapię
rodzinną (nie została wymieniona w zakresie
działań CZP) mimo iż jest to podejście
szeroko i z powodzeniem stosowane.
Świadczy to o braku orientacji Autorów
projektu w dziedzinie psychoterapii - taki
wniosek potwierdzony jest i tym, że w
rozdziale 4 projektu mowa jedynie o zmianie
podejścia do psychiatrii i o rozwoju opieki
psychiatrycznej, nie do psychoterapii, nie
wspomniano o kształceniu psychoterapeutów
(choć jest mowa o kształceniu psychologów
166
klinicznych i pielęgniarek) zaś w części
zawierającej charakterystykę aktualnego
stanu opieki psychiatrycznej w ogóle nie ujęto
psychoterapeutów, skupiając się na psychiatrii
jako takiej. Tymczasem bez uwzględnienia
psychoterapii (psychoterapii indywidualnej,
psychoterapii par, psychoterapii rodzinnej i
psychoterapii grupowej) i psychologii nie
może być mowy o skutecznej ochronie
zdrowia psychicznego
167










