KOMPLEKSOWY
SYSTEM
OPIEKI
MEDYCZNEJ
Medicover radzi:
Jak radzić sobie
z astmą oskrzelową?
Opracowanie:
prof. dr hab. med. Rafał Pawliczak
Astma oskrzelowa to choroba, która niesie
ze sobą wiele uciążliwych objawów. Nie jest jednak
tak, że uniemożliwia normalne funkcjonowanie.
Można sobie z nią radzić!
Z naszym poradnikiem będzie Ci łatwiej
kontrolować przebieg choroby.
Wystarczy tylko ściśle przestrzegać zaleceń!
Nie daj się astmie!
Z Medicover będzie Ci dużo łatwiej!
Co sądzisz o poradnikach z serii Medicover radzi?
Czekamy na Twoją opinię pod adresem
[email protected]
2
SPIS TREŚCI:
O astmie oskrzelowej
4
Rozpoznanie
7
Leczenie astmy
9
Styl życia pacjenta chorego na astmę 14
Choroba a aktywność zawodowa
18
Jak radzić sobie z astmą oskrzelową?
3
O astmie oskrzelowej
Astma oskrzelowa jest przewlekłą chorobą zapalną dróg oddechowych. Proces zapalny dotyczy oskrzeli i oskrzelików i nie jest
zakaźny. Astmą nie można się zarazić.
Zapalenie występujące w oskrzelach powoduje zjawisko nadreaktywności oskrzeli. Oskrzela osób chorych na astmę oskrzelową
łatwiej reagują skurczem na bodźce z otoczenia. Kiedy oskrzela
kurczą się, słychać świsty podczas oddychania – jeden z najczęstszych objawów astmy. Zwykle wtedy także pacjent odczuwa
duszność, trudności w oddychaniu, czy ucisk w klatce piersiowej.
Skąd bierze się astma?
Wydaje się, że duże znaczenie mają tu czynniki genetyczne.
U osób z predyspozycją genetyczną zanieczyszczenie środowiska
(duże miasta), uczulenie na alergeny wziewne (pyłki drzew, traw,
chwastów, pleśnie, roztocza i zwierzęta domowe), alergiczny
nieżyt nosa, mogą powodować nasilenie procesu zapalnego doprowadzając do rozwinięcia się astmy oskrzelowej.
U kogo może występować astma oskrzelowa?
Astma występuje zarówno u dorosłych, jak i młodzieży i dzieci.
Występuje tak samo często u kobiet, jak i u mężczyzn. Na astmę częściej chorują dzieci nie mające rodzeństwa, mieszkające
4
w dużych miastach, wychowujące się w „sterylnych” warunkach,
które nie chodziły do żłobka lub przedszkola.
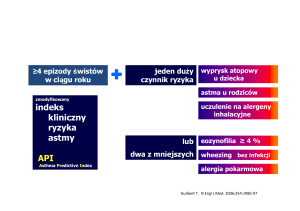
Jakie są czynniki ryzyka astmy?
• Najważniejszym czynnikiem ryzyka jest nieżyt nosa. U pacjentów chorujących na alergiczny nieżyt nosa astma występuje
3-5 razy częściej. Dotyczy to zarówno pacjentów chorujących
na okresowy nieżyt nosa (np. związany z uczuleniem na pyłki
traw), jak i pacjentów, którzy chorują na przewlekły nieżyt nosa
(związany np. z uczuleniem na roztocza czy alergeny zwierząt
domowych).
Ważne jest więc, by każdy pacjent chorujący na nieżyt nosa,
szczególnie na ciężki i przewlekły, był diagnozowany w kierunku
astmy oskrzelowej.
• Mama lub tata chorujący na astmę.
Astma ma podłoże genetyczne. Nie wiadomo jednak jaki jest
sposób dziedziczenia tej choroby, dlatego też trudno ocenić
ryzyko dziedziczenia astmy.
• Uczulenie (atopia).
Uczulenie na alergeny inhalacyjne, szczególnie uczulenie
na alergen kota oraz roztocze, zwiększa prawie dwukrotnie
ryzyko astmy. Dlatego też pacjenci, którzy są uczuleni na te
alergeny, powinni zwracać szczególną uwagę na dolegliwości ze
strony układu oddechowego.
• Wykonywanie niektórych zawodów.
Praca w przemyśle piekarskim i cukierniczym, a także praca
związana z gryzoniami (myszami i szczurami) niesie ze sobą
ryzyko zachorowania na astmę zawodową.
Jak radzić sobie z astmą oskrzelową?
5
Kiedy podejrzewać astmę oskrzelową?
Najbardziej charakterystyczną cechą astmy jest napadowe występowanie dolegliwości takich jak duszność, ucisk w klatce piersiowej
oraz kaszel. Objawy te prawie zawsze występują nagle, często
podczas wysiłku fizycznego, emocji, stresu. Często dolegliwości
pojawiają się w obecności intensywnych zapachów (np. perfum
i kosmetyków), dymu papierosowego, przemysłowych i miejskich
zanieczyszczeń powietrza. U niektórych chorych zimne i suche
powietrze, a także wiatr może wywoływać dolegliwości. Inne osoby mogą reagować w podobny sposób na dużą wilgotność powietrza.
Kolejnym objawem astmy są świsty, występujące podczas oddychania. Świszczący oddech jest zawsze niepokojącym objawem
i zjawisko to może mieć wiele przyczyn. Świsty pojawiające się
napadowo, podczas wysiłku fizycznego lub w innych sytuacjach,
np. podczas kontaktu z kotem, czy podczas snu nad ranem mogą
wskazywać na astmę oskrzelową. Świsty pacjenci opisują czasem
jako zjawisko bulgotania albo gwizdu. Świsty związane z astmą
zawsze występują w fazie wydechu.
Napadowa duszność nie zawsze jest łatwa do opisania przez pacjenta. Często pacjenci mówią raczej o uczuciu braku powietrza,
konieczności otworzenia okna, ucisku w klatce piersiowej, niemożności nabrania powietrza.
Kaszel może mieć bardzo wiele przyczyn. Kaszel przewlekły,
suchy, występujący napadowo może być jednym z objawów astmy oskrzelowej. Szczególnie charakterystyczny jest kaszel występujący podczas wysiłku fizycznego lub zaraz po nim. Istnieje nawet
wariant kaszlowy astmy nazywany niekiedy zespołem Corrao,
w którym kaszel jest jedynym objawem choroby.
Zmniejszona tolerancja wysiłku także bywa objawem astmy
oskrzelowej. Okresowo występujące ograniczenie możliwości
wykonania wysiłku fizycznego w związku z pojawiającą się dusznością, brakiem powietrza czy kaszlem często bywa jednym z objawów astmy.
6
Rozpoznanie
Do rozpoznania astmy w wielu przypadkach wystarczą informacje zebrane od pacjenta podczas wizyty (wywiad lekarski) oraz
badanie przedmiotowe. Jest jednak bardzo prawdopodobne,
że lekarz w celu ustalenia rozpoznania skieruje pacjenta na dodatkowe badania.
W wielu przypadkach będą to:
• spirometria, czyli badanie czynności oddychania,
• testy skórne skaryfikacyjne,
• zdjęcie rentgenowskie klatki piersiowej,
• próba prowokacyjna z metacholiną.
Spirometria
Spirometria jest badaniem umożliwiającym ocenę parametrów
przepływu powietrza przez oskrzela oraz pojemności płuc. Badanie polega na oddychaniu przez specjalny ustnik zawierający
czujnik przepływu połączony z komputerem analizującym dane.
Jest to proste, niebolesne i niekłopotliwe badanie, które jest w
stanie wykonać prawie każdy dorosły, a także większość dzieci po
4 roku życia.
Przed badaniem zwykle lekarz informuje pacjenta czy i na jak długo powinien on przestać stosować leki rozszerzające oskrzela.
W przypadku leków takich jak Salbutamol (Ventolin), zwanych
krótkodziałającymi betamimetykami, leków tych nie powinno się
Jak radzić sobie z astmą oskrzelową?
7
stosować na 4 godziny przed badaniem. W przypadku leków takich jak formoterol czy salmeterol, leków tych nie powinno się
stosować na 24 godziny przed spirometrią. Lekarz uprzedza o
tym pacjenta kierując go na badanie.
Podczas wykonywania spirometrii konieczna jest współpraca
pacjenta z osobą wykonującą badanie. Najtrudniejszym momentem jest konieczność wykonywania sekwencji: wydech, wdech,
gwałtowny jak najsilniejszy i jak najdłuższy wydech, wdech.
Aby wyniki spirometrii można było uznać za ważne, konieczne
jest wykonanie co najmniej trzech takich badań, z których dwa
będą miały zbliżone wyniki. Osoba wykonująca badanie zachęca pacjenta do wykonania w/w manewrów. Po badaniu pacjent
może czuć się zmęczony.
Badanie spirometryczne wykonujemy aby ocenić przepływ powietrza przez oskrzela. U osób zdrowych przepływy te zawierają
się zwykle pomiędzy 80 a 120 % wartości należnych. Pacjenci
chorzy na astmę zwykle mają parametry oddechowe poniżej tych
wartości. Czasami lekarz zleca wykonanie tzw. próby rozkurczowej. Badanie to polega na wykonaniu spirometrii przed i 15-30
minut po przyjęciu leku rozkurczającego oskrzela. Gdy parametry
wentylacyjne zwiększą się o co najmniej 15 % – próba ta jest
dodatnia, a rozpoznanie astmy oskrzelowej jest prawie pewne. U
znacznej części pacjentów chorych na astmę wynik tego badania
jest jednak ujemny.
Niekiedy u pacjentów należy wykonać badanie nadreaktywności
oskrzeli, czyli próbę z metacholiną lub histaminą. Obie substancje
kurczą oskrzela w niższym stężeniu u pacjentów chorych na astmę niż u zdrowych. Badanie polega na wziewnym podaniu metacholiny lub histaminy z nebulizatora i wykonywaniu spirometrii po
podaniu każdego stężenia. Gdy spadek przepływu w oskrzelach
wyniesie 20%, badanie jest zakończone, a pacjent otrzymuje lek
rozkurczający oskrzela. To badanie wykonuje się tylko w przypadkach wątpliwości diagnostycznych.
8
Testy skórne skaryfikacyjne
Badanie polega na ustaleniu na jakie alergeny pacjent jest uczulony. Polega na nakropleniu na powierzchnię skóry przedramion
roztworów alergenów, a następnie delikatnym nakłuciu naskórka
specjalnymi sztylecikami. Alergeny wnikają pod naskórek, łączą
się z obecnymi u pacjenta przeciwciałami IgE, co powoduje
degranulację komórek tucznych. Histamina i inne substancje
wydostające się z komórek tucznych są odpowiedzialne za powstanie w miejscu dostania się alergenu bąbla i rumienia. Jeśli średnica
bąbla przekracza 3 mm, test taki jest dodatni – a pacjent uczulony
na dany alergen. Testy są dowodem na to, że u pacjenta znajdują
się przeciwciała IgE przeciwko danemu alergenowi.
Niekiedy zamiast testów wykonuje się ocenę stężenia IgE we krwi
pacjenta, tzw. pomiar stężenia IgE alergenowo-swoistych.
Oczywiście samo zjawisko występowania IgE skierowanych przeciwko alergenom, czyli bycie uczulonym, nie dowodzi przyczyny
choroby. Niektóre osoby zdrowe są uczulone na prawie wszystkie alergeny. Konieczne jest wykazanie związku między uczuleniem na alergeny, ekspozycją na niektóre z nich i występowaniem
objawów klinicznych.
Leczenie astmy
Celem leczenia astmy jest uzyskanie takiej kontroli procesu zapalnego w oskrzelach, aby pacjent nie miał żadnych objawów,
Jak radzić sobie z astmą oskrzelową?
9
mógł wydajnie pracować, uczyć się, prowadzić aktywne życie i
uprawiać sport. Aby osiągnąć ten cel konieczne jest systematyczne
przyjmowanie leków.
Astma oskrzelowa jest chorobą przewlekłą, która wymaga stałego
przyjmowania leków przeciwzapalnych. Oprócz leków przeciwzapalnych stosuje się leki rozkurczające oskrzela – betamimetyki.
Większość leków stosowanych w leczeniu astmy to leki wziewne
w różnych typach inhalatorów:
• inhalatory proszkowe – lek w postaci proszku dostaje się
do oskrzeli pacjenta podczas silnego wdechu,
• inhalatory ciśnieniowe – lek podawany jest w zawiesinie gazu
nośnikowego (spray).
Często pacjent stosuje więcej niż jeden inhalator. Ponieważ
od poprawnego stosowania inhalatora zależy skuteczność leku,
należy zapoznać się z instrukcją producenta, a w razie wątpliwości
przynieść lek na wizytę lekarską. Lekarz lub pielęgniarka chętnie
przeszkolą pacjenta w przyjmowaniu leku wziewnego.
Do leków przeciwzapalnych stosowanych w leczeniu astmy
należą:
• glikokortykosteroidy wziewne,
• leki antyleukotrienowe.
Leki rozkurczające oskrzela to:
• krótkodziałajace betamimetyki,
• długodziałające betamimetyki,
• leki antycholinergiczne.
Glikokortykosteroidy wziewne
Są lekami o najszerszym spektrum działania przeciwzapalnego.
Zwykle są przyjmowane raz lub dwa razy dziennie. Leczą zapalenie toczące się w drogach oddechowych. Leki te pozwalają pa-
10
cjentom chorym na astmę żyć tak samo aktywnie jak osoby zdrowe. Najczęściej są stosowane przewlekle. Leki te stosowane są w
bardzo różnych dawkach wyrażonych w mikrogramach. Dlatego
też należy zwrócić uwagę na dawkę leku i liczbę wziewów dziennie.Powszechnie znane działania niepożądane związane ze stosowaniem steroidów doustnych nie występują podczas stosowania
tych leków w postaci wziewnej. Glikokortykosteroidy wziewne
stosowane zgodnie z zaleceniami lekarza i pod jego kontrolą są
bezpieczne i mają niewiele działań niepożądanych. Do najczęstszych należą:
• chrypka,
• suchość w jamie ustnej,
• ból gardła,
• uczucie podrażnienia gardła,
• bezgłos,
• grzybica jamy ustnej (przy stosowaniu bardzo dużych dawek).
Najczęściej stosowane glikokortykosteroidy wziewne są tak bezpieczne, że ich działania niepożądane występują bardzo rzadko.
Stosowanie tych leków nie zwiększa ryzyka zachorowania na
infekcje układu oddechowego. Należy pamiętać, że glikokortykosteroidy nie służą do doraźnego zwalczania duszności.
W sytuacji zaostrzenia objawów astmy zachodzi niekiedy konieczność podawania steroidów doustnych przez kilka dni. Taka krótka terapia zwykle nie niesie ze sobą ryzyka wystąpienia działań
niepożądanych.
Alternatywnym sposobem postępowania w zaostrzeniu jest stosowanie nebulizacji, czyli podanie leku w roztworze z urządzenia
zwanego nebulizatorem. Lek taki jest podawany razem ze strumieniem powietrza. Dociera on wtedy do najdrobniejszych oskrzeli
i oskrzelików.
Jak radzić sobie z astmą oskrzelową?
11
Leki antyleukotrienowe
To jedna z najnowszych generacji leków przeciwastmatycznych.
Leki te są przyjmowane w tabletkach. Mają one, podobnie jak
glikokortykosteroidy, działanie przeciwzapalne – hamują działanie leukotrienów, substancji o działaniu prozapalnym w astmie.
Uzupełniają one działanie glikokortykosteroidów. W niektórych
sytuacjach i u niektórych pacjentów – u dzieci oraz u pacjentów
z bardzo lekką astmą – mogą być niekiedy stosowane samodzielnie.
Leki te, ponieważ są przyjmowane w tabletkach, są także zalecane
do leczenia nieżytu nosa. Leki te najskuteczniej chronią przed objawami astmy podczas wysiłku fizycznego. Zmniejszają także częstość wirusowych zaostrzeń astmy. Leki antyleukotrienowe mają
bardzo wysoki profil bezpieczeństwa i prawie w ogóle nie wywołują działań niepożądanych. Do najczęstszych z nich należą:
• bóle głowy,
• nudności,
• biegunka.
Leki antyleukotrienowe nie służą do leczenia napadu duszności.
Krótkodziałające betamimetyki
To grupa leków, które każdy z chorych na astmę powinien mieć
w zasięgu ręki, bez względu na to jakie inne leki przeciwastmatyczne zażywa. Leki te służą do znoszenia skurczu oskrzeli i są
stosowane wyłącznie doraźnie („w razie duszności”). Nie wolno
ich nadużywać ani stosować w regularnych odstępach czasu bez
potrzeby. Ich działanie trwa ok. 4-6 godzin. Leki te stosowane są
wziewnie. Nie leczą astmy, nie wpływają na zapalenie, jedynie rozkurczają oskrzela. Jeśli astma jest dobrze kontrolowana, ich zużycie
w ciągu tygodnia nie przekracza 1-2 wziewów. Jeśli pacjent musi
z powodu powtarzających się ataków duszności stosować więcej niż 4 wziewy na dobę, powinien pilnie zwrócić się do lekarza
– prawdopodobnie ma aktualnie zaostrzenie astmy wymagające
zwiększenia leczenia przeciwzapalnego.
12
Krótkodziałające betamimetyki mają szereg nieprzyjemnych działań niepożądanych, które nie są groźne. Po zażyciu leku może pojawiać się kołatanie serca, pocenie, drżenie mięśniowe, ból głowy,
nudności, irytacja, bezsenność, wzrost ciśnienia tętniczego, niepokój. Te najczęstsze objawy są związane z mechanizmem działania
leków i zwykle szybko przemijają.
Długodziałające betamimetyki
Jest to nowa generacja leków rozkurczających oskrzela. Są to leki
stosowane wziewnie. Leki te charakteryzują się długim, wynoszącym około 12 godzin czasem działania. Leki te nie powinny być
stosowane bez wziewnych glikokortykosteroidów. Ich działania
niepożądane są zbliżone do krótkodziałających betamimetyków,
są jednak znacznie rzadsze. Zwykle są przyjmowane regularnie
co 12 godzin.
Leki antycholinergiczne mają podobny mechanizm działania do
betamimetyków. Są stosowane rzadko.
Metyloksantyny
Jest to grupa leków rzadko stosowanych w leczeniu astmy oskrzelowej. Mają one działanie rozkurczające oskrzela i słabe działanie
przeciwzapalne. Są rzadko stosowane ze względu na liczne działania niepożądane takie jak bóle głowy, zawroty głowy, biegunki,
nudności, bezsenność, pobudzenie.
Leki przeciwhistaminowe i glikokortykosteroidy
donosowe
Leki te stosowane są pomocniczo u pacjentów chorujących na
astmę. Leki te nie leczą astmy, a stosowane są w leczeniu nieżytu nosa, który występuje u około 90% pacjentów chorych na
astmę.
Jak radzić sobie z astmą oskrzelową?
13
Immunoterapia alergenowa (odczulanie)
Odczulanie jest leczeniem prowadzącym do zmniejszenia wytwarzania przeciwciał IgE skierowanych przeciwko alergenom. Jest
postępowaniem modyfikującym przebieg nieżytu nosa i zmniejsza
prawdopodobieństwo pojawienia się astmy u pacjentów z alergicznym nieżytem nosa. U chorych na astmę jest metodą leczenia
nieżytu nosa, co poprawia kontrolę astmy. Może być stosowana
wyłącznie przez doświadczonego lekarza alergologa u wybranych
pacjentów z dobrze kontrolowaną astmą. Wymaga zachowania
szczególnej ostrożności.
Styl życia pacjenta chorego
na astmę
Astma oskrzelowa jest chorobą, która, jeśli jest dobrze kontrolowana, nie wpływa na jakość życia. Pacjent chory na astmę powinien uprawiać sport, z wysiłkiem o charakterze interwałowym. Do
takich sportów należy pływanie, jazda na rowerze, narciarstwo,
żeglarstwo, kajakarstwo, nordic walking, alpinizm, marszobiegi.
Wielu sportowców wyczynowych choruje na astmę i zdobywa
mimo choroby medale olimpijskie.
Należy bezwzględnie zaprzestać palenia tytoniu. W tej sprawie
warto zwrócić się do lekarza, który pomoże rzucić nałóg. Oprócz
tego należy unikać palenia biernego, które jest co najmniej tak
samo szkodliwe jak palenie czynne.
14
Otyłość pogarsza kontrolę astmy. Redukcja masy ciała pozwala
na uzyskanie lepszej kontroli choroby.
Jednym z ważniejszych elementów kontroli astmy jest unikanie
ekspozycji na alergeny wywołujące objawy. Nie zawsze jest to
możliwe, szczególnie przy uczuleniu na roztocze, ale warto o tym
pamiętać.
Astma a ciąża
Astma oskrzelowa nie jest przeciwwskazaniem do zajścia w ciążę.
Mamy do dyspozycji leki, które są całkowicie bezpieczne dla mamy
i dziecka. Większość pacjentek chorujących na astmę prawie nie
ma objawów choroby podczas ciąży. W tym czasie nie należy jednak rezygnować z regularnego przyjmowania leków i okresowej
kontroli. Podobnie kobiety karmiące piersią mogą brać leki, które
są bezpieczne dla dziecka i zapewniają skuteczną kontrolę choroby.
Warto zwrócić się do naszych lekarzy, którzy wyjaśnią wątpliwości
i przepiszą bezpieczne leki.
Monitorowanie przebiegu astmy
Celem leczenia astmy jest stan, w którym pacjent nie ma żadnych
objawów choroby, praktycznie nie stosuje krótkodziałających betamimetyków, nie budzi się w nocy z powodu duszności lub kaszlu,
może prowadzić aktywne życie, a rekreacyjne uprawianie sportu
nie powoduje objawów choroby oraz ma zbliżone do prawidłowych parametry wentylacyjne płuc – mierzone w badaniu spirometrycznym. Po uzyskaniu pełnej kontroli lekarz zwykle po trzech
miesiącach zmniejsza dawki stosowanych leków, tak aby choroba
była kontrolowana przy stosowaniu jak najmniejszej liczby leków,
w jak najmniejszych dawkach. Jeśli pojawiają się objawy, lekarz
zwykle zwiększa dawki leków. Warto nauczyć się obserwowania
objawów choroby i reakcji organizmu na leczenie, pozwala to
na samokontrolę choroby i na niewielkie modyfikacje leczenia
bez kontaktu z lekarzem. Warto przedyskutować ten problem z
naszymi lekarzami, którzy wskażą w jakim zakresie pacjent może
modyfikować leczenie bez kontroli lekarskiej.
Jak radzić sobie z astmą oskrzelową?
15
Nowoczesnym narzędziem do oceny kontroli astmy jest
reguła dwóch, prezentowana na końcu niniejszego poradnika. Pozwala ona na przybliżoną ocenę kontroli choroby
przez samego pacjenta.
Prostym parametrem pozwalającym dodatkowo ocenić poziom
kontroli astmy jest miernik szczytowego przepływu wydechowego (Peak-flow meter).
Urządzenie to można kupić w wielu aptekach. Pacjent chorujący
na astmę może rano i wieczorem (przed przyjęciem leków przeciwastmatycznych) zmierzyć szczytowy przepływ wydechowy
dmuchając silnie (tak jak zdmuchuje się świeczki na torcie urodzinowym) do urządzenia. Należy zapisać najwyższy z trzech pomiarów. Jeśli szczytowy przepływ wydechowy zmniejsza się o 20%
lub więcej od wartości najlepszej dla pacjenta, może wskazywać
to na zaostrzenie astmy. W takiej sytuacji należy zwrócić się do
lekarza, który prawdopodobnie zmieni leczenie.
Astma jest chorobą, w której występują zaostrzenia i remisje.
Ważnym elementem samokontroli jest rozpoznanie zbliżającego
się zaostrzenia. Przyczynami zaostrzeń są najczęściej:
• infekcja (bakteryjna lub wirusowa),
• ekspozycja na alergen,
16
• ekspozycja na zanieczyszczenia powietrza i dym tytoniowy,
• wysiłek fizyczny u pacjentów z niekontrolowaną chorobą,
• niektóre leki (m.in. aspiryna lub betablokery),
• nieprzyjmowanie leków przeciwastmatycznych.
Niekiedy zaostrzenia astmy mogą pojawiać się bez widocznej
przyczyny. Na zaostrzenie objawów astmy mogą wskazywać
następujące objawy:
• nasilenie objawów astmy (szczególnie kaszlu lub duszności),
• spadek szczytowego przepływu wydechowego,
• pogorszenie tolerancji wysiłku fizycznego,
• pojawienie się objawów astmy, które dotychczas
nie występowały.
W razie pojawienia się objawów sugerujących zaostrzenie astmy należy jak najszybciej zwrócić się do lekarza. Pacjenci z ciężką
postacią astmy powinni mieć plan postępowania w przypadku
zaostrzenia, przygotowany przez lekarza i przedyskutowany
z pacjentem.
Pacjent chorujący na astmę wymaga przewlekłego przyjmowania
leków. Wizyty kontrolne u pacjenta z dobrze kontrolowaną chorobą mogą odbywać się nie częściej niż raz na pół roku. U pacjentów z niestabilną astmą muszą one odbywać się tak często, jak jest
to potrzebne, a po uzyskaniu stabilizacji choroby już rzadziej.
Dzięki nowoczesnym lekom hospitalizacje z powodu astmy zdarzają się bardzo rzadko.
Jak radzić sobie z astmą oskrzelową?
17
Choroba a aktywność zawodowa
Astma oskrzelowa – jeśli jest dobrze kontrolowana, a pacjent systematycznie przyjmuje leki – nie wpływa na aktywność zawodową
Celem leczenia astmy jest uzyskanie takiego stanu zdrowia, który
umożliwia normalną aktywność życiową, w tym pracę.
Jeśli przyczyną astmy jest alergen występujący w środowisku pracy, zalecana jest zmiana charakteru pracy lub zawodu.
Nowoczesne leki przeciwastmatyczne nie wpływają na zdolność
pacjenta do pracy ani na prowadzenie samochodu. W razie wątpliwości lekarz wyjaśni ograniczenia związane ze stosowaniem
leków.
Warto wiedzieć:
Jeśli masz te objawy – możesz mieć astmę!
Napadowe uczucie braku powietrza
Niska tolerancja wysiłku fizycznego
Przewlekły kaszel
Kaszel podczas wysiłku
Świsty podczas oddychania
Uczucie ciężaru w klatce piersiowej
Częste „zapalenia oskrzeli”
Przeziębienia trwające dłużej niż 10 dni
18
Jeśli masz te objawy – możesz mieć astmę!
Przeziębienia „schodzące na oskrzela”
Najczęstsze czynniki wywołujące objawy astmy
Pyłki roślin
Alergeny zwierząt
Pleśnie
Zanieczyszczenia powietrza (kurz, pył)
Dym tytoniowy
Spaliny samochodowe
Emocje (strach, płacz, śmiech)
Wysiłek fizyczny (szczególnie w zimne dni)
Intensywne zapachy (perfumy, detergenty)
Infekcje
Pogoda (burza, zimne powietrze, wiatr)
Czy twoja astma jest dobrze kontrolowana? – Reguła DWÓCH
Czy używasz leków doraźnych częściej niż DWA razy
w tygodniu?
Czy budzisz się w nocy z powodu objawów astmy
częściej niż DWA razy w miesiącu?
Czy potrzebujesz recepty na leki doraźne częściej niż
DWA razy w roku?
Jeśli odpowiesz twierdząco na co najmniej jedno z tych pytań,
powinieneś zwrócić się do lekarza – twoja astma może nie być
dobrze kontrolowana!
Co jest najważniejsze?
Astmy nie wolno ignorować.
Leki przeciwastmatyczne należy przyjmować regularnie.
Jeśli objawy nasilają się – zwróć się po pomoc do lekarza!
Jak radzić sobie z astmą oskrzelową?
19
Poznań
Malta - ul. Arcybiskupa Antoniego Baraniaka 88
1 96 77
0 411 95 96