DEPRESJA – Dominika Karaś, Maria Kłym – notatki do prezentacji
Dla tych, którzy błąkali się po ciemnych borach depresji i znają jej niewysłowioną,
agonalną naturę, ich powrót z otchłani jest jak droga poety, wspinającego się krok po kroku z
czarnych czeluści piekieł, aby w końcu wydostać się na „jasny świat”, gdzie każdy, kto
powrócił do zdrowia, prawie zawsze odzyskuje wewnętrzną równowagę i zdolność do
odczuwania radości William Styron, Dotyk ciemności: kronika obłędu
Emil Kraepelin: Nastrój zdominowany jest czasem przez przemożne wewnętrzne
przygnębienie i ponurą beznadziejność, a czasem bardziej przez nieokreślony lęk i niepokój.
Pacjent czuje ciężar na sercu, nic nie jest w stanie na dłużej go zainteresować ani zapewnić
mu przyjemności.
Człowiek taki czuje się samotny i w jakiś niemożliwy do opisania sposób nieszczęśliwy, tak
jakby był „stworzeniem wydziedziczonym z własnego losu”, jest sceptyczny wobec Boga,
cechuje go pewna bierna rezygnacja, która wyklucza wszelkie pocieszenie i najmniejszy
promień światła. Z trudem wegetuje, żyjąc z dnia na dzień. Wszystko stało się dla niego
przykre, wszystko go męczy – towarzystwo, muzyka, podróże, praca zawodowa. Widzi tylko
ciemną stronę wszelkich spraw oraz trudności na każdym kroku: ludzie wokół nie są tacy
dobrzy i bezinteresowni, jak mu się wydawało; spotyka go jedno rozczarowanie za drugim.
Życie jawi mu się jako bezsensowne, myśli, że jest zupełnie niepotrzebny na świecie, nie może
się już powstrzymać, pojawia się myśl, by odebrać sobie życie, choć nie wie dlaczego. Ma
wrażenie, że coś w nim pękło.
Aspekty depresji:
Doświadczenie bolesne dla człowieka
Doświadczenie niezrozumiałe dla innych ludzi
Brak społecznego przyzwolenia na depresję.
Ad. 1 Doświadczenie niezwykle bolesne dla człowieka
Ad. 2 Niezrozumiałe dla innych (np. gdy matka odczuwa nieopanowane przygnębienie po
narodzinach upragnionego dziecka, gdy pracownik popada w depresję, kiedy wreszcie zdobył
awans).
Ad 3. W zachodniej kulturze zostaliśmy wychowani w przekonaniu, że człowiek potrafi
panować nad swoimi nastrojami. Nie ma społecznego przyzwolenia na depresję. Ludzie są
zdziwieni, gdy ktoś bliski nie potrafi otrząsnąć się, wziąć się w garść, tak jakby ten człowiek
celowo i przewrotnie trzymał się nierozsądnych myśli i nastrojów.
Klasyfikacja ICD-10
F30-F39 – zaburzenia nastroju (afektywne)
Kod
Nazwa choroby
F30
Epizod maniakalny
F30.0
Hipomania
F30.1
Mania bez objawów psychotycznych
F30.2
Mania z objawami psychotycznymi
F30.8
Inne epizody maniakalne
F30.9
F31
Epizod maniakalny nieokreślony
Zaburzenia afektywne dwubiegunowe
F31.0
Zaburzenie afektywne dwubiegunowe, obecnie - epizod hipomanii
F31.1
Zaburzenie afektywne dwubiegunowe, obecnie - epizod maniakalny bez objawów psychotycznych
F31.2
Zaburzenie afektywne dwubiegunowe, obecnie - epizod maniakalny z objawami psychotycznymi
F31.3
Zaburzenie afektywne dwubiegunowe, obecnie - epizod depresji o łagodnym lub umiarkowanym nasileniu
F31.4
Zaburzenie afektywne dwubiegunowe, obecnie - epizod ciężkiej depresji bez objawów psychotycznych
F31.5
Zaburzenie afektywne dwubiegunowe, obecnie - epizod ciężkiej depresji z objawami psychotycznymi
F31.6
Zaburzenie afektywne dwubiegunowe, obecnie - epizod mieszany
F31.7
Zaburzenie afektywne dwubiegunowe, obecnie - remisja
F31.8
Inne zaburzenia afektywne dwubiegunowe
F31.9
Zaburzenia afektywne dwubiegunowe, nie określone
F32
Epizod depresyjny
F32.0
Epizod depresji łagodny
F32.1
Epizod depresji umiarkowany
F32.2
Epizod depresji ciężki, bez objawów psychotycznych
F32.3
Epizod ciężkiej depresji z objawami psychotycznymi
F32.8
Inne epizody depresyjne
F32.9
F33
Epizod depresyjny, nieokreślony
Zaburzenia depresyjne nawracające
F33.0
Zaburzenie depresyjne nawracające, obecnie - epizod depresyjny łagodny
F33.1
Zaburzenie depresyjne nawracające, obecnie - epizod depresyjny umiarkowany
F33.2
Zaburzenie depresyjne nawracające, obecnie - epizod depresji ciężkiej bez objawów psychotycznych
F33.3
Zaburzenie depresyjne nawracające, obecnie - ciężka depresja z objawami psychotycznymi
F33.4
Zaburzenie depresyjne nawracające, obecnie - stan remisji
F33.8
Inne nawracające zaburzenia depresyjne
F33.9
F34
Nawracające zaburzenia depresyjne, nieokreślone
Uporczywe zaburzenia nastroju (afektywne)
F34.0
Cyklotymia
F34.1
Dystymia
F34.8
Inne uporczywe zaburzenia nastroju (afektywne)
F34.9
F38
Uporczywe zaburzenia nastroju (afektywne), nie określone
Inne zaburzenia nastroju (afektywne)
F38.0
Inne występujące pojedynczo zaburzenia nastroju (afektywne)
F38.1
Inne nawracające zaburzenia nastroju (afektywne)
F38.8
Inne określone zaburzenia nastroju (afektywne)
F39
Zaburzenia nastroju (afektywne), nie określone
Epizod depresyjny
1.
2.
Czas trwania: co najmniej dwa tygodnie
Objawy psychopatologiczne
A. Co najmniej dwa z następujących:
Nastrój obniżony w stopniu wyraźnie nieprawidłowym dla danej osoby, utrzymujący się przez większość
dnia i prawie każdego dnia, w zasadzie nie podlegający wpływowi wydarzeń zewnętrznych i utrzymujący
się przez co najmniej 2 tygodnie
Utrata zainteresowań lub zadowolenia w zakresie aktywności, które zwykle sprawiają przyjemność
Zmniejszona energia lub zwiększona męczliwość
B.
Dodatkowe objawy:
Spadek zaufania i szacunku do siebie
Nieracjonalne poczucie wyrzutów sumienia lub nadmiernej a nieuzasadnionej winy
Nawracające myśli o śmierci lub samobójstwie, albo jakiekolwiek zachowania samobójcze
Skargi na zmniejszoną zdolność myślenia lub skupiania się albo jej przejawy, takie jak niezdecydowanie lub
wahanie się
Zmiany w zakresie aktywności psychoruchowej w postaci pobudzenia lub zahamowania
Zaburzenia snu wszelkiego typu
Zmiany łaknienia wraz z odpowiednią utratą wagi
Wg klasyfikacji DSM-IV:
I.
II.
Co najmniej pięć spośród niżej wymienionych objawów występuje niemal codziennie przez okres dwóch tygodni,
zmieniając dotychczasowe funkcjonowanie człowieka; jednym z głównych objawów jest albo (1) depresyjny
nastrój, albo (2) utrata zainteresowań lub przyjemności:
1. depresyjny nastrój lub rozdrażnienie utrzymujące się przez większość dnia
2. istotnie zmniejszone zainteresowanie lub obniżenie przyjemności we wszystkich lub prawie wszystkich
codziennych działaniach
3. znaczny spadek wagi pomimo braku diety lub przyrost wagi oraz wzrost lub spadek apetytu
4. bezsenność lub nadmierna senność
5. pobudzenie psychomotoryczne lub zahamowanie psychoruchowe
6. zmęczenie lub brak energii
7. poczucie braku własnej wartości lub nadmiernej, często nieadekwatnej winy
8. zmniejszona zdolność myślenia lub koncentracji uwagi, niezdecydowanie
9. powracające myśli o śmierci, powracające myśli samobójcze, plany samobójcze
Zespół objawów nie spełnia kryteriów rozpoznawania stanów mieszanych
III.
Symptomy powodują istotny w sensie klinicznym stres lub nieprzystosowanie społeczne, niemożność sprostania
zwykłym obowiązkom lub inne trudności w ważnych obszarach funkcjonowania.
IV.
Objawy nie są spowodowane działaniem substancji chemicznych (leki, narkotyki), ani ogólnym stanem zdrowia
(np. nadczynność tarczycy)
V.
Zaburzenie nie jest naturalną reakcją na stratę bliskiej osoby (naturalna do ok. 2 miesięcy po śmierci)
Co to jest depresja?
Potocznie: obniżenie nastroju, przygnębienie, smutek, itp.
W znaczeniu klinicznym: określenie zespołu objawów psychopatologicznych, wśród
których zasadniczym jest długotrwałe, stale utrzymujące się przygnębienie. Często
towarzyszy mu obniżenie zdolności przeżywania przyjemności, negatywny wzorzec
myślenia (pesymizm), obniżenie aktywności życiowej, zaburzenia popędów i
czynności wegetatywnych.
Dodatek: Terminu depresja na co dzień używamy do nazywania wielu doświadczeń,
poczynając od ledwie zauważalnego, przejściowego obniżenia nastroju, aż do zaburzeń
niezwykle głębokich i zagrażających życiu.
Epidemiologia
Depresja jest chorobą bardzo często występującą
Roczna zachorowalność: 3% populacji
Tylko 57% osób z depresją szuka pomocy lekarskiej.
Częściej chorują kobiety.
Podziały depresji:
1. Endogenne i reaktywne (psychogenne)
2. Pierwotne i wtórne
3. Występujące w przebiegu zaburzeń jedno- lub dwubiegunowych
Depresja endogenna:
Nie jest wywołana czynnikami psychologicznymi
Etiologia ma charakter ściśle biologiczny
Obecnie: podkreśla się, że czynniki biologiczne odgrywają również dużą rolę w depresji
endogennej.
Depresja wtórna: w wyniku (i w przebiegu) innego schorzenia
PRZYCZYNY
Rola czynników genetycznych
Układy neuroprzekaźnikowe ośrodkowego układu nerwowego
Zaburzenia hormonalne
Organiczne uszkodzenia ośrodkowego układu nerwowego
Dysregulacja rytmu okołodobowego
Czynniki psychodynamiczne
Dysfunkcjonalne schematy poznawcze
Stresujące wydarzenia życiowe
Rola czynników genetycznych: jest
Układy neuroprzekaźnikowe ośrodkowego układu nerwowego:
Deficyt w układzie serotoninergicznym
Układy katecholaminergiczne
Dysfunkcja układu noradrenergicznego (dwubiegunowa choroba afektywna)
Zaburzenia hormonalne:
Częste podłoże wtórnych zespołów depresyjnych (np. niedoczynność tarczycy,
choroby nadnerczy)
Występują również w pierwotnych zespołach depresyjnych: dotyczą osi: podwzgórzeprzysadka-nadnercza (zwiększona sekrecja kortyzolu – zwiększone wydzielanie) oraz
podwzgórze-przysadka-tarczyca
Organiczne uszkodzenia ośrodkowego układu nerwowego:
Uszkodzenia i zaburzenia funkcji płatów czołowych, skroniowych i jądra ogoniastego
– osłabienie metabolizmu w tych regionach widoczne w metodach
neuroobrazowania
Dysregulacja rytmu okołodobowego:
Z faktu występowania w depresji problemów ze snem oraz wyraźnie obniżonego nastroju
rano, niektórzy wysuwają wniosek, że to właśnie zaburzenia rytmu okołodobowego mogą
być przyczyną, a nie skutkiem depresji.
Czynniki psychodynamiczne
Można rozpatrywać depresję jako zaburzenie systemu samooceny w wyniku
reaktywacji zinternalizowanych nieprawidłowych związków interpersonalnych z
okresu dzieciństwa.
Frustracja potrzeb w okresie dzieciństwa – zachwianie samooceny
Triada poznawcza
Poznawczy model depresji – Beck:
Depresyjna triada poznawcza: negatywny obraz siebie, świata i przyszłości
Depresyjne stereotypy poznawcze, powstałe z negatywnych doświadczeń
Błędy myślenia (arbitralność wnioskowania, selektywność uwagi, skłonność do
nadmiernego uogólniania wniosków, skłonność do nadmiernego powiększania lub
pomniejszania znaczenia faktów, tendencja do odnoszenie wydarzeń zewnętrznych
do siebie.
Negatywne procesy poznawcze, myśli o porażce, samokrytycyzm i brak nadziei przyczyniają
się w depresji do deficytów nastroju oraz deficytów behawioralnych, fizjologicznych i
motywacyjnych. Ludzie podatni na tę chorobę często uważają się za wybrakowanych,
uznają, że okoliczności ich życia i ich świat pokonują ich i czegoś pozbawiają. Myślą, że
przyszłość jest jałowa, a możliwość zmiany na lepsze praktycznie żadna.
Przekształcanie informacji jest zniekształcone w tym sensie, że dana osoba wybiórczo
koncentruje się na pewnych aspektach rzeczywistości i popełnia błędy logiczne pochopnie
wyciągając niekoniecznie słuszne wnioski.
Osoba skłonna do depresji trzyma się zestawu przekonań negatywnych, które mogły
ukształtować się już w dzieciństwie, być może w wyniku powtarzających się doświadczeń z
krytycznymi czy odrzucającymi rodzicami. Zwraca uwagę na przykłady potwierdzające te
przekonania, a ignoruje te, które im przeczą.
Negatywne myślenie jako czynnik powodujący lub podtrzymujący objawy depresyjne.
Różne wersje modeli poznawczych kładą nacisk na schematy Ja, samoocenę, styl
atrybucji, brak nadziei, samoregulację i inne aspekty depresyjnego myślenia.
Wiele dowodów popiera hipotezę, że ludzie cierpiący na depresją są tendencyjni w
kierunku negatywnym, kiedy przeżywają epizod choroby, lecz mniej badań
potwierdza przyczynową rolę negatywnego myślenia w powodowaniu depresji.
Stresory odgrywają ważną rolę w wyzwalaniu reakcji depresyjnych (model
podatności na stres).
Model aktualnego stresu i model poznawczy podkreślają, że znaczenie, jakie dla
osoby ma dane wydarzenie, decyduje o tym, czy doprowadzi ono do depresji.
Podsumowując:
Nie ma jednej spójnej i udowodnionej teorii wskazującej na przyczyny występowania
depresji. Badania bliźniąt i wzorców rodzinnych potwierdziły, że w niektórych przypadkach
istnieją uwarunkowania biologiczne.
Chociaż leczenie lekami przeciwdepresyjnymi zmienia funkcjonowanie neuroprzekaźników,
nie ma trafnej teorii, która by udowodniła, że depresję można sprowadzić jedynie do
nadmiaru lub deficytu określonych neuroprzekaźników. Dlatego nie ma też magicznej pigułki
na depresję.
Nieprawidłowy poziom kortyzolu i jego nieprawidłowa regulacja mogą wskazywać na to, ze
że depresja ma związek z defektem w systemie reagowania na stres.
CZYNNIKI RYZYKA:
Płeć żeńska
Niedostateczne wsparcie społeczne
Osobowość zależna/histrioniczna/borderline
PRZEBIEG I PROGNOZA:
Czas trwania nieleczonego epizodu: przeważnie 3-8 miesięcy
Pełna remisja: 70% chorych
Ale: depresja jest chorobą śmiertelną!
Przeważnie wczesny początek – im wcześniejszy, tym gorsze rokowania
Choroba przewlekła i nawracająca
Nieleczony epizod depresyjny trwa zwykle 3-8 miesięcy, ale niekiedy przedłuża się do 2 lat i
dłużej. Pełna remisja i powrót do funkcjonowania przedchorobowego występuje u ok. 70 %
chorych.
Depresja związana jest ze zwiększonym ryzykiem śmiertelności, wynikającym w dużej mierze
z dokonywanych przez chorych zamachów samobójczych.
Współwystępowanie depresji wpływa niekorzystnie na przebieg współistniejących chorób
somatycznych.
Przebieg i konsekwencje:
Niektórzy uważają, że depresja jest „zwykłym przeziębieniem” wśród ogromu zaburzeń
psychicznych. Jednak taka etykieta jest myląca, ponieważ sugeruje, że cierpienie wywołane
przez tę chorobę jest wprawdzie kłopotliwe i łagodne, ale przemijające, co jest bardzo
dalekie od prawdy.
Depresja może prowadzić do śmierci, a dla większości ludzi jest zaburzeniem nawracającym
lub nawet przewlekłym. Próby samobójcze bardzo często podejmowane są w okresie remisji,
gdy osoba ma energię i siłę działać, a także z powodu lęku przed nawrotem.
Skutki choroby mogą być druzgoczące i mają niszczący wpływ na pracę, relacje rodzinne i
małżeńskie.
Wiek
Przeważnie wczesny początek: typowo: dorastanie i wczesna dorosłość.
Ryzyko największe przed ukończeniem 30 roku życia.
Niektórzy sugerują, że im wcześniejszy początek, tym gorsze rokowania i trudniejszy
przebieg, gdyż choroba zaburza proces uczenia się oraz utrudnia nabycie ważnych
umiejętności adaptacyjnych, potrzebnych by radzić sobie z trudnościami w dalszym życiu.
Powracanie i przewlekłość depresji
Depresja jednobiegunowa jest zaburzeniem nawracającym i przewlekłym
Chociaż niektórzy ludzie mogą przeżyć stosunkowo bolesny, lecz łagodny pojedynczy epizod
dużej depresji, do większość z tych, którzy mają za sobą jeden epizod będzie musiała przejść
kolejne.
Przewlekłość: wiele badań wskazuje na to, że prawie 1/3 pacjentów doświadcza depresji
przelekłej, gdzie epizod jest długi (dłuższy niż rok) i nie wraca do pełnego zdrowia.
Rośnie świadomość faktu, że okres po kilku miesiącach po wyzdrowieniu wiąże się z ryzykiem
powrotu choroby i że z czasem, im dłużej nie dochodziło ponownego wystąpienia objawów,
tym mniej staje się ono prawdopodobne.
Predyktory nawrotów:
Przebyty epizod depresyjny
Zaprzestanie przerywania leków w czasie podjętej terapii
Obraz kliniczny (współwystępowanie zaburzeń)
Czynniki demograficzne (różne wyniki badań: płeć, wiek: im młodszy wiek, tym
większe prawdopodobieństwo nawrotu)
Stan psychospołeczny
Depresja a śmiertelność:
Depresja jest chorobą śmiertelną.
Ok. 40-60% wszystkich samobójstw spowodowanych jest depresją.
Decyzja o odebraniu sobie życia może wynikać z negatywnego myślenia i przekonania o
daremności wszelkich wysiłków, o tym, że jest się beznadziejnym, a powrót do zdrowia nie
jest możliwy. Chory wieży, że nie może zrobić niczego, co przyniesie ulgę w cierpieniu i sądzi,
że innym będzie lepiej, gdy on sam umrze.
Trudno jest określić ryzyko, że dany pacjent podejmie samobójstwo.
Objawy depresji
Objawy afektywne:
Zaburzenia nastroju (smutek, przygnębienie, pustka, bezradność, beznadzieja, ale też często
drażliwość, utrata zainteresowań, zanik umiejętności doświadczania przyjemności,
zniechęcenie, apatia
Objawy poznawcze:
Trudności w koncentracji, negatywne myślenie o sobie, otoczeniu i przyszłości, uważanie
siebie za niekompetentnego, bezlitosny autokrytycyzm, irracjonalność negatywnych myśli.
Również zaburzenia procesu myślenia: koncentracji, podejmowania decyzji i funkcjonowania
pamięci. Osobie dotkniętej depresją ogromną trudność może sprawiać nawet dokonywanie
prostego wyboru, a decydowanie w ważnych momentach życia wydaje się w ogóle
wykraczać poza możliwości.
Objawy behawioralne:
Są pokłosiem apatii i obniżonej motywacji: wycofanie z aktywności społecznej, ograniczenie
typowego repertuaru zachowań, unikanie interakcji. Osoby takie często (nie bez racji)
dostrzegają, że przebywanie z nimi może być przykre dla innych.
Zmiany psychoruchowe: spowolnienie lub pobudzenie i niepokój. Wolniejsza mowa,
poruszanie się, osłabiona mimika, monotonny głos, brak kontaktu wzrokowego
Pobudzenie psychoruchowe: najczęściej u osób, które doświadczają również objawów
lękowych.
Objawy somatyczne:
Zmiany dotyczące apetytu, snu, energii. Często obniżony poziom energii (93% pacjentów),
zniechęcenie, apatia, ociężałość, poczucie problemów ruchowych, brak wigoru.
Zmiany wzorca snu: trudności z zasypianiem, niedosyt snu, nadmiar snu. Często wczesne
budzenie się i trudności z ponownym zaśnięciem.
Zaburzenia łaknienia: zarówno zwiększenie, jak i zmniejszenie apetytu.
Rodzaje depresji
Depresja jednobiegunowa – wyłącznie stany depresyjne
Depresja dwubiegunowa: mania i depresja
Epizod dużej depresji: Kryteria ICD i DSM
Dystymia:
Symptomy łagodniejsze lecz chroniczne, utrzymujące się przez przynajmniej 2 lata (chociaż w
tym czasie mogą się pojawiać okresy „normalnego” nastroju trwające nie dłużej niż 2
miesiące)
Depresja sezonowa:
Odmiana choroby, która wyraźnie i regularnie rozpoczyna się w określonej porze roku.
Na półkuli północnej najczęściej depresja zimowa lub jesienna. Takie epizody charakteryzuje
niski poziom energii, zwiększona ilość snu, przejadanie się i przybieranie na wadze oraz
ochota na pożywienie bogate w węglowodany.
Depresja z cechami psychotycznymi:
W przebiegu pojawiają się omamy lub urojenia, w których dominują temety depresyjne:
poczucie winy wynikające z przekonania chorego, że wywołał straszne nieszczęścia, że
zasługuje na karę, lub, że depresja jest karą (np. głosy oskarżające o grzechy czy
niepowodzenia), przekonania nihilistyczne (urojenia o końcu świata lub o tym, że zostanie się
lub nawet jest się zabitym1
Depresja poporodowa:
Wiele kobiet doświadcza łagodnych objawów depresyjnych: płaczliwość, bezsenność, słaby
apetyt i zmienność nastroju w ciągu ok. 3-7 dniu po porodzie (baby blues). – jest to normalna
reakcja na ogromną zmianę hormonalną w organizmie.
W przypadku większych epizodów depresyjnych, przypuszcza się, że urodzenie dziecka nie
jest bezpośrednią przyczyną, ale wynikiem wcześniejszych problemów emocjonalnych
(model podatności na zranienie)
Współwystępowanie:
Obok zróżnicowania form depresji jej zrozumienie i leczenie utrudnia również to, że mogą
towarzyszyć jej inne zaburzenia.
Bardzo często lękowe (agorafobia, napady paniki, uogólnione zaburzenie lękowe)
Częste nadużywanie substancji, alkoholizm, zaburzenia odżywiania.
Częste współwystępowanie przy zaburzeniach osobowości
Psychologiczne czynniki zapowiadające dużą, uporczywą depresję:
Relacje małżeńskie, rodzinne, interpersonalne, stresujące wydarzenia i okoliczności życiowe
oraz indywidualne właściwości psychologiczne.
Kto choruje na depresję?
Każdy może zachorować.
Wskaźnik występowania: 4,6 – 7,4%
Rosnący współczynnik występowania depresji wśród młodych ludzi
Częściej kobiety
U starszych ludzi – związana ze zmianami biologicznymi w organizmie.
Dlaczego kobiety częściej chorują na depresję?
Trudno powiedzieć, chociaż fakt jest faktem.
Może to artefakt wynikający z odmienności społecznych ról płciowych. Może
mężczyźni inaczej niż kobiety przeżywają depresję (nie skarżą się na niedomagania
fizyczne i podkreślają np. bardziej trudności w pracy niż aspekt subiektywnego
cierpienia.
Różnice biologiczne – hormonalne. Nie ma wielu dowodów potwierdzających tę
teorię.
Model podatności na stres: stres jest częściej odczuwany przez kobiety i przyczynia
się do powstawania depresji. Stres może wynikać z pełnienia jednocześnie
sprzecznych ról (pracownika i matki)
Czynniki związane z radzeniem sobie w sytuacjach trudnych: niektóre teorie
wskazują, że kobiety mogą mieć mniej zasobów do radzenia sobie z sytuacjami
trudnymi, słabiej potrafią się dystansować od problemów i słabiej je rozwiązują
Różnice etniczne i kulturowe oraz demograficzne i społeczne
Częściej w kulturze zachodniej.
Częściej na terenach zurbanizowanych
Poziom depresji wzrasta wraz z obniżaniem się statusu społecznego, ale trudno powiedzieć,
co jest przyczyną, a co skutkiem. Więcej osób z depresją na bezrobociu.
Gorsze funkcjonowanie i konsekwencje depresji:
Osłabienie zdolności cierpiących na depresję osób do podejmowania pracy, wykonywania
codziennych obowiązków domowych i utrzymywania właściwych relacji z rodziną i
przyjaciółmi.
Osoba często spędza niekończące się godziny w łóżku, w zasadzie tylko wpatrując się w
przestrzeń lub chodzi bez celu, nieustannie się zamartwiając. Często trudno jej wykonać
nawet takie zadania, jak wykąpanie się i ubranie. Negatywizm, brak nadziei i motywacji
nierzadko staje się źródłem zdziwienia a nawet frustracji i niecierpliwości innych osób i
dlatego nietrudno przewidzieć rozwój konfliktów interpersonalnych, dodatkowo
powiększających wyraźne problemy chorego z pełnieniem typowych ról.
Praca: Osoby często niezdolne są do pracy, pogarsza się jakość wypełniania przez nich
obowiązków zawodowych.
Rodzinny kontekst depresji
Wprowadzenie:
Większość zaburzeń psychicznych wywiera wpływ na interpersonalne życie chorych,
pogarszając ich społeczne funkcjonowanie, wskutek zmiany zachowań przejawianych wobec
innych ludzi i jakości odnoszenia się do nich.
Depresja nie jest wyjątkiem: jej objawy zakłócają normalne relacje międzyludzkie.
Relacje rodzice dzieci:
Badania wykazały, że człowiek w depresji znacznie gorzej wypełnia rolę rodzica. Depresja
matki może stać się predykatorem depresji w dorosłym życiu dziecka.
Problem we wrażliwym reagowaniu na dzieci, wspieraniu ich i utrzymywaniu z nimi ciepłych
relacji.
Zamiast tego, kobiety chore na depresję obserwowane w interakcjach ze swoimi dziećmi są
mniej wrażliwe na ich potrzeby.
Depresja odbiera matkom mnóstwo energii, odbiera im cierpliwość, zawęża zainteresowania
i odmienia nastrój, co ogranicza ich zdolność do utrzymania pozytywnego, uważnego i
wspierającego związku z dziećmi.
Waga przywiązania
Doświadczenia rodzinne z wczesnego dzieciństwa
Dysfunkcyjne relacje rodzic-dziecko prowadzą do nabycia dysfunkcjonalnych
schematów Ja lub negatywnego stylu wyjaśniania
Wczesne relacje rodzinne relacjonowane przez dorosłych chorujących na depresje.
Wrogość
Odrzucenie
Kontrola
Rezerwa
Lęk
Negatywne interakcje
Wrogość
Napięcie
Konflikty
Niezadowolenie ze związku
Relacje małżeńskie:
Często depresja staje się źródłem problemów małżeńskich: wycofywaniu się chorego
partnera, jego skłonności do irytacji. Druga strona często spostrzega chorego jako ogromne
obciążenie, ponieważ przydaje on powodów do zmartwień, nie można razem z nim cieszyć
się wieloma przyjemnymi czynnościami, nie reaguje on na zachęty i wsparcie.
Cierpienie jest tak wielkie, że badania wykazują, że ok. 40% partnerów tak bardzo cierpi z
powodu depresji współmałżonka, że również kwalifikuje się do leczenia.
Bowlby w swym modelu położył nacisk na znaczenie wczesnego przywiązania między
niemowlęciem a opiekunem. Tą więzią łączą się implikacje nie tylko w postaci ewentualnej
depresji, ale także implikacje dla kluczowych elementów osobowości danego człowieka i
adaptacyjnego stylu funkcjonowania. Bowlby przekonywał, że niemowlęta mają wrodzoną i
podstawową skłonność do tworzenia więzi z głównym opiekunem, służących ochronie i
przetrwaniu. Rozwój stabilnego i bezpiecznego przywiązania jest decydujący dla zdrowego
rozwoju. Jeśli jednak przywiązanie nie zapewnia poczucia bezpieczeństwa, z powodu
przerwania więzi lub utraty obiektu, odrzucenia przez matkę, niereagowania przez nią na
dziecko, czy jej niekonsekwentnego zachowania człowiek staje się podatny na depresję.
Teorie społecznego uczenia się podkreślają rolę, jaką odgrywają w depresji doświadczenia
rodzinne z wczesnego dzieciństwa. Dysfunkcyjne relacje rodzic-dziecko prowadzą do nabycia
Badania wykazują na wzorce negatywnych interakcji, nacechowanych wrogością,
napięciem i trudnościami z rozwiązywaniem konfliktów. Występuje drugotrwałe
niezadowolenie ze związku i długotrwałe problemy małżeńskie.
Z drugiej strony to niewłaściwe relacje mogą prowadzić do epizodów depresji.
Są badania, które wskazują, że ludzie chorujący na depresję często zawierają związek
małżeński z osobą, która także wykazuje zaburzenia psychiczne. Małżeństwa, w których
oboje partnerzy cierpią z powodu problemów emocjonalnych bardzo często cechują się
cierpieniem i trudnościami w rozwiązywaniu konfliktów. Pojawiają się też w nich stresory
związane z takim stylem życia.
Stresory w dzieciństwie a podatność na depresję.
Strata w dzieciństwie
Niewłaściwy styl wychowawczy
Alkohol
Choroba psychiczna w rodzinie
Przemoc fizyczna, psychiczna, seksualna
Problemy małżeńskie rodziców
Śmierć ojca lub matki
Brak bliskiego związku z dorosłym
..stanowią zapowiedź zachorowania na depresję
Szczególnie często do zaburzeń w dorosłości prowadzi doświadczanie w dzieciństwie
molestowania seksualnego.
Związki rodzinne dziecka chorego na depresję
Rozbicie środowiska rodzinnego, dysfunkcjonalne relacje między rodzicami a dziećmi,
wysoki poziom przewlekłego stresu.
Dzieci chorujące na depresję zgłaszają mniejsze wsparcie społeczne.
Pogorszenie jakość stosunków
Dysfunkcjonalne przystosowanie
Zaburzenia psychiczne u dzieci
Niewłaściwa reakcja matki na dziecko
Zaburzenia emocjonalne i behawioralne
Zaburzenia nastroju
Choroba matki wiąże się z dysfunkcjonalnym przystosowaniem i możliwym do
zdiagnozowania zaburzeniem psychicznym u potomstwa.
Matki przeżywające epizod depresji nie reagują na maluchy lub reagują przypadkowo, a
czasem ich postawa wobec potomstwa nacechowana jest negatywizmem i odrzuceniem,
dzieci zaś są niepewne i niespokojne. Niemowlęta i małe dzieci wychowywane przez takie
matki wykazują problemy z regulowaniem reakcji emocjonalnych, złość i problemy w
angażowanie się w interakcje z innymi oparte na współpracy. Przejawiają częściej zaburzenia
emocjonalne i behawioralne, opóźniony rozwój ekspresji językowej i słabszy rozwój
poznawczych.
Dzieci osób chorych na depresję osiągają wyższe współczynniki zaburzeń nastroju, ale też
innych zaburzeń.
Wyniki badań koncentrujące się na dzieciach kobiet depresyjnych wskazują na ograniczenia
w funkcjonowaniu potomstwa dotyczące dzieci w każdym wieku (dotyczy to zarówno kobiet
leczących się i nieleczących, jak i takich, które zgłaszają tylko łagodne objawy depresji).
Osoby chore oceniają relacje jako bardziej wrogie, opisują rodziców jako bardziej
odrzucających, kontrolujących i przejawiających wrogą rezerwę. Relacjonują również
mniejszą troskę rodzicielską i nadopiekuńczość ze strony matek.
Badania wskazują również, że negatywny obraz rodziców stanowi predykator zapadnięcia
na depresję podczas połogu, a im bardziej negatywny ten obraz tym wolniejszy powrót do
zdrowia.
Lękowy styl przywiązania, charakteryzujący się unikaniem czy odrzucaniem innych może
prowadzić do depresji skoncentrowanej na problemach związanych z poczuciem własnej
wartości, z samokrytycyzmem i osiągnięciami.
Wyniki badań dowodzą, że obecna jakość życia rodzinnego również ma wpływ na chorobę.
Krytyczni, niezapewniający wsparcia lub przejawiający negatywne wzorce interakcji
rodzinnych członkowie rodziny stanowią predykator mniejszego prawdopodobieństwa
wyzdrowienia i większego prawdopodobieństwa nawrotu.
Ciekawostki:
Przebywanie z osobą depresją: badacze stwierdzili, że studenci mieszkający w jednym
pokoju z osobą przygnębioną, sami stawali się coraz bardziej dysfotyczni w ciągu kilku
miesięcy.
Wpływ depresji na relacje rodzinne
Nieodpowiednia więź emocjonalna
Dysfunkcjonalne interakcje rodzinne
Obciążenie dla rodziny
Ciężar dla bliskich
Odczuwanie wsparcia
Z jednej strony niektóre formy depresji wynikają z nieodpowiedniej emocjonalnej więzi z
rodzicem, lecz z drugiej sama choroba często prowadzi do problemów interpersonalnych w
rodzinach. Depresja łączy się z dysfunkcjonalnymi interakcjami rodzinnymi – wzbudzając
negatywne reakcje u innych i prowadząc do zakłóconych relacji w rodzinie, a stresujące
reakcje mogą przyczyniać się do dalszej depresji.
Obciążenie dla rodziny: Coyne – autor hipotezy, że objawy depresji mogą się utrzymywać
lub pogłębiać z powodu reakcji innych ludzi, z którymi chory się kontaktuje. Początkowo
reakcją na depresję jest troska i współczucie, jednak w końcu nawet bliscy zaczynają
reagować odrzuceniem i wrogością, dlatego, że objawy choroby są trudne do zniesienia.
Konsekwencje mogą okazać się bardzo szkodliwe dla wszystkich stron zwłaszcza w
kontekście małżeńskim i rodzinnym.
Depresja staje się ciężarem dla bliskich, co powoduje ich wycofywanie się, a w efekcie
pogorszenie stanu chorego.
Badani partnerzy chorych na depresję wskazują, że borykają się oni z wyraźnymi
trudnościami, takimi jak ograniczona aktywność społeczna, obniżone dochody i zwiększone
trudności małżeńskie związane z chorobą partnera.
Niezależnie od poważnego obciążenia dla rodzin, obecność dorosłej osoby chorej na
depresję przynosi dwa konkretne negatywne skutki: zmianę jakości związku i wpływ depresji
rodzica na dzieci.
Cechy osobowości:
zależność
introwersja
Wśród osób chorych na depresję poczucie zależności od innych częściej wykazują kobiety.
Introwersja wiąże się z depresją zarówno podczas epizodów, jak i okresów remisji.
Zachowania introwertywne mogą pociągać za sobą podatność na depresję, ponieważ
człowiek doświadcza trudności w związkach interpersonalnych, prawdopodobnie odczuwa
mniej zadowolenia z sytuacji i relacji społecznych oraz mniej wierzy w siebie, uczestnicząc w
wydarzeniach o charakterze społecznych.
Wsparcie społeczne:
Większość nadań wskazuje, że przekonanie o dostępności wsparcia społecznego chroni
przed niekorzystnymi następstwami depresji.
Badania wskazują, że zakres objawów depresyjnych zmniejsza się w dwuletnim okresie, jako
funkcja dostępności postrzeganego wsparcia.
Osoby w depresji poprzez swoją nadmierną potrzebę otrzymywania wsparcia mogą
sprawiać, że bliscy im ludzie wykazują obojętność lub wrogość, co prowadzi do odrzucenia,
które z kolei nasila lub przedłuża chorobę.
Rozwiązywanie problemów społecznych
istnieje hipoteza, że niewystarczające umiejętności rozwiązywania problemów i radzenia
sobie w trudnych sytuacjach mogą się przyczyniać do depresyjnych reakcji na stresory.
Pozostaje jednak niejasne, czy osoby cierpiące na depresję wykazują szczególne trudności z
rozwiązywaniem problemów społecznych, czy też bardziej ogólne braki w reakcjach na stres
polegających na radzeniu sobie z nim.
Terapia depresji
W terapii powinno uwzględniać się podmiotową, subiektywną perspektywę depresji jako
traumatyzującego doświadczenia wewnętrznego oraz patogenezę zespołów, która
determinuje wybór określonych metod leczniczych.
Leki przeciwdepresyjne
Psychoterapia
Fototerapia
Deprywacja snu
Elektrowstrząsy
Leki przeciwdepresyjne
Bardzo często się stosuje leki w terapii tych zaburzeń, coraz częściej
Leki dzielą się na trójpierścieniowe i inhibitory monoaminooksydazy. Opracowana też została
nowsza generacja, heterocyklicznych atypowych leków, takich jak Prozac.
Co ważne pozytywne efekty działania leków dostrzegane są dopiero po kilku tygodniach,
dlatego ważne jest informowanie chorych, że nie powrócą do zdrowia natychmiast
Leki zmieniają funkcje noradrenaliny, dopaminy, serotoniny i poszczególnych układów
neuroprzekaźnikowych. Nowsze leki blokują zwrotny wychwyt serotoniny, co sprawia, że
większa jej ilość pozostaje dostępna w szczelinach synaptycznych.
Skuteczność leków – badania z wykorzystaniem placebo, w kontrolowanych ślepych próbach
wskazują, że dla ostrej depresji skuteczność wynosi od 50 do 70%.
O wiele mniej badań poświęcono ocenie skuteczności kontynuacji leczenia. Ryzyko nawrotu
przy stosowaniu leków wynosi ok. 22%, a bez ok. 50%.
Leki mają działania niepożądane: suchość w ustach, nieostre widzenie, bezsenność,
pobudzenie lub spowolnienie, dysfunkcje seksualne. Ważna jest zatem stała ocena
ogólnomedycznego stanu pacjenta.
Należy pamiętać o tym, że leki nie leczą przyczyny. Błąd logiczny w myśleniu o skuteczności
leków stanowi przykład błędu logicznego zwanego błędem leczenie-etiologia. Jeśli aspiryna
pomaga na ból głowy, to czy znaczy to, że ból głowy jest spowodowany brakiem aspiryny?
Objawy związane z wadliwą neurotranmisją mogą być nie tylko przyczyną, ale i skutkiem
depresji.
Terapia elektrowstrząsami.
Kontrowersyjna, przez wielu uważana za barbarzyńską, przez lata stosowana niewłaściwie. A
jednak… bardzo skuteczna przy ciężkich, lekoopornych depresjach niepodatnych na inne typy
terapii.
Obecnie przeprowadza się ją w warunkach kontrolowanych: z minimalną stymulacją
elektryczną, po podaniu leków uspakajających i środków zwiotczających.
Mechanizm działania ETC nie został w pełni zrozumiany.
Fototerapia – skuteczność nawet 70% (Rosenthal)
Przy zaburzeniach sezonowych
Deprywacja snu
Ćwiczenia fizyczne
Ważne aspekty leczenia:
Kontakt z chorym: wniknięcie w świat jego przeżyć, dające możliwość ich zrozumienia i
odpowiedniego wsparcia.
Farmakoterapia: o ile możliwe, leczenie najlepiej prowadzić w warunkach domowych, czyli
w środowisku naturalnych chorego. Na leczenie szpitalne decydujemy się w przypadku
znacznego ryzyka samobójstwa, niekorzystnych dla leczenia warunków środowiskowych,
konieczności monitorowania stanu pacjenta ze względu na współistniejącą chorobę
somatyczną i interakcje lekowe. Depresje lekooporne stanowią ok. 30% ogółu stanów
depresyjnych.
Inne biologiczne metody leczenia: fototerapia (depresje sezonowe), deprywacja snu
(czasowa wymuszona bezsenność, efekty mają przeważnie krótkotrwały charakter i
wyraźniej widoczne są w depresjach w przebiegu choroby afektywnej, szczególnie
dwubiegunowej)
Psychoterapia:
Psychoterapia dynamiczna:
Gdy depresja związana jest z długotrwałym konfliktem interpersonalnym, będącym
konsekwencją nieprawidłowych wczesnych związków, doświadczania przewlekłego uczucia
odrzucenia, niskiej samooceny z towarzyszącym poczuciem winy, separacji od lub utraty
drugiej osoby, znaczącej w dzieciństwie. Najbardziej skuteczna, gdy nasilenie depresji jest
łagodne lub ew. umiarkowane.
Terapia małżeńska:
Stanowi najczęściej fragment całego procesu terapeutycznego.
Ważna rola psychoedukacji
Niektóre problemy rodzinne i małżeńskie mogą podtrzymywać objawy depresji
Terapia poznawczo-behawioralna:
Najczęściej stosowana
Służy do zidentyfikowania stereotypowych, nieprawidłowych schematów
funkcjonowania poznawczego, a w ich miejsce wypracowania alternatywnych,
bardziej dostosowanych i plastycznych.
Uczy umiejętności odbierania i poszukiwania wzmocnień pozytywnych
Często współistnieje z farmakoterapią
Kładzie nacisk na rolę nieadaptacyjnych procesów poznawczych
Techniki:
o Pobudzanie do aktywności (aktywność przynosi nagrody, które stanowią
antidotum na depresję)
o Stopniowanie zadań – pomaga zaangażować się w działania stopniowo
przynoszące coraz większej nagrody.
o Rozpoznawanie myśli – negatywnych i automatycznych – stanowi
podstawowe narzędzie zmiany nieprzystosowawczych, depresjogennych
schematów. Często stosowane są dzienniki emocji. Chory wypisuje emocje,
towarzyszące im negatywne myśli, realistyczne odpowiedzi i wątpliwości.
Terapeuta uczy pacjentów kwestionować automatyczne myśli i pomaga
zastąpić dysfunkcjonalną myśl inną, bardziej realistyczną.
Psychoterapia interpersonalna
Oparta jest na założeniu, że depresja może być zarówno przyczyną, jak i skutkiem
trudności w związkach z ważnymi osobami. Celem jej jest złagodzenie objawów
depresyjnych oraz poprawa funkcjonowania interpersonalnego przez „wyjaśnienie,
przeogniskowanie i renegocjowanie kontekstu interpersonalnego związanego z
początkiem depresji”.
Skuteczność
Wydaje się, że psychoterapia interpersonalna jest skuteczna w porównaniu do braku
leczenia i że przynosi podobne skutki, co farmakoterapia i terapia poznawczobehawioralna w kategoriach wyników krótkoterminowych. Psychoterapia
interpersonalna jest jedynym do tej pory leczeniem, które wykazuje efekty
podtrzymujące.
W długoterminowym zapobieganiu nawrotom terapia poznawczo-behawioralna wydaje
się być bardziej skuteczna w długoterminowym zapobieganiu nawrotom.
Zarówno terapia CBT jak i lekowa rozczarowują, biorąc pod uwagę fakt, że u większości
pacjentów dochodzi do nawrotów.
Psychoterapia – podsumowanie
Psychoterapię depresji uważa się często za trudną i niewdzięczną, z powodu silnego negatywizmu
pacjentów, ich braku energii i niedużej motywacji. W trakcie terapii przyjmują oni niekończące się zachęty i
wsparcie, lecz często nie przynosi im to ulgi.
Najczęściej stosuje się terapię poznawczo-behawioralną i interpersonalną
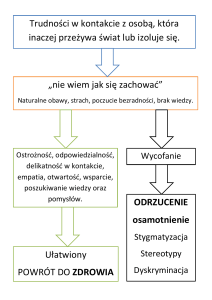
DEPRESJA. DZIECI I NASTOLATKI
W wielu przypadkach rodzina nie postrzega depresji w kategoriach choroby, częściej różne
zachowania bliskiego takie jak poirytowanie, smutek, obniżona aktywności itd.,
przypisywane są jego „złemu charakterowi”. A depresja to choroba jak każda inna i takie
właśnie ma objawy. Na powstanie depresji składa się wiele czynników i uwarunkowań,
trudno jednoznacznie określić jej etiologię. Należy uznać fakt, że naszego bliskiego dotknęła
choroba, że pojawiające się objawy są niezależne od jego woli.
Pierwszą rzeczą, jaką może zrobić rodzina to zdjąć z chorego brzemię poczucia winy. A więc
zaakceptować fakt pojawienia się choroby i nie doszukiwać się przyczyn zachorowania, bo to
w efekcie kończy się często wzajemnymi oskarżeniami.
WAŻNE !
Głównie u dzieci depresyjnych pojawiają się objawy behawioralne i somatyczne. Ponieważ
dzieciom jest trudniej niż dorosłym przekazać swoje uczucia, częściej sygnalizują swoje
problemy poprzez zachowanie i w sferze somatycznej.
Dzieci, szczególnie te młodsze, nie dysponują odpowiednim słownictwem, żeby szczegółowo
opisać swoje uczucia. Do pewnego wieku po prostu nie rozumieją takich złożonych
terminów, jak „samoocena”, „wina”, „koncentracja uwagi”. Nie rozumiejąc tych pojęć, nie
potrafią precyzyjnie określić swoich nastrojów.
Objawy
* SEN: (utrzymujące się przez pewien czas wyraźne trudności z zasypianiem lub wczesne
wybudzanie, np. ok. czwartej, piątej rano).
* Trudności w funkcjonowaniu szkolnym, np. częstsze spóźnienia, zwiększona absencja,
opuszczanie zwłaszcza pierwszej lekcji, unikanie lekcji, na których przewidziane są
sprawdziany, wycofanie z aktywnego udziału w lekcjach, częsty brak przygotowania do lekcji
* Trudności w usiedzeniu bez ruchu, niespokojne kręcenie się,
niepokój manipulacyjny, np. pociąganie lub skręcanie włosów, skubanie skóry, ubrania czy
innych przedmiotów, co często pozostaje w wyraźnym kontraście z ogólnym spowolnieniem
psychoruchowym oraz monotonnym często bardzo cichym i skąpym sposobem
wypowiadania się
* nagłe wybuchy złości, częste uskarżanie się i pretensje lub trudna do wyjaśnienia
drażliwość
* wzmożona płaczliwość
* widoczne przejawy napięcia, niepokoju, lęku
* odmowa współpracy, zachowania aspołeczne
Przyczyny
GENY:
chorzy rodzice - 15—45% ryzyka,
chory bliźniak MZ – 70% ryzyka
Wpływ środowiska zewnętrznego
Do czego prowadzą nieprawidłowe relacje rodzinne ?
- z jednej strony do negatywnych przekonań na temat własnej wartości i kompetencji,
z drugiej — utrudniają nabywanie ważnych umiejętności adaptacyjnych, umożliwiających
radzenie sobie z trudnymi wydarzeniami.
Czynnik ryzyka depresji:
Samoocena jest wynikiem dwóch wewnętrznych sądów: (1) Rozbieżności między tym, kim
dziecko chciałoby być, a tym, kim myśli, że jest oraz (2) Poczucie wsparcia ze strony ważnych
dla dziecka osób.
Dla prawidłowego rozwoju samooceny u dziecka konieczne jest współdziałanie obu
czynników.
Charakterystyczna dla dzieci cierpiących na depresję jest też przewaga atrybucji
wewnętrznej nad zewnętrzną. Dzieci z depresją wybierają dysfunkcjonalne strategie
rozwiązywania problemów, takie jak unikanie czy odwracanie uwagi.
Współzachorowalność
30—75% dzieci z depresją spełnia równocześnie kryteria diagnostyczne zaburzeń
lękowych.
Zab. Lękowe częściej występują u dziewczynek.
Zab. zachowania i ADHD częściej występują u chłopców.
Cechy depresji u nastolatków
W okresie dojrzewania liczba przypadków zaburzeń depresyjnych wyraźnie wzrasta,
osiągając poziom porównywalny z zachorowalnością u dorosłych.
Myśli samobójcze występują u większości dzieci depresyjnych, natomiast pomiędzy 15 a 19
rokiem życia ryzyko samobójstwa (usiłowanie a nie tylko rozważanie) znacznie wzrasta
Postaci depresji okresu dorastania – A. Kępiński
Postać apatyczno – abuliczna
Chorzy są smutni, senni, trudno zaangażować ich do działania.
Postać rezygnacyjna – nazywana też ABNEGACJĄ;
obniżenie poczucia własnej wartości, poczucie braku perspektyw i celowości
podejmowania jakichkolwiek działań.
Postać buntownicza - najbardziej popularna;
Cechy charakterystyczne: brak wiary w przyszłość, zachowania agresywne, negacja
osób znaczących, brak autorytetów, lub poszukiwanie ich w nieakceptowanych , lub
marginalizowanych grupach społecznych (subkultury).
Postać labilna - Ostatni rodzaj to forma labilna, łącząca objawy. Jest ona
najtrudniejszym do rozpoznania rodzajem depresji, ponieważ przejawia się częstą w
okresie dorastania zmiennością emocjonalną, z okresami buntu, kończącymi się
nasilonym poczuciem winy i żalu.
Dodatkowo pacjent może wykazywać tendencje samobójcze- od deklaracji do prób
samobójczych.
Leczenie
Terapia indywidualna, grupowa lub rodzinna - w zależności od potrzeb i okoliczności.
Leczenie farmakologiczne u dzieci i młodzieży nie jest tak skuteczne jak u dorosłych.
UWAGA
Niektóre schorzenia somatyczne, mogą powodować objawy przypominające symptomy
depresji (, np. niedoczynność tarczycy m.in. spowolnienie psychoruchowe, przyrost masy
ciała, wzmożona męczliwość).