Małgorzata Koter-Mórgowska
na bazie prezentacji
prof. dr hab. Ewy Matyja (IMDiK PAN)
1/ bez zajęcia OUN - poronnie (abortive poliomyelitis), 4-8%
2/ z zajęciem OUN:
a/ postać nieporaŜenna polio (non-paralytic polio, 90%)
b/ postać poraŜenna polio (paralytic polio, 1-2%):
postać rdzeniowa (spinal polio)
postać opuszkowa (bulbar polio, 2% paralytic polio) uszkodzenia jąder nerwów czaszkowych znajdujących się w rdzeniu
przedłuŜonym
postać rdzeniowo-opuszkowa (bulbospinal polio)
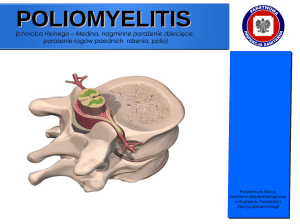
Zmiany patologiczne w ostrej fazie poliomyelitis dotyczyły głównie komórek ruchowych
rogów przednich rdzenia kręgowego w odcinku szyjnym i lędźwiowym (zmiany zapalne)
Motoneurony (MNs)
rogów przednich
rdzenia kręgowego
(C, L)
MNs mięśni oddechowych
Jądra nerwów czaszkowych:
V, VII, IX i X
Neurony kory mózgu - zakręt
przedśrodkowy
Wzgórze, podwzgórze (thalamus,
hypothalamus)
Twór siatkowaty aktywujący
(reticular activating system, RAS)
Zachorowania na polio a szczepienia
I. faza ostrej infekcji wirusem polio
Objawy - asymetryczne niedowłady
i/lub poraŜenie wiotkie mięśni
szkieletowych
II. okres częściowego powrotu
funkcji poraŜonych mięśni
III. okres stabilizacji neurologicznej
- trwałe objawy ubytkowe
Wskutek uszkodzenia lub śmierci MNs rdzenia
kręgowego oraz kory ruchowej dochodziło do
odnerwienia zaopatrywanych przez nie włókien
mięśniowych. Aksony pozostałych, nieuszkodzonych
MNs zaczynały wytwarzać nowe rozgałęzienia
końcowe. Te nowo powstające rozgałęzienia
unerwiały „osierocone” włókna mięśniowe,
odnerwione podczas ostrej fazy polio. Mechanizm
neurofizjologicznej kompensacji był na tyle
efektywny, Ŝe dopiero masywne uszkodzenie –
obejmujące ponad 50% MNs w danym segmencie
rdzenia kręgowego – wywoływało osłabienie i/lub
poraŜenie mięśni stwierdzane w badaniu klinicznym
IV. ZESPÓŁ
Ł POST-POLIO
(Post-Polio Syndrome - PPS)
1961
1963
1969
2004
1993
1977
2016
Etiopatogeneza zespołu PPS
1
Dysfunkcja nadmiernie rozbudowanych jednostek ruchowych
2
Mechanizm (auto)immunologiczny
3
Zaburzenia metaboliczne
4
Reaktywacja wirusa polio, przetrwałego w formie utajonej
lub przewlekła i/lub nawracająca infekcja wirusem polio.
5
Śmierć pozostałych MNs w przebiegu normalnego procesu starzenia się,
skojarzona z ubytkiem neuronów w wyniku przebytej infekcji polio
6
Przedwczesny proces starzenia pozostałych MNs oraz komórek trwale
uszkodzonych przez wirus polio
7
WraŜliwość MNs, uszkodzonych przez polio, na inne czynniki szkodliwe
8
Predyspozycja genetyczna w odniesieniu do podatności na infekcję
poliomyelitis i przedwczesnego procesu neurodegeneracji
Przewlekły proces odnerwienia i reinerwacji
zwiększenie powierzchni
jednostek ruchowych
(>10x)
Wieloletnie przeciąŜenie układu nerwowo-mięśniowego
narastająca dysfunkcja powiększonych jednostek ruchowych
↑ osłabienia (PPS)
1/ NOWE, postępujące OSŁABIENIE MIĘŚNI
2/ Nadmierne, patologiczne ZNUśENIE
3/ BÓLE mięśni i stawów
1. zaburzenia oddychania (czasem wymagają oddechu wspomaganego)
2. trudności w połykaniu
3. zaburzenia snu
4. skurcze mięśni i drŜenia pęczkowe (fascykulacje)
5. nietolerancja zimna
6. nadwraŜliwość na środki znieczulające
7. zaniki mięśniowe
Objaw
Częstość występowania (%)
osłabienie mięśni
54-87
znuŜenie
80-90
bóle mięśni i stawów
29-86
zaniki mięśni
28-39
nietolerancja zimna
29-56
zaburzenia oddychania
39-42
zaburzenia połykania
10-20
1/ znuŜenie obwodowe mięśni
- ↑ podczas aktywności fizycznej
- ↓ po krótkim, zwykle ½-1 godz. odpoczynku
2/ znuŜenie ośrodkowe
tzw. „męczliwość mózgu” (ang. brain fatigue)
- ↑ po nadmiernej aktywności fizycznej lub pod koniec dnia
- wzmoŜona potrzeba snu/drzemki w ciągu dnia
- tzw. „spadek aktywności mózgu” (ang. brain brownout) – trudności
ze skupieniem uwagi, doborem odpowiednich słów
- tzw. „ściana polio” (ang. polio wall) - obezwładniające,
uogólnione wyczerpanie po najmniejszym wysiłku
fizycznym
jeden z najbardziej dokuczliwych objawów
w większym stopniu dotyczy rejonów zajętych przez pierwotną
infekcję wirusową
większe nasilenie w godzinach wieczornych i w nocy
wysiłek fizyczny, stres, niska temperatura - ból ↑
odpoczynek i ciepło - ból ↓
wiek zachorowania > 10 lat, postać opuszkowa polio
osłabienie mięśni oddechowych wskutek uszkodzenia
MNs rdzenia kręgowego
narastająca skolioza → zniekształcenie klatki piersiowej →
hipowentylacja nocna
Pacjenci z PPS,
u których rozwija się przewlekła niewydolność oddechowa
tracą około 1,9% ogólnej wydolności życiowej
w ciągu roku
Wirus polio → uszkodzenie autonomicznego układu nerwowego:
podwzgórze,
pień mózgu (twór siatkowaty, jądra nerwu błędnego),
neurony układu współczulnego w obrębie rdzenia kręgowego
zaburzenie regulacji naczyń krwionośnych
zaburzenia termoregulacji
tzw. „poliowe stopy”
Niskie temperatury mogą nasilać:
• osłabienie mięśni (u 62% osób po polio),
• bóle mięśni (u 60%)
• znużenie (u 39%)
- szczególnie niedepolaryzujące środki relaksacyjne
(środki zwiotczające mięśnie)
- u pacjentów z zespołem PPS
- u pacjentów po polio bez objawów PPS
Wywiad w kierunku przebytego polio
- czynnik ryzyka w okresie okołooperacyjnym
Postępujący zanik mięśni po polio (post-polio progressive
muscular atrophy; PPMA)
Zespół objawów klinicznych:
- nowe osłabienie
+
- zaniki mięśni, zarówno uszkodzonych,
jak i nieuszkodzonych przez pierwotną infekcję wirusem
polio
Czynnik predysponujący
Rozwój PPS
CięŜkość pierwotnej infekcji
większe ryzyko u osób, które przebyły
poraŜenną postać polio
Czas upływający od ostrej fazy polio
im dłuŜszy czas, tym większe ryzyko
Obecność przetrwałych objawów
ubytkowych
im lepszy powrót do zdrowia, tym bardziej
prawdopodobny rozwój PPS
Wiek w momencie zachorowania
większe ryzyko u osób, które zachorowały w
wieku młodzieńczym i dorosłym
Płeć
częściej u kobiet
Aktywność fizyczna i przeciąŜenie mięśni w
okresie stabilizacji stanu klinicznego
im większa aktywność i przeciąŜenie mięśni,
tym większa liczba jednostek ruchowych, w
których dochodzi do zachwiania równowagi
między odnerwieniem i reinerwacją
Inna choroba lub uraz
im dłuŜsze unieruchomienie i zmniejszona
aktywność ruchowa, tym większe osłabienie
mięśni i ryzyko rozwoju PPS
brak dobrze określonych kryteriów diagnostycznych
nie istnieje swoisty test laboratoryjny, potwierdzający
rozpoznanie
1.
2.
Wiarygodny epizod przebytej postaci poraŜennej poliomyelitis,
(wywiad, badanie kliniczne i/lub EMG)
Częściowy lub całkowity powrót funkcji w obrębie uszkodzonych
mięśni po ostrej fazie polio
3.
Okres stabilizacji stanu klinicznego, przynajmniej 15 lat
4.
Stopniowy lub nagły początek postępującego, uporczywego
osłabienia i/lub nadmiernego znuŜenia mięśni. Mogą towarzyszyć
inne objawy (uogólnione znuŜenie, zaniki mięśni, bóle mięśni i
stawów, problemy z połykaniem, oddychaniem).
5.
Czas trwania objawów co najmniej 1 rok
6.
Wykluczenie innych schorzeń o podobnej symptomatologii
Pacjenci z PPS - liczne dodatkowe schorzenia,
nasilające objawy PPS:
radikulopatie, uszkodzenia korzeni rdzeniowych, nazywane się
równieŜ „korzeniowym zapaleniem nerwu” lub „syndromem
korzeniowym”, w których zostaje podraŜniony lub uszkodzony korzeń
nerwowy
zmiany zwyrodnieniowo-przeciąŜeniowe stawów,
choroby układu kostno-szkieletowego,
neuropatie uciskowe itp.
proces starzenia
Opieka medyczna lekarzy róŜnych specjalności (neurolodzy,
pulmonolodzy, laryngolodzy, kardiolodzy, ortopedzi, psychiatrzy
itp.) + rehabilitanci, fizjoterapeuci, dietetycy
Modyfikacja trybu Ŝycia (ograniczenie aktywności fizycznej,
redukowanie stresu psychicznego, odpoczynek)
UŜywanie lekkich ortez i aparatów zapobiegających
przeciąŜeniu kończyn
Kontrola wagi ciała
Spersonalizowana rehabilitacja (ćwiczenia izometrycznoizokinetyczne „nienasilające znuŜenia”, unikanie przeciąŜenia,
okresy odpoczynku pomiędzy kolejnymi ćwiczeniami)
Leczenie powikłań oddechowych, ortopedycznych itp.
Farmakoterapia nie odgrywa znaczącej rolę w terapii pacjentów
z PPS
Oddziaływania psychospołeczne
Zespół post-polio nie istnieje?
„Efekt wirusa” – TVN24 29.04.2015
www.postpolio.lublin.pl
Dziękuję za uwagę!