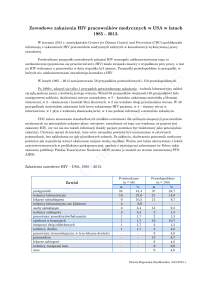
HIV/AIDS – KLINIKA
Elżbieta Jablonowska
Naturalny przebieg wertykalnego zakażenia HIV
• 20% dzieci rozwija objawową chorobę AIDS – przed
ukończeniem 1 roku życia, objawy pojawiają się średnio
w 8 miesiącu życia.
• 80% dzieci ma objawy do 2 roku życia.
• W 1 roku życia umiera – 10%
• Nie kończąc 5 lat – 21%
• Średni czas przeżycia około 22 - 38 miesięcy
Profilaktyka pierwotna u
dzieci
PCP
u wszystkich zakażonych w pierwszym roku
życia
2-5 lat gdy CD4<500 kom/ul (<15%)
>6 lat gdy CD4<200 kom/ul (<15%)
MAC
w pierwszym roku życia CD4<750 kom/ul
1-2 lat gdy CD4<500 kom/ul
2-6 lat CD4<75 kom/ul
>6 lat gdy CD4<50 kom/ul (<15%)
Klasyfikacja zakażenia HIV
wg CDC (1992)
Kryteria kliniczne
Kryteria
immunologiczne
zakażenia
bezobjawo
we
zakażenia
objawowe
poza A i C
AIDS
CD4/ul
A
B
C
1.
>500
A1
B1
C1
2.
200-499
A2
B2
C2
3.
<200
A3
B3
C3
Klasyfikacja zakażeń HIV
Kategoria kliniczna A
pierwotne zakażenie HIV
- bezobjawowe
- ostra choroba retrowirusowa
przetrwała limfadenopatia
bezobjawowe zakażenie HIV
Ostra choroba retrowirusowa
Gorączka
> 95%
Powiększenie węzłów chłonnych
74%
Zapalenie gardła
70%
Wysypka
70%
Bóle stawowo – mięśniowe
54%
Biegunka
32%
Bóle głowy
32%
Nudności, wymioty
29%
Powiększenie wątroby i śledziony 14%
Klasyfikacja zakażeń HIV
Kategoria kliniczna B
kandydoza j.ustnej
leukoplakia włochata
Półpasiec (dwa epizody, 2 dermatomy)
neuropatia obwodowa
rak przedinwazyjny szyjki macicy
małopłytkowość samoistna
objawy ogólne utrzymujące się ponad
miesiąc
choroby zapalne miednicy małej
Kategoria C
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
13.
14.
15.
16.
17.
18.
19.
20.
21.
22.
23.
24.
25.
26.
27.
28.
29.
30.
Zakażenia bakteryjne, liczne lub nawracające u dziecka w wieku poniżej 13 lat
Kandydoza oskrzeli, tchawicy lub płuc
Kandydoza przełyku
Rozsiana lub pozapłucna kokcydioidomykoza
Pozapłucna kryptokokoza
Kryptosporydioza jelitowa z biegunką trwającą dłużej niż miesiąc
Choroba wywołana wirusem cytomegalii (poza dotyczącą wątroby, śledziony lub węzłów chłonnych) u
pacjenta w wieku powyżej 1 miesiąca życia
Zapalenie siatkówki (z upośledzeniem widzenia) wywołane przez wirus cytomegalii
Herpes simplex: przewlekłe owrzodzenia utrzymujące się dłużej niż miesiąc bądź zapalenie oskrzeli, płuc lub
przełyku u pacjenta w wieku powyżej 1 miesiąca życia
Rozsiana lub pozapłucna histoplazmoza
Izosporydioza jelitowa z biegunką trwającą dłużej niż miesiąc
Mycobacterium avium complex lub M. kansasii; zmiany rozsiane lub pozapłucne
Mycobacterium tuberculosis; zmiany w obrębie płuc u osoby dorosłej lub dorastającej (w wieku powyżej 13 lat)
Mycobacterium tuberculosis; zmiany pozapłucne
Mycobacterium innych niż wymienione powyżej, lub nieokreślonych gatunków; zmiany rozsiane lub
pozapłucne
Zapalenie płuc wywołane przez Pneumocystis carinii
Nawracające zapalenie płuc
Postępująca wieloogniskowa leukoencefalopatia
Nawracająca posocznica wywołana przez bakterie z rodzaju Salmonella (poza wywołującymi dur brzuszny i
dury rzekome)
Toksoplazmoza mózgu u pacjenta w wieku powyżej 1 miesiąca życia
Inwazyjny rak szyjki macicy
Encefalopatia związana z zakażeniem HIV
Mięsak Kaposiego
Śródmiąższowe limfoidalne zapalenie płuc u dziecka w wieku do 13 lat
Chłoniak Burkitta (lub o nazwie równoznacznej)
Chłoniak immunoblastyczny (lub o nazwie równoznacznej)
Chłoniak pierwotny mózgu
Zespół wyniszczenia w przebiegu zakażenia HIV
Zakażenia oportunistyczne, bliżej nie określone
Chłoniak, bliżej nie określony
Nowa klasyfikacja CDC
od 6 r.ż.
stadium
CD4 kom/l
0
Do 6 miesięcy od zakażenia
1
≥500
≥26
Bez AIDS
2
200-500
14-26
Bez AIDS
3
<200
<14
lub choroba
wskaźnikowa
Brak danych
Brak danych
Brak danych
4
nieznane
CD4%
Klinika
Pełna nowa klasyfikacja
CDC
LECZENIE OSOBY HIV+
usuwanie ognisk infekcji
leczenie infekcji oportunistycznych
profilaktyka infekcji oportunistycznych
leczenie antyretrowirusowe
WSKAZANIA DO LECZENIA
ANTYRETROWIRUSOWEGO
Pierwotne zakażenie HIV (ostra choroba
retrowirusowa)
Klinicznie istotne obniżenie się
odporności
Ciąża (ze względu na płód)
Profilaktyka poekspozycyjna
Budowa wirusa
HIV
•Połączenie gp 120 HIV z receptorem CD4
limfocyta
•Pomoc koreceptora (CCR5, CXCR4)
•Fuzja HIV z błoną komórkową limfocyta (gp-41)
•RNA wirusa dzięki wirusowej odwrotnej
transkryptazie przepisuje RNA na DNA
•Integracja wirusowego DNA z DNA limfocyta
•DNA limfocyta jest fabryką produkującą DNA
wirusa
•Dochodzi do produkcji poliproteiny wirusa,
która później dzięki proteazie jest rozcinana na
poszczególne białka wirusowe
CEL LECZENIA
ANTYRETROWIRUSOWEGO
zahamowanie replikacji HIV
wzrost liczby limfocytów CD4
odbudowa układu immunologicznego
zmniejszenie ryzyka infekcji
oportunistycznych i progresji do AIDS
przedłużenie życia w dobrym stanie
ogólnym
CZEGO NIE MOŻNA OSIĄGNĄĆ
LECZENIEM ANTYRETROWIRUSOWYM
Wyleczenie
Zniesienie zakaźności osoby zakażonej
Rezerwuary wirusa:
- oun
- węzły chłonne
- układ moczowo-płciowy
22.10.12
Grupy leków
antyretrowirusowych
Inhibitory odwrotnej transkryptazy
nukleotydowe
nukleozydowe
nienukleozydowe
Inhibitory proteazy
Inhibitory fuzji
Inhibutory integrazy
22.10.12
Leki antyretrowirusowe
Highly active antiretroviral treatment (HAART)
Schematy podstawowe
2 NRTI + inhibitor proteazy (/r)
2 NRTI + NNRTI
2NRTI+integrazy
3 NRTI- nie zalecane
PTN AIDS 2015
Leczenie dzieci zakażonych HIV
• cały pierwszy rok życia bez względu na CD4
PTN AIDS 2015
Nukleozydowe inhibitory
odwrotnej transkryptazy (NRTI)
Zidowudina
Retrovir”
AZT
Emtricitabina
FTC
„
„Emtriva”
Lamiwudina
3TC
„Epivir”
Didanozyna
ddI
„Videx”
Stawudina
d4T
„Zerit”
Abacavir
ABC
„Ziagen”
Leki z grupy inhibitorów nukleozydowych
mogą działać toksycznie na mitochondria.
Najgroźniejszym skutkiem toksyczności
mitochondrialnej jest mogąca zagrażać życiu kwasica
mleczanowa.
Inne objawy
- zapalenie trzustki
- polineuropatia,
- lipoatrofia
- supresja szpiku (pancytopenia)
- miopatia
Inhibitory nukleozydowe mogą też powodować bóle
Nukleotydowy inhibitor odwrotnej transkryptazy
(NtRTI) Tenofovir
TDF
„Viread”
(objawy niepożądane uszkodzenie
nerek zespół Fanconiego)
Nienukleozydowe inhibitory odwrotnej
transkryptazy
(NNRTI)
Nevirapina
Efavirenz
Etraviryna
Rilpiviryna
NVP
EFV
ETV
RPV
Viramune
Stocrin
Intelence
Edurant
Nienukleozydowe inhibitory
odwrotnej transkryptazy
Objawy niepożądane:
- zapalenie wątroby
- wysypki (objawy nadwrażliwości)
- ze strony OUN (Stocrin)
Inhibitory proteazy
Saquinavir
SQV
„Invirase”
Indinavir
IDV
„Crixivan”
Atazanavir
ATV
„Reyataz”
Fosamprenavir
FPV
„Telzir”
Ritonavir
RTV
„Norvir”
Nelfinavir
NFV
„Viracept”
Lopinavir
LPV
„Kaletra”
(LPVr)
•
Darunavir
DRV
„Prezista”
•Inhibitory proteazy mogą
powodować :
nieprawidłowe rozmieszczenie
tkanki
tłuszczowej
(lipodystrofia)
cukrzycę, stężenie cholesterolu i TGL
zwiększone krwawienia u chorych na hemofilię
biegunki, nudności, bóle brzucha
zapalenie wątroby
Inhibitor fuzji
Enfuvirtide
„Fuzeon”
ENF
Podawany podskórnie, objawy
miejscowe.
Zasady HAART
(Highly active antiretroviral therapy)
Leczenie skojarzone co najmniej 3 lekami
równocześnie
Łączenie leków z różnych grup
Leczenie do końca życia
Przestrzeganie zaleconego dawkowania > 95%
22.10.12
Inhibitory integrazy
Raltegrawir
Elvitegravir (wymaga cobicistatu)
Dolutegravir
-dobrze tolerowane
-wzrost ALT, AST, CK
Inhibitory koreceptorów
Maraviroc -Celsentri
Inhibitor receptora CCR5 więc
działa na wirusa CCR5 tropowego
(konieczność wykonania testu na
tropizm
Jak istotna jest adherencja ?
(przestrzeganie zaleconego
dawkowania)
Adherencja
„Pełna” supresja wirusa
>95 %
90 – 95 %
80 – 90 %
70 – 80 %
<70 %
81 %
65 %
50 %
25 %
6%
Paterson D et al Conference on retrovirus and Opportunistic Infections
Chicago 1999
Dowody skuteczności leczenia
ARV
spadek poziomu wiremii HIV
< 20 kopii/ml
wzrost liczby komórek CD4
poprawa ogólnego stanu
chorego
Niepowodzenie leczenia
antyretrowirusowego
wzrost wiremii
spadek liczby limfocytów CD4
wystąpienie zakażeń oportunistycznych
Przyczyny:
-powstanie opornego szczepu wirusa
- błędne dawkowanie (interakcje lekowe)
- brak adherencji
Zmiana zestawu leków
ARV
•
Niepowodzenie terapeutyczne
Badanie oporności wirusa HIV na leki ARV met.
genotypowania
• Toksyczność leków
Leczenie ARV problemy
Adherencja pacjenta
Narastająca oporność wirusa
Objawy toksyczne leków
Interakcje lekowe
Współzakażenie HCV i HBV
Wiremia HIV
(kopie/ml)
czerwiec
listopad
lipiec
grudzień
lipiec
marzec
lipiec
maj
wrzesień
wrzesień
2000
2000
2001
2001
2002
2003
2003
2004
2012
2013
11
nieoznaczalna
nieoznaczalna
nieoznaczalna
nieoznaczalna
nieoznaczalna
nieoznaczalna
nieoznaczalna
CD4
kom/mm3
287
654
380
412
616
402
438
512
478