Amanda E. Horn, Jacob W. Ufberg
Ostre zapalenie
wyrostka robaczkowego,
zapalenie uchyłków jelita grubego
i zapalenie okrężnicy
Amanda E. Horn, MD*, Jacob W. Ufberg, MD
SŁOWA KLUCZOWE
Ostre zapalenie wyrostka robaczkowego Zapalenie
uchyłków okrężnicy Zapalenie okrężnicy Zapalne nieswoiste
choroby jelit Clostridium difficile Medycyna ratunkowa
OSTRE ZAPALENIE WYROSTKA ROBACZKOWEGO
Wprowadzenie i epidemiologia
Ostre zapalenie wyrostka robaczkowego (OZWR) jest najczęstszą przyczyną bólu
brzucha wymagającego leczenia operacyjnego. Ryzyko zachorowania na OZWR
w ciągu całego życia wynosi około 7%, a zachorowalność – 86 na 100 tys. na
rok.1 Choroba najczęściej występuje w drugiej dekadzie życia, z niewielką przewagą
u mężczyzn niż u kobiet (1,4:1).2 Odsetek pacjentów z perforacją wyrostka robaczkowego zależny jest od wieku: chorzy w wieku podeszłym są w grupie wysokiego ryzyka.1 Wczesne rozpoznanie zapalenia wyrostka robaczkowego jest niezwykle istotne,
aby uniknąć powikłań w postaci ropnia bądź przedziurawienia.
Patofizjologia
Wyrostek robaczkowy położony jest na tylno-przyśrodkowej powierzchni kątnicy,
około 3 centymetry od zastawki krętniczo-kątniczej. Jego długość wynosi od 8 do 13
cm, a jego położenie anatomiczne w brzuchu jest zmienne.3 Mimo iż jednoznacznie
nie określono roli fizjologicznej wyrostka robaczkowego, ostatnie doniesienia mówią
o roli wyrostka jako rezerwuaru bakterii komensalnych jelita grubego.4
Do ostrego stanu zapalnego wyrostka robaczkowego dochodzi w wyniku zamknięcia jego światła przez kamień kałowy, zrosty, powiększone węzły chłonne, ciała obce,
pasożyty lub znacznie rzadziej guzy nowotworowe.5, 6 Obturacja prowadzi do znacznego wzrostu ciśnienia wewnątrz jego światła i akumulacji śluzu, czego wynikiem jest
rozdęcie wyrostka. Stymuluje to trzewne nerwy aferentne, które uchodzą do rdzenia
Department of Emergency Medicine, Temple University School of Medicine, 10th Floor Jones Hall,
3401 North Broad Street, Philadelphia, PA 19140, USA
* Corresponding author.
E-mail address: [email protected]
Emerg Med Clin N Am 29 (2011) 347–368
doi:1 0.1016/j.emc.2011.01.002
33-8627/11/$ – see front matter © 2011 Elsevier Inc. All rights reserved
emed.theclinics.com
192
Amanda E. Horn, Jacob W. Ufberg
kręgowego na wysokości Th8–Th10 i powodują tępy ból w nadbrzuszu lub w okolicy
okołopępkowej. Utrzymująca się obturacja wyrostka poprzez zwiększenie ciśnienia
w jego świetle powoduje utrudnienie odpływu krwi żylnej i chłonki, co ułatwia bakteriom i neutrofilom inwazję jego ściany. Ból o dokładniejszej lokalizacji pojawia się, gdy
proces zapalny dociera do trzewnej ściennej i dochodzi do podrażnienia lokalnych
włókien somatycznych nerwów. Jeśli nie powstrzyma się tego procesu, dochodzi do
zgorzeli wyrostka i wysokiego ryzyka przedziurawienia jego ściany, powstania ropnia
lub zapalenia otrzewnej, co dzieje się zwykle w odstępie 24–36 godzin od wystąpienia objawów.7
Objawy kliniczne
Klasycznym objawem OZWR jest stały, słabo zlokalizowany ból w okolicy okołopępkowej lub nadbrzusznej, któremu towarzyszą jadłowstręt i nudności. Wymioty zwykle
pojawiają się później niż ból. W miarę postępu choroby ból przesuwa się do prawego
dołu biodrowego w okolicę punktu McBurneya, czemu może towarzyszyć niewielka gorączka. Wyniki metaanalizy pacjentów z bólem brzucha wskazują na wysokie
prawdopodobieństwo wystąpienia zapalenia wyrostka robaczkowego u chorego,
u którego ból migrował z okolicy okołopępkowej do prawego dołu biodrowego oraz
któremu towarzyszyła gorączka.8
Nie zawsze jednak można zaobserwować klasyczny obraz choroby, między innymi
z powodu zmiennego położenia wyrostka w jamie brzusznej. Wyrostek może być
na przykład położony zakątniczo, w dole biodrowym lub w miednicy, powodując ból
w prawej flance brzucha, miednicy, mosznie, okolicy nadłonowej, a nawet w lewym
dolnym kwadrancie brzucha, gdy swą lokalizacją przekracza linię pośrodkową ciała.
Pacjenci mogą również zgłaszać, w zależności od położenia zmienionego zapalnie
wyrostka, dolegliwości dyzuryczne, częstomocz, biegunkę i ból przy wypróżnianiu.
Opisana zmienność lokalizacji wyrostka staje się często przyczyną opóźnienia rozpoznania choroby, co skutkuje wzrostem ryzyka powstania zgorzeli i perforacji.9
Istnieje wiele objawów w badaniu przedmiotowym ułatwiających rozpoznanie. Ból
przy palpacji lokalizuje się najczęściej w okolicy punktu McBurneya, czyli „dokładnie półtora do dwóch cali [ok. 4–5 cm – przyp. tłum.] od przedniego górnego kolca
biodrowego w linii prostej nakreślonej od tego wyrostka do pępka”.10 Dodatni objaw
Rovsinga charakteryzuje się występowaniem bólu w prawym dole biodrowym przy
palpacji lewego dolnego kwadrantu brzucha. U chorych stwierdzić można również
objaw Blumberga i wzmożone napięcie mięśni, które wywołane są przez stan zapalny otrzewnej ściennej i stanowią niezależny czynnik wskazujący na ostre zapalenie
wyrostka robaczkowego.11
Postawienie właściwego rozpoznania ułatwiają inne objawy stwierdzane w trakcie
badania fizykalnego. Objaw z mięśnia lędźwiowego wywołuje się poprzez polecenie
choremu, aby wykonał zgięcie w stawie biodrowym wbrew stawianemu oporowi bądź
wyprostowując udo chorego w stawie biodrowym, podczas gdy on leży w pozycji na
lewym boku, co powoduje podrażnienie zakończeń nerwowych w mięśniu biodrowo-lędźwiowym. Dodatni objaw zasłonowy rozpoznaje się wtedy, gdy wewnętrzna rotacja w zgiętym stawie biodrowym przy jednoczesnym zgięciu stawu kolanowego nasila
ból chorego. Tkliwość w obrębie odbytnicy podczas często wykonywanego badania
palcem nie jest wystarczająco ani czułym, ani swoistym czynnikiem predykcyjnym
OZWR.8
Temperatura ciała w przebiegu OZWR pozostaje prawidłowa lub jest nieznacznie
podwyższona. Gorączka pojawia się przy progresji choroby do przedziurawienia
wyrostka i tworzenia ropnia. Stąd sama obecność gorączki nie wystarczy do rozpoznania choroby, ale jej obecność wśród innych charakterystycznych dolegliwości
Ostre zapalenie wyrostka robaczkowego...
i objawów przedmiotowych, jak np. migracja bólu, czyni rozpoznanie bardziej prawdopodobnym.8
Szczególne grupy chorych
Kobiety ciężarne Teoretycznie ciężarna macica przemieszcza objęty zapaleniem
wyrostek w kierunku dogłowowym, powodując umiejscowienie dolegliwości w prawym podżebrzu lub prawej flance brzucha. Większość ciężarnych z OZWR zgłasza
jednak ból w prawym dole biodrowym, niezależnie od etapu ciąży.12, 13 W 2. trymestrze ciąży notuje się zapalenie wyrostka robaczkowego nieznacznie częściej niż
w trymestrach 1. i 3.14 Jakkolwiek kobiety ciężarne w porównaniu z pozostałymi nie są
obarczone większym ryzykiem zachorowania na OZWR, to choroba ta pozostaje najczęstszą niepołożniczą przyczyną nagłej interwencji chirurgicznej w ciąży. Wczesne
rozpoznanie choroby u ciężarnej jest niezwykle istotne, gdyż powikłania w postaci
zapalenia otrzewnej lub ropnia wewnątrzbrzusznego mogą negatywnie wpłynąć na
przebieg ciąży. W badaniach potwierdzono podwyższony odsetek poronień u ciężarnych, które przebyły zarówno niepowikłane, jak i powikłane OZWR (odpowiednio
15% i 37%). Ryzyko przedwczesnego porodu jest również większe w grupie ciężarnych z OZWR, z odsetkiem sięgającym 45%, ale dane te poprawiły się w ostatnich
badaniach.15, 16
Dzieci U małych dzieci rośnie też ryzyko opóźnionego rozpoznania OZWR i jego
powikłań, dlatego należy je silnie rozważać. W badaniach wskazuje się na częsty
problem błędnej diagnozy u dzieci i stawianie zamiast OZWR rozpoznań zapalenia
żołądka, zakażenia dróg moczowych, zapalenia ucha środkowego oraz zakażeń
układu oddechowego. Prowadzi to do występowania perforacji w wysokim odsetku,
rzędu 70–80%, i wydłużenia czasu hospitalizacji.17–19
Osoby w wieku podeszłym Podobnie jest u osób w wieku podeszłym, dochodzi do
wydłużenia czasu między wystąpieniem objawów a leczeniem operacyjnym OZWR.
Opóźnienie to prowadzi do zwiększenia ryzyka przedziurawienia jelita. Śmiertelność
z powodu OZWR w tej grupie wiekowej wynosi do 4% (w porównaniu z 0,1% w grupie młodszej) i jest zwłaszcza wysoka u chorych powyżej 70. roku życia (32%). Do
przyczyn opóźnienia rozpoznania w tej grupie chorych należą pomyłki diagnostyczne
i nietypowy obraz choroby, 20, 21 a ostatnie badania wskazują na poprawę wykrywalności OZWR w wyniku zastosowania tomografii komputerowej i laparoskopii.22
Chorzy z zaburzeniami odporności U chorych z zaburzeniami odporności, jak na
przykład zespół nabytego braku odporności (acquired immune deficiency syndrome
– AIDS) występuje podwyższone ryzyko wystąpienia powikłań OZWR, ponieważ
podobne objawy obserwowane są w zakażeniach drobnoustrojami oportunistycznymi towarzyszącymi tej chorobie. Mimo iż pacjenci z AIDS prezentują typowe objawy
OZWR, mogą one być przypisane zakażeniom drobnoustrojami oportunistycznymi
lub innymi powikłaniom AIDS. Odsetek perforacji stwierdzonych w okresie okołooperacyjnym jest wyższy u chorych na AIDS niż w populacji ogólnej.23 Ostatnie dane
z badań retrospektywnych sugerują, że leczenie antyretrowirusowe zmniejsza ryzyko
wystąpienia OZWR u chorych na AIDS.24
Rozpoznanie
Ostre zapalenie wyrostka robaczkowego powinno być brane pod uwagę u wszystkich
chorych, u których stwierdza się ból w nadbrzuszu, śródbrzuszu lub prawej flance
brzucha. Mimo iż nie ma pojedynczego testu służącego rozpoznaniu OZWR, niektóre
193
194
Amanda E. Horn, Jacob W. Ufberg
badania laboratoryjne mogą być pomocne. Test ciążowy oraz badanie ginekologiczne powinny być wykonane u wszystkich kobiet w wieku rozrodczym. U niektórych
kobiet stwierdza się w przebiegu OZWR tkliwość w rzucie przydatków. Powinno się
również wykonać badanie ogólne moczu, mając na uwadze fakt, że bliskość objętego
zapaleniem wyrostka i pęcherza moczowego lub moczowodu skutkować może krwiolub ropomoczem.
Badania laboratoryjne
Przydatność oceny leukocytozy ze wzorem odsetkowym leukocytów pozostaje dyskusyjna. W jednym z badań wzrost leukocytozy ponad 10 000 komórek/mm3 cechował się 76% czułością i 52% swoistością.25 Podobne wyniki innych badań wskazują,
że izolowana ocena leukocytozy jest mało przydatnym wskaźnikiem prognostycznym
OZWR i nie pozwala na odróżnienie postaci typowej od powikłanej.26 Marker zapalenia, białko C-reaktywne (C-reactive protein – CRP), również cechował się niską
czułością i swoistością, gdy był stosowany jako wyłączna metoda diagnostyczna
OZWR.27, 28 Natomiast jednoczesne występowanie tych trzech parametrów: leukocytoza z przesunięciem wzoru odsetkowego w lewo i wzrost stężenia CRP w surowicy wykazują wyższą skuteczność diagnostyczną niż każdy z nich osobno. Ostatnie
metaanalizy wskazywały na zwiększone prawdopodobieństwo rozpoznania OZWR
w przypadku spełnienia przynajmniej dwóch z trzech opisanych kryteriów oraz obniżone prawdopodobieństwo, gdy wszystkie są prawidłowe.29 Testy laboratoryjne
powinny więc być stosowane tylko jako dodatek do prawidłowo zebranego wywiadu
i wnikliwego badania fizykalnego, nie decydując o ostatecznym rozpoznaniu tej choroby.
Badania obrazowe
Do diagnostyki OZWR stosowane jest wiele rodzajów badań obrazowych o różnej
przydatności klinicznej. Zdjęcie przeglądowej jamy brzusznej stosowane jest rzadko, ale można za jego pomocą wykluczyć inne przyczyny bólu brzucha, jak skręt,
wgłobienie jelita lub kamica nerkowa i można je pilnie wykonać przyłóżkowo. Do objawów sugerujących OZWR należą: obraz miejscowej niedrożności porażennej jelit,
obecność gazu lub kamienia kałowego w świetle wyrostka, zatarcie struktury prawego mięśnia lędźwiowego oraz obecność wolnego gazu w jamie otrzewnej, chociaż
żaden z nich nie jest ani czułym, ani swoistym markerem choroby,30 co w znacznym
stopniu ogranicza przydatność tej metody.
Ultrasonografia
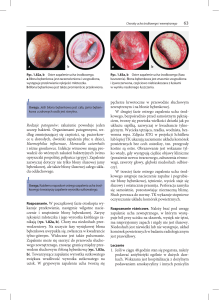
Badanie USG jest bardzo przydatne w rozpoznawaniu OZWR, szczególnie u dzieci
i ciężarnych kobiet, u których należy ograniczyć naświetlanie promieniami jonizującymi. Czułość badania USG ze stopniowanym uciskiem sięga 98% (chociaż wyniki
badań różnią się w znacznym stopniu między sobą),31 a za dodatnią próbę uważa się
zobrazowanie wyrostka o średnicy większej niż 6–7 mm (ryc. 1).27, 32, 33 Wraz z rozwojem choroby w badaniu USG uwidocznić można okołowyrostkowy naciek zapalny, kamienie kałowe w świetle wyrostka i przekrwienie jego ściany. Wyniki fałszywie ujemne mogą się pojawić przy perforacji wyrostka prowadzącej do nagłego zmniejszenia
jego obwodu, przy położeniu zakątniczym lub ograniczeniu obszaru zapalenia do
jego końcowej części.34 Ponadto uwidocznienie wyrostka w badaniu USG jest trudne,
niemożliwe w 25–35%, nawet z udziałem doświadczonych ultrasonografistów.27, 33
Może to wynikać z obecności u chorego znacznej podściółki tłuszczowej lub warstwy gazu otaczającej wyrostek. Negatywna wartość predykcyjna nieuwidocznienia
wyrostka w jego ostrym zapaleniu wynosi 90%.27 Stąd, mimo iż dodatni wynik badania ultrasonograficznego umożliwia pewne rozpoznanie OZWR, nieuwidocznienie
Ostre zapalenie wyrostka robaczkowego...
Ryc. 1. W obrazie USG uwidoczniono powiększony wyrostek ze światłem wypełnionym płynem. (Z: Paterson A, Sweeney LE, Connoly B. Paediatric abdominal imaging. W: Grainger R,
Allison D, eds. Grainger & Allison’s Diagnostic Radiology: A Textbook of Medical Imaging. 5th
Edition. Philadelphia: Churchill Livingston, 2008; za zgodą.)
wyrostka (ujemny wynik) nie jest równoznaczne z wykluczeniem jego zapalenia i powinno być zweryfikowane inną metodą obrazową.
Tomografia komputerowa
Tomografia komputerowa (TK) znalazła duże zastosowanie w diagnostyce OZWR. Do jej
zalet należy przede wszystkim szeroka dostępność i możliwość wykrycia innych zmian
w obrębie jamy brzusznej. Z wad należy wymienić: narażenie chorego na ekspozycję na
promieniowanie jonizujące, opóźnienie rozpoznania w wyniku podania kontrastu doustnego oraz ryzyko nefropatii lub reakcji uczuleniowej spowodowanych podanym dożylnie
środkiem kontrastującym. Niektórzy autorzy narzekają również na wysokie koszty procedury, ale zwracano uwagę na zmniejszenie odsetka niepotrzebnych appendektomii
w wyniku wzrostu częstości wykonywania TK u takich chorych.35 Do tomograficznych objawów OZWR należą: powiększenie średnicy wyrostka powyżej 6 mm, pogrubienie jego
ściany oraz objawy zapalenia okołowyrostkowego (ryc. 2). Stwierdzenie złogu w świetle
narządu, jako jedynej patologii, nie wystarcza do postawienia tego rozpoznania.36
W zakresie stosowania kontrastu w badaniu TK w kierunku OZWR narosło wiele
kontrowersji. Czułość (83–97%) i swoistość (93–98%) TK w diagnostyce OZWR zależą od tego, czy kontrast był zastosowany i od rodzaju preparatu. W ostatnio opublikowanym artykule przeglądowym czułość i negatywna wartość predykcyjna TK bez
kontrastu i z kontrastem podanym doustnie były podobne, podczas gdy swoistość,
dokładność i dodatnia wartość predykcyjna we wspomnianej analizie okazały się
wyższe dla TK bez kontrastu.37 Wyniki te mogą wpłynąć na skrócenie czasu poby-
195