Nadciśnienie tętnicze –
punkt widzenia lekarza i dietetyka
prof. nadzw. dr hab. n. med. J. Niegowska
dr inż. D. Gajewska
Wszechnica Żywieniowa SGGW
Warszawa 2016
Ciśnienie tętnicze krwi
Ciśnienie wywierane przez krew na ściany tętnic
Definiowane jest wartościami:
• ciśnienia skurczowego (SRR) – ciśnienie panujące
w naczyniach w czasie skurczu serca
• ciśnienia rozkurczowe (RRR) – ciśnienie panujące
w naczyniach w czasie rozkurczu serca
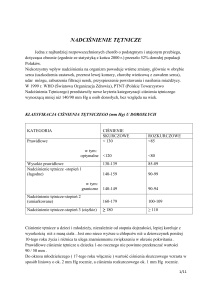
Ciśnienie tętnicze u osób zdrowych
[mm Hg]
optymalne
< 120 i
<80
prawidłowe
120 -129 i/lub 80-84
wysokie prawidłowe 130-139 i/lub 85-89
Ciśnienie tętnicze krwi
Ciśnienie tętnicze krwi fizjologicznie zmniejsza się w
nocy (ang. dipping)
Nocny spadek ciśnienia tętniczego o ponad 10%
wartości (w porównaniu do wartości ciśnienia w ciągu
dnia) definiuje osoby z prawidłowym nocnym spadkiem
ciśnienia (ang. dippers)
Europejskie Towarzystwo Nadciśnienia Tętniczego (ESH) i Europejskie Towarzystwo Kardiologiczne
(ESC) 2013
Zjawisko hipotonii ortostatycznej
Obniżenie:
ciśnienia skurczowego o co najmniej 20 mm Hg
lub
ciśnienia rozkurczowego o co najmniej 10 mm Hg
w ciągu 3 min od przyjęcia pozycji stojącej
Powiązane jest z gorszym rokowaniem, większą umieralnością
oraz częstszym występowaniem incydentów sercowonaczyniowych
Aparaty do pomiaru ciśnienia tętniczego
krwi
• sfigmomanometry osłuchowe
(walidowane półautomatyczne lub automatyczne)
• sfigmomanometry oscylometryczne
(walidowane półautomatyczne lub automatyczne)
• sfigmomanometry rtęciowe
(coraz rzadziej stosowane w gabinetach lekarskich
w krajach europejskich)
Zasady pomiaru ciśnienia tętniczego krwi
• pomiar na obu ramionach
• pomiary w różnych pozycjach:
– siedzącej
– stojącej
– leżącej
• pomiary na kończynach dolnych (w przypadku stałej
różnicy ciśnienia między kończynami górnymi (> 10 mm Hg),
do pomiarów należy wykorzystywać tę kończynę, na której
ciśnienie jest wyższe)
• odpowiedniej wielkości i prawidłowo założony
mankiet
Metody pomiarów ciśnienia tętniczego krwi
stosowane w praktyce:
• konwencjonalny (przygodny) – pomiar wykonany
przez lekarza lub pielęgniarkę w przychodni lub
szpitalu
• samopomiar – pomiar wykonany przez chorego
• 24-godzinne lub 48-godzinne nieinwazyjne
monitorowanie ciśnienia tętniczego krwi (Holter)
Domowe pomiary ciśnienia tętniczego
krwi do celów diagnostycznych
• pomiary wykonuje się po 5-minutowym odpoczynku
w pozycji siedzącej, dwukrotnie w odstępie 1-2 minut
• wartość ciśnienia to średnia z pomiarów począwszy
od 2. dnia
• interpretacja wyników powinna być wykonana przez
lekarza
Rozpoznanie nadciśnienia tętniczego
na podstawie pomiarów
w gabinecie lekarskim
wartość równa lub przekraczająca:
140 mm Hg dla ciśnienia skurczowego
i/lub co najmniej
90 mm Hg dla ciśnienia rozkurczowego
Nadciśnienie tętnicze
1. Choroba układu krążenia charakteryzująca się
stale podwyższonym ciśnieniem tętniczym krwi
2. Złożona choroba sercowo-naczyniowa,
a nie jedynie podwyższone wartości ciśnienia
tętniczego krwi
Europejskie Towarzystwo Nadciśnienia Tętniczego (ESH) i Europejskie Towarzystwo Kardiologiczne
(ESC) 2013
Patogeneza nadciśnienia
wieloczynnikowa
Mechanizmy
obniżające
ciśnienie tętnicze
Mechanizmy
podwyższające
ciśnienie tętnicze
Nadciśnienie tętnicze pierwotne
• trwałe podwyższenie ciśnienia tętniczego
na skutek rozregulowania prawidłowych
mechanizmów homeostatycznych
• nie ma wykrywalnej przyczyny
Nadciśnienie tętnicze wtórne
• utrwalone nadciśnienie spowodowane
określonym zaburzeniem innym niż pierwotne
Nadciśnienie tętnicze
„białego fartucha”
• podwyższone zwykle w gabinecie lekarskim
Nadciśnienie tętnicze ukryte
• prawidłowe wartości podczas pomiaru
w gabinecie lekarskim, a podwyższone poza
gabinetem
Powikłania narządowe
nadciśnienia tętniczego
•
•
•
•
•
udar mózgu
choroba niedokrwienna serca
zwężenie tętnic obwodowych
uszkodzenie nerek
uszkodzenia narządu wzroku
Metody leczenia nadciśnienia tętniczego
• Leczenie niefarmakologiczne – zmiana stylu życia prowadząca
do istotnego obniżenia ciśnienia tętniczego krwi u osób
z ciśnieniem podwyższonym
• Leczenie farmakologiczne – leki hipotensyjne (podstawowe
i inne), wyłącznie ze wskazań lekarza – specjalisty
Podstawowym celem leczenia pacjentów z nadciśnieniem
tętniczym jest zmniejszenie śmiertelności oraz ryzyka powikłań
sercowo-naczyniowych
Leczenie niefarmakologiczne
Obejmuje:
• uzyskanie i utrzymanie prawidłowej masy ciała;
• stosowanie diety – najczęściej rekomendowana
dieta DASH;
• ograniczenie spożycia alkoholu;
• ograniczenie spożycia soli;
• zaprzestanie palenia;
• zwiększenie aktywności fizycznej.
Zasady diety DASH
Dietary Approaches to Stop Hypertension (DASH)
• Owoce i warzywa, głównie świeże
• Produkty mleczne o obniżonej zawartości tłuszczu
• Pełnoziarniste produkty zbożowe, orzechy, nasiona
roślin strączkowych
• Ryby, drób, ograniczone ilości czerwonego mięsa
• Ograniczenie spożycia tłuszczu, cholesterolu,
• Ograniczenie spożycia cukru i słodyczy
• Ograniczenie spożycia soli
Założenia diety DASH
Sód
2300 mg
1500 mg
6%
Potas
4700 mg
Białko
18 %
Wapń
1250 mg
Węglowodany
55 %
Magnez
500 mg
150 mg
Błonnik
30 g
Tłuszcz ogółem
27-30 %
Nasycone kwasy
tłuszczowe
Cholesterol
Sól/sód a nadciśnienie
Sodowrażliwość: definiowana jako spadek ciśnienia krwi
o 10 mmHg przy 10% ograniczeniu podaży sodu w diecie
• około 50% osób z nadciśnieniem tętniczym i 25% osób
z prawidłowym ciśnieniem jest sodowrażliwych
• sodowrażliwość jest wyższa u osób starszych i osób
z pewnych grup etnicznych (Afro-Amerykanie)
• bardziej wrażliwi na sód są chorzy z zespołem
metabolicznym i chorobami nerek
Osobom dorosłym zaleca się ograniczenie spożycia
soli do 5 g dziennie
Alkohol a nadciśnienie
Zwiększone spożycie alkoholu:
• zwiększa ryzyko incydentów sercowo-naczyniowych
• zmniejsza
skuteczność
działania
leków
hipotensyjnych
Zaleca się całkowitą abstynencję, a jeśli nie jest to
możliwe, to ograniczenie spożycia alkoholu do
maksymalnie 20-30 g/dobę (w przeliczeniu na etanol)
dla mężczyzn i 10-20 g dla kobiet
Wysiłek fizyczny a nadciśnienie
• Siedzący tryb życia zwiększa ryzyko nadciśnienia
• Regularnie uprawiany długotrwały wysiłek
aerobowy bezpiecznie obniża ciśnienie tętnicze
• Wysoka aktywność fizyczna w dzieciństwie
redukuje ryzyko nadciśnienia w dorosłym wieku
Zaleca się aktywność fizyczną w wymiarze 30 min
przez większość dni w tygodniu
Korzyści z leczenia niefarmakologicznego
• obniżenie ciśnienia tętniczego krwi
• zmniejszenie dawki leków hipotensyjnych
• zmniejszenie czynników ryzyka sercowo-
naczyniowego
• brak efektów ubocznych leczenia
• korzyści ekonomiczne