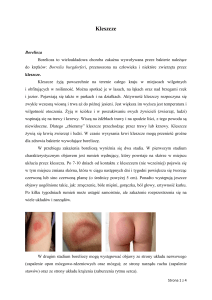
Terminem chorób przenoszonych przez wektory określa
się różnego typu choroby zaraźliwe, wywoływane
przez patogeny przenoszone przez stawonogi lub
innych biologicznych pośredników. Przenoszenie choroby
odbywa się głównie podczas ssania krwi przez zarażonego
owada lub pasożytujące roztocze. Może mieć także miejsce,
kiedy kręgowiec połknie zarażony organizm przenosiciela
lub gdy dojdzie do zanieczyszczenia rany kałem wektora
zawierającym materiał zaraźliwy. Bez względu na drogę
transmisji, wektor jest krytycznym ogniwem w przenoszeniu
choroby i cechuje się, przynajmniej częściowo, pasożytniczym
stylem życia. Jego styl życia jest oczywiście dostosowany
do tego, w jaki sposób zwierzę naraża się na zarażenie
i jak dana choroba jest przenoszona.
Wybuchy chorób wektorowych w przyszłości staną się
prawdopodobnie częstsze w Europie, ostrzega Europejskie Centrum
ds. Zapobiegania i Kontroli Chorób. Według oceny zainicjowanej przez
ECDC, zmiany klimatu i środowiska w postaci wzrastających
temperatur i wilgotności, jak również globalizacja sprzyjają
rozprzestrzenianiu się wektorów lub bezpośrednich żywicieli i w
konsekwencji rozprzestrzenianiu się samej choroby.
Choroby wektorowe obejmują:
gorączkę Denga,
gorączkę Zachodniego
Nilu,
gorączkę Chikungunya,
gorączkę krwotoczną z
zespołem nerkowym
bolerioza,
wirusowe zapalenie mózgu
przenoszone przez
kleszcze.
Dostają się one do organizmu człowieka
-żywiciela za pośrednictwem komarów,
moskitów, kleszczy i gryzoni.
Występują najczęściej na łonie natury, można je spotkać w lesie, na
łące, w okolicach jezior czy w parkach miejskich. Żyją w strefie
przygruntowej, w miejscach lekko wilgotnych i obfitujących w
roślinność. Znajdują się na spodniej stronie liści lub na gałęziach w
pobliżu ścieżek, po których chodzimy.
Istnieje ponad 800 gatunków kleszczy, z czego w Polsce żyje 21
gatunków. Największe znaczenie epidemiologiczne ma kleszcz
pospolity. Uważny jest on za najważniejszego przenosiciela chorób w
Polsce. Aktywność kleszczy rozpoczyna się gdy temperatura
przekroczy 8 C ,czyli zazwyczaj wraz z nadejściem wiosny i trwa do
jesieni. W naszych szerokościach geograficznych, możemy być jednak
narażeni na ugryzienie nawet w grudniu. Łagodna zima i wilgotne lato
sprzyjają wysokiej rozrodczości i małej umieralności co powoduje
zwiększenie tempa ich rozprzestrzeniania się.
Cykl rozwojowy kleszcza pospolitego trwa
przeciętnie 2 lata i występują w nim trzy aktywne
stadia, w trakcie których kleszcz pobiera krew:
- larwa
- nimfa
- postać dorosła.
Pobranie krwi przez kleszcza od kręgowca
warunkuje przejście w kolejne stadium rozwoju. Kleszcze
mogą żerować na żywicielu przez kilka dni, po czym
odpadają i w ściółce leśnej przechodzą metamorfozę.
Larwy zmieniają się w nimfy, a nimfy w postacie dorosłe.
Kleszcze mogą atakować człowieka we wszystkich
aktywnych stadiach rozwojowych, przyczym w każdym
kolejnym stadium żerują coraz dłużej i pobierają coraz
więcej krwi. Kleszcze w czasie ukłucia przekazują do krwi
ludzi i zwierząt bakterie i wirusy, które mogą wywoływać
groźne choroby zakaźne. Ukąszenie jest bezbolesne,
ponieważ ślina kleszcza zawiera substancje łagodzące ból,
które powodują, że nie czujemy ukłucia.
Bolerioza-wieloukładowa choroba zakaźna
wywoływana przez bakterie należące do
krętków: Borrelia burgdorferi, przenoszona
na człowieka i niektóre inne zwierzęta przez
kleszcze . Zakażenie człowieka następuje
poprzez ślinę lub wymiociny kleszcza.
Rezerwuarem krętka są liczne gatunki
zwierząt, głównie gryzonie.
Objawy:
Wczesne objawy choroby obejmują powstanie
charakterystycznego rumienia cechującego się
obwodowym szerzeniem się i centralnym
ustępowaniem. Rumień wędrujący jest najczęstszym
objawem wczesnej postaci boreliozy. Inne wczesne
zmiany to objawy grypopodobne obejmujące
gorączkę, ból głowy, osłabienie. Wczesne objawy
ustępują w ciągu 3 miesięcy i u części chorych
rozwija się postać wczesna rozsiana, która może
przebiegać pod postacią zapalenia stawów lub
neuroboreliozy albo (rzadziej) zapalenia mięśnia
sercowego. Po wielu latach od zakażenia u części
chorych dochodzi do zanikowego zapalenia skóry,
przewlekłego zapalenia stawów, powikłań
neurologicznych. Borelioza jest rozpoznawana na
podstawie dodatnich testów serologicznych oraz
występowaniem typowych objawów klinicznych.
Zakażenie jest skutecznie leczone za pomocą
antybiotyków z grupy penicylin, cefalosporyn oraz
tetracyklin.
Wywoływana przez wirusa z rodziny
Flaviviridae, przenoszonego z kleszcza na
człowieka. Kleszcze ulegają zainfekowaniu po
ugryzieniu zwierząt, które są nosicielami
wirusa KZM, później przenoszony jest on na
człowieka. Z reguły przebiega dwufazowo.
Pierwsza faza pojawia się po 7-14 dniach od
kontaktu z kleszczem i trwa około tygodnia.
Objawy są mało charakterystyczne, podobne
do grypy: ogólna niedyspozycja, gorączka, ból
głowy, mięśni. Po kilku dniach lepszego
samopoczucia występuje druga faza choroby,
która ma następujące objawy: nagły skok
gorączki, bóle głowy, wymioty, nudności, utrata
przytomności oraz zespół zapalenia opon
mózgowo- rdzeniowych lub zapalenia mózgu.
Objawy zwykle ustępują po 2-3 tygodniach.
Szczepienia ochronne
Zaleca się szczepienie przeciwko kleszczowemu zapaleniu mózgu.
Szczepienie ma bardzo duże znaczenie, ponieważ kleszczowego
zapalenia mózgu nie da się leczyć przyczynowo.
Wirus jest przenoszony w ciągu kilku pierwszych minut pobierania krwi
przez kleszcza.
Usunięcie kleszcza nie może więc stanowić skutecznej ochrony przed
zainfekowaniem wirusem wywołującym kleszczowe zapalenie mózgu.
Konieczne staje się zatem zastosowanie szczepień profilaktycznych.
Światowa Organizacja Zdrowia zaleca szczepienie następujących grup
osób:
- pracownicy leśni
- pracownicy mający kontakt z materiałem zakaźnym, np. laboranci
- turyści podróżujący w regiony ryzyka KZM.
Szczepionki przeciwko kleszczowemu zapaleniu mózgu są dostępne
zarówno dla dorosłych, jak i dzieci.
Pełne szczepienie składa się z trzech iniekcji, plus iniekcje
przypominające zalecane co 3-5 lat, w przypadku osób narażonych na
ciągłe ryzyko infekcji.
Nie ma szczepień ochronnych przeciw boreliozie!
Co zrobić, aby uniknąć ukąszenia przez kleszcza?
Sposobem uniknięcia przykrych skutków chorób przenoszonych przez
kleszcze jest stosowanie zasad zmniejszających prawdopodobieństwo
ukąszenia i zakażenia. Należy więc:
-w miejscach szczególnie narażonych na występowanie kleszczy nosić
odpowiednią odzież, która zakrywa jak najwięcej ciała
-stosować środki odstraszające kleszcze i insekty
-unikać wysokich traw, zarośli i poszycia lasu
- zawsze po powrocie do domu z wycieczki w tereny zielone dokładnie
obejrzeć swoje ciało
Gorączka Denga –infekcyjna choroba
tropikalna wywoływana przez wirus
dengi. Objawy obejmują gorączkę, ból
głowy, mięśni i stawów oraz
charakterystyczną wysypkę,
przypominającą wysypkę w czasie
odry. W odosobnionych przypadkach
choroba prowadzi do zagrażającej
życiu gorączki krwotocznej z
krwotokami, trombocytopenią i
hipowolemią, może się także rozwinąć
wstrząs, w którym niebezpiecznie
spada ciśnienie krwi.
Gorączka Zachodniego Nilu – choroba wirusowa zaliczana do grupy gorączek
krwotocznych występująca na kilku kontynentach.
Infekcja u wielu osób przebiega bezobjawowo lub daje łagodne objawy. Jeśli
dochodzi do rozwinięcia się choroby, objawy pojawiają się po 2 – 15 dniach. W
postaciach lekkich choroba może dawać objawy rzekomo grypowe (gorączka, ból
głowy, bóle mięśni), czasem drobną wysypkę lub powiększenie węzłów chłonnych.
W cięższych przypadkach objawy są bardziej nasilone a przebieg gwałtowny,
mogą dołączyć się nudności, wymioty, trudności w połykaniu, kręcz szyi,
osłabienie mięśni, utrudnienie chodu, zaburzenia koordynacji, parkinsonizm,
zaburzenia świadomości. U osób immunoniekompetentnych istnieje zwiększone
ryzyko ciężkiego przebiegu choroby, aż do zapalenia opon mózgowordzeniowych i mózgu czy ostrego porażenia wiotkiego. Zdarzają się także
przypadki śmiertelne.
Za najlepszą metodę zapobiegania chorobie uważa się unikanie pogryzienia
przez komary (stosowanie odpowiednich repelentów, moskitier, tworzenie
niekorzystnych warunków do rozrodu komarów). Szczepionki nie opracowano.
Gorączka Chikungunya– tropikalna
choroba wirusowa, występująca
głównie w południowej Azji i
wschodniej Afryce.
W 2006 wystąpiły masowe
zachorowania na wyspach Oceanu
Indyjskiego (Reunion, Majotta,
Seszele, Mauritius, Komory,
Madagaskar, Malediwy) oraz w
zachodnich, nadbrzeżnych
rejonach Indii i w Malezji.
W 2007 zanotowano przypadki
Chikungunya w okolicy Rimini we
włoskim regionie Emilia-Romania.
Był to pierwszy przypadek
stwierdzony w Europie.
Przypadki wystąpienia gorączki
Chikungunya w latach 19522006 (na czerwono)
Objawy:
Początkowo zakażenie wirusem powoduje (3-7 dni
po ekspozycji) wystąpienie objawów rzekomo
grypowych (gorączka, bóle głowy, nudności,
osłabienie, bóle stawów i mięśni), wysypki i świądu
skóry.
Gorączka zwykle ustępuje w ciągu kilku dni
(tygodni), ale zdarzają się przedłużające się
miesiącami bóle i zapalenia stawów.
Nie ma dowodów na występowanie zakażeń
letalnych, przypadków przebiegu krwotocznego ani
neuroinwazji.
Leczenie i zapobieganie:
Nie opracowano szczepionki ani leczenia
przyczynowego choroby. Leczenie jest objawowe i
polega na podawaniu niesterydowych leków
przeciwzapalnych. Przeciwwskazany jest kwas
acetylosalicylowy.
Jedyną znaną metodą zapobiegawczą jest unikanie
narażenia na ukłucia przez komary (moskitiery,
repelenty).
Gorączka krwotoczna z zespołem
nerkowym– choroba zakaźna
wywoływana przez wirusy Hanta.
Choroba występuje w Azji, Europie,
Afryce, Ameryce Południowej i
Północnej. Jest wywoływana przez
grupę wirusów Hanta (poszczególne
nazwy pochodzą od miejsc ich
odkrycia, np. Seoul, Puumala). Patogen
jest przenoszony przez gryzonie –
wydalany jest z moczem, kałem i śliną.
Zakażenie następuje drogą wziewną.
Objawy:
gorączka
białkomocz
złe samopoczucie
zaczerwienienie gardła i spojówek
rumień na twarzy
obrzęki
wybroczyny na skórze
krwinkomocz a później krwiomocz
początkowo leukopenia, a następnie
leukocytoza
Po około 6 dniach może dojść do gwałtownego
pogorszenia stanu chorego, ze spadkiem
temperatury ciała, może wystąpić wstrząs,
obrzęk płuc, występuje skłonność do krwotoków,
narastają objawy uszkodzenia nerek.
W przypadku zachorowań endemicznych rozpoznanie stawia
się na podstawie charakterystycznego obrazu klinicznego. W
przypadku wątpliwości badaniem potwierdzającym zakażenie
jest dodatni wynik testu ELISA w kierunku swoistych
przeciwciał IgM.
Malaria, zimnica – ostra lub przewlekła,
tropikalna choroba pasożytnicza, której różne
postacie wywoływane są przez jeden lub więcej z
pięciu gatunków jednokomórkowego pierwotniaka
z rodzaju Plasmodium.
Wektorem malarii przenoszącym ją między
osobami chorymi i zdrowymi są samice komarów.
Jest to najczęstsza na świecie choroba zakaźna,
na którą co roku zapada ponad 220 mln osób, a
umiera 1-3 mln (są to głównie dzieci poniżej 5
roku życia z Czarnej Afryki). Zachorowania poza
terenami tropikalnymi i subtropikalnymi
endemicznego występowania tej choroby
spotykane są u osób powracających z tych
regionów, a także sporadycznie w pobliżu lotnisk i
portów, gdzie zostają zawleczone komary z
rodzaju Anopheles.
Malaria występuje w ponad stu krajach strefy
tropikalnej i subtropikalnej; narażonych na
zachorowanie jest około 1 miliard ludzi.
Zarodźce wymagają do pełnego cyklu rozwojowego 2
żywicieli: człowieka, który jest żywicielem pośrednim
(dochodzi w nim do rozmnażania bezpłciowego
pierwotniaka) i komara z rodzaju Anopheles, który jest
żywicielem ostatecznym (w nim zachodzi rozmnażanie
płciowe). To zakażeni ludzie są rezerwuarem czynnika
chorobotwórczego – zarodźca malarycznego. Wektorem
malarii jest ok. 80 różnych gatunków komarów.
Do zakażenia dochodzi, kiedy żywiące się krwią ludzką
zakażone samice komarów wraz ze śliną do organizmu
człowieka wprowadzają sporozoity zarodźca. Do
zakażenia może dochodzić także przez transfuzje krwi,
zakażone igły i strzykawki oraz z matki na dziecko
przez łożysko. Gametocyty od osoby chorującej na
malarię dostają się do organizmu samicy komara, gdzie
w ciągu 8–35 dni przechodzą cykl rozwojowy, w
przebiegu którego powstają sporozoity. Przy ukąszeniu
komara sporozoity dostają się do krwi osoby zdrowej.
Zachorowaniu na malarię można zapobiegać, poprzez
- unikanie ukąszeń komarów poprzez stosowanie środków
odstraszających,
- przebywanie w pomieszczeniach zamkniętych po zachodzie słońca,
ponieważ komary wykazują największą aktywność w nocy,
-stosowanie odpowiednich leków przeciwmalarycznych.
Należy pamiętać, że początkowe objawy malarii mogą przypominać
przeziębienie, dlatego jeżeli wystąpi jeden z objawów takich jak:
gorączka, osłabienie, ból głowy czy ból mięśni należy natychmiast zgłosić
się do lekarza. Szybkie rozpoznanie i pilne leczenie ratuje życie!
Aby z wakacyjnego wyjazdu przywieźć tylko pamiątki i cudowne
wspomnienia należy również przed podróżą zgłosić się po poradę
medyczną.