Prof. dr hab. n. med. Łukasz Święcicki przy merytorycznym
udziale i wsparciu grupy roboczej składającej się z
przedstawicieli Ministerstwa Zdrowia
i Narodowego Funduszu Zdrowia.
Przygotowano w ramach projektu „Opracowanie koncepcji i
założeń merytorycznych programów polityki zdrowotnej
planowanych do wdrożenia w procedurze konkursowej” nr
POWR.05.01.00-00-0001/15 współfinansowanego ze
środków Programu Operacyjnego Wiedza Edukacja Rozwój.
Problem wczesnego rozpoznawania depresji komplikuje
fakt, że określenie „depresja” może być różnie definiowane i
bywa różnie rozumiane. Termin ,,depresja” w języku
codziennym bywa najczęściej używany w odniesieniu do
złego samopoczucia, obniżonego nastroju, przygnębienia
niezależnie od przyczyn tego stanu. W psychiatrii terminem
tym określa się szczególny rodzaj zaburzeń nastroju i
emocji, mianowicie takie, które można uznać za zjawisko
chorobowe, a więc wymagające pomocy lekarskiej.
choroby, zgodnej z kryteriami międzynarodowymi (ICD-10) czyli
zaburzenia afektywnego, zwanego dawniej depresją endogenną,
lub
- zespołu objawów występujących w innych zaburzeniach
opisywanych w ICD-10 jako reakcja adaptacyjna, zaburzenie
depresyjno-lękowe mieszane itp.
Nie dotyczy natomiast:
- zespołu objawów nie spełniających kryteriów ICD-10 dla
rozpoznania dużej depresji (bądź innego zaburzenia o nasileniu
klinicznym), a więc stanu depresyjnego będącego przyczyna
istotnego dyskomfortu, ale nie będącego chorobą, choć
mogącego się przerodzić w pełnoobjawowy stan chorobowy.
1.
Obniżony nastrój*
2.
Utrata zainteresowań i zdolności do radowania się
3. Zmniejszenie energii prowadzące do wzmożonej męczliwości i zmniejszenia
aktywności
Objawy dodatkowe:
1.
Osłabienie koncentracji i uwagi.
2.
Niska samoocena i mała wiara w siebie
1.
Poczucie winy i małej wartości (nawet w epizodach o łagodnym nasileniu)
3.
Pesymistyczne, czarne widzenie przyszłości
4.
Myśli i czyny samobójcze
5.
Zaburzenia snu
6.
Zmniejszony apetyt
Dla ustalenia rozpoznania niezbędne jest stwierdzenie utrzymywania się
zaburzeń przez okres co najmniej 2 tygodni, choć może to być okres krótszy
wówczas, gdy objawy osiągają bardzo duże nasilenie i narastają szybko.
-
koszty związane z utratą produktywności,
- koszty związane ze zwolnieniami lekarskim,
świadczeniami rehabilitacyjnymi i rentami,
- osobiste koszty ponoszone przez osoby
chore.
Dane pochodzące z europejskich badań z dwóch ostatnich dekad
jednoznacznie wskazują, że udział kosztów pośrednich (utrata
produktywności, absencja, opieka społeczna) szacuje się na poziomie
65 - 88% wszystkich wydatków związanych z depresją, podczas gdy
bezpośrednie koszty leczenia szacowane są jedynie na kilkanaście
procent. Przykładowo, w badaniu przeprowadzonym w Portugalii
całkowite koszty depresji oszacowano na około 102 mln euro (jest to
kwota bliska połowie budżetu przeznaczanego na ochronę zdrowia w
tym kraju), z czego 80% stanowiły koszty utraty produktywności
Ramos F, Sennfelt J, Amaral MJ, Valente P. 1996. Economia da saúde e saúde mental: Os custos da depressão. Revista Portuguesa de Saúde Pública 14, 53-68.
Sobocki P, Jönsson B, Angst J, Rehnberg C. 2006. Cost of depression in Europe. J Ment Health Policy Econ. Jun; 9(2):87-98.
. Salvador-Carulla L, Bendeck M, Fernández A, Alberti C, Sabes-Figuera R, Molina C, Knapp M. 2011. Costs of depression in Catalonia (Spain). J Affect Disord.
Jul;132(1-2):130-8.
. Ekman M, Granström O, Omérov S, Jacob J, Landén M. 2013. The societal cost of depression: evidence from 10,000 Swedish patients in psychiatric care. J Affect
Disord. Sep 25;150(3):790-7.
. Tomonaga Y, Haettenschwiler J, Hatzinger M, Holsboer-Trachsler E, Rufer M, Hepp U, Szucs TD. 2013.The economic burden of depression in Switzerland.
Pharmacoeconomics. Mar;31(3):237-50.
W Polsce próbę oszacowania kosztów ekonomicznych i
społecznych depresji podjął Instytut Zarządzania w Ochronie
Zdrowia Uczelni Łazarskiego. Autorzy opracowali raport
„Depresja– analiza kosztów ekonomicznych i społecznych”.
Wyniki badania w dużej mierze potwierdziły dane
europejskie. Z raportu tego wynika, że koszty leczenia
depresji (wydatki NFZ) wynoszą 170 mln zł rocznie, a koszty
ponoszone przez ZUS związane z tą chorobą to 762 mln zł
rocznie – a więc prawie 5 razy więcej. Warto podkreślić, że
około 80% wszystkich chorych to osoby w wieku 30-59 lat, a
więc w okresie największej aktywności zawodowej.
Depresja – analiza kosztów ekonomicznych i społecznych” pod redakcją Dr Małgorzata Gałązka-Sobotka
http://instytuty.lazarski.pl/izwoz/wydawnictwa/raport-nt-depresji/, dostęp z dnia 30.06.2016
Należy podkreślić, że w raporcie tym nie uwzględniono
kosztów związanych ze zmniejszeniem efektywności
wykonywanej pracy pomimo choroby (prezenteizm) oraz
utraty produktywności związanej z przedwczesną
umieralnością w przebiegu depresji. Dodatkowo, raport ten
obejmuje jedynie depresję definiowaną jako epizod
depresyjny i nawracające zaburzenia depresyjne
(odpowiednio F32 i F33 wg klasyfikacji ICD-10). Jak
zauważają sami autorzy, wyliczone koszty pośrednie mogą
być znacząco niedoszacowane i w rzeczywistości jeszcze
dużo wyższe.
Wyszczególnienie
Rehabilitacja Lecznicza
kwota w zł
Liczba osób
2013
39
114 127,10
Epizod depresyjny
668
1 973 337,08
F33-razem
Zaburzenia depresyjne nawracające
549
1 622 577,00
F41-razem
Inne zaburzenia lękowe
988
2 884 135,30
58
166 739,51
F31-razem
Zaburzenia afektywne dwubiegunowe
F32-razem
2014
F31-razem
Zaburzenia afektywne dwubiegunowe
F32-razem
Epizod depresyjny
695
2 047 448,39
F33-razem
Zaburzenia depresyjne nawracające
696
2 057 166,43
F41-razem
Inne zaburzenia lękowe
1084
3 198 246,78
2015
F31-razem
Zaburzenia afektywne dwubiegunowe
104
306 261,91
F32-razem
Epizod depresyjny
797
2 324 816,92
F33-razem
Zaburzenia depresyjne nawracające
694
2 037 550,84
F41-razem
Inne zaburzenia lękowe
1 001
2 912 737,82
Orzeczenia ustalające stopień niezdolności do pracy dla celów rentowych
Pierwszorazowe
Ponowne
jednostka chorobowa
2013
2014
2015
2013
2014
2015
F31
Zaburzenia afektywne
dwubiegunowe
342
386
382
2 672
2 562
2 531
Epizod depresyjny
399
393
408
947
868
750
Zaburzenia depresyjne
nawracające
517
528
531
6 627
5 858
5 160
Inne zaburzenia lękowe
319
307
337
2 649
2 238
1 846
F32
F33
F41
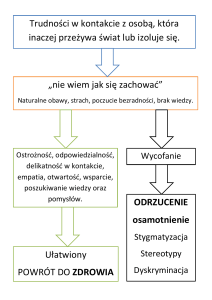
po pierwsze wydaje się, że wiele osób prosi lekarzy o
wpisanie innej przyczyny zwolnienia chorobowego z obawy
przed stygmatyzacją, zjawisko to jest dobrze znane
lekarzom praktykom,
- po drugie wydaje się , że wiele osób w stanie depresji nie
bierze zwolnienia i chodzi do pracy z tym, że wykonuje tę
pracę znacznie poniżej oczekiwań i możliwości – znam
bardzo wiele takich przypadków.
.Jain G, Roy A, Harikrishnan V, Yu S, Dabbous O, Lawrence C. 2013. Patient-reported depression
severity measured by the PHQ-9 and impact on work productivity: results from a survey of full-time
employees in the United States. J Occup Environ Med. 2013 Mar;55(3):252-8.
Dewa CS, Thompson AH, Jacobs P. 2011.The association of treatment of depressive episodes and
work productivity.Can J Psychiatry. 2011 Dec;56(12):743-50.
Koszty
osobiste nie są możliwe do
precyzyjnego obliczenia, choć z
pewnością w jakimś stopniu można
je przełożyć na koszty finansowe.
10
28 237,90
988
2 884 135,30
16
44 113,60
1310
3 844 851,30
Zaburzenia dysocjacyjne (konwersyjne)
15
45 119,40
F45-razem
Zaburzenia występujące pod postacią somatyczna
(somatoform disorders)
76
221 044,90
F48-razem
Inne zaburzenia nerwicowe
103
305 712,60
F31-razem
Zaburzenia afektywne dwubiegunowe
39
114 127,10
F32-razem
Epizod depresyjny
668
1 973 337,08
F33-razem
Zaburzenia depresyjne nawracające
549
1 622 577,00
F34-razem
Uporczywe zaburzenia nastroju (afektywne)
84
250 245,40
F38-razem
Inne zaburzenia nastroju (afektywne)
47
140 985,60
F39-razem
Zaburzenia nastroju (afektywne), nie określone
19
54 476,60
F40-razem
Zaburzenia lękowe w postaci fobii
F41-razem
Inne zaburzenia lękowe
F42-razem
Zaburzenie obsesyjno-kompulsyjne (nerwica natręctw)
F43-razem
Reakcja na ciężki stres i zaburzenia adaptacyjne
F44-razem
Nastrój depresyjny
Lęk
Zamartwianie się
Poczucie niemożności poradzenia sobie
Ograniczona zdolność do wykonywania codziennych obowiązków.
Zaburzenia rozpoczynają się zwykle w ciągu miesiąca od stresującego wydarzenia lub zmiany życiowej,
a czas trwania objawów, z wyjątkiem przedłużonej reakcji depresyjnej, nie przekracza zwykle 6
miesięcy.
Liczne badania etiopatogenetyczne wskazują, że pierwsze
epizody depresji są zazwyczaj poprzedzone wystąpienie
wyraźnego czynnika stresującego. Zaburzenia takie spełniają
wówczas kryteria reakcji adaptacyjnej. Jednak w następnych
latach z reguły dochodzi do nawrotu objawów tym razem już bez
wyraźnego czynnika poprzedzającego i w efekcie rozpoznanie
zostaje zmienione na zaburzenie depresyjne nawracające, a
jeszcze częściej na chorobę afektywną dwubiegunową
Roca M Gili M, Garcia-Campayo J, Armengol S, Bauza N, Garcia-Toro M. 2013. Stressful life events severity
in patients with first and recurrent depressive episodes. Soc Psychiatry Psychiatr Epidemiol.
Dec;48(12):1963-9.
Kendler KS, Karkowski LM, Prescott CA.1999. Causal relationship between stressful life events and the
onset of major depression. Am J Psychiatry. Jun;156(6):837-41.
Mitchell PB, Parker GB, Gladstone GL, Wilhelm K, Austin MP. 2003. Severity of stressful life events in first
and subsequent episodes of depression: the relevance of depressive subtype. J Affect Disord.
Feb;73(3):245-52.
Zaburzenie adaptacyjne często jest tylko kategorią
prowizoryczną. Brak jest dokładnych danych na temat tego,
jak często dochodzi do takiej konwersji, jednak
doświadczenie kliniczne wskazuje, że jest to zjawisko
niezwykle częste, jego częstość może wynosić nawet 80%,
rozpoznanie reakcji adaptacyjnej można w większości
przypadków uznać za rozpoznanie depresji (rozpoczynającej
się depresji). Co za tym idzie koszty rehabilitacji związane z
zaburzeniami adaptacyjnymi w dużej części są tożsame z
kosztami generowanymi przez depresję.
Objawy lęku i depresji występują równocześnie,
ale ich nasilenie nie jest wystarczające aby
uzasadnić samodzielne rozpoznanie depresji lub
lęku.
Jeśli objawy lęku i depresji występują
równocześnie, ale ich natężenie jest na tyle duże,
że można rozpoznać oddzielnie oba te zaburzenia,
to powinno się rozpoznawać równocześnie
występowanie lęku i depresji.
Osoby z opisanymi objawami często odwiedzają
placówki POZ (sformułowanie bezpośrednio wzięte
z ICD-10)
W przypadku zaburzenia lękowo-depresyjnego mieszanego kryteria ICD-10
odwołują się, niemal w całości do zagadnienia nasilenia objawów – jeśli jest
małe to rozpoznaje się takie zaburzenie (F41.2), a jeśli jest większe –
rozpoznaje się lęk i depresję. Takie postawienie sprawy nie jest ani
precyzyjne, ani do końca logiczne.
Po pierwsze nie ma żadnego punktu odniesienia – nie wiadomo jakie
dokładnie nasilenie uznać za wystarczająco duże, a jakiego za takie
uznawać nie należy.
Po drugie, osobne rozpoznawanie lęku i depresji jest nielogiczne, ponieważ
lęk niemal zawsze stanowi element zespołu depresyjnego.
Problem ten jest szeroko dyskutowany w literaturze, autorzy prac zwracają
uwagę na wynikające z tego trudności diagnostyczne w codziennej praktyce
klinicznej i konieczność rewizji tego stanowiska. .
Andrews G, Anderson TM, Slade T, Sunderland M. 2008. Classification of anxiety and depressive disorders: problems and solutions.Depress
Anxiety;25(4):274-81.
Ionescu DF, Niciu MJ, Henter ID, Zarate CA. 2013. Defining anxious depression: a review of the literature.CNS Spectr.Oct;18(5):252-60.
Mennin DS, Heimberg RG, Fresco DM, Ritter MR. 2008.Is generalized anxiety disorder an anxiety or mood disorder? Considering multiple
factors as we ponder the fate of GAD.Depress Anxiety; 25(4):289-99
Zaburzenie lękowo-depresyjne mieszane jest kategorią z
natury prowizoryczną. W praktyce na rozpoznanie takie
często decydują się lekarze stosunkowo mało doświadczeni,
którzy obawiają się, że rozpoznanie depresji „od razu”,
mogłoby zostać źle przyjęte przez pacjenta. W przypadku
zaburzenia depresyjno-lękowego mieszanego, podobnie jak
w przypadku zaburzenia adaptacyjnego, w rzeczywistości
mamy na ogół do czynienia z depresją, która z różnych
przyczyn nie została właściwie nazwana
Z danych publikowanych przez GUS wynika, że problem
depresji dotyczy 16% dorosłych Polaków.
Częstość występowania depresji, jak i stopień nasilenia
objawów wzrastają wyraźnie od około 50 r.ż..
Wskaźnik chorobowości dla zaburzeń nastroju i
zaburzeń nerwicowych kształtował się na poziomie
1960/100tys. ludności (leczeni w poradniach zdrowia
psychicznego w 2013r.).
Zródło: GUS: „Stan zdrowia ludności Polski w 2014”.
Zródło: GUS: Zdrowie i ochrona zdrowia w 2014r.
Badanie „Epidemiologia zaburzeń psychiatrycznych i dostępność
psychiatrycznej opieki zdrowotnej EZOP – Polska” (EZOP) to
pierwsze ogólnopolskie badanie, w którym oszacowano
rozpowszechnienia problemów psychicznych wśród Polaków.
Badanie to przeprowadzono na reprezentatywnej grupie
polskiego społeczeństwa w wieku od 18-64 lata.
Zaburzenia nastroju i zaburzenia nerwicowe rozpoznawano
łącznie u 13,1 % respondentów. Można więc przyjąć, że problem
ten dotyka ok. 5 mln mieszkańców Polski.
„Epidemiologia zaburzeń psychiatrycznych i dostęp do psychiatrycznej opieki zdrowotnej EZOP Polska”, red. J. Moskalewicz, A. Kiejna, W. Wojtyniuk, Instytut Psychiatrii i Neurologii,
Warszawa, 2012, 111-124, 185-194.
W badaniu oszacowano również rozpowszechnienie skarg
depresyjnych (w tym objawów tj. jak stany obniżenia
nastroju i aktywności, objawy unikania, przewlekły lęk,
drażliwość), które nie były wystarczające do postawienia
rozpoznania, ale, jak wiadomo, przekładają się one na
jakość życia i mogą zwiastować pojawienie się depresji.
Stwierdzono, że powyższe objawy występują u 20–30%
populacji, czyli mogą one dotyczyć blisko 8 milionów osób w
Polsce.
Polska
na tle krajów Unii Europejskiej należy do
krajów o największej liczbie samobójstw
w
przeliczeniu na 100 tys. mieszkańców.
Wskaźnik ten wynosi 16,6
Dla porównania w Niemczech: 9,2, a w dotkniętych
kryzysem ekonomicznym Hiszpanii i Grecji
odpowiednio: 5,1 i 3,8.
„Suicide rates Data by country”. WHO, 2012.
W ramach profilaktyki pierwotnej programem objęci zostaną
lekarze rodzinni (szkolenia) i pacjenci (edukacja pacjentów
z grup podwyższonego ryzyka) z poradni podstawowej opieki
zdrowotnej (POZ) leżących na terenie objętym przez jeden z
Ośrodków Wczesnego Wykrywania Depresji (OWDD).
Każdy OWDD powinien nawiązać współpracę z minimum 60
poradniami POZ z terenu trzech przyległych województw.
W ramach profilaktyki wtórnej do programu kwalifikowani
będą pacjenci POZ w wieku produkcyjnym, z grupy
podwyższonego ryzyka wystąpienia depresji tj. w wieku 2035 lat oraz >50r.ż.
W ramach działań profilaktycznych trzeciej fazy programem
objęci zostaną również pacjenci z już rozpoznaną depresją,
leczeni w poradniach zdrowia psychicznego (PZP), których
lekarze prowadzący zgłoszą potrzebę konsultacji z OWDD.
Grupę kontrolną będą stanowili lekarze i pacjenci poradni
POZ nie objętych Programem.
W chwili obecnej świadczenia w zakresie edukacji lekarzy POZ z
wczesnego rozpoznawania
i leczenia depresji oraz konsultacje
indywidualnych przypadków przez specjalistów psychiatrów nie są
finansowane ze środków publicznych.
W ofercie płatnika publicznego brak jest również odpowiednio
dostosowanych, długofalowych działań edukacyjnych skierowanych do
społeczeństwa, których celem byłoby uświadomienie problemu depresji
i zwiększenie zgłaszalności do lekarza POZ/psychiatry.
Finansowane są natomiast porady psychiatryczne i psychologiczne w
ramach poradni zdrowia psychicznego (PZP). Do lekarza psychiatry nie
jest wymagane skierowanie. Natomiast aby skorzystać z pomocy
psychologicznej wymagane jest skierowanie od lekarza POZ lub
psychiatry.
Dostęp do świadczeń psychiatrycznych i psychologicznych w wielu
miejscach w Polsce jest jednak niewystarczający, kolejki oczekujących
sięgają kilku miesięcy.
W Polsce dotychczas nie były realizowane podobne w
konstrukcji programy dotyczące wczesnego rozpoznawania
depresji i zapobiegania wykluczeniu zawodowemu.
Dostępny jest jedynie program prewencji rentowej
realizowany od 2005r. przez ZUS - 24-dniowe turnusy
rehabilitacji psychosomatycznej, mający zapobiegać
wykluczeniu zawodowemu.
Cecha/ różnica
Cel
Populacja do której
adresowane są
działania
Stosowanie
kwestionariuszy
przesiewowych
Rozwijanie sieci
Ośrodków Wczesnej
Diagnostyki Depresji
(OWDD)
Program zapobiegania
depresji
Program wczesnej
identyfikacji depresji
Zapobieganie
Wczesna identyfikacja
pojawianiu się zaburzeń zaburzeń depresyjnych,
depresyjnych.
którym nie udało się
zapobiec.
Młodzież, kobiety w
Osoby czynne zawodowo
ciąży
należące do dwóch grup
wiekowych:
20-35 i 50 plus
Nie
Tak
Nie
Tak
Przytoczone na wstępie dane epidemiologiczne i ekonomiczne wskazują
na pilną potrzebę wdrożenie odpowiednich strategii mających na celu
zmniejszenie wykluczenia społecznego i obniżenie kosztów
społeczno-ekonomicznych generowanych przez depresję.
W swoich zaleceniach, autorzy przytoczonego raportu ”Depresja –
analiza kosztów ekonomicznych
i społecznych” zwracają przede
wszystkim uwagę na konieczność traktowania depresji jako jednostki
priorytetowej w obszarze chorób psychiatrycznych.
Konsultant Krajowy w dziedzinie psychiatrii prof. Piotr Gałecki w swojej
recenzji powyższego raportu podkreśla, że: „alarmującą sprawą jest
wdrożenie programów profilaktycznych, które będą miały na celu
zredukowanie kosztów społeczno-ekonomicznych” .
Recenzja raportu Instytutu Zarzadzania w Ochronie Zdrowia Uczelnia Łazarskiego.
Depresja – analiza kosztó́w ekonomicznych i społecznych. Dr hab. n med. prof. nadzw. Piotr
Gałecki Konsultant Krajowy w dziedzinie psychiatrii, str.64-68,
http://instytuty.lazarski.pl/izwoz/wydawnictwa/raport-nt-depresji/, dostęp z dnia 30.06.2016
1. Identyfikacja depresji w ogóle, czyli odróżnienie stanów depresyjnych
od innych zaburzeń psychicznych i somatycznych oraz poświęcenie tym
stanom osobnej uwagi.
a) świadomość choroby u samego pacjenta i poszukiwanie fachowej
pomocy medycznej,
b) prawidłowe rozpoznanie depresji przez lekarza, w szczególności
lekarza pierwszego kontaktu.
2.Identyfikacja depresji opornej na leczenie, czyli wyróżnienie wśród
przypadków depresji wszystkich stanów, które nie są podatne na
najbardziej standardowe, prawidłowo stosowane metody terapeutyczne.
3. Identyfikacja depresji rzekomo-lekoopornej, chodzi tu o osoby, które
nie zareagowały na leczenie, ale przyczyną braku reakcji nie była
rzeczywista lekooporność, a jedynie niewłaściwe stosowanie metod
terapeutycznych lub też stosowanie niewłaściwych metod
terapeutycznych.
Zagadnienie pierwsze, któremu w głównej mierze jest poświęcony
ten program, musi być rozwiązane na poziomie lekarzy POZ.
Z dużym prawdopodobieństwem większość psychiatrów jest w
stanie prawidłowo zidentyfikować depresję (choć często mylą się
określając rodzaj choroby afektywnej, w której depresja
występuje, zwłaszcza rozpoznając reakcję adaptacyjną, reakcję
na stres, depresję nawracającą lub zaburzenie lękowodepresyjne mieszane zamiast depresji w przebiegu choroby
afektywnej dwubiegunowej) .
Stensland MD, Schultz JF, Frytak JR. 2010. Depression diagnoses following the identification of bipolar
disorder: costly incongruent diagnoses. BMC Psychiatry. Jun 4;10:39.
Nasrallah HA. 2015. Consequences of misdiagnosis: inaccurate treatment and poor patient outcomes in
bipolar disorder. J Clin Psychiatry.Oct;76(10).
Keck PE Jr, Kessler RC, Ross R. 2008. Clinical and economic effects of unrecognized or inadequately treated
bipolar disorder. J Psychiatr Pract. May;14 Suppl 2:31-8.
Lekarze POZ nie potrafią w wystarczającym stopniu identyfikować depresji.
Jak już wspomniano, wielu chorych z depresją nie trafia w ogóle do lekarza
psychiatry i pozostaje jedynie pod opieką lekarza rodzinnego. Często
pacjenci ci skarżą się na różnorodne dolegliwości somatyczne, a głównym
źródłem tych skarg jest właśnie nierozpoznana depresja. Z niektórych
badań wynika, że występuje ona u 20-30% chorych zgłaszających się do
lekarzy pierwszego kontaktu, a jest prawidłowo diagnozowana jedynie u
około 25%-50% chorych.
Badania przeprowadzone w Polsce potwierdzają szerokie
rozpowszechnienie depresji w populacji pacjentów POZ – 23% badanych
spełniało kryteria rozpoznania depresji. Lekarzom POZ może brakować
zarówno odpowiedniego narzędzia przesiewowego jak i praktycznej wiedzy
klinicznej w tym zakresie.
Hirschfeld RM, Keller MB, Panico S, Arons BS, Barlow D, Davidoff F, Endicott J et al. 1997.
The National Depressive and Manic-Depressive Association consensus statement on the
undertreatment of depression. JAMA. Jan 22-29; 277(4):333-40.
Dróżdż W, Wojnar M, Araszkiewicz A et al.: 2007. The study of the prevalence of
depressive disorders in primary care patients in Poland. Wiad Lek; 60: 109–113.
Dostępne badania potwierdzają jak ważne jest wczesne rozpoznanie
depresji i włączenie właściwej terapii. U pacjentów u których leczenie
rozpoczynano po 6 miesiącach trwania choroby odsetek remisji był
istotnie niższy w porównaniu do grupy u której leczenie rozpoczęto
wcześniej. Krótszy czas nieleczonej depresji przekłada się na większy
odsetek odpowiedzi na leczenie i remisji i mniejszy odsetek
inwalidyzacji, dotyczy to w szczególności pierwszego epizodu depresji,
ale również i kolejnych.
Prawidłowe, wczesne rozpoznanie i wdrożone optymalne leczenie
przyspiesza powrót do pełnej aktywności społecznej i zawodowej,
zmniejsza ryzyko śmiertelności i zmniejsza ryzyko nawrotów choroby.
Bukh JD, Bock C, Vinberg M, Kessing LV. 2013.The effect of prolonged duration of untreated depression on
antidepressant treatment outcome. J Affect Disord. Feb 15;145(1):42-8
Ghio L, Gotelli S, Marcenaro M, Amore M, Natta W. 2014. Duration of untreated illness and outcomes in
unipolar depression: a systematic review and meta-analysis. J Affect Disord.Jan;152-154:45-51 Ghio L,
Gotelli S, Cervetti A, Respino M, Natta W, Marcenaro M, Serafini G, Vaggi M et al. 2015. Duration of
untreated depression influences clinical outcomes and disability. J Affect Disord.Apr 1;175:224-8
Rozwiązaniem problemu pierwszego jest szkolenie lekarzy POZ w
stosowaniu metod wczesnej identyfikacji depresji oraz
dostarczenie im właściwych narzędzi do takiej identyfikacji, a
także utworzenie ośrodków, które pomogą w pogłębieniu
diagnostyki depresji (Ośrodki Wczesnej Diagnostyki Depresji –
OWDD). Niezbędne wydają się też działania informacyjne i
edukacyjne, mające na celu uświadomienie wagi problemu,
kierowane zwłaszcza do grup podwyższonego ryzyka.
Wspomniane Ośrodki powinny powstać na istniejącej już bazie
ambulatoriów specjalistycznych.
OWDD mogą zająć się także, w ramach swoich drugoplanowych
zadań, rozwiązywaniem problemów drugiego i trzeciego.
Wyniki badania opublikowanego w jednym z najnowszych
numerów Journal of American Medical Association przez Siu i US
Preventive Services Task Force (USPSTF) wskazują jednoznacznie
na celowość przesiewowych badań w kierunku depresji w całej
populacji osób dorosłych.
Autorzy korzystali zasadniczo z dwóch prostych testów: Patient
Health Questionnaire i Hospital Anxiety and Depression Scale.
Dodatkowo u kobiet w okresie poporodowym stosowano
Edinburgh Postnatal Depression Scale, a u osób w wieku
podeszłym Geriatric Depression Scale.
Screening for Depression in Adults, US Preventive Services Task Force Recommendation Statement.
Albert L.Siu,MD, MSPH; and the US Preventive Services Task Force (USPSTF). JAMA. 2016;315(4):380387. doi:10.1001/jama.2015.18392.
Kwestionariusz PHQ9 będzie uzupełniony o dwie bardzo proste skale –
Clinical Global Impression (CGI) oraz Patient Global Impression (PGI).
Pierwszą z tych skal wypełnia lekarz, drugą pacjent.
Są to siedmiostopniowe skale oceniające ogólny stan zdrowia psychicznego
od poziomu „zdrowy” – 1, do „poważnie chory” – 7.
Mimo, że tak proste skale to mają wielokrotnie potwierdzoną dobrą czułość
i specyficzność, a ich zastosowanie ułatwi w późniejszym okresie walidację
PHQ9.
Original article: Kroenke K, Spitzer RL, Williams JBW. The PHQ-9 - Validity of a brief depression severity measure. J Gen Intern Med.
2001;16:606-613
Additional resource: http://www.depression-primarycare.org/clinicians/toolkits/materials/forms/phq9/
Copyright/permission: available for download at: http://www.phqscreeners.com/overview.aspx?Screener=02_PHQ-9 No
permission required to reproduce, translate, display or distribute them.
OWDD to punkt konsultacyjny działający na bazie
specjalistycznego ambulatorium leczenia zaburzeń
afektywnych (nie wymagający tworzenia osobnej
infrastruktury).
Ośrodek zatrudnia psychiatrów i psychologów
specjalizujących się w diagnostyce i leczeniu zaburzeń
afektywnych ze szczególnym podkreśleniem choroby
afektywnej dwubiegunowej.
OWDD prowadzi pogłębioną diagnostykę i pomaga w
dokonaniu wyboru właściwej metody leczenia, a następnie
kieruje pacjentów na leczenie.
Pacjentów do OWDD kierują w pierwszym rzędzie lekarze
POZ, na podstawie wstępnego rozpoznania depresji
przeprowadzonego przy pomocy PHQ9 i badania
klinicznego.
Możliwość przeprowadzenia konsultacji z udziałem lekarza
specjalizującego się w rozpoznawaniu zaburzeń
afektywnych,
- przeprowadzenia specjalistycznych badań
psychologicznych w celu wykluczenia zaburzeń osobowości,
zaburzeń funkcji poznawczych itp.,
- przeprowadzenia innych specjalistycznych konsultacji i
badań (z zakresu neurologii
i neurochirurgii) w tych
sytuacjach, kiedy jest to niezbędne dla odpowiedniego
różnicowania depresji i chorób ośrodkowego układu
nerwowego
Kierowanie pacjentów do oddziału całodobowego, dziennego
(dysponujących biologicznymi niefarmakologicznymi metodami
leczenia depresji takimi jak elektrowstrząsy, przezczaszkowa
stymulacja magnetyczna rTMS, przezskórna stymulacja nerwu
błędnego VNS i fototerapia).
OWDD zapewnia także e-konsultacje (mailowe/wideokonsultacje,
ew. telefoniczne) dla psychiatrów i lekarzy POZ. Należy przyjąć
zasadę, że odpowiedź na prośbę o konsultację powinna być
udzielona przez OWDD w ciągu 24 godzin od jej wpłynięcia.
Wskazane byłoby również prowadzenie portalu z możliwością
odpowiedzi na pytania dotyczące depresji lekoopornej oraz
udostępniania najnowszych wyników badań na ten temat.
Stanowiłoby to rozszerzenie e-kontaktu z OWDD.
Podstawową grupą pacjentów kierowanych do OWDD są pacjenci z co
najmniej 60 POZ (na każdy OWDD). Są to pacjenci, u których:
- lekarz POZ stwierdził depresję przy użyciu narzędzia przesiewowego PHQ9,
ale nie jest w stanie potwierdzić rozpoznania w badaniu klinicznym ze
względu na wątpliwości, które nie są możliwe do usunięcia na poziomie POZ
(współwystępujące choroby ośrodkowego układu nerwowego ,
współwystępujące zaburzenia osobowości, współwystępujące zaburzenia
psychiczne),
- lekarz POZ wstępnie stwierdził depresję przy użyciu narzędzia
przesiewowego (PHQ9), potwierdził to rozpoznanie w badaniu klinicznym , a
następnie rozpoczął standardowe leczenie, ale w przewidzianym okresie
(4-6 tygodni) leczenie to nie przyniosło spodziewanego skutku, co wskazuje
na konieczność pogłębienia diagnostyki (niewłaściwe rozpoznanie to jedna z
istotnych przyczyn braku skuteczności leczenia depresji),
- lekarz POZ wcześniej podjął decyzję o konsultacji z OWDD, konsultacja
taka została przeprowadzona, ale dalsze leczenie nadal nie przyniosło
spodziewanego efektu – rekonsultacja.
Pierwsza linia konsultacji w OWDD to e-konsultacja drogą mailową,
poprzez specjalnie opracowany portal internetowy, poprzez
wideorozmowę (wideokonsultacja), ewentualnie telefonicznie.
Lekarz POZ wysyła pytanie drogą mailową. Pytanie musi zawierać krótki
opis historii choroby pacjenta, wynik w PHQ9, CGI i PGI, podsumowanie
badania klinicznego, opis istotnych wątpliwości i końcowe pytanie.
Konsultant z OWDD może poprosić lekarza POZ o dodatkowe
informacje, ich przesłanie może być niezbędnym warunkiem udzielenia
konsultacji.
W ciągu 24 godzin konsultant OWDD udziela odpowiedzi. Odpowiedź
może mieć charakter porady, wyjaśniającej jakie dalsze kroki powinien
podjąć lekarz POZ, lub też stanowić zaproszenie na osobistą konsultację
do OWDD. Wysyłając pacjenta na konsultację należy przekazać mu
skierowanie zawierające podstawowe dane i pytanie lekarza POZ.
Drugą linią konsultacji w OWDD jest osobiste badanie
pacjenta przez konsultanta Ośrodka.
Jeśli na podstawie badania konsultant jest w stanie podjąć
decyzje dotyczącą rozpoznania, to udziela właściwej
odpowiedzi lekarzowi POZ i dołącza do niej sugestie
dotyczące postępowania terapeutycznego.
Jeśli konsultant uzna, że jest to niemożliwe, to kieruje
pacjenta do trzeciej linii.
Trzecia linia to diagnostyka pogłębiona o: konsultację
psychologiczną, neurologiczną, neurochirurgiczną, badania
obrazowe (tomografia komputerowa, rezonans magnetyczny
mózgu ), inne badania dodatkowe uznane za niezbędne przez
konsultantów, dokładne badania psychologiczne i
neuropsychologiczne przy użyciu odpowiednich narzędzi, inne
działania niezbędne na tym etapie.
Jeśli jest to konieczne np. ze względu na potrzebę dłuższej
obserwacji chorego, to w ramach działań trzeciej linii może
również nastąpić skierowanie pacjenta do specjalistycznego
oddziału chorób afektywnych .
W przypadku pacjentów kierowanych przez PZP działania
rozpoczynają się od drugiej linii.
Działania omówione w trzech liniach wyczerpują obowiązki
OWDD.
OWDD stanowi jedną z komórek istniejącego już ambulatorium specjalistycznego i
nie wymaga inwestycji infrastrukturalnych.
OWDD zatrudnia:
przynajmniej trzech lekarzy specjalistów psychiatrów posiadających doświadczenie
w rozpoznawaniu i leczeniu depresji (preferowana praca w specjalistycznym oddziale
chorób afektywnych obecnie lub w przeszłości); przynajmniej jeden konsultant
powinien posiadać stopień doktora habilitowanego nauk medycznych, jeden tytuł
doktora nauk medycznych, u pozostałych preferowany stopień doktora nauk
medycznych; jeden z konsultantów pełniący dodatkowo funkcję koordynatora OWDD
powinien posiadać ukończone studia podyplomowe z zakresu zarządzania
(preferowany MBA dla kadry medycznej) lub też co najmniej 3-letnie doświadczenie
na stanowisku kierownika placówki medycznej. ,
przynajmniej jednego psychologa posiadającego doświadczenie w diagnostyce
klinicznej depresji, zaburzeń osobowości, zaburzeń organicznych i przynajmniej
jednego psychologa posiadającego doświadczenie w pracy terapeutycznej
z pacjentami z depresją (preferowana obecnie lub w przeszłości praca
w specjalistycznym oddziale chorób afektywnych).
Dwie rejestratorki/ pielęgniarki
OWDD dysponuje sprzętem komputerowym ze stałym dostępem do internetu.
Poprawa dostępu do wykwalifikowanych specjalistów, możliwość
uzyskania specjalistycznej e-konsultacji w ciągu 24 godzin,
możliwość uzyskania porad dotyczących nie tylko rozpoznawania
ale także dalszego leczenia depresji – bez żadnego obciążenia
dla budżetu POZ, możliwość istotnego poprawienia kwalifikacji
zawodowych lekarzy POZ poprzez udział w planowanych
szkoleniach.
Możliwość wykonania u pacjentów dodatkowych badań bez
obciążania budżetu POZ.
Gratyfikacja finansowa dla lekarzy POZ biorących udział w
programie .
Punkty edukacyjne dla lekarzy rodzinnych uczestniczących w
szkoleniach
Głównym
celem programu jest poprawa
skuteczności leczenia chorych na
depresję poprzez wczesną identyfikację
zaburzeń depresyjnych wśród
określonej grupy docelowej w okresie
realizacji programu.
zwiększenie liczby pacjentów z wcześnie rozpoznaną i optymalnie leczoną
depresją wśród grupy docelowej w okresie trwania programu,
zmniejszenie liczby osób wykluczonych zawodowo z powodu depresji wśród
grupy docelowej w okresie trwania programu,
zmniejszenie liczby samobójstw i prób samobójczych wśród grupy docelowej w
okresie trwania programu,
poprawa świadomości grupy docelowej z zakresu wczesnych objawów depresji,
zwiększenie liczby pacjentów z depresją zgłaszających się do lekarza
POZ/psychiatry
zwiększenie rozpoznawalności depresji wśród lekarzy POZ objętych programem
zwiększenie liczby prawidłowo leczonych pacjentów przez lekarzy POZ i lekarzy
psychiatrów objętych programem,
zmniejszenie wydatków ZUS na leczenie depresji (zasiłki chorobowe,
świadczenia rehabilitacyjne, renty, rehabilitacja psychosomatyczna) wśród
grupy docelowej w okresie trwania programu,
zmniejszenie liczby hospitalizacji.
Oszacowanie
populacji, której włączenie do
programu jest możliwe
- lekarze POZ objęci programem szkoleń,
min. 815 lekarzy
- pacjenci POZ i PZP objęci interwencją min.14 tys. pacjentów
Głównym problemem wydaje się nierozpoznawanie zaburzeń depresyjnych – jeśli zostaną
w porę zauważone, to z pewnością można podjąć skuteczne kroki, aby im przeciwdziałać.
W Polsce dotychczas nie były realizowane podobne w konstrukcji programy dotyczące
wczesnego rozpoznawania depresji i zapobiegania wykluczeniu zawodowemu. Dostępny
jest jedynie program prewencji rentowej realizowany od 2005r. przez ZUS - 24-dniowe
turnusy rehabilitacji psychosomatycznej, mający zapobiegać wykluczeniu zawodowemu.
Najwięcej doświadczeń w tej materii pochodzi z krajów europejskich. Przeprowadzony
w Norymberdze dwuletni program walki z depresją pozwolił znaczącą redukcję liczby
samobójstw (o około 20%) i poprawę wczesnej wykrywalności i opieki nad pacjentami
z depresją. Koncepcja tego programu bazuje na różnych poziomach oddziaływań:
współpraca i szkolenia dla lekarzy rodzinnych, kampanie społeczne zwiększające
świadomość i podstawową wiedzę o depresji, szkolenia dla kluczowych zawodów (tj.
nauczyciel, księża, policja, opiekunowie starszych ludzi) oraz tworzenie grup wsparcia i
szczególnych ułatwień w dostępie do fachowej opieki dla pacjentów z podwyższonym
ryzykiem samobójstwa. Program ten z różnymi modyfikacjami był implementowany w wielu
innych krajach. Ewaluacja efektywności w kolejnych latach potwierdziła istotny spadek
liczby samobójstw i poprawę wczesnego wykrywania depresji.
. Hegerl U,Wittmann M, Arensman E, Van Audenhove C.The 'European Alliance Against Depression (EAAD)': a multifaceted,
community-based action programme against depression and suicidality. World J Biol Psychiatry. 2008;9(1):51-8.
Z uwagi na brak systemowych rozwiązań w zakresie finansowania ze
środków publicznych programów skoncentrowanych na wczesnym
wykrywaniu depresji, uzasadnione jest podjęcie działań mających na
celu wypełnienie tej luki. Przytoczone na wstępie dane epidemiologiczne
i ekonomiczne wskazują na pilną potrzebę wdrożenie odpowiednich
strategii mających na celu zmniejszenie wykluczenia społecznego i
obniżenie kosztów pośrednich generowanych przez depresję. Jak
pokazują badania kliniczne, prawidłowe, wczesne rozpoznanie
i wdrożone optymalne leczenie przyspiesza powrót do pełnej aktywności
społecznej i zawodowej, zmniejsza ryzyko śmiertelności i zmniejsza
ryzyko nawrotów choroby. Program ten ma szansę przynieść długotrwałą
poprawę w tym zakresie poprzez podniesienie kompetencji lekarzy
rodzinnych (do których najczęściej zgłaszają się pacjenci z depresją).
Lekarze będą mogli podnieść swoją wiedzę zarówno poprzez
uczestnictwo w szkoleniach, jak i nabyć praktyczne umiejętności dzięki
możliwości konsultacji ze specjalistą każdego przypadku pacjenta z
depresją.
Pacjent będzie mógł skorzystać ze świadczeń gwarantowanych w
przypadku potrzeby skorzystania z poszerzonej diagnostyki.
Opracowany i przetestowany program polityki zdrowotnej zostanie
udostępniony dla jednostek samorządu terytorialnego w celu jego
kontynuacji, przy niezbędnych modyfikacjach, np. w ramach
Regionalnych Programów Operacyjnych 2014 - 2020 i
ewentualnie innych środków.
Można się spodziewać, że wdrożenie programu pozwoli na trwałą
zmianę w zakresie rozpoznawania depresji. Lekarze POZ opanują
metodę szybkiego rozpoznawania zaburzeń i nauczą się
prawidłowo je leczyć. Można także oczekiwać, że na skutek
prowadzonych działań zmieni się społeczne nastawienie do
rozpoznawania i celowości leczenia depresji. Tego rodzaju zmiany
w świadomości lekarzy i ich pacjentów mają zwykle trwały
charakter.