Pharmacoeconomics
From Theory to Practice
Maciej Niewada
Medical University of Warsaw
DLACZEGO POWSTAŁA FARMAKOEKONOMIKA ?
Czynniki odpowiedzialne za wzrost nakładów
na ochronę zdrowia:
Demografia (starzenie się społeczeństwa)
Epidemiologia (większa zachorowalność)
Postęp techniczny i rozwój cywilizacji
Rosnące koszty administracji
Rosnące wymagania pacjentów
Inflacja (inflacja w sektorze ochrony zdrowia
wynosi 4% powyżej średniej)
Sytuacja finansowa każdego systemu
ochrony zdrowia jest sytuacją niedoboru.
700 mln USD
Why Pharmacoeconomics - Internal
New Drug
Approval NDA
Investigational
New Drug - IND
Basic
Research
Phase I
Phase II Phase III
Time (months)
Direct Cost ($mil.)
42.6
65.5
15.5
9.3
24.3
18.6
36.0
20.2
= 119.4
= 113.6
Capitalized Cost
155.6
17.8
30.3
27.1
= 230.8
Efekt klasy – najbardziej „skorumpowane”
pojęcie farmakologii klinicznej ...
wybór leku w oparciu o teorię EFEKTU KLASY jest
szczególnie niebezpieczny w przypadku długotrwałych
interwencji – np. profilaktyki wtórnej:
Furberg CD,
Herrington DM,
Psaty BM
statyny
beta-adrenolityki
inhibitory ACE
ME-TOO-DRUGS
Are drugs within
a class
interchangeable?
leki należące do tej samej klasy nie powinny być
Lancet 1999,
354, 1202-1204
stosowane zamiennie, jeżeli brak jest wiarygodnej
dokumentacji dowodzącej porównywalnych korzyści
zdrowotnych i bezpieczeństwa długotrwałego leczenia
...
Czym jest a czym nie jest
farmakoekonomika ?
Miejsce analizy
farmakoekonomicznej
EBM
Analiza
farmakoekonomiczna
Pharmacoeconomic
Evaluations
• Term first coined in 1986 by Townsend
• “the description and analysis of the
costs of drug therapy to health systems
and society”
Rl Townsend (1986)
Pharmacoeconomics
• “Research that identifies, measures
and compares the costs (resources
consumed) and the Economic,
Clinical and Humanistic Outcomes of
diseases, drug therapies and
programmes directed to these
diseases.”
One more definition
• Determination
of „Value for
money” of
health care
programms in
the context of
limited
resources
Jakich informacji dostarcza analiza
farmakoekonomiczna:
... czy dodatkowa
skuteczność droższego
leczenia uzasadnia
nadwyżkę kosztów
poniesionych na jego
zastosowanie w
porównaniu z
alternatywnym
sposobem terapii ?
Skuteczność
kliniczna
Koszty
Pharmacoeconomics is not
only evaluation of costs.
EKONOMIA
EKONOMIKA OCHRONY
ZDROWIA
FARMAKOEKONOMIKA:
jest częścią ekonomiki ochrony zdrowia
mającą za zadanie optymalizację farmakoterapii - racjonalne i oszczędne gospodarowanie lekami
KIEDY NALEŻY WYKONAĆ
ANALIZĘ FARMAKOEKONOMICZNĄ?
EFEKTYWNOŚĆ
Terapia
dominująca
ANALIZA
FARMAKOEKONOMICZNA
KOSZTY
ANALIZA
FARMAKOEKONOMICZNA
?
Alternatywa
którą należy
odrzucić
Drummond ME, O’Brien B, Stoddart GL, Torrance GW. „Methods for the Economic Evaluation of Health Care Programmes”. Oxford Medical Publications, ed. II/1997
KOMU POTRZEBNE SĄ ANALIZY
FARMAKOEKONOMICZNE?
►Ministerstwo Zdrowia i agencje rządowe
►Urząd Rejestracji
►NFZ
►Dyrektorzy jednostek służby zdrowia
►Lekarze i farmaceuci
►Firmy farmaceutyczne
Application of Pharmacoeconomics
Pharmacoeconomic Studies
Research and
Development
Strategy
Phase II
Pricing and
Reimbursement
Strategy
Phase III
Communication
to Physicians
and Patients
Regulatory Marketing
Phase
Phase
Regulation and Acceptance of PE
AUS
2000
Level of Regulation
NL
CDN
F
FRG
UK
USA
B
I
SW
ESP
Level of Acceptance
Pricing Tool
3
2
1
Drug D
Drug C
Drug B
Drug A
Effectiveness
1. Break-even Price
2. Efficiency Price
3. Premium Price
Total Cost of Treatment
Published Pharmacoeconomic
Studies
Tysiące
badań
150
Studies
1981
1997
•Subject determination
•Comparator – alternative medical
programme
•Time horizon
•Perspective
•Cost analysis
•Discounting
•Clinical outcomes
•Type of analysis
•Incremental analysis
•Sensitivity analysis
•Results presentation
Economic evaluation always involves a comparative
analysis of alternative courses of action
Program A
ConsequencesA
CostsA
Choice
CostsB
Source: Methods for the Economic Evaluation of
Health Care Programmes: Drummond 1997
ConsequencesB
Program B
Perspective
• Point of view from which the study is
taken
• Determines what will be measured, what
are the costs and benefits, and how they
will be valued
• Guides and limits application of study
results
• What are the possible perspectives in PE
studies?
Perspectives
Patient
3rd-Party Payer
-Clinical Care P E R S P E C T I V -Clinical
Cure
E
-Quality of life
-Cost
-Out-of-pocket
-Customer
Cost
perception of
-Satisfaction with
value
treatment
process
Hospital / Physician
-Clinical Cure
-Profit from treatment
Employer / Society
-Clinical Cure
-Cost
-Productivity
Perspektywa
SPOŁECZNA
Pacjent
System opieki
zdrowotnej
PERSPEKTYWA
SPOŁECZEŃSTWO
PŁATNIK (NFZ)
LEKARZ
PACJENT Wyższa skuteczność
Większe bezpieczeństwo
Mniej powikłań
Sukces terapeutyczny
PERSPEKTYWA
SPOŁECZEŃSTWO
PŁATNIK (NFZ)
LEKARZ
PACJENT
Wyższy „compliance”
Większa satysfakcja
Poprawa jakości życia
PERSPEKTYWA
SPOŁECZEŃSTWO
PŁATNIK (NFZ)
Większa opłacalność farmakoterapii
Niższe koszty w ochronie zdrowia
PACJENT
LEKARZ
PERSPEKTYWA
SPOŁECZEŃSTWO
PŁATNIK (NFZ)
Mniejsze obciążenie ekonomiczne
PACJENT
LEKARZ
Cost Analysis Framework
Study
Perspective
Resources
Consumed
Valuation of
Resources
Sensitivity
Analysis
Useful Definitions
• Price = the listed or negotiated
amount payable
• Charge = amount billed to the patient
or funder
• Cost = unit price*resource
consumption
– 30 tablets at $1.50 per tablet
– 10 hospital stays at $5000 each
KOSZTY W OPIECE ZDROWOTNEJ
• KOSZT MOŻE ALE NIE MUSI RÓWNAĆ
SIĘ CENIE !!!
– Wynika to ze specyfiki rynku usług
medycznych (rynek regulowany)
– Najbardziej odpowiednią wydaje się analiza
kosztów rzeczywistych związanych
z prowadzeniem określonych procedur
medycznych
Resources Consumed
• Specify the ingredients
• Count the units
• Value the costs
„Holistyczne” ujęcie kosztów:
Koszty bezpośrednie:
• koszty leków i ich podania
• koszty monitorowania terapii i leczenia
działań niepożądanych
• czas użytkowania i amortyzacji
aparatury medycznej
• koszty hospitalizacji i zabiegów
medycznych
• koszty wizyt lekarskich i pracy
personelu medycznego
• koszty utrzymania infrastruktury
ochrony zdrowia
• koszty opieki domowej
• koszty transportu do szpitala
Koszty pośrednie:
• koszty absencji w pracy
• utrata zarobków
• zmniejszenie PKB
• koszty ponoszone przez
krewnych pacjenta
• koszty związane z wpływem
na długość życia i przyszłym
zapotrzebowaniem na
usługi medyczne.
Valuation of Resources:
Types of Costs
• Direct Medical
– Resources spent on medical services
or products as a direct consequence
of a disease or illness
– Resources directly consumed to
produce a given outcome or
consequence
Valuation of Resources:
Types of Costs
• Direct Nonmedical
– Expenses related to the provision of
medical care, but incurred outside the
medical sector
• Transportation to a medical care facility
• Childcare
• Lodging
Valuation of Resources:
Types of Costs
• Indirect Costs:
– Amounts spent or lost as an indirect
consequence of illness or
consumption of medical care
• Lost wages due to sickness
• Lost production
Valuation of Costs
• Valuing Indirect Costs
– Human Capital approach
• Lost wages
– Friction Cost method
• More sophisticated method of lost wages – only
assigns losses to period needed to replace a
sick worker
Valuation of Costs
• What level of precision
– Micro-costing
- Case Mix
– Disease Specific per diem
- Average per diem
• What cost to use
–
–
–
–
–
Opportunity cost (cost of next best alternative)
Market prices (cost that item bears on the market)
Actual Costs (amount actually for the resource)
Charges (list price for services or goods rendered)
Third party payment schedules (negotiated fee)
Valuation of Costs
• Must consider time value of money
– A dollar today is worth more than a dollar
tomorrow
– Discounting – reducing the amount of a
future cost or benefit to reflect the time
value of money.
• Must consider time and interest rates
KOSZTY W OPIECE ZDROWOTNEJ
DYSKONTOWANIE – WARTOŚĆ PIENIĄDZA W CZASIE
• Dodatnia stopa preferencji czasowej
• Inflacja – utrata wartości pieniądza
• To czynniki decydujące o tym, że człowiek
woli odbierać korzyści w teraźniejszości a
zobowiązania
i koszty ponosić w przyszłości.
KOSZTY W OPIECE ZDROWOTNEJ
DYSKONTOWANIE – WARTOŚĆ PIENIĄDZA W CZASIE
•
Ze względu na istnienie dodatniej preferencji
czasowej, istotny jest czas w jakim ponosimy koszty i
uzyskujemy korzyści.
•
Ta sama suma pieniędzy otrzymana dzisiaj i za 5 lat
ma inną wartość.
•
Porównując koszty ponoszone w czasie w różnych
programach medycznych, należy znaleźć ich wartość w
dniu dzisiejszym. Możliwe jest to dzięki operacji
dyskontownia.
KOSZTY W OPIECE ZDROWOTNEJ
DYSKONTOWANIE – WARTOŚĆ PIENIĄDZA W CZASIE
• P = S FN (1 + r)-N
• P – wartość teraźniejsza
• FN – koszty ponoszone w ciągu roku N
• r – roczna stopa zwrotu (dyskontowa, równa
0,05)
Valuation of Resources:
Types of Costs
• Intangible Costs
– Pain and suffering
– Social and emotional stress
– JAKOŚĆ ŻYCIA
Valuation of Costs
• Valuing intangible Costs
– Willingness to pay
KOSZTY W OPIECE ZDROWOTNEJ
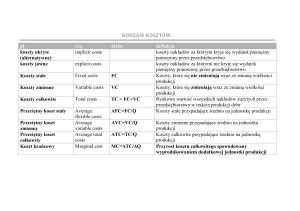
•Koszt całkowity (total cost) – koszt określonej
wielkości produkcji
•Koszt stały (fixed cost) – koszt, który jest funkcją
czasu a nie wielkości produkcji (administracja,
dzierżawa sprzętu, pensje pracowników)
•Koszt zmienny (variable cost) – koszt, który jest
funkcją wielkości produkcji ( materiały medyczne,
wyżywienie, opłaty za badania i inne usługi)
•Koszt średni (average cost) – średni koszt
uzyskania jednostki produkcji / efektu (AC = TC / Q)
•Koszt marginalny (marginal cost) – dodatkowy koszt
wyprodukowania jednostki produkcji / efektu
OCENA EFEKTYWNOŚCI PROGRAMÓW
ZDROWOTNYCH
“Efficacy” vs “Effectiveness”
• Clinical Trials
– Controlled condition
– Theoretical
– Can a therapy work?
Efficacy
• Outcome Studies
– Real-world conditions
– Practical
– Does a therapy work?
Effectiveness
ODMIENNA CHARAKTERYSTYKA BADANIA
KLINICZNEGO I ANALIZY
FARMAKOEKONOMICZNEJ.
• Skuteczność kliniczna jako
punkt końcowy (endpoint)
• Efektywność jako punkt
końcowy (endpoint)
• RCT najbardziej wiarygodne
• Badanie obserwacyjne lub
otwarte lub RCT
• Wyselekcjonowana
populacja pacjentów
• Szeroka populacja
pacjentów
• Placebo jako komparator
• Lek jako komparator
• Ścisły schemat
postępowania
terapeutycznego
• Dopuszczalne modyfikacje
postępowania
terapeutycznego
ODMIENNA CHARAKTERYSTYKA BADANIA
KLINICZNEGO I ANALIZY
FARMAKOEKONOMICZNEJ.
• Prowadzone wśród
specjalistów
• Prowadzone w warunkach
codziennej praktyki
• Brak kontynuacji obserwacji
pacjenta
po wykluczeniu z badania
• Uwzględnia dane dotyczące
pacjentów wykluczonych z
badania
• Wyniki badania są często
wynikami pośrednimi
• Potrzebne są rezultaty
końcowe
• Krótki czas trwania badania
• Długi czas trwania badania
powinien być brany pod
uwagę.
Types of Evaluations
Are both costs and consequences of alternatives
examined
Comparison of two
or more alternatives
No
Examines only
consequences
Yes
Examines
Examines
only
onlycosts
costs
No
Outcome
Description
Yes
Adapted from Drummond: 1997
Clinical
Trial
Cost
Description
Cost
Analysis
Cost-Outcome
Description
Full
FullEconomic
Economic
Evaluation
Evaluation
Rodzaje analizy
farmakoekonomicznej
• Analizy opisowe:
– koszt choroby (ang. cost of illness,
burden of disease)
– Inne...
• Analizy porównawcze:
– Badanie „piggy back study”
– Modele farmakoekonomiczne
Cost-of-illness analysis
An analysis of the total
costs incurred by a society
due to a specific disease.
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA KOSZTÓW CHOROBY
Ocenie poddane zostają koszty (bezpośrednie i pośrednie) związane z
występowaniem i leczeniem danego schorzenia
Stanowi pierwszy etap kompleksowej oceny farmakoekonomicznej
Dostarcza informacji na temat rozkładu poszczególnych składowych
kosztów
Pozwala na oszacowanie obciążenia finansowego systemu opieki
zdrowotnej, społeczeństwa oraz samego pacjenta jakie niesie ze sobą
dane schorzenie
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA KOSZTÓW CHOROBY
Pozwala na wyjaśnienie przeszłych i przyszłych tendencji
zmian kosztów danej jednostki chorobowej
– w oparciu o uzyskane dane demograficzne,
epidemiologiczne i zmiany technologiczne.
– na podstawie międzynarodowego porównania wyników.
Stanowi punkt wyjścia dla dalszych, specyficznych analiz
farmakoekonomicznych
– zestawienie wyników analizy kosztów choroby z danymi
dotyczącymi skuteczności klinicznej leczenia
– włączenie wyników analizy kosztów choroby do badań
typu efektywności kosztów
Badania typu „koszt choroby”
dotyczące cukrzycy (mld $)
Badanie
Rok
Kraj
Henrikkson
1998
Szwecja
ADA
1997
Hart (tylko IDDM) 1994
Thom
1993
USA
Hiszpania
USA
Stern (tylko IDDM) 1993
Izrael
Całkowite
koszty
5746 mln
SEK
98,2
20
Gray (tylko IDDM) 1992 Anglia i Walia
Warner
Rubin
ADA
Phillips
1992
1992
1992
1991
Kegler
1990
USA (Texas)
USA
USA
Meksyk
USA (Nowa
Karolina)
Koszty
bezpośrednie
Koszty
pośrednie
2455 mln SEK
3291 mln SEK
44,1
8,1 mld peset
15
104,000
funtów/pacjenta
54,1
96 mln funtów
4
91,8
430 mln
1,6
105,2
45,2
100 mln
1,2
0,6
5
113 mln
funtów
2,4
46,6
330 mln
0,6
Koszty otyłości - USA, 4 lata później...
• Pacjenci z BMI > 30 kg/m
• dane o 88 tys. pacjentów
• całkowite koszty - 99.2 mld $:
USA
– koszty bezpośrednie - 51.6 mld $
– koszty pośrednie - 47.6 mld $, w tym:
39.2 mln dni absencji w pracy
239 mln dni ograniczonej aktywności
89.5 mln dni „spędzonych w łóżku”
62.6 mln wizyt lekarskich
Wzrost w latach
1988-1994
50 %
36 %
28 %
88 %
Udział kosztów współistniejących chorób
w kosztach bezpośrednich otyłości
•
•
•
•
•
•
Cukrzyca typu II
Choroba niedokrwienna serca 14%
choroba zwyrodnieniowa stawów
nadciśnienie tętnicze
kamica pęcherzyka żółciowego 5%
nowotwory
63%
8%
6%
4%
Tylko koszty bezpośrednie - 5.7% całkowitych
wydatków na ochronę zdrowia
Wolf AM. Colditz GA. Current estimates of economic cost of obesity in
the United States. Obes Res 1998; 6(2): 97-106.
33 mld $ - wydatki z własnej kieszeni:
•
•
•
•
•
•
•
•
Napoje dietetyczne
kluby fitness
jedzenie dietetyczne
komercyjne programy dietetyczne
medyczne programy dietetyczne
sztuczne słodziki
środki zmniejszające apetyt
książki, kasety video
16
8.4
2.5
1.7
1.6
1.4
1.2
0.4
+ 12.7 mld $ kosztów ubezpieczeń i
płatnych urlopów przez zakłady pracy
Cost of depression
episodes in Poland
• Treatment of the third episode of
depression costs 60% more then the
first episode.
• Direct medical costs account for only
16% of total costs.
Kiejna, et al., 2001
Cost Structure in Hypertension
10,2%
26,6%
21,0%
Drugs
Physician consultations
Productivity lost costs
11,4%
30,8%
Diagnostic tests
Hospital stay costs
Hermanowski, et al. . 2001
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA KOSZTÓW CHOROBY
Np.: Koszty związane z występowaniem nadciśnienia tętniczego
w Polsce, ROZKŁAD KOSZTÓW CAŁKOWITYCH
Leki stanowią
16%
całkowitych kosztów
41%
10%
18%
15%
Leki
Badania lab. i diagnostyczne
Konsultacje lekarskie
Hospitalizacje
Koszty pośrednie (utrata produktywności)
Hermanowski T. i wsp. (2004). Cost of hypertension in Poland measured from the third party payer perspective in comparison with the societal perspective. Value in
Health; No 6, Nov/Dec, 690
Full Economic Evaluations
Methodology
Units Measured
Cost
Cost-minimization
monetary unit
Cost-effectiveness monetary unit
Cost-consequences monetary unit
Cost-Utility
monetary unit
Cost-Benefit
monetary unit
Outcomes
equivalent
natural unit
natural unit
QALY
dollars
Types of Economic Study
G - 210
F -212
E -341
A - 1702
D - 402
C - 450
B - 1456
Source: OHE, The Health Economics Evaluations Database, 1997
A - Cost Consequences
B - Cost Effectiveness Analysis
C - Cost Utility Analysis
D - Cost Minimization
E - Cost of Illness
F - Cost Benefit Analysis
G - Other Cost
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA MINIMALIZACJI KOSZTÓW
Mierzone i porównywane efekty są zawsze jednakowe
dla porównywanych alternatyw
Obrazuje jedynie różnicę w kosztach - wskazuje alternatywę o
najniższych nakładach finansowych
Przez niektórych autorów klasyfikowana jako uproszczona forma
analizy koszt-efektywność
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA EFEKTYWNOŚCI KOSZTÓW
Koszty mierzone są w jednostkach monetarnych
Mierzone efekty są jednakowo wyrażone dla obu
porównywanych alternatyw
Efekty mierzone są w jednostkach naturalnych (miarach
efektywności)
– ilość zyskanych lat życia
– liczba dni wolnych od objawów
– liczba unikniętych powikłań, zaostrzeń choroby
– redukcja ciśnienia krwi (mmHg)
Cost-Effectiveness Analysis
• Resources consumed measured in monetary
units
– Direct
• Cost of intervention (drug)
• Monitoring costs
• Side effects
• Hospital and physician use
• Others
– Indirect
• changes in productivity
Measures of “Effect”
• Efficacy Measures
– Hemoglobin A1C
– Lung function (FEV1, FVC, etc.)
– Blood pressure
• Effectiveness Measures
– Reduction in mortality
– Number of symptom-free days
– Incidence of stroke or MI
Cost-Effectiveness Analysis
• Compares costs & consequence of
alternative approaches to reaching the same
objective
• Outcomes must be measured in the same
units to compare interventions
– Can’t compare cost/ reduction in Hem A1C with
cost/ reduction in systolic Blood pressure
• Results expressed as cost / effect
• $100 per 1% reduction in Hem A1C
• $50 per 10 mg reduction in LDL
• $5 per symptom-free day gained
Cost-Effectiveness
• Advantages
– Can compare various forms of therapy
– Payers and providers find it acceptable
because outcomes are expressed in natural
units
• Limitations
– Alternatives must have similar outcomes
– Only indicates relative worth
– All effects are assumed to be valued identically
CEA Example: Prevention of
Stroke
• Drug A
– Total cost for 100 patients = $10,000
– Effectiveness = 10 strokes prevented
• Drug B
– Total cost for 100 patients = $60,000
– Effectiveness = 50 strokes prevented
Stroke Prevention Example:
Average CE
Agent
Drug A
Drug B
Total Cost Strokes Cost/ Stroke
for 100 pts Prevented Prevented
$10,000
10
$1000
$60,000
50
$1200
Incremental Analysis
• “The additional costs that one service or
program imposes over another,
compared with the additional effects,
benefits, or utilities it delivers.”
Drummond – Methods for the Economic Evaluation of Health Care Programs
Stroke Prevention Example:
Average CE
Agent
Drug A
Drug B
Total Cost Strokes Cost/ Stroke
for 100 pts Prevented Prevented
$10,000
10
$1000
$60,000
50
$1200
Incremental CostEffectiveness Ratio
ICER =
TC1 - TC2
E1 - E2
TC1 = total cost of treatment for drug 1
TC2 = total cost of treatment for drug 2
E1 = effectiveness of drug 1
E2 = effectiveness of drug 2
Incremental Cost-Effectiveness
Analysis
=
=
$60,000 - $10,000
50-10
$50,000
40
= $1250 per additional stroke prevented
Economic Analysis of Two
Alternative Treatment Interventions
Intervention
(Cost)
($)
Treatment A
Treatment B
20,000
10,000
Effectiveness
(Life Expectancy)
(y)
4.5
3.5
Health State
(Utility)
0.60
0.72
QALYS
2.7
2.5
$20,000 - $10,000
=
Incremental cost-effectiveness ratio =
$10,000/life-year gained
4 .5 - 3 .5
Incremental cost-utility ratio =
$20,000 - $10,000
= $50,000 per QALY gained
2.7QALYs - 2.5QALYs
Bootman, Townsend, McGhan, Principles of
Pharmacoeconomics 2nd Edition
Average and Incremental
CE ratios
(C =$20K)
(E = 4.5 LYG)
$20K
B
$10K
A
(C =$10K)
(E = 3.5 LYG)
1
Life-years gained
2
3
4
5
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA WYDAJNOŚCI KOSZTÓW
Zarówno koszty jak i efekty są mierzone w jednostkach
monetarnych
Mierzone efekty zazwyczaj są różne dla porównywanych
alternatyw.
Przez niektórych autorów uważana jest za odmianę analizy
CEA lub CUA.
Jest rzadko prowadzona jako niezależna analiza
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA UŻYTECZNOŚCI KOSZTÓW
Koszty mierzone są w jednostkach monetarnych
Mierzone efekty nie są koniecznie jednakowe dla obu
porównywanych alternatyw
Miarą efektywności jest użyteczność (w odróżnieniu od
jednostek naturalnych pozwala uwzględnić preferencje
pacjenta lub środowiska)
– Healthy years (Dodatkowe lata przeżyte w zdrowiu)
– Quality-adjusted life-years (Dodatkowe lata przeżyte
w stanie zdrowia zweryfikowane o jakość życia w tych
latach)
Cost-Utility Analysis
• Resource consumed measured in
monetary units
• Health outcomes/consequences
adjusted for quality
– Quality adjusted life year (QALY)
• QALYs based upon utility (patient
preference)
QALY (ang. Quality-adjusted life year) - rok
życia korygowany o jakość życia;
popularna jednostka pomiaru jakości
życia, będąca kompilacją jego jakości i
długości.
TYPY ANALIZ FARMAKOEKONOMICZNYCH
ANALIZA UŻYTECZNOŚCI KOSZTÓW
Wyniki analizy są najczęściej prezentowane jako współczynnik
koszt/QALY
KONCEPCJA QALY
STAN
ZDROWIA
Pełne
1,0
zdrowie
PROGRAM 2
A
PROGRAM 1
Śmierć
B
0,0
CZAS [LATA]
Cost-Utility
• Advantages
– Can incorporate morbidity and mortality
– Reflects patients or societies preference
– Multiple outcomes can be incorporated
• Limitation
– Difficult to measure
OCENA JAKOŚCI ŻYCIA
DEFINICJE JAKOŚCI ŻYCIA I ZALEŻNEJ OD STANU ZDROWIA JAKOŚCI ŻYCIA
•
Definicje jakości życia (wg WHO 1993)
•
„Poczucie jednostki co do jej pozycji życiowej w ujęciu
kulturowym oraz systemu wartości, w którym ona żyje
w odniesieniu do jej osiągnięć, oczekiwań, standardów
i zainteresowań”
•
„Socjalny, fizjologiczny, psychiczny, intelektualny dobrostan
danego człowieka”
•
Definicja zależnej od zdrowia jakości życia
•
Poczucie jednostki co do jej stanu fizycznego, psychicznego
i pozycji społecznej, modyfikowane przez chorobę, uraz, otrzymywane
leczenie lub postępowanie medyczne
KONCEPCJA OCENY JAKOŚCI ŻYCIA
Ocena
ogólna
dobrostanu
Szczegółowa ocena
w poszczególnych kategoriach
(fizycznej, psychologicznej,
socjalnej i ekonomicznej)
Zintegrowana ocena
wszystkich kategorii
Jakość życia a użyteczności
stanu zdrowia
Cost-Utility Analysis
• Utility – the value or worth placed on a
level of health status, or improvement in
health status, as measured by the
preferences of individuals or society.
Rating Scale
Feeling Thermometer
Perfect Health
100
90
80
70
60
50
40
30
20
10
Death
0
Rating Scale
Feeling Thermometer
Perfect Health
100
90
80
Patient’s Preference
0.65
70
60
50
40
30
20
10
Death
0
The Standard Gamble
• “True” utility instrument
• Requires choices between alternatives
under conditions of uncertainty
• Respondents asked to select one of the
two alternatives
• Captures the subject’s risk attitude
The Standard Gamble
Healthy (p)
Choice B
Dead (1-p)
Choice A
State i
Standard gamble for a chronic health state. i = chronic health state; p =
probability of achieving perfect health
von Neuman and Morgenstern, 1944
Time-Trade Off
• Utility measure developed specifically
for health care
• Involves respondents selecting between
known choices (no uncertainty)
• Scale is anchored by death and perfect
health
• Not a true utility instrument
Time-Trade Off
Healthy 1.0
Alternative 2
Alternative 1
State i
hi
Dead
0
x
t
Time
Time trade-off for a chronic health state. h i = x/t, where h i = preference
value for state i; state i = chronic health state; t = life expectancy for an
individual with chronic health state i; and x = time at which respondent is
indifferent between alternatives 1 and 2.
Torrance et al. (1972)
CHOROBA NIEDOKRWIENNA SERCA
• Kwestionariusze ogólne: NHP, SF-36, SIP
– Dotyczą ogólnej oceny dobrostanu w wymiarze fizycznym,
psychicznym i społecznym
– Pozwalają wykryć różnice w stanie zdrowia ale również
te nie związane bezpośrednio z ocenianym schorzeniem
•
Kwestionariusze specyficzne: QLMI, SAQ
– Wykazują wyższą specyficzność wobec danego schorzenia
– Posiadają wyższą czułość nawet w odniesieniu
do niewielkich zmian stanu zdrowia
– Są lepiej akceptowane przez pacjenta i lekarza
– Niedostępny kwestionariusz dla polskich warunków
QALYs Gained by Intervention
Adapted from: Patrick & Erickson (1993). Health Status and Health Policy. New York: Oxford University Press.
Wskaźniki opłacalności terapii
• QALY - rok
skorygowany o
jakość życia
Efektywno ść kosztowa
• LYG - dodatkowy ,
zaoszczędzony rok
życia
koszty leczenia
=
skuteczno ść kliniczna
Wskaźnik koszty
efektywność:
- bezwględny
- inkrementalny
Ile kosztuje zdrowie? Koszt/QALY
Ł’90
•
•
•
•
•
•
•
•
Operacja neurochirurgiczna z powodu urazu głowy porada lekarza dotycząca szkodliwego wpływu palenia leczenie hipotensyjne chroniące przed udarem wszczepienie stymulatora endoproteza biodrowa wszczepienie zastawki w stenozie mitralnej leczenie lekami hipolipemizującymi i pomiar stęż. cholesterolu
przeszczep nerki -
240
270
940
1100
1180
1140
1480
4710
Ile kosztuje zdrowie? Koszt/QALY
Ł’90
•
•
•
•
•
•
skrining raka pierści 5780
przeszczep serca 7840
dializy w domu chorego 17260
Program dializ w ośrodku dializ 21970
leczenie neurochirurgiczne złośliwego guza wewnątrzczaszkowego 107780
leczenie erytropoetyną niedokrwistości u pacjentów dializowanych 126290
Ile kosztuje życie?
50 tys $ / QALY
USA
Bardzo opłacalna terapia - koszt
dodatkowego roku życia równy rocznemu
PKB per capita, czyli
40 000 USD
natomiast nieopłacalna - 3x roczne PKB per
capita, czyli
120 000 USD
Szwecja
• Bezkolizyjne skrzyżowanie:
300 000 koron
• Wysoce opłacalna procedura
medyczna
100 000 koron/LYG
Parytet siły
nabywczej pieniądza
PKB per capita
6300 USD (1996)
Czyli w Polsce może tak:
Koszt dodatkowego roku życia
(LYG)
Terapia bardzo opłacalna
< 1 PKB per capita
Terapia opłacalna
1-3 PKB per capita
Terapia nieopłacalna
> 3 PKB per capita
6 300 - 18 900
USD
< 6 300 USD
> 18 900 USD
Analizy farmakoekonomiczne:
• Wyniki
– cost - saving
– cost - effective
„Antibiotic Prophylaxis with Cefotaxime in
Gastroduodenal and Biliary Surgery”
• 1451 pacjentów z czynnikami ryzyka
zakażenia rany pooperacyjnej
• 1 g cefotaxim jednorazowo versus 2 g
cefoxitinu podawanego 4 razy przed i po
operacji
• występowanie zakażenia ran: 3.3% w
grupie cefotaximu i 7.6% wśród
pacjentów leczonych cefoxitinem (p<0.05)
• zakażenie rany wydłuża pobyt w szpitalu
średnio o 3,4 dnia i całkowite koszty
leczenia wzrastają o 677.15$
Analiza koszty-korzyści (CBA)
Cefoxitin
Cefotaxim
• koszty leku 52.29$
• koszty leczenia zakażenia rany
52.14$
• całkowite koszty profilaktyki
104.43$
• koszty leku 6.29$
• koszty leczenia zakażenia ra
22.35$
• całkowite koszty profilaktyki
28.64$
Redukcja kosztów profilaktyki
zakażenia ran przy użyciu cefotaximu
zamiast cefoxitinu na jednego pacjenta
75.71$
Róż nic e w k os z tac h i e fek ta ch m ię dz y grupa pa cjentów leczonych t-PA a streptokinazą
leczeni leczeni
t-PA
SK
2750
lek trombolityczny
całkowite
koszty 27740
roczne
efekt w postaci spo- 15.41
dziewanego przedłużenia życia (w latach)
stosunek kosztów i
efektywności w ujęciu
inkrementalnym
różnica
dyskontowana
różnica (stopa
dyskontowa 5%)
320
24895
2430
2845
2760(= C)
15.27
0.14
0.084 (= E)
20321 $
C/ E = 32678 $
na uzyskany
dodatkowy rok
życia
Farmakoekonomika terapii
antynikotynowych
Terapia
antynikotynowa
Bupropion
Porada lekarska
Nikotynowa
Terapia
Zastępcza
Koszt LYG
(Zyskanego
Roku Życia) w
USD
328-883
2 608-4 553
2 877-5 579
Curry SJ, Grothaus LC et al. Use and cost effectiveness of smokingcessation services under four insurance plans in a health maintenance
organization. N Engl J Med. 1998; 339:673-679
Oster G et al. Cost-effectiveness oo smoking cessation methods.
JAMA 1986; 256:1315-1318
Innymi słowy...
prof. Louise Russel
Uniwersytet Rutgers, USA
„Programy leczenia uzależnienia od
nikotyny - kosztujące ponizej 5000 USD na
zyskany rok życia (life year gained) są
wysoce uzasadnione z ekonomicznego
punktu widzenia.
Aby ten problem przybliżyć tym wszystkim,
którzy odpowiadają za opiekę zdrowotną
podsumuję, że 1 milion dolarów może
oznaczać 200 lub tylko 2 lata zyskanego
życia, w zależności od sposobu wydania
tych pieniędzy”
Sensitivity Analysis
• How sensitive are the results to different
values of key variables
• “What if” scenarios, e.g.,
a.
Assume different cost of drug or
outcome
b.
Assume different probability of
an outcome
Analiza wrażliwości
1. Jednokierunkowa – badamy wynik programu zmieniając kolejno
wartości krytycznych parametrów (np. wartość r, cenę leku, liczbę
pacjentów w zaawansowanym stadium choroby, konieczność
dodatkowych badań)
2. Wielokierunkowa – badamy
parametrów jednocześnie
wynik
programu
zmieniając
kilka
3. Analiza scenariusza – badamy wynik zakładając, że parametr zmieni się
według najbardziej pesymistycznego, najbardziej optymistycznego i
najbardziej prawdopodobnego scenariusza
4. Progowa – określa się z góry np. wartość ICER. (X), powyżej którego
badany program jest nieopłacalny, następnie zmienia się parametry
krytyczne aby znaleźć ich wartość dla której współczynnik ICER = X.
Dla tych wartości badany program jest nieopłacalny
Modelling in
pharmacoeconomics
CZYM JEST MODEL
•
Jest to najbardziej wierne odzwierciedlenie rzeczywistości
związanej z daną chorobą i jej leczeniem służące podjęciu
najodpowiedniejszych decyzji terapeutycznych dotyczących wyboru
postępowania w oparciu o dostępne, w odpowiedni sposób
przetwarzane, dane.
•
Czynności
związane
z
symulowaniem
występujących
w rzeczywistości zdarzeń i procesów, które związane
są z zastosowaniem pewnych technik analitycznych nazywamy
modelowaniem.
CZYM JEST MODEL
•Modelowanie
umożliwia
integrowanie
pochodzących
z różnych źródeł danych dotyczących kosztów i efektów
zastosowania
danego
typu
leczenia
z
uwzględnieniem
prawdopodobieństwa odniesienia sukcesu terapeutycznego.
•Jest to zupełnie inne podejście do oceny ekonomicznej
niż dokonywanie analiz w oparciu o badania kliniczne.
CZYM JEST MODEL
Cecha dominująca:
kontrolowane
„wyidealizowane”
warunki badania
klinicznego
Ocena ekonomiczna
Podejście oparte na
badaniach klinicznych
(randomizowanych,
kontrolowanych)
Gromadzenie danych
dotyczących zużytych zasobów
lub/i kosztów (jednostkowych)
równolegle do badania
klinicznego (podejście
prospektywne)
Cecha dominująca:
odzwierciedlenie
„realnej” praktyki
leczniczej
Podejście oparte na
zastosowaniu modelu
analitycznego
Modelowanie, synteza
(metaanaliza) danych
dotyczących efektywności
pochodzących z różnych źródeł
(w tym z badań klinicznych)
oraz interpretacja ich z danymi
kosztowymi
DRZEWO DECYZYJNE
•
Drzewo decyzyjne jest graficzną reprezentacją wszystkich
możliwych sposobów postępowania wraz z następstwami klinicznymi i
ekonomicznymi każdej z tych opcji.
BUDOWA DRZEWA DECYZYJNEGO
Węzeł decyzyjny reprezentuje sytuację, w której
podejmowana jest decyzja
Gałęzie są alternatywnymi sposobami postępowania
Terapia A
Wybór
Terapia B
Terapia C
DRZEWO DECYZYJNE
BUDOWA DRZEWA DECYZYJNEGO
Węzeł końcowy reprezentujący wynik końcowy
Koszty i skuteczność kliniczna przypisane do każdego węzła
Wyleczony
Terapia A
p=0,6
Nie wyleczony
p=0,4
1500 PLN
5 QALYs
1200 PLN
30 QALYs
MODEL MARKOWA
•
Model Markowa znajduje swe zastosowanie w przypadku oceny
chorób przewlekłych. Jest szczególnie przydatny, gdy zdarzenia lub fazy
danego schorzenia pojawiają się cyklicznie, powtarzają się w czasie.
Analizowaną jednostkę chorobową dzieli się na poszczególne stany, które
są istotne dla klinicznego przebiegu choroby, modyfikowanego przez
zastosowane leczenie
Stan 1
Stan 1 – asymptomatyczny
p1
Stan 2
p2
Stan 3
Stan 2 – symptomatyczny
p3
Stan 3 – śmierć (stan absorbujący)
p1, p2, p3 – prawdopodobieństwa
przejść między określonymi stanami
Conclusions
• Pharmacoeconomics can guide choices
among alternative medications, treatment
regimens and services based on a
combination of costs and outcomes.
• Results and interpretation of
pharmacoeconomic studies are influenced
by the perspective of the study—there is
no one “right” answer.
Australia
Cost-justification, a nie costeffectiveness
30% wzrost wydatków na leki w
perspektywie 5 lat
POLSKIE TOWARZYSTWO
FARMAKOEKONOMICZNE