Zdarzenie niepożądane
adverse event
Farmakologia ogólna
Anna Wiela-Hojeńska
Katedra i Zakład Farmakologii Klinicznej
Uniwersytetu Medycznego we Wrocławiu
Niepożądane działanie leku (ndl)
Adverse Drug Reaction (ADR)
(definicja przyjęta przez WHO w 1972 r.)
Ustawa z dnia 6 września 2001 r. Prawo farmaceutyczne
(zm. 2007, 2011)
każde szkodliwe i niezamierzone działanie leku,
które występuje podczas stosowania dawek
zalecanych u ludzi w celach profilaktycznych,
diagnostycznych, terapeutycznych lub dla
modyfikacji funkcji fizjologicznych
każda niepożądana reakcja, występująca u
pacjenta w czasie lub po leczeniu,
niezależnie czy jest uznana za związaną z
danym produktem leczniczym, czy nie
przyczyną nie musi być (chociaż może)
zastosowany lek
Niepożądane działanie leku (ndl)
Adverse Drug Reaction (ADR)
Dyrektywa 2010/84/UE
każde
niekorzystne i niezamierzone
działanie
produktu leczniczego
nie można wykluczyć związku przyczynowego
między zastosowanym lekiem a powikłaniem
Niepożądane działanie leku (ndl)
Adverse Drug Reaction (ADR)
Dyrektywa 2010/84/UE
szkodliwe i niezamierzone skutki stosowania
produktu leczniczego, które wynikają z jego
stosowania w sposób dozwolony, jak również
stosowania: błędnego,
poza warunkami określonymi w pozwoleniu na
dopuszczenie do obrotu,
niezgodnego z przeznaczeniem,
przedawkowania,
błędu medycznego
Ciężkie niepożądane działanie leku
serious adverse drug reaction
· zgon pacjenta
· zagrożenie życia (krwotok śródmózgowy, wstrząs
anafilaktyczny)
· konieczność leczenia szpitalnego lub jego
przedłużenie (>24 h)
· trwały lub znaczny uszczerbek na zdrowiu
(upośledzenie zdolności do wykonywania
prawidłowych czynności życiowych – FDA)
· choroba, wada wrodzona, uszkodzenie płodu
· inne, które lekarz według swojego stanu wiedzy uzna
za ciężkie („Current Challenges in Pharmacovigilance:
Pragmatic Approach” – Report of CIOMS Working
Group V, Geneva 2001)
Poważne niepożądane działanie leku
Czy reakcja
ciężka = poważna?
severe adverse drug reaction
· określa stopień nasilenia reakcji
· reakcja łagodna, o średnim stopniu
NIE!
Niespodziewane niepożądane działanie leku
unexpected adverse reaction
każde działanie niepożądane, którego charakter
lub stopień nasilenia nie jest zgodny z
informacjami zawartymi w:
- Charakterystyce Produktu Leczniczego
(Summary of Product Characteristics, SPC)
- zatwierdzonych drukach informacyjnych
dla produktów leczniczych dopuszczonych do
obrotu
- Broszurze Badacza
dla produktów leczniczych nie
dopuszczonych do obrotu
Niepożądane działania leków typu A
· Rozbieżność pomiędzy zakładanym
a uzyskanym efektem leczenia farmakologicznego
· Pierwotne i wtórne powikłania terapii związane
z farmakologicznym działaniem leku
IKA – przewlekły, męczący, suchy kaszel, uczucie podrażnienia w
gardle, zmiana barwy głosu
stymulacja przez bradykininę syntezy metabolitów kaskady kwasu
arachidonowego, nasilenie syntezy NO; skutkiem działania
prostaglandyn i NO jest stan zapalny, wywołujący kaszel
· Interakcje
– lek – lek
– lek – pożywienie
– lek – używki
– lek – badania laboratoryjne
nasilenia, o dużym nasileniu
· nasilenie reakcji może decydować o tym
czy jest ona ciężka
Niepożądane działania leków typu A
(drug actions)
reakcje zależne od właściwości farmakologicznych
leku, podanej dawki, obserwowane w czasie
prowadzenia badań klinicznych, możliwe do
przewidzenia
- hipotonia po zastosowaniu dużej dawki
inhibitora konwertazy angiotensyny
- hipoglikemia podczas terapii lekami
przeciwcukrzycowymi
Czynniki ryzyka ototoksyczności
antybiotyków aminoglikozydowych
· starszy wiek
· upośledzona czynność nerek
· odwodnienie
· zwiększone stężenie antybiotyku w surowicy
(C maxss > 12-14 µg/mL dla gentamycyny,
tobramycyny, netylmycyny; >35-40 µg/mL dla
amikacyny)
· równoczesne stosowanie innych ototoksycznych leków
· wcześniejsza terapia antybiotykami
aminoglikozydowymi
· dializa
· długi czas leczenia
Czynniki ryzyka nefrotoksyczności
antybiotyków aminoglikozydowych
neomycyna>paromomycyna>gentamycyna>amikacyna=
kanamycyna>tobramycyna>netylmycyna
· starszy wiek
· niewydolność nerek
· hipotonia
· posocznica
· kwasica
· zmniejszenie objętości płynów ustrojowych
· współistniejące uszkodzenie wątroby
· długi czas trwania leczenia (10 dni)
· zwiększone stężenie antybiotyku w surowicy
(Cminss > 2-3 µg/mL dla tobramycyny, gentamycyny,
netylmycyny; >10 µg/mL dla amikacyny)
· równoczesne stosowanie innych nefrotoksycznych antybiotyków
· uprzednia terapia antybiotykami aminoglikozydowymi
Niepożądane interakcje antybiotyków
aminoglikozydowych z innymi lekami
Inne leki
Cisplatyna, furosemid,
kwas etakrynowy
Acyklowir, amfoterycyna,
cefalotyna, cefradyna,
cisplatyna, cyklosporyna,
furosemid, kapreomycyna,
karboplatyna, kwas
etakrynowy, metoksyfluran,
wankomycyna
Rodzaj i następstwo
interakcji
Nasilenie działania
ototoksycznego
Nasilenie działania
nefrotoksycznego
Niepożądane interakcje wankomycyny
z innymi lekami
Inne leki i substancje
Antybiotyki
aminoglikozydowe,
cyklosporyna,
cisplatyna, furosemid
Środki znieczulenia
ogólnego
Leki zmniejszające
napięcie mięśni np.
sukcynylocholina
Rodzaj i następstwo
interakcji
Nasilenie działania
nefrotoksycznego,
ototoksycznego
Zwiększone ryzyko
wystąpienia: rumienia,
pokrzywki, świądu
Nasilenie i wydłużenie działania
zwiotczającego mięśnie
Antybiotyki aminoglikozydowe
blokada przekaźnictwa
nerwowo-mięśniowego
czynniki ryzyka:
· miastenia gravis
· równoczesne stosowanie leków blokujących
przekaźnictwo nerwowo-mięśniowe (galamina,
pankuronium, tubokuraryna, sukcynylocholina) nasilenie działania zwiotczającego mięśnie,
przedłużenie okresu porażenia mięśniowego,
niebezpieczeństwo bezdechu
Niepożądane działania wankomycyny
· wykwity skórne, stany zapalne błon śluzowych, świąd
· zespoły: Stevensa i Johnsona, Lyella
· bolesny skurcz mięśni
· zespół „czerwonego człowieka” – odczyn
anafilaktoidalny: świąd, zaczerwienienie skóry, silny
spadek ciśnienia krwi, wstrząs, sporadycznie
zatrzymanie akcji serca – szybki wlew antybiotyku
nefrotoksyczność:
· >28, >20-30 mg/mL: Cminss
ototoksyczność:
· >80-100 μg/mL: Cmax
neutropenia:
zależna od D i czasu stosowania >14 dni
Wpływ leków przeciwbólowych na izoformy
cyklooksygenazy
preferencyjne inhibitory COX-1
indometacyna, ketoprofen, Aspiryna
leki o podobnym działaniu na COX-1 i COX-2
naproksen, ibuprofen, piroksykam,
diklofenak, nabumeton
preferencyjne inhibitory COX-2
nimesulid, meloksykam
selektywne inhibitory COX-2
celekoksyb, etorikoksyb, parekoksyb
leki pozbawione działania przeciwzapalnego
metamizol, paracetamol, nefopam
Niepożądane działania NLPZ
przewód pokarmowy:
Im bardziej lek hamuje aktywność COX-1,
tym większe jest ryzyko wystąpienia
niepożądanych działań dotyczących
zwłaszcza przewodu pokarmowego,
układu oddechowego, nerek
objawy dyspeptyczne
krwawienia
owrzodzenia i perforacja żołądka
enteropatia z towarzyszącą utratą białka i
następową hipoproteinemią
owrzodzenie jelita grubego
przypominające wrzodziejące zapalenie
jelita
Czynniki ryzyka uszkodzenia przewodu
pokarmowego przez NLPZ
Leki nasilajace gastrotoksyczność NLPZ
starszy wiek pacjenta
choroba wrzodowa w wywiadzie
stosowanie dużych dawek leku
unieruchomienie
niewydolność krążenia
równoczesne stosowanie innych leków o
działaniu ulcerogennym
palenie papierosów
spożywanie nadmiernych ilości alkoholu
Optymalizacja terapii
niesteroidowymi lekami przeciwzapalnymi
nie łączyć NLPZ !
równoczesne stosowanie 2 lub większej liczby
NLPZ – błąd, brak synergizmu terapeutycznego,
synergizm działań niepożądanych
glikokortykosteroidy
bifosfoniany stosowane doustnie
doustne leki przeciwzakrzepowe – wzrost ryzyka
krwawień z górnego odcinka przewodu
pokarmowego
inhibitory wychwytu zwrotnego serotoniny
spironolakton
Optymalizacja terapii
niesteroidowymi lekami przeciwzapalnymi
dobór leku dostosować do potrzeb chorego,
uwzględniając dobowy rytm dolegliwości
· chorzy na reumatoidalne zapalenie stawów,
zesztywniające zapalenie stawów cierpią
najbardziej w nocy i nad ranem
· chorzy na chorobę zwyrodnieniową stawów
cierpią najbardziej w godzinach popołudniowych
i wieczornych
Optymalizacja terapii
niesteroidowymi lekami przeciwzapalnymi
Optymalizacja terapii
niesteroidowymi lekami przeciwzapalnymi
wybierać leki o krótkim biologicznym okresie
półtrwania, gdyż utrzymują one dłużej
większe stężenia w jamie stawowej niż w
surowicy, dawkowanie ich może być rzadsze,
terapia bezpieczniejsza
pamiętać o możliwości powikłań dotyczących
zwłaszcza przewodu pokarmowego, nerek
pamiętać, że zwiększenie dawki NLPZ nie
powoduje nasilenia działania przeciwbólowego
(efekt pułapowy)
pamiętać o dużym ryzyku wystąpienia
niepożądanych interakcji podczas równoczesnego
stosowania NLPZ z innymi lekami
Interakcje NLPZ
Leki zastosowane
jednocześnie z NLPZ
Rodzaj i następstwo
interakcji
Leki obniżające ciśnienie
tętnicze krwi (betaadrenolityki, inhibitory
konwertazy
angiotenzyny, diuretyki)
Osłabienie
hipotensyjnego działania
tych leków na skutek
zmniejszenia przez NLPZ
syntezy prostaglandyn
rozszerzających naczynia
Interakcje NLPZ
Leki zastosowane
jednocześnie z NLPZ
Rodzaj i następstwo interakcji
Leki przeciwcukrzycowe Nasilenie hipoglikemizującego
działania przez własne działanie
hipoglikemiczne niektórych
NLPZ
Pochodne
Nasilenie działania
sulfonylomocznika
hipoglikemicznego na skutek
wypierania leków
przeciwcukrzycowych z
połączeń z białkami krwi oraz
hamowania ich metabolizmu
koksyby nie zastępują kwasu acetylosalicylowego w
profilaktyce zatorowo-zakrzepowej !
Interakcje NLPZ
Leki zastosowane
jednocześnie z NLPZ
Rodzaj i następstwo interakcji
Pochodne kumaryny
Wzrost ryzyka wystąpienia krwawień
z przewodu pokarmowego na skutek
hamującego wpływu NLPZ na
czynność płytek krwi i na
wytwarzanie protrombiny
Pochodne kumaryny
Wzrost ryzyka wystąpienia krwawień
z przewodu pokarmowego na skutek
wypierania pochodnych kumaryny z
połączeń z białkami krwi
Interakcje NLPZ
Leki zastosowane
jednocześnie z NLPZ
Rodzaj i następstwo
interakcji
Fluorochinolony
Nasilenie toksycznego
działania na OUN
Cyklosporyna,
takrolimus, inhibitory
konwertazy
angiotensyny
Sole litu
Nasilenie przez NLPZ
nefrotoksyczności
Nasilenie przez NLPZ
toksyczności
Interakcje NLPZ
Leki zastosowane Rodzaj i następstwo interakcji
jednocześnie z
NLPZ
Metotreksat
Nasilenie toksyczności
metotreksatu na skutek
wypierania z połączeń z białkami
i zmniejszenia przesączania
kłębkowego tego leku
Digoksyna
Wzrost stężenia digoksyny na
skutek wypierania z połączeń z
białkami i zmniejszenia
wydalania przez nerki
Grupy zwiększonego ryzyka wystąpienia
niepożądanych interakcji NLPZ
· osoby starsze
· osoby cierpiące z powodu niewydolności wątroby i nerek
· osoby z zaburzeniami metabolicznymi (niedoczynność
tarczycy)
· ciężko chorzy (niewydolność krążenia, zapalenie płuc)
· chorzy z zaostrzeniem chorób, takich jak: zaburzenia rytmu
serca, padaczka, cukrzyca, astma
· pacjenci cierpiący z powodu przewlekłych schorzeń,
wymagający długotrwałej farmakoterapii
· osoby o genetycznie uwarunkowanej zmniejszonej
aktywności izoenzymu CYP2C9, odpowiedzialnego za
metabolizm diklofenaku, ibuprofenu, naproksenu,
piroksykamu, celekoksybu
Polekowe reakcje uczuleniowe
(7% populacji, 10-20% hospitalizowanych chorych, odpowiadają za>15%
wszystkich niepożądanych działań)
Typy według podziału Gella i Coombsa (1963)
l I zależy od IgE (pokrzywka, astma, kolka jelitowa, anafilaksja)
l II cytotoksyczny (niedokrwistość hemolityczna, granulocytopenia,
małopłytkowość)
l III kompleksów immunologicznych (zapalenie naczyń)
l IV reakcje opóźnione (wyprysk kontaktowy, rumień toksyczny, zespół
toksycznej nekrolizy naskórka)
l reakcje fotoalergiczne
l choroby autoimmunologiczne (układowy toczeń rumieniowaty)
l alergiczne polekowe uszkodzenie wątroby
l alergiczna polekowa nefropatia
l płucne reakcje nadwrażliwości na leki
l gorączka polekowa
Interakcje NLPZ
Leki zastosowane
jednocześnie z NLPZ
Rodzaj i następstwo interakcji
Kortykosteroidy
Wzrost stężenia
kortykosteroidów na skutek
zmniejszenia wydalania przez
nerki, wystąpienie gastropatii,
krwawienia z przewodu
pokarmowego
Trójpierścieniowe leki
przeciwdepresyjne,
neuroleptyki, leki
przeciwarytmiczne
Nasilenie działania obok
wymienionych leków przez
zahamowanie ich metabolizmu
Niepożądane działania leków typu B
(bizarre, patient reactions)
reakcje niezależne od zastosowanej dawki
leku, zagrażające życiu chorego (reakcje
alergiczne i pseudoalergiczne)
- reakcja anafilaktyczna + pseudoalergiczny
„zespół czerwonego człowieka” związany
z terapią wankomycyną
l reakcje niealergiczne – tzw. reakcje
rzekomoalergiczne lub anafilaktoidalne wywołane
przez rentgenowskie środki cieniujące, narkotyczne
leki przeciwbólowe
l idiosynkrazja – obrzęk naczynioruchowy,
gwałtowne napady astmy, wstrząs po kwasie
acetylosalicylowym, agranulocytoza po podaniu
metamizolu
(1968-2005:61 zgonów wg WHO)
l reakcje nietolerancji – dzwonienie w uszach po
małej, pojedynczej dawce kwasu acetylosalicylowego
Różnice między niepożądanymi
działaniami leków
typu A i B
Typ A
Typ B
możliwe do przewidzenia
nieprzewidywalne
zależne od dawki
nie zależą od dawki
występują często
występują rzadko
rzadko są przyczyną zgonu
większa niż dla typu A przyczyna
zgonów
wymagają indywidualizacji
dawkowania
wymagają przerwania stosowania
obserwowane w trakcie badań
klinicznych
bardzo rzadko zgłaszane
w badaniach klinicznych
(not true drug reactions, chronic use)
reakcje obserwowane z większą częstością u osób
poddanych terapii danym lekiem, ale dla
konkretnego pacjenta trudno wykazać czy
zastosowany lek był przyczyną ich wystąpienia
- choroba zakrzepowa u kobiet stosujących doustne środki
antykoncepcyjne
(chronic use) - reakcje zależne od przewlekłego
stosowania leku
Niepożądane działania leków
typ D (retarded actions, delayed) - reakcje
ujawniające się po długim czasie od zastosowania
leku, tzw. reakcje opóźnione
- kardiotoksyczność antybiotyków antracyklinowych
- późne dyskinezy po neuroleptykach
typ E (end of use) – reakcje wywołane odstawieniem
leku
- nasilenie objawów choroby niedokrwiennej serca
po nagłym przerwaniu terapii beta-adrenolitykiem
typ F (failure of therapy) - brak skuteczności terapii
(głównie z powodu oporności)
Wartości parametrów farmakokinetycznych
antybiotyków aminoglikozydowych u dzieci
Applied Clinical Pharmacokinetics, 2008
Pacjent
Niepożądane działania leków typu C
Biologiczny okres
półtrwania
(h)
Współczynnik
dystrybucji
(l/kg)
wcześniaki
(<34 tygodnia)
6-10
0,5-0,6
noworodki
(ok. 40 tygodnia)
4-5
0,4-0,5
dzieci
6-miesięczne
2-3
0,3-0,4
- osteoporoza związana z długotrwałym stosowaniem
glikokortykosteroidów
- lipodystrofia podskórnej tkanki tłuszczowej po insulinie
- uzależnienie od opioidowych leków przeciwbólowych
- tolerancja na stosowanie leków przeczyszczających,
prowadząca do ich nadużywania
Czynniki powodujące różnice w działaniu
leków – poprzez zmianę ich właściwości
farmakodynamicznych i farmakokinetycznych
cechy osobnicze chorego
– wiek (dzieci, osoby starsze)
– płeć (kobiety)
– masa ciała
– uwarunkowania genetyczne
– ciąża
Wartości parametrów farmakokinetycznych
wankomycyny u dzieci
Applied Clinical Pharmacokinetics, 2008
Pacjenci
Biologiczny
okres półtrwania
(h)
Współczynnik
dystrybucji
(l/kg)
(ml/min)
wcześniaki
(32 tydzień)
10
0,7
15
noworodki
(ok. 40 tygodnia)
7
0,7
30
dzieci
3-miesięczne
4
-
50
2-3
0,7
130-160
dzieci
4-8-letnie
Klirens
Wpływ starszego wieku na występowanie
niepożądanych działań leków
zmiany morfologiczne i czynnościowe powodujące zmiany
farmakokinetyki i ostatecznego działania leków
wielochorobowość i wielolekowość
maskowanie objawów ndl przez współistniejące procesy
chorobowe lub zmiany związane z wiekiem – kaskada
zapisywania leków (prescribing cascade) – np. terapia
inhibitorami konwertazy angiotenzyny – kaszel –
nierozpoznanie przyczyny – włączenie leków
przeciwkaszlowych np. kodeiny – dz.niepożądane – zaparcia
lub ich nasilenie – stosowanie leków przeczyszczających
stosowanie średnio od 3 do 8 leków dziennie – ryzyko
wystąpienia niepożądanych interakcji
mała podatność chorych na zalecenia
ingerencja chorych w schematy leczenia -błędy w
przyjmowaniu leków – zapominanie o wzięciu leków,
omyłkowe pobranie podwójne
Interakcje doustnych środków antykoncepcyjnych
(A) z równocześnie stosowanymi lekami (B)
Leki (B) stosowane
Rodzaj i następstwo interakcji
równocześnie z doustnymi
środkami antykoncepcyjnymi
(A)
Amoksycylina, ampicylina,
cefalosporyny, erytromycyna,
penicylina G, karbenicylina,
klarytromycyna, kloksacylina,
kotrymoksazol, duże dawki
witaminy C, sole żelaza,
sukralfat, tetracykliny
(B) zmniejszają wchłanianie
i krążenie wątrobowo-jelitowe
(A) – zmniejszenie
skuteczności (A)
Interakcje doustnych środków antykoncepcyjnych
(A) z równocześnie stosowanymi lekami (B)
Leki (B) stosowane
równocześnie z doustnymi
środkami antykoncepcyjnymi
(A)
Trójpierścieniowe leki
przeciwdepresyjne
Cyklosporyna, teofilina
Rodzaj i następstwo
interakcji
(A) zwiększają wchłanianie
i hamują metabolizm (B) –
nasilenie działania (B),
zwiększenie toksyczności
(A) hamują metabolizm (B) –
nasilenie działania (B),
zwiększenie toksyczności
Czynniki warunkujące większą
częstość występowania ndl
u kobiet w porównaniu z mężczyznami
różnice fizjologiczne
przyjmowanie większej liczby leków
stosowanie doustnych środków
antykoncepcyjnych
Interakcje doustnych środków antykoncepcyjnych
(A) z równocześnie stosowanymi lekami (B)
Leki (B) stosowane
Rodzaj i następstwo interakcji
równocześnie z doustnymi
środkami antykoncepcyjnymi
(A)
Efawirenez, felbamat,
fenobarbital, fenytoina,
karbamazepina, newirapina,
okskarbazepina, prednizon,
preparaty dziurawca,
topiramat, ryfampicyna
(B) pobudzają metabolizm (A)
– osłabienie działania,
zmniejszenie skuteczności
Interakcje doustnych środków antykoncepcyjnych
(A) z równocześnie stosowanymi lekami (B)
Leki (B) stosowane
Rodzaj i następstwo interakcji
równocześnie z doustnymi
środkami antykoncepcyjnymi
(A)
Pochodne kumaryny, leki
przeciwcukrzycowe
(A) działają antagonistycznie
z (B) – osłabienie działania (B)
Stosowanie leków w czasie ciąży wymaga
szczególnej ostrożności z powodu
zmian czynności narządów kobiety ciężarnej w
różnych okresach ciąży
oraz bezpośredniego wpływu leków na płód
czego następstwem mogą być
zaburzenia
kinetyki leków
zniekształcenia narządów
nieprawidłowy rozwój zarodka
we wczesnym okresie ciąży
różne niepożądane
działania leków
na organizm płodu w
następnych okresach ciąży
Wartości parametrów farmakokinetycznych
antybiotyków aminoglikozydowych u dorosłych
Genetycznie uwarunkowany polimorfizm
metylotransferazy tiopuryny (TPMTthiopurine S-methyltransferase), której
substratem jest m.in. azatiopryna
częstość występowania fenotypów TPMT w
populacji kaukaskiej:
ekstensywnych metabolizerów (EM) – 89%
pośrednich metabolizerów (IM) – 11%
słabych metabolizerów (PM) – 0,3%
mielosupresja u PM po podaniu
standardowych dawek azatiopryny
Wartości parametrów farmakokinetycznych
wankomycyny u dorosłych
Applied Clinical Pharmacokinetics, 2008
Applied Clinical Pharmacokinetics, 2008
Pacjenci
Biologiczny okres
półtrwania
(h)
Współczynnik
dystrybucji
(l/kg)
z prawidłową
czynnością nerek
2 (1,5-3)
0,26 (0,2-0,3)
z upośledzoną
czynnością nerek
50 (36-72)
0,26
otyli (>30 IBW)
2-3
-
oparzeni
1,5
0,26
poddawani
hemodializie
3-4
0,26
poddawani dializie
otrzewnowej
36
0,26
Przykłady modyfikacji działania leków
pod wpływem zwiększającego się
zanieczyszczenia biosfery
Osłabienie działania leków – pobudzenie
metabolizmu - indukcja enzymów mikrosomalnych
wątroby pod wpływem policyklicznych węglowodorów
zawartych w powietrzu, w dymie papierosów,
niektórych insektycydów, herbicydów
Nasilenie działania leków – kumulacja leków w
organizmie – hamowanie aktywności enzymów
mikrosomalnych wątroby pod wpływem
przemysłowego zatrucia ołowiem, tlenkiem węgla
Pacjenci
Dorośli z prawidłową
czynnością nerek
Dorośli z upośledzoną
czynnością nerek
Dorośli otyli
Biologiczny okres
półtrwania
(h)
Współczynnik
dystrybucji
(l/kg)
8 (7-9)
0,7 (0,5-1)
130 (120-140)
0,7 (0,5-1)
3-4
-
4
0,7
(>30% IBW)
Dorośli z oparzeniami
Przyczyna wystąpienia
niepożądanych działań leków
stosowanie leków poza
wskazaniami rejestracyjnymi (off-label)
wymienionymi w
Charakterystyce Produktu Leczniczego
Stosowanie leków „off label”
inna:
· jednostka chorobowa
· dawka
· droga podania (np. doustnie postać
przeznaczoną do iniekcji)
· forma leku (np. z tabletki sporządzenie
zawiesiny celem podania noworodkowi)
· populacja (np. podanie dziecku leku
przeznaczonego do stosowania u dorosłych)
Metody zapobiegania i zmniejszania
częstości występowania
niepożądanych działań leków
Indywidualizacja farmakoterapii
– unikanie stosowania leków o podobnych
niepożądanych działaniach
– farmakoterapia „szyta na miarę”
Metody zapobiegania i zmniejszania
częstości występowania
niepożądanych działań leków
Indywidualizacja farmakoterapii
– unikanie niepotrzebnej polifarmakoterapii
i zbytecznego przedłużania terapii
– wnikliwa obserwacja chorego w trakcie
leczenia
– zbieranie dokładnego wywiadu
– uwzględnianie czynników ryzyka
występowania niepożądanych działań leków
– przestrzeganie przeciwwskazań i ograniczeń
stosowania leków
Metody zapobiegania i zmniejszania
częstości występowania
niepożądanych działań leków
Indywidualizacja farmakoterapii
– kontrola stanu klinicznego chorych
– badanie wydolności narządów
odpowiedzialnych za eliminację leków
z organizmu
– monitorowanie stężeń leków w płynach
biologicznych
Metody zapobiegania i zmniejszania
częstości występowania
niepożądanych działań leków
Ocena profilu bezpieczeństwa leku
– określenie związku przyczynowoskutkowego pomiędzy stosowanym lekiem
a obserwowaną reakcją
– obliczanie współczynnika korzyści do ryzyka
związanego ze stosowaniem danej
substancji leczniczej
Nadzór nad bezpieczeństwem farmakoterapii
pharmacovigilance
(pharmacon – lek, vigilare – zachować czujność)
Dlaczego potrzebny jest nadzór
nad bezpieczeństwem farmakoterapii?
• Nie można zapewnić bezpieczeństwa stosowania
nowych leków u ludzi na podstawie braku
obserwacji ndl u zwierząt doświadczalnych
• Mała grupa osób uczestnicząca w badaniach
klinicznych (średnio 1500 osób)
• Szczególne warunki prowadzenia badań
klinicznych, odbiegające od codziennej praktyki
lekarskiej
• Zbyt krótki czas trwania badań dla obserwacji
odległych skutków wpływu substancji leczniczej
na organizm
Ośrodki regionalne monitorujące niepożądane działania
leków w Polsce
Droga informacji
o niepożądanym działaniu leku
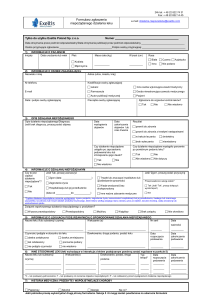
· wypełnienie formularza i przesłanie do:
Departamentu Monitorowania Niepożądanych
Działań Produktów Leczniczych
03-736 Warszawa
ul. Ząbkowska 41
www.urpl.gov.pl
Droga informacji
o niepożądanym działaniu leku
· Regionalny Ośrodek Monitorowania Niepożądanych Działań Leków przy
Zakładzie Farmakologii Klinicznej Instytutu Kardiologii UM im. K.
Marcinkowskiego w Poznaniu
· Regionalny Ośrodek Monitorowania Niepożądanych Działań Leków przy
Katedrze Farmakologii PUM w Szczecinie
· Uniwersytecki Ośrodek Monitorowania i Badania Niepożądanych Działań
Leków, Zakład Farmakologii Klinicznej Katedry i Zakładu Farmakologii
Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
· Regionalny Ośrodek Monitorowania Niepożądanych Działań Leków przy
Katedrze i Zakładzie Farmakologii Klinicznej UM im. Piastów Śląskich
we Wrocławiu
· Pracownia Monitorowania Działań Niepożądanych Leków i Poprawy
Bezpieczeństwa Farmakoterapii – Katedry i Zakładu Farmakologii
Gdańskiego Uniwersytetu Medycznego w Gdańsku
Droga informacji
o niepożądanym działaniu leku
· uaktualnienie informacji o leku – ograniczenie
wskazań, dodanie informacji o nowych ndl,
zmiana dawkowania, ostrzeżenia,
przeciwwskazaniach do stosowania dla
poszczególnych grup pacjentów
· skierowanie komunikatu do fachowych
pracowników ochrony zdrowia
· ocena raportu pod względem formalnym,
nadanie numeru
· ocena związku przyczynowo-skutkowego
· przesłanie raportu przez WMNDPL do
centralnej bazy danych Światowej Organizacji
Zdrowia w Uppsali i do Europejskiej Agencji
Leków (European Medicines Agency) w
Londynie
Co powinien zawierać raport
o niepożądanym działaniu leku?
dane o produkcie leczniczym, który
podejrzewa się o wywołanie ndl (ważna
jest informacja o drodze podania)
dane o reakcji niepożądanej (diagnoza,
ocena reakcji i jej wynik)
dane pacjenta (wiek, płeć, masa ciała,
inicjały imienia i nazwiska)
dane osoby zgłaszającej (imię, nazwisko,
pełny adres, numer telefonu)
Niepożądane działania jakich produktów leczniczych
powinny być zgłaszane w sposób priorytetowy?
Dyrektywa 84/2010/WE
Dotyczy ona produktów leczniczych, których profil bezpieczeństwa jest
szczególnie wnikliwie oceniany.
zawierających nową substancję czynną, dopuszczonych po raz
pierwszy do obrotu w dowolnym państwie w okresie 5 lat
poprzedzającym zgłoszenie
złożonych, zawierających nowe połączenie substancji czynnych
zawierających znaną substancję czynną, ale podawaną nową
drogą
nowych postaci farmaceutycznych
które uzyskały nowe wskazanie
obserwowanych w trakcie ciąży lub bezpośrednio po porodzie
Obejmuje przede wszystkim leki od niedawna stosowane. Nie oznacza to, że
są to leki, których używanie obarczone jest większym ryzykiem.
W procedurze dopuszczania do obrotu dane na ich temat oceniane były według
obowiązujących przepisów i standardów naukowych, jednakże ze względu na
krótki okres obserwacji wiedza o tych lekach jest niepełna.
W ulotce i charakterystyce produktu leczniczego każdego leku dodatkowo
monitorowanego, obok symbolu czarnego odwróconego trójkąta znajduje
się apel o zgłaszanie działań niepożądanych związanych z jego
stosowaniem. Standardowy okres takiej obserwacji to 5 lat.
Lista leków dodatkowo monitorowanych dostępna jest pod adresem:
http://www.ema.europa.eu/docs/en_GB/document_library/Other/2013/04/WC500142453.pdf
Kto może dokonywać zgłoszenia ndl?
lekarze medycyny
lekarze stomatologii
farmaceuci
pielęgniarki i położne
diagności laboratoryjni
technicy farmaceutyczni, którzy uzyskali uprawnienie do
wykonywania czynności fachowych w aptece
ratownicy medyczni
felczerzy
pacjenci, ich przedstawiciele ustawowi lub opiekunowie