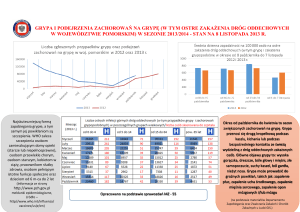
Niewydolność oddeNhowa
Choroby dróg oddeNhowyNh u dzieNi
( Rozwój płuN, diagno(tyka Nhorób płuN,
badania przedmiotowe, badania
laboratoryjne )
1
A. Rozwój płuN
1. w okresie prenatalnym :
- zawiązek płuca powstaje z uchyłka prajelita między 22 a 26 dniem
życia płodowego
- drzewo oskrzelowe rozwija się między 5 a 16 tygodniem ciąży
przez pączkowanie i tworzenie rozgałęzień
2. w okresie postnatalnym :
- płuca noworodka posiadają ok. 60 mln pierwotnych pęcherzyków
- najszybszy rozwój płuc przez pierwsze 2 lata życia ( powiększenie
liczby pęcherzyków płucnych )
- w wieku dorosłym ( tj. około 12 roku życia ) ~ 375 mln
pęcherzyków płucnych
B. CeNhy patologiNzne wy(tępująNe w NhorobaNh płuN :
1. Podstawowe mechanizmy patologiczne
a) obturacja ( zwężenie dróg oddechowych ) może być spowodowane :
-
obecnością wydzieliny w świetle dróg oddechowych
obrzękiem
stanem zapalnym ściany
przerostem lub skurczem mięśniówki gładkiej
uciskiem dróg oddechowych z zewnątrz
b) restrykacja ( upośledzenie rozprężania płuc ) – może być
wynikiem zmniejszenia się podatności płuc, niedodmą, odmą,
chorobami nerwowo – mięśniowymi lub wadą w budowie ściany
klatki piersiowej
2
2. Patofizjologia
a) hipoksemia ( spadek prężności tlenu we krwi tętniczej ), powstaje,
gdy istnieje :
-
nieprawidłowy stosunek wentylacji do perfuzji
przeciek wewnątrzsercowy
przeciek wewnątrzpłucny
zaburzenia dyfuzji
hipowentylacja
b) hiperkapnia ( nadmiar CO2 we krwi ), powstaje gdy dochodzi do :
- hipowentylacji ( np. obturacja górnych dróg oddechowych )
- osłabienie mięśni oddechowych
- depresji ośrodka oddechowego
3. Czynniki patogenetyczne
a) mały rozmiar dróg oddechowych u dzieci
b) nie w pełni rozwinięta odporność swoista
c) najczęściej jednorodna etiologia ( u dorosłych złożona )
3
C. Diagno(tyka Nhorób płuN
1. WYWIAD
a) czy choroba ma charakter ostry, przewlekły czy nawrotowy
b) czy objawy mają charakter nagły, zagrażający życiu :
- sinica
- zaburzenia oddychania
- stridor
c) jakie występują objawy :
-
kaszel ( i jego charakter )
ciężki lub głośny oddech i zależność od aktywności ruchowej
świszczący oddech
ból w klatce piersiowej
duża ilość odkrztuszanej wydzieliny
d) jakie czynniki wpływają na ciężkość choroby
- zaostrzenia przy zmianach pogody, infekcjach wirusowych,
wysiłku fizycznym, śmiechu, ekspozycji na alergeny
e) czy były już przeprowadzone jakieś badania ?
f) czy stosowano już jakiekolwiek leczenie ?
g) czy jest obciążenie rodzinne ?
4
2. BADANIE PRZEDMIOTOWE
a) częstość oddechów jest najlepszym wskaźnikiem funkcji układu
oddechowego u niemowląt ( najlepiej w czasie snu )
Prawidłowa Nzę(tość oddeNhów u dzieNi
Grupa wiekowa
LiNzba oddeNhów na minutę
noworodek
30 – 75
6 – 12 miesiący
22 – 31
1 – 2 lata
17 – 23
2-4 lata
16 - 25
4 – 10 lat
13 – 23
10 – 14 lat
13 - 19
b) wzmożony wysiłek oddechowy :
- postękiwanie – objaw przy zmniejszeniu objętości płuc ( ZZO
u noworodków, obrzęk płuc, ból w klatce piersiowej, zajęcie
opłucnej )
- zaciąganie przestrzeni międzyżebrowych, np. w obturacji oskrzeli
- poruszanie skrzydełkami nosa ( oddech skrzydełkowy ) – przy
wzroście oporów w drogach oddechowych
- ruchy wahadłowe głowy ( stan bardzo ciężki )
- wydymanie dna jamy ustnej
5
c) dźwięki oddechowe :
1. trzeszczenia – słyszalne głównie podczas wdechu ( powstają
wskutek rozprężenia się zapadniętych pęcherzyków płucnych )
2. świszczący oddech ( wheezing ) jest wynikiem obturacji dróg
oddechowych ( powstaje podczas wydechu ) – zwykle jest
objawem astmy
3. świsty ( stridor ) – powstaje przy zwężeniu dróg oddechowych na
poziomie krtani i tchawicy ( podczas wdechu )
4. rzężenia – drobno – i średniobańkowe
5. rzężenia grubobańkowe – szmer wilgotny powstaje w dużych
oskrzelach na skutek obecności w nich wydzieliny
d) zmiany anatomiczne występujące w chorobach płuc :
1. palce pałeczkowate – w chorobach płuc ( mukowiscydoza,
siniczych wadach serca, marskości wątroby, itp. ), powstają
poprzez uniesienie paznokcia na skutek proliferacji tkanki
grzbietowej paliczka dalszego
2. zmiana kształtu klatki piersiowej, np. klatka piersiowa beczkowata
( rozdęcie płuc )
6
3. BADANIA LABORATORYJNE
a) badania obrazowe :
- Rtg klatki piersiowej, zatok, szyi ( zwężenie górnych dróg
oddechowych )
- USG – ocena ruchomości przepony, stwierdzenie płynu w
opłucnej, nakłucie opłucnej
- po podaniu kontrastu wykonuje się zdjęcia :
a) klatki piersiowej z papką barytową, bronchogram
b) zakontrastowanie tętnic płucnych
- badania radioizotopowe ( ocena wentylacji i perfuzji płuc )
- TK ( Tu, węzły chłonne )
b) próby czynnościowe płuc :
spirometria i krzywa przepływów – objętość ( przed i po inhalacji
z dodaniem leku, przed i po wysiłku )
c) badania gazometryczne krwi :
- prężność tlenu we krwi tętniczej ( p02 ) razem z
- prężnością CO2 we krwi tętniczej ( pCO2 ) jest wykładnikiem
pęcherzykowej wymiany gazów
- oznaczenie pH i pCO2 krwi włośniczkowej
7
d) badania przy podejrzeniu określonych chorób :
- o astmę – stężenie IgE w surowicy ( całkowitej i specyficznych )
eozynofilów w wymazie z nosa i krwi obwodowej
- o mukowiscydozę – chlorki w pocie
- o zaburzenia odporności – stężenie immunoglobulin oraz poziomy
podklas IgG
e) badania endoskopowe :
- laryngoskopia ( w chorobach krtani )
- bronchoskopia z użyciem bronchoskopu sztywnego lub fiberoskopu )
a) bronchofiberoskopia ( u pacjentów ze świstem krtaniowym,
z obturacją, w celu pobrania materiału na posiew )
b) bronchoskop sztywny umożliwia usunięcie ciała obcego lub
wykonania prostego zabiegu
f) nakłucie jamy opłucnowej – pobranie płynu do analizy i na posiew
8
OSTRA NIEWYDOLNOŚĆ ODDECHOWA
Definicja : Niewydolność oddechową rozpoznaje ię w razie
twierdzenia u pacjenta hipok emii ( p02 we krwi tętniczej
poniżej 50 mmHg ), wy tępującej pomimo oddychania 50%-wą
mie zaniną tlenu, z towarzy zącą lub nie hiperkapnią we krwi
tętniczej ( powyżej 50 mmHg ).
Etiologia :
1. Stany, w których występują zaburzenia wentylacji o charakterze
obturacyjnym :
a) obturaNja górnyNh dróg oddeNhowyNh, np.we wrodzonych
anomaliach ( zarośnięcie nozdrzy tylnych, zespół Pierre’a
Robina, pierścienie naczyniowe ), w aspiracji treści żołądkowej
lub ciała obcego, stanem zapalnym ( zapalenie nagłośni,
alergiczny obrzęk krtani, procesy rozrostowe )
b) obturaNja dolnyNh dróg oddeNhowyNh, np. we wrodzonych
anomaliach, w aspiracji ( przetoka tchawiczo – przełykowa ),
spowodowane infekcjami ( krztusiec, zapalenie oskrzelików i
płuc ), stanem zapalnym, skurczem oskrzeli
( astma,
dysplazja oskrzelowo – płucna )
9
2. Stany, w których występują zaburzenia wentylacji o charakterze
restrykcyjnym :
a) choroby miąższu płuc : niedorozwój płuc, zespół błon
szklistych, odma opłucnowa, obrzęk i krwotok płuc
b) nieprawidłowości w budowie ścian klatki piersiowej
( przepuklina przeponowa, brak żeber, niedorozwój klatki
piersiowej, myastenia, otyłość )
3. Zaburzenia powodujące nieefektywną wymianę gazów
pomiędzy pęcherzykami a krwią włośniczek płucnych,
np. obrzęk płuc, pneumocystowe zapalenie płuc, urazy głowy,
neuroinfekcje, tężec, itp.
10
CeNhy kliniNzne o(trej niewydolnośNi oddeNhowej :
1. Objawy płucne :
a) zwiększenie częstości oddechów :
- zmiana głębokości i rytmu oddychania
- zaciąganie klatki piersiowej
- oddech skrzydełkowy nosa
- sinica
- nadmierna potliwość
b) szmery oddechowe ( ściszone lub nieobecne )
- postękiwanie
- świszczący oddech
2. Objawy neurologiczne ( z powodu hipoksemii ):
- ból głowy
- niepokój
- drażliwość
- drgawki
- śpiączka ( np. w myastenii po podaniu 02 )
3. Objawy ze strony układu krążenia :
- obniżone RR
- bradykardia
- niewydolność krążenia
- obrzęk płuc
11
LeNzenie :
1. Tlenoterapia – powinna być prowadzona z użyciem jak
najniższych stężeń tlenu, które pozwolą uzyskać p02 we
krwi tętniczej powyżej 60 mmHg
2. Drożność dróg oddeNhowyNh :
- usunięcie wydzieliny
- leki rozszerzające oskrzela
- intubacja dotchawicza
- nawilżanie powietrza
- intubacja oraz prowadzenie mechanicznej wentylacji
z dodatnim ciśnieniem ( konieczne w razie zwiększonej
prężności CO2 przebiegającej z kwasicą oddechową )
- monitorowanie czynności życiowych ( EKG, tętna,
częstości oddechów, RR, ciśnienia parcjalnego tlenu –
pomiar przezskórny, temperatury ciała, OCŻ –
ośrodkowego ciśnienia żylnego )
- uzupełnianie surfaktnantu
- nawadnianie pozajelitowe
- antybiotyki
- fizykoterapia ( opukiwanie klatki piersiowej i drenaż )
12
Tlenoterapia
Tlen jest lekiem !
Wskazaniem do stosowania jest obniżenie Pa O2 poniżej 70 mmHg.
Tok(yNzność tlenu : stosowany powyżej 12 godzin w stężeniach
zwiększających powoduje :
- retinopatię wcześniaczą ( ROP ) ( wcześniactwo + wolne
rodniki tlenowe ) –> proliferacja naczyń siatkówki
i uszkodzenie oka
- uszkodzenie płuc ( dysplazja oskrzelowo – płucna )
- uszkodzenie OUN ( -> martwica neuronów okolicy ośrodka
wzrokowego i mostu )
- hemolizę ( utlenowanie błon komórek krwinek czerwonych )
Mechanizm toksycznego działania tlenu :
- powoduje utlenianie błon komórkowych
- zwężenie naczyń tętniczych –> ograniczenie
przepływu krwi przez tkanki
13
W(kazania do (to(owania oddeNhu za(tępNzego :
1. ciężka kwasica oddechowa i niedotlenienie : Pa O2 < 50 mmHg;
przy podawaniu 100% tlenu do oddychania
Pa CO2 > 65 mmHg
pH poniżej 7.2
2. utrzymujący się bezdech
W(kazania do (to(owania dodatniego Niśnienia oddeNhowego
( CPAP ) :
1. kliniczny i radiologiczny obraz RDS
2. zwiększenie pracy oddechowej
3. punktacja > 6 pkt. wg skali Vidyasagara
4. Pa O2 poniżej 50 mmHg
W(kazania do wentylaNji za(tępNzej :
1. bezdech powtarzający się lub długo trwający ( zwłaszcza przy
obecności bradykardii )
2. Pa C02 > 70 mmHg, Pa O2 < 50 mmHg, pomimo stosowania
CPAP z dużym stężeniem tlenu
14
OddeNh za(tępNzy ( IPPV – wentylaNja przerywanymi Niśnieniami
dodatnimi ) :
Polega na całkowitym przejęciu czynności oddechowej pacjenta
przez respirator z wytworzeniem dodatniego ciśnienia w drogach
oddechowych w fazie wdechu.
Ocena kliniczna niewydolności wg Vidyasagara :
Stosując ocenę punktową należy przyjąć, że :
1. przy punktacji = 4 pkt., utrzymującej się powyżej 2 godzin
noworodek wymaga diagnostyki i wyjaśnienia przyczyny
2. przy punktacji 5-7 pkt. noworodek wymaga czynnej terapii
oddechowej, np. CPAP
3. przy punktacji > 7 pkt. wymaga oddechu zastępczego
15
Spo(oby podawania tlenu :
1. budka głowowa obejmująca głowę dziecka
2. inkubator ( tlen dodaje się za pomocą przepływomierza, mierząc
stężenie O2 wewnątrz komory )
3. rurka dotchawicza i kaniula donosowa
4. worek samorozprężalny
Tlen mu(i być : !
- ogrzany do temperatury 37’C
- nawilżony do 100% wilgotności względnej
16
O(tre Nhoroby dolnyNh dróg oddeNhowyNh
Należą do nich :
- zespół krupu
- zapalenie oskrzeli
- zapalenie oskrzelików
- zapalenie płuc
17
Ze(pół krupu
Jest to ostry stan zapalny nagłośni, krtani i okolicy podgłośniowej.
Może ograniczać się do jednego lub więcej tych odcinków.
Zalicza się tu 4 jednostki chorobowe :
1. skurczowy zespół krupu
2. wirusowe zapalenie krtani ( laryngiti i laryngotracheiti
– LTB )
3. zapalenie nagłośni ( epiglottiti )
4. bakteryjne zapalenie tchawicy
W zespole krupu zawsze dochodzi do zmniejszenia drożności
odcinka objętego zapaleniem z powodu :
- skurczu mięśni krtani
- obrzęku – nacieków i owrzodzeń śluzowych
- nalotów włóknistych i błon rzekomych
18
SkurNzowy ze(pół krupu
Występuje : u dzieci w wieku 6 miesięcy – 3 rok życia
Etiologia : niejasna, wirusowa lub nadreaktywność dróg
oddechowych
Początek : nagły
Objawy :
1. szczekający kaszel
2. świst krtaniowy
3. chrypka
4. brak gorączki
5. brak ogólnych objawów toksycznych
Badanie endoskopowe : blade błony śluzowe, obrzęk podgłośniowy
Badania laboratoryjne : prawidłowe
Leczenie :
- nawilżanie wdychiwanego powietrza
- czasem kortykosterydy
19
Wiru(owe zapalenie krtani oraz zapalenie krtani, tNhawiNy
i o(krzeli ( LTB )
Występuje : u niemowląt i dzieci do 5 roku życia, częściej
u dziewczynek
Etiologia : wirusy paragrypy, grypy, adenowirusy, RS – wirusy
Występuje w porze jesienno – zimowej i wczesną wiosną
Początek zdradliwy. Po 3-4 dniach objawów kataralnych nagle
w godzinach rannych ( 3 – 4 rano ) – rozwijają się objawy krupu
Objawy : temperatura w normie lub stan podgorączkowy
brak ogólnych objawów toksycznych
kaszel „szczekający”
świst krtaniowy
chrypka
objawy zwężenia dróg oddechowych szybko narastają –>
duszność wdechowa –> sinica
przyspieszenie tętna
Badanie endoskopowi : czerwona, pogrubiała błona śluzowa i obrzęk
podgłośniowy
Rtg a-p ( od tyłu ) karku : zatkanie górnej części tchawicy w okolicy
podgłośniowej
20
Badania laboratoryjne : podwyższona leukocytoza, rozmaz w prawo
Leczenie : hospitalizacja
nawilżanie ( mgła ) i nawadnianie pozajelitowe
tlenoterapia
uspokojenie dziecka ( np. na rękach matki )
czasem epinefryna w aerozolu
kortykosterydy
w razie potrzeby antybiotyk
21
Zapalenie nagłośni – epiglottitis
Występowanie : u dzieci 1 – 7 rok życia, czasem u starszych
BARDZO CIĘŻKA POSTAĆ KRUPU !
Etiologia : Haemophilus influenzae !
rzadziej paciorkowce grupa A
Występuje : niezależnie od pory roku
Początek : nagły, objawy narastają szybko i doprowadzają do stanu
zagrożenia życia ( całkowita niedrożność cieśni krtani )
Objawy :
1. wysoka gorączka
2. ogólne objawy toksyczne
3. kaszel nie jest „szczekający”
4. głos wydobywa się z trudem
5. mowa i połykanie utrudnione
6. dziecko przybiera pozycję siedzącą, głowę odrzuca do tyłu,
usta otwarte
7. duszność ciężka
22
Badanie endoskopowe : wiśniowoczerwona błona śluzowa
obrzęk nagłośni
Rtg szyi boczne : poszerzenie nagłośni
Leczenie :
•
•
•
•
•
•
•
OIOM
intubacja śródtchawicza ok. 40 godzin
rzadziej trachestomia
cefalosporyny III generacji dożylnie, klarytromycyna,
amoksycylina z klawulonianem
nie stosuje się już chloramfenikolu
kortykosterydy ( leczenie wspomagające )
23
Bakteryjne zapalenie tNhawiNy
Występowanie : 1 miesiąc życia – 6 rok życia
Etiologia : Staphylococcus aureus
Haemophilus influenzae
Objawy : zaczyna się objawami kataralnymi
nagłe pogorszenie
wysoka gorączka
ogólne objawy toksyczne
„szczekający” kaszel
świst krtaniowy
chrypka
duszność
Badanie endoskopowe : zgrubienie, zaczerwienienie błony śluzowej
obfita wydzielina śluzowo – ropna tworząca błony rzekome
Badania laboratoryjne : podwyższona leukocytoza
w rozmazie liczne pałki
Leczenie : OIOM
antybiotyk dożylnie
24
Zapalenie o(krzeli – Bronchitis acuta
Etiologia : wirusy ( Parainfluenzae, Adenowirusy, RS – wirusy,
Rhinovirus )
Zakażenia bakteryjne ( oprócz krztuśca – B. pertussis ) są wtórne
WIRUSY :
- uszkadzają nabłonek rzęskowy –> obnażenie błony podstawowej
- osłabiają odporność miejscową, ułatwiając penetrację bakteriom
BAKTERIE najczęściej wywołujące zapalenie oskrzeli :
Staphylococcus pneumoniae
Staphylococcus aureus
Haemophilus influenzae
Objawy :
- kataralne 3 – 4 dni, następnie
- kaszel suchy, męczący –> wilgotny z odkrztuszaniem
- czasem duszność i przejście w obturacyjne zapalenie
oskrzeli
- szmery patologiczne : świsty, furczenia
Rtg klatki piersiowej : poszerzenie wnęk i zagęszczenia okołooskrzelowe
Leczenie : aerozoloterapia ( mukolityki ) +
kinezyterapia ( oklepywanie, łóżeczko terapeutyczne )
antybiotyki
25
Zapalenie o(krzelików – Bronchiolitis, Bronchoalveolitis
Jest to ostry stan zapalny oskrzelików, choć zmiany obejmują również
oskrzela, pęcherzyki płucne i tkankę śródmiąższową
PRZEBIEG BARDZO CIĘŻKI Z OSTRĄ NIEWYDOLNOŚCIĄ
ODDECHOWĄ
Występowanie : u dzieci poniżej 2 roku życia
Etiologia : wirusy –RS, adenowirusy, wirusy paragrypy i grypy
Patogeneza :
- uszkodzenie nabłonka błony śluzowej oskrzelików
- tworzenie się nacieków wokół oskrzelików i w tkance zrębowej
- wzrost reaktywności mięśni gładkich
- w świetle oskrzelików tworzą się czopy ze śluzem
Objawy :
1. po 1-3 dniach nieżytu nosa i gardła, nagle
2. rozwija się niewydolność oddechowa
3. temperatura 38oC
4. męczący, kokluszowy kaszel
5. przyspieszenie tętna i oddechów
6. postękiwanie, oddech świszczący
7. zaciąganie klatki piersiowej
8. osłabienie, bladość, sinica
9. niepokój dziecka
10.bezdechy
26
Badanie fizykalne : wypuk bębenkowy
szmery o typie rzężeń i trzeszczeń
Badania laboratoryjne : hipoksemia, hiperkapnia
kwasica metaboliczna i oddechowa
W Rtg : nacieki plackowate okołooskrzelowe
rozdęcie obwodowe płuc
spłaszczenie przepony
poszerzenie przestrzeni międzyżebrowych
Ciężki stan utrzymuje się przez 4 – 5 dni i ustępuje
27
Zapalenie płuN
Ostra choroba zapalna dolnych dróg oddechowych, w której
charakterystycznym objawom klinicznym towarzyszą zmiany
w obrazie radiologicznym.
Jeśli brak potwierdzenia w Rtg – jest to zapalenie oskrzelików.
Rozpoznanie : potwierdzenie :
- badania kliniczne
- badanie Rtg-enowskie
ustalenie etiologii :
- typowe, atypowe
- posiew krwi, plwociny, badanie serologiczne
Ocena stanu klinicznego :
- lekki przebieg –> leczenie w domu
- ciężki, młode niemowlęta i noworodki oraz dzieci z chorobami
przewlekłymi –> szpital
Zapalenie płuc u niemowląt :
- ciężki stan ogólny, apatia, pogorszenie łaknienia
- zwiększenie oddechów, stękanie
- objawy duszności
- gorączka, kaszel
- cechy rozdęcia płuc
- rzężenia, trzeszczenia
28
Kryteria oceny ciężkości zapalenia płuc :
1. Stopień wydolności oddechowej :
• hipoksja
• hipoksja i hiperkapnia
2. Stan układu krążenia : niewydolność, powiększenie wątroby
3. Objawy ze strony układu nerwowego : senność, drgawki
4. Objawy ze strony układu pokarmowego : wymioty, niedrożność
porażenna
Wskazania do hospitalizacji w zapaleniu płuc :
- wiek < 6 miesięcy życia
- choroba podstawowa – CF, wada serca, wada płuc, niedobory
odporności
- objawy toksyczne
- niewydolność oddechowa
- odwodnienie, np. wymioty
- brak poprawy po leczeniu ambulatoryjnym
- wskazania socjalne
29
Zapalenie płuN
Objawy
Bakteryjne
Wiru(owe
gorączka
podwyższona
niska
początek
nagły
stopniowy
kaszel
wilgotny
suchy
zakażenie górnych
dróg oddechowych
+-
+
świsty
-
+; ++ -> Mycoplasma,
chlamydia –
nadreaktywność oskrzeli
objawy toksemii
++
-
Rtg
płatowe,
segmentarne
śródmiąższowe
leukocytoza
> 15 tysięcy
< 15 tysięcy
CRP
(+++)
( +-)
OB.
(+++)
( +- )
30
Podział zapalenia płuc :
1. W zależności od okoliczności zakażenia :
• pozaszpitalne, domowe
• szpitalne
2. Kliniczny A :
• zapalenie płuc ostre
• zapalenie płuc przewlekłe
3. Kliniczny B :
• o przebiegu lekkim
• o przebiegu ciężkim
4. Anatomopatologiczne i radiologiczne :
•
•
•
•
jednoogniskowe
wieloogniskowe
z zajęciem opłucnej/ bez
z przewagą zmian miąższowych
Etiologia zależy od :
• wieku
• stanu immunologicznego
• środowiska
31
Noworodkowe zapalenie płuN
Bakterie G – ujemne :
E.coli !
Proteus sp.
Pseudomonas
Chalmydia trachomatis
( charakterystyczne tylko dla okresu noworodkowego )
Bakterie G – dodatnie :
Streptococcus agalactiae
Beztlenowce
Listeria monocytogenes
Inne : Pneumocystis carini
Wirusy
32
U niemowląt poza(zpitalne zapalenie płuN
Wirusy RS ! ( do 3 miesiąca życia mogą prowadzić do bezdechów )
paragrypy, grypy
adenowirusy, enterowirusy
Bakterie :
Staphylococcus pneumoniae !
Haemophilus influenzae
Gronkowce
Chlamydia trachomatis ( jeszcze w I kwartale )
Klebsiella pneumonice
Inne :
Mycoplasma pneumoniae
Pneumocystis carini
Moraxella
33
5 – 14 lat żyNia – poza(zpitalne zapalenie płuN
Typowe :
Streptococcus pneumoniae
Haemophilus influenzae
Klebsiella pneumoniae
Wirusy 20%
Atypowe :
Mycoplasma pneumoniae 0 – 20 %
Chlamydia pneumoniae
Legionella ( osiedla się w klimatyzacjach )
34
Atypowe zapalenie płuN
MyNopla(ma pneumoniae
- najmniejsza bakteria;
- najczęstsza przyczyna zapalenia płuc w wieku 10 – 15 lat;
- 75% zakaźności
- okres wylęgania 3 tygodnie
- zachorowalność w rodzinie, w klasie
- nie ma ściany komórkowej, dlatego nie działają na nią antybiotyki
β-laktamowe
Wygasza OT ( odczyn tuberkulinowy ) – ważne przy różnicowaniu
z gruźlicą przy powiększeniu węzłów chłonnych
przywnękowych płuc
Kryteria rozpoznania :
- kaszel !!! długotrwały
- mało objawów osłuchowych
- powiększenie węzłów chłonnych wnęk
- niedodma, wysięk
- gorączka
- podwyższone OB., neutropenia
- w Rtg śródmiąższowe zapalenie płuc
- OWD
35
Chlamydia
Pasożyt wewnątrzkomórkowy
Chlamydia trachomatis – żyje w drogach moczowych i rodnych
Jeśli matka choruje : w czasie ciąży –>
- objawy występują u noworodka w 2 – 12 dniu życia
po porodzie –> objawy wystąpią w 3 – 16
tygodniu życia
Pierwszy objaw u noworodka : zapalenie spojówek a następnie
zapalenie płuc ( ciężkie, prowadzące do niewydolności
oddechowej )
Chlamydia pneumoniae :
- występuje u dzieci starszych
- powoduje często obturacyjne zapalenie oskrzeli
- duszność
- nawroty zapalenia płuc przypominają astmę
- rozpoznanie : PCR
- leczenie : makrolidy
36
NawraNająNe zapalenie płuN
Jednoogni(kowe :
- powtarzające się w tym samym miejscu ( ciało obce ! )
- zwężenie oskrzeli
- ucisk węzłów chłonnych, naczynia, blizny, ziarniny
- rozstrzenie oskrzeli
- zespół płata środkowego
- sekwestracje
We wszystkich wskazania do bronchoskopii !
Wielogoogni(kowe :
- aspiracja ( reflux żołądkowo – przełykowy, przetoka tchawicza,
dystrofia mięśniowa, zaburzenia połykania )
- astma
- niedobór odporności
- mukowiscydoza !
- zaburzenia ruchu rzęsek ( dyskinezje =
test sacharynowy : na małżowiny nosa –> po chwili słodki
smak w ustach )
zespół Kartagenera : dyskineza rzęsek + odwrócenie trzew
- wady serca
- hemosyderoza
37
ZaNhły(towe zapalenie płuN
Bakterie tlenowe ( Pseudomonas, Streptococcus pneumoniae, E.coli )
+
Bakterie beztlenowe
Szpitalne zapalenie płuN
powstaje po 48 godzinach pobytu w szpitalu
tyle bakterie potrzebują czasu, aby skolonizować układ oddechowy
chorego
38
Choroby przewlekłe układu oddeNhowego
Mukowi(Nydoza CF
( Cystic fibrosis )
Wrodzona choroba spowodowana dysfunkcją gruczołów
zewnątrzwydzielniczych
Triada objawów :
1. przewlekła choroba płuc
2. choroba wewnątrzwydzielnicza trzustki
3. wysoka koncentracja elektrolitów w pocie
Zespół białka CFTR ( = kanał chlorkowy ! )
Upośledzenie funkcji nabłonka wydzielniczego ( zaburzenie
transportu jonowego ) różnych układów i narządów, głównie :
gruczołów potowych, trzustkowych, układu pokarmowego
i rozrodczego a szczególnie układu oddechowego !
39
Objawy z układu oddechowego :
- przewlekły, napadowy kaszel, z odkrztuszaniem wydzieliny
ropnej rano !
- nawracające, przewlekłe zapalenie płuc i oskrzelików
- Pseudomonas aeruginosa i Staphylococcus aureus
- krwioplucie
- przewlekłe zapalenie zatok
- polipy nosa
- w Rtg : rozdęcie, marskość, ogniska niedodmy
- zaburzenia odżywania
- zespół utraty soli i alkaloza metaboliczna o niejasnej etiologii
Objawy z układu pokarmowego :
- niedrożność smółkowa
- przedłużająca się żółtaczka
- cuchnące, tłuszczowe obfite stolce
- objawy zespołu złego wchłaniania
- wypadanie śluzówki odbytnicy
- marskość żółciowa wątroby
- kamica żółciowa
- nawracające zapalenie trzustki u dzieci
40
Rozpoznanie :
- 1 lub więcej objawów lub
- obciążający wywiad rodzinny lub
- dodatni wynik testu przesiewowego w kierunku CR
łącznie z potwierdzeniem laboratoryjnym dysfunkcji genu CFTR
jednym z poniższych testów
nieprawidłowe stężenie zidentyfikowanie
2 mutacji
chlorków
w pocie
w genie CFTR
> 60 mmol/l
( jonoforeza
pilokarpinowa )
60 – 140 mmol/l
nieprawidłowe
wartości potencjałów
przeznabłonkowych
nosa
Inne ważne objawy przy rozpoznaniu :
- chory na CF w rodzinie
- słony pot
- obniżenie wysokości i masy ciała
- palce pałeczkowate
- hiponatremia z alkalozą
- polipy nosa
- zapalenie zatok
41
Układ wewnątrzwydzielniczy : cukrzyca 15 %
Układ rozrodczy : u 100% mężczyzn ( niepłodność ), u kobiet gęsty
śluz szyjkowy
Leczenie CF :
1. Fizykoterapia
2. Mukolityki
3. Antybiotykoterapie
4. Leki rozszerzające oskrzela
5. Leki p/zapalne
6. Dietetyczne
Ad. 1 Schemat fizjoterapii :
Mucosolvan per os
Bronchodilatator
Inhalacje z 0.9% NaCl, z Mucosolvanu
Drenaż oskrzeli
42
PULMOZYME – przecina zewnątrzkomórkowe DNA ( = rh DNA-za! )
inhalacje z 0.9% NaCl lub 7% NaCl
drenaż oskrzeli
inhalacje z Pulmozyme
po 2 godzinach
drenaż oskrzeli
Ad. 3
Antybiotykoterapia
Kolonizacja przez Pseudomonas i Staphylococcus aureus
Ad. 4
Dieta :
- bogatobiałkowa
- bogatotłuszczowa z dodatkiem enzymów ( lipaza )
43