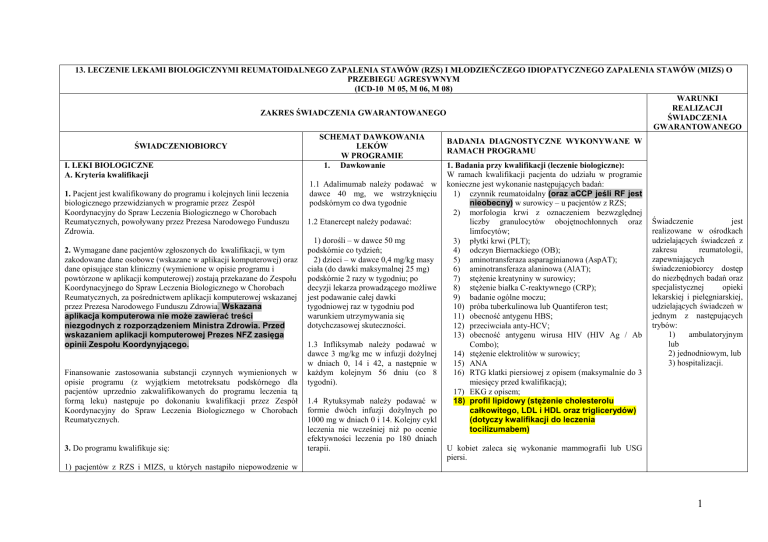
13. LECZENIE LEKAMI BIOLOGICZNYMI REUMATOIDALNEGO ZAPALENIA STAWÓW (RZS) I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW (MIZS) O
PRZEBIEGU AGRESYWNYM
(ICD-10 M 05, M 06, M 08)
WARUNKI
REALIZACJI
ZAKRES ŚWIADCZENIA GWARANTOWANEGO
ŚWIADCZENIA
GWARANTOWANEGO
SCHEMAT DAWKOWANIA
BADANIA DIAGNOSTYCZNE WYKONYWANE W
ŚWIADCZENIOBIORCY
LEKÓW
RAMACH PROGRAMU
W PROGRAMIE
I. LEKI BIOLOGICZNE
1. Dawkowanie
1. Badania przy kwalifikacji (leczenie biologiczne):
W ramach kwalifikacji pacjenta do udziału w programie
A. Kryteria kwalifikacji
1.1 Adalimumab należy podawać w konieczne jest wykonanie następujących badań:
dawce 40 mg, we wstrzyknięciu
1) czynnik reumatoidalny (oraz aCCP jeśli RF jest
1. Pacjent jest kwalifikowany do programu i kolejnych linii leczenia
podskórnym co dwa tygodnie
biologicznego przewidzianych w programie przez Zespół
nieobecny) w surowicy – u pacjentów z RZS;
Koordynacyjny do Spraw Leczenia Biologicznego w Chorobach
2) morfologia krwi z oznaczeniem bezwzględnej
jest
1.2 Etanercept należy podawać:
Reumatycznych, powoływany przez Prezesa Narodowego Funduszu
liczby granulocytów obojętnochłonnych oraz Świadczenie
realizowane w ośrodkach
Zdrowia.
limfocytów;
udzielających świadczeń z
1) dorośli – w dawce 50 mg
3) płytki krwi (PLT);
zakresu
reumatologii,
podskórnie co tydzień;
2. Wymagane dane pacjentów zgłoszonych do kwalifikacji, w tym
4) odczyn Biernackiego (OB);
zapewniających
2) dzieci – w dawce 0,4 mg/kg masy
zakodowane dane osobowe (wskazane w aplikacji komputerowej) oraz
5) aminotransferaza asparaginianowa (AspAT);
świadczeniobiorcy dostęp
ciała (do dawki maksymalnej 25 mg)
dane opisujące stan kliniczny (wymienione w opisie programu i
6) aminotransferaza alaninowa (AlAT);
do niezbędnych badań oraz
powtórzone w aplikacji komputerowej) zostają przekazane do Zespołu podskórnie 2 razy w tygodniu; po
7) stężenie kreatyniny w surowicy;
specjalistycznej
opieki
decyzji lekarza prowadzącego możliwe
Koordynacyjnego do Spraw Leczenia Biologicznego w Chorobach
8) stężenie białka C-reaktywnego (CRP);
lekarskiej i pielęgniarskiej,
Reumatycznych, za pośrednictwem aplikacji komputerowej wskazanej jest podawanie całej dawki
9) badanie ogólne moczu;
udzielających świadczeń w
tygodniowej raz w tygodniu pod
10) próba tuberkulinowa lub Quantiferon test;
przez Prezesa Narodowego Funduszu Zdrowia. Wskazana
jednym z następujących
warunkiem utrzymywania się
aplikacja komputerowa nie może zawierać treści
11) obecność antygenu HBS;
trybów:
dotychczasowej skuteczności.
12) przeciwciała anty-HCV;
niezgodnych z rozporządzeniem Ministra Zdrowia. Przed
1)
ambulatoryjnym
wskazaniem aplikacji komputerowej Prezes NFZ zasięga
13) obecność antygenu wirusa HIV (HIV Ag / Ab
lub
1.3 Infliksymab należy podawać w
Combo);
opinii Zespołu Koordynyjącego.
2) jednodniowym, lub
dawce 3 mg/kg mc w infuzji dożylnej
14) stężenie elektrolitów w surowicy;
3) hospitalizacji.
w dniach 0, 14 i 42, a następnie w
15) ANA
16) RTG klatki piersiowej z opisem (maksymalnie do 3
Finansowanie zastosowania substancji czynnych wymienionych w każdym kolejnym 56 dniu (co 8
miesięcy przed kwalifikacją);
opisie programu (z wyjątkiem metotreksatu podskórnego dla tygodni).
pacjentów uprzednio zakwalifikowanych do programu leczenia tą
17) EKG z opisem;
formą leku) następuje po dokonaniu kwalifikacji przez Zespół 1.4 Rytuksymab należy podawać w
18) profil lipidowy (stężenie cholesterolu
całkowitego, LDL i HDL oraz triglicerydów)
Koordynacyjny do Spraw Leczenia Biologicznego w Chorobach formie dwóch infuzji dożylnych po
1000 mg w dniach 0 i 14. Kolejny cykl
Reumatycznych.
(dotyczy kwalifikacji do leczenia
leczenia nie wcześniej niż po ocenie
tocilizumabem)
efektywności leczenia po 180 dniach
terapii.
U kobiet zaleca się wykonanie mammografii lub USG
3. Do programu kwalifikuje się:
piersi.
1) pacjentów z RZS i MIZS, u których nastąpiło niepowodzenie w
1
stosowaniu terapii co najmniej dwoma tradycyjnymi lekami
modyfikującymi przebieg choroby:
a) w przypadku RZS metotreksatem przez okres co
najmniej 6 miesięcy, w tym terapii maksymalnymi dawkami
(ewentualnie w postaci podskórnej) wskazanymi w opisie
programu przez okres przynajmniej 3 miesięcy (o ile nie
było objawów nietolerancji, zmuszających do ich
zmniejszenia) oraz drugim tradycyjnym lekiem
modyfikującym (sulfasalazyna, sole złota, leflunomid,
chlorochina, hydroksycholoricha, cyklosporyna) w
monoterapii lub w skojarzeniu z MTX przez okres co
najmniej 3 miesięcy,
b) w przypadku MIZS przez okres co najmniej 3 miesięcy
każdym,tym terapii maksymalnymi dawkami metotreksatu
(ewentualnie w postaci podskórnej) wskazanymi w opisie programu (o
ile nie było objawów nietolerancji, zmuszających do ich zmniejszenia)
przez okres przynajmniej 2 miesięcy,
1.5. Tocilizumab należy podawać
2) pacjentów z RZS i MIZS o agresywnym przebiegu choroby, w
przypadku RZS stopień aktywności schorzenia określony jako DAS
28 większy niż 5, 1, którego wartość była określona dwukrotnie w
odstępie 1 miesiąca (w trakcie 2 badań lekarskich); nie dotyczy
kwalifikacji do leczenia RZS lekiem drugiej linii, w przypadku
niepowodzenia w leczeniu lub nietolerancji pierwszoliniowego leku
biologicznego;
W przypadku kiedy w trakcie
skojarzonego leczenia
tocilizumabem z metoreksatem
wystąpi wzrost aktywności AlAT
lub AspAT (większy jak 3x
powyżej górnej granicy normy)
przy jednoczesnej dobrej
odpowiedzi klinicznej można
kontynuować leczenie
tocilizumabem w monoterapii po
uzyskaniu zgody Zespołu
Koordynującego.
3) pacjentów z RZS z dominującym zajęciem kończyn dolnych, u
których aktywność choroby wyrażona współczynnikiem DAS jest
wyższa niż 3,7;
4) pacjentów z MIZS z co najmniej 5 obrzękniętymi stawami i co
najmniej 3 stawami o ograniczonej ruchomości, z towarzyszącym
bólem, tkliwością lub obiema tymi cechami;
5) pacjentów z innymi niż wymienione w pkt 1 – 4 postaciami RZS i
MIZS, niezależnie od wartości DAS 28 i DAS:
a) z zapaleniem błony naczyniowej oka,
b) z postacią uogólnioną (Zespół Stilla),
c) z RZS powikłanym krioglobulinemią,
d) z postacią skąpostawową rozszerzającą się i przetrwałą ponad
6 miesięcy mimo leczenia metotreksatem,
e) w innych uzasadnionych przypadkach po uzyskaniu zgody
Zespołu Koordynacyjnego do Spraw Leczenia Biologicznego w
w dawce 8 mg/kg masy ciała,
lecz nie więcej niż 800 mg, raz na
4 tygodnie (+/- 3 dni) we wlewie
dożylnym. W uzasadnionych
klinicznie przypadkach lek
można podawać w dawce 4
mg/kg masy ciała po uzyskaniu
zgody Zespołu Koordynującego.
Leczenie powyższymi lekami wymaga
równoczesnego podawania
metotreksatu. Jednak w przypadku
niemożności podania metotreksatu,
etanercept, adalimumab i tocilizumab
może być podany jako monoterapia.
1.8 Metotreksat (w formie doustnej lub
podskórnej) należy podawać w dawce
25 mg/tydzień, jeśli taka dawka jest
tolerowana. U dzieci do 16 roku życia
stosowana
dawka
metotreksatu
powinna wynosić 10-20 mg/m² na
tydzień (maksymalnie 25 mg/m² na
tydzień)
Pacjenci z prawidłowym wynikiem badania rtg
klatki piersiowej oraz dodatnimi wynikami próby
tuberkulinowej i/lub testu Quantiferon, u których
zastosowano
skuteczną
chemioprofilaktykę
gruźlicy nie muszą mieć powtarzanego badania
rtg klatki piersiowej przed włączeniem leku
biologicznego jeśli czas od poprzedniego badania
nie jest dłuższy niż 6 m-cy. U tych pacjentów
wskazane jest wykonanie kontrolnego badania rtg
klatki piersiowej w pierwszych 6 m-cach leczenia
biologicznego.
2. Monitorowanie leczenia ( leki biologiczne):
W celu monitorowania leczenia wykonuje się nie rzadziej,
niż w wyznaczonych terminach następujące badania:
1) u pacjentów z RZS w przypadku kiedy leczeniem
pierwszej linii jest inhibitor TNF alfa po 90 dniach (+/- 14
dni) od podania pierwszej dawki leku należy oznaczyć:
a) morfologię krwi z oznaczeniem bezwzględnej liczby
granulocytów obojętnochłonnych oraz limfocytów,
b) odczyn Biernackiego (OB),
c) stężenie białka C-reaktywnego (CRP)
d) stężenie kreatyniny w surowicy
e) aktywność AlAT i AspAT
oraz obliczyć wartość wskaźnika DAS 28 lub DAS
2) u pacjentów z RZS w przypadku, kiedy leczeniem
drugiej linii jest inhibitor TNF alfa po kolejnych 90 dniach
(+/- 14 dni) od podania pierwszej dawki leku drugiej linii
należy oznaczyć:
a) morfologię krwi z oznaczeniem bezwzględnej liczby
granulocytów obojętnochłonnych oraz limfocytów,
b) odczyn Biernackiego (OB),
c) stężenie białka C-reaktywnego (CRP)
d) stężenie kreatyniny w surowicy
e) aktywność AlAT i AspAT
oraz obliczyć wartość wskaźnika DAS 28 lub DAS.
W przypadku kontynuowania terapii badania należy
2
Chorobach Reumatycznych.
U pacjentów zakwalifikowanych do programu na podstawie
podpunktów a-e wymienionych w pkt. 5 w szczególnych
przypadkach
Zespół
Koordynujący
może
ustalić
indywidualne
kryteria
monitorowania
skuteczności
leczenia.
powtarzać po każdych kolejnych 180 dniach (+/- 14 dni).
3) u pacjentów z RZS w przypadku kiedy
leczeniem drugiej i kolejnych linii jest rytuksymab
po 180 dniach (+/- 14 dni) od podania pierwszej
dawki leku należy wykonać:
W przypadkach, w których pacjentowi grozi kalectwo lub zagrożone
jest jego życie, decyzją Zespołu Koordynującego do Spraw Leczenia
Biologicznego w Chorobach Reumatycznych, leczenie biologiczne
może być rozpoczęte jeszcze przed zakończeniem obowiązkowego dla
pozostałych postaci RZS i MIZS okresu leczenia klasycznymi lekami
DMARD.
a) morfologię krwi z oznaczeniem bezwzględnej
liczby granulocytów obojętnochłonnych oraz
limfocytów,
b) odczyn Biernackiego (OB),
c) stężenie białka C-reaktywnego (CRP)
d) stężenie kreatyniny w surowicy
e) aktywność AlAT i AspAT
f) stężenie immunoglobulin w surowicy
W przypadku kobiet wymagana jest zgoda na świadomą kontrolę
urodzeń przez okres leczenia i do 6 miesięcy po zastosowaniu
ostatniej dawki etanerceptu, infliximabu, adalimumabu i
tocilizumabu a w przypadku rytuksymabu do 12 miesięcy po
zastosowaniu ostatniej dawki.
oraz obliczyć wartość wskaźnika DAS 28 lub
DAS.
B. Zasady kwalifikacji do leczenia lekami biologicznymi
1. RZS
1.1.
Leczeniem pierwszoliniowym w ramach programu u
pacjentów chorych na RZS są inhibitory TNF alfa i/lub
tocilizumab.
W przypadku wystąpienia wczesnej
nadwrażliwości
(pierwsze 3 m-ce leczenia) na aktywną cząsteczkę leku
biologicznego lub substancje pomocnicze zastosowanie
kolejnego leku uznaje się za leczenie pierwszej linii.
Leczenie pierwszoliniowe stanowią leki, które spełniają
kryteria kosztowe dla terapii pierwszej linii ustalone przez
Ministra Zdrowia.
1.2. Leczeniem drugoliniowym w ramach programu u
pacjentów chorych na RZS są inhibitory TNF alfa oraz leki
o innym mechanizmie działania (tocilizumab i/lub
rytuksymab)
pod
warunkiem
spełnienia
kryteriów
kosztowych wyznaczonych dla terapii drugiej linii.
W przypadku kontynuowania terapii wymienione
powyżej
badania należy powtarzać po 180 dniach od
podania każdego kolejnego
cyklu leczenia.
4) u pacjentów z RZS w przypadku kiedy
leczeniem pierwszej i kolejnych linii jest
tocilizumab przez pierwsze 3 miesiące co każde
28 dni (+/- 3 dni) należy wykonać:
a) morfologię krwi z oznaczeniem bezwzględnej
liczby granulocytów obojętnochłonnych oraz
limfocytów,
b) aktywność AlAT i AspAT
Po 3 miesiącach należy ponadto oznaczyć:
a) odczyn Biernackiego (OB),
b) stężenie białka C-reaktywnego (CRP)
c) stężenie kreatyniny w surowicy
d) profil lipidowy
3
Zastosowanie w drugiej linii inhibitora TNF alfa jest
dopuszczalne jeśli w pierwszej linii zastosowano
tocilizumab.
Zastosowanie kolejno dwóch inhibitorów TNF alfa jest
dopuszczalne jeśli powodem zakończenia leczenia
inhibitorem
TNF
alfa
w
pierwszej
linii
była
nietolerancja/działania niepożądane lub nieskuteczność
późna.
1.3. Leczeniem trzeciej i dalszych linii w ramach programu
u pacjentów chorych na RZS jest
tocilizumab i/lub
rytuksymab i/lub inhibitor TNF alfa pod warunkiem, że dany
lek nie został zastosowany we wcześniejszej linii leczenia
oraz pod warunkiem spełnienia kryteriów kosztowych
wyznaczonych dla terapii trzeciej i dalszych linii.
Zastosowanie inhibitora TNF alfa w trzeciej i dalszych
liniach leczenia jest możliwe jeśli w leczeniu pierwszej linii
zastosowano lek o innym mechanizmie działania przy
jednoczesnym spełnieniu warunku, że w ramach programu
dopuszcza się zastosowanie kolejno nie więcej niż dwóch
inhibitorów TNF alfa u jednego pacjenta.
oraz obliczyć wartość wskaźnika DAS 28 lub
DAS.
W przypadku kontynuowania terapii wszystkie
wymienione badania należy powtarzać po
każdych kolejnych 180 dniach (+/- 14 dni) przy
czym oznaczenie morfologii krwi z rozmazem
oraz aktywności AlAT i AspAT nie rzadziej niż co
2 m-ce.
3) w przypadku chorych na MIZS po 180 dniach od
początku terapii należy:
a) oznaczyć:
− morfologię krwi,
− odczyn Biernackiego (OB),
− stężenie białka C-reaktywnego (CRP),
− stężenie kreatyniny w surowicy,
− aktywność AlAT i AspAT
Zastosowanie więcej niż dwóch inhibitorów TNF alfa u
jednego pacjenta jest możliwe tylko w przypadku
wystąpienia wczesnej nadwrażliwości na aktywną
cząsteczkę leku biologicznego lub substancje pomocnicze
co powoduje brak możliwości oceny skuteczności leczenia
po pierwszych 3 miasiącach.
b) dokonać
− określenia liczby zajętych stawów.,
− określenia liczby stawów z ograniczeniem ich
ruchomości,
− oceny aktywności choroby przez lekarza na 10 cm
skali VAS
− oceny ogólnego samopoczucia przez rodzica lub
pacjenta na 10 cm skali VAS
Zastosowanie inhibitora TNF alfa w trzeciej i dalszych
liniach leczenie wymaga indywidualnej zgody Zespołu
Koordynującego.
Co najmniej raz na 365 dni należy wykonać EKG i RTG
klatki piersiowej.
1.4. Podczas
oceny
zaproponowanych
warunków
cenowych
przez
podmioty
odpowiedzialne
Ministerstwo Zdrowia bierze pod uwagę koszty
podania leku, ilość podań, wymaganą dawkę, koszt
pojedynczej dawki, koszt utylizacji niewykorzystanej
części leku ponoszony przez świadczeniodawców,
koszt niewykorzystanej części leku ponoszony przez
4
płatnika oraz rzeczywisty koszt leczenia pacjenta w
przypadku kontynuacji terapii powyżej roku.
2. MIZS
2.1 Pacjenci z MIZS zakwalifikowani do programu,
kwalifikowani są do leczenia inhibitorami TNF alfa –
adalimumabem lub etanerceptem - zgodnie ze wskazaniami
rejestracyjnymi:
W programie stosowane są leki, które spełniają kryteria
kosztowe ustalone przez Ministra Zdrowia.
Podczas oceny zaproponowanych warunków cenowych
przez podmioty odpowiedzialne Ministerstwo Zdrowia
bierze pod uwagę koszty podania leku, ilość podań,
wymaganą dawkę, koszt pojedynczej dawki, koszt utylizacji
niewykorzystanej
części
leku
ponoszony
przez
świadczeniodawców, koszt niewykorzystanej części leku
ponoszony przez płatnika oraz rzeczywisty koszt leczenia
pacjenta w przypadku kontynuacji terapii powyżej roku.
Kryteria kosztowe dla wszystkich linii leczenia RZS i MIZS
oraz wszelkie umowy zawarte pomiędzy Ministerstwem
Zdrowia a podmiotami odpowiedzialnymi, których
następstwem jest obniżenie kosztów terapii są jawne.
W przypadku jeśli inne leki stosowane w leczeniu RZS i
wymienione w programie uzyskają wskazanie rejestracyjne
do leczenia MIZS mogą być stosowane w programie
zgodnie z rejestracją jeśli spełniają kryteria kosztowe
ustalone przez MZ.
C. Kryteria kwalifikacji do programu pacjentów leczonych
uprzednio w ramach farmakoterapii niestandardowej .
Do programu kwalifikowani są również pacjenci uprzednio leczeni w
ramach farmakoterapii niestandardowej, cząsteczkami leków –
inhibitorów TNF alfa (adalimumabem, etanerceptem, lub
infliksimabem), nieujętymi wcześniej w opisach programów lub
tocilizumabem lub rytuksymabem, zgodnie ze wskazaniami
wymienionymi w programie.
Pacjent jest kwalifikowany do ponownego leczenia lekiem, którego
5
zastosowanie wywołało niski poziom aktywności choroby lub remisję
W przypadku, gdy uprzednio zastosowane leczenie było zbyt krótkie
(w rozumieniu zapisów programu), aby spowodowało niski poziom
aktywności choroby lub remisję, w przypadku wystąpienia przerwy
zmuszającej do zastosowania terapii od początku, należy ją
kontynuować z użyciem terapii wyznaczonej w programie do
stosowania w odpowiedniej linii leczenia.
Warunkiem kwalifikacji do programu jest wykazanie w dokumentacji
medycznej adekwatnej odpowiedzi na leczenie,
rozumianej jako zmniejszenie DAS 28 lub DAS o wartość większą
niż 1,2, po pierwszych trzech miesiącach terapii lekiem – inhibitorem
TNF alfa lub tocilizumabem lub po 6 miesiącach w przypadku
zastosowania rytuksymabu oraz stwierdzanie jej w trakcie każdego
następnego badania lekarskiego wykonywanego po każdych
następnych 6 miesiącach terapii, począwszy od pierwszego badania
podczas którego, stwierdzono adekwatną odpowiedź na leczenie.
D. Kryteria ponownego włączenia do programu
Pacjent, u którego zaprzestano podawania leku
wymienionego w programie i zastosowanego zgodnie z
jego zapisami, z powodu uzyskania niskiej aktywności
choroby lub remisji i u którego w trakcie badania
kontrolnego stwierdzono nawrót choroby (u chorych na
RZS wzrost wartości DAS28 lub DAS o więcej niż 1, 2 w
stosunku do wartości obliczonej w
momencie odstawienia leku, z tym że DAS 28 nie może być
mniejsze niż 3,2, a DAS mniejszy niż 2,4), jest włączany do
leczenia w ramach programu bez wstępnej kwalifikacji.
Pacjent jest włączany do ponownego leczenia lekiem, którego
zastosowanie spowodowało niski poziom aktywności choroby lub
remisję.
E. Kryteria i warunki zamiany terapii pierwszej i kolejnych
linii na inną:
1.
2.
3.
Pacjent, będący w trakcie terapii przy użyciu innej cząsteczki
leku - inhibitora TNF- alfa, niż w terapii pierwszej linii i u
którego występuje adekwatna odpowiedź na prowadzoną terapię,
nie ma zamienianej aktualnie stosowanej terapii na inną.
Terapia pierwszej i kolejnych linii jest prowadzona w
najniższej dawce, zarejestrowanej jako skuteczna.
Każdorazowo zmiana terapii pierwszej i kolejnych linii
6
wymaga uzyskania zgody Zespołu Koordynacyjnego do Spraw
Leczenia Biologicznego w Chorobach Reumatycznych.
4. Zamiana terapii pierwszej linii na terapię drugiej linii
możliwa jest tylko w następujących sytuacjach:
1) brak skuteczności stosowania terapii pierwszej linii po
3 miesiącach jej stosowania;
2) u chorych na MIZS brak adekwatnej odpowiedzi na leczenie
po pierwszych 6 miesiącach leczenia lekiem wskazanym przez
Ministra Zdrowia w komunikacie dotyczącym terapii
inicjującej (nie dotyczy tocilizumabu);
3) wystąpienie nadwrażliwości na aktywną cząsteczkę leku
biologicznego lub substancje pomocnicze;
4) wystąpienie nadwrażliwości na cząsteczkę metotreksatu lub
wystąpienie działań niepożądanych związanych z podaniem
metotreksatu i w związku z tym, brak możliwości zastosowania
aktywnej cząsteczki leku biologicznego ewentualnie wskazanej
jako terapia inicjująca, jeśli ta musi być stosowana wraz z
metotreksatem;
5) wystąpienie istotnych działań niepożądanych związanych z
podaniem aktywnej cząsteczki leku biologicznego, których
uniknięcie jest możliwe oraz potwierdzone naukowo po
podaniu innej cząsteczki leku - inhibitora TNF alfa;
6) stwierdzenie innych, potwierdzonych badaniem lekarskim
pacjenta (wykonanym w związku z realizacją programu)
przeciwwskazań do podawania aktywnej cząsteczki leku
biologicznego lub metotreksatu.
Pkt 3,4 i 6 mają zastosowanie także w kolejnych liniach
leczenia.
F. Kryteria wyłączenia z programu i przeciwwskazania do
kwalifikacji i ponownego włączenia do programu:
1) stwierdzenie ciąży, okres karmienia;
2) nadwrażliwość na substancję czynną lub pomocniczą;
3) niewydolność serca (powyżej II klasy NYHA w przypadku
inhibitorów TNF alfa, IV klasa wg. NYHA w przypadku
rytuksymabu, (nie dotyczy tocilizumabu);
4) czynne ciężkie zakażenia
5) przebyte zakażenia, takie jak: zapalenie wątroby, płuc,
odmiedniczkowe zapalenie nerek w okresie ostatnich 3 miesięcy;
6) przebyte zakażenia oportunistyczne w ciągu ostatnich 2 miesięcy,
aktywne infekcje spowodowane
Cytomegalowirusem, Pneumocystis carini,, oporne na leki atypowych
mykobakterii, zakażenia gruźlicze;
7
7) udokumentowana infekcja HIV;
8) nasilenie się objawów niewydolności serca, płuc, nerek, wątroby w
trakcie leczenia;
9) stwierdzone choroby demielinizacyjne ;
10)wystąpienie pancytopenii i niedokrwistości aplastycznej;
11) stwierdzone stany przedrakowe, choroby nowotworowe, także
rozpoznane i wyleczone w okresie ostatnich 5 lat;
12) obecność aktywnej choroby alkoholowej, poalkoholowego
uszkodzenia wątroby lub obecność każdej innej przewlekłej
choroby wątroby;
13) Leczenie tocilizumabem jest przeciwwskazane u
chorych z aktywnościa AlAT lub AspAT większą jak
pięć razy powyżej normy lub jeśli bezwzgledna liczna
granulocytów obojetnochłonnych jest niższa od 0,5 x
109 /litr lub liczba płytek niższa od 50 x 109 /mililitr
14) W przypadku tocilizumabu nie zaleca się
rozpoczynania leczenia u chorych z aktywnościa AlAT
lub AspAT przekraczającą trzy razy normę lub jeśli
bezwzgledna liczna granulocytów obojetnochłonnych
jest niższa od 1 x 109 /litr lub liczba płytek niższa od 100
x 109 /mililitr W takich przypadkach potrzebna jest
zgoda Zespołu Koordynującego z ustalonym
indywidualnie dla każdego pacjenta schematem badań
monitorujących.
G. Kryteria zakończenia udziału w programie terapii biologicznej
lub zakończenia udziału w danej linii terapii biologicznej:
1) w przypadku pacjentów z RZS:
a) uzyskanie przez pacjenta remisji (wartość DAS28<2,6 lub
DAS<1,6) lub niskiej aktywności choroby (wartość
DAS28≤3,2 lub DAS≤2,4) (klasyczna definicja) stwierdzonej
w trakcie wizyt monitorujących, utrzymującej się przez
okres co najmniej 6 miesięcy. Po tym okresie zaprzestaje
się podawania pacjentowi leku biologicznego, wykonuje się
badania zgodne z opisem programu celem potwierdzenia
wystąpienia remisji lub niskiej aktywności choroby oraz
utrzymuje lub wdraża terapię niebiologicznym lekiem
modyfikującym; cząsteczką preferowaną jest metotreksat,
b) brak adekwatnej odpowiedzi na leczenie - stwierdzenie po
pierwszych 3 miesiącach terapii pierwszej linii (lub innym
lekiem w przypadku jej pominięcia) braku zmniejszenia DAS 28
lub DAS o więcej niż 1,2),
8
c) brak adekwatnej odpowiedzi na leczenie stwierdzone po
pierwszych 3 miesiącach terapii inhibitorem TNF alfa lub
tocilizumabem, licząc od momentu zastosowania pierwszej
dawki po ponownym włączeniu pacjenta do leczenia po
zakończeniu okresu remisji. (stwierdzenie braku zmniejszenia
DAS 28 lub DAS o więcej niż 1,2),
d) w przypadku uprzedniego dokonania zmiany terapii
pierwszej linii (lub innego leku - inhibitora TNF alfa w
przypadku jej pominięcia) z powodu nieskuteczności po 3
miesiącach na inny lek - inhibitor TNF alfa lub tocilizumab brak adekwatnej odpowiedzi na leczenie (stwierdzenie po
kolejnych 3 miesiącach terapii braku zmniejszenia DAS 28 lub
DAS o więcej niż 1,2),
e) w przypadku zastosowania rytuksymabu brak adekwatnej
odpowiedzi na leczenie (stwierdzenie po 6 miesiącach od podania
leku braku zmniejszenia DAS28 lub DAS o więcej niż 1,2),
f)
utrata adekwatnej odpowiedzi na leczenie
stwierdzona w trakcie każdego kolejnego badania
lekarskiego wykonywanego po każdych następnych 6
miesiącach terapii, począwszy od pierwszego badania
podczas którego, stwierdzono adekwatną odpowiedź
na leczenie), rozumiana jako brak zmniejszenia DAS 28
lub DAS o wartość równą lub większą niż 0,6,
w stosunku do wartości
stwierdzonej podczas
poprzedniej wizyty;
g) brak uzyskania „niskiej aktywności choroby” po 18
miesiącach leczenia danym lekiem;
h) w przypadku istotnego wzrostu aktywności choroby
w trakcie leczenia rozumianej jako wzrost DAS28 lub
DAS o ≥1,2 stwierdzony 2-krotnie w odstępie co
najmniej 1 m-ca lekarz ma prawo zakończyć leczenie
lub wnioskować o zmianę leku także jeśli do wzrostu
aktywności choroby dochodzi pomiędzy określonymi w
programie wizytami monitorującymi;
i) wystąpienie działań niepożądanych, takich jak:
- reakcja alergiczna na lek lub substancję pomocniczą,
- zakażenie o ciężkim przebiegu,
- objawy niewydolności serca, płuc, nerek, wątroby,
- pancytopenia i niedokrwistość aplastyczna,
9
- stwierdzenie choroby nowotworowej,
- w przypadku leczenia tocilizumabem wzrost
aktywności AlAT lub AspAT większy jak 3 razy powyżej
górnej granicy normy w 3 kolejnych oznaczeniach co 4
tygodnie lub jednorazowe stwierdzenie wzrostu aktywności
AlAT lub AspAT większe jak 5 razy powyżej górnej granicy
normy,
- w przypadku leczenia tocilizumabem obniżenie
bezwzględnej liczby granulocytów obojętnochłonnych
poniżej 0,5 x 109 /litr lub liczba płytek niższa od 50x109/ml.
2) w przypadku pacjentów z MIZS:
a) brak adekwatnej odpowiedzi na leczenie - stwierdzenie po 6
miesiącach terapii
braku efektów terapii lub zaostrzenie
aktywności choroby, określane na podstawie kryteriów poprawy
według Gianiniego (przynajmniej 30% polepszenie w 3 z 6
parametrów, z tym, że w pozostałych parametrach nie może dojść
do pogorszenia o 30% więcej niż jednym parametrze),
b) utrata adekwatnej odpowiedzi na leczenie - stwierdzenie po
każdych kolejnych 6 miesiącach terapii braku dalszego postępu
efektów terapii lub ponowne zaostrzenie aktywności choroby,
określane na podstawie kryteriów poprawy według Gianiniego
(przynajmniej 30% polepszenie w 3 z 6 parametrów, z tym, że w
pozostałych parametrach nie może dojść do pogorszenia o 30%
więcej niż w jednym parametrze);
Ewentualne dalsze leczenie lekiem biologicznym jest możliwe
jedynie po uzyskaniu zgody Zespołu Koordynacyjnego do Spraw
Leczenia Biologicznego w Chorobach Reumatycznych,
c) wystąpienie działań niepożądanych, takich jak:
- reakcja alergiczna na lek,
- zakażenie o ciężkim przebiegu,
- objawy niewydolności serca, płuc, nerek, wątroby,
- wystąpienie pancytopenii i niedokrwistości aplastycznej,
- stwierdzenie choroby nowotworowej.
Po 18 miesiącach utrzymywania się niskiej aktywności choroby
należy rozważyć zaprzestanie terapii lekiem biologicznym. W
powyższej sytuacji należy utrzymać lub wdrożyć terapię innym lekiem
modyfikującym przebieg choroby. Cząsteczką preferowaną jest
metotreksat.
Ewentualne dalsze leczenie lekiem biologicznym jest możliwe jedynie
po uzyskaniu indywidualnej zgody Zespołu Koordynacyjnego do
10
Spraw Leczenia Biologicznego w Chorobach Reumatycznych.
Niska aktywność choroby w MIZS to spełnienie wszystkich
poniższych kryteriów:
1/ stawy obrzęknięte ≤1
2/ stawy z ograniczeniem ruchomości ≤1
3/ VAS (ocena lekarza) ≤20
4/ VAS (ocena pacjenta/rodzica) ≤20
5/ CHAQ ≤1
6/ OB ≤28 oraz CRP ≤10 mg/l
7/ brak zapalenia błony naczyniowej oka
8/
prawidłowy
rozwój
dziecka
ze
szczególnym
uwzględnieniem wzrostu
Po ukończeniu przez pacjenta 18 roku życia dalsze leczenie
prowadzone jest w ośrodku dla dorosłych z ograniczeniami
rejestracyjnymi dotyczącymi MIZS, po zgłoszeniu i dokonaniu
poprawnej rejestracji w aplikacji komputerowej wskazanej przez
Prezesa Narodowego Funduszu Zdrowia.
W
szczególnych
przypadkach
istnieje
możliwość
kontynuowania leczenia w programie pacjentów z MIZS >18
roku życia w ośrodkach pediatrycznych (wymagana zgoda
Zespołu Koordynującego oraz NFZ).
W
szczególnych
przypadkach
istnieje
możliwość
weryfikacji rozpoznania MIZS u pacjentów >18 roku życia
(jeśli przebieg choroby odpowiada RZS, ZZSK lub innej
określonej jednostce chorobowej) i dalszego leczenia
zgodnie z dedykowanym programem (wymagana zgoda
Zespołu Koordynującego).
H. Określenie czasu leczenia w programie
Kryteria kwalifikacji i wyłączenia z programu (kryteria zakończenia
udziału w programie terapii biologicznej lub zakończenia udziału w
danej linii terapii biologicznej) określają czas leczenia w programie.
Lekarz ma prawo zakończyć leczenie pacjenta w programie
także w przypadku kiedy w odniesieniu do skuteczności lub
bezpieczeństwa
dalsza terapia jest nieuzasadniona z
medycznego punktu widzenia a nie zostało to szczegółowo
określone w rozporządzeniu.
11
II. METOTREKSAT
A. Kryteria kwalifikacji do leczenia metotreksatem podskórnym
w ramach programu
1. Do leczenia metotreksatem podskórnym mogą zostać
zakwalifikowani chorzy z RZS zakwalifikowani do
programu, u których wystąpiły działania niepożądane w
trakcie terapii metotreksatem podawanym doustnie w dawce
wskazywanej w programie i uniemożliwiającego dalsze jego
podawanie tą drogą, ale niestanowiące przeciwwskazania do
jego stosowania. Rozpoczęcie leczenia metotreksatem
podskórnym musi zostać poprawnie zarejestrowane w
ewidencji RZS i MIZS (nie wymaga kwalifikacji przez
Zespół Koordynujący do Spraw Leczenia Biologicznego w
Chorobach Reumatycznych).
2. Do leczenia metotreksatem podskórnym mogą zostać
zakwalifikowani chorzy z MIZS zakwalifikowani do
programu, u których wystąpiły objawy nietolerancji
uniemożliwiające stosowanie metotreksatu doustnego w
dawce wskazywanej w programie. Rozpoczęcie leczenia
metotreksatem poskórnym musi zostać poprawnie
zarejestrowane w ewidencji RZS i MIZS (nie wymaga
kwalifikacji przez Zespół Koordynujący do Spraw Leczenia
Biologicznego w Chorobach Reumatycznych).
B.Określenie czasu leczenia w programie
Kryteria kwalifikacji i wyłączenia z programu określają czas leczenia
w programie.
C. Kryteria wyłączenia z programu i przeciwwskazania do
kwalifikacji do programu:
1)
2)
3)
4)
5)
stwierdzenie ciąży, okres karmienia;
nadwrażliwość na substancję czynną lub pomocniczą;
niewydolność serca (powyżej II klasy NYHA);
przebyte infekcje, takie jak: zapalenie wątroby, płuc,
odmiedniczkowe zapalenie nerek, w okresie ostatnich 3
miesięcy;
przebyte zakażenia oportunistyczne w okresie ostatnich 2
miesięcy
(np.
półpasiec),
aktywne
infekcje
Cytomegalowirusem, Pneumocystis carini, oporne na leki
atypowych mykobakterii itp., zakażenie gruźlicze;
12
6)
7)
udokumentowana infekcja HIV;
nasilenie się objawów niewydolności serca, płuc, nerek,
wątroby w trakcie leczenia;
8) wystąpienie pancytopenii i niedokrwistości aplastycznej;
9) stwierdzone stany przedrakowe, choroby nowotworowe,
także rozpoznane i wyleczone w okresie ostatnich 5 lat;
10) stwierdzenie
aktywnej
choroby
alkoholowej,
poalkoholowego uszkodzenia wątroby lub innej przewlekłej
choroby wątroby;
11) źle kontrolowane nadciśnienie tętnicze.
2.
13