Chory kardiologiczny
poddawany operacji
niekardiochirurgicznej- przygotowanie przedoperacyjne. (ESA 2014)
lek. Barbara Wrońska
Siła zaleceń.
SIŁA
DEFINICJA
I
Dowody z badań naukowych i/lub
powszechna zgodność że dane leczenie
lub zabieg są korzystne, przydatne,
skuteczne.
II
Sprzeczne dowody z badań naukowych
i/lub rozbieżność opinii na temat
skuteczności/ przydatności danego
leczenia lub zabiegu.
III
Dowody z badań naukowych lub
powszechna zgodność opinii, że dane
leczenie lub zabieg nie są przydatne/
skuteczne, a w niektórych przypadkach
mogą być szkodliwe.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Sprawa warta uwagi, gdyż:
• Liczbę poważnych operacji szacuje się na ok. 19
mln rocznie.
•
Ok 30% (ok. 5,7 mln) z nich to rozległe zabiegi
chirurgiczne w sytuacji współistniejących
problemów sercowo-naczyniowych.
Sprawa warta uwagi, gdyż:
• Na świecie 42% powikłań związanych z zabiegiem
operacyjnym ma związek z układem krążenia.
• W Europie:
Około 170 tysięcy powikłań sercowo-naczyniowych
rocznie.
Z czego 20 tysięcy powikłań (12%) to powikłania zagrażające życiu.
Jak zmienia się populacja:
• liczebność populacji w podeszłym wieku zwiększy się o 50%.
• liczba chorych poddawanych operacjom zwiększy się o 25%.
Ryzyko wystąpienia powikłań sercowonaczyniowych*
w zależności od rodzaju zabiegu operacyjnego
DUŻE ryzyko (> 5% powikłań)
•operacje w trybie nagłym
• operacje dwunastnicy i trzustki
• resekcja wątroby
• operacje dróg żółciowych
• operacja naprawcza perforacji przełyku
• resekcja przełyku
• resekcja nadnercza
• całkowita resekcja pęcherza moczowego
• resekcja płuca
• przeszczepienie wątroby lub płuc
•operacje aorty i dużych naczyń
• otwarta rewaskularyzacja, amputacja lub
tromboembolektomia w obrębie kończyny dolnej
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Ryzyko wystąpienia powikłań sercowonaczyniowych*
w zależności od rodzaju zabiegu operacyjnego
ŚREDNIE ryzyko (1-5% powikłań)
•zabiegi wewnątrzotrzewnowe:
splenektomia
operacja przepukliny rozworu przełykowego
przepony
cholecystectomia
•ortopedia (operacje biodra i kręgosłupa)
• duże operacje urologiczne
•przeszczepienie nerki
•zabiegi w zakresie głowy i szyi
• operacje narządów kl. piersiowej
•angioplastyka tętnic obwodowych
• wewnątrznaczyniowa naprawa tętniaka
• neurochirurgia
• duże operacje ginekologiczne
•objawowa
choroba
tt. szyjnych
(CEA lub
CAS)
wg "2014 ESC/ESA
Guidelines
on non cardiac
surgery:
cardivascular assesment and management."
Ryzyko wystąpienia powikłań sercowonaczyniowych*
w zależności od rodzaju zabiegu operacyjnego
MAŁE ryzyko (<1% powikłań)
• zabiegi endoskopowe
• operacja zaćmy
• zabiegi w obrębie powłok ciała
• zabiegi stomatologiczne
• operacje tarczycy
• zabiegi rekonstrukcyjne
• ortopedia – małe zabiegi (łąkotka)
• urologia – małe zabiegi (przezcewkowa resekcja prostaty)
•operacje sutka
•bezobjawowa choroba tt. szyjnych (CEA lub CAS)
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
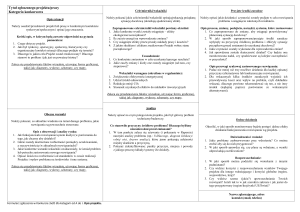
Jak oceniać przedoperacyjnie:
Zalecenia
Wybrani pacjenci poddawani operacjom niskiego lub
pośredniego ryzyka MOGĄ być kierowani przez anestezjologa
w celu oceny kardiologicznej i optymalizacji leczenia*
Należy rozważyć zaangażowanie multidyscyplinarnego
zespołu ekspertów do przedoperacyjnej oceny pacjentów z
chorobą serca lub jej wysokim ryzykiem, którzy są poddawani
operacjom dużego ryzyka
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Siła zaleceń
IIb
IIa
Zabiegi w trybie nagłym:
Wytyczne kładą nacisk na rolę konsultanta, który
radzi w zakresie postępowania okołooperacyjnego,
a także planuje postępowanie i ew. diagnostykę
po operacji
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Operacje klasyczne vs laparoskopowe:
Odma otrzewnej:
A. Zmniejsza się powrót żylny
B. Wzrasta:
•
•
•
•
średnie ciśnienie tętnicze
OCŻ
mPAP (średnie ciśnienie w tętnicy płucnej)
systemowy opór naczyniowy
Wiąże się to z konsekwencjami dla chorych z chorobami
układu krążenia, układu oddechowego oraz z otyłością.
Zabieg laparoskopowy nie zmniejsza ryzyka u chorych z
NS.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Skale oceny przedoperacyjnej.
Skala ryzyka kardiologicznego Lee:
(ryzyko zgonu, zawałów serca bez zgonu, migotania komór, NZK, obrzęku płuc, bloku p-k III0)
Czynniki ryzyka:
Punkty
Operacja dużego ryzyka
1
Wywiady choroby niedokrwiennej serca:
• przebyty zawał serca
• dodatni test wysiłkowy
• stenokardia lub przyjmowanie nitratów
• patologiczny załamek Q w EKG
1
Wywiady lub objawy niewydolności serca
1
Wywiady udaru mózgu lub TIA
1
Cukrzyca insulinozależna
1
Stężenie kreatyniny >2.0 mg/dL (>177 mol/L)
1
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Skala ryzyka kardiologicznego Lee:
Ryzyko:
Punkty:
Częstość występowania :
zgonów, zawałów serca
bez zgonu, NZK nie
zakończonego zgonem:
BARDZO MAŁE
0
0,4%
MAŁE
1
1%
ŚREDNIE
2
2,4%
3 i więcej
5,4%
DUŻE
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
National Surgical Quality Improvement
Program (NSQIP MICA)
• Ryzyko wystąpienia śródoperacyjnego i
pooperacyjnego OZW oraz NZK do 30 dni po
zabiegu
• Brak skali punktowej, jest to kalkulator
• Uwzględnia: rodzaj operacji, stan czynnościowy
chorego, stężenie kreatyniny >1.5 mg%, skalę
ASA, wiek
• Wytyczne oceniają kalkulator jako lepszy od skali
Lee
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Skale oceny nie nakazują określonych
decyzji terapeutycznych mają jedynie
być narzędziem pomocnym w
podejmowaniu tych decyzji.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Najczęstsze choroby kardiologiczne.
Niewydolnośc serca.
Zalecenie
Zaleca się, u pacjentów z rozpoznaną lub podejrzewaną
niewydolnością serca, u których planuje się operację pośredniego lub
Siła zaleceń
I
wysokiego ryzyka, oceniać czynność lewej komory za pomocą ECHO
lub/ i BNP.
Zaleca się, u pacjentów z rozpoznaną lub podejrzewaną
niewydolnością serca, u których planuje się operację pośredniego lub
I
wysokiego ryzyka, dokonać optymalizacji leczenia lekami
kardiologicznymi zgodnie z wytycznymi ESC
U pacjentów z nowo rozpoznaną niewydolnością serca zaleca się
odroczenie operacji o pośrednim i dużym ryzyku najlepiej o ≥3
miesiące od rozpoczęcia leczenia , aby zapewnić czas na stopniową
intensyfikację leczenia oraz możliwą poprawę funkcji lewej komory.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
I
Niewydolnośc serca.
Zalecenie
Zaleca się, u pacjentów z rozpoznaną niewydolnością serca
kontynuować stosowanie β-adrenolityków w okresie
Siła zaleceń
I
okołooperacyjnym, ACE inhibitor lub sartan można pominąć w dniu
operacji, uwzględniąjąc wartości ciśnienia tętniczego. Dokładnie
monitorując stan hemodynamiczny u pacjenta, korygować go płynami.
Gdy nie jest możliwe na stopniowe zwiększanie dawki β-adrenolityku
nie zaleca się rozpoczynania leczenia dużymi dawkami tych leków
pacjentów z niewydolnością serca.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
III
Nadciśnienie tętnicze.
Zalecenie
Zaleca się, u pacjentów z nowo wykrytym nadciśnieniem
Siła zaleceń
I
tętniczym, przygotowywanych do operacji, wykonywać
przesiewowe badania celem wykrycia ewentualnych powikłań
narządowych i czynników ryzyka sercowo- naczyniowego.
U pacjentów z nadciśnieniem tętniczym należy unikać dużych
IIa
wahań ciśnienia tętniczego podczas zabiegu operacyjnego.
Klinicyści mogą nieodraczać zabiegów operacyjnych u
pacjentów z nadciśnieniem I i II stopnia (SBP <180 mmHg i
DBP < 110 mmHg)
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
IIb
Wady zastawkowe.
U wszystkich pacjentów z rozpoznaną lub podejrzewaną
wadą zastawkową, poddawanych zabiegom pośredniego i
wysokiego ryzyka, zaleca się ocenę kliniczną oraz
echokardiograficzną .
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Zalecenie
Zaleca się wymianę zastawki u pacjentów objawowych z ciężką stenozą
aortalną, u których ma być przeprowadzona planowa operacja, o ile nie należy
Siła zaleceń
I
on do grupy wysokiego ryzyka niepomyślnych wyników operacji zastawki.
U pacjentów objawowych z ciężką stenozą aortalną, u których ma być
przeprowadzona planowa operacja, zespół ekspertów powinien rozważyć TAVI
IIa
lub wawuloplastykę, o ile należy on do grupy wysokiego ryzyka niepomyślnych
wyników operacji zastawki.
Należy rozważyć wymianę zastawki u pacjentów bezobjawowych z ciężką
stenozą aortalną, u których ma być przeprowadzona planowa operacja
IIa
wysokiego ryzyka, o ile nie należy on do grupy wysokiego ryzyka niepomyślnych
wyników operacji zastawki.
Należy rozważyć planową operację pośredniego lub małego ryzyka u pacjentów
bezobjawowoych z ciężką stenozą aortalną, jeśli wcześniej nie przeprowadzono
interwencji dotyczącej tej zastawki.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
IIa
Wady zastawkowe.
Zalecenie
Należy rozważyć planową operację u pacjentów z ciężką
niedomykalnością zastawki, jeśli nie stwierdza się ciężkiej
Siła zaleceń
IIa
niewydolności serca lub dysfunkcji lewej komory.
Należy rozważyć przezskórną komisurotomię mitralną u pacjentów z
ciężką stenozą mitralną u których występują objawy nadciśnienia
płucnego i ma być przeprowadzona planowa operacja o pośrednim lub
wysokim ryzyku.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
IIa
Komorowe zaburzenia rytmu serca.
Zalecenie
Zaleca się kontynuację doustnego leczenia lekami antyarytmicznymi
przed operacją.
U pacjentów z utrwalonymi VT zaleca się stosowanie leków
antyarytmicznych zgodnie z charakterystyką pacjenta.
Nie zaleca się stosowania leków antyarytmicznych u pacjentów z
przedwczesnymi pobudzeniami komorowymi.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Siła zaleceń
I
I
III
Nadkomorowe zaburzenia rytmu
serca.
Zalecenie
Zaleca się kontynuację doustnego leczenia lekami antyarytmicznymi
przed operacją.
W przypadku wystąpienia niestabilności hemodynamicznej zaleca się
kardiowersję elektryczną.
W celu przerwania SVT u pacjentów stabilnych hemodynamicznie
zaleca się zabiegi zwiększające napięcie nerwu błędnego oraz leczenie
antyarytmiczne.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Siła zaleceń
I
I
I
Bradyarytmie.
Zalecenie
Wskazania do stosowania czasowej stymulacji serca w okresie
okołooperacyjnym są zasadniczo takie same, jak wskazania do
Siła zaleceń
I
stymulacji serca.
Zaleca się, aby szpital wyznaczył osobę odpowiedzialną za
programowanie wszczepionych urządzeń do leczenia zaburzeń rytmu
I
serca przed operacją i po niej.
U pacjentów u których dezaktywowano ICD przed operacją, należy
stosować ciągłe monitorowanie czynności serca przez okres
I
dezaktywacji- cały czas dostęp do defibrylatora.
U pacjentów bezobjawowych z blokiem dwu- lub trój-wiązkowym , nie
zaleca się rutynowego wprowadzania elektrody do czasowej stymulacji
wgna
"2014
ESC/ESA
Guidelines on non cardiac surgery:
serca
okres
okołoperacyjny.
cardivascular assesment and management."
III
Pacjenci po interwencjach wieńcowych.
Zalecenie
Zaleca się, aby pacjentów bez objawów po CABG (w ciągu
ostatnich 6 lat)- z wyjątkiem pacjentów z grupy wysokiego
Siła zaleceń
I
ryzyka- kierowac na planową operację bez oceny
koronarograficznej
U pacjentów po niedawnym wszczepieniu BMS należy rozważyc
planową operację po ≥4 tygodniach, a najlepiej po 3 miesiącach
po interwencji wieńcowej.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
IIa
Pacjenci po interwencjach wieńcowych.
Zalecenie
U pacjentów po niedawnym wszczepieniu DMS należy
rozważyć planową operację po ≥12 miesiącach, można ten
Siła zaleceń
IIa
czas skrócić do 6 miesięcy przy zastosowaniu stentów nowej
generacji.
U pacjentów po niedawnej angioplastyce balonowej należy
odroczy operację o ≥2 tygodnie od interwencji wieńcowej.
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
IIa
Ocena wydolności fizycznej:
Kluczowy element przedoperacyjnej oceny ryzyka sercowo-naczyniowego:
•
obiektywnie można ocenić w próbie wysiłkowej
•
należy pamiętać, że wywiady to klucz do prawidłowego rozpoznania
należy zapytać pacjenta o jego zdolność do wykonywania codziennych
czynności oraz wydolność fizyczną
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
MET
Czynności
Samoobsługa: ubieranie się, mycie, jedzenie, korzystanie z toalety
1
Poruszanie się po mieszkaniu
Spacer po ulicy (1-2 przecznice, z prędkością 3,2 – 4,8 km/godz.)
Wykonywanie lekkich prac domowych (ścieranie kurzu, zmywanie)
4
Wchodzenie pod górę, wejście na 2 poziomy schodów
Marsz po płaskim terenie (6,4 km/godz.)
Przebiegnięcie krótkiego dystansu
7
Wykonywanie ciężkich prac domowych
(mycie podłogi, przesuwanie mebli)
10
Zajęcia rekreacyjne ze średnim obciążeniem
(taniec towarzyski, gra w golfa lub gra podwójna w tenisa, rzut piłką)
Uprawianie sportu wyczynowego
>10
(pływanie, gra pojedyncza w tenisa, koszykówka, piłka nożna, jazda na nartach)
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Ryzyko kardiologiczne:
MAŁE
Czynniki które wywołują niedokrwienie:
Duży wysiłek lub brak niedokrwienia:
• >7 MET
lub
• częstość serca >130/min
lub
• częstość serca >85%
należnej dla wieku
ŚREDNIE
DUŻE
Średni wysiłek:
• 4 – 7 MET
lub
• częstość serca 100 - 130/min
lub
• częstość serca 70 – 85 %
należnej dla wieku
Niewielki wysiłek:
• < 4 MET
lub
• częstość serca < 100/min
lub
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
• częstość serca < 70%
należnej dla wieku
Badanie EKG:
Zalecenie
Zaleca się wykonanie EKG u chorych z klinicznym czynnikiem
(-ami) ryzyka i planowanym zabiegiem z grupy pośredniego
lub dużego ryzyka operacyjnego
Siła zaleceń
I
Można rozważyć wykonanie EKG u chorych z klinicznym
czynnikiem (-ami) ryzyka i planowanym zabiegiem z grupy
małego ryzyka operacyjnego
IIa
Można rozważyć wykonanie EKG u chorych >65 r.ż. bez
klinicznych czynników ryzyka, przed planowanym zabiegiem z
grupy pośredniego ryzyka operacyjnego
IIb
Nie zaleca się wykonania EKG u chorych bez klinicznych
czynników ryzyka, przed planowanym zabiegiem z grupy
małego ryzyka operacyjnego
III
U ok. 50% chorych z chorobą niedokrwienną serca spoczynkowe EKG ma
prawidłowy zapis!!!
Badanie ECHO:
Zalecenie
Siła zaleceń
Można rozważyć wykonanie spoczynkowego ECHO przed
planowanym zabiegiem z grupy dużego ryzyka operacyjnego
IIa
Nie zaleca się rutynowego badania ECHO przed planowanym
zabiegiem z grupy małego i pośredniego ryzyka operacyjnego
III
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
Obciążeniowe badania obrazowe:
Zalecenie
Siła zaleceń
Obciążeniowe badanie obrazowe zaleca się przed operacją
wysokiego ryzyka u chorych z >2 klinicznymi czynnikami ryzyka
oraz słabą wydolnością fizyczną (<4MET)
I
Można rozważyć przed zabiegiem dużego lub pośredniego
ryzyka operacyjnego, z 2 klinicznymi czynnikami ryzyka oraz
słabą wydolnością fizyczną (<4MET)
IIb
Nie zaleca się przed planowanym zabiegiem z grupy małego
ryzyka operacyjnego, niezależnie od klinicznego ryzyka
III
ECHO obciążeniowa ma dużą wartość predykcyjną ujemną, małą dodatnią (25-45%)
– prawdopodobieństwo wystąpienia incydentu sercowego po zabiegu chirurgicznym
jest małe pomimo wykrycia zaburzeń kurczliwości.
Znaczenie biomarkerów:
RODZAJ
BIOMARKERA:
O CZYM NAS
INFORMUJE:
CO OZNACZA
STĘŻENIE POWYŻEJ
NORMY:
TROPONINY
o uszkodzeniu mięśnia serca,
np.. chorobie niedokrwiennej
serca
• gorsze rokowanie
CRP
o zapaleniu
•identyfikuje chorych ze
zwiększonym ryzykiem
obecności niestabilnych blaszek
miażdżycowych (gdy nie ma
innego ogniska zapalnego)
BNP, NT-pro-BNP
o dysfunkcji lewej komory
• ma wartość prognostyczną w
okresie okołooperacyjnym i w
obserwacji odległej
• prognozuje występowanie
incydentyów sercowych po
dużych zabiegach naczyniowych
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
niekardiochirurgicznych
Jak ocenić ryzyko operacji:
ZALECENIE
SIŁA ZALECEŃ
Zaleca się wykorzystywanie wskaźników ryzyka do stratyfikacji
ryzyka okołooperacyjnego
I
W celu stratyfikacji ryzyka zaleca się wykorzystanie modeli
NSQIP lub wskaźnika ryzyka Lee
I
U chorych z grupy wysokiego ryzyka można rozważyć
oznaczenie stęż. troponin sercowych zarówno przed dużą
operacją jak i 48-72 godz. po niej
IIb
U chorych z grupy wysokiego ryzyka można rozważyć
oznaczenie stężeń NT-pro-BNP i BNP w celu uzyskania
niezależnych informacji prognostycznych dotyczących
występowania okołooperacyjnych i późnych incydentów
sercowych
IIb
Nie zaleca się rutynowego przedoperacyjnego oznaczania
biomarkerów w celu stratyfikacji ryzyka i z zamiarem
zapobiegania incydentom sercowym
III
wg "2014 ESC/ESA Guidelines on non cardiac surgery:
cardivascular assesment and management."
C.D.N…