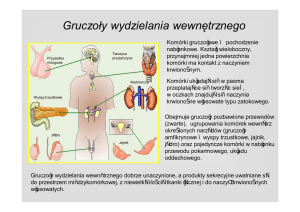
Niedoczynność przysadki jest zespołem objawów klinicznych wynikających z niedoboru
hormonów przysadkowych, do których należą: hormon wzrostu (GH), tyreotropina (TSH),
kortykotropina (ACTH), prolaktyna (PRL) oraz gonadotropiny: lutropina (LH) i follikulotropina
(FSH). Ponadto w tylnym płacie przysadki (części nerwowej) magazynowana jest wazopresyna,
która syntetyzowana jest w podwzgórzu.
Najczęstszymi przyczynami niedoczynności przysadki są: nowotwory (guzy łagodne i
złośliwe), urazy czaszki, uszkodzenia pooperacyjne, po napromieniowaniu, choroby naczyniowe
(udary), zmiany zapalne i naciekowe, zaburzenia rozwojowe.
Niedobór hormonu wzrostu u dzieci przejawia się niskorosłością, a u dorosłych
zwiększeniem ilości tkanki tłuszczowej, a zmniejszeniem mięśniowej, nieprawidłowościami w
lipidogramie (gospodarce lipidowej), zmniejszeniem gęstości kości, obniżeniem nastroju. W
przypadku niedoboru TSH mamy do czynienia z objawami niedoczynności tarczycy, choć zwykle
słabiej wyrażonymi niż przy pierwotnej niedoczynności tarczycy (patrz część poświęcona
niedoczynności tarczycy). Do objawów niedoboru ACTH należą: zmniejszenie apetytu i masy ciała,
czasem nudności i wymioty, niskie ciśnienie tętnicze z hipotonią ortostatyczną (zmniejszeniem
ciśnienia krwi przy zmianie pozycji ciała z leżącej na stojącą), zasłabnięcia, hipoglikema,
zaburzenia elekrolitowe, zmniejszenie pigmentacji skóry. Niedobór gonadotropin przejawia się jako
brak miesiączki u kobiet, zaburzenia erekcji u mężczyzn, zmniejszenie libido, zmniejszenie
owłosienia płciowego. Przy niedoborze prolaktyny obserwuje się brak laktacji po porodzie.
Moczówka prosta wynikająca z niedoboru wazopresyny objawia się jako wielomocz i zwiększone
pragnienie. Ponadto przy niedoczynności przysadki w zależności od jej przyczyny mogą
występować objawy neurologiczne, jak bóle głowy, zaburzenia widzenia czy porażenia nerwów
gałkoruchowych.
W diagnostyce nieodczynności przysadki posługujemy się oznaczeniami hormonalnymi w
spoczynku oraz w testach dynamicznych (ocena hormonów przysadki oraz hormonów
obwodowych, które są pobudzane przez hormony tropowe przysadki), badaniami obrazowymi, w
szczególności badaniem MR (rezonans) przysadki oraz badaniem neurologicznym i okulistycznym
(ocena pola widzenia i dna oka).
W pierwszej kolejności w leczeniu niedoczynności przysadki obowiązuje wyrównanie
niedoborów hormonalnych. Szczególnie ważne jest leczenie substytucyjne hydrokortyzonem (w
przypadku niedoczynności kortykotropowej przysadki – niedoboru ACTH i wtórnie kortyzolu).
Ponadto w terapii stosujemy: L-tyroksynę (w niedoczynności tyreotropowej – wtórnej
niedoczynności tarczycy), preparaty estrogenowo-progestagenowe u kobiet i preparaty testosteronu
u mężczyzn przy niedoborze gonadotropin oraz hormon wzrostu przy jego niedoborze (w Polsce
leczenie hormonem wzrostu u osób dorosłych nie jest refundowane przez NFZ). Dalsze leczenie
niedoczynności przysadki jest zależne od jej przyczyny (operacyjne, radioterapia, chemioterapia,
farmakologiczne, w tym glukokortykosteroidy i inne).
PAMIĘTAJ!
Jeśli zauważyłeś zaburzenia pola widzenia, gorsze postrzeganie przedmiotów znajdujących się z
boku zgłoś się do okulisty celem pełnego badania pola widzenia. Objawy te mogą być
spowodowane uciskiem na skrzyżowanie wzrokowe przez zmiany w okolicy podwzgórza i
przysadki. Do objawów sugerujących niedoczynność przysadki mogą należeć: brak laktacji po
porodzie, brak apetytu, nudności, zasłabnięcia, bladość, suchość skóry. W takich przypadkach zgłoś
się do endokrynologa.