Moszczyński Paulin
Brzesko
1
Infekcje dróg oddechowych
Krakowska Wyższa Szkoła Promocji Zdrowia w Krakowie
Infekcje dróg oddechowych
Kaszel
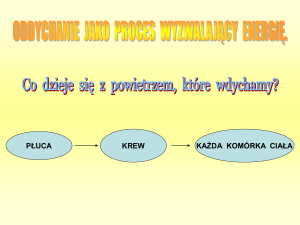
Dorosły człowiek wdycha w ciągu doby od 15 do 20 tys. litrów powietrza
zawierającego różnego rodzaju zanieczyszczenia. Z chwilą gdy dochodzi do kontaktu
tych zanieczyszczeń z nabłonkiem drzewa oskrzelowego zwiększa się wydzielanie
śluzu i jego gęstość. Powoduje to podrażnienie receptorów kaszlu znajdujących się w
krtani, tchawicy i oskrzelach oraz przesłanie „sygnałów” do ośrodka kaszlu w mózgu,
za pośrednictwem nerwów błędnych i krtaniowych. Odruch kaszlowy rozpoczyna się
głębokim wdechem, po którym następuje zamknięcie głośni (chrząstka zamykająca
krtań), zwiotczenie przepony i skurcz mięśni wydechowych. Powoduje to wzrost
ciśnienia wewnątrz klatki piersiowej otwierający głośnię i wyrzut powietrza z płuc a z
nim wydzieliny i zawartych w niej zanieczyszczeń. Kaszel jest więc odruchem
oczyszczającym drogi oddechowe.
Przyczyn kaszlu jest wiele ale najczęstsze są dwie, wzajemnie nakładające się na
siebie. Są to zakażenia bakteryjne i wirusowe dróg oddechowych oraz dym tytoniowy,
będący czynnikiem silnie drażniącym błony śluzowe dróg oddechowych. Wśród osób
niepalących jako drugą przyczynę po infekcjach wymienia się stany zapalne śluzówki
nosa i zatok powodujące spływanie wydzieliny z nozdrzy tylnych do dróg
oddechowych. Dość częstą przyczyną kaszlu jest astma. W tym przypadku może to być
kaszel nocny zaburzający sen i powodujący uczucie ucisku w klatce piersiowej,
2
sapanie i duszność. W około 20% przyczyną kaszlu jest refluks żołądkowoprzełykowy.
Kaszel może być pierwszym objawem raka płuc lub gruźlicy.
Istnieje rzadka postać kaszlu nazwanego kaszlem psychogennym, który jest reakcją
rozładowującą napięcia nerwowe, sposobem zwrócenia na siebie uwagi lub uzyskania
sympatii i współczucia otoczenia. W rzadkich przypadkach kaszel może być wywołany
pobudzeniem nerwu unerwiającego błonę bębenkową w uchu np. zaklinowaną
woskowiną lub podrażnieniem kanału słuchowego ciałem obcym. Coraz częściej
występuje suchy kaszel po stosowaniu leków kardiologicznych tzn. inhibitorów
konwertazy angiotensyny (kaptopril, enarenal, enap, gopten, lisinopril i inne). U 15%
chorych leki te wywołują suchy kaszel, który jest przyczyną zaprzestania kuracji.
Powikłaniem męczącego kaszlu może być pęknięcie płuca (odma opłucnowa),
pękanie żylaków przełyku czy odbytu (guzków krwawniczych). Przykrym, na szczęście
rzadkim powikłaniem kaszlu są omdlenia.
Przewlekły kaszel
Kaszel jest jednym z najczęstszych objawów, z którym chorzy zgłaszają się do
lekarza.
Przewlekły kaszel oznacza kaszel trwający ponad 8 tygodni. Może on bardzo
znacznie pogarszać jakość życia chorego.
W postępowaniu najważniejsze jest rozpoznanie przyczyny przewlekłego kaszlu i
jego leczenie.
Przyczyny przewlekłego kaszlu
Trzy główne przyczyny przewlekłego kaszlu:
*
astma oskrzelowa
25-60%
*
refluks żołądkowo-przełykowy (RŻP)
5-40%
*
nieżyt nosa i zatok z objawem spływania wydzieliny po tylnej ścianie gardła
3
(PNDS - post-nasal drip syndrome)
8-70%
Refluks żołądkowo-przełykowy polega na nieprawidłowym zarzucaniu treści
żołądkowej do przełyku, która powoduje uszkodzenie śluzówki przełyku. Najczęściej
występującą dolegliwością jest zgaga lub uczucie palenia w klatce piersiowej poniżej
mostka.
Gorączka
Podwyższoną temperaturę ciała w granicach 37,5oC - 38oC nazywamy stanem
podgorączkowym, a powyżej 38oC - gorączką. Powstaje na skutek zaburzenia pracy
ośrodka regulacji temperatury mieszczącego się w podwzgórzu, części mózgu.
Gorączkę wywołaną infekcją należy traktować jako pożyteczny mechanizm
obronny ustroju, który usiłuje zwalczać jej przyczynę.
40% wszystkich gorączek wywołują zakażenia bakteryjne i wirusowe.
Drobnoustroje wytwarzają endotoksyny, najlepiej dotychczas poznane pirogeny
gorączkowe.
Paciorkowiec, który jest najczęstszą przyczyną ostrego zapalenia gardła i
migdałków podniebiennych produkuje różne substancje, których obecność w
organizmie wpływa na przebieg kliniczny stanu zapalnego. Są to:
toksyna erytrogenna
hemolizyny
streptolizyna S i O
streptokinazy A i B oraz DNA-zy - odpowiedzialne za ułatwienie rozprzestrzeniania
się bakterii w tkankach i środowisku ropnym
Katar
Popularny katar i towarzyszące mu objawy „rozbicia”, gorączka oraz bóle głowy
wywołane są przez rinowirusy. Istnieje około 120 typów rinowirusów. Choroba trwa 45 dni, przebiega łagodnie i nie wywołuje dłuższej odporności. Z tego względu
4
człowiek może mieć katar kilka razy w roku zwłaszcza kiedy zaatakują go różne
odmiany rinowirusów.
Opryszczka wargowa
Opryszczka popularnie nazywana „zimnem” pojawia się na pograniczu warg i
skóry w postaci pęcherzyków z surowiczym płynem, które następnie przysychają w
żółtawo-brunatne strupy. Opryszczka pospolita to schorzenie niegroźne ale gdy
pęcherzyki są liczne i duże lub gdy zajmują większe partie ciała staje się chorobą
uciążliwą.
Opryszczka
zlokalizowana
w
obrębie
oka
stanowi
poważne
niebezpieczeństwo. Wirus „Herpes simplex typ 1” odpowiedzialny za opryszczkę jest
szeroko rozpowszechniony w przyrodzie. Osoby, które raz się nim zaraziły, a zwykle
ma to miejsce już w dzieciństwie, stają się nosicielami wirusa na całe życie. Z reguły
każde osłabienie sił obronnych organizmu powoduje nawrót opryszczki.
Przeziębienie
Przeziębienie jest jedną z najczęstszych chorób na świecie wywołaną przez
rinowirusy, adenowirusy, echowirusy lub paciorkowce.
Rozwija się w 48-72 godzin po kontakcie z drobnoustrojami. Objawami choroby
są: wodnisty wyciek z nosa, kichanie, ból gardła, kaszel, chrypa, ból głowy, opryszczka
wargowa. Tylko u 1% chorych występuje gorączka. Objawy ogólne pod postacią
zmęczenia, osłabienia, bóli mięśniowo-stawowych są zdecydowanie słabsze niż w
grypie. Choroba trwa 3-4-7 dni. Uczucie osłabienia może utrzymywać się do 2-3
tygodni. Groźne powikłania przeziębień nie są częste, ale dodatkowa infekcja
bakteryjna może wywołać zapalenie oskrzeli, ucha środkowego, migdałków, płuc,
opon mózgowo-rdzeniowych.
Chore migdałki
5
Migdałki stanowią skupienia tkanki limfatycznej, których charakterystyczna
pierścieniowa lokalizacja w gardle była powodem nazwania go pierścieniem
Waldeyera. Składa się z dwóch migdałków podniebiennych, jednego migdałka
gardłowego, mikroskopijnej wielkości migdałków znajdujących się na podstawie
języka w ilości od 30 do 100 oraz kilku migdałków trąbkowych znajdujących się przy
ujściu przewodów Eustachiusa łączących ucho z jamą ustną. Wniknięcie bakterii do
jamy ustnej może powodować stan zapalny migdałków przebiegający z gorączką,
bólami gardła, złym samopoczuciem i osłabieniem. Mija on po kilku dniach ale
niekiedy mogą wystąpić powikłania pod postacią zapalenia stawów, serca czy nerek.
Właśnie te powikłania są powodem dla których anginy nie wolno bagatelizować. W
okresie gorączki należy pozostać w domu, najlepiej w łóżku i zażywać antybiotyki. W
żadnym przypadku nie należy przerywać kuracji antybiotykowej wcześniej niż po 7-10
dniach. Wprawdzie ostre objawy anginy zwykle mijają po 1-2 dniach stosowania
antybiotyków ale przerwanie leczenia w tym okresie powoduje jedynie osłabienie
zjadliwości drobnoustrojów. Pozostają one w migdałkach i utrzymują przewlekły,
bezobjawowy proces zapalny.
Angina paciorkowcowa charakteryzuje się następującymi objawami:
nagły początek objawów
wysoka gorączka ponad 38,5oC
silny ból gardła często promieniujący do ucha
powiększone, rozpulchnione migdałki podniebienne pokryte włóknikowym
nalotem, a w ujściach krypt widoczne czopy ropne
powiększone, bolesne węzły chłonne na szyi
objawy ogólne w postaci bólu głowy, brzucha, ogólnego złego sapomoczucia
W przypadku przewlekłych stanów zapalnych migdałków (retencja ropy), pojawia
się problem - „czy migdałki takie należy usuwać”. Jeszcze na początku XX wieku
usunięcie migdałków było powszechnym zabiegiem operacyjnym. Usunięcie
migdałków traktowano jako metodę leczniczą na wiele dolegliwości. Dopiero badania
immunologiczne dowiodły, że pierścień limfatyczny w gardle człowieka jest narządem
6
odpornościowym podobnym do grasicy czy śledziony. Znajdują się w nim ośrodki
produkujące komórki immunologiczne uczestniczące w reakcjach odpornościowych
ustroju. Migdałki są strukturą anatomiczną mającą pierwszy kontakt z drobnoustrojami
wnikającymi do organizmu człowieka poprzez gardło lub przewody nosowe. Częste
inwazje bakterii i powtarzające się stany zapalne prowadzą do zniszczenia tkanki
limfatycznej, a w konsekwencji do upośledzenia czynności obronnych migdałków. Na
domiar złego powstają wówczas „zwyrodniałe komórki”, które działają odwrotnie,
zamiast pobudzać to hamują mechanizmy immunologiczne organizmu. Powyższe dane
wskazują, że przewlekły proces zapalny czyni migdałki bezwartościowym narządem
nie mającym już wpływu na odporność organizmu. Z tych przyczyn wskazaniem do
usunięcia migdałków są częste, powtarzające się wiele razy w roku anginy, ropień
okołomigdałkowy, przerostowe zapalenie migdałków powodujące znacznego stopnia
trudności w oddychaniu i odżywianiu oraz nowotwór migdałka.
Przeciwskazaniami do usunięcia migdałków są zaburzenia krzepliwości krwi,
anemia, nadciśnienie tętnicze znacznego stopnia, ostre infekcje, wady rozwojowe
gardła jak np. rozszczep podniebienia. Migdałków nie powinno się usuwać w
przypadku przewlekłego zanikowego nieżytu gardła bowiem dochodzi wówczas do
nasilenia się objawów nieżytu.
Zapalenie zatok
Zatoki oboczne nosa to przestrzenie powietrzne w strukturze kostnej czaszki,
które od wewnątrz
wyścielone są
nabłonkiem rzęskowym wytwarzającym śluz.
Zatoki szczękowe, największe z zatok, spełniają
rolę głównych filtrów
zatrzymujących zanieczyszczenia obecne w powietrzu. Różnego rodzaju obce
cząsteczki „przylepiają” się do śluzu, które następnie ruchami rzęsek kierowane są na
zewnątrz przez naturalne ujścia zatok do przewodów nosowych. Człowiek posiada
zatoki szczękowe i sitowe istniejące od urodzenia, klinowe wykształcające się około 2giego a czołowe - około 6-tego roku życia.
7
Zapalenie zatok jest jedną z najczęstszych chorób bakteryjnych. Istotne znaczenie
dla rozwoju schorzenia ma zwężenie lub całkowite zamknięcie naturalnych ujść zatok.
Dochodzi wówczas do
zmniejszenia się zawartości tlenu w zatokach co z kolei
stwarza lepsze warunki do namnażania się bakterii i rozwinięcia stanu zapalnego.
Zamknięcie ujść zatok wywołują takie czynniki jak obrzęk śluzówki na tle zapalnym,
alergicznym, skrzywienie przegrody nosowej, polipy.
Ostre zapalenie zatok manifestuje się bólami głowy, katarem i gorączką. Stan
zapalny zwiększa wydzielanie śluzu, który nie może być usunięty z zatok. Ostre
objawy choroby
ustępują wówczas kiedy przywrócona zostanie drożność zatok.
Charakterystycznymi objawami ostrego zapalenia zatok są: miejscowa bolesność
zmienionej chorobowo zatoki, bolesność górnych zębów oraz ropna wydzielina z nosa.
Ostry proces zapalny może przejść w stan przewlekły. Dolegliwości są wówczas mniej
nasilone ale w dalszym ciągu utrzymuje się obrzęk śluzówek nosa, a pacjent skarży się
na ustawiczne spływanie wydzieliny po tylnej ścianie gardła. Rozpoznanie zapalenia
zatok wymaga wykonania zdjęcia rentgenowskiego lub punkcji zatok. W tym ostatnim
przypadku można przeprowadzić badanie bakteriologiczne wydzieliny i ustalić
wrażliwość bakterii na antybiotyki.
Charakter bólu twarzy i głowy może wskazać, która zatoka jest chora. W
przypadku zatok szczękowych występuje bolesność policzka, ból zębów, okolicy
oczodołów i skroni. Stan zapalny zatok czołowych wywołuje silny ból głowy
nasilający się podczas leżenia na plecach i uniesieniu głowy.
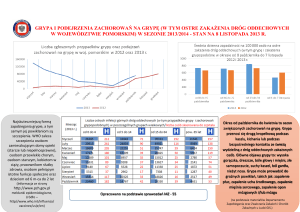
Grypa
Nazwa pochodzi od włoskiego określenia „influenza di freddo” - choroba w
następstwie oziębiania, którą wywołuje kilka typów wirusów. Epidemia grypy w 1971
r. w Polsce objęła 5 milionów osób. Zmarło 25 tysięcy chorych.
Szczególnie podatni na zakażenie wirusem grypy są dzieci, osoby w podeszłym
wieku, chorzy na astmę lub inne przewlekłe choroby dróg oddechowych, alkoholicy,
narkomani oraz pacjenci z upośledzoną odpornością przez inne schorzenie np.
8
nowotwory, białaczkę. Grypa stanowi poważne zagrożenie dla osób z marskością
wątroby, przeszczepionymi narządami, chorych na AIDS oraz otrzymujących leki
osłabiające odporność organizmu np. cytostatyki.
Objawy grypy
podwyższona ciepłota ciała (trwająca zazwyczaj 2-4 dni),
dreszcze,
bóle głowy,
rozlane bóle stawowo-mięśniowe,
uczucie zmęczenia,
brak apetytu,
katar,
bóle gardła,
suchy i napadowy kaszel.
Cechy charakterystyczne grypy
charakter epidemiczny
wysoka zakaźność
możliwość zakażenia bez względu na wiek człowieka
stała mutacja wirusa grypy
powikłania pogrypowe (zapalenie płuc i opłucnej, zapalenie mięśnia sercowego,
zapalenie zatok, zapalenie ucha środkowego)
poważne, wymierne skutki ekonomiczne
bezwzględna konieczność działań profilaktycznych
Zapalenie płuc
9
Zapalenie
płuc
jest
częstszym
schorzeniem
u
dzieci,
osób
starszych,
wyniszczonych innymi chorobami, niedożywionych, alkoholików, narkomanów lub
otrzymujących leki przeciwnowotworowe.
Przyczyną choroby są bakterie, wirusy lub grzyby wnikające do dróg oddechowych
człowieka wraz z wdychanym powietrzem. W normalnych warunkach, działają
skutecznie mechanizmy obronne likwidujące inwazję drobnoustrojów. Obok układu
odpornościowego ważną rolę odgrywają tzw. „czynniki miejscowe”. Już w górnych
odcinkach dróg oddechowych to jest w przewodach nosowych wytwarza się gęsta
wydzielina i istnieją włoski oraz rzęski, które zatrzymują większe cząsteczki obecne w
powietrzu. Oskrzela posiadają liczne rozwidlenia, które zwalniają pęd powietrza
inhalowanego do płuc. Oskrzela, oskrzeliki i pęcherzyki płucne wyścielone są od
wewnątrz specjalnym nabłonkiem, który nazywany aparatem śluzowo-rzęskowym. W
wydzielinie śluzowej znajdują się różne substancje i komórki zabijające drobnoustroje.
Ważną rolę odgrywa znajdujące się w śluzie białko odpornościowe - immunoglobulina
- IgA. Brak IgA jest stosunkowo częstym zjawiskiem i przyczyną nawracających
zapaleń oskrzeli czy płuc.
W przypadku osłabienia mechanizmów obronnych miejscowych czy ogólnych,
łatwiej dochodzi do zapalenia płuc. Sprzyjają temu takie czynniki jak palenie
papierosów, oddychanie zapylonym, czy skażonym
substancjami chemicznymi
powietrzem (aglomeracje miejskie, praca w cementowniach, narażenie na tlenek
węgla, tlenki azotu, tlenki siarki, azbest). Może to być także mechaniczne
podrażnienie. Również inne choroby płuc jak astma oskrzelowa, rozedma płuc,
zwłóknienie torbielowate sprzyjają rozwojowi zapalenia płuc.Wiele bakterii i wirusów
wywołuje stan zapalny ale najczęściej są to pneumokoki i pałeczka grypy. Ciężkie
zapalenie płuc powodują gronkowce.
Objawy zapalenia płuc to gorączka, dreszcze, kaszel, ból w klatce piersiowej,
duszność. Plwocina może być podbarwiona na kolor rdzawy.
Zapobieganie infekcjom układu oddechowego
10
Infekcje układu oddechowego przenoszone są drogą oddechową od osoby chorej
na zdrowe za pośrednictwem kropelek śluzu lub śliny zawierającej drobnoustroje (tzw.
zakażenie kropelkowe).
Skuteczne zwalczanie infekcji bakteryjnych i wirusowych wymaga sprawnie
działającego układu immunologicznego człowieka.
W pewnych okolicznościach mechanizmy odpornościowe są osłabione.
Stany zmniejszonej odporności ustroju
wrodzone niedobory odpornościowe
wcześniactwo
wiek starczy
niedobór witamin (A, C, E)
niedobór pierwiastków śladowych (Zn, Mg, Se, Fe)
niedożywienie
ciężkie uszkodzenie wątroby
cukrzyca
alkoholizm
nikotynizm
AIDS
choroby nowotworowe i białaczki
rekonwalescencje po chorobach zakaźnych
okres pooperacyjny
Czynniki osłabiające odporność organizmu
dym tytoniowy
leki (kortykoidy, cytostatyki)
promieniowanie (jonizujące, elektromagnetyczne, ultrafioletowe)
smog elektromagnetyczny
smog fotochemiczny
11
substancje chemiczne (metale ciężkie, tlenki azotu, węglowodany
aromatyczne, azbest)
wolne rodniki
drobnoustroje i ich produkty
pleśnie i ich produkty (aflatoksyny)
Istnieją także wrodzone niedobory odpornościowe, które na szczęście występują
rzadko. Wśród nich najczęściej stwierdza się selektywny niedobór IgA w krwi, 1 na
700 osób. Choroba przebiega pod postacią nawracających zapaleń płuc i oskrzeli oraz
biegunek ale często nie występują żadne objawy choroby. Inną postacią upośledzonej
odporności jest „pospolity zmienny niedobór odporności u dorosłych”. Występuje z
częstością 1 zachorowanie wśród 50 000 osób.
Niskie stężenia immunoglobulin IgA, IgG, IgM w krwi oraz inne upośledzone
funkcje odporności są przyczyną nawracających zakażeń układu oddechowego i
pokarmowego u tych chorych.
Hartowanie organizmu
Organizm człowieka wyposażony jest w receptory zmysłowe (oko, ucho, nos) i
czuciowe (obecne w skórze i błonach śluzowych) - wrażliwe na działanie czynników
klimatycznych. Ich drażnienie wywołuje impulsy przekazywane do mózgu a następnie
do odpowiednich narządów wykonawczych. W ten sposób spadek ciśnienia
atmosferycznego działając na układ krążenia i nerwowy manifestuje się sennością,
drażliwością, upośledzeniem sprawności psychofizycznej oraz sensacjami sercowymi.
Ciągła stymulacja tych receptorów sprawia, że organizm staje się bardziej odporny
na zmienne warunki atmosferyczne, a układ odpornościowy skuteczniej zwalcza
infekcje.
Możemy „hartować się” stosując chłodne lub zimne natryski (kąpiele) lub poddając
nasz organizm działaniu naturalnych czynników klimatycznych. Poleca się ćwiczenia
12
ruchowe i oddechowe na świeżym powietrzu niezależnie od aktualnych warunków
atmosferycznych.
Gimnastyka oddechowa na świeżym powietrzu (głębokie wdechy i wydechy,
zatrzymanie oddechu) sprzyja wdychaniu (jodu, olejków eterycznych, solanki itp.)
Wiatr działa na skórę podobnie jak masaż usprawniający w ten sposób termoregulację
ustroju.
Bodźce termiczne będące efektem łącznego oddziaływania temperatury i
wilgotności powietrza oraz promieniowania słonecznego, chemiczne (aerozol morski,
substancje wydzielane przez rośliny), mechaniczne (zmiana ciśnienia, wiatry),
elektryczne (jonizacja powietrza), wywołują reakcje biologiczne ułatwiające
przystosowanie się organizmu do zmiennych warunków klimatycznych oraz
zwiększają jego odporność.
Swoista stymulacja immunologiczna
Najbardziej popularne są szczepionki przeciwgrypowe (Fluarix, Influvac,
Vaxigrip).
Szczepionki przeciwgrypowe
Sporządzane są z nieaktywnych szczepów wirusa grypy (typ A i B)
Zalecane jest powtarzanie szczepienia przed każdym sezonem zakażenia.
Wytworzone miano przeciwciał po podaniu jednej dawki szczepionki zabezpiecza
tylko na jeden sezon.
Należy podawać co najmniej na 15 dni przed rozpoczęciem sezonu epidemicznego.
W czasie trwania epidemii można w wyjątkowych sytuacjach przeprowadzić
szczepienia u osób, które na pewno nie zostały zarażone.
Objawy niepożądane
Po podaniu szczepionki nie obserwuje się istotniejszych działań niepożądanych,
poza miejscowym odczynem - ból w miejscu wstrzyknięcia, zaczerwienienie i
obrzęk.
13
Przeciwskazaniem do przeprowadzenia szczepień jest uczulenie na białko jaja
kurzego, ostre zakażenia bakteryjne lub wirusowe oraz nabyte lub wtórne niedobory
immunologiczne.
Grupy pacjentów ze szczególnymi wskazaniami do szczepień przeciwko
grypie
osoby powyżej 50 roku życia
pensjonariusze domów opieki społecznej, domów dla przewlekle chorych niezależnie od wieku
dorośli i dzieci chore na przewlekłe choroby układu sercowo-naczyniowego i
oddechowego, w tym na astmę
dorośli i dzieci, którzy w minionym roku podlegali regularnym kontrolom lekarskim
i często przebywali w szpitalu z powodu chorób metabolicznych (w tym cukrzycy)
niewydolności nerek, hemoglobinopatii lub niedoborów odpornościowych (w tym
spowodowanych leczeniem immunosupresyjnym)
dzieci i młodzież (6 mż-18 rż) leczona przewlekle kwasem acetylosalicylowym co
daje większe ryzyko wystąpienia zespołu Reye’a podczas zachorowania na grypę
kobiety, które w najbliższym sezonie epidemiologicznym będą w II lub III
trymestrze ciąży
Szczepienie zdrowych dzieci w wieku 6-30 miesięcy zmniejsza o 32% częstość
występowania ostrego zapalenia ucha środkowego.
Profilaktyka zapalenia płuc
Stosuje się wieloważną szczepionkę pneumokokową (Pneumovax 23, Pnu-Immune
23) zawierającą najczęstsze odmiany bakterii powodujących zapalenie płuc. Osoby
podatne na infekcje dróg oddechowych powinny się doszczepiać w odstępach
pięcioletnich.
pneumokokami.
Szczepionka
przeciw
grypie
nie
chroni
przed
zakażeniem
14
Nieswoista stymulacja immunologiczna
Stosuje się preparaty pochodzenia bakteryjnego - szczepionki nieswoiste.
Polyvaccinum - zawiesina do nosa i ampułki - zabite bakterie, które wywołują stany
zapalne górnych dróg oddechowych.
Broncho-vaxom dla dorosłych - kapsułki zawierające liofilizowany wyciąg z
różnych bakterii, które wywołują stany zapalne górnych dróg oddechowych
IRS - 19 - aerozol donosowy - szczepionka zawiera wyciągi (lizaty) z 19 szczepów
bakterii należących do 8 gatunków.
Luivac - tabletki -liofilizowana szczepionka zawierająca lizaty 7 szczepów bakterii.
Ribomunyl - tabletki - saszetki - rybosomy z 4 szczepów bakterii oraz
proteoglikany błonowe z 1 szczepu bakterii.
Immunostymulatory roślinne
Do najczęściej znanych leków roślinnych zalicza się:
preparaty zeń-szeniowe
preparaty z eleuterokoka [Eleutherococcus]
preparaty z jeżówki [Echinacea]
15
Zestawienie immunostymulatorów roślinnych
Związki warunkujące
działanie immunomodulujące
Nazwa gatunku
Echinacea purpurea
Echinacea angustifolia
Echinacea pallida
Eupatorium perfoliatum
Calendula officinalis
Arnica montana
Achyrocline satureioides
Chamomilla recutita
Aristolochia clematitis
Baptisia tinctoria
Eleutherococcus senticosus
Phytolacca dioica
Ricinus communis
Sabal serrulata
Thuja occidentalis
Viscum album
polisacharydy
alkiloamidy
kwas cykoriowy
polisacharydy
kwas cykoriowy
polisacharydy
polisacharydy
polisacharydy
polisacharydy
polisacharydy
polisacharydy
kwas arystolochiowy
polisacharydy
polisacharydy
lektyny
estry forbolu
polisacharydy
polisacharydy
lektyny
Preparat torfowyTołpy - PTT
PTT jest lekiem otrzymywanym z torfu w postaci proszku dobrze rozpuszczalnego
w wodzie. Zawiera on różne związki organiczne jak aminocukry, aminokwasy, kwasy
uronowe i nieorganiczne m.in. chlorek sodu, potasu, wapnia i magnezu. PTT jest
preparatem nietoksycznym. Preparat ten stosowano z pozytywnymi rezultatami u
pacjentów z nawracającym sezonowo zapaleniem dróg oddechowych. Obserwowano
nawet 4-krotnie rzadsze nawroty schorzenia i niższą gorączkę. W czasie kuracji
zużywano mniej antybiotyków.
16
Piśmiennictwo
1. Aktualne (1999) zalecenia Komitetu Doradczego ds. Szczepieñ Ochronnych Centers
for Disease Control and Prevention. Zapobieganie zachorowaniom na grypę.
Zakażenia 1999, 3-4, 3-18.
2. Braga P.C.: Kaszel w przeziębieniu. Farm. Pol. 1995, 51(1), 11-20.
3. Farnik M.: Leki immunomodulujące w zakażeniach układu oddechowego. Świat
Med. 2004, 2(53), 18-20.
4. Grygorczuk S., Hermanowska-Szpakowicz T.: Grypa i jej powikłania. Med. po
Dypl. 2004, 13(11), 75-84.
5. Haugen J.R., Ramlo J.H.: Zapalenie zatok - ciężkie powikłania. Med. po Dypl.
1993, 2(3), 104-108.
6. Niedzielska G.: Epidemiologia zakażeń górnych dróg oddechowych. Med. po Dypl.
1998, wyd. specj. II, 2-4.
7. Swain R.A., Kaplan B.: Zakażenia górnych dróg oddechowych. Med. po Dypl.
1998, 7(9), 175-186.
8. Tomik J.: Zapalenie gardła i migdałków w praktyce lekarza rodzinnego. Świat Med.
2004, 2(53), 6-11.
9. Zervanos N.J., Shute K.M.: Ostry męczący kaszel. Med. po Dypl. 1994, 3(3), 81-90.