Leczenie RZS.doc
(45 KB) Pobierz
Leczenie RZS
Reumatoidalne zapalenie stawów jest jedną z najczęstszych chorób
reumatologicznych. Występuje ono u około 1 proc. populacji. Nieleczone może
doprowadzić do inwalidztwa, a nawet do przedwczesnej śmierci. Szacuje się, że chorzy
z RZS żyją średnio o siedem lat krócej niż ogólna populacja.
Poszukiwanie i badanie nowych leków na reumatoidalne zapalenie stawów (RZS) to jeden z
prężniej rozwijających się działów farmakologii. Jednak znaczący przełom, jaki dokonał się
w ostatnich latach w leczeniu RZS, skutkujący znacznym polepszeniem rokowania chorych,
wynika nie tylko z wprowadzenia na rynek nowych leków (w tym najsłynniejszych terapii
biologicznych), ale także z intensywniejszego stosowania leków znanych od dawna.
Chociaż w przypadku żadnego ze stosowanych leków nie możemy mówić o całkowitym
wyleczeniu chorego, to jednak udaje się spowolnić lub nawet zatrzymać przebieg choroby, a
także zdecydowanie zmniejszyć objawy oraz opóźnić wystąpienie groźnych powikłań
narządowych. Niestety uzyskanie długotrwałej i całkowitej remisji, tj. braku postępu
choroby przy niestosowaniu leczenia, udaje się jedynie w pojedynczych przypadkach.
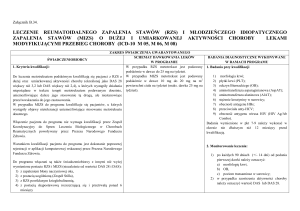
Leki stosowane w terapii RZS dzieli się na cztery grupy: modyfikujące przebieg choroby,
biologiczne, glikokortykosteroidy oraz niesteroidowe leki przeciwzapalne.
Leki modyfikujące
Ta grupa leków w literaturze określana jest z angielskiego jako DMARD (disease-modifying
anti-rheumatic drugs). Obecnie stanowi ona podstawę leczenia RZS. Przyjmuje się, że lek z
tej grupy powinno się zastosować jak najwcześniej, optymalnie do trzech miesięcy od czasu
wystąpienia objawów. W przypadku braku zadowalającej poprawy zwiększa się szybko (w
ciągu kilku miesięcy) dawkę leku do dawki maksymalnej oraz dołącza się kolejny lek z tej
grupy. Schemat taki określa się jako terapię step-up. Trwają obecnie badania nad innym
schematem (tzw. terapią step-down), w którym leczenie rozpoczyna się od zastosowania
kilku leków łącznie, aby z czasem, w miarę poprawy stanu chorego, zmniejszać dawki i
odstawiać poszczególne leki. Niezależnie od zastosowanego schematu, dzięki takiemu
leczeniu u większości pacjentów udaje się uzyskać zdecydowaną poprawę stanu klinicznego
i ustąpienie większości lub nawet wszystkich objawów. Najczęściej jednak chory wymaga
leczenia podtrzymującego, gdyż po całkowitym odstawieniu leków objawy zazwyczaj
nawracają.
Do leków modyfikujących przebieg choroby zaliczamy: metotreksat, leflunomid,
sulfasalazynę i hydroksychlorochinę/chlorochinę, cyklosporynę, azatioprynę oraz sole złota.
Metotreksat
Ze względu na swoją wysoką skuteczność i stosunkowo małą toksyczność za lek
pierwszego rzutu w leczeniu RZS uznawany jest metotreksat. Jest on antagonistą kwasu
foliowego, ma działanie przeciwzapalne i immunosupresyjne. Leczenie zaczyna się od
dawek niższych, jednak najlepsze rezultaty osiąga się przy stosowaniu dawek zbliżonych do
maksymalnej, za którą uznaje się 25 mg/tydzień. W tej terapii zaleca się równoczesne
stosowanie kwasu foliowego (w dawce 5-15 mg, raz w tygodniu), gdyż zmniejsza to istotnie
liczbę działań niepożądanych.
U pacjentów skarżących się na zaburzenia żołądkowo-jelitowe, które są najczęstszą
przyczyną dyskontynuacji leczenia, można zalecić preparaty domięśniowe oraz preparat do
iniekcji podskórnych, który ostatnio pojawił się na polskim rynku. Lek przyjmuje się raz w
tygodniu, dlatego stosowanie preparatów pozajelitowych nie jest szczególnie kłopotliwe. Z
reguły zaleca się choremu tę samą dawkę, jaką przyjmował doustnie.
Leflunomid
Kolejnym lekiem o skuteczności i profilu bezpieczeństwa zbliżonym do metotreksatu jest
leflunomid. Lek ten, poprzez blokowanie dehydrogenazy dihydroorotanowej – enzymu
szlaku biosyntezy pirymidyn – powoduje zmniejszenie proliferacji aktywowanych
limfocytów T. Może być on stosowany w monoterapii u osób z przeciwwskazaniami do
przyjmowania metotreksatu lub łącznie z nim.
Największą wadą leku jest jego wysoka cena: miesięczny koszt leczenia wynosi około 500
zł.
Sulfasalazyna i hydroksychlorochina
W terapii RZS wciąż są stosowane starsze leki, takie jak sulfasalazyna i
hydroksychlorochina/ chlorochina. Ich zaletą jest dość duży profil bezpieczeństwa,
natomiast wadą mała skuteczność. Z tego względu leki te stosuje się głównie jako leczenie
uzupełniające do metotreksatu lub leflunomidu. W monoterapii bywają skuteczne jedynie u
chorych z bardzo niską aktywnością choroby.
W Polsce wciąż niedostępny jest preparat hydroksychlorochiny, dlatego chorzy zmuszeni są
przyjmować chlorochinę, której stosowanie wiąże się ze znacznie większym ryzykiem
powikłań okulistycznych.
Cyklosporyna
Jest to lek immunosupresyjny, coraz częściej stosowany w leczeniu RZS. Cyklosporyna jest
inhibitorem kalcineuryny, a efekt jej działania wynika z hamowania aktywacji limfocytów
Th CD4+.
Wadą leku jest częste występowanie działań niepożądanych przy stosowaniu dawek
zbliżonych do maksymalnych. Z tego powodu cyklosporyna jest rzadko stosowana w
monoterapii, natomiast chętnie wykorzystuje się ją do leczenia skojarzonego.
Azatiopryna
Jest to lek immunosupresyjny, rzadko stosowany ze względu na niską skuteczność w
hamowaniu zapalenia stawów.
Sole złota
To pierwszy lek z grupy DMARD stosowany w leczeniu RZS. Mechanizm działania tego
preparatu jest do dzisiaj nieznany. Sole złota charakteryzują się bardzo dużą skutecznością
w leczeniu zapalenia stawów, jednak zostały wyparte przez nowsze preparaty z powodu
częstych działań niepożądanych. Od kilku lat lek ten nie jest zarejestrowany w Polsce.
Leczenie biologiczne
To największa nowość w leczeniu RZS. Obecnie na polskim rynku jest dostępnych sześć
preparatów. Choć zapewne z każdym rokiem będą przybywać nowe. Wszystkie te leki,
podobnie jak DMARD, wpływają na spowolnienie i łagodzenie procesu chorobowego.
Niestety rzadko dają długotrwałe remisje, a objawy choroby najczęściej nawracają po
odstawieniu leczenia.
Do wspólnych cech tych leków należy dostępność jedynie w formie pozajelitowej oraz
stosunkowo mała toksyczność. Najczęstszym powikłaniem są reakcje uczuleniowe, a
najgroźniejszym ryzyko reaktywacji zakażeń, w tym gruźlicy. Ze względu na ogromny
koszt (roczna terapia to kilkadziesiąt tysięcy złotych), leczenie biologiczne zarezerwowane
jest dla chorych z najbardziej agresywną postacią choroby.
Wszystkie leki biologiczne dzieli się, ze względu na mechanizm działania, na leki
antycytokinowe oraz antylimfocytowe, tj. wpływające bezpośrednio na działanie i
proliferację poszczególnych populacji limfocytów.
Leki antycytokinowe
Najczęściej stosowane leki antycytokinowe to leki blokujące TNFα. Na polskim rynku
dostępne są trzy leki z tej grupy: infliksimab, etanercept, adalimumab.
Adalimumab i etanercept mogą być – w przeciwieństwie do infliksimabu – stosowane w
monoterapii. Jednak największą skuteczność tych leków osiąga się w leczeniu skojarzonym,
szczególnie z metotreksatem. Ponadto adalimumab, ze względu na swoją budowę, daje
najmniej reakcji uczuleniowych. Najnowsze badania wykazały jednak, że żaden z tych
preparatów w leczeniu nie ma znaczącej przewagi nad innymi, dlatego nie zaleca się – w
przypadku braku skuteczności któregoś z preparatów ¬– wymiennego stosowania ich.
Obecnie prowadzone są badania kliniczne nad dwoma kolejnymi preparatami z tej grupy:
certolizumabem oraz golimumabem. Nie wydaje się jednak, aby miały one przewagę nad
dotychczas stosowanymi.
Kolejny lek antycytokinowy to anakinra – antagonista receptora dla IL1β. Preparat ten
został zarejestrowany kilka lat temu. Jest on jednak bardzo rzadko stosowany; został
wyparty przez preparaty antyTNFα.
Wkrótce na polskim rynku zostanie zarejestrowany najnowszy lek antycytokinowy
tocilizumab – przeciwciało monoklonalne blokujące receptor dla interleukiny 6. Wyniki
badań klinicznych są obiecujące, lek ten może stanowić alternatywę w przypadku
nieskuteczności leków antyTNFα.
Leki antylimfocytowe
Do leków biologicznych, działających w mechanizmie „antylimfocytowym”, które są
zarejestrowane w Polsce, należą: abatacept i rytuksymab. Abatacept ma w swoim składzie
cząsteczkę CTLA4, która wiąże się z błoną komórek prezentujących antygen i zapobiega w
ten sposób aktywacji limfocytów T. Lek ten stanowi alternatywę w przypadku
nieskuteczności leczenia lekami antyTNFα.
Rytuksymab jest chimerycznym przeciwciałem monoklonalnym wiążącym się z antygenem
CD20, obecnym na limfocytach B, co powoduje ich deplecję. Jest on stosowany w ramach
programu NFZ, w przypadku nieskuteczności leków antyTNFα.
Obecnie trwają badania nad dwoma kolejnymi preparatami działającymi w tym samym
mechanizmie: ocrelizumabem oraz ofatumumabem. Preparaty te cechuje podobna
skuteczność jak rytuksymab. Zmiana budowy przeciwciał nie wpłynęła również na
najczęściej występujące powikłanie, jakim jest reakcja po wstrzyknięciu.
W badaniach klinicznych znajdują się leki wpływające na limfocyty B (poprzez blokowanie
cytokin BLyS i APRIL) oraz ich receptory odpowiedzialne za późniejsze stadia dojrzewania
tych komórek. Są to: belimumab, atacicept, briobacept. Wstępne badania nad całą tą grupą
wskazują na jej mniejszą skuteczność w porównaniu z lekami antyCD20.
W tym miejscu warto również wspomnieć o trwających badaniach nad dwoma lekami
niebiologicznymi: inhibitorem kinazy JAK-3 oraz tamatinibem, inhibitorem kinazy Syk.
Wstępne wyniki ich stosowania są bardzo obiecujące.
Glikokortykosteroidy
Leki z tej grupy są od dawna stosowane w terapii RZS. Ich zaletą jest szybkie (już po kilku
dniach) działanie, polegające na znoszeniu bólu i cech zapalenia stawów. Najnowsze
badania wskazują, że poza skutecznym działaniem przeciwbólowym mają one również
korzystny wpływ na przebieg choroby, podobnie jak DMARD. Jednak z uwagi na liczne
działania niepożądane przy długotrwałym stosowaniu, dąży się do maksymalnej redukcji ich
dawki.
Niesterydowe leki przeciwzapalne
Leki z tej grupy stanowiły kiedyś fundament leczenia RZS. Obecnie stosowane są jedynie
jako leki objawowe, przeciwbólowe. Nie wpływają one w żaden sposób na przebieg
choroby, ponadto dają wiele działań niepożądanych. Z tego powodu zalecane są w trybie
doraźnym, a w przypadku konieczności długotrwałego stosowania preferowane jest
dołączenie małej dawki glikokortykosteroidu.
Leki selektywnie blokujące COX2 nie spełniły pokładanych w nich nadziei. Chociaż
wywoływały mniej działań niepożądanych w przewodzie pokarmowym, to niestety
zwiększały ryzyko incydentów sercowo-naczyniowych. Z tego powodu lekami pierwszego
rzutu pozostały nieselektywne inhibitory COX.
lek. Kinga Głogowska, prof. Witold Tłustochowicz
Klinika Chorób Wewnętrznych i Reumatologii, Wojskowy Instytut Medyczny w Warszawie
Autor: Kinga Głogowska, Witold Tłustochowicz ("Manager Apteki" 1/2010)
Data: 2010-01-20
Plik z chomika:
lukasz_kaczor
Inne pliki z tego folderu:
Antybiotyki II - POPRAWIONE I UZUPEŁNIONE.wbk (101 KB)
Chondrokalcynoza.doc (35 KB)
Choroba zwyrodnieniowa.doc (108 KB)
DAS 28.doc (38 KB)
Leczenie RZS.doc (45 KB)
Inne foldery tego chomika:
Kopia pyt. egz. testowe
Kopia pytania testowe w roku 2009-10
Kopia pytania testowe w roku 2010-2011
piśmiennictwo
pliki zgrane z dysku
Zgłoś jeśli naruszono regulamin
Strona główna
Aktualności
Kontakt
Dział Pomocy
Opinie
Regulamin serwisu
Polityka prywatności
Copyright © 2012 Chomikuj.pl